Дисплазия суставов — ПроМедицина Уфа
Дисплазия суставов – это недоразвитость одного или сразу двух, чаще тазобедренных суставов. Хотя встречаются дисплазийные поражения и других суставов. Это заболевание, в зависимости от тяжести, проявляется вывихом, подвывихом и предвывихом сустава. Врожденный вывих бедра является крайним проявлением заболевания.
В подавляющем количестве случаев дисплазия суставов поражает тазобедренный сустав. Данной патологии принадлежит 3 процента от всех ортопедических заболеваний. Примечательно, что встречается она преимущественно у девочек, родившихся в ягодичном предлежании. При этом головка бедренной кости расположена не во вертлужной впадине тазовых костей, где ей, стоит заметить, самое место.
Впрочем, это не единственный вид дисплазии суставов. Распространенными являются подвывихи и предвывихи суставов, вывихи головки бедра, укорачивающие конечность и нарушающие функцию ходьбы. Ещё один вид дисплазии суставов – ложный сустав, развивающийся в том месте, куда была вывихнута головка бедренной кости.
Распознать дисплазию суставов можно по асимметрии ягодичных и паховых складок, разной длине ног, нарушениям походки, щелканью сустава при определенных движениях.
Причины
Нарушения развития соединительной ткани возможны на любых этапах, но дисплазия суставов является преимущественно генетической патологией и часто встречается у нескольких представителей разных поколений одного рода. Неправильное формирование костей, связок и мышц может происходить также при неблагоприятном течении беременности – токсикозе, гестозе, инфекционных заболеваниях и нарушениях эндокринной системы.
Факторами, негативно влияющими на внутриутробное формирование плода, являются также плохая экологическая среда, профессиональные вредности, неправильный образ жизни беременной (курение, употребление алкоголя и наркотиков), нарушения питания и проч. В рационе должно присутствовать достаточное количество витаминов, минералов и белков. Особенно важен кальций, принимающий непосредственное участие в развитии и формировании соединительной ткани.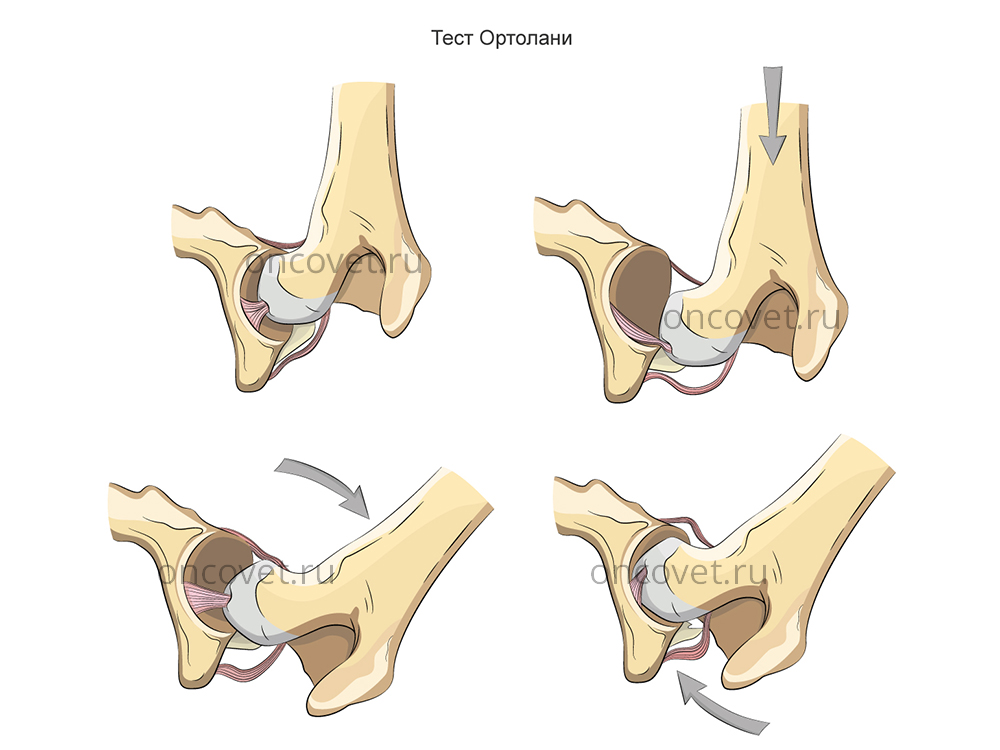
Симптомы
Симптоматика заболевания заметна сразу после рождения ребенка, при визуальном осмотре:
— складки ягодиц и бедер не симметричны;
— одна ножка короче другой;
— невозможность одновременно согнуть обе ножки в коленях, чтобы коснуться ими стола.
Дисплазия коленного сустава встречается намного реже, чем дисплазия тазобедренного. Чаще всего она является следствием нарушения роста хрящевой ткани надколенника, бедренной и большой берцовой кости. Клинически проявляется видимым изменением конфигурации коленного сустава, болью при ходьбе, вальгусным (О-образным) или варусным (Х-образным) искривлением ног. Изредка наблюдается дисплазия голеностопных суставов. Основной признак – деформация голеностопного сустава, стопы и голени по типу косолапости. Патология имеет двусторонний характер и в подавляющем большинстве случаев наблюдается у мальчиков.
Дисплазия голеностопного сустава встречается еще реже. Деформация, как правило, двухсторонняя, затрагивает обе стопы и оба сустава, приводит к появлению косолапости.
Деформация, как правило, двухсторонняя, затрагивает обе стопы и оба сустава, приводит к появлению косолапости.
Диагностика
После рождения младенца осматривает неонатолог, в случае подозрения на дисплазию суставов подключается детский ортопед. Доктор проводит манипуляции с целью обнаружения асимметрии кожных складок, симптома соскальзывания, ограничения движения в суставах при их отведении, а также определяет одинаковой ли длины ножки.
Если подозрение после этого укрепляется, то необходимы дополнительные методы диагностики. Подтвердить диагноз помогают:
— УЗИ суставов или ультрасонография – основной метод патологии у детей до 3 месяцев. Главные преимущества перед рентгенографией – это полная безопасность и высокая информативность.
— Рентгенографическое исследование назначается детям старше 3 месяцев, так как в раннем возрасте элементы сустава в основном состоят из хрящей, которые не видны на рентгеновском снимке. Рентген позволяет получить объективные результаты только после окостенения хрящевой ткани.
— Артрография – рентгенография сустава после введения в него контраста.
— Артроскопия – метод диагностики элементов сустава с помощью проводника с камерой, изображение с которой выводится на монитор.
— КТ или МРТ – применяется при сомнительных результатах рентгена или УЗИ.
Осмотр лучше всего проводить в первые дни жизни младенца, поскольку после наступления физиологического гипертонуса мышц обследование будет затруднено.
Лечение
Дисплазия в лёгкой степени может со временем пройти сама. Малыш начнёт энергично двигаться, все жизненно важные системы будут развиваться. Но это не означает, что родители должны сложить руки и спокойно ждать. Малышу необходима ежедневная гимнастика, также рекомендуется не перетягивать ручки и ножки ребёнка. Свободное пеленание дает возможность для активных движений.
В запущенных и тяжёлых случаях дисплазии для лечения применяют ортопедические приспособления: различные шины, распорки, стремена.
Основной упор при лечении дисплазии суставов у детей делают на мануальную и физиотерапию. Эти направления безопасны и безболезненны для малыша, практически не имеют противопоказаний.
Значительный эффект при лечении дисплазии имеет специализированный массаж. Необходимо сделать несколько курсов с небольшими перерывами.
Ортопедическая дисплазия суставов у детей: причины, симптомы, лечение
В большинстве случаев повреждения затрагивают самые большие суставы в человеческом организме – тазобедренные. Наличие дисплазии суставов грозит серьезными осложнениями и может привести к развитию инвалидности, поэтому своевременной диагностике и лечению этого заболевания необходимо уделять пристальное внимание.
Почему у детей возникает дисплазия суставов
Возникновение дисплазии тазобедренных суставов у детей происходит по причине нарушений развития их компонентов, к которым относятся, например, суставные поверхности и хрящи, во время внутриутробного периода. По словам врачей, девочки страдают данной патологией в четыре-семь раз чаще, и в десять раз чаще возникает дисплазия тазобедренных суставов у малышей, которые были рождены в ягодичном предлежании.
К основным факторам, провоцирующим появление дисплазии у детей, относятся:
- присутствие генетической предрасположенности. Факт наличия дисплазии суставов в анамнезе у родителей значительно повышает риск возникновения этого заболевания у ребенка;
- неправильное (вредное) питание мамы во время вынашивания малыша. Если в рационе не хватает витаминов и полезных элементов, он скуден, организм ребенка начинает страдать от нехватки питательных веществ, в результате чего могут возникнуть нарушения в процессе формирования костно-хрящевых структур сустава;
- табакокурение и злоупотребление алкогольными напитками во время беременности, а также ионизирующее излучение и плохая экологическая обстановка, влияющие на организм будущей мамы. Все это может повлечь за собой неправильный рост костей у ребенка;
- наличие заболеваний желудочно-кишечного тракта у беременной, вследствие которых происходит нарушение всасывания таких полезных для развития костных структур малыша элементов, как Mg, Р, Zn, Са, а также витаминов А, В, С, D;
- выявленные уменьшенное количество околоплодных вод (менее 500 мл), повышенный тонус матки – довольно опасный симптом, изменение размеров маточной полости, некоторые особенности положения, которое малыш принимает в полости матки, препятствующие физиологической активности плода внутри утробы;
- заболевания, вызываемые проникновением в организм патогенных (болезнетворных) микроорганизмов, вирусов и прионов, перенесенные во время беременности, влекущие за собой нарушения развития хрящевой основы сустава и суставных поверхностей;
-
выявленное излишнее содержание женского гормона стероидной группы (прогестерона), естественного биологического прогестагена в крови матери в последнем триместре беременности, в результате чего происходят изменения в структуре костно-связочного аппарата ребенка, и возможно возникновение дисплазии.
- токсикоз, гестоз, прием некоторых лекарственных средств во время вынашивания ребенка;
- протекание родовой деятельности в ягодичном или ножном предлежании, во время чего велик риск повреждений костно-суставной системы новорожденного.
Дисплазия тазобедренного сустава: классификация
Как отмечают специалисты, в настоящее время определены следующие формы данного заболевания в зависимости от того, где локализуется патологический процесс:- ацетабулярная дисплазия, возникающая при нарушении строения вертлюжной впадины тазовой кости;
- следующая форма – дисплазия бедренной кости (головки, шейки), проявляющаяся в увеличении либо уменьшении шеечно-диафизарного угла;
-
и наконец, ротационная дисплазия, характеризующаяся изменением формирования сустава в горизонтальной плоскости.

Какие существуют признаки дисплазии
Симптомы патологического процесса у малыша могут обнаружить врачи-неонатологи еще в роддоме. Также, когда ребенку исполняется один, три, шесть месяцев и годик, необходимо прийти на профилактический осмотр к травматологу-ортопеду. Ранние диагностические и лечебные мероприятия значительно увеличивают шансы на успешное восстановление функций суставов.Признаками наличия дисплазии тазобедренного сустава являются:
- укорочение бедра на пораженной стороне в результате сдвига головки тазобедренного сустава относительно вертлужной выемки. Это можно заметить, когда ребенок лежит на спине, его ноги согнуты в коленях, стопы стоят на горизонтальной поверхности. На стороне, затронутой патологическим процессом, коленный сустав будет находиться ниже;
-
выраженная асимметрия кожных складок под ягодицами, в паху, под коленями.
 Проверка производится и спереди, и сзади. В случае, когда дисплазия отсутствует, складки находятся на одном уровне и являются как бы зеркальным отражением друг друга. При наличии заболевания, как правило, на пораженной стороне наблюдаются более глубокие, выраженные складки, также их может быть больше по количеству, чем на здоровой конечности;
Проверка производится и спереди, и сзади. В случае, когда дисплазия отсутствует, складки находятся на одном уровне и являются как бы зеркальным отражением друг друга. При наличии заболевания, как правило, на пораженной стороне наблюдаются более глубокие, выраженные складки, также их может быть больше по количеству, чем на здоровой конечности; - затруднения, возникающие при разведении ног малыша, согнутых в тазобедренных и коленных суставах. Ребенок при этом лежит на спине на пеленальном столе. При отсутствии дисплазии у детей в возрасте до трех месяцев наружная поверхность бедра дотрагивается до стола. Но при наличии нарушений тонуса мышц у младенца данная диагностическая манипуляция может быть неинформативна;
-
наличие симптома Маркса-Ортолани (симптома щелчка). Ребенка кладут на спину, его ножки сгибают, а затем аккуратно сводят и разводят. При дисплазии тазобедренного сустава осуществляются вывих и вправление бедра, сопровождающееся характерным щелчком.
 На этот симптом не влияет наличие нарушений тонуса мышц, вследствие чего он является очень показательным;
На этот симптом не влияет наличие нарушений тонуса мышц, вследствие чего он является очень показательным; - наружная ротация конечности. Наиболее заметен этот симптом при патологическом процессе с одной стороны по сравнению со здоровой ногой. Ротацию снаружи с легкостью могут заметить родители ребенка, когда он спит.
- Данные симптомы наиболее наглядны в первые месяцы жизни малыша. При этом асимметричность кожных складок под ягодицами, в паху, под коленями и затруднения, возникающие при разведении ног ребенка, могут также свидетельствовать о наличии некоторых неврологических болезней наряду с нарушениями мышечного тонуса.
- своеобразная походка с припаданием на пострадавшую от болезни конечность и отклонением тела в затронутую патологическим процессом сторону, хромота;
- переваливающаяся, так называемая утиная походка, возникающая при повреждении суставов с обеих сторон;
-
положительный симптом Тренделенбурга – если ребенок стоит на ноге с дисплазией тазобедренного сустава, а другая согнута в тазобедренном и коленном суставах под прямым углом, средняя и малая ягодичные мышцы по причине их недостаточности не могут удерживать таз в горизонтальном положении.
 При этом таз наклоняется в здоровую сторону, опускается ягодичная складка той же стороны, а ребенок рефлекторно наклоняется в пораженную патологией сторону.
При этом таз наклоняется в здоровую сторону, опускается ягодичная складка той же стороны, а ребенок рефлекторно наклоняется в пораженную патологией сторону.
Какие исследования применяются для диагностики дисплазии
В первую очередь, это УЗИ тазобедренных суставов у грудничков, которое входит в список обязательных диагностических процедур для новорожденных. Данное исследование не требует специальной подготовки, проходит быстро и безболезненно и позволяет выяснить, в каком состоянии находятся мягкие ткани, связки и сухожилия у малыша.
Данное исследование не требует специальной подготовки, проходит быстро и безболезненно и позволяет выяснить, в каком состоянии находятся мягкие ткани, связки и сухожилия у малыша.Также при необходимости врач может направить на рентгенологическое исследование и магнитно-резонансную томографию тазобедренного сустава.
Методы лечения дисплазии тазобедренного сустава у детей
Специалисты единодушны во мнении, что успех лечения напрямую зависит от того, насколько рано оно было начато. При выявлении болезни после того, как ребенку исполнился год, шансы на благоприятный исход снижаются. Если лечением дисплазии не заниматься вообще, у больного в 25-30 лет развивается диспластический коксартроз тазобедренного сустава, который вызывает болевые ощущения, ограниченную подвижность сустава и постепенную инвалидизацию человека.Для укрепления связочного аппарата и суставной сумки врач может порекомендовать ребенку прием специального витаминного комплекса, выполнение упражнений в легкой статике – без сильного напряжения (ЛФК) и лечебное воздействие на организм в виде массажа.
 Также для осуществления лечения дисплазии возможно назначение:
Также для осуществления лечения дисплазии возможно назначение:- широкого пеленания для обеспечения фиксации тазобедренных суставов в корректном положении, выполняется у новорожденных. Суть манипуляции заключается в следующем: ножки малыша разводят в стороны и закрепляют в согнутом положении, разместив между ними сложенную в несколько раз пеленку;
- применения подушки (шины, перины, бандажа, распорки) Фрейка. Данное ортопедическое приспособление используется для выполнения коррекции дисплазии и смещений, возникающих внутри тазобедренного сустава у детей. Шина Фрейка выполнена в виде пластикового прямоугольника, обшитого мягким полотном и снабженного специальными лямками для надежной фиксации на теле. Пользоваться ей довольно просто: конструкцию требуется надеть на паховую область и бедра, развести согнутые в коленях ноги ребенка и зафиксировать их;
-
использования приспособления под названием стремена Павлика. Это ортопедическая конструкция, предназначенная для терапии дисплазии тазобедренного сустава у детей от нуля до девяти месяцев.
 Благодаря такому приспособлению обеспечивается физиологически верное расположение головки бедренной кости в вертлужной впадине. Это достигается при осуществлении фиксации ног ребенка с помощью системы ремешков и бандажей. После закрепления в определенном положении ноги малыша оказываются согнутыми в коленях и разведенными в стороны;
Благодаря такому приспособлению обеспечивается физиологически верное расположение головки бедренной кости в вертлужной впадине. Это достигается при осуществлении фиксации ног ребенка с помощью системы ремешков и бандажей. После закрепления в определенном положении ноги малыша оказываются согнутыми в коленях и разведенными в стороны; - различных физиотерапевтических процедур – например, бальнеотерапии (хлоридно-натриевых ванн), ультрафиолетового облучения, электрофореза, парафино-озокеритовых аппликаций, Войта-терапии.

Метод ультрасонографии в диагностике дисплазии коленного сустава у детей Текст научной статьи по специальности «Клиническая медицина»
© Л.В. Мальцева, П.П. Буравцов, 2013 УДК 616.728.3-007.17-073.43-053.2
Метод ультрасонографии в диагностике дисплазии коленного сустава
у детей
Л.В. Мальцева, П.П. Буравцов
Ultrasonography technique in diagnosis of the knee dysplasia in children
L.V. Mal’tseva, P.P. Buravtsov
Федеральное государственное бюджетное учреждение «Российский научный центр «Восстановительная травматология и ортопедия» имени академика Г. А. Илизарова» Министерства здравоохранения Российской Федерации, г. Курган (директор — д. м. н. А. В. Губин)
н. А. В. Губин)
Цель исследования. Определение величины угла раскрытия блока бедренной кости у детей разного возраста методом ультрасонографии для выявления дисплазии коленного сустава. Материал и методы. Выполнена ультрасонография коленных суставов у 118 детей в возрасте от трех до десяти лет. Производили поперечное сканирование коленного сустава в положении сгибания до 120°. Преимущественно исследовали блок бедренной кости, как наиболее доступную и информативную структуру при дисплазиях сустава. Угол раскрытия блока рассчитывали по ортопедической программе. Результаты. У 38 шестилетних детей угол раскрытия блока бедренной кости равнялся 150±04°, а в возрасте семи-десяти лет у 51 ребенка величина угла была 132±0,9°. Общее количество обследованных детей в возрасте шести лет, а также в возрасте семи-десяти лет позволило нам считать полученные величины угла раскрытия блока бедра нормальными. При отклонении величины угла от полученных данных следует думать, что у ребенка имеется дисплазия коленного сустава. Заключение. Отклонение величины угла раскрытия от нормы, даже при отсутствии клинических проявлений дисплазии, должно насторожить врача в отношении возможного развития вывиха или хондропатии надколенника с переходом в остеоартроз феморо-пателлярного сочленения. Желательно всем детям, начиная с шести лет, определять методом ультрасонографии угол раскрытия блока бедренной кости для выявления диспластических изменений коленного сустава. Ключевые слова: дисплазия, коленный сустав, угол раскрытия блока бедра, ультрасонография, вывих надколенника.
Заключение. Отклонение величины угла раскрытия от нормы, даже при отсутствии клинических проявлений дисплазии, должно насторожить врача в отношении возможного развития вывиха или хондропатии надколенника с переходом в остеоартроз феморо-пателлярного сочленения. Желательно всем детям, начиная с шести лет, определять методом ультрасонографии угол раскрытия блока бедренной кости для выявления диспластических изменений коленного сустава. Ключевые слова: дисплазия, коленный сустав, угол раскрытия блока бедра, ультрасонография, вывих надколенника.
Purpose. To determine the angle of femoral block opening in children of different age in order to reveal the hip dysplasia. Materials and Methods. The knee ultrasonography performed in 118 children at the age from three to ten years. The knee transverse scanning made in the position of flexion up to 120°. The femoral block preferentially studied as the most available and informative structure for joint dysplasiae. The angle of opening calculated according to an orthopedic pro-gram. Results. The angle of femoral block opening amounted to 150±0.4° in 38 six-year children, and it was 132±0.9° in 51 seven-ten-year children. The total number of examined children at the age of six years and those at the age of seven-ten years allowed us to consider the amounts of the angle of femoral block opening to be normal. In case the angle amount deviates from the data it should be consider the knee dysplasia in a child. Conclusion. Deviation of the opening angle from the norm, even in the absence of dysplasia clinical manifestations, should alert the physician to the possible development of patellar dislocation or chondropathy, or patellar chondropathy with the transition to femoropatellar osteoarthrosis. It’s desirable to determine the angle of femoral block opening by ultrasonoraphy in all children from the age of six years in order to reveal dysplastic changes in the knee. Keywords: dysplasia, the knee, angle of femoral block opening, ultrasonography, patellar dislocation.
The angle of opening calculated according to an orthopedic pro-gram. Results. The angle of femoral block opening amounted to 150±0.4° in 38 six-year children, and it was 132±0.9° in 51 seven-ten-year children. The total number of examined children at the age of six years and those at the age of seven-ten years allowed us to consider the amounts of the angle of femoral block opening to be normal. In case the angle amount deviates from the data it should be consider the knee dysplasia in a child. Conclusion. Deviation of the opening angle from the norm, even in the absence of dysplasia clinical manifestations, should alert the physician to the possible development of patellar dislocation or chondropathy, or patellar chondropathy with the transition to femoropatellar osteoarthrosis. It’s desirable to determine the angle of femoral block opening by ultrasonoraphy in all children from the age of six years in order to reveal dysplastic changes in the knee. Keywords: dysplasia, the knee, angle of femoral block opening, ultrasonography, patellar dislocation.
ВВЕДЕНИЕ
По данным литературы, многие пациенты длительное время предъявляют жалобы на непостоянные боли в области коленного сустава и надколенника, усиливающиеся при физических нагрузках. Рост спортивной активности порождает увеличение количества консультаций по поводу гоналгии. Речь идет, в основном, о детях старшего возраста или подростках [7]. У некоторых из этих пациентов через несколько лет начинает вывихиваться надколенник. Большинство авторов признают, что причиной вывиха надколенника являются диспластиче-ские изменения различной степени тяжести, затрагивающие как мышцы бедра, так и костные структуры области коленного сустава [1, 2, 3, 4, 6]. У части пациентов надколенник не вывихивается, но боли в суставе сохраня-
ются, постепенно развивается хондропатия надколенника, под которой понимают разволокнение, размягчение, а также некротический распад гиалинового суставного хряща надколенника с переходом в остеоартроз феморо-пателлярного сочленения и гонартроз [5].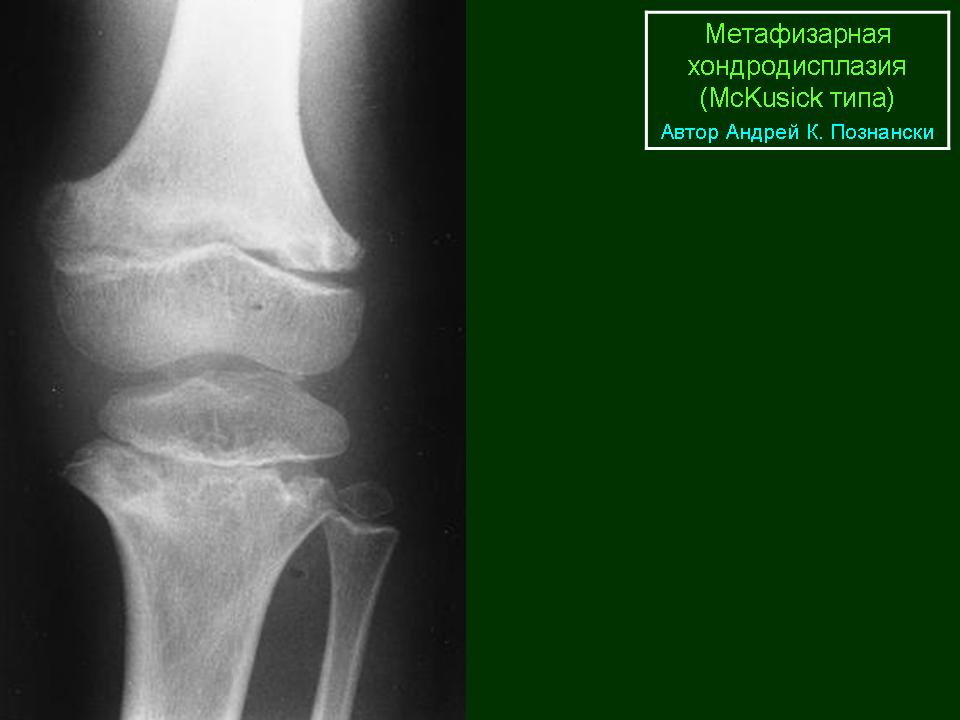 Одним из проявлений диспластических изменений коленного сустава является уменьшение угла раскрытия блока бедренной кости [3, 4]. В доступной литературе мы не нашли данных о величине угла раскрытия блока бедренной кости в норме в зависимости от возраста пациента.
Одним из проявлений диспластических изменений коленного сустава является уменьшение угла раскрытия блока бедренной кости [3, 4]. В доступной литературе мы не нашли данных о величине угла раскрытия блока бедренной кости в норме в зависимости от возраста пациента.
Целью работы было определение методом ультрасонографии величины угла раскрытия блока бедренной кости у детей разного возраста для выявления дис-плазии коленного сустава.
МАТЕРИАЛ И МЕТОДЫ
Обследовали коленные суставы у 118 детей в возрасте от трех до десяти лет. Клинически видимых изменений области коленных суставов у детей не было. Пациентам с подозрением на дисплазию коленных суставов выполняли ультрасонографическое исследование. Обследование проводили с помощью аппарата «Sonoline SI — 450» фирмы «Siemens» (Германия) и «Aloka 630», работающих в режиме реального времени
с использованием датчика с частотой 7,5 МГц, в положении больного лежа на спине. Производили поперечное сканирование коленного сустава в положении его сгибания до 120°. Исследовали все структуры коленного сустава, но преимущественно одну из них — блок бедренной кости, как наиболее доступную и информативную при дисплазиях сустава. Угол раскрытия блока рассчитывали по ортопедической программе.
Производили поперечное сканирование коленного сустава в положении его сгибания до 120°. Исследовали все структуры коленного сустава, но преимущественно одну из них — блок бедренной кости, как наиболее доступную и информативную при дисплазиях сустава. Угол раскрытия блока рассчитывали по ортопедической программе.
РЕЗУЛЬТАТЫ И ИХ ОБСУЖДЕНИЕ
Как известно, в норме угол раскрытия блока бедренной кости у взрослых составляет 125-143°. Мы представляем полученные величины углов раскрытия блока бедренной кости у обследованных детей в зависимости от возраста (табл. 1).
Таблица 1
Зависимость величины угла раскрытия бедренной кости у детей от возраста
Возраст детей Количество обследованных детей Величина угла раскрытия блока бедра
3 года 16 176±0,4°
4 года 13 163±0,7°
6 лет 38 150±04°
7-10 лет 51 132±0,9°
С учетом количества обследованных детей в возрасте шести лет, а также и от семи до десяти лет, полученные величины угла раскрытия блока бедренной кости можно считать нормальными. Приводим соно-граммы здоровых детей в возрасте семи-десяти лет (рис. 1) и шести лет (рис. 2).
Рис. 1. Сонограмма коленного сустава пациента 10 лет (поперечное сканирование). Угол блока бедренной кости 138,8°
Рис. 2. Сонограмма коленного сустава пациента 6 лет. Угол блока бедренной кости 150°
У восьми пациентов в возрасте семи лет и старше угол раскрытия блока бедренной кости был в пределах 158°-161°, что расценено нами как диспластиче-ские изменения блока бедренной кости. Представля-
ем сонограмму блока здорового ребенка в возрасте 10 лет (рис. 3) и для сравнения сонограмму ребенка девяти лет с дисплазией (рис. 4). У детей с отклонениями в величине угла раскрытия блока бедренной кости в более старшем возрасте имеется вероятность клинического проявления дисплазии коленного сустава, в частности, развития вывиха надколенника, при неадекватных нагрузках на коленный сустав -ранних проявлений бедренно-надколенникового артроза и гонартроза.
Рис. 3. Сонограмма коленного сустава пациента 10 лет (поперечное сканирование). Угол блока бедренной кости 134°
Рис. 4. Сонограмма коленного сустава пациента 9 лет (поперечное сканирование). Угол блока бедренной кости 158°
Количество обследованных детей трех и четырех лет было недостаточным для того, чтобы делать какие-либо выводы. Необходимо дальнейшее накопление клинических наблюдений.
Таким образом, взяв за основу исследования одну из структур коленного сустава — блок бедренной кости, можно с определенной долей вероятности говорить, что у пациентов с отклонениями величины угла раскрытия блока от нормы имеется дисплазия сустава, которая может привести к развитию вывиха надколенника или его хондропатии. Желательно взять этих детей на диспансерный учет с ежегодным обследованием и назначением комплекса лечебно-профилактических мероприятий, направленных на стабилизацию надколенника, а при отсутствии эффекта — своевременно произвести оперативное лечение.
ЗАКЛЮЧЕНИЕ
Проведенное исследование методом ультрасоно-графии у детей выявило, что у шестилетних детей угол раскрытия блока бедренной кости равнялся 150±04°, а в возрасте от семи до десяти лет он такой же, как у взрослых. Метод ультрасонографии не инвазивный, доступный и достаточно информативный. Отклонение величины этого угла от нормы, даже при отсутствии на момент осмотра явных клинических проявлений дисплазии, должно насторожить врача в отношении того, что с ростом ребенка возможно развитие вывиха или хондропатии надколенника с переходом в остео-артроз феморо-пателлярного сочленения. Желательно всем детям, начиная с шести лет, определять методом
ультрасонографии угол раскрытия блока бедренной кости для выявления диспластических изменений коленного сустава. При отклонении этого угла от нормы детей нужно брать на диспансерный учет для проведения лечебных и профилактических мероприятий, способствующих уменьшению негативного проявления дисплазии, выбора оптимальных нагрузок на сустав, рекомендации в выборе профессии. Примером могут служить обязательные осмотры ортопедом новорожденных детей для выявления дисплазии тазобедренного сустава. При наличии дисплазии раннее адекватное лечение значительно сокращает количество вывихов тазобедренного сустава.
ЛИТЕРАТУРА
1. Бойчев Б. Отдаленные результаты после нашей операции при врожденном вывихе надколенника // Ортопедия, травматология и протезирование. 1959. № 6. С. 34-36.
2. Тихонов В. А., Верлинская Д. К., Прозорова М. В. Вывих надколенника при синдроме Шерешевского-Тернера // Ортопедия, травматология и протезирование. 1984. № 2. С. 47-48.
3. Карчинов Д. К. К вопросу о генезе врожденного вывиха надколенника // Ортопедия, травматология и протезирование. 1990. № 5. С. 49-50.
4. Многотомное руководство по ортопедии и травматологии : в 3 т. М. : Медицина, 1968. Т. 2 : Ортопедия / под ред. М. В. Волкова. С. 644 -665.
5. Циппель Х., Кох Н. Ф. Диагностика и оперативное лечение хондропатии надколенника // Ортопедия, травматология и протезирование. 1984. № 9. С. 60-66.
6. Van Kampen A., Koeter S. Simple diagnostics of patellofemoral instability point to tailored treatment // Ned. Tijdschr. Geneeskd. 2006. Vol. 150, No 16. P. 881-885.
7. Peeters M. Genou douloureux non traumatique de l’enfant. 80e réunion de la Société Française de Chirurgie Orthopédique et Traumatologique // Rev. Chir. Orthop. 2005. Vol. 91, Suppl. 6. P. 3S33.
Рукопись поступила 06.04.2011.
Сведения об авторах:
1. Мальцева Людмила Владимировна — ФГБУ «РНЦ «ВТО» им. акад. Г.А. Илизарова» Минздрава России, врач ультразвуковой диагностики.
2. Буравцов Павел Павлович — ФГБУ «РНЦ «ВТО» им. акад. Г.А. Илизарова» Минздрава России, лаборатория патологии суставов, старший научный сотрудник, к. м. н.
Мой опыт: Дисплазия коленных суставов и внутрисуставные инъекции
Дисплазия коленных суставов и внутрисуставные инъекции.Я всегда была активным человеком, но не спортсменом. В 25 лет у меня начали сильно хрустать колени, появилась иногда острая боль при поднятии по ступенькам или спускании по лестнице на высоких каблуках. Стала обращаться к разным врачам. Делала УЗИ и рентгены. Одни сказали, у вас стерт хрящ и сказали идти на операцию, другие врачи сказали, что хрящ в норме 2-4 мм и у меня он пока ещё 2мм есть, но тенденция к истиранию есть у всех с возрастом. Обратилась в Эспину в Харькове, доктор поставил диагноз врожденная дисплазия суставов и сказал, то только операция и реабилитация в центре Эспина мне поможет. В Ситенко сделала рентгены и специальные снимки для коленных суставов в согнутых положениях. Специалист сказала, что есть два варианта: операбельный и консервативное лечение (внутрисуставные инъекции). Поскольку я никогда колени не лечила, я выбрала второе. Много читала на разных форумах про дисплазию и ее лечение. Ясно, что всё очень индивидуально, поэтому каждый человек думает своим мозгом и принимает решения сам. У меня дисплазия без осложнений, без артроза и без шипов, без вывихов ног и пр. В Ситенко мне хирург написала список препаратов, которые я могу выбрать сама, разной стоимости и разного объёма и разного курса лечения. Я выбрала курс из 2 препаратов: СИНАРТА (15 раз через день) и ОстенилПЛЮС (разово в один сустав в середине курса лечения Синарты). Первый препарат: 15 раз уколы через день в попу препарата Синарты (шприц 5куб), препарат доступен в аптеках (в упаковке 5 ампул розчинуА по 2мл и плюс 5 ампул розчину Б по 1 мл, итого 1 укол 3мл.). После 6 укола Синарты (13 день курса) я ездила в Ситенко колоть ОстенилПлюс внутрисуставно. Препарат очень дорогой (2500грн одна инъекция), плюс в том, что его колят разово, а не 5 инъекций, как обычный Остенил и должно хватить на 1-2 года. Достать его можно только под заказ через представителей. Я позвонила девушке-представителю по телефону, данному мне в больнице. Лекарство привезли на дом через 3 дня. В коробке шприц готовый к введению без иглы. Лекарство как гель. Неприятно, конечно, представлять, как прокалывают твоё собственное колено и вводят гель в сустав, но всё прошло не так уж плохо, как я уже себе напредставляла. С собой я в Ситенко привезла лекарство, 5куб.шприцы, спирт и лейкопластыри. Завели меня в кабинет для перевязок, положили на кровать, под колени положили подушки и сказали расслабить ноги. У меня была просто навязчивая идея, что я кого-то ногой двину в глаз, если мне введут иглу в колено, и я поэтому старалась очень себя контролировать. Людей там не привязывают. Обезболивание не делают J Левая коленка. Кололи справа, сначала катетер, а потом туда шприц с лекарством привинтили. Первый прокол катетера был как обычный укол (как кровь из вены), но когда стали вводить гель, я почувствовала точно такую же ноющую боль, как при ушибе от лед или при ушибе локтя от парту в школе. Боль не проходит сразу, а ноет, пока вкалывают и 5 минут после. Гель должен «подружиться» с суставом, как мне объяснили. Второе колено. Прокол чувствовался меньше, а как лекарство ввелось и вовсе не ощущалось. Скорее всего, моё правое колено более дружелюбным оказалось. Залепили пластырем дырочки от уколов со спиртовой ваткой. Сказали, ВСЁ, иди. Ничего не болит. Я встала, поблагодарила и уехала домой. В метро по ступенькам заметно сразу подниматься и опускаться стало легче. Как-будто Дровосека смазали маслом)). Ничего не болит пока, уже прошло полдня. Надеюсь, кому-то я помогла информацией. Со мной должно быть все хорошо, а если нет, я еще напишу здесь что-нибудь.
Всем удачи и быть здоровыми!
ПРОДОЛЖЕНИЕ ЭПОПЕИ с коленными суставами.
ЛЮДИ, НЕ ПОПАДАЙТЕСЬ НА РАЗВОД! Подтвердите свой диагноз, прежде чем что-то вкалывать или ложиться на операцию!
Сегодня 11 августа 2014 года. Лучше НЕ СТАЛО.
НО Моя ситуация с диагнозом кардинально менялась 3 раза.
1 диагноз. Прошла обследования в Ситенко и в Эспине. Врачи в один голос заявили – врожденная дисплазия коленных суставов; а это операция и только! Или начать делать внутрисуставные уколы каждые 2 года, иначе – артроз сустава и всё. Я решила помедлить с операцией. Я почитала на сайтах, как проводится операция, как рассекаются здоровые связки и болтами прикручивают к кости часть моей же связки. Реабилитация хуже, чем при переломе и не гарантия, что всё сделают хорошо. Костыли 2 месяца, потом с палочкой или как получится. Укол один стоит порядка 2500грн, операция в разы дороже. Я сделала 2 укола, которые не дали результатов, потом ещё кололи внутримышечно ещё препараты для хряща и пр. 0 эффекта. ЕСЛИ в детстве не было проблем с вывихнутими постоянно конечностями — это НЕ ВРОЖДЕННАЯ ДИСПЛАЗИЯ, а слабые связки бедра, которые держут надколенник. Так это я поняла через 3 года пробований разных лечений.
2 диагноз. За границей мне категорически исключили дисплазию, поставили подозрение – хондромаляция надколенников, или «колено бегуна» или воспаление хряща. Я решила сделать МРТ коленных суставов и понять, где же там проблема. В каком состоянии у меня хрящ, надколенник и пр. МРТ делала в неотложке по записи 31 июля 2014, МРТ показало, что все, о чём я переживала, всё в норме, кроме воспаленных связок внутренней мышцы бедра на обоих ногах в следствии давних травм. Я и не знала, что у меня 8 лет ! связки воспалены, естественно, я их не лечила, Живокостом не мазала. ХОТЬ БЫ КТО из врачей тогда сказал, НЕТ! Им же тогда меньше денег получиться выкачать. Дипхит и всё, свободен! МРТ показывает все жидкостные изменения и ткани, выяснила, что надо лечить воспаленные связки и 3 месяца накачивать внутренние мышцы бедра. Я а спортзал люблю. Танцы и капоэйру запретили из-за повышенного напряжения на колени.
3 диагноз. Помните, кости человека, а в частности, клен и голени, — красивые и ровные, как у скелетов биологического кабинета, вот и у меня на МРТ они гладенькие, а на рентгене острые края. В Ситенко делала рентген коленей в прямом и согнутом состоянии. Там мне никто и не заикнулся про соли! Я случайно вышла на спортивного вертебролога, который спортсменов с запущенными травмами ставит на ноги. ОН за одну секунду, посмотрев на рентген, сказал, что соли. Никакой операции. Снимки показали, что на костях есть острые края, пики — это соли. Эти острые края и царапают хрящ, отсюда и боли, и скрипы, и хруст. Его больше заинтересовал мой позвоночник. Полтора часа — отлично спину «отремонтировал»! Выяснилось, что позвоночник тоже играет важную роли для коленей, но про это отдельный разговор. Я поняла, надо и спиной заниматься, упражняться. Про соли. Стало необходимым узнать, КАКИЕ это соли и выводить их с умом. Сдала анализ мочи на соли в поликлинике под градусником, 15 грн. На 2 этаже. Результат на следующий же день.
Кому интересно: про анализ (мне толком никто не рассказал сначала, КАК его правильно сдать.) Анализ сдается не просто: в идеально вымытую и высушенную 2или 3х литровую банку надо собрать всю мочу за сутки в одну банку, перед каждым дзюр-дзюр в банку важно подмываться, чтобы не было в моче бактерий. Потом слить в туалет верх банки, а осадок слить в вымытую 200мл баночку и им отвезти.
Привезла доктору результат. У меня оказалось много оксалатов. Он выписал гомеопатические капли Оксалатин и Нормасол по системе 3 месяца. Пью капли вторую неделю, соблюдаю оксалатную диету ем меньше кислого, делаю растяжку и ванны из морской соли и пары-тройки ингредиентов, которые он назначил. Чувствую себя лучше, похудела на 2кг. Соли долго выводятся, надеюсь поможет. Колени хрустят по-прежнему, а боль ушла.
Начала ходить в спортзал на велотренажер. Дома делаю растяжку.
Всем здоровья, не попадайтесь в руки врачам-убийцам!
Дисплазия у ребенка: главное вовремя начать лечение
Дисплазия у ребенка: главное вовремя начать лечение
Молодые родители нередко встречаются с таким диагнозом у малыша, как дисплазия тазобедренного сустава. Это врожденная неполноценность сустава, которая обусловлена его недоразвитием и может привести к подвывиху или вывиху бедра.
О признаках дисплазии, методах лечения и основных ошибках родителей рассказывает травматолог-ортопед первой квалификационной категории Челябинской областной детской клинической больницы Александр Семенов.
— Александр Владимирович, почему возникает дисплазия?
— Одной из причин, приводящих к нарушению нормального развития сустава, является неправильное его развитие уже внутриутробно. Болезнь начинает развиваться на 5-6 неделе беременности.
Свое влияние оказывают генетический и гормональный факторы. Дисплазия тазобедренного сустава в 10 раз чаще встречается у детей, родители которых имели признаки врожденного вывиха бедра. Стоит отметить, что у девочек дисплазия тазобедренных суставов встречается в два раза чаще и протекает особенно тяжело.
— Может ли женщина узнать о заболевании во время беременности с помощью УЗИ и избежать его развития?
— Во время УЗИ, как правило, этот диагноз не выявляют. От женщины в данном случае ничего не зависит. Здесь главное своевременная диагностика у ребенка и правильное лечение.
— На что нужно в первую очередь обратить внимание родителям?
— На асимметрию складочек на ножках и ягодицах, во время проведения гимнастики — ограничение движения в суставе. Родители часто жалуются, что у ребенка одна нога короче другой, но чаще всего этот симптом интерпретируют неправильно. Такие факторы как тазовое предлежание плода, крупный плод, токсикоз беременности должны настораживать беременную женщину в плане возможной врожденной патологии суставов у ребенка. Риск в этих случаях возрастает десятикратно.
— Бывает бессимптомное течение дисплазии?
— Бывает. Иногда родители не могут самостоятельно заподозрить дисплазию, когда нет ограничения движения в тазобедренном суставе. В этом случае болезнь обнаруживает только врач. Поэтому в один месяц ребенка обязательно должен осмотреть ортопед.
— Но ортопеды есть не во всех районах Челябинской области. Как быть семьям из глубинки?
— В настоящее время в Челябинской области принимают около 18 ортопедов, из них два — в областной больнице, три — по области — в Копейске, Миассе и Златоусте, около 13 – в городе Челябинске. Ортопед обязательно должен осмотреть ребенка в декретированные сроки (1месяц, 6 месяцев, 12 месяцев), поэтому если врача нет в районе, нужно брать направление к нам в детскую областную поликлинику. Мы готовы принять всех детей из Челябинской области.
Кроме того, в некоторых роддомах региона новорожденному на 5-7 день проводится скрининговое УЗИ тазобедренных суставов, чтобы исключить дисплазию. Если заболевание выявили, то малыша выписывают уже с рекомендациями и направлением к ортопеду.
— Какие методы лечения дисплазии существуют?
— Основными принципами лечения являются раннее начало, применение ортопедических средств для длительного удержания ножек в положении отведения и сгибания, активные движения в тазобедренных сустава.
Основным в лечении является гимнастика, которую должны выполнять с детьми родители. Задача ЛФК — укрепление мышц тазобедренного сустава и организация двигательной активности ребенка, достаточной для полноценного физического развития. Обычно она включает в себя пять видов упражнений. Кроме того, в комплексном лечении должны быть массаж и физиолечение. В более тяжелых случаях (тяжелая дисплазия, подвывих, вывих бедра) мы применяем различные ортопедические пособия – стремена Павлика в более раннем возрасте, шины-распорки для детей постарше.
— Где ребенок проходит лечение?
— Мы отправляем пациентов лечиться по месту жительства. Основная ответственность в данном случае лежит на родителях, они должны ежедневно выполнять комплекс упражнений. А массаж и физиолечение можно получить в поликлиниках по месту жительства.
— Кто может делать массаж ребенку?
— Массаж можно делать только у специально обученного массажиста, с сертификатом и желательно со специализацией по детскому массажу.
— Как влияет на лечение пеленание ребенка?
— Раньше применялось тугое пеленание, сейчас от этого уже отошли, потому что в этом случае сустав находится в не физиологичном положении. Сейчас специалисты рекомендуют либо широкое пеленание, либо свободное положение для ножек.
— Если ребенку назначены ортопедические изделия, то у него долгое время ограничены движения. Как это скажется впоследствии на его развитии?
— Никак. Дело в том, что особого ограничения движения не наблюдается. Если родители соблюдают ортопедический режим, то в 80% случаев стремена Павликамы отменяем уже через 3месяца. Даже если ребенок носит шину-распорку в течение шести месяцев, это оказывает только положительное влияние на формирование его суставов. В будущем на общее развитие ребенка это не повлияет.
— Можно ли полностью избавиться от дисплазии?
— Ведущую роль играет раннее распознавание этого порока и вовремя начатое лечение. При своевременном лечении и соблюдении родителями ортопедического режима около 70% детей выздоравливают полностью, но у 30% в старшем возрасте развивается нарушение походки.
Если говорить о врожденном вывихе бедра, то высока вероятность развития артроза тазобедренного сустава через несколько лет. Но все-таки у большинства детей болезнь проходит бесследно, если ее вовремя выявить и начать лечение.
— Сколько детей в Челябинской области страдают от дисплазии?
— К нам в областную поликлинику ежедневно с таким диагнозом обращается 4-5 человек со всей области. Врожденный вывих встречается один-два раза в месяц. Запущенных случаев, к счастью, не так много. В основном такое случается в отдаленных районах Челябинской области, где нет возможности своевременно показать ребенка ортопеду.
Ветеринарная ортопедия — Клиника «Эксвет» в Одессе
Титановый протез локтевой кости, установленный при оперативном лечении остеосаркомы.
Врачи-ортопеды клиники «Эксвет» проводят полную диагностику и лечение пациентов с заболеваниями опорно-двигательного аппарата
На прием к ортопеду попадают пациенты с различной степенью хромоты или неспособностью опираться на какую-либо из конечностей, в тяжелых случаях пациент вообще не передвигается.
На приеме врач проводит ортопедо-неврологический осмотр, сбор анамнеза, специальные тесты. Смысл осмотра заключается в дифференциации неврологической или ортопедической проблемы и ее локализации. После этого проводится рентгенография области поражения. Для дополнительной диагностики, или в случае невозможности определить проблему и установить окончательный диагноз с помощью рентгена и ортопедических тестов, применяется КТи МРТ.
Проводим раннюю диагностику дисплазии локтевых и тазобедренных суставов у щенков в возрасте 4-6 месяцев
Для этого применяем рентгенографию под седацией. По рентгенографическим снимкам проводятся скелетометрические вычисления, на основе которых составляется прогноз развития болезни согласно табличным значениям. Можно достоверно предположить, какая степень дисплазии локтевых или тазобедренных суставов будет у щенка в половозрелом возрасте. Это очень важно! На основе ранней диагностики можно проводить раннее лечение. Именно раннее лечение позволяет в корне изменить проблему в лучшую сторону, а в ряде случаев избавить от нее.
Проводим сертифицированные обследования по правилам FCI и в системе КСУ
Сертифицированное рентгенологическое обследование на дисплазию у собак и клиническую оценку коленного сустава (пателлы) проводит эксперт по дисплазии тазобедренных и локтевых суставов, состоянии коленных чашечек (пателлы), лицензиат КСУ Виталий Райлян.
Лечим ортопедические заболевания с использованием современных методик
- При ранней диагностике дисплазии тазобедренных суставов применяем ювенильный симфизиодез JPS и двойную остеотомию таза DPO.
- Расслаивающий остеохандрит в плече-лопаточном суставе, в локтевом суставе, в коленном суставе лечим консервативно и хирургически.
- Болезнь Легга-Кальве-Пертеса — применяем резекционную артропластику головки бедра.
- При ранней диагностике дисплазии локтевых суставов проводится дистальная остэктомия локтя, проксимальная динамическая остеотомия локтя, фиксация или удаление крючковидного отростка и хирургическое лечение болезни медиального венечного отростка, проводим хирургическое лечение дисплазии локтевого сустава по методике PAUL.
- Разрыв передней крестовидной связки лечим методом TPLO (международный стандарт лечения), ТТА и TT Crown, TWO.
- Для лечения переломов костей применяем самые передовые методики в ветеринарии, все виды остеосинтеза, в том числе интромедуллярная фиксация, лечение при помощи аппарата внешней фиксации, остеосинтез блокируемыми углостабильными и DCP пластинами.
- Также занимаемся хирургической коррекцией деформаций конечностей. Помимо традиционных способов хирургического лечения используем компьютерное моделирование операций и 3D печать индивидуальных имплантов.
Дистальная локтевая остэктомия при дисплазии локтевого сустава
Вывих надколенника 3 степени и гипоплазия медиального мыщелка. Протезирование блока бедренной кости коленного сустава (PGR)
Записаться на прием к ортопеду, уточнить цены на ветеринарные услуги можно по телефонам ветеринарной клиники «Эксвет» 048-706-59-06, 067-481-08-81, 095-064-82-16, 093-907-36-36.
Лечение дисплазии тазобедренного сустава. Операция DPO ►
Органосохранная операция при остеосаркоме локтевой кости с применением 3D импланта ►
TPLO и одномоментная коррекция вальгусной деформации голени ►
Двусторонняя операция TWO ►
Коррекция дисплазии локтевого сустава методом PAUL ►
Лечение дисплазии коленного сустава у детей и взрослых
Дисплазия коленного сустава представляет собой ортопедическое заболевание коленной чашечки, которое характеризуется врожденной или приобретенной асимметрией колен, сопровождающейся характерным болевым синдромом. Развиться данное заболевание может вследствие распределения нагрузки на одну сторону тела, что через несколько лет приводит к дисплазии коленного сустава.
Дисплазия сустава в области колен образуется при изнашивании хряща, расположенного в области коленной чашечки. Следствием патологического процесса является изнашивание хряща и болевые ощущения в области колен, остановить или предотвратить которые можно при помощи своевременного лечения.
Характеристика заболевания
Дисплазия коленного сустава возникает вследствие нарушения развития костной и хрящевой структуры сустава, а также его мышечного и связочного компонента. Среди новорожденных данная патология встречается часто, примерно у 6 детей из 1000. Главной особенностью данной ортопедической патологии является наступление инвалидности при отсутствии своевременного лечения.
Причины развития
- Наследственность – наличие у близких родственников или матери диспластических патологий;
- Недостаточное поступление питательных веществ плоду – нарушение формирования и роста костно-хрящевого аппарата в период вынашивания плода, при неправильном питании беременной женщины;
- Вредные привычки при беременности – алкоголь и никотин способствуют нарушению роста костной системы плода, что приводит к неправильному развитию зон окостенения;
- Патологические процессы в период беременности – изменение размеров матки (миома), неправильное положение плода, токсикоз или маловодие могут стать причиной нарушения формирования суставной поверхности или недоразвития хрящевой основы суставов;
- Вирусные и инфекционные заболевания – перенесенные болезни могут стать причиной неправильного формирования костно-хрящевой структуры сустава.
Суставная дисплазия в области колен приводит к нарушению походки, что ухудшает качество жизни и занижает самооценку, так как человек в полной мере ощущает данный дефект. Именно поэтому лечить данную болезнь следует при первых же признаках ее проявления, что гораздо упростит лечебные мероприятия и позволит сократить время на восстановление.
Признаки коленной дисплазии
- Вертлужная впадина – образование в области подвздошной кости, имеющее округлую форму, выстланное хрящевой тканью и представляющее собой ложе суставного хряща;
- Асимметрия колен — дисплазия коленного сустава у детей выражается в раннем возрасте в виде неравномерного расположения коленных чашечек, что зрительно делает ноги неровными. Одна нога короче или длиннее другой может быть только при тяжелых стадиях дисплазии;
- Позднее начало ходьбы – предрасположенность или наличие коленной дисплазии у ребенка выражается в позднем начале хождения, появление «утиной» походки и привычки ходить на пальчиках;
- Вывернутые пальцы – серьезным поводом для беспокойства являются вывернутые наружу или внутрь пальцы ног.
Лечение
Лечение дисплазии коленного сустава следует проводить при помощи широкого пеленания новорожденного ребенка. Для этого в область промежности укладывается втрое сложенная пеленка, закрепляющаяся сверху тугим пеленанием. Таким образом, ножки ребенка находятся постоянно в фиксированном положении, что дает возможность восстановиться хрящевым соединениям в области коленной чашечки. Ярко выраженные диспластические изменения устраняются пи помощи использования гипсовой повязки, которая фиксирует конечности в несгибаемом положении.
Для детей старше двух лет, у которых диагностируется наличие диспластических изменений в области коленного сустава показано проведение хирургического вмешательства. После проведения операции необходимо на протяжении некоторого времени проводить укрепляющие процедуры в виде массажа, которые стимулируют мышцы и восстанавливают суставную сумку.
При дисплазии коленного сустава прогноз благоприятный только при своевременно начатом лечении. Если заболевание до двух лет не лечилось, то возможно возникновение необратимых изменений в области суставов, требующих поведения хирургических операций.
Профилактика
- Профилактический осмотр невролога и ортопеда;
- При малейшем подозрении на дисплазию необходимо проводить УЗИ суставов;
- Занятия развивающей физкультурой и проведение профилактического массажа;
- Правильное держание ребенка на руках – поддержка спинки обязательна, усаживать малыша «верхом» на бок у взрослого не рекомендуется.
Хотите получить такое же лечение, спросите нас, как?
Вконтакте
Одноклассники
Google+
Также к прочтению:
Нестабильная коленная чашечка — Институт коленного сустава Нойеса
Какие специфические факторы влияют на стабильность надколенника?
Стабильность надколенника, определяемая как состояние, при котором коленная чашечка нормально скользит и остается в канавке блокада при сгибании и разгибании колена, зависит от нескольких факторов:
- Угол сгибания колена и динамические стабилизаторы
Сокращение четырехглавой мышцы (бедра) выпрямляет колено, натягивая надколенник, который, в свою очередь, тянет за бугорок большеберцовой кости, заставляя колено разгибаться.Когда колено сгибается, надколенник действует как шкив, заставляя коленную чашечку вдавливаться в канавку блока.
Коленная чашечка наиболее нестабильна в диапазоне от 0 до 30 градусов сгибания колена (0 градусов означает, что нога прямая). Под этим углом четырехглавые мышцы расслаблены, и надколенник не входит в блокирующую канавку. Таким образом, его можно легко перемещать как вправо, так и влево.
Когда колено сгибается, стабильность надколенника обычно повышается из-за комбинированного напряжения четырехглавой мышцы и сухожилия надколенника, которые втягивают надколенник в канавку трохлеара.Косая широкая мышца медиальной мышцы (VMO) тянет надколенник к внутренней (медиальной) части коленного сустава. MPFL действует как сдерживающий повод, чтобы противостоять вывиху надколенника к внешней (латеральной) части коленного сустава. Латеральная широкая мышца имеет тенденцию тянуть надколенник к внешней (латеральной) стороне колена.
Также важно понимать взаимосвязь между сгибанием колена и контактом между надколенником и трохлеарной канавкой. Когда колено полностью прямое (0 градусов), между нижней поверхностью надколенника и канавкой трохлеара очень мало контакта.Затем, от 0 до 90 градусов сгибания колена, происходит усиленный контакт. Сначала происходит контакт между нижним (дистальным) полюсом надколенника и блокадой. Затем, когда сгибание увеличивается примерно до 45 градусов, область контакта перемещается к центральной части надколенника. При сгибании на 90 градусов только верхняя (верхняя) область надколенника контактирует с дистальной частью трохлеарной канавки. При примерно 120-135 градусах сгибания только медиальная и латеральная части надколенника соприкасаются с латеральным и медиальным мыщелками бедренной кости.
Усилие на надколенник увеличивается примерно в 3 раза при подъеме по лестнице, в 5 раз превышает вес тела при спуске по лестнице, в 7 раз превышает вес тела во время бега и до 20 раз превышает вес тела при глубоком приседании. Четырехглавая мышца поглощает энергию во время ходьбы и бега.
Изменение, вызванное чрезмерной слабостью, натянутостью или дисбалансом динамических стабилизаторов, может привести к нарушению смещения надколенника или нестабильности, а также к увеличению сил на коленной чашечке, что в конечном итоге приведет к разрушению внутренней выстилки сустава.
- Форма трохлеарной борозды и бокового мыщелка бедренной кости
Если смотреть на ногу спереди, четырехглавые мышцы и сухожилие не образуют прямой линии. Они указывают один путь выше надколенника, а другой — под надколенником. Угол четырехглавой мышцы (угол Q) — это угол, образованный одной линией, проведенной от передней верхней подвздошной ости таза до середины надколенника, и второй линией, проведенной от середины надколенника до большеберцового бугорка.Нормальный угол Q у мужчин составляет 8-14 градусов. У женщин нормальный угол Q составляет 11-20 градусов.
Из-за угла Q коленная чашечка имеет тенденцию тянуться к внешней стороне (боковой части) колена, когда четырехглавые мышцы сокращаются (напрягаются). Именно здесь форма, высота и наклон трохлеарной канавки важны для сохранения надколенника в правильном положении. Обычно бороздка находится выше на внешней стороне (боковой стороне), что не дает надколеннику соскользнуть с места при сгибании и выпрямлении колена.
Существуют различные формы или вариации трохлеарной канавки. Существует то, что считается нормальным внешним видом (только что показано на иллюстрации выше), и 4 варианта: мелкий, плоский, выпуклый и обрыв. Эти 4 варианта связаны с так называемой трохлеарной дисплазией или аномальной формой этой области колена. Неглубокая или диспластическая трохлеарная борозда, которая развивается у некоторых людей, позволяет надколеннику перемещаться слишком далеко из стороны в сторону и может быть источником хронической нестабильности надколенника.
- Медиальная пателлофеморальная связка
MPFL — очень важный статический стабилизатор, который помогает предотвратить слишком большое боковое смещение надколенника из канавки трохлеарной канавки. Наше понимание жизненно важной роли, которую эта связка играет в стабильности надколенника, появилось сравнительно недавно (в течение последних 15 лет или около того). В коленях с большим углом Q MPFL обеспечивает уравновешивающую силу, которая сопротивляется увеличенному боковому натяжению надколенника.
MPFL всегда повреждается при повреждениях вывиха надколенника, хотя степень повреждения варьируется и изначально не требует хирургического вмешательства.Со временем степень повреждения этой связки может стать серьезной проблемой, если эпизоды подвывиха или вывиха надколенника продолжаются. Вторая связка, расположенная на медиальной стороне колена, называемая медиальной пателломенисковой связкой, является еще одним важным стабилизатором.
У некоторых людей есть чрезмерно тугие статические стабилизаторы, такие как медиальный или латеральный ретинакулум. Чрезмерная рыхлость этих структур также может вызвать проблемы со стабильностью надколенника.
- Мышцы бедра
Исследователи недавно подчеркнули роль мышц бедра у пациентов с болью и нестабильностью надколенника.Помните, что у бедра есть общая кость с коленом — бедренная кость. В тазобедренном суставе бедро соединяется с вертлужной впадиной таза и действует как шарнирно-шарнирный сустав, который перемещается во всех направлениях. В коленном суставе бедренная кость плотно связана с большеберцовой костью через связки, сухожилия и суставную капсулу.
Слабость мышц бедра (абдукторов бедра и внешних вращателей) может напрямую влиять на коленный сустав, вызывая внутреннее вращение бедренной кости и переход колена в колено-вальгусное положение, а стопу — разворачивание наружу (пронат), как показано на фотографии ниже.
Несколько исследований показали, что пациенты с болью и нестабильностью надколенника имеют слабые мышцы бедра, но неясно, присутствовала ли эта проблема до или в результате боли надколенника.
Трохлеарная дисплазия: варианты визуализации и лечения
EFORT Open Rev. 2018 Май; 3 (5): 240–247.
Cécile Batailler
1 Hôpital de la Croix Rousse, Хосписы Сивилс де Лион, Франция
Филипп Нейре
2 Больница Бурджил, Абу-Даби; ОАЭ
1 Hôpital de la Croix Rousse, Хосписы Сивилс де Лион, Франция
2 Больница Бурджил, Абу-Даби; UAE
Эта статья распространяется на условиях Creative Commons Attribution-Non Commercial 4.0 Международная (CC BY-NC 4.0) лицензия (https://creativecommons.org/licenses/by-nc/4.0/), которая разрешает некоммерческое использование, воспроизведение и распространение работы без дополнительного разрешения при условии указания авторства оригинальной работы .Эту статью цитировали в других статьях в PMC.Abstract
-
Рецидивирующий вывих надколенника — инвалидизирующее состояние, которое может привести к травмам суставного хряща, костно-хрящевым переломам, рецидивирующей нестабильности, боли, снижению активности и пателлофеморальному остеоартриту.Трохлеарная дисплазия представляет собой важный компонент вывиха надколенника.
-
Визуализация обеспечивает объективную основу для морфологических аномалий и, таким образом, позволяет определить хирургическую стратегию в соответствии с концепцией хирургии «à la carte».
-
Основными хирургическими методами трохлеопластики являются трохлеопластика с углублением борозды, трохлеопластика «Берейтер» и рецессионная трохлеопластика.
-
В среднесрочной перспективе все методы показали послеоперационное улучшение клинических показателей, с низкой частотой рецидивов вывиха и возможным возвращением в спорт.Но эти методы не останавливают прогрессирование пателлофеморального артрита.
Цитируйте эту статью: EFORT Open Rev 2018; 3 DOI: 10.1302 / 2058-5241.3.170058
Ключевые слова: нестабильность надколенника, знак пересечения, супра-трохлеарная шпора, углубляющая трохлеопластика, трохлеопластика , пателлофеморальный остеоартрит
Введение
Рецидивирующая нестабильность надколенника — это инвалидизирующее состояние, которое может привести к травмам суставного хряща, костно-хрящевым переломам, боли, снижению активности и пателлофеморальному остеоартриту (ОА).Сообщается, что среднегодовая частота первичного вывиха надколенника составляет 5,8 случая на 100 000 человек, и этот показатель выше среди более молодых и более активных групп населения. 1,2 Вывих надколенника — это многофакторная проблема, которая зависит от расположения конечностей, костной структуры надколенника и блока, а также целостности статических и динамических ограничений мягких тканей. Трохлеарная дисплазия представляет собой важный компонент нестабильности надколенника, который был признан в течение многих лет.Dejour et al. 3 обнаружили, что 96% пациентов с истинным вывихом надколенника в анамнезе имели признаки дисплазии блока. Трохлеарная дисплазия высокой степени характеризуется сочетанием плоской и / или выдающейся блокады, возвышающейся над передней корой бедренной кости, что не обеспечивает адекватного отслеживания во время сгибания и приводит к подвывиху надколенника. Другие статические или динамические нарушения обычно сочетаются с дисплазией трохлеарной артерии, например, genu recurvatum, надколенник alta, увеличенный угол Q и аномалии скручивания кости.Трохлеопластика показана в основном при тяжелой дисплазии блока. В большинстве этих случаев трохлеопластика выполняется в сочетании с другими процедурами (такими как перенос переднего бугорка большеберцовой кости [ATT] или реконструкция медиальной надколеночно-бедренной связки [MPFL]). Чтобы определить лучшую хирургическую стратегию, необходимо провести точный анализ анатомических аномалий с помощью визуализации. Было разработано и опубликовано множество измерений, описывающих дисплазию трохлеарной артерии.
Мы опишем эти различные методы измерения, доступные хирургические методы и основные результаты хирургического вмешательства по поводу дисплазии трохлеарной зоны.
Результаты визуализации
Визуализация играет важную роль в оценке нестабильности надколенника, обеспечивая объективную основу для морфологических аномалий и, таким образом, позволяя хирургу определить подходящую хирургическую стратегию в соответствии с концепцией хирургии à la carte, описанной Анри Дежуром. . 3,4
Нормальная анатомия
На истинной боковой рентгенограмме колена с точным наложением мыщелков сзади на передней части дистального эпифиза бедренной кости очерчиваются три плотные рентгенографические линии.Две самые передние линии соответствуют контурам мыщелков. Кривая непосредственно позади этих линий соответствует впадине трохлеарной канавки, которая сочленяется с надколенником во время движений сгибания-разгибания ().
Осевой вид и вид сбоку нормальной блокады без дисплазии. Две самые передние линии (синяя и оранжевая изображения) соответствовали контурам мыщелков. Кривая непосредственно позади этих линий соответствует впадине трохлеарной бороздки (желтая звезда).
Знак пересечения
На обычных рентгенограммах линия, представляющая самую глубокую часть трохлеарной канавки, никогда не пересекает переднюю границу двух мыщелков нормального колена. Эта линия соединится с передней частью мыщелков диспластической блокады; это означает, что канавка ровная именно в этой точке (). Знак пересечения повторяемый и простой в исполнении. Это очень полезно для диагностики дисплазии трохлеара и прогнозирования будущего риска вывиха надколенника.Важность знака пересечения в прогнозировании пателлофеморальной боли неясна. 5
Рентгенограмма правого колена сбоку, показывающая знак пересечения и небольшой двойной контур в контексте блокированной дисплазии типа C (классификация Д. Дежура).
Выпуклость трохлеара
Для анализа выпуклости трохлеара, 4 мы проводим прямую линию, касательную к передней части коры бедренной кости (желтая линия) на истинном боковом изображении. Дно блока может быть на одном уровне с этой линией (перевод = 0), перед этой линией (положительный перевод) или позади этой линии (отрицательный перевод) ().Нормальное значение <3 мм. Бугорок блокада оказался полезным для диагностики дисплазии блока, особенно когда он крутой (блокаторная шпора).
Рентгенограмма сбоку, показывающая выпуклость блока. Желтая линия — это прямая линия, касательная к передней части коры бедренной кости. Дно блока (синяя линия) находится впереди этой линии, что указывает на положительный бугорок блока.
Глубина трохлеара
Измерение выполняется на рентгенограмме в реальном виде сбоку.Проводится касательная к задней части коры бедренной кости и перпендикулярная линия в самой проксимальной части задних мыщелков. Затем для измерения глубины блока () используется линия, проведенная под углом 15 ° от перпендикулярной линии. 3 Глубина блока — полезный инструмент диагностики дисплазии блока и для прогнозирования будущего риска вывиха надколенника. Теоретически неглубокая блокировка может увеличить контактное давление в пателлофеморальном суставе, состояние, уже известное как блокаторная дисплазия. 4 Повышенное контактное давление повысит нагрузку на субхондральную кость надколенника бедренного сустава, которая предположительно является причиной пателлофеморальной боли. 6 Роль глубины блока при планировании лечения неясна, и хирургические процедуры не зависят от этого значения.
Измерение глубины трохлеара выполняется на истинной боковой рентгенограмме. Проведены касательная к задней части коры бедренной кости (красная линия) и перпендикулярная линия в самой проксимальной части задних мыщелков (синяя линия).(Желтая) линия, проведенная под углом 15 ° от перпендикулярной линии, теперь используется для измерения глубины блока (длины AB).
Боковой наклон блока
Для анализа проксимальной части блока, области, подверженной дисплазии, на первом кранио-каудальном изображении, демонстрирующем хрящевую блокаду на МРТ, измеряется боковой наклон блока (LTI). LTI рассчитывается с помощью линии, касательной к субхондральной кости задней поверхности двух мыщелков бедренной кости, пересекаемой линией, касательной к субхондральной кости латеральной фасетки блокада. 7 Среднее значение латерального наклона блокатора в коленях без блокадной дисплазии составляет 16,9 °. Используя диагностический порог 11 °, этот показатель показал чувствительность 93% и специфичность 87% для блокадной дисплазии. 7
В течение многих лет в рентгенографии описывались и другие измерения, такие как угол блокада, наклон надколенника и подвывих надколенника. Их роль в хирургическом лечении или прогнозировании пателлофеморальной боли очень неопределенна.
Классификация
Классификация трохлеарной дисплазии была описана Dejour et al. В 1998 году, определяя четыре типа трохлеарной дисплазии, идентифицированные при боковой рентгенографии и сечении. 8,9 Два новых радиографических знака были также добавлены к ранее описанному знаку пересечения: «супратрохлеарная шпора», которая представляет собой глобальное выступание блока и действует как «лыжный прыжок», отталкивая надколенник от боковой фасетки, когда коленные сгибания; и знак «двойной контур», который представляет собой рентгенографическую линию, заканчивающуюся под знаком пересечения, и представляет хондральный контур гипопластической медиальной фасетки на боковой проекции.Наличие супратрохлеарной шпоры характерно для трохлеарной дисплазии высокой степени. Трохлеарная дисплазия была разделена () на четыре типа дисплазии.
Классификация трохлеарной дисплазии по классификации Д. Дежура: тип A с изолированным перекрестным знаком, тип B с перекрестным знаком и супратрохлеарной шпорой (плоская или выпуклая блокировка), тип C с перекрестным знаком и двойным контуром (асимметрия трохлеарной артерии). фасеток с гипопластическим медиальным мыщелком) и типа D со знаком пересечения, супратрохлеарной шпорой и двойным контуром (асимметрия фасеток блока плюс вертикальное соединение и узор обрыва).Для этой классификации необходимы срезы компьютерной томографии (или МРТ) и боковой рентгенологический снимок.
Тип A характеризуется наличием знака пересечения на боковой проекции, неглубокой блокадой и углом борозды> 145 ° на осевой проекции (довольно неглубокая блокировка).
Тип B характеризуется перекрестным знаком и надрохлеарной шпорой на боковых рентгенограммах (плоская или выпуклая блокировка).
Тип C характеризуется знаком пересечения и двойным контуром (асимметрия фасеток блока с гипоплазией медиального мыщелка) на виде сбоку.
Тип D характеризуется знаком пересечения, надрохлеарной шпорой и двойным контуром (асимметрия фасеток блока плюс вертикальное соединение и узор обрыва). Эта классификация полезна для хирургического лечения 10 . Определение тяжелой степени дисплазии трохлеара неточно и не является общепринятым. Используются как количественные измерения, так и рентгенологические классификации. Многие авторы считают, что тяжелая трохлеарная дисплазия похожа на трохлеарную дисплазию типа B или D, включая супратрохлеарную шпору по классификации Дежура.
Лечение
Для лечения вывиха надколенника описано много хирургических методов.
Показания
Трохлеарная дисплазия высокой степени характеризуется сочетанием плоской и / или выдающейся блокады, выступающей над передней корой бедренной кости, что не позволяет надколеннику зацепляться с бороздой блока при примерно 25 ° сгибания.
Целью трохлеопластики является создание рецентрализованной бороздки, исправление аномалии глубины блока и, таким образом, стабилизация надколенника за счет лучшего входа надколенника в бороздку трохлеара.Трохлеопластика может быть предложена в качестве первичной процедуры при первичной дисплазии трохлеара или в качестве спасательной процедуры в случае неудачи после предыдущей операции по выравниванию надколенника.
В качестве основного намерения трохлеопластика показана пациентам с симптомами рецидивирующей нестабильности надколенника, которые не прошли безоперационное лечение. Трохлеопластика, выполняемая при трохлеарной дисплазии типа B или D, дает лучшие результаты, чем при трохлеарной дисплазии без супратрохлеарной шпоры, в отношении боли, оценки Куяла, спортивной активности и удовлетворенности. 10 Трохлеарная дисплазия Dejour типа C может потребовать подъема боковой фасетки, проксимальной рецессионной клин-трохлеопластики или трохлеопластики с углублением бороздки. 11
Некоторые авторы рекомендуют выполнять как трохлеопластику, так и реконструкцию MPFL при всех диспластических коленях 12,13 , связанных с другой процедурой в соответствии с анатомическими аномалиями.
Хирургические методы
Было описано несколько хирургических методов трохлеопластики для коррекции анатомии трохлеара.
Albee описал первую трохлеопластику с возвышением боковой фасетки блока. 14 Это устраняет плоский блок за счет увеличения выступа блока. Kuroda et al., , 15, продемонстрировали, что остеотомия по Олби значительно повысила среднее давление пателлофеморального контакта (на 40% увеличилось при сгибании колена на 45 ° и боковом подъеме блока на 10 мм), что привело к вторичному ОА. Недавно в другом исследовании сообщалось о результатах 19 остеотомий Олби с периодом наблюдения минимум 12 лет. 16 Они подтвердили плохие результаты этой техники: 32% стойкой нестабильности надколенника и 21% рецидивирующих вывихов, 53% пателлофеморального остеоартрита 1 степени по классификации Ивано и 27% степени 2.
В 1966 г. Masse представил углубляющая трохлеопластика. 17 Он предложил удаление субхондральной кости и ущемление суставного хряща с помощью перфоратора для воссоздания центральной борозды. Анри Дежур модифицировал эту операцию, выполнив остеотомию обоих мыщелков бедренной кости, чтобы создать V-образную канавку блокада. 9 Von Knoch et al. 18 описали результаты другой техники, известной как «техника Берейтера», при которой костно-хрящевой лоскут поднимается из блока и формируется костная борозда с помощью боров. Углубление трохлеопластики, каким бы методом она ни использовалась, логично, потому что она уменьшает плоскостность и выпуклость и пытается восстановить нормальную анатомию. Тем не менее, эти хирургические процедуры очень сложны.
Третий тип трохлеопластики был описан Goutallier et al. 19 Эта трохлеопластика «рецессионного» типа заключается в рецессии выступающей куполообразной передней поверхности дистального отдела бедренной кости до уровня передней коры бедренной кости без углубления самой бороздки. Цель не в том, чтобы сформировать бороздку, а в том, чтобы уменьшить выступающую шишку без изменения конгруэнтности надколенника. Эта процедура технически менее сложна, чем углубляющая трохлеопластика.
Углубляющая трохлеопластика
Этот метод был разработан в Лионе.Артротомия выполняется из медиального доступа к средней части груди. Коленная чашечка переведена сбоку. Затем рисуется новая борозда блокада, начиная с вершины межмыщелковой выемки, и направляется проксимально с вальгусной стороной от 3 ° до 6 °. Чтобы получить доступ к нижней поверхности блока, с остеохондрального края удаляют тонкую полоску кортикальной кости. Губчатая кость удаляется с нижней поверхности блока. Сверло с направителем глубины 5 мм используется для обеспечения равномерной толщины костно-хрящевого лоскута; это поддерживает достаточное количество кости под суставным хрящом блока.Изготовленная оболочка должна быть достаточно тонкой, чтобы ее можно было смоделировать без разрушения. Больше кости удаляют из центральной части на месте новой борозды. Желобок, а иногда и медиальный и латеральный край необходимо остеотомировать. Затем костно-хрящевой лоскут заменяют и формуют легким постукиванием пробойником. Затем новую блокаду фиксируют двумя небольшими скобами или анкерами, по одному с каждой стороны канавки. Одна рука фиксируется в верхней части блокового хряща, другая — в передней части коры бедра.Скоба глубоко погружена в верхнюю поверхность хряща. Альтернативой являются рассасывающиеся винты.
«Техника Берейтера»
Блок бедренной кости обнажается посредством латеральной парапателлярной артротомии с ретракцией надколенника медиально для облегчения обнажения блока бедренной кости. Суставной хрящ отделяется от синовиальной оболочки. Костно-хрящевой лоскут поднимается от блока до межмыщелковой вырезки с помощью различных изогнутых остеотомов. Затем субхондральная борозда углубляется с помощью остеотомов и высокоскоростной фрезы.Поскольку у пациентов с дисплазией блока, как правило, трохлея медиализуется, целью является создание рецентрализованной бороздки. Затем костно-хрящевой лоскут вдавливают во вновь образовавшуюся бороздку и фиксируют двумя чрескостными 3-миллиметровыми лентами из викрила. Синовиальную оболочку прикрепляют к краям суставного хряща рассасывающимся швом и закрывают латеральный ретинакулум.
Рецессионно-клиновая трохлеопластика
Обычно выполняется латеральный доступ с разрезом латеральнее надколенника, проходящим от верхнего полюса надколенника до большеберцового бугорка на передний гребень большеберцовой кости.Размер клина, который нужно вырезать, и угол, который необходимо исправить, определяются с помощью предоперационной визуализации и измеряются во время операции. Сначала выполняется переднезадний разрез пилой на 5 мм выше блока. Затем производится задний разрез параллельно фронтальной плоскости бедра с латеральной стороны, направленный кнутри. Дистальная часть остеотомии должна находиться на расстоянии примерно 5 мм от sulcus terminalis, чтобы обеспечить оптимальный дистальный костно-хрящевой шарнир и позволить легко закрыть клин.Затем передняя косая остеотомия завершает разрезы кости, соединяющие первые два разреза. Затем удаляется костный клин, расположенный проксимально, и достигается коррекция путем постепенного продолжительного мягкого давления пальцем на блокаду без изменения канавки блока. Коррекция проводится с помощью спонгиозных винтов диаметром 3,5 мм, расположенных сбоку от поверхности хряща. Этот метод показан при появлении аномальной шишки с болью в передней части колена. Он не меняет форму суставной поверхности, но уменьшает шишку.
Результаты
Целью трохлеопластики является восстановление анатомической формы блока во избежание нестабильности, повторяющейся боли и длительного пателлофеморального ОА. В нескольких исследованиях сообщалось о клинических результатах после углубления трохлеопластики, но количество пациентов часто невелико, и долгосрочные наблюдения недоступны.
Клинические результаты
В различных исследованиях сообщается о послеоперационном улучшении клинических показателей в краткосрочной перспективе с низкой частотой рецидивов нестабильности. 20,21 Однако невозможно оценить влияние трохлеопластики по стабильности надколенника бедра, поскольку она редко выполняется в одиночку, а другие аномалии корректируются в рамках хирургической процедуры. В результате в литературе не хватает исследований высокого уровня. Различные исследования сильно различаются в зависимости от хирургической техники, критериев включения и исключения и, следовательно, от тяжести дисплазии блока. В недавнем систематическом обзоре, в котором описаны результаты трохлеопластики в 25 клинических исследованиях, сообщается, что до проведения трохлеопластики положительный тест на опасения был обнаружен у 100% пациентов, а после операции положительный тест на опасения был обнаружен у 20%.После операции частота вывихов составила 2%, а частота подвывихов — 6% при среднем сроке наблюдения 54 месяца. 20
В недавнем систематическом обзоре 22 , в котором представлены результаты 14 исследований по трохлеопластике, описано значительное улучшение оценки Куяла после операции, при этом общее среднее значение дооперационной и послеоперационной оценки Куяла составило 53,8 (стандартное отклонение 22,2). и 74 (стандартное отклонение 6,3) балла соответственно. При V-образной трохлеопластике H. Dejour средний дооперационный балл по шкале Куяла составил 54 (стандартное отклонение 5.6) и средний послеоперационный балл Куяла 79,3 (стандартное отклонение 8,4). U-образная углубляющая трохлеопластика по Берейтеру имела среднее значение до и после операции, равное 53,8 (стандартное отклонение 29,1) и 64,5 (стандартное отклонение 4,9) балла соответственно.
Исследование Verdonk et al не показало, что тяжесть дисплазии или тип нестабильности влияли на окончательный функциональный балл. 23
Углубляющая трохлеопластика
В одном из нескольких долгосрочных исследований Rouanet et al. Сообщили об исходах 34 пациентов при среднем периоде наблюдения 15 лет после трохлеопластики с углублением борозды. 24 Семнадцать переносов переднего бугорка большеберцовой кости были связаны с трохлеопластикой. Семь пациентов (20%) были признаны неудачными. Шесть человек прошли ревизионное эндопротезирование (три тотальных артропластики коленного сустава и три пателлофеморальные артропластики), которые были выполнены через два, пять, восемь, 12 и 16 лет после операции. Одному пациенту была сделана ревизионная операция по переносу переднего бугорка большеберцовой кости из-за боли в возрасте трех лет. Ни у одного из пациентов не было рецидивов вывиха надколенника.Все функциональные оценки были значительно улучшены. Функциональные баллы были значительно лучше у пациентов, прооперированных по поводу дисплазии трохлеарной зоны высокой степени (степени B и D по классификации Dejour) и у пациентов с объективной нестабильностью. Среди 27 пациентов без ревизии 22 (81%) остались довольны или очень довольны. Тест на опасения был отрицательным в 24 случаях (89%). Десять пациентов сообщили о периодической нестабильности (37%). Восемнадцать пациентов (66%) не сообщали о боли или лишь эпизодически.
McNamara сообщил, что 67% пациентов вернулись к спорту после глубокой трохлеопластики в среднем через 24 недели по сравнению с 40% пациентов, которые занимались спортом до операции. 25
«Трохлеопластика Берейтера»
Клинические результаты после трохлеопластики Берейтера обнадеживают, особенно с точки зрения клинических показателей и удовлетворенности пациентов; 10,26 Тем не менее, некоторая нестабильность надколенника может возникнуть снова.
Недавно Nelitz и др. Описали результаты 28 пациентов, прооперированных с помощью «трохлеопластики Берейтера», связанной с реконструкцией MPFL. 12 При среднем сроке наблюдения 2,5 года они не сообщили о рецидиве вывиха; 79% пациентов остались довольны или очень довольны; только один пациент (4%) по-прежнему испытывал опасения, а 16 пациентов (57%) вернулись к спорту на предоперационном уровне. Средний балл по шкале Куяла значительно улучшился с 79 (от 21 до 100) до операции до 96 (от 74 до 100) при последнем наблюдении. Средний балл IKDC значительно улучшился с 74 (диапазон от 32 до 95) до операции до 90 (от 65 до 98) при последнем наблюдении.Эти хорошие результаты, вероятно, являются результатом объединения трохлеопластики и реконструкции MPFL.
В долгосрочной перспективе Metcalfe et al. 27 описали клинические и радиологические исходы 199 случаев, прооперированных с помощью «трохлеопластики Берейтера», при среднем периоде наблюдения 4,4 года, из которых 29 пациентов наблюдались более восьми лет ( средний срок наблюдения 8,9 года). Они сообщили, что 88% из 199 пациентов остались довольны операцией, а у 90% симптомы улучшились. Тем не менее, 8% пациентов сообщили о дальнейшем вывихе надколенника после операции и нуждались в еще одной хирургической процедуре для улучшения стабилизации надколенника.
Трохлеопластика рецессионным клином
Goutallier 19 сообщил о серии случаев, в которых 67% пациентов сообщили, что они были удовлетворены или очень удовлетворены результатом операции в 12 случаях. В серии Thaunat и Beaufils, описывающей 17 пациентов, 28 , операция не смогла стабилизировать пателлофеморальный сустав только в двух случаях. Средняя объективная оценка коленного сустава при последнем наблюдении составила 80 (стандартное отклонение 17) по шкале Куяла, 70 (стандартное отклонение 18) по шкале KOOS и 67 (стандартное отклонение 17) по шкале IKDC.В большинстве исследований также сообщается о высокой частоте (от 80% до 100%) легкой боли после трохлеопластики, особенно у пациентов, прооперированных по поводу безболезненной нестабильности. 29
Ближайшие результаты трохлеопластики рецессивным клином (34 месяца) были идентичны результатам трохлеопластики с углублением борозды, но технически процедура намного проще. 28
Рентгенологические исходы
Рентгенологические признаки дисплазии трохлеарной зоны
Как углубляющая, так и рецессионная трохлеопластика могут уменьшить выпуклость блока.В серии из 20 трохлеопластик с использованием рецессионного клина, 28 высота канавки блока изменилась с 4,8 мм до операции до в среднем -0,8 мм после операции. Наклон надколенника изменился в среднем с 14 ° (от 6 ° до 26 °) до операции до в среднем 6 ° (от -1 ° до 24 °). Не было существенной разницы в коррекции угла наклона надколенника при сравнении групп, у которых была или не была добавлена реконструкция MPFL. Большинство авторов получили аналогичные результаты при коррекции знака пересечения, выпуклости, глубины канавки трохлеара и наклона надколенника, подтверждая, что трохлеопластика с углублением борозды действительно создает хороший след для надколенника. 18,24,30 Трохлеопластика с углублением борозды часто требует дополнительных процедур во время той же операции для оптимизации отслеживания надколенника.
Остеоартрит
Хотя углубляющая или рецессионная трохлеопластика эффективна для уменьшения боли в передней части колена, она не останавливает прогрессирование пателлофеморального артрита, хотя последующие исследования вышеупомянутых исследований слишком короткие, чтобы сделать какие-либо окончательные выводы.
В исследовании Rouanet процент коленей с показателем Ивано ≥ 2 изменился с 0% до операции до 65% при среднем периоде наблюдения 15 лет после трохлеопластики, углубляющей борозду, хотя 23 колена (68%) не имели тибио-бедренной кости. ОА по классификации Келлгрена и Лоуренса при окончательном наблюдении. 24
После «трохлеопластики по Берейтеру» исследование 132 коленных суставов показало, что частота пателлофеморального ОА составляет 5,3% при среднем периоде наблюдения 3,7 года и 7,7% при пятилетнем наблюдении. 27
От Mulford et al, 31 не было доказательств того, что хирургическая стабилизация пателлофеморального сустава приводит к долгосрочному снижению развития ОА. Развитие остеоартрита может быть связано с пателлофеморальным несоответствием, вызванным самой трохлеопластикой с углублением борозды.Действительно, плоская и диспластическая надколенник отслеживается во вновь углубленной канавке блока. Рецессионная трохлеопластика может снизить риск остеоартрита, поскольку при этом соблюдается пателлофеморальная конгруэнтность, но следует оценивать отдаленные результаты.
Осложнения
Трохлеопластика — очень сложная хирургическая процедура, которая может вызвать несколько осложнений.
Longo et al. В систематическом обзоре описали 157 осложнений (40% обработанных колен) у 392 колен, прооперированных с помощью трохлеопластики (в основном техника Берейтера и техника углубления борозды), включая усиление боли (11%) без различия между хирургические методы, уменьшение объема движений (6.7%; 2% с техникой Берейтера и 16% с трохлеопластикой с углублением борозды), ОА (12%; 4,4% с трохлеопластикой по Берейтеру, 16% с трохлеопластикой по Гуталье и 26,5% с трохлеопластикой с углублением борозды). 22
Поражения хряща
Основное осложнение этих процедур касается жизнеспособности хряща блока. Действительно, рисками после углубляющей трохлеопластики являются разрыв костно-хрящевого лоскута, его дистальная отслойка и слишком тонкий лоскут, что снижает его кровоснабжение, что приводит к костно-хрящевому некрозу.Эти осложнения очень редки при рецессионной клин-трохлеопластике. Для пожилых пациентов с менее гибким хрящом и риском костно-хрящевого перелома безопаснее рецессионная трохлеопластика. Тем не менее описано очень мало случаев. Меткалф и др. Описали один случай частичного отслоения хрящевого лоскута, который произошел во время игры в футбол через шесть недель после «трохлеопластики Берейтера». 27 Schöttle et al. 32 изучали жизнеспособность хряща после трохлеопластики по Берейтеру и сообщили, что ткань в канавке трохлеарной артерии остается жизнеспособной.
Жесткость
Послеоперационная жесткость — частое осложнение, которое иногда требует коррекции с помощью артролиза. Его частота составляет от 2% до 46% в зависимости от хирургической техники и исследования. 17-19,23,24,28,30,33 Это осложнение, по-видимому, возникает несколько чаще при углубляющейся трохлеопластике по сравнению с трохлеопластикой с использованием рецессионного клина. Однако сравнения между разными исследованиями затруднены из-за разницы в группах населения.
Неудачи при нестабильности надколенника
В недавнем систематическом обзоре сообщалось о 2% повторных вывихов надколенника из 392 коленных суставов, прооперированных с помощью трохлеопластики. 22 В частности, процедура, показавшая самый высокий уровень эффективности, — это трохлеопластика Гуталье с частотой 10,5%, 28 , за которой следовали трохлеопластика Dejour 34 и Bereiter 10,33 с частотой 3,2% и 0,8%, соответственно. 22
Повторные операции
В систематическом обзоре Testa, 20 была обнаружена частота повторных операций 25% в группе трохлеопластики 20 , включая в основном артролиз, удаление материала, пателлофеморальные артропластики и хондральные процедуры .Этот показатель аналогичен результатам других исследований. McNamara et al. Описали частоту повторных операций 19% после углубляющей трохлеопластики, включая в основном реконструкции MPFL и артроскопический артролиз. 25 Metcalfe et al. Сообщили о 14% повторных операциях в 199 «блокаторах Bereiter» с реконструкциями MPFL и переносом ATT, в основном у пациентов со стойкой нестабильностью надколенника. 27
Сноски
ICMJE Заявление о конфликте интересов: P.Нейрет объявляет о членстве в совете директоров EFORT; консультации и экспертные заключения для Латилини; гонорары от Торнье; расходы на проезд / проживание / встречи от Amplitude и Latilini, мероприятия, выходящие за рамки представленных работ.
Отчет о финансировании
Никаких льгот в какой-либо форме не было получено и не будет получено от коммерческой стороны, прямо или косвенно связанной с предметом данной статьи.
Список литературы
1. Фитиан Д.К., Пакстон Э.В., Стоун М.Л. и др. Эпидемиология и естествознание острого вывиха надколенника.Am J Sports Med 2004; 32: 1114-21. [PubMed] [Google Scholar] 2. Сяо М., Оуэнс Б.Д., Беркс Р., Стердивант Р.Х., Кэмерон К.Л. Заболеваемость острым травматическим вывихом надколенника среди военнослужащих США, находящихся на действительной военной службе. Am J Sports Med 2010; 38: 1997-2004. [PubMed] [Google Scholar] 3. Дежур Х., Вальч Дж., Нове-Жоссеран Л., Гуйе К. Факторы нестабильности надколенника: анатомическое рентгенографическое исследование. Коленная хирургия Sports Traumatol Arthrosc 1994; 2: 19-26. [PubMed] [Google Scholar] 4. Дежур Х., Уолч Дж., Нейрет П., Аделайн П.[Дисплазия блока бедренной кости]. Преподобный Чир Ортоп Репар Аппар Мот 1990; 76: 45-54. [PubMed] [Google Scholar] 5. Нтагиопулос П.Г., Бонин Н., Соннери-Котте Б., Бадет Р., Дежур Д. Заболеваемость блокадной дисплазией при разрывах передней крестообразной связки. Инт Ортоп 2014; 38: 1269-75. [Бесплатная статья PMC] [PubMed] [Google Scholar] 6. Фулкерсон JP. Диагностика и лечение пациентов с пателлофеморальной болью. Am J Sports Med 2002; 30: 447-56. [PubMed] [Google Scholar] 7. Каррильон Й., Абиди Х., Дежур Д. и др.Нестабильность надколенника: оценка на МРТ-изображениях путем измерения латерального наклона блокады — начального опыта. Радиология 2000; 216: 582-5. [PubMed] [Google Scholar] 8. Дежур Д., Ле Култр Б. Остеотомии при пателло-бедренной нестабильности. Sports Med Arthrosc Rev 2007; 15: 39-46. [PubMed] [Google Scholar] 10. Fucentese SF, Zingg PO, Schmitt J, et al. Классификация трохлеарной дисплазии как предиктора клинического исхода после трохлеопластики. Коленная хирургия Sports Traumatol Arthrosc 2011; 19: 1655-61. [PubMed] [Google Scholar] 11.Вебер А.Е., Натани А., Динес Дж. С. и др. Алгоритмический подход к лечению рецидивирующего бокового вывиха надколенника. J Bone Joint Surg [Am] 2016; 98-А: 417-27. [PubMed] [Google Scholar] 12. Нелиц М., Дрейхаупт Дж., Липпахер С. Комбинированная трохлеопластика и реконструкция медиальной пателлофеморальной связки при рецидивирующих вывихах надколенника при тяжелой блокадной дисплазии: минимальное наблюдение в течение 2 лет. Am J Sports Med 2013; 41: 1005-12. [PubMed] [Google Scholar] 13. Бэнке И.Дж., Кон Л.М., Мейдингер Г. и др.Комбинированная трохлеопластика и реконструкция MPFL для лечения хронической пателлофеморальной нестабильности: проспективное контрольное исследование продолжительностью не менее 2 лет. Коленная хирургия Sports Traumatol Arthrosc 2014; 22: 2591-8. [PubMed] [Google Scholar] 14. Albee FH. Клин костного трансплантата в лечении привычного вывиха надколенника. Med Rec 1915; 88: 257-9. [Google Scholar] 15. Курода Р., Камбич Х., Вальдевит А., Андриш Дж. Распределение давления в пателлофеморальном суставе после блоковой остеотомии бедренной кости. Коленная хирургия Sports Traumatol Arthrosc 2002; 10: 33-7.[PubMed] [Google Scholar] 16. Тигчелаар С., ван Самбек Дж., Кётер С., ван Кампен А. Автономная трохлеарная остеотомия с подъемом мыщелка приводит к высокой остаточной нестабильности, но не приводит к чрезмерному увеличению пателлофеморального остеоартрита через 12 лет наблюдения. Коленная хирургия Sports Traumatol Arthrosc 2017 г. https://doi.org/10.1007/s00167-017-4602-y. [Бесплатная статья PMC] [PubMed] 17. Массе Ю. [Трохлеопластика. Восстановление межмыщелковой борозды при подвывихах и вывихах надколенника. Преподобный Чир Ортоп Репар Аппар Мот 1978; 64: 3-17.[PubMed] [Google Scholar] 18. vonKnoch F Böhm T Bürgi ML фон Knoch M Bereiter H. Трохлеапластика при рецидивирующем вывихе надколенника в сочетании с блокадной дисплазией. Последующее исследование продолжительностью от 4 до 14 лет. J Bone Joint Surg [Br] 2006; 88-B: 1331-5. [PubMed] [Google Scholar] 19. Гуталье Д., Рау Д., Ван Дрише С. [Трохлеопластика с уменьшением ретрохлеарного клина для лечения синдрома болезненной надколенника с выступающими блоками. Техническое примечание и первые результаты. Преподобный Чир Ортоп Репар Аппар Мот 2002; 88: 678-85.[PubMed] [Google Scholar] 20. Testa EA, Camathias C, Amsler F и др. Хирургическое лечение пателлофеморальной нестабильности с использованием трохлеопластики или реконструкции MPFL: систематический обзор. Коленная хирургия Sports Traumatol Arthrosc 2017; 25: 2309-20. [PubMed] [Google Scholar] 21. Балкарек П., Рен С., Хауэллс Н.Р. и др. Результаты реконструкции медиальной пателлофеморальной связки в сравнении с трохлеопластикой плюс индивидуальная балансировка разгибателей при нестабильности надколенника, вызванной тяжелой блокадной дисплазией: систематический обзор и метаанализ.Коленная хирургия Sports Traumatol Arthrosc 2017; 25: 3869-77. [PubMed] [Google Scholar] 23. Вердонк Р., Янсегерс Э., Стуйц Б. Трохлеопластика при диспластическом блоке коленного сустава. Коленная хирургия Sports Traumatol Arthrosc 2005; 13: 529-33. [PubMed] [Google Scholar] 24. Rouanet T, Gougeon F, Fayard JM и др. Трохлеопластика с углублением борозды при пателлофеморальной нестабильности: серия из 34 случаев после 15 лет послеоперационного наблюдения. Orthop Traumatol Surg Res 2015; 101: 443-7. [PubMed] [Google Scholar] 25. McNamara I, Bua N, Smith TO, Ali K, Donell ST.Углубляющая трохлеопластика толстым костно-хрящевым лоскутом при нестабильности надколенника: клинические и функциональные результаты при среднем 6-летнем периоде наблюдения. Am J Sports Med 2015; 43: 2706-13. [PubMed] [Google Scholar] 26. Райзек Д.Ф., Шеттле П. Пателлофеморальная дисфункция при спортивной трохлеопластике: показания и методики. J Knee Surg 2015; 28: 297-302. [PubMed] [Google Scholar] 27. Меткалф А.Дж., Кларк Д.А., Кемп М.А., Элдридж Д.Д. Трохлеопластика гибким костно-хрящевым лоскутом: результат 11-летней серии из 214 случаев.Костный сустав J 2017; 99-В: 344-50. [PubMed] [Google Scholar] 28. Thaunat M, Bessiere C, Pujol N, Boisrenoult P, Beaufils P. Трохлеопластика с рецессионным клином как дополнительная процедура в хирургическом лечении нестабильности надколенника с большой блокадной дисплазией: первые результаты. Orthop Traumatol Surg Res 2011; 97: 833-45. [PubMed] [Google Scholar] 29. Бофилс П., Таунат М., Пуйоль Н. и др. Трохлеопластика при большой дисплазии блока: современные концепции. Sports Med Arthrosc Rehabil Ther Technol 2012; 4: 7.[Бесплатная статья PMC] [PubMed] [Google Scholar] 30. Донелл С.Т., Джозеф Дж., Хинг С.Б., Маршалл Т.Дж. Модифицированная трохлеопластика Дежура при тяжелой дисплазии: оперативная техника и ранние клинические результаты. Колено 2006; 13: 266-73. [PubMed] [Google Scholar] 31. Малфорд Дж. С., Уэйкли С. Дж., Элдридж Дж. Д.. Оценка и лечение хронической пателлофеморальной нестабильности. J Bone Joint Surg [Br] 2007; 89-В: 709-16. [PubMed] [Google Scholar] 32. Schöttle PB, Schell H, Duda G, Weiler A. Жизнеспособность хряща после трохлеопластики. Коленная хирургия Sports Traumatol Arthrosc 2007; 15: 161-7.[PubMed] [Google Scholar] 33. Уттинг М.Р., Малфорд Дж. С., Элдридж Дж. Д.. Перспективная оценка трохлеопластики для лечения вывиха и нестабильности надколенника бедра. J Bone Joint Surg [Br] 2008; 90-В: 180-5. [PubMed] [Google Scholar] 34. Zaffagnini S, Grassi A, Marcheggiani Muccioli GM и др. Реконструкция медиальной пателлотибиальной связки (MPTL) при нестабильности надколенника. Коленная хирургия Sports Traumatol Arthrosc 2014; 22: 2491-8. [PubMed] [Google Scholar]Трохлеарная дисплазия: методы визуализации и лечения
EFORT Open Rev.2018 Май; 3 (5): 240–247.
Cécile Batailler
1 Hôpital de la Croix Rousse, Хосписы Сивилс де Лион, Франция
Филипп Нейре
2 Больница Бурджил, Абу-Даби; ОАЭ
1 Hôpital de la Croix Rousse, Хосписы Сивилс де Лион, Франция
2 Больница Бурджил, Абу-Даби; UAE
Эта статья распространяется на условиях Creative Commons Attribution-Non Commercial 4.0 International (CC BY-NC 4.0) лицензия (https://creativecommons.org/licenses/by-nc/4.0/), которая разрешает некоммерческое использование, воспроизведение и распространение произведения без дополнительного разрешения при условии указания авторства оригинала. другие статьи в PMC.Abstract
-
Рецидивирующий вывих надколенника — инвалидизирующее состояние, которое может привести к травмам суставного хряща, костно-хрящевым переломам, рецидивирующей нестабильности, боли, снижению активности и пателлофеморальному остеоартриту.Трохлеарная дисплазия представляет собой важный компонент вывиха надколенника.
-
Визуализация обеспечивает объективную основу для морфологических аномалий и, таким образом, позволяет определить хирургическую стратегию в соответствии с концепцией хирургии «à la carte».
-
Основными хирургическими методами трохлеопластики являются трохлеопластика с углублением борозды, трохлеопластика «Берейтер» и рецессионная трохлеопластика.
-
В среднесрочной перспективе все методы показали послеоперационное улучшение клинических показателей, с низкой частотой рецидивов вывиха и возможным возвращением в спорт.Но эти методы не останавливают прогрессирование пателлофеморального артрита.
Цитируйте эту статью: EFORT Open Rev 2018; 3 DOI: 10.1302 / 2058-5241.3.170058
Ключевые слова: нестабильность надколенника, знак пересечения, супра-трохлеарная шпора, углубляющая трохлеопластика, трохлеопластика , пателлофеморальный остеоартрит
Введение
Рецидивирующая нестабильность надколенника — это инвалидизирующее состояние, которое может привести к травмам суставного хряща, костно-хрящевым переломам, боли, снижению активности и пателлофеморальному остеоартриту (ОА).Сообщается, что среднегодовая частота первичного вывиха надколенника составляет 5,8 случая на 100 000 человек, и этот показатель выше среди более молодых и более активных групп населения. 1,2 Вывих надколенника — это многофакторная проблема, которая зависит от расположения конечностей, костной структуры надколенника и блока, а также целостности статических и динамических ограничений мягких тканей. Трохлеарная дисплазия представляет собой важный компонент нестабильности надколенника, который был признан в течение многих лет.Dejour et al. 3 обнаружили, что 96% пациентов с истинным вывихом надколенника в анамнезе имели признаки дисплазии блока. Трохлеарная дисплазия высокой степени характеризуется сочетанием плоской и / или выдающейся блокады, возвышающейся над передней корой бедренной кости, что не обеспечивает адекватного отслеживания во время сгибания и приводит к подвывиху надколенника. Другие статические или динамические нарушения обычно сочетаются с дисплазией трохлеарной артерии, например, genu recurvatum, надколенник alta, увеличенный угол Q и аномалии скручивания кости.Трохлеопластика показана в основном при тяжелой дисплазии блока. В большинстве этих случаев трохлеопластика выполняется в сочетании с другими процедурами (такими как перенос переднего бугорка большеберцовой кости [ATT] или реконструкция медиальной надколеночно-бедренной связки [MPFL]). Чтобы определить лучшую хирургическую стратегию, необходимо провести точный анализ анатомических аномалий с помощью визуализации. Было разработано и опубликовано множество измерений, описывающих дисплазию трохлеарной артерии.
Мы опишем эти различные методы измерения, доступные хирургические методы и основные результаты хирургического вмешательства по поводу дисплазии трохлеарной зоны.
Результаты визуализации
Визуализация играет важную роль в оценке нестабильности надколенника, обеспечивая объективную основу для морфологических аномалий и, таким образом, позволяя хирургу определить подходящую хирургическую стратегию в соответствии с концепцией хирургии à la carte, описанной Анри Дежуром. . 3,4
Нормальная анатомия
На истинной боковой рентгенограмме колена с точным наложением мыщелков сзади на передней части дистального эпифиза бедренной кости очерчиваются три плотные рентгенографические линии.Две самые передние линии соответствуют контурам мыщелков. Кривая непосредственно позади этих линий соответствует впадине трохлеарной канавки, которая сочленяется с надколенником во время движений сгибания-разгибания ().
Осевой вид и вид сбоку нормальной блокады без дисплазии. Две самые передние линии (синяя и оранжевая изображения) соответствовали контурам мыщелков. Кривая непосредственно позади этих линий соответствует впадине трохлеарной бороздки (желтая звезда).
Знак пересечения
На обычных рентгенограммах линия, представляющая самую глубокую часть трохлеарной канавки, никогда не пересекает переднюю границу двух мыщелков нормального колена. Эта линия соединится с передней частью мыщелков диспластической блокады; это означает, что канавка ровная именно в этой точке (). Знак пересечения повторяемый и простой в исполнении. Это очень полезно для диагностики дисплазии трохлеара и прогнозирования будущего риска вывиха надколенника.Важность знака пересечения в прогнозировании пателлофеморальной боли неясна. 5
Рентгенограмма правого колена сбоку, показывающая знак пересечения и небольшой двойной контур в контексте блокированной дисплазии типа C (классификация Д. Дежура).
Выпуклость трохлеара
Для анализа выпуклости трохлеара, 4 мы проводим прямую линию, касательную к передней части коры бедренной кости (желтая линия) на истинном боковом изображении. Дно блока может быть на одном уровне с этой линией (перевод = 0), перед этой линией (положительный перевод) или позади этой линии (отрицательный перевод) ().Нормальное значение <3 мм. Бугорок блокада оказался полезным для диагностики дисплазии блока, особенно когда он крутой (блокаторная шпора).
Рентгенограмма сбоку, показывающая выпуклость блока. Желтая линия — это прямая линия, касательная к передней части коры бедренной кости. Дно блока (синяя линия) находится впереди этой линии, что указывает на положительный бугорок блока.
Глубина трохлеара
Измерение выполняется на рентгенограмме в реальном виде сбоку.Проводится касательная к задней части коры бедренной кости и перпендикулярная линия в самой проксимальной части задних мыщелков. Затем для измерения глубины блока () используется линия, проведенная под углом 15 ° от перпендикулярной линии. 3 Глубина блока — полезный инструмент диагностики дисплазии блока и для прогнозирования будущего риска вывиха надколенника. Теоретически неглубокая блокировка может увеличить контактное давление в пателлофеморальном суставе, состояние, уже известное как блокаторная дисплазия. 4 Повышенное контактное давление повысит нагрузку на субхондральную кость надколенника бедренного сустава, которая предположительно является причиной пателлофеморальной боли. 6 Роль глубины блока при планировании лечения неясна, и хирургические процедуры не зависят от этого значения.
Измерение глубины трохлеара выполняется на истинной боковой рентгенограмме. Проведены касательная к задней части коры бедренной кости (красная линия) и перпендикулярная линия в самой проксимальной части задних мыщелков (синяя линия).(Желтая) линия, проведенная под углом 15 ° от перпендикулярной линии, теперь используется для измерения глубины блока (длины AB).
Боковой наклон блока
Для анализа проксимальной части блока, области, подверженной дисплазии, на первом кранио-каудальном изображении, демонстрирующем хрящевую блокаду на МРТ, измеряется боковой наклон блока (LTI). LTI рассчитывается с помощью линии, касательной к субхондральной кости задней поверхности двух мыщелков бедренной кости, пересекаемой линией, касательной к субхондральной кости латеральной фасетки блокада. 7 Среднее значение латерального наклона блокатора в коленях без блокадной дисплазии составляет 16,9 °. Используя диагностический порог 11 °, этот показатель показал чувствительность 93% и специфичность 87% для блокадной дисплазии. 7
В течение многих лет в рентгенографии описывались и другие измерения, такие как угол блокада, наклон надколенника и подвывих надколенника. Их роль в хирургическом лечении или прогнозировании пателлофеморальной боли очень неопределенна.
Классификация
Классификация трохлеарной дисплазии была описана Dejour et al. В 1998 году, определяя четыре типа трохлеарной дисплазии, идентифицированные при боковой рентгенографии и сечении. 8,9 Два новых радиографических знака были также добавлены к ранее описанному знаку пересечения: «супратрохлеарная шпора», которая представляет собой глобальное выступание блока и действует как «лыжный прыжок», отталкивая надколенник от боковой фасетки, когда коленные сгибания; и знак «двойной контур», который представляет собой рентгенографическую линию, заканчивающуюся под знаком пересечения, и представляет хондральный контур гипопластической медиальной фасетки на боковой проекции.Наличие супратрохлеарной шпоры характерно для трохлеарной дисплазии высокой степени. Трохлеарная дисплазия была разделена () на четыре типа дисплазии.
Классификация трохлеарной дисплазии по классификации Д. Дежура: тип A с изолированным перекрестным знаком, тип B с перекрестным знаком и супратрохлеарной шпорой (плоская или выпуклая блокировка), тип C с перекрестным знаком и двойным контуром (асимметрия трохлеарной артерии). фасеток с гипопластическим медиальным мыщелком) и типа D со знаком пересечения, супратрохлеарной шпорой и двойным контуром (асимметрия фасеток блока плюс вертикальное соединение и узор обрыва).Для этой классификации необходимы срезы компьютерной томографии (или МРТ) и боковой рентгенологический снимок.
Тип A характеризуется наличием знака пересечения на боковой проекции, неглубокой блокадой и углом борозды> 145 ° на осевой проекции (довольно неглубокая блокировка).
Тип B характеризуется перекрестным знаком и надрохлеарной шпорой на боковых рентгенограммах (плоская или выпуклая блокировка).
Тип C характеризуется знаком пересечения и двойным контуром (асимметрия фасеток блока с гипоплазией медиального мыщелка) на виде сбоку.
Тип D характеризуется знаком пересечения, надрохлеарной шпорой и двойным контуром (асимметрия фасеток блока плюс вертикальное соединение и узор обрыва). Эта классификация полезна для хирургического лечения 10 . Определение тяжелой степени дисплазии трохлеара неточно и не является общепринятым. Используются как количественные измерения, так и рентгенологические классификации. Многие авторы считают, что тяжелая трохлеарная дисплазия похожа на трохлеарную дисплазию типа B или D, включая супратрохлеарную шпору по классификации Дежура.
Лечение
Для лечения вывиха надколенника описано много хирургических методов.
Показания
Трохлеарная дисплазия высокой степени характеризуется сочетанием плоской и / или выдающейся блокады, выступающей над передней корой бедренной кости, что не позволяет надколеннику зацепляться с бороздой блока при примерно 25 ° сгибания.
Целью трохлеопластики является создание рецентрализованной бороздки, исправление аномалии глубины блока и, таким образом, стабилизация надколенника за счет лучшего входа надколенника в бороздку трохлеара.Трохлеопластика может быть предложена в качестве первичной процедуры при первичной дисплазии трохлеара или в качестве спасательной процедуры в случае неудачи после предыдущей операции по выравниванию надколенника.
В качестве основного намерения трохлеопластика показана пациентам с симптомами рецидивирующей нестабильности надколенника, которые не прошли безоперационное лечение. Трохлеопластика, выполняемая при трохлеарной дисплазии типа B или D, дает лучшие результаты, чем при трохлеарной дисплазии без супратрохлеарной шпоры, в отношении боли, оценки Куяла, спортивной активности и удовлетворенности. 10 Трохлеарная дисплазия Dejour типа C может потребовать подъема боковой фасетки, проксимальной рецессионной клин-трохлеопластики или трохлеопластики с углублением бороздки. 11
Некоторые авторы рекомендуют выполнять как трохлеопластику, так и реконструкцию MPFL при всех диспластических коленях 12,13 , связанных с другой процедурой в соответствии с анатомическими аномалиями.
Хирургические методы
Было описано несколько хирургических методов трохлеопластики для коррекции анатомии трохлеара.
Albee описал первую трохлеопластику с возвышением боковой фасетки блока. 14 Это устраняет плоский блок за счет увеличения выступа блока. Kuroda et al., , 15, продемонстрировали, что остеотомия по Олби значительно повысила среднее давление пателлофеморального контакта (на 40% увеличилось при сгибании колена на 45 ° и боковом подъеме блока на 10 мм), что привело к вторичному ОА. Недавно в другом исследовании сообщалось о результатах 19 остеотомий Олби с периодом наблюдения минимум 12 лет. 16 Они подтвердили плохие результаты этой техники: 32% стойкой нестабильности надколенника и 21% рецидивирующих вывихов, 53% пателлофеморального остеоартрита 1 степени по классификации Ивано и 27% степени 2.
В 1966 г. Masse представил углубляющая трохлеопластика. 17 Он предложил удаление субхондральной кости и ущемление суставного хряща с помощью перфоратора для воссоздания центральной борозды. Анри Дежур модифицировал эту операцию, выполнив остеотомию обоих мыщелков бедренной кости, чтобы создать V-образную канавку блокада. 9 Von Knoch et al. 18 описали результаты другой техники, известной как «техника Берейтера», при которой костно-хрящевой лоскут поднимается из блока и формируется костная борозда с помощью боров. Углубление трохлеопластики, каким бы методом она ни использовалась, логично, потому что она уменьшает плоскостность и выпуклость и пытается восстановить нормальную анатомию. Тем не менее, эти хирургические процедуры очень сложны.
Третий тип трохлеопластики был описан Goutallier et al. 19 Эта трохлеопластика «рецессионного» типа заключается в рецессии выступающей куполообразной передней поверхности дистального отдела бедренной кости до уровня передней коры бедренной кости без углубления самой бороздки. Цель не в том, чтобы сформировать бороздку, а в том, чтобы уменьшить выступающую шишку без изменения конгруэнтности надколенника. Эта процедура технически менее сложна, чем углубляющая трохлеопластика.
Углубляющая трохлеопластика
Этот метод был разработан в Лионе.Артротомия выполняется из медиального доступа к средней части груди. Коленная чашечка переведена сбоку. Затем рисуется новая борозда блокада, начиная с вершины межмыщелковой выемки, и направляется проксимально с вальгусной стороной от 3 ° до 6 °. Чтобы получить доступ к нижней поверхности блока, с остеохондрального края удаляют тонкую полоску кортикальной кости. Губчатая кость удаляется с нижней поверхности блока. Сверло с направителем глубины 5 мм используется для обеспечения равномерной толщины костно-хрящевого лоскута; это поддерживает достаточное количество кости под суставным хрящом блока.Изготовленная оболочка должна быть достаточно тонкой, чтобы ее можно было смоделировать без разрушения. Больше кости удаляют из центральной части на месте новой борозды. Желобок, а иногда и медиальный и латеральный край необходимо остеотомировать. Затем костно-хрящевой лоскут заменяют и формуют легким постукиванием пробойником. Затем новую блокаду фиксируют двумя небольшими скобами или анкерами, по одному с каждой стороны канавки. Одна рука фиксируется в верхней части блокового хряща, другая — в передней части коры бедра.Скоба глубоко погружена в верхнюю поверхность хряща. Альтернативой являются рассасывающиеся винты.
«Техника Берейтера»
Блок бедренной кости обнажается посредством латеральной парапателлярной артротомии с ретракцией надколенника медиально для облегчения обнажения блока бедренной кости. Суставной хрящ отделяется от синовиальной оболочки. Костно-хрящевой лоскут поднимается от блока до межмыщелковой вырезки с помощью различных изогнутых остеотомов. Затем субхондральная борозда углубляется с помощью остеотомов и высокоскоростной фрезы.Поскольку у пациентов с дисплазией блока, как правило, трохлея медиализуется, целью является создание рецентрализованной бороздки. Затем костно-хрящевой лоскут вдавливают во вновь образовавшуюся бороздку и фиксируют двумя чрескостными 3-миллиметровыми лентами из викрила. Синовиальную оболочку прикрепляют к краям суставного хряща рассасывающимся швом и закрывают латеральный ретинакулум.
Рецессионно-клиновая трохлеопластика
Обычно выполняется латеральный доступ с разрезом латеральнее надколенника, проходящим от верхнего полюса надколенника до большеберцового бугорка на передний гребень большеберцовой кости.Размер клина, который нужно вырезать, и угол, который необходимо исправить, определяются с помощью предоперационной визуализации и измеряются во время операции. Сначала выполняется переднезадний разрез пилой на 5 мм выше блока. Затем производится задний разрез параллельно фронтальной плоскости бедра с латеральной стороны, направленный кнутри. Дистальная часть остеотомии должна находиться на расстоянии примерно 5 мм от sulcus terminalis, чтобы обеспечить оптимальный дистальный костно-хрящевой шарнир и позволить легко закрыть клин.Затем передняя косая остеотомия завершает разрезы кости, соединяющие первые два разреза. Затем удаляется костный клин, расположенный проксимально, и достигается коррекция путем постепенного продолжительного мягкого давления пальцем на блокаду без изменения канавки блока. Коррекция проводится с помощью спонгиозных винтов диаметром 3,5 мм, расположенных сбоку от поверхности хряща. Этот метод показан при появлении аномальной шишки с болью в передней части колена. Он не меняет форму суставной поверхности, но уменьшает шишку.
Результаты
Целью трохлеопластики является восстановление анатомической формы блока во избежание нестабильности, повторяющейся боли и длительного пателлофеморального ОА. В нескольких исследованиях сообщалось о клинических результатах после углубления трохлеопластики, но количество пациентов часто невелико, и долгосрочные наблюдения недоступны.
Клинические результаты
В различных исследованиях сообщается о послеоперационном улучшении клинических показателей в краткосрочной перспективе с низкой частотой рецидивов нестабильности. 20,21 Однако невозможно оценить влияние трохлеопластики по стабильности надколенника бедра, поскольку она редко выполняется в одиночку, а другие аномалии корректируются в рамках хирургической процедуры. В результате в литературе не хватает исследований высокого уровня. Различные исследования сильно различаются в зависимости от хирургической техники, критериев включения и исключения и, следовательно, от тяжести дисплазии блока. В недавнем систематическом обзоре, в котором описаны результаты трохлеопластики в 25 клинических исследованиях, сообщается, что до проведения трохлеопластики положительный тест на опасения был обнаружен у 100% пациентов, а после операции положительный тест на опасения был обнаружен у 20%.После операции частота вывихов составила 2%, а частота подвывихов — 6% при среднем сроке наблюдения 54 месяца. 20
В недавнем систематическом обзоре 22 , в котором представлены результаты 14 исследований по трохлеопластике, описано значительное улучшение оценки Куяла после операции, при этом общее среднее значение дооперационной и послеоперационной оценки Куяла составило 53,8 (стандартное отклонение 22,2). и 74 (стандартное отклонение 6,3) балла соответственно. При V-образной трохлеопластике H. Dejour средний дооперационный балл по шкале Куяла составил 54 (стандартное отклонение 5.6) и средний послеоперационный балл Куяла 79,3 (стандартное отклонение 8,4). U-образная углубляющая трохлеопластика по Берейтеру имела среднее значение до и после операции, равное 53,8 (стандартное отклонение 29,1) и 64,5 (стандартное отклонение 4,9) балла соответственно.
Исследование Verdonk et al не показало, что тяжесть дисплазии или тип нестабильности влияли на окончательный функциональный балл. 23
Углубляющая трохлеопластика
В одном из нескольких долгосрочных исследований Rouanet et al. Сообщили об исходах 34 пациентов при среднем периоде наблюдения 15 лет после трохлеопластики с углублением борозды. 24 Семнадцать переносов переднего бугорка большеберцовой кости были связаны с трохлеопластикой. Семь пациентов (20%) были признаны неудачными. Шесть человек прошли ревизионное эндопротезирование (три тотальных артропластики коленного сустава и три пателлофеморальные артропластики), которые были выполнены через два, пять, восемь, 12 и 16 лет после операции. Одному пациенту была сделана ревизионная операция по переносу переднего бугорка большеберцовой кости из-за боли в возрасте трех лет. Ни у одного из пациентов не было рецидивов вывиха надколенника.Все функциональные оценки были значительно улучшены. Функциональные баллы были значительно лучше у пациентов, прооперированных по поводу дисплазии трохлеарной зоны высокой степени (степени B и D по классификации Dejour) и у пациентов с объективной нестабильностью. Среди 27 пациентов без ревизии 22 (81%) остались довольны или очень довольны. Тест на опасения был отрицательным в 24 случаях (89%). Десять пациентов сообщили о периодической нестабильности (37%). Восемнадцать пациентов (66%) не сообщали о боли или лишь эпизодически.
McNamara сообщил, что 67% пациентов вернулись к спорту после глубокой трохлеопластики в среднем через 24 недели по сравнению с 40% пациентов, которые занимались спортом до операции. 25
«Трохлеопластика Берейтера»
Клинические результаты после трохлеопластики Берейтера обнадеживают, особенно с точки зрения клинических показателей и удовлетворенности пациентов; 10,26 Тем не менее, некоторая нестабильность надколенника может возникнуть снова.
Недавно Nelitz и др. Описали результаты 28 пациентов, прооперированных с помощью «трохлеопластики Берейтера», связанной с реконструкцией MPFL. 12 При среднем сроке наблюдения 2,5 года они не сообщили о рецидиве вывиха; 79% пациентов остались довольны или очень довольны; только один пациент (4%) по-прежнему испытывал опасения, а 16 пациентов (57%) вернулись к спорту на предоперационном уровне. Средний балл по шкале Куяла значительно улучшился с 79 (от 21 до 100) до операции до 96 (от 74 до 100) при последнем наблюдении. Средний балл IKDC значительно улучшился с 74 (диапазон от 32 до 95) до операции до 90 (от 65 до 98) при последнем наблюдении.Эти хорошие результаты, вероятно, являются результатом объединения трохлеопластики и реконструкции MPFL.
В долгосрочной перспективе Metcalfe et al. 27 описали клинические и радиологические исходы 199 случаев, прооперированных с помощью «трохлеопластики Берейтера», при среднем периоде наблюдения 4,4 года, из которых 29 пациентов наблюдались более восьми лет ( средний срок наблюдения 8,9 года). Они сообщили, что 88% из 199 пациентов остались довольны операцией, а у 90% симптомы улучшились. Тем не менее, 8% пациентов сообщили о дальнейшем вывихе надколенника после операции и нуждались в еще одной хирургической процедуре для улучшения стабилизации надколенника.
Трохлеопластика рецессионным клином
Goutallier 19 сообщил о серии случаев, в которых 67% пациентов сообщили, что они были удовлетворены или очень удовлетворены результатом операции в 12 случаях. В серии Thaunat и Beaufils, описывающей 17 пациентов, 28 , операция не смогла стабилизировать пателлофеморальный сустав только в двух случаях. Средняя объективная оценка коленного сустава при последнем наблюдении составила 80 (стандартное отклонение 17) по шкале Куяла, 70 (стандартное отклонение 18) по шкале KOOS и 67 (стандартное отклонение 17) по шкале IKDC.В большинстве исследований также сообщается о высокой частоте (от 80% до 100%) легкой боли после трохлеопластики, особенно у пациентов, прооперированных по поводу безболезненной нестабильности. 29
Ближайшие результаты трохлеопластики рецессивным клином (34 месяца) были идентичны результатам трохлеопластики с углублением борозды, но технически процедура намного проще. 28
Рентгенологические исходы
Рентгенологические признаки дисплазии трохлеарной зоны
Как углубляющая, так и рецессионная трохлеопластика могут уменьшить выпуклость блока.В серии из 20 трохлеопластик с использованием рецессионного клина, 28 высота канавки блока изменилась с 4,8 мм до операции до в среднем -0,8 мм после операции. Наклон надколенника изменился в среднем с 14 ° (от 6 ° до 26 °) до операции до в среднем 6 ° (от -1 ° до 24 °). Не было существенной разницы в коррекции угла наклона надколенника при сравнении групп, у которых была или не была добавлена реконструкция MPFL. Большинство авторов получили аналогичные результаты при коррекции знака пересечения, выпуклости, глубины канавки трохлеара и наклона надколенника, подтверждая, что трохлеопластика с углублением борозды действительно создает хороший след для надколенника. 18,24,30 Трохлеопластика с углублением борозды часто требует дополнительных процедур во время той же операции для оптимизации отслеживания надколенника.
Остеоартрит
Хотя углубляющая или рецессионная трохлеопластика эффективна для уменьшения боли в передней части колена, она не останавливает прогрессирование пателлофеморального артрита, хотя последующие исследования вышеупомянутых исследований слишком короткие, чтобы сделать какие-либо окончательные выводы.
В исследовании Rouanet процент коленей с показателем Ивано ≥ 2 изменился с 0% до операции до 65% при среднем периоде наблюдения 15 лет после трохлеопластики, углубляющей борозду, хотя 23 колена (68%) не имели тибио-бедренной кости. ОА по классификации Келлгрена и Лоуренса при окончательном наблюдении. 24
После «трохлеопластики по Берейтеру» исследование 132 коленных суставов показало, что частота пателлофеморального ОА составляет 5,3% при среднем периоде наблюдения 3,7 года и 7,7% при пятилетнем наблюдении. 27
От Mulford et al, 31 не было доказательств того, что хирургическая стабилизация пателлофеморального сустава приводит к долгосрочному снижению развития ОА. Развитие остеоартрита может быть связано с пателлофеморальным несоответствием, вызванным самой трохлеопластикой с углублением борозды.Действительно, плоская и диспластическая надколенник отслеживается во вновь углубленной канавке блока. Рецессионная трохлеопластика может снизить риск остеоартрита, поскольку при этом соблюдается пателлофеморальная конгруэнтность, но следует оценивать отдаленные результаты.
Осложнения
Трохлеопластика — очень сложная хирургическая процедура, которая может вызвать несколько осложнений.
Longo et al. В систематическом обзоре описали 157 осложнений (40% обработанных колен) у 392 колен, прооперированных с помощью трохлеопластики (в основном техника Берейтера и техника углубления борозды), включая усиление боли (11%) без различия между хирургические методы, уменьшение объема движений (6.7%; 2% с техникой Берейтера и 16% с трохлеопластикой с углублением борозды), ОА (12%; 4,4% с трохлеопластикой по Берейтеру, 16% с трохлеопластикой по Гуталье и 26,5% с трохлеопластикой с углублением борозды). 22
Поражения хряща
Основное осложнение этих процедур касается жизнеспособности хряща блока. Действительно, рисками после углубляющей трохлеопластики являются разрыв костно-хрящевого лоскута, его дистальная отслойка и слишком тонкий лоскут, что снижает его кровоснабжение, что приводит к костно-хрящевому некрозу.Эти осложнения очень редки при рецессионной клин-трохлеопластике. Для пожилых пациентов с менее гибким хрящом и риском костно-хрящевого перелома безопаснее рецессионная трохлеопластика. Тем не менее описано очень мало случаев. Меткалф и др. Описали один случай частичного отслоения хрящевого лоскута, который произошел во время игры в футбол через шесть недель после «трохлеопластики Берейтера». 27 Schöttle et al. 32 изучали жизнеспособность хряща после трохлеопластики по Берейтеру и сообщили, что ткань в канавке трохлеарной артерии остается жизнеспособной.
Жесткость
Послеоперационная жесткость — частое осложнение, которое иногда требует коррекции с помощью артролиза. Его частота составляет от 2% до 46% в зависимости от хирургической техники и исследования. 17-19,23,24,28,30,33 Это осложнение, по-видимому, возникает несколько чаще при углубляющейся трохлеопластике по сравнению с трохлеопластикой с использованием рецессионного клина. Однако сравнения между разными исследованиями затруднены из-за разницы в группах населения.
Неудачи при нестабильности надколенника
В недавнем систематическом обзоре сообщалось о 2% повторных вывихов надколенника из 392 коленных суставов, прооперированных с помощью трохлеопластики. 22 В частности, процедура, показавшая самый высокий уровень эффективности, — это трохлеопластика Гуталье с частотой 10,5%, 28 , за которой следовали трохлеопластика Dejour 34 и Bereiter 10,33 с частотой 3,2% и 0,8%, соответственно. 22
Повторные операции
В систематическом обзоре Testa, 20 была обнаружена частота повторных операций 25% в группе трохлеопластики 20 , включая в основном артролиз, удаление материала, пателлофеморальные артропластики и хондральные процедуры .Этот показатель аналогичен результатам других исследований. McNamara et al. Описали частоту повторных операций 19% после углубляющей трохлеопластики, включая в основном реконструкции MPFL и артроскопический артролиз. 25 Metcalfe et al. Сообщили о 14% повторных операциях в 199 «блокаторах Bereiter» с реконструкциями MPFL и переносом ATT, в основном у пациентов со стойкой нестабильностью надколенника. 27
Сноски
ICMJE Заявление о конфликте интересов: P.Нейрет объявляет о членстве в совете директоров EFORT; консультации и экспертные заключения для Латилини; гонорары от Торнье; расходы на проезд / проживание / встречи от Amplitude и Latilini, мероприятия, выходящие за рамки представленных работ.
Отчет о финансировании
Никаких льгот в какой-либо форме не было получено и не будет получено от коммерческой стороны, прямо или косвенно связанной с предметом данной статьи.
Список литературы
1. Фитиан Д.К., Пакстон Э.В., Стоун М.Л. и др. Эпидемиология и естествознание острого вывиха надколенника.Am J Sports Med 2004; 32: 1114-21. [PubMed] [Google Scholar] 2. Сяо М., Оуэнс Б.Д., Беркс Р., Стердивант Р.Х., Кэмерон К.Л. Заболеваемость острым травматическим вывихом надколенника среди военнослужащих США, находящихся на действительной военной службе. Am J Sports Med 2010; 38: 1997-2004. [PubMed] [Google Scholar] 3. Дежур Х., Вальч Дж., Нове-Жоссеран Л., Гуйе К. Факторы нестабильности надколенника: анатомическое рентгенографическое исследование. Коленная хирургия Sports Traumatol Arthrosc 1994; 2: 19-26. [PubMed] [Google Scholar] 4. Дежур Х., Уолч Дж., Нейрет П., Аделайн П.[Дисплазия блока бедренной кости]. Преподобный Чир Ортоп Репар Аппар Мот 1990; 76: 45-54. [PubMed] [Google Scholar] 5. Нтагиопулос П.Г., Бонин Н., Соннери-Котте Б., Бадет Р., Дежур Д. Заболеваемость блокадной дисплазией при разрывах передней крестообразной связки. Инт Ортоп 2014; 38: 1269-75. [Бесплатная статья PMC] [PubMed] [Google Scholar] 6. Фулкерсон JP. Диагностика и лечение пациентов с пателлофеморальной болью. Am J Sports Med 2002; 30: 447-56. [PubMed] [Google Scholar] 7. Каррильон Й., Абиди Х., Дежур Д. и др.Нестабильность надколенника: оценка на МРТ-изображениях путем измерения латерального наклона блокады — начального опыта. Радиология 2000; 216: 582-5. [PubMed] [Google Scholar] 8. Дежур Д., Ле Култр Б. Остеотомии при пателло-бедренной нестабильности. Sports Med Arthrosc Rev 2007; 15: 39-46. [PubMed] [Google Scholar] 10. Fucentese SF, Zingg PO, Schmitt J, et al. Классификация трохлеарной дисплазии как предиктора клинического исхода после трохлеопластики. Коленная хирургия Sports Traumatol Arthrosc 2011; 19: 1655-61. [PubMed] [Google Scholar] 11.Вебер А.Е., Натани А., Динес Дж. С. и др. Алгоритмический подход к лечению рецидивирующего бокового вывиха надколенника. J Bone Joint Surg [Am] 2016; 98-А: 417-27. [PubMed] [Google Scholar] 12. Нелиц М., Дрейхаупт Дж., Липпахер С. Комбинированная трохлеопластика и реконструкция медиальной пателлофеморальной связки при рецидивирующих вывихах надколенника при тяжелой блокадной дисплазии: минимальное наблюдение в течение 2 лет. Am J Sports Med 2013; 41: 1005-12. [PubMed] [Google Scholar] 13. Бэнке И.Дж., Кон Л.М., Мейдингер Г. и др.Комбинированная трохлеопластика и реконструкция MPFL для лечения хронической пателлофеморальной нестабильности: проспективное контрольное исследование продолжительностью не менее 2 лет. Коленная хирургия Sports Traumatol Arthrosc 2014; 22: 2591-8. [PubMed] [Google Scholar] 14. Albee FH. Клин костного трансплантата в лечении привычного вывиха надколенника. Med Rec 1915; 88: 257-9. [Google Scholar] 15. Курода Р., Камбич Х., Вальдевит А., Андриш Дж. Распределение давления в пателлофеморальном суставе после блоковой остеотомии бедренной кости. Коленная хирургия Sports Traumatol Arthrosc 2002; 10: 33-7.[PubMed] [Google Scholar] 16. Тигчелаар С., ван Самбек Дж., Кётер С., ван Кампен А. Автономная трохлеарная остеотомия с подъемом мыщелка приводит к высокой остаточной нестабильности, но не приводит к чрезмерному увеличению пателлофеморального остеоартрита через 12 лет наблюдения. Коленная хирургия Sports Traumatol Arthrosc 2017 г. https://doi.org/10.1007/s00167-017-4602-y. [Бесплатная статья PMC] [PubMed] 17. Массе Ю. [Трохлеопластика. Восстановление межмыщелковой борозды при подвывихах и вывихах надколенника. Преподобный Чир Ортоп Репар Аппар Мот 1978; 64: 3-17.[PubMed] [Google Scholar] 18. vonKnoch F Böhm T Bürgi ML фон Knoch M Bereiter H. Трохлеапластика при рецидивирующем вывихе надколенника в сочетании с блокадной дисплазией. Последующее исследование продолжительностью от 4 до 14 лет. J Bone Joint Surg [Br] 2006; 88-B: 1331-5. [PubMed] [Google Scholar] 19. Гуталье Д., Рау Д., Ван Дрише С. [Трохлеопластика с уменьшением ретрохлеарного клина для лечения синдрома болезненной надколенника с выступающими блоками. Техническое примечание и первые результаты. Преподобный Чир Ортоп Репар Аппар Мот 2002; 88: 678-85.[PubMed] [Google Scholar] 20. Testa EA, Camathias C, Amsler F и др. Хирургическое лечение пателлофеморальной нестабильности с использованием трохлеопластики или реконструкции MPFL: систематический обзор. Коленная хирургия Sports Traumatol Arthrosc 2017; 25: 2309-20. [PubMed] [Google Scholar] 21. Балкарек П., Рен С., Хауэллс Н.Р. и др. Результаты реконструкции медиальной пателлофеморальной связки в сравнении с трохлеопластикой плюс индивидуальная балансировка разгибателей при нестабильности надколенника, вызванной тяжелой блокадной дисплазией: систематический обзор и метаанализ.Коленная хирургия Sports Traumatol Arthrosc 2017; 25: 3869-77. [PubMed] [Google Scholar] 23. Вердонк Р., Янсегерс Э., Стуйц Б. Трохлеопластика при диспластическом блоке коленного сустава. Коленная хирургия Sports Traumatol Arthrosc 2005; 13: 529-33. [PubMed] [Google Scholar] 24. Rouanet T, Gougeon F, Fayard JM и др. Трохлеопластика с углублением борозды при пателлофеморальной нестабильности: серия из 34 случаев после 15 лет послеоперационного наблюдения. Orthop Traumatol Surg Res 2015; 101: 443-7. [PubMed] [Google Scholar] 25. McNamara I, Bua N, Smith TO, Ali K, Donell ST.Углубляющая трохлеопластика толстым костно-хрящевым лоскутом при нестабильности надколенника: клинические и функциональные результаты при среднем 6-летнем периоде наблюдения. Am J Sports Med 2015; 43: 2706-13. [PubMed] [Google Scholar] 26. Райзек Д.Ф., Шеттле П. Пателлофеморальная дисфункция при спортивной трохлеопластике: показания и методики. J Knee Surg 2015; 28: 297-302. [PubMed] [Google Scholar] 27. Меткалф А.Дж., Кларк Д.А., Кемп М.А., Элдридж Д.Д. Трохлеопластика гибким костно-хрящевым лоскутом: результат 11-летней серии из 214 случаев.Костный сустав J 2017; 99-В: 344-50. [PubMed] [Google Scholar] 28. Thaunat M, Bessiere C, Pujol N, Boisrenoult P, Beaufils P. Трохлеопластика с рецессионным клином как дополнительная процедура в хирургическом лечении нестабильности надколенника с большой блокадной дисплазией: первые результаты. Orthop Traumatol Surg Res 2011; 97: 833-45. [PubMed] [Google Scholar] 29. Бофилс П., Таунат М., Пуйоль Н. и др. Трохлеопластика при большой дисплазии блока: современные концепции. Sports Med Arthrosc Rehabil Ther Technol 2012; 4: 7.[Бесплатная статья PMC] [PubMed] [Google Scholar] 30. Донелл С.Т., Джозеф Дж., Хинг С.Б., Маршалл Т.Дж. Модифицированная трохлеопластика Дежура при тяжелой дисплазии: оперативная техника и ранние клинические результаты. Колено 2006; 13: 266-73. [PubMed] [Google Scholar] 31. Малфорд Дж. С., Уэйкли С. Дж., Элдридж Дж. Д.. Оценка и лечение хронической пателлофеморальной нестабильности. J Bone Joint Surg [Br] 2007; 89-В: 709-16. [PubMed] [Google Scholar] 32. Schöttle PB, Schell H, Duda G, Weiler A. Жизнеспособность хряща после трохлеопластики. Коленная хирургия Sports Traumatol Arthrosc 2007; 15: 161-7.[PubMed] [Google Scholar] 33. Уттинг М.Р., Малфорд Дж. С., Элдридж Дж. Д.. Перспективная оценка трохлеопластики для лечения вывиха и нестабильности надколенника бедра. J Bone Joint Surg [Br] 2008; 90-В: 180-5. [PubMed] [Google Scholar] 34. Zaffagnini S, Grassi A, Marcheggiani Muccioli GM и др. Реконструкция медиальной пателлотибиальной связки (MPTL) при нестабильности надколенника. Коленная хирургия Sports Traumatol Arthrosc 2014; 22: 2491-8. [PubMed] [Google Scholar]Трохлеарная дисплазия: методы визуализации и лечения
EFORT Open Rev.2018 Май; 3 (5): 240–247.
Cécile Batailler
1 Hôpital de la Croix Rousse, Хосписы Сивилс де Лион, Франция
Филипп Нейре
2 Больница Бурджил, Абу-Даби; ОАЭ
1 Hôpital de la Croix Rousse, Хосписы Сивилс де Лион, Франция
2 Больница Бурджил, Абу-Даби; UAE
Эта статья распространяется на условиях Creative Commons Attribution-Non Commercial 4.0 International (CC BY-NC 4.0) лицензия (https://creativecommons.org/licenses/by-nc/4.0/), которая разрешает некоммерческое использование, воспроизведение и распространение произведения без дополнительного разрешения при условии указания авторства оригинала. другие статьи в PMC.Abstract
-
Рецидивирующий вывих надколенника — инвалидизирующее состояние, которое может привести к травмам суставного хряща, костно-хрящевым переломам, рецидивирующей нестабильности, боли, снижению активности и пателлофеморальному остеоартриту.Трохлеарная дисплазия представляет собой важный компонент вывиха надколенника.
-
Визуализация обеспечивает объективную основу для морфологических аномалий и, таким образом, позволяет определить хирургическую стратегию в соответствии с концепцией хирургии «à la carte».
-
Основными хирургическими методами трохлеопластики являются трохлеопластика с углублением борозды, трохлеопластика «Берейтер» и рецессионная трохлеопластика.
-
В среднесрочной перспективе все методы показали послеоперационное улучшение клинических показателей, с низкой частотой рецидивов вывиха и возможным возвращением в спорт.Но эти методы не останавливают прогрессирование пателлофеморального артрита.
Цитируйте эту статью: EFORT Open Rev 2018; 3 DOI: 10.1302 / 2058-5241.3.170058
Ключевые слова: нестабильность надколенника, знак пересечения, супра-трохлеарная шпора, углубляющая трохлеопластика, трохлеопластика , пателлофеморальный остеоартрит
Введение
Рецидивирующая нестабильность надколенника — это инвалидизирующее состояние, которое может привести к травмам суставного хряща, костно-хрящевым переломам, боли, снижению активности и пателлофеморальному остеоартриту (ОА).Сообщается, что среднегодовая частота первичного вывиха надколенника составляет 5,8 случая на 100 000 человек, и этот показатель выше среди более молодых и более активных групп населения. 1,2 Вывих надколенника — это многофакторная проблема, которая зависит от расположения конечностей, костной структуры надколенника и блока, а также целостности статических и динамических ограничений мягких тканей. Трохлеарная дисплазия представляет собой важный компонент нестабильности надколенника, который был признан в течение многих лет.Dejour et al. 3 обнаружили, что 96% пациентов с истинным вывихом надколенника в анамнезе имели признаки дисплазии блока. Трохлеарная дисплазия высокой степени характеризуется сочетанием плоской и / или выдающейся блокады, возвышающейся над передней корой бедренной кости, что не обеспечивает адекватного отслеживания во время сгибания и приводит к подвывиху надколенника. Другие статические или динамические нарушения обычно сочетаются с дисплазией трохлеарной артерии, например, genu recurvatum, надколенник alta, увеличенный угол Q и аномалии скручивания кости.Трохлеопластика показана в основном при тяжелой дисплазии блока. В большинстве этих случаев трохлеопластика выполняется в сочетании с другими процедурами (такими как перенос переднего бугорка большеберцовой кости [ATT] или реконструкция медиальной надколеночно-бедренной связки [MPFL]). Чтобы определить лучшую хирургическую стратегию, необходимо провести точный анализ анатомических аномалий с помощью визуализации. Было разработано и опубликовано множество измерений, описывающих дисплазию трохлеарной артерии.
Мы опишем эти различные методы измерения, доступные хирургические методы и основные результаты хирургического вмешательства по поводу дисплазии трохлеарной зоны.
Результаты визуализации
Визуализация играет важную роль в оценке нестабильности надколенника, обеспечивая объективную основу для морфологических аномалий и, таким образом, позволяя хирургу определить подходящую хирургическую стратегию в соответствии с концепцией хирургии à la carte, описанной Анри Дежуром. . 3,4
Нормальная анатомия
На истинной боковой рентгенограмме колена с точным наложением мыщелков сзади на передней части дистального эпифиза бедренной кости очерчиваются три плотные рентгенографические линии.Две самые передние линии соответствуют контурам мыщелков. Кривая непосредственно позади этих линий соответствует впадине трохлеарной канавки, которая сочленяется с надколенником во время движений сгибания-разгибания ().
Осевой вид и вид сбоку нормальной блокады без дисплазии. Две самые передние линии (синяя и оранжевая изображения) соответствовали контурам мыщелков. Кривая непосредственно позади этих линий соответствует впадине трохлеарной бороздки (желтая звезда).
Знак пересечения
На обычных рентгенограммах линия, представляющая самую глубокую часть трохлеарной канавки, никогда не пересекает переднюю границу двух мыщелков нормального колена. Эта линия соединится с передней частью мыщелков диспластической блокады; это означает, что канавка ровная именно в этой точке (). Знак пересечения повторяемый и простой в исполнении. Это очень полезно для диагностики дисплазии трохлеара и прогнозирования будущего риска вывиха надколенника.Важность знака пересечения в прогнозировании пателлофеморальной боли неясна. 5
Рентгенограмма правого колена сбоку, показывающая знак пересечения и небольшой двойной контур в контексте блокированной дисплазии типа C (классификация Д. Дежура).
Выпуклость трохлеара
Для анализа выпуклости трохлеара, 4 мы проводим прямую линию, касательную к передней части коры бедренной кости (желтая линия) на истинном боковом изображении. Дно блока может быть на одном уровне с этой линией (перевод = 0), перед этой линией (положительный перевод) или позади этой линии (отрицательный перевод) ().Нормальное значение <3 мм. Бугорок блокада оказался полезным для диагностики дисплазии блока, особенно когда он крутой (блокаторная шпора).
Рентгенограмма сбоку, показывающая выпуклость блока. Желтая линия — это прямая линия, касательная к передней части коры бедренной кости. Дно блока (синяя линия) находится впереди этой линии, что указывает на положительный бугорок блока.
Глубина трохлеара
Измерение выполняется на рентгенограмме в реальном виде сбоку.Проводится касательная к задней части коры бедренной кости и перпендикулярная линия в самой проксимальной части задних мыщелков. Затем для измерения глубины блока () используется линия, проведенная под углом 15 ° от перпендикулярной линии. 3 Глубина блока — полезный инструмент диагностики дисплазии блока и для прогнозирования будущего риска вывиха надколенника. Теоретически неглубокая блокировка может увеличить контактное давление в пателлофеморальном суставе, состояние, уже известное как блокаторная дисплазия. 4 Повышенное контактное давление повысит нагрузку на субхондральную кость надколенника бедренного сустава, которая предположительно является причиной пателлофеморальной боли. 6 Роль глубины блока при планировании лечения неясна, и хирургические процедуры не зависят от этого значения.
Измерение глубины трохлеара выполняется на истинной боковой рентгенограмме. Проведены касательная к задней части коры бедренной кости (красная линия) и перпендикулярная линия в самой проксимальной части задних мыщелков (синяя линия).(Желтая) линия, проведенная под углом 15 ° от перпендикулярной линии, теперь используется для измерения глубины блока (длины AB).
Боковой наклон блока
Для анализа проксимальной части блока, области, подверженной дисплазии, на первом кранио-каудальном изображении, демонстрирующем хрящевую блокаду на МРТ, измеряется боковой наклон блока (LTI). LTI рассчитывается с помощью линии, касательной к субхондральной кости задней поверхности двух мыщелков бедренной кости, пересекаемой линией, касательной к субхондральной кости латеральной фасетки блокада. 7 Среднее значение латерального наклона блокатора в коленях без блокадной дисплазии составляет 16,9 °. Используя диагностический порог 11 °, этот показатель показал чувствительность 93% и специфичность 87% для блокадной дисплазии. 7
В течение многих лет в рентгенографии описывались и другие измерения, такие как угол блокада, наклон надколенника и подвывих надколенника. Их роль в хирургическом лечении или прогнозировании пателлофеморальной боли очень неопределенна.
Классификация
Классификация трохлеарной дисплазии была описана Dejour et al. В 1998 году, определяя четыре типа трохлеарной дисплазии, идентифицированные при боковой рентгенографии и сечении. 8,9 Два новых радиографических знака были также добавлены к ранее описанному знаку пересечения: «супратрохлеарная шпора», которая представляет собой глобальное выступание блока и действует как «лыжный прыжок», отталкивая надколенник от боковой фасетки, когда коленные сгибания; и знак «двойной контур», который представляет собой рентгенографическую линию, заканчивающуюся под знаком пересечения, и представляет хондральный контур гипопластической медиальной фасетки на боковой проекции.Наличие супратрохлеарной шпоры характерно для трохлеарной дисплазии высокой степени. Трохлеарная дисплазия была разделена () на четыре типа дисплазии.
Классификация трохлеарной дисплазии по классификации Д. Дежура: тип A с изолированным перекрестным знаком, тип B с перекрестным знаком и супратрохлеарной шпорой (плоская или выпуклая блокировка), тип C с перекрестным знаком и двойным контуром (асимметрия трохлеарной артерии). фасеток с гипопластическим медиальным мыщелком) и типа D со знаком пересечения, супратрохлеарной шпорой и двойным контуром (асимметрия фасеток блока плюс вертикальное соединение и узор обрыва).Для этой классификации необходимы срезы компьютерной томографии (или МРТ) и боковой рентгенологический снимок.
Тип A характеризуется наличием знака пересечения на боковой проекции, неглубокой блокадой и углом борозды> 145 ° на осевой проекции (довольно неглубокая блокировка).
Тип B характеризуется перекрестным знаком и надрохлеарной шпорой на боковых рентгенограммах (плоская или выпуклая блокировка).
Тип C характеризуется знаком пересечения и двойным контуром (асимметрия фасеток блока с гипоплазией медиального мыщелка) на виде сбоку.
Тип D характеризуется знаком пересечения, надрохлеарной шпорой и двойным контуром (асимметрия фасеток блока плюс вертикальное соединение и узор обрыва). Эта классификация полезна для хирургического лечения 10 . Определение тяжелой степени дисплазии трохлеара неточно и не является общепринятым. Используются как количественные измерения, так и рентгенологические классификации. Многие авторы считают, что тяжелая трохлеарная дисплазия похожа на трохлеарную дисплазию типа B или D, включая супратрохлеарную шпору по классификации Дежура.
Лечение
Для лечения вывиха надколенника описано много хирургических методов.
Показания
Трохлеарная дисплазия высокой степени характеризуется сочетанием плоской и / или выдающейся блокады, выступающей над передней корой бедренной кости, что не позволяет надколеннику зацепляться с бороздой блока при примерно 25 ° сгибания.
Целью трохлеопластики является создание рецентрализованной бороздки, исправление аномалии глубины блока и, таким образом, стабилизация надколенника за счет лучшего входа надколенника в бороздку трохлеара.Трохлеопластика может быть предложена в качестве первичной процедуры при первичной дисплазии трохлеара или в качестве спасательной процедуры в случае неудачи после предыдущей операции по выравниванию надколенника.
В качестве основного намерения трохлеопластика показана пациентам с симптомами рецидивирующей нестабильности надколенника, которые не прошли безоперационное лечение. Трохлеопластика, выполняемая при трохлеарной дисплазии типа B или D, дает лучшие результаты, чем при трохлеарной дисплазии без супратрохлеарной шпоры, в отношении боли, оценки Куяла, спортивной активности и удовлетворенности. 10 Трохлеарная дисплазия Dejour типа C может потребовать подъема боковой фасетки, проксимальной рецессионной клин-трохлеопластики или трохлеопластики с углублением бороздки. 11
Некоторые авторы рекомендуют выполнять как трохлеопластику, так и реконструкцию MPFL при всех диспластических коленях 12,13 , связанных с другой процедурой в соответствии с анатомическими аномалиями.
Хирургические методы
Было описано несколько хирургических методов трохлеопластики для коррекции анатомии трохлеара.
Albee описал первую трохлеопластику с возвышением боковой фасетки блока. 14 Это устраняет плоский блок за счет увеличения выступа блока. Kuroda et al., , 15, продемонстрировали, что остеотомия по Олби значительно повысила среднее давление пателлофеморального контакта (на 40% увеличилось при сгибании колена на 45 ° и боковом подъеме блока на 10 мм), что привело к вторичному ОА. Недавно в другом исследовании сообщалось о результатах 19 остеотомий Олби с периодом наблюдения минимум 12 лет. 16 Они подтвердили плохие результаты этой техники: 32% стойкой нестабильности надколенника и 21% рецидивирующих вывихов, 53% пателлофеморального остеоартрита 1 степени по классификации Ивано и 27% степени 2.
В 1966 г. Masse представил углубляющая трохлеопластика. 17 Он предложил удаление субхондральной кости и ущемление суставного хряща с помощью перфоратора для воссоздания центральной борозды. Анри Дежур модифицировал эту операцию, выполнив остеотомию обоих мыщелков бедренной кости, чтобы создать V-образную канавку блокада. 9 Von Knoch et al. 18 описали результаты другой техники, известной как «техника Берейтера», при которой костно-хрящевой лоскут поднимается из блока и формируется костная борозда с помощью боров. Углубление трохлеопластики, каким бы методом она ни использовалась, логично, потому что она уменьшает плоскостность и выпуклость и пытается восстановить нормальную анатомию. Тем не менее, эти хирургические процедуры очень сложны.
Третий тип трохлеопластики был описан Goutallier et al. 19 Эта трохлеопластика «рецессионного» типа заключается в рецессии выступающей куполообразной передней поверхности дистального отдела бедренной кости до уровня передней коры бедренной кости без углубления самой бороздки. Цель не в том, чтобы сформировать бороздку, а в том, чтобы уменьшить выступающую шишку без изменения конгруэнтности надколенника. Эта процедура технически менее сложна, чем углубляющая трохлеопластика.
Углубляющая трохлеопластика
Этот метод был разработан в Лионе.Артротомия выполняется из медиального доступа к средней части груди. Коленная чашечка переведена сбоку. Затем рисуется новая борозда блокада, начиная с вершины межмыщелковой выемки, и направляется проксимально с вальгусной стороной от 3 ° до 6 °. Чтобы получить доступ к нижней поверхности блока, с остеохондрального края удаляют тонкую полоску кортикальной кости. Губчатая кость удаляется с нижней поверхности блока. Сверло с направителем глубины 5 мм используется для обеспечения равномерной толщины костно-хрящевого лоскута; это поддерживает достаточное количество кости под суставным хрящом блока.Изготовленная оболочка должна быть достаточно тонкой, чтобы ее можно было смоделировать без разрушения. Больше кости удаляют из центральной части на месте новой борозды. Желобок, а иногда и медиальный и латеральный край необходимо остеотомировать. Затем костно-хрящевой лоскут заменяют и формуют легким постукиванием пробойником. Затем новую блокаду фиксируют двумя небольшими скобами или анкерами, по одному с каждой стороны канавки. Одна рука фиксируется в верхней части блокового хряща, другая — в передней части коры бедра.Скоба глубоко погружена в верхнюю поверхность хряща. Альтернативой являются рассасывающиеся винты.
«Техника Берейтера»
Блок бедренной кости обнажается посредством латеральной парапателлярной артротомии с ретракцией надколенника медиально для облегчения обнажения блока бедренной кости. Суставной хрящ отделяется от синовиальной оболочки. Костно-хрящевой лоскут поднимается от блока до межмыщелковой вырезки с помощью различных изогнутых остеотомов. Затем субхондральная борозда углубляется с помощью остеотомов и высокоскоростной фрезы.Поскольку у пациентов с дисплазией блока, как правило, трохлея медиализуется, целью является создание рецентрализованной бороздки. Затем костно-хрящевой лоскут вдавливают во вновь образовавшуюся бороздку и фиксируют двумя чрескостными 3-миллиметровыми лентами из викрила. Синовиальную оболочку прикрепляют к краям суставного хряща рассасывающимся швом и закрывают латеральный ретинакулум.
Рецессионно-клиновая трохлеопластика
Обычно выполняется латеральный доступ с разрезом латеральнее надколенника, проходящим от верхнего полюса надколенника до большеберцового бугорка на передний гребень большеберцовой кости.Размер клина, который нужно вырезать, и угол, который необходимо исправить, определяются с помощью предоперационной визуализации и измеряются во время операции. Сначала выполняется переднезадний разрез пилой на 5 мм выше блока. Затем производится задний разрез параллельно фронтальной плоскости бедра с латеральной стороны, направленный кнутри. Дистальная часть остеотомии должна находиться на расстоянии примерно 5 мм от sulcus terminalis, чтобы обеспечить оптимальный дистальный костно-хрящевой шарнир и позволить легко закрыть клин.Затем передняя косая остеотомия завершает разрезы кости, соединяющие первые два разреза. Затем удаляется костный клин, расположенный проксимально, и достигается коррекция путем постепенного продолжительного мягкого давления пальцем на блокаду без изменения канавки блока. Коррекция проводится с помощью спонгиозных винтов диаметром 3,5 мм, расположенных сбоку от поверхности хряща. Этот метод показан при появлении аномальной шишки с болью в передней части колена. Он не меняет форму суставной поверхности, но уменьшает шишку.
Результаты
Целью трохлеопластики является восстановление анатомической формы блока во избежание нестабильности, повторяющейся боли и длительного пателлофеморального ОА. В нескольких исследованиях сообщалось о клинических результатах после углубления трохлеопластики, но количество пациентов часто невелико, и долгосрочные наблюдения недоступны.
Клинические результаты
В различных исследованиях сообщается о послеоперационном улучшении клинических показателей в краткосрочной перспективе с низкой частотой рецидивов нестабильности. 20,21 Однако невозможно оценить влияние трохлеопластики по стабильности надколенника бедра, поскольку она редко выполняется в одиночку, а другие аномалии корректируются в рамках хирургической процедуры. В результате в литературе не хватает исследований высокого уровня. Различные исследования сильно различаются в зависимости от хирургической техники, критериев включения и исключения и, следовательно, от тяжести дисплазии блока. В недавнем систематическом обзоре, в котором описаны результаты трохлеопластики в 25 клинических исследованиях, сообщается, что до проведения трохлеопластики положительный тест на опасения был обнаружен у 100% пациентов, а после операции положительный тест на опасения был обнаружен у 20%.После операции частота вывихов составила 2%, а частота подвывихов — 6% при среднем сроке наблюдения 54 месяца. 20
В недавнем систематическом обзоре 22 , в котором представлены результаты 14 исследований по трохлеопластике, описано значительное улучшение оценки Куяла после операции, при этом общее среднее значение дооперационной и послеоперационной оценки Куяла составило 53,8 (стандартное отклонение 22,2). и 74 (стандартное отклонение 6,3) балла соответственно. При V-образной трохлеопластике H. Dejour средний дооперационный балл по шкале Куяла составил 54 (стандартное отклонение 5.6) и средний послеоперационный балл Куяла 79,3 (стандартное отклонение 8,4). U-образная углубляющая трохлеопластика по Берейтеру имела среднее значение до и после операции, равное 53,8 (стандартное отклонение 29,1) и 64,5 (стандартное отклонение 4,9) балла соответственно.
Исследование Verdonk et al не показало, что тяжесть дисплазии или тип нестабильности влияли на окончательный функциональный балл. 23
Углубляющая трохлеопластика
В одном из нескольких долгосрочных исследований Rouanet et al. Сообщили об исходах 34 пациентов при среднем периоде наблюдения 15 лет после трохлеопластики с углублением борозды. 24 Семнадцать переносов переднего бугорка большеберцовой кости были связаны с трохлеопластикой. Семь пациентов (20%) были признаны неудачными. Шесть человек прошли ревизионное эндопротезирование (три тотальных артропластики коленного сустава и три пателлофеморальные артропластики), которые были выполнены через два, пять, восемь, 12 и 16 лет после операции. Одному пациенту была сделана ревизионная операция по переносу переднего бугорка большеберцовой кости из-за боли в возрасте трех лет. Ни у одного из пациентов не было рецидивов вывиха надколенника.Все функциональные оценки были значительно улучшены. Функциональные баллы были значительно лучше у пациентов, прооперированных по поводу дисплазии трохлеарной зоны высокой степени (степени B и D по классификации Dejour) и у пациентов с объективной нестабильностью. Среди 27 пациентов без ревизии 22 (81%) остались довольны или очень довольны. Тест на опасения был отрицательным в 24 случаях (89%). Десять пациентов сообщили о периодической нестабильности (37%). Восемнадцать пациентов (66%) не сообщали о боли или лишь эпизодически.
McNamara сообщил, что 67% пациентов вернулись к спорту после глубокой трохлеопластики в среднем через 24 недели по сравнению с 40% пациентов, которые занимались спортом до операции. 25
«Трохлеопластика Берейтера»
Клинические результаты после трохлеопластики Берейтера обнадеживают, особенно с точки зрения клинических показателей и удовлетворенности пациентов; 10,26 Тем не менее, некоторая нестабильность надколенника может возникнуть снова.
Недавно Nelitz и др. Описали результаты 28 пациентов, прооперированных с помощью «трохлеопластики Берейтера», связанной с реконструкцией MPFL. 12 При среднем сроке наблюдения 2,5 года они не сообщили о рецидиве вывиха; 79% пациентов остались довольны или очень довольны; только один пациент (4%) по-прежнему испытывал опасения, а 16 пациентов (57%) вернулись к спорту на предоперационном уровне. Средний балл по шкале Куяла значительно улучшился с 79 (от 21 до 100) до операции до 96 (от 74 до 100) при последнем наблюдении. Средний балл IKDC значительно улучшился с 74 (диапазон от 32 до 95) до операции до 90 (от 65 до 98) при последнем наблюдении.Эти хорошие результаты, вероятно, являются результатом объединения трохлеопластики и реконструкции MPFL.
В долгосрочной перспективе Metcalfe et al. 27 описали клинические и радиологические исходы 199 случаев, прооперированных с помощью «трохлеопластики Берейтера», при среднем периоде наблюдения 4,4 года, из которых 29 пациентов наблюдались более восьми лет ( средний срок наблюдения 8,9 года). Они сообщили, что 88% из 199 пациентов остались довольны операцией, а у 90% симптомы улучшились. Тем не менее, 8% пациентов сообщили о дальнейшем вывихе надколенника после операции и нуждались в еще одной хирургической процедуре для улучшения стабилизации надколенника.
Трохлеопластика рецессионным клином
Goutallier 19 сообщил о серии случаев, в которых 67% пациентов сообщили, что они были удовлетворены или очень удовлетворены результатом операции в 12 случаях. В серии Thaunat и Beaufils, описывающей 17 пациентов, 28 , операция не смогла стабилизировать пателлофеморальный сустав только в двух случаях. Средняя объективная оценка коленного сустава при последнем наблюдении составила 80 (стандартное отклонение 17) по шкале Куяла, 70 (стандартное отклонение 18) по шкале KOOS и 67 (стандартное отклонение 17) по шкале IKDC.В большинстве исследований также сообщается о высокой частоте (от 80% до 100%) легкой боли после трохлеопластики, особенно у пациентов, прооперированных по поводу безболезненной нестабильности. 29
Ближайшие результаты трохлеопластики рецессивным клином (34 месяца) были идентичны результатам трохлеопластики с углублением борозды, но технически процедура намного проще. 28
Рентгенологические исходы
Рентгенологические признаки дисплазии трохлеарной зоны
Как углубляющая, так и рецессионная трохлеопластика могут уменьшить выпуклость блока.В серии из 20 трохлеопластик с использованием рецессионного клина, 28 высота канавки блока изменилась с 4,8 мм до операции до в среднем -0,8 мм после операции. Наклон надколенника изменился в среднем с 14 ° (от 6 ° до 26 °) до операции до в среднем 6 ° (от -1 ° до 24 °). Не было существенной разницы в коррекции угла наклона надколенника при сравнении групп, у которых была или не была добавлена реконструкция MPFL. Большинство авторов получили аналогичные результаты при коррекции знака пересечения, выпуклости, глубины канавки трохлеара и наклона надколенника, подтверждая, что трохлеопластика с углублением борозды действительно создает хороший след для надколенника. 18,24,30 Трохлеопластика с углублением борозды часто требует дополнительных процедур во время той же операции для оптимизации отслеживания надколенника.
Остеоартрит
Хотя углубляющая или рецессионная трохлеопластика эффективна для уменьшения боли в передней части колена, она не останавливает прогрессирование пателлофеморального артрита, хотя последующие исследования вышеупомянутых исследований слишком короткие, чтобы сделать какие-либо окончательные выводы.
В исследовании Rouanet процент коленей с показателем Ивано ≥ 2 изменился с 0% до операции до 65% при среднем периоде наблюдения 15 лет после трохлеопластики, углубляющей борозду, хотя 23 колена (68%) не имели тибио-бедренной кости. ОА по классификации Келлгрена и Лоуренса при окончательном наблюдении. 24
После «трохлеопластики по Берейтеру» исследование 132 коленных суставов показало, что частота пателлофеморального ОА составляет 5,3% при среднем периоде наблюдения 3,7 года и 7,7% при пятилетнем наблюдении. 27
От Mulford et al, 31 не было доказательств того, что хирургическая стабилизация пателлофеморального сустава приводит к долгосрочному снижению развития ОА. Развитие остеоартрита может быть связано с пателлофеморальным несоответствием, вызванным самой трохлеопластикой с углублением борозды.Действительно, плоская и диспластическая надколенник отслеживается во вновь углубленной канавке блока. Рецессионная трохлеопластика может снизить риск остеоартрита, поскольку при этом соблюдается пателлофеморальная конгруэнтность, но следует оценивать отдаленные результаты.
Осложнения
Трохлеопластика — очень сложная хирургическая процедура, которая может вызвать несколько осложнений.
Longo et al. В систематическом обзоре описали 157 осложнений (40% обработанных колен) у 392 колен, прооперированных с помощью трохлеопластики (в основном техника Берейтера и техника углубления борозды), включая усиление боли (11%) без различия между хирургические методы, уменьшение объема движений (6.7%; 2% с техникой Берейтера и 16% с трохлеопластикой с углублением борозды), ОА (12%; 4,4% с трохлеопластикой по Берейтеру, 16% с трохлеопластикой по Гуталье и 26,5% с трохлеопластикой с углублением борозды). 22
Поражения хряща
Основное осложнение этих процедур касается жизнеспособности хряща блока. Действительно, рисками после углубляющей трохлеопластики являются разрыв костно-хрящевого лоскута, его дистальная отслойка и слишком тонкий лоскут, что снижает его кровоснабжение, что приводит к костно-хрящевому некрозу.Эти осложнения очень редки при рецессионной клин-трохлеопластике. Для пожилых пациентов с менее гибким хрящом и риском костно-хрящевого перелома безопаснее рецессионная трохлеопластика. Тем не менее описано очень мало случаев. Меткалф и др. Описали один случай частичного отслоения хрящевого лоскута, который произошел во время игры в футбол через шесть недель после «трохлеопластики Берейтера». 27 Schöttle et al. 32 изучали жизнеспособность хряща после трохлеопластики по Берейтеру и сообщили, что ткань в канавке трохлеарной артерии остается жизнеспособной.
Жесткость
Послеоперационная жесткость — частое осложнение, которое иногда требует коррекции с помощью артролиза. Его частота составляет от 2% до 46% в зависимости от хирургической техники и исследования. 17-19,23,24,28,30,33 Это осложнение, по-видимому, возникает несколько чаще при углубляющейся трохлеопластике по сравнению с трохлеопластикой с использованием рецессионного клина. Однако сравнения между разными исследованиями затруднены из-за разницы в группах населения.
Неудачи при нестабильности надколенника
В недавнем систематическом обзоре сообщалось о 2% повторных вывихов надколенника из 392 коленных суставов, прооперированных с помощью трохлеопластики. 22 В частности, процедура, показавшая самый высокий уровень эффективности, — это трохлеопластика Гуталье с частотой 10,5%, 28 , за которой следовали трохлеопластика Dejour 34 и Bereiter 10,33 с частотой 3,2% и 0,8%, соответственно. 22
Повторные операции
В систематическом обзоре Testa, 20 была обнаружена частота повторных операций 25% в группе трохлеопластики 20 , включая в основном артролиз, удаление материала, пателлофеморальные артропластики и хондральные процедуры .Этот показатель аналогичен результатам других исследований. McNamara et al. Описали частоту повторных операций 19% после углубляющей трохлеопластики, включая в основном реконструкции MPFL и артроскопический артролиз. 25 Metcalfe et al. Сообщили о 14% повторных операциях в 199 «блокаторах Bereiter» с реконструкциями MPFL и переносом ATT, в основном у пациентов со стойкой нестабильностью надколенника. 27
Сноски
ICMJE Заявление о конфликте интересов: P.Нейрет объявляет о членстве в совете директоров EFORT; консультации и экспертные заключения для Латилини; гонорары от Торнье; расходы на проезд / проживание / встречи от Amplitude и Latilini, мероприятия, выходящие за рамки представленных работ.
Отчет о финансировании
Никаких льгот в какой-либо форме не было получено и не будет получено от коммерческой стороны, прямо или косвенно связанной с предметом данной статьи.
Список литературы
1. Фитиан Д.К., Пакстон Э.В., Стоун М.Л. и др. Эпидемиология и естествознание острого вывиха надколенника.Am J Sports Med 2004; 32: 1114-21. [PubMed] [Google Scholar] 2. Сяо М., Оуэнс Б.Д., Беркс Р., Стердивант Р.Х., Кэмерон К.Л. Заболеваемость острым травматическим вывихом надколенника среди военнослужащих США, находящихся на действительной военной службе. Am J Sports Med 2010; 38: 1997-2004. [PubMed] [Google Scholar] 3. Дежур Х., Вальч Дж., Нове-Жоссеран Л., Гуйе К. Факторы нестабильности надколенника: анатомическое рентгенографическое исследование. Коленная хирургия Sports Traumatol Arthrosc 1994; 2: 19-26. [PubMed] [Google Scholar] 4. Дежур Х., Уолч Дж., Нейрет П., Аделайн П.[Дисплазия блока бедренной кости]. Преподобный Чир Ортоп Репар Аппар Мот 1990; 76: 45-54. [PubMed] [Google Scholar] 5. Нтагиопулос П.Г., Бонин Н., Соннери-Котте Б., Бадет Р., Дежур Д. Заболеваемость блокадной дисплазией при разрывах передней крестообразной связки. Инт Ортоп 2014; 38: 1269-75. [Бесплатная статья PMC] [PubMed] [Google Scholar] 6. Фулкерсон JP. Диагностика и лечение пациентов с пателлофеморальной болью. Am J Sports Med 2002; 30: 447-56. [PubMed] [Google Scholar] 7. Каррильон Й., Абиди Х., Дежур Д. и др.Нестабильность надколенника: оценка на МРТ-изображениях путем измерения латерального наклона блокады — начального опыта. Радиология 2000; 216: 582-5. [PubMed] [Google Scholar] 8. Дежур Д., Ле Култр Б. Остеотомии при пателло-бедренной нестабильности. Sports Med Arthrosc Rev 2007; 15: 39-46. [PubMed] [Google Scholar] 10. Fucentese SF, Zingg PO, Schmitt J, et al. Классификация трохлеарной дисплазии как предиктора клинического исхода после трохлеопластики. Коленная хирургия Sports Traumatol Arthrosc 2011; 19: 1655-61. [PubMed] [Google Scholar] 11.Вебер А.Е., Натани А., Динес Дж. С. и др. Алгоритмический подход к лечению рецидивирующего бокового вывиха надколенника. J Bone Joint Surg [Am] 2016; 98-А: 417-27. [PubMed] [Google Scholar] 12. Нелиц М., Дрейхаупт Дж., Липпахер С. Комбинированная трохлеопластика и реконструкция медиальной пателлофеморальной связки при рецидивирующих вывихах надколенника при тяжелой блокадной дисплазии: минимальное наблюдение в течение 2 лет. Am J Sports Med 2013; 41: 1005-12. [PubMed] [Google Scholar] 13. Бэнке И.Дж., Кон Л.М., Мейдингер Г. и др.Комбинированная трохлеопластика и реконструкция MPFL для лечения хронической пателлофеморальной нестабильности: проспективное контрольное исследование продолжительностью не менее 2 лет. Коленная хирургия Sports Traumatol Arthrosc 2014; 22: 2591-8. [PubMed] [Google Scholar] 14. Albee FH. Клин костного трансплантата в лечении привычного вывиха надколенника. Med Rec 1915; 88: 257-9. [Google Scholar] 15. Курода Р., Камбич Х., Вальдевит А., Андриш Дж. Распределение давления в пателлофеморальном суставе после блоковой остеотомии бедренной кости. Коленная хирургия Sports Traumatol Arthrosc 2002; 10: 33-7.[PubMed] [Google Scholar] 16. Тигчелаар С., ван Самбек Дж., Кётер С., ван Кампен А. Автономная трохлеарная остеотомия с подъемом мыщелка приводит к высокой остаточной нестабильности, но не приводит к чрезмерному увеличению пателлофеморального остеоартрита через 12 лет наблюдения. Коленная хирургия Sports Traumatol Arthrosc 2017 г. https://doi.org/10.1007/s00167-017-4602-y. [Бесплатная статья PMC] [PubMed] 17. Массе Ю. [Трохлеопластика. Восстановление межмыщелковой борозды при подвывихах и вывихах надколенника. Преподобный Чир Ортоп Репар Аппар Мот 1978; 64: 3-17.[PubMed] [Google Scholar] 18. vonKnoch F Böhm T Bürgi ML фон Knoch M Bereiter H. Трохлеапластика при рецидивирующем вывихе надколенника в сочетании с блокадной дисплазией. Последующее исследование продолжительностью от 4 до 14 лет. J Bone Joint Surg [Br] 2006; 88-B: 1331-5. [PubMed] [Google Scholar] 19. Гуталье Д., Рау Д., Ван Дрише С. [Трохлеопластика с уменьшением ретрохлеарного клина для лечения синдрома болезненной надколенника с выступающими блоками. Техническое примечание и первые результаты. Преподобный Чир Ортоп Репар Аппар Мот 2002; 88: 678-85.[PubMed] [Google Scholar] 20. Testa EA, Camathias C, Amsler F и др. Хирургическое лечение пателлофеморальной нестабильности с использованием трохлеопластики или реконструкции MPFL: систематический обзор. Коленная хирургия Sports Traumatol Arthrosc 2017; 25: 2309-20. [PubMed] [Google Scholar] 21. Балкарек П., Рен С., Хауэллс Н.Р. и др. Результаты реконструкции медиальной пателлофеморальной связки в сравнении с трохлеопластикой плюс индивидуальная балансировка разгибателей при нестабильности надколенника, вызванной тяжелой блокадной дисплазией: систематический обзор и метаанализ.Коленная хирургия Sports Traumatol Arthrosc 2017; 25: 3869-77. [PubMed] [Google Scholar] 23. Вердонк Р., Янсегерс Э., Стуйц Б. Трохлеопластика при диспластическом блоке коленного сустава. Коленная хирургия Sports Traumatol Arthrosc 2005; 13: 529-33. [PubMed] [Google Scholar] 24. Rouanet T, Gougeon F, Fayard JM и др. Трохлеопластика с углублением борозды при пателлофеморальной нестабильности: серия из 34 случаев после 15 лет послеоперационного наблюдения. Orthop Traumatol Surg Res 2015; 101: 443-7. [PubMed] [Google Scholar] 25. McNamara I, Bua N, Smith TO, Ali K, Donell ST.Углубляющая трохлеопластика толстым костно-хрящевым лоскутом при нестабильности надколенника: клинические и функциональные результаты при среднем 6-летнем периоде наблюдения. Am J Sports Med 2015; 43: 2706-13. [PubMed] [Google Scholar] 26. Райзек Д.Ф., Шеттле П. Пателлофеморальная дисфункция при спортивной трохлеопластике: показания и методики. J Knee Surg 2015; 28: 297-302. [PubMed] [Google Scholar] 27. Меткалф А.Дж., Кларк Д.А., Кемп М.А., Элдридж Д.Д. Трохлеопластика гибким костно-хрящевым лоскутом: результат 11-летней серии из 214 случаев.Костный сустав J 2017; 99-В: 344-50. [PubMed] [Google Scholar] 28. Thaunat M, Bessiere C, Pujol N, Boisrenoult P, Beaufils P. Трохлеопластика с рецессионным клином как дополнительная процедура в хирургическом лечении нестабильности надколенника с большой блокадной дисплазией: первые результаты. Orthop Traumatol Surg Res 2011; 97: 833-45. [PubMed] [Google Scholar] 29. Бофилс П., Таунат М., Пуйоль Н. и др. Трохлеопластика при большой дисплазии блока: современные концепции. Sports Med Arthrosc Rehabil Ther Technol 2012; 4: 7.[Бесплатная статья PMC] [PubMed] [Google Scholar] 30. Донелл С.Т., Джозеф Дж., Хинг С.Б., Маршалл Т.Дж. Модифицированная трохлеопластика Дежура при тяжелой дисплазии: оперативная техника и ранние клинические результаты. Колено 2006; 13: 266-73. [PubMed] [Google Scholar] 31. Малфорд Дж. С., Уэйкли С. Дж., Элдридж Дж. Д.. Оценка и лечение хронической пателлофеморальной нестабильности. J Bone Joint Surg [Br] 2007; 89-В: 709-16. [PubMed] [Google Scholar] 32. Schöttle PB, Schell H, Duda G, Weiler A. Жизнеспособность хряща после трохлеопластики. Коленная хирургия Sports Traumatol Arthrosc 2007; 15: 161-7.[PubMed] [Google Scholar] 33. Уттинг М.Р., Малфорд Дж. С., Элдридж Дж. Д.. Перспективная оценка трохлеопластики для лечения вывиха и нестабильности надколенника бедра. J Bone Joint Surg [Br] 2008; 90-В: 180-5. [PubMed] [Google Scholar] 34. Zaffagnini S, Grassi A, Marcheggiani Muccioli GM и др. Реконструкция медиальной пателлотибиальной связки (MPTL) при нестабильности надколенника. Коленная хирургия Sports Traumatol Arthrosc 2014; 22: 2491-8. [PubMed] [Google Scholar]Трохлеарная дисплазия: методы визуализации и лечения
EFORT Open Rev.2018 Май; 3 (5): 240–247.
Cécile Batailler
1 Hôpital de la Croix Rousse, Хосписы Сивилс де Лион, Франция
Филипп Нейре
2 Больница Бурджил, Абу-Даби; ОАЭ
1 Hôpital de la Croix Rousse, Хосписы Сивилс де Лион, Франция
2 Больница Бурджил, Абу-Даби; UAE
Эта статья распространяется на условиях Creative Commons Attribution-Non Commercial 4.0 International (CC BY-NC 4.0) лицензия (https://creativecommons.org/licenses/by-nc/4.0/), которая разрешает некоммерческое использование, воспроизведение и распространение произведения без дополнительного разрешения при условии указания авторства оригинала. другие статьи в PMC.Abstract
-
Рецидивирующий вывих надколенника — инвалидизирующее состояние, которое может привести к травмам суставного хряща, костно-хрящевым переломам, рецидивирующей нестабильности, боли, снижению активности и пателлофеморальному остеоартриту.Трохлеарная дисплазия представляет собой важный компонент вывиха надколенника.
-
Визуализация обеспечивает объективную основу для морфологических аномалий и, таким образом, позволяет определить хирургическую стратегию в соответствии с концепцией хирургии «à la carte».
-
Основными хирургическими методами трохлеопластики являются трохлеопластика с углублением борозды, трохлеопластика «Берейтер» и рецессионная трохлеопластика.
-
В среднесрочной перспективе все методы показали послеоперационное улучшение клинических показателей, с низкой частотой рецидивов вывиха и возможным возвращением в спорт.Но эти методы не останавливают прогрессирование пателлофеморального артрита.
Цитируйте эту статью: EFORT Open Rev 2018; 3 DOI: 10.1302 / 2058-5241.3.170058
Ключевые слова: нестабильность надколенника, знак пересечения, супра-трохлеарная шпора, углубляющая трохлеопластика, трохлеопластика , пателлофеморальный остеоартрит
Введение
Рецидивирующая нестабильность надколенника — это инвалидизирующее состояние, которое может привести к травмам суставного хряща, костно-хрящевым переломам, боли, снижению активности и пателлофеморальному остеоартриту (ОА).Сообщается, что среднегодовая частота первичного вывиха надколенника составляет 5,8 случая на 100 000 человек, и этот показатель выше среди более молодых и более активных групп населения. 1,2 Вывих надколенника — это многофакторная проблема, которая зависит от расположения конечностей, костной структуры надколенника и блока, а также целостности статических и динамических ограничений мягких тканей. Трохлеарная дисплазия представляет собой важный компонент нестабильности надколенника, который был признан в течение многих лет.Dejour et al. 3 обнаружили, что 96% пациентов с истинным вывихом надколенника в анамнезе имели признаки дисплазии блока. Трохлеарная дисплазия высокой степени характеризуется сочетанием плоской и / или выдающейся блокады, возвышающейся над передней корой бедренной кости, что не обеспечивает адекватного отслеживания во время сгибания и приводит к подвывиху надколенника. Другие статические или динамические нарушения обычно сочетаются с дисплазией трохлеарной артерии, например, genu recurvatum, надколенник alta, увеличенный угол Q и аномалии скручивания кости.Трохлеопластика показана в основном при тяжелой дисплазии блока. В большинстве этих случаев трохлеопластика выполняется в сочетании с другими процедурами (такими как перенос переднего бугорка большеберцовой кости [ATT] или реконструкция медиальной надколеночно-бедренной связки [MPFL]). Чтобы определить лучшую хирургическую стратегию, необходимо провести точный анализ анатомических аномалий с помощью визуализации. Было разработано и опубликовано множество измерений, описывающих дисплазию трохлеарной артерии.
Мы опишем эти различные методы измерения, доступные хирургические методы и основные результаты хирургического вмешательства по поводу дисплазии трохлеарной зоны.
Результаты визуализации
Визуализация играет важную роль в оценке нестабильности надколенника, обеспечивая объективную основу для морфологических аномалий и, таким образом, позволяя хирургу определить подходящую хирургическую стратегию в соответствии с концепцией хирургии à la carte, описанной Анри Дежуром. . 3,4
Нормальная анатомия
На истинной боковой рентгенограмме колена с точным наложением мыщелков сзади на передней части дистального эпифиза бедренной кости очерчиваются три плотные рентгенографические линии.Две самые передние линии соответствуют контурам мыщелков. Кривая непосредственно позади этих линий соответствует впадине трохлеарной канавки, которая сочленяется с надколенником во время движений сгибания-разгибания ().
Осевой вид и вид сбоку нормальной блокады без дисплазии. Две самые передние линии (синяя и оранжевая изображения) соответствовали контурам мыщелков. Кривая непосредственно позади этих линий соответствует впадине трохлеарной бороздки (желтая звезда).
Знак пересечения
На обычных рентгенограммах линия, представляющая самую глубокую часть трохлеарной канавки, никогда не пересекает переднюю границу двух мыщелков нормального колена. Эта линия соединится с передней частью мыщелков диспластической блокады; это означает, что канавка ровная именно в этой точке (). Знак пересечения повторяемый и простой в исполнении. Это очень полезно для диагностики дисплазии трохлеара и прогнозирования будущего риска вывиха надколенника.Важность знака пересечения в прогнозировании пателлофеморальной боли неясна. 5
Рентгенограмма правого колена сбоку, показывающая знак пересечения и небольшой двойной контур в контексте блокированной дисплазии типа C (классификация Д. Дежура).
Выпуклость трохлеара
Для анализа выпуклости трохлеара, 4 мы проводим прямую линию, касательную к передней части коры бедренной кости (желтая линия) на истинном боковом изображении. Дно блока может быть на одном уровне с этой линией (перевод = 0), перед этой линией (положительный перевод) или позади этой линии (отрицательный перевод) ().Нормальное значение <3 мм. Бугорок блокада оказался полезным для диагностики дисплазии блока, особенно когда он крутой (блокаторная шпора).
Рентгенограмма сбоку, показывающая выпуклость блока. Желтая линия — это прямая линия, касательная к передней части коры бедренной кости. Дно блока (синяя линия) находится впереди этой линии, что указывает на положительный бугорок блока.
Глубина трохлеара
Измерение выполняется на рентгенограмме в реальном виде сбоку.Проводится касательная к задней части коры бедренной кости и перпендикулярная линия в самой проксимальной части задних мыщелков. Затем для измерения глубины блока () используется линия, проведенная под углом 15 ° от перпендикулярной линии. 3 Глубина блока — полезный инструмент диагностики дисплазии блока и для прогнозирования будущего риска вывиха надколенника. Теоретически неглубокая блокировка может увеличить контактное давление в пателлофеморальном суставе, состояние, уже известное как блокаторная дисплазия. 4 Повышенное контактное давление повысит нагрузку на субхондральную кость надколенника бедренного сустава, которая предположительно является причиной пателлофеморальной боли. 6 Роль глубины блока при планировании лечения неясна, и хирургические процедуры не зависят от этого значения.
Измерение глубины трохлеара выполняется на истинной боковой рентгенограмме. Проведены касательная к задней части коры бедренной кости (красная линия) и перпендикулярная линия в самой проксимальной части задних мыщелков (синяя линия).(Желтая) линия, проведенная под углом 15 ° от перпендикулярной линии, теперь используется для измерения глубины блока (длины AB).
Боковой наклон блока
Для анализа проксимальной части блока, области, подверженной дисплазии, на первом кранио-каудальном изображении, демонстрирующем хрящевую блокаду на МРТ, измеряется боковой наклон блока (LTI). LTI рассчитывается с помощью линии, касательной к субхондральной кости задней поверхности двух мыщелков бедренной кости, пересекаемой линией, касательной к субхондральной кости латеральной фасетки блокада. 7 Среднее значение латерального наклона блокатора в коленях без блокадной дисплазии составляет 16,9 °. Используя диагностический порог 11 °, этот показатель показал чувствительность 93% и специфичность 87% для блокадной дисплазии. 7
В течение многих лет в рентгенографии описывались и другие измерения, такие как угол блокада, наклон надколенника и подвывих надколенника. Их роль в хирургическом лечении или прогнозировании пателлофеморальной боли очень неопределенна.
Классификация
Классификация трохлеарной дисплазии была описана Dejour et al. В 1998 году, определяя четыре типа трохлеарной дисплазии, идентифицированные при боковой рентгенографии и сечении. 8,9 Два новых радиографических знака были также добавлены к ранее описанному знаку пересечения: «супратрохлеарная шпора», которая представляет собой глобальное выступание блока и действует как «лыжный прыжок», отталкивая надколенник от боковой фасетки, когда коленные сгибания; и знак «двойной контур», который представляет собой рентгенографическую линию, заканчивающуюся под знаком пересечения, и представляет хондральный контур гипопластической медиальной фасетки на боковой проекции.Наличие супратрохлеарной шпоры характерно для трохлеарной дисплазии высокой степени. Трохлеарная дисплазия была разделена () на четыре типа дисплазии.
Классификация трохлеарной дисплазии по классификации Д. Дежура: тип A с изолированным перекрестным знаком, тип B с перекрестным знаком и супратрохлеарной шпорой (плоская или выпуклая блокировка), тип C с перекрестным знаком и двойным контуром (асимметрия трохлеарной артерии). фасеток с гипопластическим медиальным мыщелком) и типа D со знаком пересечения, супратрохлеарной шпорой и двойным контуром (асимметрия фасеток блока плюс вертикальное соединение и узор обрыва).Для этой классификации необходимы срезы компьютерной томографии (или МРТ) и боковой рентгенологический снимок.
Тип A характеризуется наличием знака пересечения на боковой проекции, неглубокой блокадой и углом борозды> 145 ° на осевой проекции (довольно неглубокая блокировка).
Тип B характеризуется перекрестным знаком и надрохлеарной шпорой на боковых рентгенограммах (плоская или выпуклая блокировка).
Тип C характеризуется знаком пересечения и двойным контуром (асимметрия фасеток блока с гипоплазией медиального мыщелка) на виде сбоку.
Тип D характеризуется знаком пересечения, надрохлеарной шпорой и двойным контуром (асимметрия фасеток блока плюс вертикальное соединение и узор обрыва). Эта классификация полезна для хирургического лечения 10 . Определение тяжелой степени дисплазии трохлеара неточно и не является общепринятым. Используются как количественные измерения, так и рентгенологические классификации. Многие авторы считают, что тяжелая трохлеарная дисплазия похожа на трохлеарную дисплазию типа B или D, включая супратрохлеарную шпору по классификации Дежура.
Лечение
Для лечения вывиха надколенника описано много хирургических методов.
Показания
Трохлеарная дисплазия высокой степени характеризуется сочетанием плоской и / или выдающейся блокады, выступающей над передней корой бедренной кости, что не позволяет надколеннику зацепляться с бороздой блока при примерно 25 ° сгибания.
Целью трохлеопластики является создание рецентрализованной бороздки, исправление аномалии глубины блока и, таким образом, стабилизация надколенника за счет лучшего входа надколенника в бороздку трохлеара.Трохлеопластика может быть предложена в качестве первичной процедуры при первичной дисплазии трохлеара или в качестве спасательной процедуры в случае неудачи после предыдущей операции по выравниванию надколенника.
В качестве основного намерения трохлеопластика показана пациентам с симптомами рецидивирующей нестабильности надколенника, которые не прошли безоперационное лечение. Трохлеопластика, выполняемая при трохлеарной дисплазии типа B или D, дает лучшие результаты, чем при трохлеарной дисплазии без супратрохлеарной шпоры, в отношении боли, оценки Куяла, спортивной активности и удовлетворенности. 10 Трохлеарная дисплазия Dejour типа C может потребовать подъема боковой фасетки, проксимальной рецессионной клин-трохлеопластики или трохлеопластики с углублением бороздки. 11
Некоторые авторы рекомендуют выполнять как трохлеопластику, так и реконструкцию MPFL при всех диспластических коленях 12,13 , связанных с другой процедурой в соответствии с анатомическими аномалиями.
Хирургические методы
Было описано несколько хирургических методов трохлеопластики для коррекции анатомии трохлеара.
Albee описал первую трохлеопластику с возвышением боковой фасетки блока. 14 Это устраняет плоский блок за счет увеличения выступа блока. Kuroda et al., , 15, продемонстрировали, что остеотомия по Олби значительно повысила среднее давление пателлофеморального контакта (на 40% увеличилось при сгибании колена на 45 ° и боковом подъеме блока на 10 мм), что привело к вторичному ОА. Недавно в другом исследовании сообщалось о результатах 19 остеотомий Олби с периодом наблюдения минимум 12 лет. 16 Они подтвердили плохие результаты этой техники: 32% стойкой нестабильности надколенника и 21% рецидивирующих вывихов, 53% пателлофеморального остеоартрита 1 степени по классификации Ивано и 27% степени 2.
В 1966 г. Masse представил углубляющая трохлеопластика. 17 Он предложил удаление субхондральной кости и ущемление суставного хряща с помощью перфоратора для воссоздания центральной борозды. Анри Дежур модифицировал эту операцию, выполнив остеотомию обоих мыщелков бедренной кости, чтобы создать V-образную канавку блокада. 9 Von Knoch et al. 18 описали результаты другой техники, известной как «техника Берейтера», при которой костно-хрящевой лоскут поднимается из блока и формируется костная борозда с помощью боров. Углубление трохлеопластики, каким бы методом она ни использовалась, логично, потому что она уменьшает плоскостность и выпуклость и пытается восстановить нормальную анатомию. Тем не менее, эти хирургические процедуры очень сложны.
Третий тип трохлеопластики был описан Goutallier et al. 19 Эта трохлеопластика «рецессионного» типа заключается в рецессии выступающей куполообразной передней поверхности дистального отдела бедренной кости до уровня передней коры бедренной кости без углубления самой бороздки. Цель не в том, чтобы сформировать бороздку, а в том, чтобы уменьшить выступающую шишку без изменения конгруэнтности надколенника. Эта процедура технически менее сложна, чем углубляющая трохлеопластика.
Углубляющая трохлеопластика
Этот метод был разработан в Лионе.Артротомия выполняется из медиального доступа к средней части груди. Коленная чашечка переведена сбоку. Затем рисуется новая борозда блокада, начиная с вершины межмыщелковой выемки, и направляется проксимально с вальгусной стороной от 3 ° до 6 °. Чтобы получить доступ к нижней поверхности блока, с остеохондрального края удаляют тонкую полоску кортикальной кости. Губчатая кость удаляется с нижней поверхности блока. Сверло с направителем глубины 5 мм используется для обеспечения равномерной толщины костно-хрящевого лоскута; это поддерживает достаточное количество кости под суставным хрящом блока.Изготовленная оболочка должна быть достаточно тонкой, чтобы ее можно было смоделировать без разрушения. Больше кости удаляют из центральной части на месте новой борозды. Желобок, а иногда и медиальный и латеральный край необходимо остеотомировать. Затем костно-хрящевой лоскут заменяют и формуют легким постукиванием пробойником. Затем новую блокаду фиксируют двумя небольшими скобами или анкерами, по одному с каждой стороны канавки. Одна рука фиксируется в верхней части блокового хряща, другая — в передней части коры бедра.Скоба глубоко погружена в верхнюю поверхность хряща. Альтернативой являются рассасывающиеся винты.
«Техника Берейтера»
Блок бедренной кости обнажается посредством латеральной парапателлярной артротомии с ретракцией надколенника медиально для облегчения обнажения блока бедренной кости. Суставной хрящ отделяется от синовиальной оболочки. Костно-хрящевой лоскут поднимается от блока до межмыщелковой вырезки с помощью различных изогнутых остеотомов. Затем субхондральная борозда углубляется с помощью остеотомов и высокоскоростной фрезы.Поскольку у пациентов с дисплазией блока, как правило, трохлея медиализуется, целью является создание рецентрализованной бороздки. Затем костно-хрящевой лоскут вдавливают во вновь образовавшуюся бороздку и фиксируют двумя чрескостными 3-миллиметровыми лентами из викрила. Синовиальную оболочку прикрепляют к краям суставного хряща рассасывающимся швом и закрывают латеральный ретинакулум.
Рецессионно-клиновая трохлеопластика
Обычно выполняется латеральный доступ с разрезом латеральнее надколенника, проходящим от верхнего полюса надколенника до большеберцового бугорка на передний гребень большеберцовой кости.Размер клина, который нужно вырезать, и угол, который необходимо исправить, определяются с помощью предоперационной визуализации и измеряются во время операции. Сначала выполняется переднезадний разрез пилой на 5 мм выше блока. Затем производится задний разрез параллельно фронтальной плоскости бедра с латеральной стороны, направленный кнутри. Дистальная часть остеотомии должна находиться на расстоянии примерно 5 мм от sulcus terminalis, чтобы обеспечить оптимальный дистальный костно-хрящевой шарнир и позволить легко закрыть клин.Затем передняя косая остеотомия завершает разрезы кости, соединяющие первые два разреза. Затем удаляется костный клин, расположенный проксимально, и достигается коррекция путем постепенного продолжительного мягкого давления пальцем на блокаду без изменения канавки блока. Коррекция проводится с помощью спонгиозных винтов диаметром 3,5 мм, расположенных сбоку от поверхности хряща. Этот метод показан при появлении аномальной шишки с болью в передней части колена. Он не меняет форму суставной поверхности, но уменьшает шишку.
Результаты
Целью трохлеопластики является восстановление анатомической формы блока во избежание нестабильности, повторяющейся боли и длительного пателлофеморального ОА. В нескольких исследованиях сообщалось о клинических результатах после углубления трохлеопластики, но количество пациентов часто невелико, и долгосрочные наблюдения недоступны.
Клинические результаты
В различных исследованиях сообщается о послеоперационном улучшении клинических показателей в краткосрочной перспективе с низкой частотой рецидивов нестабильности. 20,21 Однако невозможно оценить влияние трохлеопластики по стабильности надколенника бедра, поскольку она редко выполняется в одиночку, а другие аномалии корректируются в рамках хирургической процедуры. В результате в литературе не хватает исследований высокого уровня. Различные исследования сильно различаются в зависимости от хирургической техники, критериев включения и исключения и, следовательно, от тяжести дисплазии блока. В недавнем систематическом обзоре, в котором описаны результаты трохлеопластики в 25 клинических исследованиях, сообщается, что до проведения трохлеопластики положительный тест на опасения был обнаружен у 100% пациентов, а после операции положительный тест на опасения был обнаружен у 20%.После операции частота вывихов составила 2%, а частота подвывихов — 6% при среднем сроке наблюдения 54 месяца. 20
В недавнем систематическом обзоре 22 , в котором представлены результаты 14 исследований по трохлеопластике, описано значительное улучшение оценки Куяла после операции, при этом общее среднее значение дооперационной и послеоперационной оценки Куяла составило 53,8 (стандартное отклонение 22,2). и 74 (стандартное отклонение 6,3) балла соответственно. При V-образной трохлеопластике H. Dejour средний дооперационный балл по шкале Куяла составил 54 (стандартное отклонение 5.6) и средний послеоперационный балл Куяла 79,3 (стандартное отклонение 8,4). U-образная углубляющая трохлеопластика по Берейтеру имела среднее значение до и после операции, равное 53,8 (стандартное отклонение 29,1) и 64,5 (стандартное отклонение 4,9) балла соответственно.
Исследование Verdonk et al не показало, что тяжесть дисплазии или тип нестабильности влияли на окончательный функциональный балл. 23
Углубляющая трохлеопластика
В одном из нескольких долгосрочных исследований Rouanet et al. Сообщили об исходах 34 пациентов при среднем периоде наблюдения 15 лет после трохлеопластики с углублением борозды. 24 Семнадцать переносов переднего бугорка большеберцовой кости были связаны с трохлеопластикой. Семь пациентов (20%) были признаны неудачными. Шесть человек прошли ревизионное эндопротезирование (три тотальных артропластики коленного сустава и три пателлофеморальные артропластики), которые были выполнены через два, пять, восемь, 12 и 16 лет после операции. Одному пациенту была сделана ревизионная операция по переносу переднего бугорка большеберцовой кости из-за боли в возрасте трех лет. Ни у одного из пациентов не было рецидивов вывиха надколенника.Все функциональные оценки были значительно улучшены. Функциональные баллы были значительно лучше у пациентов, прооперированных по поводу дисплазии трохлеарной зоны высокой степени (степени B и D по классификации Dejour) и у пациентов с объективной нестабильностью. Среди 27 пациентов без ревизии 22 (81%) остались довольны или очень довольны. Тест на опасения был отрицательным в 24 случаях (89%). Десять пациентов сообщили о периодической нестабильности (37%). Восемнадцать пациентов (66%) не сообщали о боли или лишь эпизодически.
McNamara сообщил, что 67% пациентов вернулись к спорту после глубокой трохлеопластики в среднем через 24 недели по сравнению с 40% пациентов, которые занимались спортом до операции. 25
«Трохлеопластика Берейтера»
Клинические результаты после трохлеопластики Берейтера обнадеживают, особенно с точки зрения клинических показателей и удовлетворенности пациентов; 10,26 Тем не менее, некоторая нестабильность надколенника может возникнуть снова.
Недавно Nelitz и др. Описали результаты 28 пациентов, прооперированных с помощью «трохлеопластики Берейтера», связанной с реконструкцией MPFL. 12 При среднем сроке наблюдения 2,5 года они не сообщили о рецидиве вывиха; 79% пациентов остались довольны или очень довольны; только один пациент (4%) по-прежнему испытывал опасения, а 16 пациентов (57%) вернулись к спорту на предоперационном уровне. Средний балл по шкале Куяла значительно улучшился с 79 (от 21 до 100) до операции до 96 (от 74 до 100) при последнем наблюдении. Средний балл IKDC значительно улучшился с 74 (диапазон от 32 до 95) до операции до 90 (от 65 до 98) при последнем наблюдении.Эти хорошие результаты, вероятно, являются результатом объединения трохлеопластики и реконструкции MPFL.
В долгосрочной перспективе Metcalfe et al. 27 описали клинические и радиологические исходы 199 случаев, прооперированных с помощью «трохлеопластики Берейтера», при среднем периоде наблюдения 4,4 года, из которых 29 пациентов наблюдались более восьми лет ( средний срок наблюдения 8,9 года). Они сообщили, что 88% из 199 пациентов остались довольны операцией, а у 90% симптомы улучшились. Тем не менее, 8% пациентов сообщили о дальнейшем вывихе надколенника после операции и нуждались в еще одной хирургической процедуре для улучшения стабилизации надколенника.
Трохлеопластика рецессионным клином
Goutallier 19 сообщил о серии случаев, в которых 67% пациентов сообщили, что они были удовлетворены или очень удовлетворены результатом операции в 12 случаях. В серии Thaunat и Beaufils, описывающей 17 пациентов, 28 , операция не смогла стабилизировать пателлофеморальный сустав только в двух случаях. Средняя объективная оценка коленного сустава при последнем наблюдении составила 80 (стандартное отклонение 17) по шкале Куяла, 70 (стандартное отклонение 18) по шкале KOOS и 67 (стандартное отклонение 17) по шкале IKDC.В большинстве исследований также сообщается о высокой частоте (от 80% до 100%) легкой боли после трохлеопластики, особенно у пациентов, прооперированных по поводу безболезненной нестабильности. 29
Ближайшие результаты трохлеопластики рецессивным клином (34 месяца) были идентичны результатам трохлеопластики с углублением борозды, но технически процедура намного проще. 28
Рентгенологические исходы
Рентгенологические признаки дисплазии трохлеарной зоны
Как углубляющая, так и рецессионная трохлеопластика могут уменьшить выпуклость блока.В серии из 20 трохлеопластик с использованием рецессионного клина, 28 высота канавки блока изменилась с 4,8 мм до операции до в среднем -0,8 мм после операции. Наклон надколенника изменился в среднем с 14 ° (от 6 ° до 26 °) до операции до в среднем 6 ° (от -1 ° до 24 °). Не было существенной разницы в коррекции угла наклона надколенника при сравнении групп, у которых была или не была добавлена реконструкция MPFL. Большинство авторов получили аналогичные результаты при коррекции знака пересечения, выпуклости, глубины канавки трохлеара и наклона надколенника, подтверждая, что трохлеопластика с углублением борозды действительно создает хороший след для надколенника. 18,24,30 Трохлеопластика с углублением борозды часто требует дополнительных процедур во время той же операции для оптимизации отслеживания надколенника.
Остеоартрит
Хотя углубляющая или рецессионная трохлеопластика эффективна для уменьшения боли в передней части колена, она не останавливает прогрессирование пателлофеморального артрита, хотя последующие исследования вышеупомянутых исследований слишком короткие, чтобы сделать какие-либо окончательные выводы.
В исследовании Rouanet процент коленей с показателем Ивано ≥ 2 изменился с 0% до операции до 65% при среднем периоде наблюдения 15 лет после трохлеопластики, углубляющей борозду, хотя 23 колена (68%) не имели тибио-бедренной кости. ОА по классификации Келлгрена и Лоуренса при окончательном наблюдении. 24
После «трохлеопластики по Берейтеру» исследование 132 коленных суставов показало, что частота пателлофеморального ОА составляет 5,3% при среднем периоде наблюдения 3,7 года и 7,7% при пятилетнем наблюдении. 27
От Mulford et al, 31 не было доказательств того, что хирургическая стабилизация пателлофеморального сустава приводит к долгосрочному снижению развития ОА. Развитие остеоартрита может быть связано с пателлофеморальным несоответствием, вызванным самой трохлеопластикой с углублением борозды.Действительно, плоская и диспластическая надколенник отслеживается во вновь углубленной канавке блока. Рецессионная трохлеопластика может снизить риск остеоартрита, поскольку при этом соблюдается пателлофеморальная конгруэнтность, но следует оценивать отдаленные результаты.
Осложнения
Трохлеопластика — очень сложная хирургическая процедура, которая может вызвать несколько осложнений.
Longo et al. В систематическом обзоре описали 157 осложнений (40% обработанных колен) у 392 колен, прооперированных с помощью трохлеопластики (в основном техника Берейтера и техника углубления борозды), включая усиление боли (11%) без различия между хирургические методы, уменьшение объема движений (6.7%; 2% с техникой Берейтера и 16% с трохлеопластикой с углублением борозды), ОА (12%; 4,4% с трохлеопластикой по Берейтеру, 16% с трохлеопластикой по Гуталье и 26,5% с трохлеопластикой с углублением борозды). 22
Поражения хряща
Основное осложнение этих процедур касается жизнеспособности хряща блока. Действительно, рисками после углубляющей трохлеопластики являются разрыв костно-хрящевого лоскута, его дистальная отслойка и слишком тонкий лоскут, что снижает его кровоснабжение, что приводит к костно-хрящевому некрозу.Эти осложнения очень редки при рецессионной клин-трохлеопластике. Для пожилых пациентов с менее гибким хрящом и риском костно-хрящевого перелома безопаснее рецессионная трохлеопластика. Тем не менее описано очень мало случаев. Меткалф и др. Описали один случай частичного отслоения хрящевого лоскута, который произошел во время игры в футбол через шесть недель после «трохлеопластики Берейтера». 27 Schöttle et al. 32 изучали жизнеспособность хряща после трохлеопластики по Берейтеру и сообщили, что ткань в канавке трохлеарной артерии остается жизнеспособной.
Жесткость
Послеоперационная жесткость — частое осложнение, которое иногда требует коррекции с помощью артролиза. Его частота составляет от 2% до 46% в зависимости от хирургической техники и исследования. 17-19,23,24,28,30,33 Это осложнение, по-видимому, возникает несколько чаще при углубляющейся трохлеопластике по сравнению с трохлеопластикой с использованием рецессионного клина. Однако сравнения между разными исследованиями затруднены из-за разницы в группах населения.
Неудачи при нестабильности надколенника
В недавнем систематическом обзоре сообщалось о 2% повторных вывихов надколенника из 392 коленных суставов, прооперированных с помощью трохлеопластики. 22 В частности, процедура, показавшая самый высокий уровень эффективности, — это трохлеопластика Гуталье с частотой 10,5%, 28 , за которой следовали трохлеопластика Dejour 34 и Bereiter 10,33 с частотой 3,2% и 0,8%, соответственно. 22
Повторные операции
В систематическом обзоре Testa, 20 была обнаружена частота повторных операций 25% в группе трохлеопластики 20 , включая в основном артролиз, удаление материала, пателлофеморальные артропластики и хондральные процедуры .Этот показатель аналогичен результатам других исследований. McNamara et al. Описали частоту повторных операций 19% после углубляющей трохлеопластики, включая в основном реконструкции MPFL и артроскопический артролиз. 25 Metcalfe et al. Сообщили о 14% повторных операциях в 199 «блокаторах Bereiter» с реконструкциями MPFL и переносом ATT, в основном у пациентов со стойкой нестабильностью надколенника. 27
Сноски
ICMJE Заявление о конфликте интересов: P.Нейрет объявляет о членстве в совете директоров EFORT; консультации и экспертные заключения для Латилини; гонорары от Торнье; расходы на проезд / проживание / встречи от Amplitude и Latilini, мероприятия, выходящие за рамки представленных работ.
Отчет о финансировании
Никаких льгот в какой-либо форме не было получено и не будет получено от коммерческой стороны, прямо или косвенно связанной с предметом данной статьи.
Список литературы
1. Фитиан Д.К., Пакстон Э.В., Стоун М.Л. и др. Эпидемиология и естествознание острого вывиха надколенника.Am J Sports Med 2004; 32: 1114-21. [PubMed] [Google Scholar] 2. Сяо М., Оуэнс Б.Д., Беркс Р., Стердивант Р.Х., Кэмерон К.Л. Заболеваемость острым травматическим вывихом надколенника среди военнослужащих США, находящихся на действительной военной службе. Am J Sports Med 2010; 38: 1997-2004. [PubMed] [Google Scholar] 3. Дежур Х., Вальч Дж., Нове-Жоссеран Л., Гуйе К. Факторы нестабильности надколенника: анатомическое рентгенографическое исследование. Коленная хирургия Sports Traumatol Arthrosc 1994; 2: 19-26. [PubMed] [Google Scholar] 4. Дежур Х., Уолч Дж., Нейрет П., Аделайн П.[Дисплазия блока бедренной кости]. Преподобный Чир Ортоп Репар Аппар Мот 1990; 76: 45-54. [PubMed] [Google Scholar] 5. Нтагиопулос П.Г., Бонин Н., Соннери-Котте Б., Бадет Р., Дежур Д. Заболеваемость блокадной дисплазией при разрывах передней крестообразной связки. Инт Ортоп 2014; 38: 1269-75. [Бесплатная статья PMC] [PubMed] [Google Scholar] 6. Фулкерсон JP. Диагностика и лечение пациентов с пателлофеморальной болью. Am J Sports Med 2002; 30: 447-56. [PubMed] [Google Scholar] 7. Каррильон Й., Абиди Х., Дежур Д. и др.Нестабильность надколенника: оценка на МРТ-изображениях путем измерения латерального наклона блокады — начального опыта. Радиология 2000; 216: 582-5. [PubMed] [Google Scholar] 8. Дежур Д., Ле Култр Б. Остеотомии при пателло-бедренной нестабильности. Sports Med Arthrosc Rev 2007; 15: 39-46. [PubMed] [Google Scholar] 10. Fucentese SF, Zingg PO, Schmitt J, et al. Классификация трохлеарной дисплазии как предиктора клинического исхода после трохлеопластики. Коленная хирургия Sports Traumatol Arthrosc 2011; 19: 1655-61. [PubMed] [Google Scholar] 11.Вебер А.Е., Натани А., Динес Дж. С. и др. Алгоритмический подход к лечению рецидивирующего бокового вывиха надколенника. J Bone Joint Surg [Am] 2016; 98-А: 417-27. [PubMed] [Google Scholar] 12. Нелиц М., Дрейхаупт Дж., Липпахер С. Комбинированная трохлеопластика и реконструкция медиальной пателлофеморальной связки при рецидивирующих вывихах надколенника при тяжелой блокадной дисплазии: минимальное наблюдение в течение 2 лет. Am J Sports Med 2013; 41: 1005-12. [PubMed] [Google Scholar] 13. Бэнке И.Дж., Кон Л.М., Мейдингер Г. и др.Комбинированная трохлеопластика и реконструкция MPFL для лечения хронической пателлофеморальной нестабильности: проспективное контрольное исследование продолжительностью не менее 2 лет. Коленная хирургия Sports Traumatol Arthrosc 2014; 22: 2591-8. [PubMed] [Google Scholar] 14. Albee FH. Клин костного трансплантата в лечении привычного вывиха надколенника. Med Rec 1915; 88: 257-9. [Google Scholar] 15. Курода Р., Камбич Х., Вальдевит А., Андриш Дж. Распределение давления в пателлофеморальном суставе после блоковой остеотомии бедренной кости. Коленная хирургия Sports Traumatol Arthrosc 2002; 10: 33-7.[PubMed] [Google Scholar] 16. Тигчелаар С., ван Самбек Дж., Кётер С., ван Кампен А. Автономная трохлеарная остеотомия с подъемом мыщелка приводит к высокой остаточной нестабильности, но не приводит к чрезмерному увеличению пателлофеморального остеоартрита через 12 лет наблюдения. Коленная хирургия Sports Traumatol Arthrosc 2017 г. https://doi.org/10.1007/s00167-017-4602-y. [Бесплатная статья PMC] [PubMed] 17. Массе Ю. [Трохлеопластика. Восстановление межмыщелковой борозды при подвывихах и вывихах надколенника. Преподобный Чир Ортоп Репар Аппар Мот 1978; 64: 3-17.[PubMed] [Google Scholar] 18. vonKnoch F Böhm T Bürgi ML фон Knoch M Bereiter H. Трохлеапластика при рецидивирующем вывихе надколенника в сочетании с блокадной дисплазией. Последующее исследование продолжительностью от 4 до 14 лет. J Bone Joint Surg [Br] 2006; 88-B: 1331-5. [PubMed] [Google Scholar] 19. Гуталье Д., Рау Д., Ван Дрише С. [Трохлеопластика с уменьшением ретрохлеарного клина для лечения синдрома болезненной надколенника с выступающими блоками. Техническое примечание и первые результаты. Преподобный Чир Ортоп Репар Аппар Мот 2002; 88: 678-85.[PubMed] [Google Scholar] 20. Testa EA, Camathias C, Amsler F и др. Хирургическое лечение пателлофеморальной нестабильности с использованием трохлеопластики или реконструкции MPFL: систематический обзор. Коленная хирургия Sports Traumatol Arthrosc 2017; 25: 2309-20. [PubMed] [Google Scholar] 21. Балкарек П., Рен С., Хауэллс Н.Р. и др. Результаты реконструкции медиальной пателлофеморальной связки в сравнении с трохлеопластикой плюс индивидуальная балансировка разгибателей при нестабильности надколенника, вызванной тяжелой блокадной дисплазией: систематический обзор и метаанализ.Коленная хирургия Sports Traumatol Arthrosc 2017; 25: 3869-77. [PubMed] [Google Scholar] 23. Вердонк Р., Янсегерс Э., Стуйц Б. Трохлеопластика при диспластическом блоке коленного сустава. Коленная хирургия Sports Traumatol Arthrosc 2005; 13: 529-33. [PubMed] [Google Scholar] 24. Rouanet T, Gougeon F, Fayard JM и др. Трохлеопластика с углублением борозды при пателлофеморальной нестабильности: серия из 34 случаев после 15 лет послеоперационного наблюдения. Orthop Traumatol Surg Res 2015; 101: 443-7. [PubMed] [Google Scholar] 25. McNamara I, Bua N, Smith TO, Ali K, Donell ST.Углубляющая трохлеопластика толстым костно-хрящевым лоскутом при нестабильности надколенника: клинические и функциональные результаты при среднем 6-летнем периоде наблюдения. Am J Sports Med 2015; 43: 2706-13. [PubMed] [Google Scholar] 26. Райзек Д.Ф., Шеттле П. Пателлофеморальная дисфункция при спортивной трохлеопластике: показания и методики. J Knee Surg 2015; 28: 297-302. [PubMed] [Google Scholar] 27. Меткалф А.Дж., Кларк Д.А., Кемп М.А., Элдридж Д.Д. Трохлеопластика гибким костно-хрящевым лоскутом: результат 11-летней серии из 214 случаев.Костный сустав J 2017; 99-В: 344-50. [PubMed] [Google Scholar] 28. Thaunat M, Bessiere C, Pujol N, Boisrenoult P, Beaufils P. Трохлеопластика с рецессионным клином как дополнительная процедура в хирургическом лечении нестабильности надколенника с большой блокадной дисплазией: первые результаты. Orthop Traumatol Surg Res 2011; 97: 833-45. [PubMed] [Google Scholar] 29. Бофилс П., Таунат М., Пуйоль Н. и др. Трохлеопластика при большой дисплазии блока: современные концепции. Sports Med Arthrosc Rehabil Ther Technol 2012; 4: 7.[Бесплатная статья PMC] [PubMed] [Google Scholar] 30. Донелл С.Т., Джозеф Дж., Хинг С.Б., Маршалл Т.Дж. Модифицированная трохлеопластика Дежура при тяжелой дисплазии: оперативная техника и ранние клинические результаты. Колено 2006; 13: 266-73. [PubMed] [Google Scholar] 31. Малфорд Дж. С., Уэйкли С. Дж., Элдридж Дж. Д.. Оценка и лечение хронической пателлофеморальной нестабильности. J Bone Joint Surg [Br] 2007; 89-В: 709-16. [PubMed] [Google Scholar] 32. Schöttle PB, Schell H, Duda G, Weiler A. Жизнеспособность хряща после трохлеопластики. Коленная хирургия Sports Traumatol Arthrosc 2007; 15: 161-7.[PubMed] [Google Scholar] 33. Уттинг М.Р., Малфорд Дж. С., Элдридж Дж. Д.. Перспективная оценка трохлеопластики для лечения вывиха и нестабильности надколенника бедра. J Bone Joint Surg [Br] 2008; 90-В: 180-5. [PubMed] [Google Scholar] 34. Zaffagnini S, Grassi A, Marcheggiani Muccioli GM и др. Реконструкция медиальной пателлотибиальной связки (MPTL) при нестабильности надколенника. Коленная хирургия Sports Traumatol Arthrosc 2014; 22: 2491-8. [PubMed] [Google Scholar]Минимально инвазивная хирургия трохлеопластики Миннеаполис | Трохлеарная дисплазия Рочестер, Св.Пол, MN
Хирург трохлеопластики
Трохлеопластика — это хирургическая процедура для лечения состояния, называемого трохлеарной дисплазией, при котором трохлеарная канавка имеет неправильную форму, в результате чего надколенник (коленная чашечка) выскальзывает из канавки или смещается. Хирург по трохлеопластике, доктор Келечи Окороха, предоставляет диагностику и индивидуальные планы неоперативного и оперативного лечения в Миннеаполисе. Он также оказывает высокоспециализированную помощь во время и после операции.Свяжитесь с командой доктора Окороха, чтобы записаться на прием сегодня!
Коленный сустав
Надколенник (коленная чашечка) сочленяется с нижним концом бедренной кости (бедренной кости) в области надколенника. Он опирается на бороздку на бедре, называемую трохлеарной канавкой, которая удерживает ее в нужном положении, позволяя плавно скользить во время движений колена. Трохлеарная дисплазия — это состояние, при котором трохлеарная канавка имеет аномальную форму, в результате чего надколенник выскальзывает из канавки или смещается.Трохлеопластика — это хирургическая процедура, которая изменяет форму блока для предотвращения рецидивирующей нестабильности надколенника бедра и связанной с этим боли и инвалидности. Операция показана для лечения блока, имеющего шпору (костный вырост), плоского или выпуклого.
Трохлеопластика
Перед выполнением трохлеопластики доктор Окороха должен убедиться, что суставной хрящ (губчатая ткань, выстилающая и смягчающая суставы во время движения) в блоке является нормальным и здоровым. Операции следует избегать, если есть какие-либо признаки артрита.Процедура может выполняться как открытая операция или артроскопически, минимально инвазивная процедура, при которой используется узкая трубка с подсветкой с камерой для обеспечения четкого обзора операционного поля. Трохлеопластика включает либо удлинение стенок трохлеарной канавки, либо ее углубление путем удаления кости или любых аномальных костных наростов. Иногда вам могут потребоваться дополнительные хирургические процедуры, такие как реконструкция связок, чтобы улучшить результат.
Как и все хирургические процедуры, трохлеопластика может быть связана с некоторыми осложнениями, такими как инфекция, сгусток крови, повреждение хряща хряща и чрезмерная коррекция.
Если вы хотите получить дополнительную информацию о лечении коленного сустава или узнать больше о трохлеопластике, обратитесь в офис доктора Окороха, хирурга по трохлеопластике, обслуживающего общины Миннеаполис, Сент-Пол, Рочестер, Иден-Прери, Миннетонка, Миннесота и не только.
Пателлофеморальные расстройства: обзор
Введение
Боль, отек, скованность или ощущение сгибания в колене могут сигнализировать о наличии большого количества состояний или травм, которые могут повлиять на население в целом.Но пациенты, которые травмируют или усугубляют пателлофеморальный сустав , где конец бедренной кости (длинная кость бедра) встречается с надколенником (коленная чашечка), или те, у кого развивается артрит только в этой части колена, часто имеют специфические жалобы, такие как боль при спуске по лестнице, особенно при спуске, боль при длительном сидении и боль, переходящая из положения сидя в положение стоя. У них также могут быть анатомические особенности, которые ставят их под угрозу их состояние.
Немедленное обращение за медицинской помощью при травмах или заболеваниях, поражающих пателлофеморальный сустав, может помочь оценить степень существующего риска и минимизировать или предотвратить дальнейшие травмы.
В здоровом колене кости, составляющие пателлофеморальный сустав, плавно перемещаются друг относительно друга при сгибании или разгибании сустава, при этом надколенник скользит по бороздке или блоке бедренной кости (бороздка также может называться борозда ). Пателлофеморальный сустав, один из трех отделов колена, вместе с латеральным отделением снаружи колена и медиальным отделением внутри, поддерживается и стабилизируется сложной сетью связок, сухожилий и других мягких тканей.
Рис. 1. Схема анатомии коленного сустава, включая пателлофеморальный отсек, расположенный за коленной чашечкой (надколенником).
Проблемы, поражающие пателлофеморальный сустав, чаще всего включают боль, нестабильность (подвывих или вывих надколенника — когда коленная чашечка частично или полностью выходит из борозды в бедренной кости) и артрит.
Пателлофеморальный болевой синдром
Пателлофеморальный болевой синдром описывает боль в пателлофеморальном суставе (коленная чашечка и передняя часть бедренной кости), вызванная чрезмерным использованием, а не травматическим повреждением.Хотя эта боль может впервые проявиться во время занятий спортом, таких как бег, она также проявляется при повседневных занятиях. Пациенты часто замечают это при подъеме — и особенно вниз — по лестнице, после долгого сидения, при переходе от сидения к стоянию, а также при приседании, стоянии на коленях и выпадах. Ношение высоких каблуков также может усугубить симптомы. Боль обычно менее выражена при ходьбе по ровной поверхности.
Другие названия пателлофеморального болевого синдрома включают chondromalacia patella (ссылка на дегенерацию хряща коленной чашечки) и колено бегуна или колено кинозрителя .
Согласно Бет Шубин Штайн, доктору медицины, младшему хирургу-ортопеду в HSS, при осмотре боль часто обнаруживается на нижнем и внешнем краях коленной чашечки — под надколенником и снаружи колена. Однако пациенты могут также испытывать боль более рассеянно по всему суставу при более сильном воспалении.
«Пациенты с этим синдромом имеют неравномерное распределение нагрузки под коленной чашечкой, которая вызывает боль», — объясняет доктор Шубин Штайн.Иногда это происходит из-за ненормального наклона надколенника, который можно увидеть на рентгеновском снимке, но его также можно увидеть на нормальных рентгеновских снимках, вторичных по отношению к слабости в крупных мышечных группах ноги. «Это как если бы сустав похож на качели, у которых слишком много детей на одной стороне. Это дополнительное напряжение на этой стороне качелей аналогично тому, которому одна область колена подвергается каждый раз, когда вы сгибаете и разгибаете сустав ».
Поскольку пателлофеморальная боль мешает четырехглавой мышце (основная мышца перед бедром) выполнять свою «работу» по снятию нагрузки с коленной чашечки, как только возникает боль, она часто прогрессирует.
Пателлофеморальный болевой синдром, как и другие проблемы с надколенником, гораздо чаще встречается у женщин, чем у мужчин. Женщины, естественно, встают и приседают в более вальгусной позе или позе с вытянутым коленом — позе, которая автоматически подтягивает надколенник к внешней стороне ноги и подвергает колено риску неравномерного распределения нагрузки.
Чрезмерно напряженные мышцы и мягкие ткани, поддерживающие колено, в том числе мышцы подколенного сухожилия и подвздошно-большеберцовый (IT) пояс (IT) (соединительная ткань, которая проходит по внешней стороне бедра до надколенника) также может привести к заболеванию. .И наоборот, у женщин с гипермобильными, рыхлыми мягкими тканями также может развиться синдром из-за слабости и неспособности опорных мышц уравновесить или разгрузить надколенник, что позволяет отвести его в сторону от блока.
Хирурги-ортопеды и специалисты по спортивной медицине оценивают пателлофеморальную боль с помощью тщательного медицинского осмотра, который включает оценку любого дисбаланса, который может присутствовать от ступней до бедер. В дополнение к наклону надколенника, боль может усугубляться другими факторами, которые создают дополнительную нагрузку на кость, включая плоскостопие, ненормальное вращение бедер, сжатие IT-бандажа и сгибатели бедра.МРТ и рентгеновские снимки часто используются для оценки костей, выравнивания и хрящевой поверхности коленной чашечки и блока.
Лечение
По словам доктора Сабрины Стрикленд, младшего хирурга-ортопеда в HSS, большинство людей с синдромом пателлофеморальной боли можно лечить без операции. Первая цель лечения — «успокоить колено» с помощью противовоспалительных препаратов, применения льда и относительного отдыха. Пациенты также должны изменить любые виды деятельности, которые усугубляют состояние, избегать участия в ударных видах спорта, высокоинтенсивных тренировках, приседаниях или выпадах и минимизировать подъем по лестнице, по крайней мере, временно.В случаях, когда играет роль анатомическая проблема, например, плоскостопие, могут быть назначены ортопедические изделия. У бегающих пациентов, если неравномерность приземления — например, пронация или супинация — усугубляет боль, может потребоваться другая обувь. В некоторых случаях инъекция кортизона может быть полезной для уменьшения воспаления в колене, чтобы пациент мог переносить программу растяжения и укрепления.
Начинается физиотерапевтический режим, чтобы ослабить плотные ткани, если они есть, и улучшить структурную прочность по всей ноге и бедру.В некоторых случаях, когда физиотерапия не дает ожидаемого улучшения, получают дополнительную визуализацию, такую как МРТ со специализированными последовательностями для выявления ранних изменений хряща. Иногда в HSS проводится текущий анализ, так как он может выявить лежащую в основе аномалию походки, которую необходимо устранить.
Некоторые пациенты, обращающиеся за помощью в HSS по поводу пателлофеморального болевого синдрома, обращаются за помощью из-за постоянной боли после операции, которая называется боковым высвобождением . «Это довольно простая процедура, при которой хирург использует небольшую камеру и инструменты для высвобождения ретинакулума, ткани, которая действует как оболочка вокруг колена и проходит по внешней стороне сустава», — говорит д-р.Шубин Штейн. Продолжающаяся боль указывает на то, что другие факторы, способствующие развитию синдрома, не были устранены.
«Боковое высвобождение может быть полезно в сочетании с более крупной операцией, такой как остеотомия бугорка большеберцовой кости или реконструкция медиальной надколеночно-бедренной связки (MPLF) как часть общего баланса мягких тканей», — говорит доктор Шубин Штайн, — «но как отдельная процедура. он подходит только для очень небольшой группы пациентов ». К ним относятся люди с наклонной надколенником и неповрежденным хрящом, которые не ответили на обширную физиотерапию.Это подавляющее меньшинство пациентов с синдромом, более 95% из них не нуждаются в хирургическом вмешательстве.
Пателлофеморальный подвывих и вывих (нестабильность коленной чашечки)
Пациенты, у которых есть проблема с отслеживанием пателлофеморального сустава — надколенник не остается в борозде бедренной кости, — уязвимы для целого ряда состояний. К ним относятся подвывихи , при которых надколенник частично соскальзывает, но не полностью выходит из блока, а также вывих , травматическое повреждение, при котором мягкие ткани повреждаются, когда надколенник полностью «прыгает» по дорожке, а затем возвращается с силой. обратно на место.Поскольку кость всегда смещается наружу, внутренняя связка — медиальная пателлофеморальная связка (MPFL) (MPFL) разрывается или растягивается.
Люди, впервые перенесшие вывих надколенника, часто делают это во время занятий спортом, в результате чего колено внезапно сгибается, и они падают. «Поскольку разрывы ПКС часто возникают одинаково, и поскольку они встречаются гораздо чаще, чем вывихи надколенника, важно исключить разрыв ПКС. В редких случаях пациент приходит с разрывом передней крестообразной связки и обнаруживается также вывих надколенника », — сказал доктор.Говорит Шубин Штейн.
Физические признаки вывиха включают значительный отек колена и «знак опасения» , тревожный ответ на то, что ортопед перемещает надколенник наружу и пытается имитировать вывих. МРТ после вывиха коленной чашечки выявляет повреждение связки, синяки на кости внутри надколенника и на внешней стороне бедренной кости, которые возникают, когда коленная чашечка «перемещается» на место. МРТ также помогает оценить колено на предмет повреждения хряща, которое очень часто бывает после вывихов.
Факторы риска вывиха
К людям, подверженным риску подвывиха и вывиха, относятся как молодые женщины с ослабленным суставом, так и спортсмены, которые могут получить более травматический вывих во время занятий спортом. (Подвывих и вывихи действительно возникают у мужчин и мальчиков, но гораздо реже.) Люди в этих группах имеют общие анатомические вариации, которые в настоящее время широко признаны факторами риска. К ним относятся;
- неглубокая (или даже отсутствующая) бороздка на блоке или бедре
- Аномальное прикрепление сухожилия надколенника к большеберцовой кости (голени)
- стук коленями
- коленная чашечка для верховой езды
В случае неглубокой канавки (дорожки) надколенник не так хорошо контролируется, как глубокая канавка, которая присутствует в нормальном пателлофеморальном суставе.В результате требуется меньше энергии, чтобы сдвинуть коленную чашечку с траектории.
Пациенты со смещением, вызванным позой с коленным суставом, подвергаются воздействию большей, чем обычно, силы на надколенник, которая вытягивает кость наружу, из канавки блока и к внешней стороне колена. В нормальном колене сухожилие, которое соединяет коленную чашечку с большеберцовой костью, поддерживает силу, соответствующую коленной чашечке (отслеживание в соответствии с канавкой трохлеарной кости).Ортопеды используют индекс TT-TG (трохлеарная борозда большеберцовой кости) для измерения степени имеющегося смещения и рекомендаций по лечению.
Лица с patella alta , надколенником или коленной чашечкой, расположенной выше на бедре, чем обычно, также подвержены повышенному риску вывиха, поскольку надколенник должен пройти большее расстояние во время сгибания колена, прежде чем полностью войти в паз или след бедренной кости. Сустав особенно уязвим для нестабильности в этот период.
«Несмотря на то, что вывих очень болезнен, — отмечает доктор Стрикленд, — после того, как колено успокаивается и возвращается к исходному уровню, между эпизодами нестабильности может возникнуть небольшая боль или ее вовсе не будет». Боль и нестабильность не всегда идут рука об руку ». Это может быть проблематично, поскольку пациенты, которые не болеют, могут откладывать обращение за лечением, несмотря на повторяющиеся эпизоды нестабильности, в то время как повреждение хряща продолжает прогрессировать с каждым вывихом или подвывихом.
Лечение
«Стандарт лечения впервые вывиха — это безоперационное лечение, при котором разорванные связки заживают сами по себе», — говорит д-р.Шубин Штейн. Однако МРТ важна для оценки степени повреждения, которое произошло даже после одного вывиха. Хирургическое вмешательство необходимо, если кусок кости или кусок хряща был смещен, что привело к расшатыванию тела — поскольку они могут вызвать защемление, искривление или дополнительную боль в колене, если их не лечить. Этот тип травмы может также обозначаться как перелом костно-хрящевой ткани . Этим пациентам выполняется операция по удалению рыхлого тела или его восстановлению и стабилизации надколенника одновременно.
У пациентов, которым не требуется хирургическое вмешательство, колено обычно иммобилизуют в шине или бандаже на несколько дней или недель, чтобы дать колену успокоиться и уменьшить отек и боль. Ортопед может также слить жидкость из колена, чтобы уменьшить дискомфорт при первом посещении врача, если имеется значительный отек. Физиотерапия — это основной курс лечения после первого вывиха, который начинают в течение первых 1-2 недель после вывиха для достижения нормального диапазона движений и силы.Физиотерапия после вывиха обычно продолжается в течение 2-3 месяцев, а некоторым спортсменам может потребоваться до 4-5 месяцев, чтобы вернуться к тому уровню игры, который был до травмы.
После того, как пациент вывихнул коленную чашечку или коленную чашечку, он или она подвергается повышенному риску повторения этого, будь то подвывих или полный вывих. Хотя травмированные связки действительно «заполняются» и заживают во время восстановления, эти структуры обычно растягиваются после травмы и менее способны контролировать надколенник, что еще больше увеличивает риск нового эпизода нестабильности.
Статистика показывает, что риск возникновения нового вывиха или подвывиха после первого вывиха составляет где-то между 20-40%; и что после второго вывиха риск рецидива достигает более 50%. Более молодые пациенты (в возрасте до 25 лет) подвергаются еще большему риску, особенно те, у которых пластинки роста (участок на концах кости, где образуется новая ткань и рост кости продолжается до зрелости скелета) все еще открыты. частота передислокаций достигает 70%.
Операция по стабилизации коленной чашечки рекомендуется людям, перенесшим более одного вывиха. «Мы не только хотим стабилизировать колено, чтобы пациент мог вернуться к занятиям спортом или повседневной деятельностью, но, что еще более важно, мы хотим защитить хрящ под коленной чашечкой, чтобы предотвратить развитие артрита у этих, как правило, молодых пациентов». — говорит доктор Стрикленд. Повреждение хряща может происходить при каждом событии нестабильности, и статистика показывает, что некоторые повреждения очевидны на МРТ более чем в 70% случаев.
В зависимости от основных факторов риска нестабильности хирург-ортопед может выполнить операцию на мягких тканях или костях. Процедуры на мягких тканях включают либо восстановление, либо, чаще, реконструкцию разорванной медиальной пателлофеморальной связки (MPFL).
Восстановление связки возможно, если пациент обращается за лечением в кратчайшие сроки и ранее не испытывал вывихов. Но в большинстве случаев хирург-ортопед берет ткань из другого места (обычно из сухожилия подколенного сухожилия) либо у донора, либо из собственного тела пациента и строит новую связку.
Костные процедуры или операция по перестройке. рекомендуется, когда у пациента есть анатомическая аномалия, при которой сухожилие надколенника прикрепляется к большеберцовой кости таким образом, что наблюдается сильное растяжение надколенника вбок или сбоку. Чтобы исправить выравнивание, хирург-ортопед перемещает небольшой участок кости, где прикрепляется сухожилие, и перемещает его в место на большеберцовой кости, которое устраняет латеральное напряжение и позволяет сухожилию эффективно направлять надколенник в бороздку.Эта операция называется остеотомией или переносом бугорка большеберцовой кости .
Остеотомия также помогает компенсировать риск, связанный с высокой надколенником (patella alta). Перемещая сухожилие в более оптимальное положение, хирург может «опустить» надколенник до нужного уровня, таким образом приближая надколенник к верхней канавке трохлеара, уменьшая расстояние, которое ей нужно пройти, чтобы войти в канавку. Это сводит к минимуму риск подвывиха или вывиха надколенника бедра на ранних стадиях сгибания.
Этот тип хирургии дает хорошие результаты, но не подходит для молодых людей с открытыми пластинами роста. Для этих пациентов хирург может выбрать фиксацию пациента до тех пор, пока пластинки роста не закроются, или, если он чувствует, что пациент подвергается значительному риску повторных вывихов, тогда он может выбрать операцию на мягких тканях, чтобы снизить риск, а затем подождать, пока пластины роста близко к переносу бугорка большеберцовой кости (костная хирургия). Некоторым пациентам может потребоваться как операция на мягких тканях, так и костная.Обе операции дают очень надежные результаты в стабилизации колена с вероятностью успеха 85-90%, отмечает доктор Шубин Штайн.
Пациенты с нестабильностью надколенника из-за неправильного выравнивания обычно имеют проблемы в обоих коленях, независимо от того, вывихнут они оба сустава или нет. Если у пациента был вывих обоих колен, ортопед сначала обратится к колену, которое более серьезно повреждено, а затем стабилизирует другое колено позже, чтобы предотвратить повреждение хряща.
Восстановление после операции по стабилизации колена занимает от 6 до 9 месяцев и включает в себя как обширную физиотерапию, так и изменение активности.
Пациентам, которые повредили или потеряли часть хряща в результате одного или нескольких событий нестабильности, хирург-ортопед может порекомендовать процедуру для восстановления или регенерации поврежденного хряща, выстилающего сустав. «Хотя ни один метод не работает идеально, пациенты с дефектами хряща в результате нестабильности на самом деле с большей вероятностью получат пользу от современных методов восстановления хряща, чем пациенты с генерализованным остеоартритом коленного сустава», — отмечает доктор Шубин Штайн.
«В случае травмы, такой как вывих, повреждение хряща обычно означает, что отдельный кусок или кусок хряща оторвался, а остальная часть осталась нетронутой.Заполнение этого дефекта хрящом из другой части колена пациента или из донорской ткани может быть эффективным вариантом лечения ».
Сравнительно предсказуемые хорошие результаты процедур стабилизации колена — лишь одна из причин, по которой хирурги-ортопеды подчеркивают важность стабилизации колена до того, как произойдет или прогрессирует повреждение хряща. Тем не менее, исследования в области регенерации хрящевой ткани по-прежнему активны и показывают многообещающие результаты.
Пателлофеморальный артрит (артрит коленной чашечки)
Подобно синдрому пателлофеморальной боли, артрит пателлофеморального колена характеризуется болью и ригидностью и часто припухлостью в передней части колена, которая обычно усиливается при ходьбе по наклонной местности, подъеме и спуске по лестнице, приседании или вставании из сидячего положения.
Пателлофеморальный артрит диагностируется при значительной потере хряща с суставной поверхности надколенника и блока (бороздки). Диагноз ограничивается артритом, наблюдаемым только в этом отделе колена; если поражены медиальный и латеральный отделы, вероятным диагнозом является генерализованный остеоартрит коленного сустава. (Как и другие заболевания пателлофеморального сустава, чаще встречается у женщин.
Людям, у которых развивается пателлофеморальный артрит, обычно ставят один из трех диагнозов:
- артрит после нестабильности, результат повреждения хряща при множественных вывихах или подвывихах сустава
- посттравматический артрит, повреждение хряща в результате падения или другой травмы колена, которая затем со временем прогрессирует до артрита, или
- остеоартрит перегрузки, состояние, которое напоминает остеоартрит любого другого сустава, т.е.е., постепенно прогрессирующее истончение хряща, связанное с «нормальным износом», которое в данном случае ограничивается или начинается в надколенно-бедренном отделе колена.
Лечение
Лечение пателлофеморального артрита всегда начинается с безоперационных вмешательств. К ним относятся адаптации в деятельности, такие как избегание лестниц, ограничение приседаний и выпадов, а также снижение ударных видов спорта; физиотерапия для растяжки и укрепления окружающих мышц; и использование таких медикаментов, как ацетаминофен или нестероидные противовоспалительные препараты (НПВП) для облегчения боли.
Для пациентов с артритом легкой и средней степени тяжести, у которых наблюдается обострение своего состояния с отеком, инъекции стероидов, уменьшающие воспаление, могут быть эффективными. Хорошие результаты также наблюдаются при применении вязких добавок, при которых в сустав вводится вещество, имитирующее синовиальную жидкость естественного происхождения, чтобы смазывать его и минимизировать трение. У пациентов с избыточным весом потеря веса может помочь уменьшить нагрузку на колено. Фиксация колена обычно не помогает людям с пателлофеморальным артритом.
Люди с пателлофеморальным артритом, которые не реагируют на нехирургическое лечение, могут быть кандидатами на частичное протезирование коленного сустава, также называемое заменой пателлофеморального сустава или односторонним протезированием коленного сустава . Эта процедура позволяет хирургу-ортопеду заменить только пораженный участок колена, пателлофеморальный сустав и оставить здоровые медиальный и латеральный отделы нетронутыми. (Однокомпонентные операции для лечения артрита в каждом из этих отделов также являются вариантом для пациентов с артритом в этих частях колена.)
Во время этой процедуры хирург-ортопед удаляет поврежденный хрящ и небольшой кусок кости с суставной поверхности надколенника и заменяет его цементированной пластиковой кнопкой высокой плотности или имплантатом надколенника . Поврежденный хрящ и небольшое количество кости также удаляются с суставной поверхности трохлеарной канавки, которая заменяется очень тонким металлическим ламинатом, который цементируется на месте. «Цель состоит в том, чтобы устранить трение и восстановить плавное скольжение в суставе», — сказал д-р.Шубин Штейн объясняет.
Хирурги-ортопеды теперь достигают отличных результатов при замене пателлофеморального сустава, отмечает доктор Шубин Штайн, результаты, которые сопоставимы с результатами, достигнутыми при полной замене коленного сустава.
В дополнение к частичному протезированию коленного сустава пациентам с пост-нестабильным артритом из-за неправильного выравнивания могут также потребоваться процедуры мягких тканей и / или остеотомия или операция по пересадке бугорка большеберцовой кости (описанная в разделе о нестабильности надколенника) для выравнивания колена.Это снижает вероятность последующих вывихов. Пациентам, которым требуется более одной процедуры, они могут быть выполнены поэтапно или во время одной операции.
«Чрезвычайно важно определить, является ли артрит результатом нарушения выравнивания или это начало продолжающегося процесса, который в конечном итоге повлияет на все колено», — отмечает д-р Стрикленд. Пациенты, которые лучше всего переносят замену пателлофеморального сустава, — это пациенты, у которых не ожидается прогрессирования артрита: пациенты с пост-нестабильным артритом и пациенты с посттравматическим артритом: «Это пациенты, которым вряд ли когда-либо понадобится полная замена коленного сустава.«
Многие из пациентов, которых видит доктор Стрикленд, являются пациентами, у которых в анамнезе не было нестабильности или травм. У них есть изолированный пателлофеморальный артрит, при котором это, вероятно, первое или раннее проявление остеоартрита, который в какой-то момент может прогрессировать с поражением остальной части колена. Как правило, это женщины в возрасте от 50 до 60 лет, которые испытывают боль и скованность во время определенных действий и при переходе от сидения к стоянию. Колено не вызывает боли при любой активности, и они могут ходить по ровной поверхности без дискомфорта.Хотя на момент постановки диагноза симптомы ограничиваются пателлофеморальным отделом, на изображениях остальной части колена могут наблюдаться некоторые артритные изменения.
«Когда я обсуждаю с этими пациентами варианты хирургического вмешательства, я сообщаю им, что, хотя замена пателлофеморального колена устранит их симптомы, мы не можем с абсолютной уверенностью сказать, потребуется ли им в конечном итоге полная замена коленного сустава. Однако у частичной замены коленного сустава есть множество преимуществ, в том числе гораздо более быстрое восстановление и ощущение, что колено по-прежнему кажется «нормальным» », — сказал д-р.Примечания Стрикленда.
Для многих из этих пациентов приемлемо обещание уменьшения боли и улучшения функций на долгие годы. Если возникает необходимость в полной замене коленного сустава, частичная замена коленного сустава не повлияет на результаты этой последующей операции.
Обращение за лечением пателлофеморальных заболеваний
Благодаря ряду эффективных неоперационных и хирургических процедур, люди с пателлофеморальными расстройствами теперь имеют больше шансов вернуться к безболезненной функции, чем когда-либо прежде.Однако, поскольку пателлофеморальная боль и нестабильность могут легко перейти в пателлофеморальный артрит, если их не лечить, людям с этими симптомами рекомендуется обратиться за ранней диагностикой.
«Чтобы обеспечить хороший результат лечения, ищите ортопеда, специализирующегося на пателлофеморальных заболеваниях», — советует доктор Шубин Штайн. «Хорошее начало — найти хирурга-ортопеда, имеющего подготовку в области спортивной медицины».
Если вам нужна дополнительная информация о лечении пателлофеморальных заболеваний в HSS, посетите справочную службу врачей или позвоните по номеру 1.877.606.1555.
Резюме Нэнси Новик
Обновлено: 26.10.2016
