Дисплазия шейки матки во время беременности
- Во время беременности очень важна доступность контактов со своим врачом акушером-гинекологом, с которым можно обсудить любой волнующий Вас вопрос
- В клинике Инномед Ваш персональный врач всегда на связи и готов Вам помочь
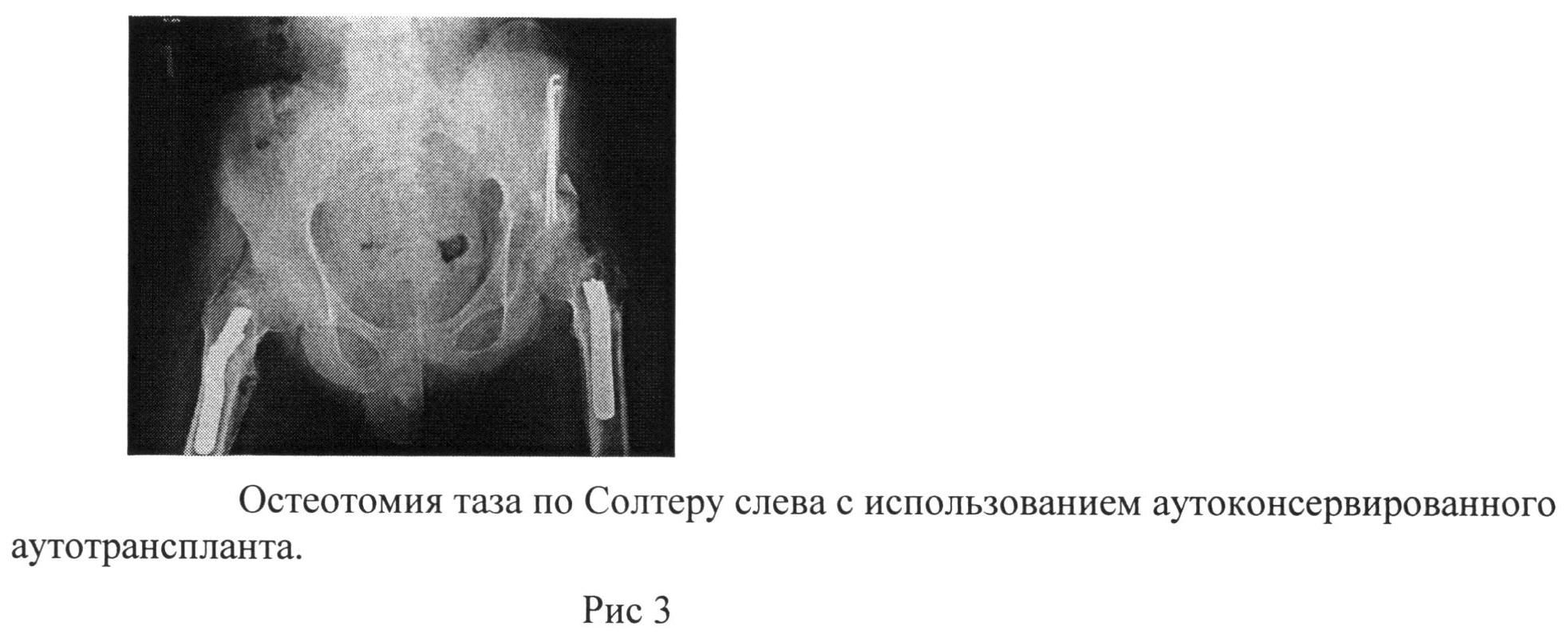
- Каждая беременная женщина в клинике Инномед материнство и детство попадает в атмосферу психологического уюта и взаимопонимания. Опыт наших специалистов позволяет справиться с самыми сложными ситуациями, иногда возникающими в период вынашивания ребенка
Любые назначения во время беременности – только по показаниям!
Беременность – это не болезнь, а особый период в жизни женщины. В этот период ее организм перестраивается под действием гормонов может быть более уязвимым, так как возникает состояние физиологической иммуносупрессии. На фоне нарушения нормальной барьерной функции влагалища и снижения местных защитных реакций может развиться дисплазия шейки матки.
В основе дисплазии шейки матки лежат изменения в клетках эпителия, выстилающего поверхность шейки матки.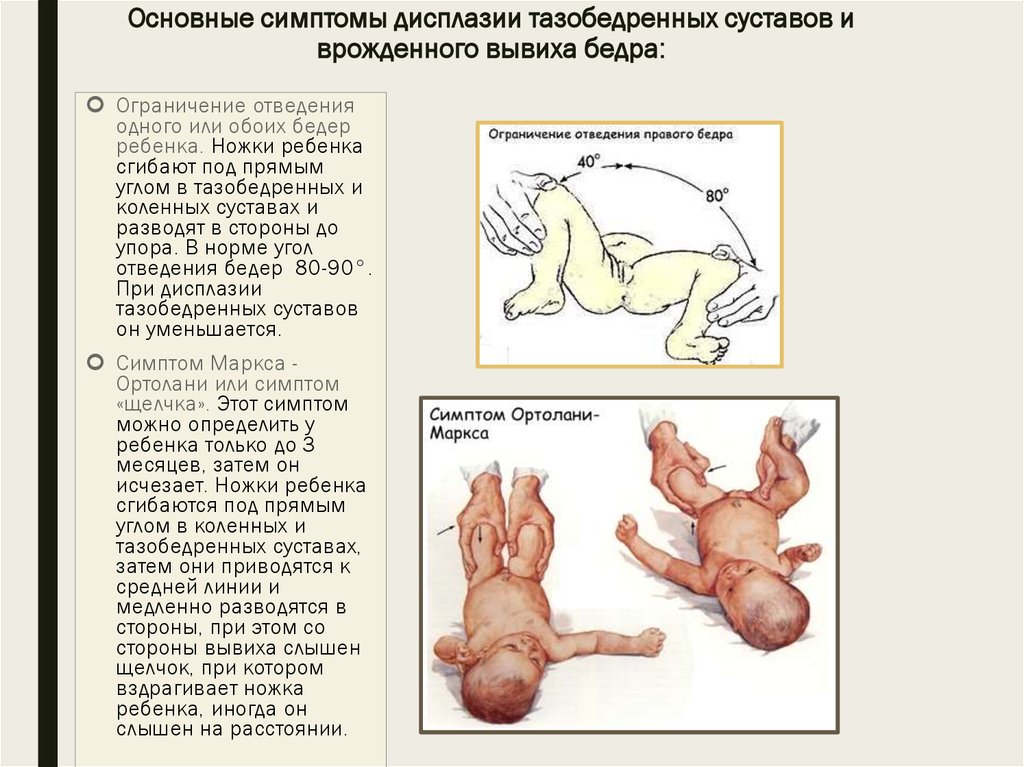
Чтобы предотвратить данную патологию еще до беременности, необходимо соблюдать очень простые правила – своевременно проходить профилактические осмотры у гинеколога.
Прогноз для рождения здорового ребенка при дисплазии во время беременности положительный, поскольку патология не имеет значительного влияния на сам плод. Может быть, негативный прогноз для матери при неправильной тактике лечения данного заболевания.
Дисплазия шейки матки имеет бессимптомное течение и за последние годы произошло изменение взглядов, как на классификацию и диагностику, так и лечение данного состояния. Все ответы на интересующие Вас вопросы, а так же профессиональную консультацию Вы можете получить в клинике Инномед материнство и детство.
В клинике Инномед материнство и детство акушер — гинекологи смогут определиться с ситуацией, вовремя оказать помощь, снять тревогу и напряжение.
Дополнительная забота во время беременности:
- Экспертная кольпоскопия шейки матки во время беременности.
 Кольпоскопия – это безопасная процедура во время беременности и делается только по показаниям. Осмотр шейки матки с помощью специально прибора кольпоскопа (не отличается от обычного осмотра на кресле). Роль кольпоскопии трудно переоценить: этот метод с высокой точностью диагностирует изменения на шейке матки.
Кольпоскопия – это безопасная процедура во время беременности и делается только по показаниям. Осмотр шейки матки с помощью специально прибора кольпоскопа (не отличается от обычного осмотра на кресле). Роль кольпоскопии трудно переоценить: этот метод с высокой точностью диагностирует изменения на шейке матки.
Перед кольпоскопией рекомендуется в течение 48 часов:
— не заниматься сексом;
— не вводить во влагалище лекарственные препараты любого характера (свечи, мази)
- Обязательное консультирование всех беременных женщин независимо от вида программ сопровождения беременности доктором медицинских наук, доцентом кафедры акушерства и гинекологии №2 Винницкого национального медицинского университета им. Н.И. Пирогова Чечугой Сергеем Брониславовичем.
- Составление индивидуального плана сопровождения беременности и по показаниям плана лечения, а также предварительного плана способа родорозрешения, что экономит Вам силы, деньги и время.
- В клинике Инномед в случае онкологического заболевание или подозрения на злокачественный процесс во время беременности консультирует д.
 мед.н, доцент Григоренко Андрей Николаевич, заведующий курсом онкогинекологии и оперативной гинекологии кафедры акушерства и гинекологии №2 ВНМУ им. Н.И. Пирогова.
мед.н, доцент Григоренко Андрей Николаевич, заведующий курсом онкогинекологии и оперативной гинекологии кафедры акушерства и гинекологии №2 ВНМУ им. Н.И. Пирогова.
Вы избегаете лишних консультаций в разных клиниках! Консультации в одной клинке Инномед материнство и детство — это удобно, приятно, экономит время и силы.
Комфортное сопровождение беременности
Клиника Инномед – материнство и детство
Будущее должно быть настоящим!
Мечты сбываются.
можно ли сохранить, выносить и родить?
Афанасьев Максим Станиславович.
Д.м.н., профессор Сеченовского университета, онколог, хирург, онкогинеколог, гинеколог-иммунолог, эксперт по лечению дисплазии, предраковых и опухолевых заболеваний шейки матки.
В этом материале я не буду рассказывать, что такое дисплазия шейки матки. Об этом я много и подробно пишу в других своих статьях. Чтобы понять суть дисплазии, я настоятельно рекомендую предварительно ознакомиться с материалом про начальную форму дисплазии шейки матки, так как под этим диагнозом скрываются два разных по своему канцерогенному потенциалу заболевания.
Здесь мы не будем углубляться в особенности дисплазии. Мы будем говорить только о том, что делать, если диагноз «дисплазия» ставится во время планирования или во время беременности. Итак, начнем.
Можно ли забеременеть при дисплазии шейки маткиМеня часто спрашивают, мешает ли дисплазия шейки матки забеременеть. Если дисплазия обнаружена во время планирования беременности, влияет ли дисплазия на зачатие? Возможно ли забеременеть на ее фоне?
Итак, можно ли беременеть при дисплазии?
К беременности я всегда советую готовиться – посетить гинеколога, сдать анализы на инфекции, пролечить их.
И не важно, когда был поставлен диагноз – год назад или вы только что узнали о нем. Даже если ваш лечащий врач когда-то принял решение о наблюдении дисплазии, планировать беременность на фоне этого диагноза нежелательно. Здесь возможны два варианта лечения.
Вариант 1. Ваш диагноз – легкая форма дисплазии (ее второе название – LSIL). В этом случае вам нужно провести дообследование и исключить возможность ВПЧ-ассоциированной дисплазии.
Если обследование исключает наличие вируса папилломы человека, можно говорить, что бактериальное воспаление на шейке вызвало лёгкую дисплазию. Например такие инфекции инфекция как хламидии или микоплазмы.
Такая дисплазия не относится к предраковым заболеваниям. Но любая длительно протекающая инфекция негативно сказывается на способности женщины к зачатию и вынашиванию. Соответственно, можно говорить, что в какой-то степени дисплазия мешает забеременеть. Воспалительный процесс также негативно отражается на развитии плода и повышает риск развития многочисленных врожденных заболеваний.
Очевидно, что ни один врач не даст вам совет, как забеременеть при дисплазии: в первую очередь вам нужно не беременеть, а найти причину дисплазии и пролечить ее. Только такой подход обоих родителей к планированию послужит залогом рождения здорового ребенка.
Вариант 2. Дисплазия спровоцирована вирусом папилломы человека. Легкую дисплазию на стадии LSIL гинекологи обычно наблюдают и не лечат, так как принято считать, что она способна к самоизлечению.
Но подготовка к беременности – другое дело, так как во время беременности есть риск злокачественной трансформации. Если на фоне легкой дисплазии определяется высокая вирусная нагрузка и экспрессия белка р16, такую форму дисплазии настоятельно необходимо пролечить еще на этапе планирования.
И ни в коем случае нельзя планировать беременность на фоне ЦИН 2, ЦИН 3, тем более – на фоне рака ин ситу. Такие формы дисплазии относятся к предраковым заболеваниям шейки матки (истинный предрак) и обязательно требуют лечения.
Я всегда рекомендую пройти лечение дисплазии методом фотодинамической терапии (ФДТ). В 2019 году исполняется 10 лет с тех пор, как я провёл первый сеанс ФДТ по поводу рака ин ситу шейки матки.
— это единственный нехирургический метод лечения дисплазии,
— лечит дисплазию с минимальной потерей тканей,
— восстанавливает здоровый эпителий здоровой шейки матки,
— отсутствие хирургической травмы исключает формирование рубца,
— сохраняет целостность шейки для зачатия, вынашивания и естественных родов,
— не увеличивает риск выкидышей,
— прицельно устраняет атипичные клетки,
— устраняет вирус папилломы человека в шейке матки,
— служит надежной профилактикой рецидивов дисплазии и раковой трансформации,
— в 95% случаев одной процедуры ФДТ достаточно для полного выздоровления.
Обычно же в качестве лечения предлагают лазерную вапоризацию, радиоволновую эксцизию или конизацию шейки матки. Но эти методы лечения ассоциированной с ВПЧ дисплазии вызывают осложнения, которые негативно сказываются на зачатии и увеличивают риски невынашивания.
Можно ли забеременеть после лечения дисплазии шейки матки – частое опасение планирующих беременность женщин. Я не буду тенденциозно утверждать, что женщина после конизации теряет способность зачать, выносить и самостоятельно родить.
Но как показывает практика, рисков у этой категории пациенток становится больше. Поэтому вопрос, можно ли родить после дисплазии, далеко не праздный. По определенным причинам конизация зачастую затрудняет зачатие, вынашивание и роды. А в ряде случаев беременность после «прижигания» дисплазии шейки матки становится попросту невозможной.
Этот отзыв я позаимствовал на форуме:
«Девочки, ситуация такая: после конизации шейки матки в 2014 году, во время беременности пришлось наложить швы на шейку в 16 недель (сейчас уже 28 недель), шейка по цервикометрии сейчас 1 см, была 28 мм.
Были ли у кого такие ситуации, доносили ли ребёнка до положенного срока? Думаю, выдержит ли такая короткая шейка со швами. Мне отказались ставить дополнительно пессарий, типа не на что уже».
Единственное, что может предложить медицина этой женщине – строгий постельный режим. Фактически, ей придется «вылежать» беременность на протяжении еще трех месяцев.
| Слева – широкая, справа – высокая конизация шейки матки, с захватом цервикального канала. |
Конечно, анатомия шейки матки у каждой женщины разная. И объем удаленного конуса шейки матки – тоже. Но в общем и целом конизация оказывает отрицательное влияние и имеет негативные последствия для планирующих беременность:
1. Даже самая щадящая конизация необратимо изменяет анатомию шейки матки и цервикального канала.
2. В цервикальном канале возможно образование так называемых рубцовых стриктур – рубцов, которые закрывают просвет шейки матки и являются препятствием для сперматозоидов, приводя в ряде случаев к бесплодию.
3. Вместе с конусом из цервикального канала удаляются и железы, ответственные за выработку цервикальной слизи. Она служит барьером для инфекции и помогает сперматозоидам попадать в матку в период овуляции. Потеря смазки повышает риск воспалительных заболеваний матки, труб и яичников и ухудшает прогноз на успешное зачатие.
Вот еще один показательный комментарий на форуме:
«– Моей подруге разрешили планировать только после повторного приёма у врача, чтобы убедиться, что точно всё зажило. Примерно, месяца через 2 она только планировать стала. К сожалению,так и не получилось у неё забеременеть после конизации(((.
– По идее конизация никак не влияет на зачатие. Скорее всего причина в другом,либо просто не время. Удачи ей и скорейшего малыша!)
– Нет, к сожалению, причина именно в конизации…Шейки нет, а в ней основной процесс капацитации спермотозоидов идёт. До этой процедуры подруга была супер плодовитой.
Уже больше 10 лет прошло-нет детей ((((.»
4. Увеличенный риск воспалительных процессов также отрицательно влияет на успешное зачатие и вынашивание.
5. Изменяется анатомия шейки матки. Она хуже выполняет свою «запирающую» функцию, что повышает риск развития так называемой истмикоцервикальной недостаточности, когда на поздних сроках беременности шейка раскрывается под тяжестью плода. Возрастает риск невынашивания.
«Еще не родила, после конизации, только беременна. Гинеколог отправила в Тарту зашивать шм, теперь протекает как обычная Б, правда секс запретили до конца беременности :-/»
«У меня угроза 33 -34 неделя. Девочки, никак не думала, что на таком сроке я снова попаду на сохранение. Утром сдавала кровь у гематолога, ничто не предвещало беды как там что то как булькнет. Я в туалет, а там алая кровь. По скорой очутилась в 1 роддоме. Посмотрели на кресле- нет раскрытия, УЗИ- все ок, КТГ- ок.
Якобы грешат на дисплазию, кот. прижигали лазером год назад, но вовремя беременности брали на цитологию- все чисто. Что же это еще может быть?»
6. Иногда конизация шейки – это ее ампутация. У некоторых нерожавших женщин шейка матки настолько анатомически мала, что проведение полноценной конизации по объему приближается к полноценной ампутации шейки.
Нужно понимать, что конизация устраняет только видимые глазу участки дисплазии, но никак не лечит вирус папилломы человека. Даже при высокой конизации пораженный вирусом эпителий часто сохраняется в верхних отделах цервикального канала шейки матки.
Но проблема конизации не только в сохранении ВПЧ. Зачастую хирург в буквальном смысле действует «на ощупь», так как не имеет возможности оценить объем операции – определить размер и глубину зоны, которую необходимо отрезать. А в отношении цервикального канала ситуация становится патовой: там врач не видит абсолютно ничего.
Поэтому самое серьезное последствие конизации и классических методов лечения для планирующей беременность – это высокий риск рецидива дисплазии и перехода ее в рак.
Рецидив развивается в 50-70% случаев в течение года после операции и часто возникает на фоне желанной беременности. К сожалению, будущая мама получает в этом случае не только переживания, но и рекомендации к прерыванию.
ФДТ исключает саму возможность для врача «работать на глазок»: фотосенсибилизатор накапливается буквально в каждой атипической клетке, и при правильном облучении запустит фотохимические реакции, которые приведут к гибели всех измененных клеток.
Увы, не смотря на риски осложнений, конизация все еще остается самым распространенным методом лечения дисплазии шейки матки.
В качестве иллюстрации приведу еще один не придуманный отзыв с форума:
Сложность родов после конизации и эксцизии шейки матки«Год назад сделали конизацию шм дисплазия 3 степени, после было всё гуд.
Беремена на 11-й неделе сейчас. Пришли ответы мазков, а там вирусная нагрузка 5.22 (<3 — клинически мало значимая 3-5 — клинически значимая, нельзя исключить дисплазию >5 — клинически значимая, повышенная; высокая вероятность дисплазии). Это означает, что у меня снова дисплазия и её надо удалять???? Можно ли родить с дисплазией? Боюсь ужасно. У кого так было? Что делали? Что было с беременностью? Кто рожал с дисплазией шейки?»
Любая операция на шейке матки (абляция, эксцизия, криодеструкция, вапоризация и конизация) отрицательно влияет на ее способность раскрываться перед родами до полноценного родового канала.
«конизация не показание к кесареву с. но учтите, что любое лечение шейки это всегда риск, что она не раскроется в родах. у меня, к сожалению, так и вышло. но в конце концов это не так важно))) главное здоровый малыш»
«мне делали диатермоконизацию шейки матки (онко).
родов не было (категорически запретили,ибо рубцы после этой операции слишком большие).было КС.»
Зачастую после конизации женщине доступен только один способ родоразрешения методом кесарева сечения. Рожденные таким образом дети имеют свои особенности развития и адаптации.
Когда можно планировать беременность после дисплазии шейки маткиВопрос планирования беременности после лечения дисплазии нужно решать с лечащим врачом.
Своим пациенткам после лечения я рекомендую планировать беременность через 5-6 месяцев после процедуры ФДТ, сразу после второго отрицательного контроля, который подтверждает выздоровление. Первый контрольный осмотр проводится через 2 месяца после ФДТ, второй – через 6 месяцев после первого.
Если вы проходили лечение методом фотодинамической терапии, планирование беременности оправдано примерно через 6 месяцев после сеанса ФДТ.
После конизации, лазерной вапоризации, диатермокоагуляции и эксцизии нужно дождаться второго контрольного осмотра и «чистых» анализов с отсутствием атипии. Таким образом, беременность обычно можно планировать через 10-12 месяцев после операции.
Таким образом, беременность обычно можно планировать через 10-12 месяцев после операции.
В жизни часто бывает так, что желанная беременность наступает без какого-либо планирования. Дисплазия шейки матки во время беременности имеет массу тонких нюансов, которые считаю очень важным осветить.
Вне зависимости от тяжести дисплазии (CIN1, CIN2, CIN3 или рак in situ), ваш гинеколог направит вас на консультацию в онкодиспансер. А вот тактика лечения в этих ситуациях может очень сильно различаться. Здесь вариантов несколько:
— диагноз «дисплазия» LSIL поставлен на ранних сроках беременности,
— диагноз «дисплазия» LSIL поставлен поздних сроках беременности,
— диагноз «дисплазия» HSIL поставлен на ранних сроках беременности,
— диагноз «дисплазия» HSIL поставлен поздних сроках беременности.
Морально вы должны быть готовы к тому, что на ранних сроках беременности вам будут рекомендовать прерывание и безотлагательное лечение дисплазии. Почему?
Почему?
Любой гинеколог опасается, что дисплазия на фоне беременности перерастет в рак. Особое опасение у врачей вызывает изменение гормонального фона беременной – считается, будто рак шейки матки гормонально зависим и на фоне беременности быстро прогрессирует.
О том, возможно ли сохранить беременность при таком настрое врачей и как это сделать, мы и поговорим ниже.
Диагноз «дисплазия» LSIL поставлен на ранних сроках беременностиПри лёгкой и умеренной степени дисплазии шейки матки я рекомендую сохранять беременность и рожать. Опасения гинекологов о влиянии изменения гормонального фона на прогрессирование дисплазии и ее трансформацию в инвазивный рак не находят подтверждения.
Научные исследования не обнаруживают прямой связи между беременностью и скоростью перерождения ЦИН 3 в инвазивный рак. Таким образом, риски беременной не превышают обычные риски.
Вы успеете родить и вылечить дисплазию после родов.
Есть и еще один немаловажный момент. При беременности у женщины понижается иммунитет. Этот природный механизм называется иммуносупрессией. Он необходим, чтобы материнский организм не отторг плод с чужими генами и беременность благополучно развивалась.
На фоне пониженного иммунитета любые проявления инфекции обостряются. И ВПЧ не является исключением. Те изменения эпителия, которые активация вируса папилломы вызывает в шейке матки во время беременности, интерпретируются как более тяжелая степень дисплазии, чем это есть на самом деле. Об этой особенности знают далеко не все специалисты.
Диагноз «дисплазия» LSIL поставлен на поздних сроках беременностиТакая дисплазия шейки матки у беременных обычно не должна вызывать никаких опасений. Даже если дисплазия прогрессирует, после 23 недели врачи обычно сохраняют беременность. Практика показывает, что у вас будет достаточно времени родить и вплотную заняться ее лечением после родов.
Что делать, если во время беременности обнаружена тяжелая степень дисплазии HSIL – CIN 3 или рак in situ?
Эти серьезные диагнозы.
Такая дисплазия шейки матки во время беременности требует дообследования. Необходимо максимально объективно подтвердить диагноз и исключить наличие инвазивного процесса – то есть, рака. Вот порядок действий:
- мазок из цервикального канала методом жидкостной цитологии на выявление атипических клеток,
- расширенная кольпоскопия – осмотр шейки матки под микроскопом,
- жидкостной Digene-тест на количественное определение вирусных частиц ВПЧ-инфекции – определение вирусной нагрузки,
- иммуногистохимическое определение экспрессии белка p16,
- флюоресцентная диагностика,
- по объективным взвешенным показаниям:
– МРТ органов малого таза для исключения объёмного образования в шейке матки,
– биопсия шейки матки. Рекомендую привезти ко мне стекла для пересмотра.
Рекомендую привезти ко мне стекла для пересмотра.
Тяжелая дисплазия во время беременности ставит гинеколога перед очень непростым выбором. Вам нужно быть готовой к тому, что ваш врач будет настаивать на прерывании.
Для жительниц столичного региона в такой ситуации я могу посоветовать компетентного онкогинеколога Короленкову Л.И., которая у своих пациенток старается сохранять беременность даже на фоне тяжелых форм дисплазии. Но должен предупредить, что Любовь Ивановна – сторонник конизации шейки матки, которую применяет для профилактики прогрессирования дисплазии.
Я не занимаюсь ведением беременных. Если вы сомневаетесь в диагнозе или стоите перед трудным выбором, я готов предоставить вам свое квалифицированное второе мнение по поводу степени дисплазии и сориентировать по поводу тактики дальнейшего лечения.
Нужно ли делать аборт при дисплазииВ каких случаях и на каких сроках дисплазия при беременности требует прерывания?
Здесь я озвучу частное мнение, основанное но собственном опыте и опыте коллег. Но медицина пока не выработала общего взгляда на эту проблему, и ваш лечащий врач может смотреть на тот же вопрос иначе.
Но медицина пока не выработала общего взгляда на эту проблему, и ваш лечащий врач может смотреть на тот же вопрос иначе.
Повторюсь, что любая дисплазия на любой стадии, которая ассоциирована с ВПЧ инфекцией, относится к предраковым заболеваниям шейки матки и имеет риск злокачественной трансформации.
Если выявленная дисплазия стадируется как LSIL (ЦИН 1), нужно дообследоваться и под наблюдением гинеколога и онкогинеколога попытаться максимально сохранять беременность.
Есть вероятность, что ваш врач будет иметь другой взгляд на вопрос сохранения. Здесь медицинская практика не дает нам никакой подсказки, как действовать правильно.
Если дисплазия выявлена на ранней стадии беременности и диагноз звучит как ЦИН 3 или рак ин ситу, здесь очень сложно дать определенный ответ. Реальность такова, что в женской консультации и в онкодиспансере вам порекомендуют прервать беременность. Акушеры-гинекологи и онкологи опасаются, что на фоне иммуносупрессии или под влиянием гормональных изменений злокачественная трансформация дисплазии ускоряется.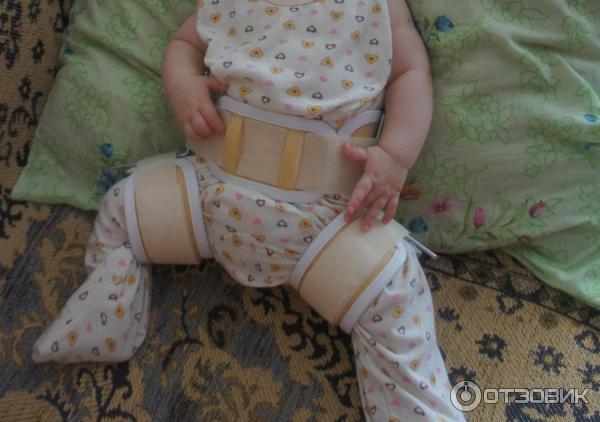
На самом деле, опыт наблюдений и объективные литературные данные показывают, что дисплазия у беременных не прогрессирует в инвазивный рак быстрее, чем в любой другой ситуации, и обычно лечение возможно отложить до момента родов. Но риск прогрессии CIN III в инвазивный рак все равно сохраняется.
Поэтому рекомендовать прерывание я могу только на фоне угрожающей жизни беременной динамики. Например, женщина забеременела с легкой дисплазией, к 12 неделе дисплазия стадируется как тяжелая, а к 23 неделе есть подозрения на инвазию, подтвержденную на МРТ.
Пожалуй, единственный выход из этой сложной ситуации – искать «своего» врача, который будет готов вести беременность на фоне дисплазии.
С дисплазией шейки матки рожать можно. Примером может служить моя пациентка из Астрахани, которая проходила лечение методом ФДТ после родов. Она выносила своего малыша, имея диагноз «рак ин ситу» в начале беременности. Сейчас она счастливая здоровая мама и воспитывает двух детей.
Еще один частый вопрос – может ли дисплазия пройти после родов самостоятельно? В классической литературе считается, что LSIL часто излечивается самостоятельно. Но мой опыт наблюдения за вирус-ассоциированными дисплазиями не позволяет разделить это мнение.
Дисплазия шейки матки после родов нуждается в обязательном лечении. Это заболевание относится к предраковым и не терпит попустительского к себе отношения.
Через 1 месяц после родов вам нужно пройти обследование и сдать подготовительные анализы. Процедура ФДТ будет проведена на втором месяце после родов.
Алгоритм не меняется, если после родов наблюдается рецидив дисплазии после конизации. Выполнение ФДТ рекомендовано также для профилактики рецидивов.
Можно ли рожать при дисплазии шейки маткиВопрос о том, каким способом можно рожать с дисплазией шейки матки – естественным путем или методом кесарева сечения – решается в каждом случае индивидуально.
Мои рекомендации имеют два основания.
С одной стороны, травмирование шейки матки с дисплазией при родах крайне нежелательно. Такая травма серьезнее, чем хирургическое воздействие, и может спровоцировать ощутимые проблемы.
С другой стороны, у некоторых моих пациенток ВПЧ 16 и 18 типов обнаруживаются еще до начала половой жизни. А коллеги наблюдают кондиломы в аноректальной области уже у пятилетних детей. Это означает, что вирус папилломы передается не только при половом контакте, но и через родовые пути, от матери к ребенку. И в процессе родов вероятность заражения новорожденного ВПЧ очень высока.
Чтобы обезопасить ребенка, я предлагаю рассматривать тактику родоразрешения в пользу оперативных родов.
Впрочем, вам нужно быть готовой, что при отсутствии других показаний к кесареву сечению, ваш акушер сочтет ВПЧ недостаточным основанием для искусственного родоразрешения. В этом случае я могу дать только один совет – найти специалиста, взгляды которого на метод родоразрешения совпадают с вашим.
Репродуктологи отказывают в ЭКО и ИКСИ женщинам с диагнозом «дисплазия», даже если вы пролечились и здоровы. Считается, что гормональная стимуляция повышает риски рецидива.
Основываясь на собственном опыте и литературных данных, я не вижу противопоказаний к ЭКО после дисплазии. Если в процессе планирования, стимуляции и вынашивания беременности вы будете находиться под регулярным наблюдением онкогинеколога (и только в этом случае!), этого вполне достаточно, чтобы вовремя предупредить возможные неприятности.
Поэтому, если вы хотите родить малыша, я рекомендую в общении с репродуктологом умолчать о перенесенной дисплазии и проведенной конизации, если таковая имела место быть.
Чтобы сохранить целостность матки и повысить успешность применения вспомогательных репродуктивных технологий, я в очередной раз буду рекомендовать сделать свой выбор не в пользу конизации, а пролечить дисплазию методом ФДТ. Здоровая шейка значительно увеличивает шансы на успешную беременность и роды.
Здоровая шейка значительно увеличивает шансы на успешную беременность и роды.
Чтобы получить консультацию, показана ли вам фотодинамическая терапия, и рассчитать цену процедуры, высылайте свою историю болезни и анализы на e-mail [email protected]. Или звоните по телефону 8 (800) 555-77-26 .
Прием ведет Афанасьев Максим Станиславович, акушер-гинеколог, онкогинеколог, онколог, иммунолог, доктор медицинских наук, профессор и член ученого совета Первого МГМУ им. И.М. Сеченова МЗ РФ, эксперт по лечению дисплазии шейки матки.
Прием проводится в двух клиниках в Москве, а также в Санкт-Петербурге, Махачкале, Курске, Ставрополе, Барнауле, Самаре, Набережных Челнах, Салавате, Челябинске, Сургуте и других регионах России. Уточнить дату, место приема в вашем городе и записаться на консультацию вы можете у администратора по телефону 8 (800) 555-77-26 .
После лечения я поддерживаю обратную связь со всеми пациентками и решаю все возникающие вопросы. Гепатит и положительный ВИЧ статус не является противопоказаниями для лечения методом ФДТ.
Гепатит и положительный ВИЧ статус не является противопоказаниями для лечения методом ФДТ.
Дисплазия шейки матки — причины, симптомы и лечение
Дисплазия шейки матки (или церквикальная инраэпителиальная неоплазия CIN) — это морфологический термин, обусловленный атипическими изменениями эпителия слизистой шейки матки. Атипичность клеток проявляется изменениями размеров и структуры клеток, их слоистости. Является предраковый заболеванием.
Дисплазия шейки матки имеет 3 степени тяжести. CIN I соответствует дисплазии легкой степени, CIN II – умеренной, к CIN III относят выраженную дисплазию и карциному in situ .
Для лучшего понимания сущности процесса предраковых состояний шейки матки, принята классификация в которой, дисплазию легкой степени и другие клеточные изменения (плоская кондилома, койлоцитоз) относят к плосклеточному интраэпителиальному поражению низкой степени (LSIL), а умеренную и выраженную дисплазию — относят к группе поражений высокой степени (HSIL).
Только в конце прошлого века было выявлено, что дисплазия шейки матки развивается под действием вируса папилломы человека высокоонкогенного риска, который передается половым путем.
Факторы развития шейки матки
К факторам риска развития дисплазии относят:
- раннее начало половой жизни
- частая смена половых партнеров
- табакокурение
- гормональные нарушения
- воспалительные заболевания половых органов.
Для постановки диагноза дисплазии шейки матки, необходимо использовать дополнительные методы исследования:
- мазок из цервикального канала на ВПЧ методом ПЦР
- цитологию из цервикального канала и шейки матки (ПАП — тест)
- кольпоскопическое исследование
- биопсию шейки матки
- выскабливание слизистой оболочки цервикального канала.

Данное заболевание опасно тем, что часто протекает бессимптомно (т.е. женщину ничего не беспокоит).
Цель лечения дисплазии заключается в том, чтобы предотвратить развитие рака шейки матки. При выявлении дисплазии шейки матки, относящейся к группе поражений высокой степени (HSIL), используют хирургический метод лечения (чаще петлевую электроэксцизию или ее разновидность-конизацию шейки матки).
Особенности заболеваний шейки матки у беременных с привычным невынашиванием в анамнезе
Для достижения поставленной цели нами был проведен ретроспективный анализ амбулаторных карт и истории родов 120 беременных с ПНБ в анамнезе, которые обратились в ГБУЗ МО МОНИИАГ в I триместре беременности. Всем пациенткам была проведена прегравидарная подготовка в соответствии с существующими методическими пособиями [3, 8, 32]. Все пациентки амбулаторно обследованы по существующим стандартам и протоколам [30, 31].
Проведен анализ данных общеклинического обследования (соматический и гинекологический анамнез, преморбидный фон, лабораторные исследования: клинические анализы крови, мочи, биохимическое исследование крови, гемостазиограмма, гормоны крови, исследование на АФС, волчаночный антиген, серологическое исследование для выявления вирусной инфекции), визуального, кольпоскопического, ультразвукового, цитологического и морфологического (при необходимости) исследования Ш. М. Лабораторная диагностика включала также микроскопию содержимого влагалища, цервикальной слизи, бактериологическое исследование отделяемого цервикального канала, диагностику методом полимеразной цепной реакции (ПЦР) урогенитальных инфекций, ВПЧ ВКР с определением типа, количества вирусной массы, посев на микоплазмы, уреаплазмы.
М. Лабораторная диагностика включала также микроскопию содержимого влагалища, цервикальной слизи, бактериологическое исследование отделяемого цервикального канала, диагностику методом полимеразной цепной реакции (ПЦР) урогенитальных инфекций, ВПЧ ВКР с определением типа, количества вирусной массы, посев на микоплазмы, уреаплазмы.
Полученные в ходе наблюдения и обследования каждой пациентки сведения заносились в специально разработанную компьютеризованную базу данных («Карта обследования пациенток с привычным невынашиванием беременности с целью выявления патологии ШМ») для последующего их количественного анализа и выявления основных закономерностей.
Результаты и обсуждение
Все обследованные пациентки находились в возрасте от 21 года до 40 лет. Средний возраст обследуемых пациенток составил 27,7±5,5 года.
Перенесли более двух детских инфекций 73,3% пациенток. Среди наиболее часто встречающейся патологии наблюдались хронический тонзиллит, хронический пиелонефрит, заболевания щитовидной железы, заболевания желудочно-кишечного тракта, нарушение жирового обмена. Заболевания щитовидной железы отмеченыу 13,3% пациенток, нарушение жирового обмена у 12,5%.
Заболевания щитовидной железы отмеченыу 13,3% пациенток, нарушение жирового обмена у 12,5%.
Возраст менархе варьировал от 11 до 16 лет, в среднем составляя 12,1±0,8 года и достоверно не отличался от такового в популяции.
При анализе сексуального поведения было отмечено, что раннее начало половой жизни (до 17 лет) наблюдалось у 27 (23%) пациенток. Возраст начала половой жизни колебался от 15 лет до 31 года (в среднем 18,6±1,2 года).
При анализе репродуктивной функции было выявлено, что роды в анамнезе были у 31 (25,8%) пациентки; 2 случая потери беременности были выявлены у 98 (81,6%) пациенток, 3 случая — у 14 (11,7%), 4 и более — у 8 (6,7%).
Ранние репродуктивные потери в анамнезе были у всех пациенток, потери беременности во II триместре наблюдались у ¼ женщин. У 37,3% пациенток в анамнезе имелись искусственные аборты. Внематочная беременность встречалась в 3% случаев, абдоминальное родоразрешение в анамнезе в 4 (3,3%). Индуцированных беременностей и беременностей после применения вспомогательных репродуктивных технологий (ВРТ) не отмечалось.
При оценке гинекологической патологии обращало внимание большое число заболеваний, передаваемых половым путем — 62,5%. Синдром поликистозных яичников встречался в 5% случаев. Гормонально-зависимые заболевания диагностировались в каждом пятом случае, полипы цервикального канала выявлялись в 2,5% наблюдений, полипы эндометрия — в 2,5%, в связи с этой патологией всем пациенткам в анамнезе проводилась полипэктомия и гистероскопия с раздельным диагностическим выскабливанием слизистой оболочки цервикального канала и стенок полости матки. Лапароскопия по поводу кист яичников проводилась 9 (7,5%) пациенткам.
Обращала внимание высокая частота патологии ШМ в анамнезе у обследуемых пациенток. По поводу деформации ШМ послеродовыми разрывами 4 (3,3%) пациенткам была произведена пластика ШМ методом расслоения.
Доброкачественные заболевания ШМ наблюдались у 59 (49,1%) пациенток, по поводу которых произведена конизация ШМ 4 (6,8%) пациенткам по поводу CIN II—III и 13 (22%) пациенток с CIN I получили следующие методы лечения: криодеструкцию — 9, радиоволновую коагуляцию — 2, диатермокоагуляцию — 1, лазервапоризацию — 1.
У 42 (71,2%) пациенток с длительно существующими доброкачественными заболеваниями ШМ, в том числе 1 (1,7%) пациентки со среднетяжелой дисплазией шейки матки и 41 (69,5%) пациентки с дисплазией ШМ легкой степени, лечение не проводилось.
Анамнестические данные о методах лечения предшествующих заболеваний ШМ свидетельствуют о недостаточном использовании необходимых методов диагностики и лечения заболеваний ШМ на этапе прегравидарной подготовки (расширенная кольпоскопия, гистологическое исследование биоптата).
Исследование методом ПЦР и бактериологическое исследование соскобов из цервикального канала выявили практически у всех беременных нарушение микробиоценоза влагалища, а также высокую частоту инфекций, передаваемых половым путем (ИППП): инфекцию ВПЧ ВКР (70,8%), герпесвирусную (32,5%), цитомегаловирусную (25%), уреаплазменную (29,2%), микоплазменную (25,8%), хламидийную (10%), гарднереллез (62,5%), кандидоз (22,5%). Чаще всего наблюдались ассоциации вирусов, бактерий и грибов, моноинфекция выявлена лишь у 23 (19,1%) пациенток.
При осмотре ШМ при помощи зеркал у 120 беременных было обнаружено, что только у 28 (23,3%) пациенток отсутствовали патологические визуальные изменения ШМ, у остальных они наблюдались в разных сочетаниях.
Гипертрофия ШМ наблюдалась у 25 (20,8%) беременных, рубцовая деформация ШМ — у 26 (21,6%), деформация ШМ послеродовыми разрывами у — 7 (5,8%), эктропион — у 26 (21,6%), эктопия ШМ — у 29 (24,1%), полиповидные образования в цервикальном канале — у 11 (9,1%), экзофитные образования, подозрительные на рак, — у 2 (1,6%) беременных. Кровоточивость Ш.М. при осмотре отмечалась у 13 (10,8%) пациенток.
Клинические проявления ПВИ в виде остроконечных кондилом вульвы и влагалища выявлены у 61,6% беременных.
При проведении цитологического исследования мазков с экзо- и эндоцервикса было выявлено, что мазки типа NILM (negative for intraepithelial lesion or malignancy — негативные в отношении интраэпителиального поражения или озлокачествления) определялись только у 28 (23,3%) пациенток.
Изменения типа ASCUS (atypical squamous cells of undetermined significance), характеризующиеся значительным изменением клеточных элементов в виде увеличения ядер и появления клеток метаплазированного эпителия, которые представляли трудности при проведении дифференциального диагноза между реактивными изменениями и дисплазией, были выявлены у 35 (29,2%) беременных. Мазки типа LSIL (low-grade squamous intraepithelial lesions — поражения многослойного плоского эпителия — МПЭ — низкой степени выраженности) выявлены у 42 (35%) пациенток, HSIL (high-grade squamous intraepithelial lesions — поражения МПЭ высокой степени выраженности) — у 15 (12,5%).
Гипер- и паракератоз выявлялись у 45 (37,5%) беременных. Цитологические признаки папилломавирусного поражения шейки матки в виде наличия койлоцитов или «баллонных клеток» в сочетании с дискератозом МПЭ были обнаружены у 74 (61,6%) беременных.
Результаты расширенной кольпоскопии, проведенной всем беременным с ПНБ, представлены в табл. 1: нормальная кольпоскопическая картина установлена у 47 (39,2%) беременных, при этом у 26 беременных с нормальной кольпоскопической картиной наблюдались очаги децидуоза, а аномалии разной степени выраженности, неспецифические изменения, другие варианты кольпоскопических картин в различных сочетаниях — у 73 (60,8%) беременных. Кровоточивость при осмотре отмечалась у 13 (10,8%) беременных.
1: нормальная кольпоскопическая картина установлена у 47 (39,2%) беременных, при этом у 26 беременных с нормальной кольпоскопической картиной наблюдались очаги децидуоза, а аномалии разной степени выраженности, неспецифические изменения, другие варианты кольпоскопических картин в различных сочетаниях — у 73 (60,8%) беременных. Кровоточивость при осмотре отмечалась у 13 (10,8%) беременных.
У 2 (1,6%) беременных кольпоскопическая картина была подозрительна на инвазивную карциному. Таким образом, проведенный анализ выявил высокую частоту патологических изменений ШМ у беременных с ПНБ в анамнезе.
Полипэктомия была произведена в ГБУЗ МО «Московский областной научно-исследовательский институт акушерства и гинекологии» 11 (9,1%) беременным. Гистологическое исследование удаленных полиповидных образований эндоцервикса выявило наличие в 6 (54,5%) случаях истинных полипов и в 5 (45,5%) — децидуальных псевдополипов. Показаниями к биопсии ШМ во время беременности явились атипические цитологические и кольпоскопические картины, подозрительные на рак (неоднородная поверхность, экзофит, язва, атипичная васкуляризация).
Показаниями к биопсии ШМ во время беременности явились атипические цитологические и кольпоскопические картины, подозрительные на рак (неоднородная поверхность, экзофит, язва, атипичная васкуляризация).
Биопсия ШМ во время беременности была проведена 3 (2,5%) пациенткам (табл. 2). Выявлены у 1 пациентки CIN II—III степени, у 2 — cancerinsitu, следует отметить, что у 1 из них дисплазия тяжелой степени была диагностирована до наступления беременности. Все пациентки консультированы онкологом, беременности были пролонгированы до доношенного срока, родоразрешены через естественные родовые пути с последующей конизацией ШМ через 6—8 нед после родов [29, 33, 34].
Таблица 2. Хирургические манипуляции у обследуемых пациентокХирургическая коррекция истмико-цервикальной недостаточности была проведена 15 (12,5%) беременным; 3 (2,5%) был введен акушерский разгружающий пессарий в связи с поздней диагностикой ИЦН.
У 16 (13,3%) пациенток с выявленными заболеваниями ШМ биопсия была проведена через 6—8 нед после самопроизвольного прерывания прогрессирующей беременности или хирургического прерывания неразвивающейся беременности [34]. Обнаружено CIN II — у 6 пациенток, CIN III — у 3, плоскоклеточная карцинома — у 1. Все пациентки консультированы онкологом. У остальных 6 пациенток обнаружена инвертированная кондилома с CIN I.
Обнаружено CIN II — у 6 пациенток, CIN III — у 3, плоскоклеточная карцинома — у 1. Все пациентки консультированы онкологом. У остальных 6 пациенток обнаружена инвертированная кондилома с CIN I.
Остальные 23 (19,1%) биопсии были проведены пациенткам через 6—8 нед после родов. Гистологическое исследование выявило CINI у 6 пациенток, CINII — у 12, CINIII — у 3, хронический цервицит с лейкоплакией — у 2.
При анализе результатов гистологического исследования 42 биоптатов ШМ (рис. 1) у пациенток с ПНБ в анамнезе, обнаружено следующее: cancerinsitu — у 2 (4,7%), плоскоклеточная карцинома — у 1 (2,4%), CIN III — у 7 (16,7%), CIN II — у 18 (42,9%), CIN I — у 12 (28,6%).
Рис. 1. Результаты гистологического исследования биоптатов шейки матки.Следует отметить, что 2 случая выявления cancerinsituво время беременности, плоскоклеточной карциномы — у 1 пациентки, CIN III — у 7, CIN II — у 18 являются упущенными возможностями их диагностики и своевременного лечения на этапе прегравидарной подготовки.
Случаи позднего выявления инвазивной формы РШМ диктуют необходимость кольпоскопического и цитологического контроля на этапе планирования беременности, лечения предраковых заболеваний до наступления беременности и обязательного проведения цитологического и кольпоскопического исследования при взятии беременных на учет.
Очевидно, что исход беременности для матери и плода во многом определяется течением всего периода гестации.
Проанализировано течение беременности у обследованных пациенток (табл. 3). Отмечен высокий процент (65%) угрозы прерывания беременности, недостаточности функции желтого тела (40%), токсикоза (20,8%), кольпита (35%). Неразвивающаяся беременность диагностирована у 18 (15%) пациенток, самопроизвольный выкидыш произошел у 3 (2,5%).
Таблица 3. Осложнения беременности у обследованных пациентокII триместр осложнился самопроизвольным выкидышем в 8 (6,6%) наблюдениях. В 47% наблюдениях выявлена угроза прерывания беременности, кольпит имелся у 56,6% пациенток, диффузное утолщение плаценты по данным УЗИ — у 19,1%.
В результате анализа исходов беременности у пациенток с ПНБ в анамнезе, которым была проведена прегравидарная подготовка по существующим протоколам [3, 30, 32], обнаружен высокий процент репродуктивных потерь (рис. 2). Это является убедительным аргументом, доказывающим необходимость прегравидарной подготовки, включающей не только лечение урогенитальной инфекции до наступления беременности, но и выявление и лечение предраковых заболеваний ШМ также до наступления беременности. Общее число наблюдений неблагоприятных исходов беременности (спонтанные аборты, неразвивающаяся беременность, антенатальная гибель плода, преждевременные роды) у обследуемых пациенток составило 33,3%. Репродуктивные потери составили 24,9%, что сопоставимо с мнением многих исследователей [1, 2].
Рис. 2. Исходы беременности у обследованных пациенток.При анализе исходов беременности у пациенток с доброкачественными заболеваниями ШМ, которым не была проведена адекватная терапия CIN, обнаружено, что частота репродуктивных потерь в данной группе составила 38,1%.
Следует отметить, что из 18 женщин с диагностированной неразвивающейся беременностью CIN выявлена у 11 (61,1%). У всех была установлена ВПЧ-инфекция ВКР. Полученные данные совпадают с мнением М. Skoczynski и соавт. [9], М.А. Чистякова [28] о роли ВПЧ в генезе неразвивающейся беременности.
Выводы
1. Проведенный анализ свидетельствует о наличии отягощенного акушерского и гинекологического анамнеза у большинства обследуемых пациенток с ПНБ, высокой частоты патологии шейки матки у пациенток до наступления беременности (49,1%), некорректной тактике ведения пациенток с патологией шейки матки (71,2%), заключающейся в длительном наблюдении пациенток без адекватного лечения до наступления беременности, возможно, определившей неблагоприятный исход наступившей беременности. В то же время частота репродуктивных потерь среди женщин с доброкачественными заболеваниями шейки матки составила 38,1%.
2. Выявление предраковых заболеваний CIN II—III и cancerinsitu у женщин во время беременности свидетельствует о недостаточном обследовании их на этапе прегравидарной подготовки. Прегравидарная подготовка женщин с привычным невынашиванием беременности должна включать цитологический скрининг, ВПЧ-тестирование и расширенную кольпоскопию, при необходимости гистологическое исследование биоптата шейки матки с целью выявления предраковых заболеваний шейки матки и их своевременного лечения, что должно быть внесено в существующие приказы Минздрава России об утверждении стандартов оказания медицинской помощи по профилю «Акушерство и гинекология», касающихся прегравидарной подготовки пациенток с привычным невынашиванием беременности.
Прегравидарная подготовка женщин с привычным невынашиванием беременности должна включать цитологический скрининг, ВПЧ-тестирование и расширенную кольпоскопию, при необходимости гистологическое исследование биоптата шейки матки с целью выявления предраковых заболеваний шейки матки и их своевременного лечения, что должно быть внесено в существующие приказы Минздрава России об утверждении стандартов оказания медицинской помощи по профилю «Акушерство и гинекология», касающихся прегравидарной подготовки пациенток с привычным невынашиванием беременности.
Беременность при преинвазивном и микроинвазивном раке шейки матки – возможности донашивания, особенности диагностики, течения заболевания, исходы и прогноз
Цель исследования. Изучить частоту ошибок цитологического метода во время беременности при подозрении на рак шейки матки в мазках и отсутствии видимой опухоли, определить возможности донашивания беременности на фоне преинвазивного (CIN3/CIS) и микроинвазивного рака шейки матки (МРШМ).ФГБНУ Российский онкологический научный центр им. Н.Н. Блохина ФАНО, Москва
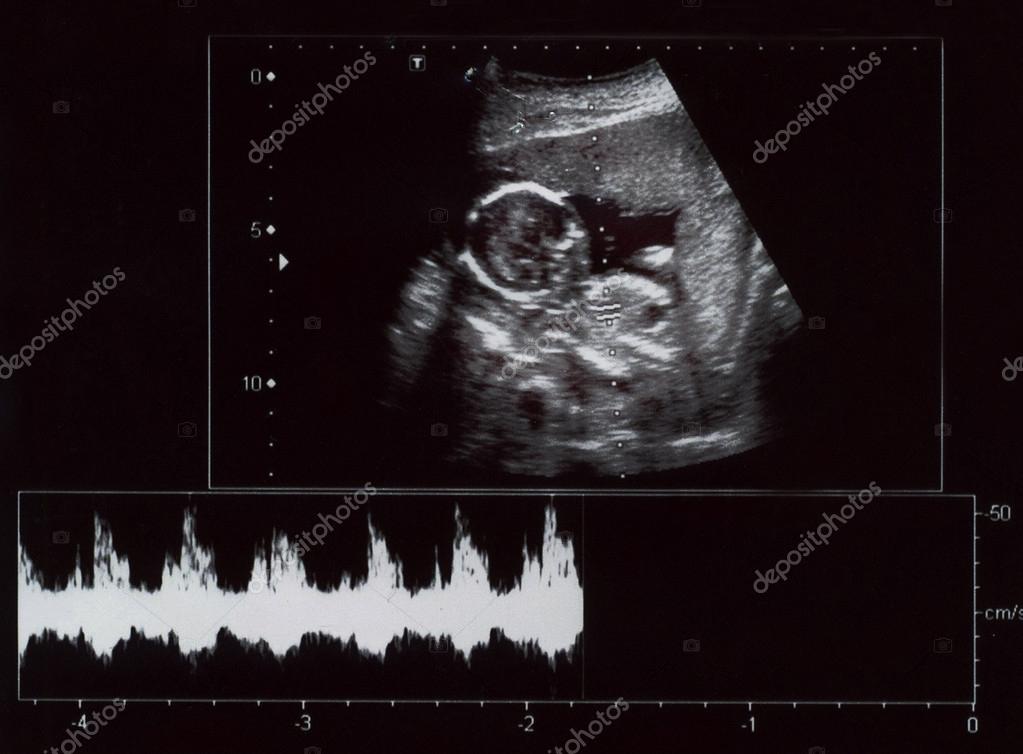
Материал и методы. В исследование включены 102 беременных без визуальных признаков опухоли с HSIL+ и «клетками рака» в мазках. Обследование включало пересмотр готовых цитологических препаратов и повторное исследование мазков, расширенную кольпоскопию и вирусологическое исследование на вирус папилломы человека (ВПЧ) высокого канцерогенного риска – методами полимеразной цепной реакции (ПЦР) и гибридного захвата (HC2) , гистологическое исследование биопсий и препаратов конизаций во время беременности и после родов.
Результаты. Из 102 беременных у 43 (42,2%) гистологически обнаружены CIN1-2, койлоцитоз; лишь у 59 беременных (57,8%) с CIN3/CIS (n=48) и МРШМ без лимфоваскулярной инвазии (n=11) были риски прогрессирования за время донашивания. Из них 58 больных решили сохранить беременность, 56 благополучно ее доносили и родили в срок. Одиннадцати беременным во II триместре и всем больным через 6–8 недель после окончания беременности выполнена электрохирургическая высокочастотная конизация с полным выздоровлением и прогрессирования заболевания не отмечено.
 Больные живы без признаков не излеченности при сроках наблюдения от 6 до 72 мес.
Больные живы без признаков не излеченности при сроках наблюдения от 6 до 72 мес. Заключение. При беременности отмечается цитологическая гипердиагностика степени неоплазии. Больным с CIN3/CIS и МРШМ можно донашивать беременность с благополучным исходом для плода и больной. Конизации после родов достаточно для излечения большинства больных.
беременность
CIN
преинвазивный рак
микроинвазивный рак шейки матки
конизация
прогноз
- Давыдов М.И., Аксель Е.М., ред. Статистика злокачественных новообразований в России и странах СНГ в 2012 году. М.: Издательская группа РОНЦ; 2014. 226с.
- Сухих Г.Т., Прилепская В.Н., ред. Профилактика рака шейки матки. Руководство для врачей. 3-е изд. М.: МЕДпресс-информ; 2012. 192с.
- Кондриков Н.И. Патология матки: морфология, физиология, диагностика, основы терапии. М.: Практическая медицина; 2008. 334с.
- Роговская С.И. Практическая кольпоскопия. М.: ГЭОТАР-Медиа; 2012. 240с.
- McCredie M.
R., Sharples K.J., Paul C., Baranyai J., Medley G., Jones R.W., Skegg D.C.Natural history of cervical neoplasia and risk of invasive cancer in women with cervical intraepithelial neoplasia 3: a retrospective cohort study. Lancet Oncol. 2008; 9(5): 425-34.
- Moscicki A.B., Shiboski S., Hills N.K., Powell K.J., Jay N., Hanson E.N. et al. Regression of low-grade squamous intra-epithelial lesions in young women. Lancet. 2004; 364(9446): 1678-83.
- Короленкова Л.И. Неоплазия шейки матки и беременность. В кн.: Роговская С.И., Липова Е.В., ред. Шейка матки, влагалище, вульва. Физиология, патология, кольпоскопия, эстетическая коррекция. М.: StatusPraesens; 2014.
- Короленкова Л.И., Брюзгин В.В. Тяжелые цервикальные интраэпителиальные неоплазии (CIN 2-3/ преинвазивный рак) и микрокарцинома шейки матки у беременных. Акушерство и гинекология. 2011; 5: 68-73.
- Wang Y., Yu Y., Xiao L., Mi X., Fu L., Luo Y. Clinical analysis of cervical screening in 2329 pregnant women. Nan Fang Yi Ke Da Xue Xue Bao.
 2014; 34(9): 1355-8.
2014; 34(9): 1355-8. - Jordan J., Martin-Hirsch P., Arbyn M., Schenck U., Baldauf J.J., Da Silva D. et al. European guidelines for clinical management of abnormal cervical cytology. Part 2. Cytopathology. 2009; 20(1): 5-16.
- Amant F., Van Calsteren K., Halaska M.J., Beijnen J., Lagae L., Hanssens M. et al. Gynecologic cancers in pregnancy: guidelines of an International Consensus Meeting. Int. J. Gynecol. Cancer. 2009; 19(Suppl.1): S1-12.
- Apgar B.S., Kittendorf A.L., Bettcher C.M., Wong J., Kaufman A.J. Update on ASCCP consensus guidelines for abnormal cervical screening tests and cervical histology. Am. Fam. Physician. 2009; 80(2): 147-55.
- Selleret L., Mathevet P. Precancerous cervical lesions during pregnancy: diagnostic and treatment. J. Gynecol. Obstet. Biol. Reprod. (Paris). 2008; 37 (Suppl. 1): S131-8.
- Siegler E., Amit A., Lavie O., Auslender R., Mackuli L., Weissman A. Cervical intraepithelial neoplasia 2, 3 in pregnancy: time to consider loop cone excision in the first trimester of pregnancy? J.
 Low. Genit. Tract Dis. 2014; 18(2): 162-8.
Low. Genit. Tract Dis. 2014; 18(2): 162-8. - Peccatori F.A., Azim H.A. Jr., Orecchia R., Hoekstra H.J., Pavlidis N., Kesic V., Pentheroudakis G.; ESMO Guidelines Working Group. Cancer, pregnancy and fertility: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Ann. Oncol. 2013; Suppl. 6: vi160-70.
- Boutas I., Sofoudis C., Kalampokas E., Anastasopoulos C., Kalampokas T., Salakos N. Fertility preservation in women with early stage cervical cancer. Review of the literature. Eur. J. Gynaecol. Oncol. 2014; 35(4): 373-7.
- Origoni M., Salvatore S., Perino A., Cucinella G., Candiani M. Cervical Intraepithelial Neoplasia (CIN) in pregnancy: the state of the art. Eur. Rev. Med. Pharmacol. Sci. 2014; 18(6): 851-60.
- Ульрих Е.А., Вербитская Е.А., Урманчеева А.Ф., Кутуева Г.Ф. Тактика ведения беременности при преинвазивном раке шейки матки. Фарматека. 2014; 4: 68-70.
- Доброхотова Ю.Э., Венедиктова М.Г., Гришин И.И., Саранцев А.Н., Морозова К.
 В., Луценко Н.Н. Эффективность комплексного подхода к лечению дисплазии эпителия шейки матки умеренной и тяжелой степени на фоне инфицирования вирусом папилломы человека. Фарматека. 2015; 3: 44–47.
В., Луценко Н.Н. Эффективность комплексного подхода к лечению дисплазии эпителия шейки матки умеренной и тяжелой степени на фоне инфицирования вирусом папилломы человека. Фарматека. 2015; 3: 44–47.
Адрес: 115478, Россия, Москва, Каширское шоссе, д. 24. Телефон: 8 (903) 235-42-81, 8 (495) 324-44-06. E-mail: [email protected]
Фертильность и ранние исходы беременности после лечения предракового состояния шейки матки (цервикальной интраэпителиальной неоплазии)
Проблема
Риск преждевременных родов выше после местного лечения предракового состояния шейки матки, пока проведено мало научных исследований, которые бы изучали фертильность и ранние исходы беременности после лечения.
Цель обзора
Мы стремились оценить, насколько лечение этого рака — цервикальной интраэпителиальной неоплазии (ЦИН) — отрицательно влияет на шансы успешного зачатия и исходы беременности в первом и втором триместрах (менее 24 недель гестации).
Каковы основные результаты?
Мы включили все исследования, которые оценивали фертильность и ранние исходы беременности у женщин, которым проведено местное лечение ЦИН по сравнению с женщинами, которых не лечили. Мы нашли пятнадцать подходящих исследований.
Влияние на фертильность
Результаты свидетельствуют о том, что местное лечение шейки матки не влияет отрицательно на способность к зачатию; на самом деле в целом частота развития беременности была выше у женщин, которым проведено лечение, по сравнению с нелеченными женщинами (43% против 38%). Не было разницы в частоте наступления беременности у женщин, которые намерены зачать (88% пролеченных по сравнению с 95% женщин, которым лечение не проведено) или по числу женщин, которым потребовалось более 12 месяцев, чтобы забеременеть (15% пролеченных по сравнению 9% нелеченных).
Ранние исходы беременности
Частота выкидышей в течение всего периода наблюдения (менее 24 недель гестации) и в первом триместре (менее 12 недель гестации) не отличались.
Качество доказательств
Результаты следует интерпретировать с осторожностью, так как включенные в обзор исследования были небольшими и разнородными по дизайну. Большинство исследований были ретроспективными (использовали информацию, записанную ранее) и низкого качества. Исследование влияния различных методов лечения и размера удаленной ткани (т.е. длины конуса) провести не удалось.
Каковы выводы?
Полученные результаты свидетельствуют, что лечение ЦИН не влияет отрицательно на шансы успешного зачатия, однако лечение связано с повышенным риском выкидыша во втором триместре беременности. Эти выводы следует интерпретировать с осторожностью, так как качество включенных исследований было низким или очень низким. Будущие исследования должны изучить влияние объема вмешательства и метода лечения.
Эти выводы следует интерпретировать с осторожностью, так как качество включенных исследований было низким или очень низким. Будущие исследования должны изучить влияние объема вмешательства и метода лечения.
причины, симптомы, диагностика и лечение легкой дисплазии
check_circle Статья проверена0 мин на чтение
Автор статьи Шушкова Александра Григорьевна
Репродуктолог Стаж работы 11 лет.
Лечением данного заболевания занимается акушер-гинеколог.
Важно! Данная статья размещена исключительно в познавательных целях, информацию нельзя использовать для самодиагностики и самолечения. Для постановки диагноза и правильного назначения лечения следует обращаться к врачу.
Краткое содержание статьи
МКБ-10: N87.0 — Слабовыраженная дисплазия шейки матки.
При дисплазии шейки матки (цервикальная интраэпителиальная неоплазия) происходят атипичные изменения эпителиальных клеток во влагалищной части шейки, процесс относится к предраковым. При 1 степени процесс обратимый, в этой связи важно своевременное обнаружение атипических изменений. Заболевание встречается преимущественно в репродуктивном возрасте (25-35 лет). Из полутора тысяч женщин заболевают две. Опасность дисплазии шейки матки в том, что на ранних этапах развития процесса явная симптоматика отсутствует, что приводит к усугублению заболевания.
Опасность дисплазии шейки матки в том, что на ранних этапах развития процесса явная симптоматика отсутствует, что приводит к усугублению заболевания.
Содержание
- Виды
- Причины
- Симптомы
- Диагностика
- Лечение легкой дисплазии
- Питание при легкой дисплазии
- Беременность при легкой дисплазии
- Прогнозы и профилактика
Связь между дисплазией шейки матки и неблагоприятными исходами беременности
Задача:
Целью этого исследования было определить, связана ли дисплазия шейки матки во время беременности с осложнениями беременности, включая преждевременные роды и преэклампсию.
Дизайн исследования: Был проведен ретроспективный когортный анализ с сопоставлением показателей предрасположенности для сравнения частоты осложнений между беременными женщинами, не имеющими в анамнезе патологических скрининговых обследований на рак шейки матки, и беременными женщинами, направленными для оценки дисплазии шейки матки в клинику кольпоскопии.Комплексный исход осложнений беременности включал внутриамниотическую инфекцию, преждевременный разрыв плодных оболочек, преэклампсию, преждевременные роды, низкий вес при рождении, маловодие и внутриутробную гибель плода. Частота осложнений сравнивалась между женщинами с дисплазией шейки матки и без нее с использованием моделей логистической регрессии.
Полученные результаты:
Общая когорта включала 2814 женщин, 279 из которых обратились в клинику кольпоскопии для оценки дисплазии шейки матки. В когорту, подобранную по шкале предрасположенности, вошли 1459 женщин, 274 из которых обратились в клинику кольпоскопии. Частота сложных осложнений наступления беременности достоверно не различалась между контрольной группой и группой кольпоскопии в обеих когортах (25,3% и 29,0%, P = 0,20; 26,5% и 29,3%, P = 0,45). Дисплазия не была связана с комплексными осложнениями беременности в общей и подобранной когортах (отношение шансов [OR] = 1,09, 95% доверительный интервал [CI]: 0,77–1,56) и (OR = 1,03, 95% CI: 0,72–1,49). Когда дисплазия шейки матки определялась при биопсии или кольпоскопии, дисплазия не была связана с осложнениями в общей и подобранной когортах.
В когорту, подобранную по шкале предрасположенности, вошли 1459 женщин, 274 из которых обратились в клинику кольпоскопии. Частота сложных осложнений наступления беременности достоверно не различалась между контрольной группой и группой кольпоскопии в обеих когортах (25,3% и 29,0%, P = 0,20; 26,5% и 29,3%, P = 0,45). Дисплазия не была связана с комплексными осложнениями беременности в общей и подобранной когортах (отношение шансов [OR] = 1,09, 95% доверительный интервал [CI]: 0,77–1,56) и (OR = 1,03, 95% CI: 0,72–1,49). Когда дисплазия шейки матки определялась при биопсии или кольпоскопии, дисплазия не была связана с осложнениями в общей и подобранной когортах.
Заключение: Биопсия и / или кольпоскопия определили, что дисплазия шейки матки во время беременности не была связана с осложнениями беременности.
Повлияют ли аномалии шейки матки на мою будущую беременность?
Вы получили результаты мазка Папаниколау, и он говорит, что у вас аномальные клетки шейки матки. Без сомнения, вас переполняют вопросы и эмоции: у меня рак? Это излечимо? Повлияет ли это на мою беременность? Могу ли я вынашивать ребенка до полного срока?
Важно знать, что отклонение от нормы в результате мазка Папаниколау , а не означает, что у вас рак. Это означает, что в некоторых клетках шейки матки произошли изменения, и они больше не выглядят «нормально». Многие из этих случаев либо легко поддаются лечению, либо проходят сами по себе. Существует риск того, что у небольшого числа пациентов может развиться рак шейки матки, поэтому важно регулярно проходить обследование.
Во-первых, давайте разберемся, что означают ваши результаты теста. Медицинский термин для обозначения этих изменений — дисплазия шейки матки, и вы, вероятно, найдете в своем отчете одну из следующих фраз:
- Возможно плоскоклеточное интраэпителиальное поражение низкой степени
- Плоскоклеточное интраэпителиальное поражение низкой степени злокачественности
- Возможно плоскоклеточное интраэпителиальное поражение высокой степени
- Плоскоклеточное интраэпителиальное поражение высокой степени
Примерно каждый десятый мазок Папаниколау дает ненормальный результат, причем наиболее низкие и высокие результаты чаще всего встречаются у женщин в возрасте от 25 до 35 лет.
Аномалии малой степени
Низкая степень означает, что произошли небольшие изменения, которые, вероятно, вызваны инфекцией, такой как вирус папилломы человека (ВПЧ). Это очень распространено и часто проходит само по себе. В любом случае вам нужно будет следить, чтобы убедиться, что он не прогрессирует.
Если вам меньше 30 лет:
- Вам следует сдать повторный мазок Папаниколау через 12 месяцев с момента получения патологического мазка.
- Если этот тест прошел успешно, вам следует пройти повторный тест еще через 12 месяцев.
- Если результаты анализов снова будут нормальными, вы можете вернуться к скринингу раз в два года.
Если вам больше 30 лет:
- Мазок Папаниколау через 12 месяцев рекомендуется, если у вас был нормальный результат за последние два или три года.
- Если у вас не было нормального результата в предыдущие два или три года, обычно рекомендуется повторный мазок Папаниколау через шесть месяцев или кольпоскопия (обследование с помощью кольпоскопа, похожего на микроскоп, чтобы увидеть область крупным планом).

Существует разница между людьми младше и старше 30 лет, потому что у женщин старше 30 лет больше шансов иметь стойкую инфекцию ВПЧ, которая привела к изменению клеток.
Патологии высокой степени
Это означает, что в клетках шейки матки произошли умеренные или серьезные изменения. Ваш гинеколог может порекомендовать кольпоскопию и биопсию для дальнейшего исследования ткани шейки матки. Даже если у вас действительно хороший результат, это не означает, что у вас рак или вы заболеете раком.
Если требуется дальнейшее лечение, то его тип зависит от нескольких факторов, включая ваш возраст, беременность ли вы в настоящее время, собираетесь ли вы иметь детей, какие еще гинекологические проблемы у вас есть и насколько серьезна проблема. Основные процедуры:
- Коническая биопсия. Ваш врач удаляет небольшую конусообразную область, где находятся пораженные клетки. Это часто используется для лечения ранних или небольших новообразований.
- Удаление петли (LEEP или LLETZ).
 Это удаляет меньшую область, чем биопсия конуса, и использует небольшую проволочную петлю с электрическим зарядом.
Это удаляет меньшую область, чем биопсия конуса, и использует небольшую проволочную петлю с электрическим зарядом. - Лазерная терапия или лазерная абляция. Это разрушает аномальные клетки, сжигая их и заменяя здоровыми клетками.
После этого вам понадобится:
- Кольпоскопия и мазок Папаниколау через четыре-шесть месяцев после этого.
- Мазок Папаниколау и анализ на ВПЧ через 12 месяцев после лечения и снова каждые 12 месяцев, пока не будут получены два последовательных отрицательных результата.
- Возвращение к обычному двухгодичному графику.
Другие отклонения от нормы
Есть и другие, гораздо менее распространенные результаты, включая железистые аномалии.Ваш врач обсудит это и подходящее лечение, если вы получите такие результаты.
Могу ли я забеременеть?
Хорошая новость в том, что да, вы все еще можете забеременеть. Лечение не влияет на вашу фертильность. Если возможно, посоветуйтесь со своим врачом или специалистом перед беременностью, чтобы убедиться, что вы в курсе результатов обследований. Таким образом, вы можете заранее пройти любое необходимое лечение.
Таким образом, вы можете заранее пройти любое необходимое лечение.
Повлияют ли аномалии шейки матки на беременность?
Потребность в лечении перед попыткой забеременеть зависит от серьезности клеточных изменений.Женщины с аномалиями низкой степени, у которых есть последние результаты своих мазков Папаниколау, могут продолжить и забеременеть.
Женщинам с аномалиями высокой степени следует сначала обсудить возможные варианты лечения со своим врачом. Это связано с тем, что некоторые виды лечения могут осложнить беременность. Биопсия конуса и LEEP / LLETZ ослабляют шейку матки, поэтому существует небольшой риск преждевременных родов, выкидыша и трудностей во время родов. Большинство женщин продолжают иметь безопасную беременность и иметь здоровых детей, но все же целесообразно обсудить это с врачом, прежде чем получать какое-либо лечение, или если вы собираетесь забеременеть и уже прошли какое-либо лечение.Возможно, вам также придется подождать несколько месяцев, прежде чем пытаться забеременеть.
Лазерная абляция не имеет таких предупреждений.
Что делать, если я уже беременна?
Если вам нужно сделать регулярный Пап-мазок раз в два года или у вас есть ненормальный результат, который в последнее время не отслеживался, мазки Папаниколау безопасны для беременных женщин в срок до 20 недель.
Если что-то — это , это может быть очень неприятно для будущей матери. Как правило, невысокие результаты не требуют лечения, рекомендуется сдать мазок Папаниколау через 12 месяцев.Если результат будет удовлетворительным, с врачом можно обсудить проведение кольпоскопии во время беременности.
Изменения в цервикальном скрининге
С декабря 2017 года в Австралии будут внесены изменения в цервикальный скрининг. Узнайте больше об изменениях в Министерстве здравоохранения или поговорите со своим врачом или специалистом, чтобы узнать, как это связано с вашими личными обстоятельствами.
Доктор Стас Вашевник — акушер-консультант и гинеколог, который родил тысячи детей в Перте и по всей Виктории. Чтобы узнать больше о его услугах, посетите его веб-сайт или позвоните в его палату по телефону (08) 9246 1166. Узнайте больше об услугах по беременности и родам в частной больнице Гленгарри до, во время и после родов.
Чтобы узнать больше о его услугах, посетите его веб-сайт или позвоните в его палату по телефону (08) 9246 1166. Узнайте больше об услугах по беременности и родам в частной больнице Гленгарри до, во время и после родов.
Фертильность и беременность после LEEP
Для женщин, которые рассматривают процедуру электрохирургического удаления петли (LEEP), естественно беспокоиться о ее влиянии на фертильность и будущую беременность. Этот распространенный метод удаления аномальных клеток из шейки матки для предотвращения рака действительно сопряжен с некоторыми рисками, хотя и редкими, говорит Дана Барас, M.D., M.P.H., гинеколог / акушер в больнице округа Ховард.
Хотите знать, возникнут ли у вас трудности с созданием или расширением семьи из-за того, что у вас был LEEP? «У большинства женщин нет причин для беспокойства», — говорит Барас, который отвечает на главные вопросы женщин о проблемах с фертильностью и беременностью после LEEP.
Можно ли забеременеть после LEEP?
Существует небольшой риск образования рубцовой ткани над отверстием шейки матки (так называемый стеноз шейки матки) после LEEP. Если цервикальный проход сужен или закрыт, это может вызвать нерегулярные или отсутствующие менструации или предотвратить попадание сперматозоидов через шейку матки в матку для оплодотворения яйцеклетки.Стеноз шейки матки возникает редко, хотя он более вероятен, если во время процедуры необходимо удалить большее количество ткани или если у вас было более одной процедуры LEEP.
После диагностических тестов, таких как кольпоскопия (при которой используется специальный микроскоп для осмотра шейки матки с зеленым светофильтром, что позволяет врачу искать изменения и делать биопсию), ваш гинеколог определит, сколько ткани необходимо удаленный. Это зависит от того, где расположены аномальные клетки.
Когда можно начинать попытки зачать ребенка после LEEP?
Немедленное восстановление занимает около двух недель.Мы рекомендуем женщинам избегать секса и вставлять что-либо во влагалище в течение четырех недель. Полное восстановление шейки матки занимает около полугода. Я обычно говорю своим пациентам, у которых нет доказательств рака шейки матки, чтобы они подождали шесть месяцев, прежде чем пытаться зачать ребенка.
Как узнать, что программа LEEP была эффективной?
Чтобы убедиться, что аномальные клетки исчезли, мы рекомендуем посетить гинеколога / акушера для последующего обследования. В зависимости от результатов отчета о патологии пациенту может потребоваться дополнительное обследование, такое как повторный мазок Папаниколау, анализ на ВПЧ, эндоцервикальный кюретаж (разновидность биопсии шейки матки) или даже гистерэктомия.
Может ли LEEP повлиять на беременность?
Если ваш врач обнаружит во время беременности аномальные клетки высокой степени злокачественности, вам придется подождать до окончания родов, чтобы провести LEEP. Наличие LEEP до беременности не увеличивает вероятность выкидыша. Процедура может вызвать затруднения на ранних сроках родов у небольшого числа женщин, у которых развивается стеноз шейки матки. Женщинам с этим заболеванием может потребоваться больше времени для расширения, чем в среднем, но гинеколог-акушер может использовать различные методы, чтобы помочь растянуть шейку матки.
Раньше врачи проверяли длину шейки матки у женщин, перенесших LEEP. Это потому, что у них более вероятно укорочение шейки матки, что, по мнению врачей, может повлиять на способность шейки матки оставаться закрытой во время беременности, что приведет к преждевременным родам. Однако недавние исследования показывают, что дисплазия шейки матки — аномальные (предраковые) клетки в шейке матки, вызванные ВПЧ, — и другие факторы риска, такие как курение, сильнее связаны с преждевременными родами, чем сама LEEP.
Чистая прибыль
LEEP — это безопасный и эффективный способ удаления аномальных клеток из шейки матки, которые могут перерасти в рак. После LEEP редко наблюдается влияние на фертильность и беременность. Но вы всегда должны обсуждать любые проблемы со своим врачом.
Лечение шейки матки может поставить под угрозу дальнейшую беременность
4 мая 2004 г. — Это обычное состояние для женщин: дисплазия шейки матки или предраковые клетки шейки матки. Однако женщинам следует внимательно рассмотреть варианты лечения.Новое исследование показывает, что некоторые из них могут поставить под угрозу беременность позже.
Отчет опубликован в выпуске журнала Американской медицинской ассоциации (JAMA) за эту неделю.
В нем исследователи описывают риски, связанные с тремя видами лечения дисплазии шейки матки. Это большая проблема для молодых женщин, поскольку аномальный рост вызван почти эпидемией инфекций, вызванных вирусом папилломы человека (ВПЧ). По оценкам, 80% людей в США инфицированы различными штаммами этого распространенного вируса.
Исследователь Линн Сэдлер, MBChB, MPH, профессор акушерства и гинекологии в Университете Окленда в Новой Зеландии, описывает методы лечения:
- Лазерная конизация и лазерная абляция включают «сжигание» предраковых тканей шейки матки с помощью лазера.
- LEEP (процедура электрохирургического удаления петли) включает разрезание ткани с помощью низковольтной наэлектризованной проволочной петли.
Врачи давно обсуждают последствия «отслаивания» шейки матки, поскольку шейка матки поддерживает развивающийся плод в матке во время беременности.Ставят ли эти методы под угрозу плод? Могут ли оболочки преждевременно разорваться, что приведет к преждевременным родам? Кроме того, поскольку железы в шейке матки, вырабатывающие защитные вещества, могут быть разрушены во время лечения, подвергается ли плод риску заражения?
Один эксперт высказал свое мнение о лечении дисплазии шейки матки: «Если бы это была моя жена или дочь, я бы посоветовал ей , а не , сделать что-нибудь. Многие исследования показывают, что 75% этих предраковых клеток исчезают сами по себе», — говорит он. Ира Горовиц, доктор медицины, заместитель председателя и директор отделения гинекологической онкологии в Институте рака Уиншип при университете Эмори в Атланте.
How Babies Fare
Рассматривая эти вопросы, Сэдлер и ее коллеги изучили медицинские записи более чем 1000 пациентов, которые наблюдались в новозеландской клинике по лечению рака шейки матки в течение 12-летнего периода. У всех женщин диагностирована дисплазия шейки матки. Почти половина — 425 женщин — не лечились по поводу поражений шейки матки; 652 пациента прошли лечение с помощью лазерной конизации, лазерной абляции или LEEP.
Sadler и его коллеги обнаружили значительный риск преждевременного разрыва мембраны, ведущего к преждевременным родам при однократном лечении с помощью лазерной конизации или LEEP:
- Почти трехкратный риск выкидыша при лазерной конизации.
- Увеличьте риск вдвое с помощью LEEP.
- Лазерная абляция не увеличила риск.
Кроме того, чем больше процедур прошла женщина, тем выше риск спонтанных преждевременных родов — почти в три раза — по сравнению с женщинами, не получавшими лечения, сообщает Сэдлер.
Проблема, вероятно, возникает, когда шейка матки укорачивается в середине беременности, — объясняет Сэдлер. При меньшем размере шейки матки, поддерживающей плод, плодные оболочки могут разорваться. Кроме того, меньшая иммуностимулирующая защита со стороны шейных желез матери и большее воздействие бактерий подвергают риску плод, пишет она.
В ее статье приводятся аргументы в пользу консервативного лечения молодых женщин, если только они не подвержены высокому риску развития рака шейки матки. Она объясняет, что рецидивы этих аномальных клеток шейки матки указывают на более высокий риск.
Кроме того, женщин слишком часто лечат от дисплазии шейки матки в день постановки диагноза, говорит Сэдлер. Это часто приводит к более радикальной процедуре, чем необходимо. От этой службы в тот же день «следует отказаться», — пишет Сэдлер. Женщин следует проинформировать о рисках для будущих беременностей.Им также следует давать антибиотики и стероиды, если у них появляются первые признаки выкидыша, пишет она.
«Подожди и смотри» — часто лучший вариант
При выборе «подожди и смотри» мазки Папаниколау каждые шесть месяцев необходимы, — говорит Горовиц.
Но если требуется лечение — если поражение продвинулось до шейки матки — он выполняет лазерную абляцию, потому что он может ограничить ширину и глубину повреждения ткани.
LEEP — это наиболее часто выполняемая процедура, главным образом потому, что оборудование менее дорогое, поэтому врачи могут выполнять ее в своих кабинетах, — объясняет Горовиц.«Но слишком многие врачи берут слишком много дополнительной ткани, когда делают LEEP». Он объясняет, что им не нужны отчеты о патологии, которые оставляют сомнения в том, были ли удалены все аномальные клетки.
«Ко мне приходили молодые пациенты, у которых почти не оставалась шейка матки, потому что у них было так много процедур LEEP», — говорит он. «Вы также можете сделать много лазерных абляций, но при этом потребуется гораздо меньше тканей».
Беременность и аномальные клетки шейки матки | Рак шейки матки
Перед тем, как забеременеть, вы должны убедиться, что вы в последний раз прошли скрининг шейки матки.Если вы уже беременны, вы можете подождать и пройти тест через 3 месяца после рождения ребенка.
Для беременных женщин, прошедших скрининговый тест с отклонениями от нормы, то, что произойдет дальше, будет зависеть от результата вашего теста.
Большинство женщин могут иметь нормальную беременность после лечения аномальных клеток, но редко возникают проблемы. Вам может потребоваться лечение, чтобы обезопасить будущую беременность.
Программа скрининга шейки матки NHS утверждает, что рутинные скрининговые обследования шейки матки у беременных обычно могут быть отложены до тех пор, пока они не родят ребенка.Беременность может затруднить интерпретацию результатов теста и может быть неточной.
Планируется забеременеть
Если вы планируете забеременеть, рекомендуется проконсультироваться с терапевтом, что вы в курсе результатов скрининга шейки матки. Затем вы можете пройти тест, и, если вам нужно лечение, вы можете пройти его до беременности.
Уже беременна
Если вы уже беременны и вам нужно пройти скрининговый тест шейки матки, вы обычно можете подождать до 3 месяцев после рождения ребенка.Когда вас пригласят на тест, вы должны сообщить своему терапевту или клинике, что вы беременны. Затем они могут отложить тест.
Если у вас ранее был аномальный результат скринингового теста шейки матки или вы не проходили скрининговый тест в течение последних 3-5 лет, вам может потребоваться пройти скрининговый тест во время беременности. Ваш терапевт или акушерка могут попросить вас пройти тест при первом дородовом приеме. Этот тест безопасен для беременных.
Если результаты оказались ненормальными, или если тест, который вы сделали незадолго до беременности, показал ненормальные результаты, вам не о чем беспокоиться.Это не означает, что у вас рак, но есть некоторые аномальные клетки, которые можно легко вылечить через несколько месяцев после рождения.
Во время беременности вам может потребоваться кольпоскопия (тщательное обследование шейки матки и влагалища). Это безопасно во время беременности, и ваш врач может увидеть, насколько изменились клетки шейки матки.
Лечение аномальных клеток во время беременности
Помните, что если ваш врач скажет вам, что у вас аномальные клетки шейки матки (или CIN 1, 2 или 3), у вас нет рака шейки матки.Некоторые из аномальных клеток могут в конечном итоге превратиться в рак, если их не лечить.
До родов
Если у вас есть только легкие изменения в клетках шейки матки (CIN 1), вам не нужно будет проходить какое-либо лечение примерно через 3 месяца после рождения ребенка. После этого вам может быть сделана еще одна кольпоскопия, чтобы снова проверить клетки шейки матки. У многих женщин с легкими изменениями они приходят в норму без какого-либо лечения.
Если клетки более аномальные (CIN 2 или 3), ваш врач может попросить вас сделать еще одну кольпоскопию на 6-м месяце беременности, чтобы следить за ними.Аномальные клетки вряд ли сильно изменятся за время беременности.
Если вы беременны и кольпоскопия показывает, что клеточные изменения начали переходить в рак, вашему врачу потребуется взять образец ткани. Вероятно, это делается с помощью процедуры, называемой LLETZ (вырезание большой петли зоны трансформации). Но ваш специалист не сделает этого без крайней необходимости.
После родов
Если клетки шейки матки не вернулись в нормальное состояние после родов, вы можете пройти курс лечения по их удалению.
Вы можете обсудить варианты лечения и любые беспокойства со своим терапевтом или акушеркой, врачом или медсестрой-специалистом в клинике кольпоскопии.
Важно, чтобы вы ходили на все контрольные приемы после родов.
Беременность после конической биопсии
При биопсии конуса из шейки матки удаляется конусообразный клин ткани. Это может вызвать определенные проблемы при будущих беременностях. Но это не обычное явление.
Спросите своего врача, сколько ткани было удалено. Если было удалено менее 10 мм (1 см), это не должно вызвать проблем. Если было удалено более 10 мм, то при беременности они могут контролировать вашу шейку матки.
Сужение шейки матки
После биопсии конуса существует очень небольшая вероятность того, что шейка матки может сузиться. Это называется стенозом шейки матки. Шейка матки может стать настолько плотно закрытой, что сперма не сможет проникнуть внутрь. Если это произойдет, вы не сможете забеременеть естественным путем.
Если у вас менструальный цикл после биопсии конуса, у вас не полный стеноз шейки матки. Если слизистая оболочка матки может вылезти наружу, когда она выпадает в течение периода, то сперма может попасть внутрь.
Некоторым женщинам может потребоваться операция по растяжению (расширению) шейного отверстия.
Будущие беременности
Некоторые методы лечения CIN или рака на очень ранней стадии (стадия 1A) могут привести к небольшому риску осложнений при будущих беременностях. У женщин, перенесших биопсию конуса:
- более высокая вероятность рождения ребенка до 37 недель (преждевременные роды)
- повышенный риск рождения ребенка весом менее 2 лет.5 кг (низкий вес при рождении)
- Увеличение родов путем кесарева сечения
У вас может быть повышенный риск преждевременных родов, потому что биопсия конуса ослабила вашу шейку матки. На самом деле шейка матки — это мышца, которая закрывает вход в матку, если у вас нет родов.
У некоторых женщин, перенесших конусную биопсию, существует риск того, что шейка матки может начать открываться слишком рано из-за веса растущего ребенка. Серьезные проблемы обычно можно предотвратить.
Если ваш врач считает, что ваша шейка матки может начать открываться слишком рано, вы можете наложить на нее что-то вроде бегового шва, чтобы удерживать ее закрытой.Ваш врач может назвать это кисетным швом. Шов разрезают перед родами, обычно примерно на 37 неделе беременности. После этого шейка матки может нормально открыться для выхода ребенка.
Беременность после другого лечения
Очень маловероятно, что какое-либо другое лечение аномальных клеток, такое как лазерная терапия, холодовая коагуляция или криотерапия, повлияет на вашу способность забеременеть в будущем.
Наиболее вероятным образом эти методы лечения могут повлиять на вашу способность забеременеть, если после лечения вы заразитесь инфекцией, которая распространяется по фаллопиевым трубам.
Инфекция в маточных трубах может привести к их закупорке. Если обе ваши трубки заблокированы, ваши яйца не смогут попасть по трубкам в матку. Это означало бы, что вы не можете забеременеть естественным путем.
Такая серьезная инфекция маловероятна после лечения аномальных клеток. Немедленно обратитесь к терапевту, если у вас есть какие-либо симптомы инфекции. Сюда могут входить:
- сильное кровотечение, особенно если оно больше, чем в течение периода
- выделения из влагалища с запахом, зеленого или желтого цвета
- Периодические боли, длящиеся более одного-двух дней
- высокая температура (лихорадка)
LLETZ
Как и в случае с конической биопсией, исследования беременности после LLETZ показывают, что существует небольшое повышение риска родов до 37 недель и рождения ребенка с низкой массой тела.Этот риск может зависеть от количества удаленной ткани шейки матки.
Также незначительно повышается риск преждевременного отхождения вод (преждевременный разрыв плодных оболочек), если вы лечились с помощью LLETZ.
Если вы беременны, вы должны сообщить своей акушерке или врачу, лечились ли вы от аномальных клеток шейки матки.
Что запомнить
Вы можете беспокоиться об этих рисках, но помните:
- риск развития серьезных побочных эффектов при беременности невелик
- Если у вас аномалии шейки матки, лечение очень важно
- Ваш врач обсудит варианты лечения и обсудит любые потенциальные риски для будущей беременности
Как я пережила беременность с раком шейки матки
В 2019 году я получил новость, на которую надеялся — у меня будет ребенок! Я поняла, что беременна, прямо перед тем, как пробежать свой 18-й марафон.Когда я вернулся домой, я направился прямо к своему акушеру-гинекологу, чтобы подтвердить, что я действительно ожидал.
Взволнованный и готовый отправиться в новое путешествие к отцовству, я немедленно запланировал свои последующие обычные посещения, включая мазок Папаниколау для скрининга на рак шейки матки. В соответствии с рекомендациями Американского онкологического общества каждые пять лет в возрасте от 25 до 65 лет рекомендуется сдавать мазок Папаниколау и совместное тестирование с ВПЧ.
Медсестра позвонила мне через несколько дней. Результаты моих тестов были ненормальными.
Что означает ненормальный результат мазка Папаниколау
Я был немного удивлен, но не встревожен. Если мазок Папаниколау не соответствует норме, это означает, что клетки шейки матки выглядят не совсем правильно. Это не значит, что у вас рак, хотя это одна из возможностей. Существует множество аномальных результатов скрининга на рак шейки матки с различными последующими шагами для дальнейшей оценки или лечения.
В моем случае аномальные клетки были вызваны распространенной инфекцией, передающейся половым путем, которая называется вирусом папилломы человека (ВПЧ).«Примерно 80% сексуально активных взрослых, как мужчин, так и женщин, в какой-то момент своей жизни инфицированы ВПЧ», — говорит Кэтлин М. Шмелер, доктор медицинских наук, профессор гинекологической онкологии и репродуктивной медицины в онкологическом центре Андерсона в Хьюстоне.
У многих заражение не вызывает никаких проблем. «Большинство людей излечиваются от инфекции самостоятельно и даже не подозревают, что у них она есть», — объясняет доктор Шмелер. «У небольшой части женщин инфекция ВПЧ сохраняется и может вызвать дисплазию шейки матки, которую можно выявить с помощью теста на ВПЧ или мазка Папаниколау.”
Так как мой мазок Папаниколау показал нерегулярные железистые клетки, которые могут указывать на рак, мой акушер-гинеколог хотел изучить его поближе и получить еще один образец с помощью кольпоскопии.
Что такое кольпоскопия?
Как и мазок Папаниколау, кольпоскопия — это обследование органов малого таза, которое позволяет рассмотреть шейку матки крупным планом. Раствор на основе уксуса обычно наносится на шейку матки, чтобы было легче увидеть любые неровности. И кольпоскоп, инструмент, похожий на бинокль, используется, чтобы рассмотреть поближе.В моем случае мой акушер-гинеколог был обеспокоен увиденным и решил сделать биопсию шейки матки, чтобы получить дополнительный образец. На 13 неделе беременности у меня было больше кровотечений, чем обычно, но они были не тяжелее месячных и длились всего пару дней.
Получение результатов биопсии
Результаты моей биопсии показали, что у меня был AIS, аденокарцинома in situ или рак шейки матки 1A1 стадии. Согласно исследованию Всемирной организации здравоохранения (ВОЗ), проведенному в 2018 году, рак шейки матки является четвертым по распространенности раком среди женщин, но в США он встречается значительно реже.Другими словами, моя ситуация — с ВПЧ и раком шейки матки — не была редкостью.
Поскольку к моменту постановки диагноза у меня был второй триместр, меня немедленно направили к гинекологу-онкологу, который еще раз посмотрел на мою шейку матки и представил мне план лечения.
Получение этого диагноза было одним из самых тяжелых телефонных звонков в моей жизни. Обнаружить, что у вас может быть рак, ужасно, но узнать, что у вас может быть рак, вынашивая первого ребенка, еще хуже.К счастью, у меня была отличная система поддержки и медицинская команда, которая помогла мне в этом процессе.
Лечение рака шейки матки во время беременности
По словам Келли Шнидер, доктора медицины, гинекологического онколога из Novant Health в Шарлотте, Северная Каролина, мой план лечения соответствовал типичной рекомендации для беременных пациенток с ранней стадией рака шейки матки. Каждые три месяца я ходила на прием к онкологу, чтобы контролировать шейку матки, и назначила конусную биопсию после того, как я выздоровела после родов.
Лечение зависит от стадии беременности и прогрессирования рака. Он может включать лимфаденэктомию (удаление пораженных лимфатических узлов), трахелэктомию (удаление части шейки матки, влагалища и окружающих тканей) или неоадъювантную химиотерапию (лечение препаратами для уменьшения размера опухоли). Большинство случаев, выявляемых во время беременности, протекают в легкой форме. Выживаемость в этом сценарии составляет 99,1%.
В марте 2020 года, через восемь недель после родов моего сына Паркера, я прошел процедуру конизации, которая позволила успешно удалить раковые ткани.Моему сыну сейчас 11 месяцев, и я все еще свободен от рака и ВПЧ. Я прихожу на регулярные встречи каждые четыре месяца, чтобы убедиться, что так и будет.
Прочие виды лечения
Существует несколько видов лечения рака шейки матки и дисплазии, которые зависят от стадии, и в большинстве случаев фертильность может быть сохранена. «Большинству женщин с дисплазией шейки матки (предраком) не требуется гистерэктомия», — объясняет доктор Шмелер. «Женщины с дисплазией шейки матки высокой степени обычно нуждаются в лечении и проходят процедуру LEEP (петлевую электрохирургическую процедуру удаления), при которой удаляется небольшая часть шейки матки, содержащая аномальные клетки, оставляя большую часть шейки матки и всю матку на месте.”
На более поздних стадиях, 1A2-1B2, можно рассмотреть гистерэктомию или радикальную трахелэктомию (удаление шейки матки, верхней части влагалища и параметрия или ткани, окружающей шейку матки), и, по словам доктора Шнидера, «можно лечить более крупные опухоли. с химиотерапией в сочетании с лучевой терапией. “
Важность профилактики
Рак шейки матки поражает тысячи женщин, но его можно предотвратить с помощью регулярных обследований и вакцины против ВПЧ. «Лучшее, что могут сделать женщины, чтобы предотвратить это заболевание, — это сделать вакцину», — объясняет д-р.Шнидер. «ВПЧ — это самая распространенная инфекция, передающаяся половым путем, и почти каждый имеет или переболел ею. Нет лучшего способа избежать этого, кроме как сделать прививку ». Вакцина одобрена для детей в возрасте от 9 до 45 лет и безопасна для приема во время беременности.
Другие важные профилактические меры включают плановую первичную медико-санитарную помощь, плановое и своевременное обследование на рак шейки матки, постоянное использование презервативов и поддержание здоровых привычек, таких как отказ от курения, употребление алкоголя в низком или умеренном количестве, здоровое питание, регулярное поддержание и достижение здорового веса.
СВЯЗАННЫЙ: Почему вам следует сделать вакцину Гардасил — даже в 30-40 лет
Пандемия коронавируса также заставила многих женщин отложить обследования и обычные посещения, хотя влияние на диагноз рака пока неизвестно. В клиниках и больницах сейчас принимаются меры предосторожности, поэтому, если с момента последнего обследования прошло много времени, не забудьте записаться на прием. Небольшая профилактика может иметь большое значение.
Жизнь после рака шейки матки
Мой главный вывод из моего опыта беременности с раком шейки матки — важность профилактики.Поскольку ВПЧ — это ИППП, он продолжает оставаться клеймом, и я надеюсь, что смогу помочь избавиться от него, поделившись своим опытом. И когда мой сын подрастет, ему обязательно сделают прививку!
Аномальный мазок Папаниколау во время беременности
Обзор темы
Беременность, похоже, не увеличивает прогрессирование аномальных изменений клеток шейки матки. Наличие аномальных изменений клеток шейки матки или ВПЧ не влияет на исход беременности. Необходимо тщательное наблюдение, чтобы вы и ваш медицинский работник могли принять оптимальные решения о лечении на каждом этапе беременности.
Аномальный мазок Папаниколау может быть дополнительно оценен с помощью кольпоскопии. Кольпоскопия — безопасный тест при беременности.
Если кольпоскопия показывает нормальные ткани, то позже можно сделать повторный мазок Папаниколау или кольпоскопию. Выполнение второго теста зависит от типа отклонений, выявленных при первом мазке Папаниколау.
Если кольпоскопия подтверждает патологические участки ткани, для диагностики патологической ткани может быть сделана биопсия шейки матки. Этот уровень тестирования также проводится, чтобы убедиться в отсутствии рака шейки матки, который встречается редко.Если во время беременности требуется биопсия шейки матки, она обычно не вызывает проблем с беременностью, хотя риск кровотечения выше после первого триместра. Следует продолжать наблюдение за незначительными клеточными изменениями во время беременности и после родов. Многие незначительные изменения клеток возвращаются в нормальное состояние после родов.
Умеренные и тяжелые клеточные изменения, обнаруженные при аномальном мазке Папаниколау, всегда оцениваются с помощью кольпоскопии и, возможно, биопсии шейки матки, чтобы диагностировать аномальную ткань и убедиться в отсутствии инвазивного рака шейки матки.Последующие мазки Папаниколау и кольпоскопия могут проводиться до конца беременности, чтобы контролировать прогрессирование клеточных изменений. За умеренными и серьезными изменениями можно внимательно следить, и лечение можно отложить до родов. В редких случаях для исключения рака требуется процедура, называемая конической биопсией.
Инвазивный рак шейки матки необходимо лечить как можно скорее. С этим труднее справиться из-за беспокойства о исходе как женщины, так и ее беременности. Лечением будет управлять группа медицинских специалистов, специализирующихся на онкологических заболеваниях и беременностях с высоким риском.
