Рак тазобедренного сустава: симптомы и проявление, фото, прогноз
Рак тазобедренного сустава – это групповое понятие, подразумевающее злокачественные новообразования костной и хрящевой тканей в области сочленения подвздошной и бедренной кости.
Рак этой локализации встречается у 1% из числа больных, имеющих злокачественные опухоли. Он не имеет выраженного преобладания у лиц разного возраста и пола. Отмечена низкая выживаемость, так как в 70% случаев болезнь диагностируют на стадии отдалённых метастазов.
Этиология
Заболевание развивается, когда у одной или нескольких клеток нормальной кости или хряща в процессе деления появляются мутации. Из-за изменения в генах клетки перестают реагировать на химические сигналы организма, быстро и бесконтрольно делятся, разрушая прилежащие ткани.
После попадания атипичных клеток в кровеносные и лимфатические сосуды они переносятся в другие органы и делятся там – появляются метастазы.
Неизвестна конкретная причина, почему изменяется генетический аппарат клетки, но выявлены факторы, повышающие вероятность такой трансформации:
- Плохо залеченные переломы, с образованием крупной костной мозоли или ложного сустава.

- Наличие в семье случаев заболевания.
- Длительное радиационное воздействие низкой интенсивности, в том числе на рабочем месте.
- Лучевая терапия другой злокачественной опухоли.
- Канцерогены, тропные к костной ткани: бериллий и фосфор.
Виды злокачественных опухолей
В зависимости от клетки-предшественника в области тазобедренного сустава могут развиваться несколько видов новообразований.
Остеогенная саркома
Происходит из остеоцитов – клеток кости. Её характеризует быстрый злокачественный рост в окружающие ткани и появление отдалённых метастазов в других частях скелета. Чаще диагностируется в периоды от 10 до 17 и 25-30 лет. Среди заболевших преобладают мужчины.
Остеогенная саркома тазобедренного суставаОна интенсивнее растёт за пределы кости. Разные гистологические варианты отличаются плотностью, цветом. Характерно наличие многочисленных кровоизлияний и некрозов.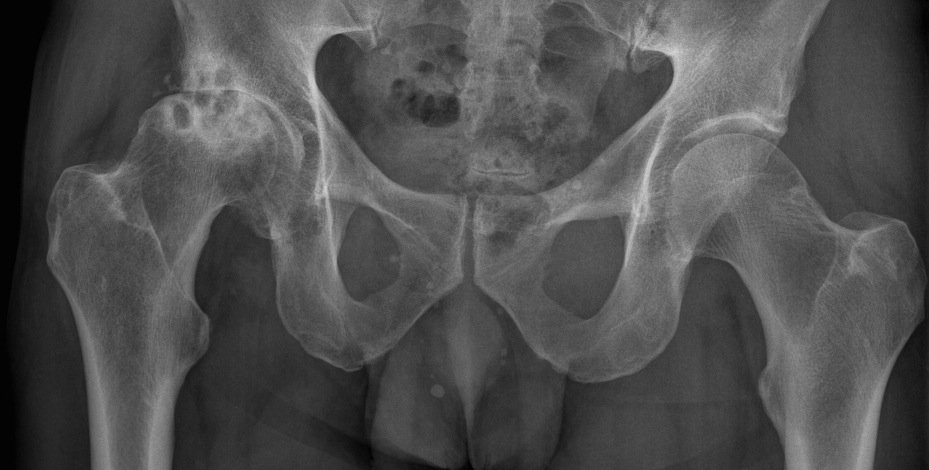
Хондросаркома
Разрастание атипичной хрящевой ткани. Чаще всего развивается на фоне энхондромы и остеохондромы – доброкачественных новообразований. Существуют центральная, периферическая и юкстакортикальная формы опухоли. Страдают в основном люди пожилого возраста, одинаково мужчины и женщины.
Визуально ткань выглядит как хрящ, но с бугристой поверхностью, желтоватыми вкраплениями и участками некроза. При увеличении она разрушает кость, деформирует сустав, что вызывает боль и нарушения движений в суставах. Есть опасность принять ранние симптомы за артрит и запустить процесс.
Саркома Юинга
Иное название – диффузная эндотелиома кости. Чаще заболевают дети 10-15 лет, мальчики в полтора раза чаще, чем девочки. Частым провоцирующим фактором является перлом. Случаи травмы находят в анамнезе у 40% заболевших. В большинстве случаев опухоль растёт в средней части кости, а в тазобедренном суставе проявляются метастазы. Повреждается костный мозг.
Случаи травмы находят в анамнезе у 40% заболевших. В большинстве случаев опухоль растёт в средней части кости, а в тазобедренном суставе проявляются метастазы. Повреждается костный мозг.
Опухоль серо-белого цвета, мягче и рыхлее, чем кость. В толще встречаются кистовидные полости, очаги некроза и кровоизлияния. Так как узел растёт преимущественно в сторону костномозгового канала, долгое время нет выраженных симптомов, помимо незначительного общего недомогания.
Саркома Юинга тазобедренного суставаСтадии злокачественного процесса
Первые стадии рака тазобедренного сустава не имеют ярко выраженной клинической симптоматики и диагностируются редко. Для каждого вида рака существует своя градация по стадиям по системе TNM, но по общим признакам выделяют следующие степени процесса:
- 1А – высокодифференцированная опухоль. Клетки похожи по строению на предшественников. Узел ограничен естественным барьером (надкостницей или базальной мембраной), метастазы отсутствуют.

- 1В – высокодифференцированная, прорастает за барьерный слой, но не даёт метастазов.
- 2А – низкодифференцированная опухоль. Клетки бластного типа. Узел ограничен естественным барьером, нет метастазов.
- 2В – низкодифференцированная ткань, прорастающая за барьер, не метастазирующая.
- 3 – регионарные и отдалённые метастазы высоко- или низкодифференцированной опухоли.
Симптомы
Рост новообразования сопровождается появлением общих и местных симптомов. Общие проявления – следствие того, что атипичная ткань воспринимается организмом как чужеродная, и активирует иммунную систему. Также клетки выделяют продукты обмена, вызывая интоксикацию.
Общие симптомы:
- потливость;
- бессонница;
- похудение при неизменном рационе;
- небольшое, но стойкое повышение температуры;
- утомляемость;
- пониженный эмоциональный фон;
- тошнота, потеря аппетита;
- запор;
- увеличение паховых, подколенных лимфоузлов;
- онемение в ногах;
- понижение уровня сывороточного гемоглобина;
- повышение уровня кальция в крови.
Местные симптомы развиваются из-за непосредственного воздействия на окружающие ткани. Они страдают от механического сдавления, от нехватки питательных веществ и выделяемых раковыми клетками токсинов.
Проявления болезни на разных стадиях
Для этой группы патологических процессов выделяют 4 стадии. Стадирование происходит с учётом размеров узла, темпов его роста, инвазии в прилежащие ткани, наличия и локализации метастазов. Для сарком бедренного сустава характерны одинаковые местные симптомы.
- Первая стадия. Определяется, когда есть один локализованный узел размером до 9 см. в наибольшем измерении. Характерен медленный рост, метастазов и отсевов нет. Боль слабая, нелокализованная, ноющая. Иррадиирует ниже по конечности, в ягодицу и крестец на стороне поражения. Не купируется анальгетиками, усиливается при физических нагрузках и в ночное время. Может развиться воспаление бедренного или седалищного нерва.
- Вторая стадия. Размер опухоли превышает 9 см.
 , темпы роста увеличиваются. Метастазы отсутствуют. Боль выражена сильнее, усиливается при движении в суставе, пальпации. отёк сустава и нижней конечности. Видимая деформация сустава. Уменьшение объёма активных движений. Кожные покровы над суставом гиперемированные, пронизаны видимыми венами.
, темпы роста увеличиваются. Метастазы отсутствуют. Боль выражена сильнее, усиливается при движении в суставе, пальпации. отёк сустава и нижней конечности. Видимая деформация сустава. Уменьшение объёма активных движений. Кожные покровы над суставом гиперемированные, пронизаны видимыми венами.
- Третья стадия. Характеризуется регионарным метастазированием в подколенные, паховые лимфоузлы, поверхностные и глубокие, таз. Возможно контактное метастазирование в суставную сумку, отсевы в бедренную кость с образованием дочерних узлов. Боль оценивается человеком как мучительная. Провоцирует хромоту, снижение активности. Видимая деформация сустава, артрит. При пункции в суставной жидкости обнаруживается кровь. Из-за метастазов в полости таза нарушается стул, мочеиспускание. Могут развиваться запоры или недержание мочи и кала. У мужчин характерный симптом– эректильная дисфункция. Патологические переломы бедра. Кость, замещенная опухолевой тканью, может сломаться под весом тела.
- Четвёртая стадия. Ставится при наличии отдалённых метастазов – опухолевого роста в других органах. Чаще всего саркома метастазирует в лёгкие, печень, другую кость. Боли достигают предела переносимости. В ряде случаев не купируются наркотическими анальгетиками. Кашель – проявление метастазов в лёгких. Также сохраняются симптомы предыдущих трёх стадий.
Диагностика
На первых этапах диагностики требуется дифференцировать саркому от воспаления сустава, последствий травмы или проявлений радикулита. Это важно, чтобы определить болезнь на начальной стадии. При наличии метастазов смертность от рака тазобедренного сустава составляет 80%.
Виды обследований:
- Сбор жалоб и анамнеза. Врач узнаёт возраст пациента, случаи травм нижней конечности. Интересуется, была ли патология у членов семьи. Уточняется характер болей, сколько человек может пройти, не захромав. Должны учитываться и признаки общего недомогания: утомляемость, похудение, хронически повышенная температура – все эти признаки могут указывать на злокачественный процесс.

- Осмотр и пальпация. Обращается внимание на изменение формы сустава, болезненность. Можно определить уплотнения по ходу суставной капсулы, неровности на бедренной кости. Исследуются лимфоузлы: их размеры, консистенция, подвижность и болезненность.
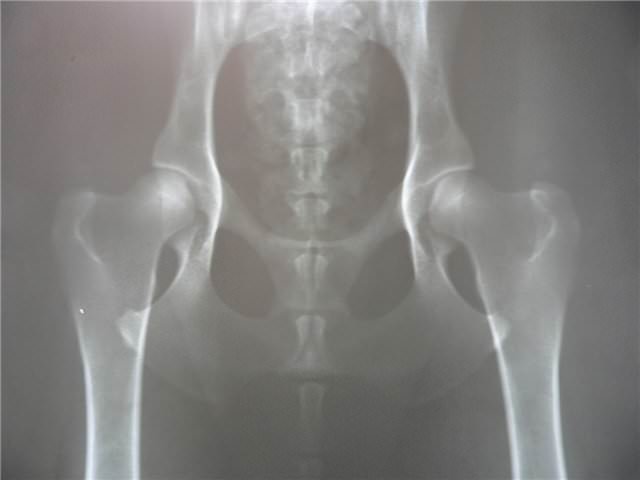
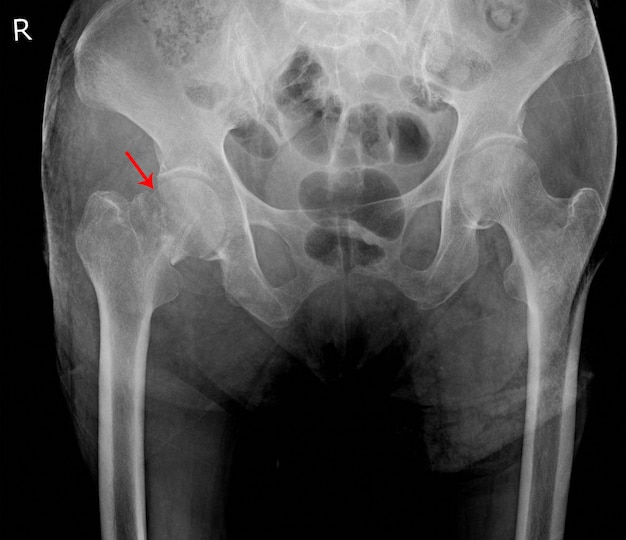
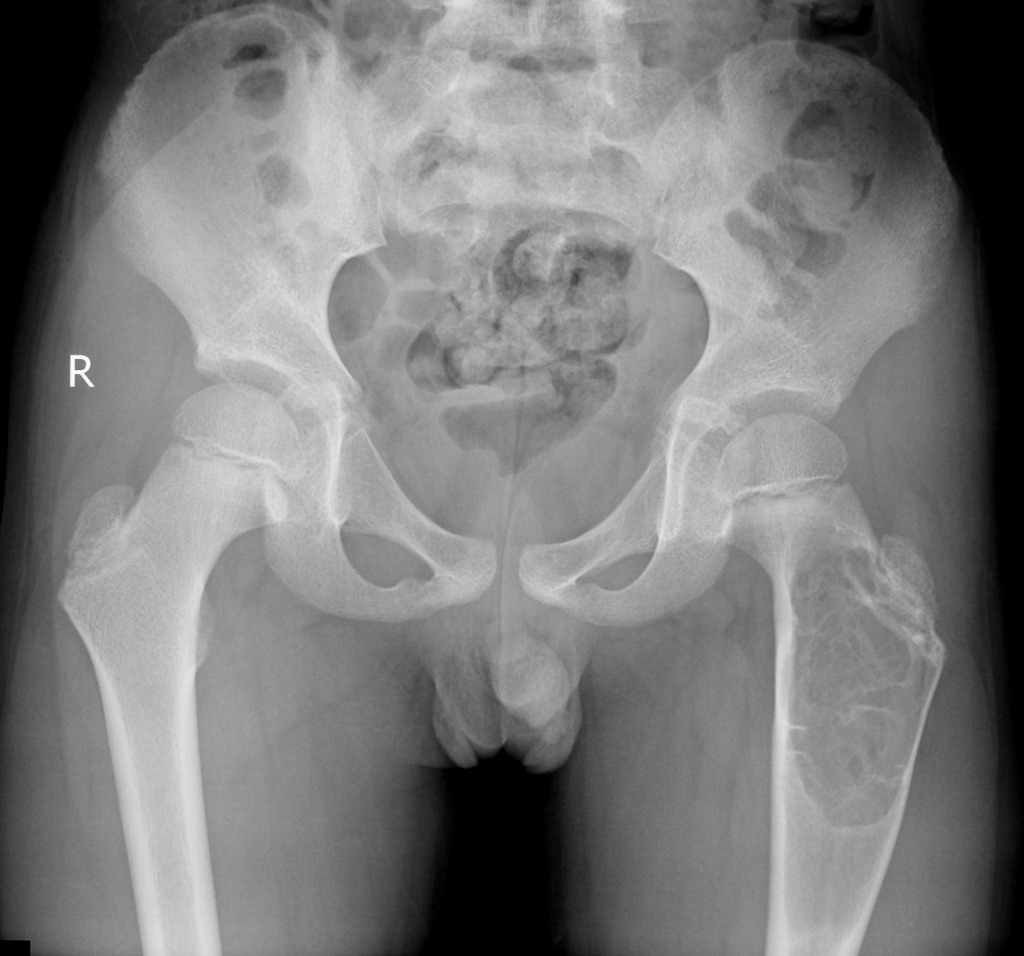
- Рентгенография. Ткань саркомы менее плотная, чем у окружающей кости, поэтому на снимке видны тёмные, нечётко очерченные участки. При хондросаркоме в толще узла могут определяться плотные отложения кальция. Часто узел имеет ячеистую структуру из-за сохранившихся в опухоли перегородок. Надкостница над поражённым участком утолщенная, плотная, слоистая. При прорастании опухоли сквозь кость наблюдается симптом «козырька» – костная ткань образует почти горизонтальный вырост над узлом саркомы. Необходимо выполнить рентген всего скелета и прицельно – грудной клетки, для обнаружения метастазов. В лёгких они будут определяться как очаговые резкие уплотнения. Рентген не даёт возможности с точностью оценить размер опухоли, поэтому необходимы более информативные методы.
- УЗИ. Позволяет оценить состояние полости сустава, поверхность хрящей.
- Компьютерная и магнитно-резонансная томография. Методы определяют изменения плотностей тканей, обладают малым шагом и позволяют оценить размеры новообразования с точностью до миллиметра.
- Остеосцинтиграфия. Введение в кровь растворов радионуклидов – изотопов кальция, которые накапливаются в здоровой кости либо опухоли. После этого исследуют интенсивность излучения элементов. Таким образом, можно оценить, насколько активен метаболизм опухоли, и уточнить тип клеток. Это исследование хорошо выявляет метастазы и отсевы опухоли.
- Ангиография. В кровь вводится рентгеноконтрастное вещество и смотрят, как оно распределяется по сосудам. Выясняется, как кровоснабжается опухоль, где пролегают крупные сосуды, которые могут создать осложнения при операции.
- Гистологическое и цитологическое исследование. Берутся образцы тканей. Только после этого может быть окончательно верифицирован диагноз и установлен вид рака.
 При низкодифференцированных вариантах необходимо применение дополнительных окрасок и генотипирование.
При низкодифференцированных вариантах необходимо применение дополнительных окрасок и генотипирование.
Лечение
Лечение подбирается врачом-онкологом в зависимости от вида, стадии, наличия региональных или отдалённых метастазов. Большую роль играют общее состояние здоровья и возраст пациента. У людей пожилого возраста или при наличии тяжёлых сопутствующих патологий рак 3-4 стадии признаётся инкурабельным, то есть не подлежащим радикальному лечению.
В таком случае больному назначается паллиативное лечение, направленное на продление и улучшение качества жизни. Паллиативное и радикальное лечение включают следующие методы.
Химиотерапия
Введение препаратов, сдерживающих деление и вызывающих гибель опухолевых клеток.
Виды химиотерапии:
- Предоперационная – способствует уменьшению размеров узла и метастазов, предотвращает дальнейшие отсевы. За счёт этого уменьшается объём будущей операции.
- Послеоперационная – в процессе удаления узла всегда присутствует опасность оставления отдельных опухолевых клеток или занесение их на здоровые ткани, и рак будет прогрессировать.
 Чтобы снизить риски, химиотерапию не прекращают после вмешательства.
Чтобы снизить риски, химиотерапию не прекращают после вмешательства. - Профилактическая – для предотвращения отдалённых рецидивов.
- Лечебная – часть паллиативного лечения. Сдерживает рост злокачественных клеток.
Препараты: Ифосфамид, Вепезид, Доксорубицин, Цисплатин. Применяют инъекционные и таблетированные формы.
Химиотерапия проводится циклами по 7-10 месяцев, поскольку нацелена на бесконечно делящиеся клетки.
Лекарства для терапии рака предназначены для уничтожения клеток, поэтому могут поражать здоровые клетки. Эффект усугубляется токсинами, которые выделяют гибнущие раковые клетки. Возникают побочные проявления:
- Тошнота и рвота.
- Облысение.
- Гемолитическая анемия.
Хирургическое лечение
Основной метод лечения сарком тазобедренного сустава. Объём резекции зависит от стадии процесса. Во время операции новообразование удаляется в пределах здоровых тканей.
Объём резекции зависит от стадии процесса. Во время операции новообразование удаляется в пределах здоровых тканей.
Удаляется суставная сумка, часть бедренной кости и ткани вертлужной впадины подвздошной кости. Одновременно иссекаются все регионарные лимфоузлы. При наличии отдалённых метастазов подход зависит от того, какой орган поражён.
После завершения лечения устанавливается искусственный сустав.
В запущенных случаях заболевания проводится ампутация нижней конечности. Также на 3-4 стадии заболевания показана трансплантация костного мозга.
Лучевая терапия
Клетки саркомы тазобедренного сустава малочувствительны к облучению, поэтому оно показано при опухолях на 1-2 стадии либо как элемент паллиативного лечения. После курса лечения человек состоит на диспансерном учёте у онколога 5 лет. В течение этого периода осмотры проводятся 3-6 раз в год.
Прогноз выживаемости
Продолжительность жизни после операции зависит от вида и стадии рака. При остеосаркоме и хондросаркоме 1-2 стадии пятилетняя выживаемость составляет 70%. При саркоме Юинга 3-4 стадии прогноз неблагоприятный: выживаемость падает до 10%.
При остеосаркоме и хондросаркоме 1-2 стадии пятилетняя выживаемость составляет 70%. При саркоме Юинга 3-4 стадии прогноз неблагоприятный: выживаемость падает до 10%.
Профилактика рака
Так как этиология раковых заболеваний не выяснена, нет 100% действенных способов профилактики. Выполнение рекомендаций ВОЗ поможет снизить вероятность развития опухоли или повысит шансы выздороветь.
- Сбалансированное питание и контроль массы тела.
- Отказ от вредных привычек.
- Лечение травм сустава и бедренных костей.
- Удаление доброкачественных опухолей кости.
- Уменьшение контакта с источниками радиации.
- Избегание канцерогенов.
И главное – своевременное обращение к врачу при возникновении настораживающих симптомов: боли в ноге на фоне общей слабости и ухудшения самочувствия.
Рак костей таза: симптомы и проявления, лечение и прогноз при раке костей таза, рак костей малого таза
Рак костей представляет собой группу редких опухолей.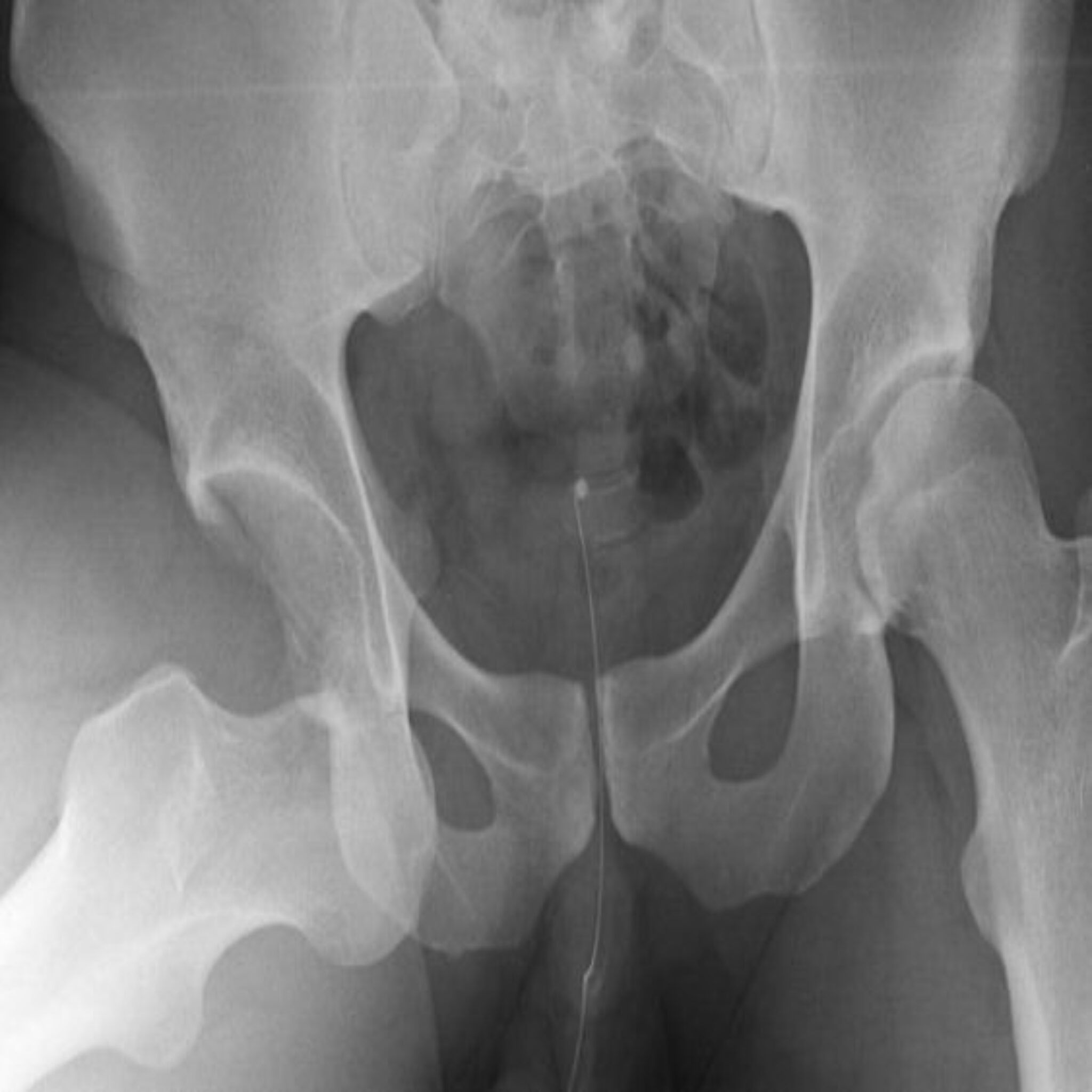 Первичные злокачественные образования на 50% представлены остеосаркомой. Для костей таза более характерно развитие хондросаркомы. В большинстве случаев заболевания этой группы диагностируются у детей и молодых людей до 30 лет. Примерно десятая часть заболевших — пожилые люди, у которых развитие рака может быть спровоцировано другими болезнями костно-суставной системы.
Первичные злокачественные образования на 50% представлены остеосаркомой. Для костей таза более характерно развитие хондросаркомы. В большинстве случаев заболевания этой группы диагностируются у детей и молодых людей до 30 лет. Примерно десятая часть заболевших — пожилые люди, у которых развитие рака может быть спровоцировано другими болезнями костно-суставной системы.
Причины и факторы риска развития рака костей таза
Факторами, которые предрасполагают к развитию заболевания, являются некоторые дисэмбриональные нарушения, а также лучевое и химическое воздействие на организм.
В результате эксперимента на животных было выявлено возникновение рака костей после действия на организм радиоактивного стронция.
Предопухолевыми состояниями считаются костно-хрящевые экзостозы и деформирующий остоз (болезнь Педжета).
Остеосаркома чаще всего развивается в период усиленного роста костей. Поэтому более подвержены риску возникновения данной опухоли подростки, особенно юноши.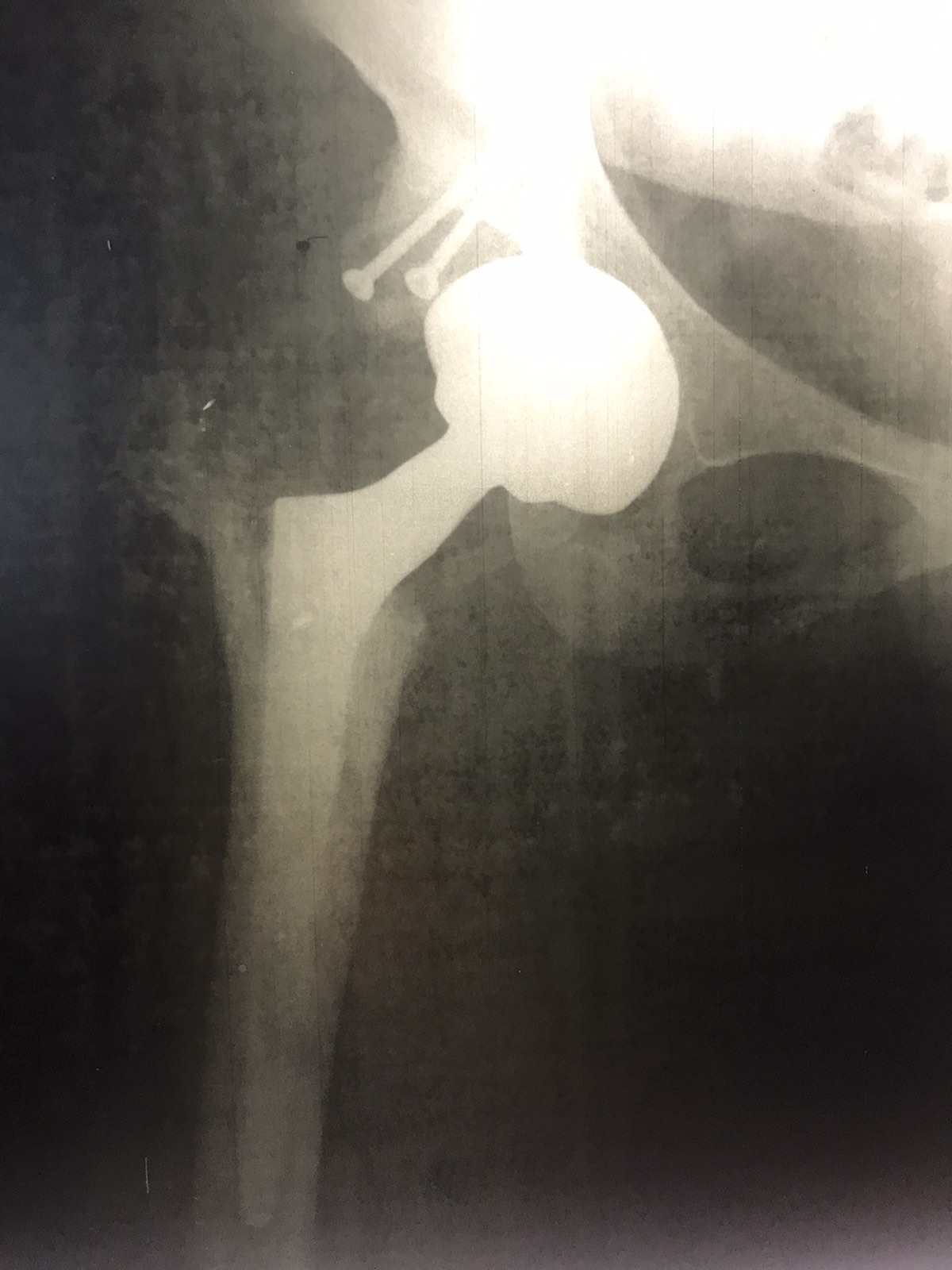
Стадии заболевания
Основой стадирования рака костей является международная система TNM. Она включает в себя определение первичного чага опухоли, локального распространения образования, а также наличия отдаленных метастазов.
Таким образом, выделяются 4 стадии опухоли костей:
- Стадия I. Злокачественное образование не выходит за пределы кости или захватывает кортикальный слой, имеет высокий или средний уровень дифференцировки. Нет поражения лимфоузлов и отдаленных метастазов.
- Стадия II. Опухоль не распространяется за пределы кости или выходит за кортикальный слой, но имеет низкую степень дифференцировки или является недифференцированной.
- Стадия III. Новообразование любой степени дифференцировки без границ в пораженной кости.
- Стадия IV. Опухоль любого размера и любой дифференцировки с метастазами.
Данная система стадирования рака является основой оценки прогноза выживаемости пациента. Также она помогает при подборе тактики лечения, вида оперативного вмешательства.
Виды заболевания
Выделяют несколько видов первичного рака, которые могут вызвать поражение костей таза. К ним относятся: остеосаркома, хондросаркома и саркома Юинга.
Остеосаркома
Остеогенная саркома является самым распространенным видом рака костей. Чаще всего, заболевание встречается у детей и молодых людей до 20 лет, однако болеют и пожилые люди в возрасте 60-70 лет. Излюбленная локализация остеосаркомы — бедренная и берцовая кость. Данная опухоль редко поражает кости таза.
Хондросаркома
Этот вид рака встречается преимущественно у людей в возрасте старше 40 лет. Хондросаркома состоит из клеток хрящевой ткани. Именно для этого вида рака наиболее распространенной локализацией являются кости таза.
Клиническая картина остеосаркомы
Заболевание проявляется прогрессивным увеличением в объеме пораженной части тела. Основные симптомы остеогенной саркомы костей таза:
- «Глубокая» нарастающая боль на протяжении нескольких недель или месяцев.

- Кожа над новообразованием может становиться гиперемированной, отечной. В этой области часто определяется выраженный венозный рисунок.
- При большом объеме поражения могут быть ограничены движения в тазобедренном суставе, в ряде случаев выявляется выпот в полости сустава.
В области роста опухоли может прощупываться болезненное плотное образование, которое спаяно с костью. Также может наблюдаться локальное повышение температуры кожи.
Как проявляется хондросаркома
Выраженность клинических проявлений хондросаркомы зависит от ее морфологического строения.
Высокодифференцированные опухоли характеризуются длительным медленным ростом (на протяжении 4-5 лет) с малой выраженностью симптомов. Такие образования могут достигать значительных размеров.
При анаплазированных хондросаркомах, которыми чаще болеют лица молодого возраста, симптоматика развивается быстрее, в среднем за 3 месяца.
Основными симптомами заболевания является боль в области роста опухоли. Боли постоянные, отличаются прогрессивным нарастанием интенсивности. Другие местные проявления (повышенный венозный рисунок, местное увеличение температуры, нарушение функции близко расположенного сустава) встречаются реже, чем при остеосаркоме и менее выражены.
Боли постоянные, отличаются прогрессивным нарастанием интенсивности. Другие местные проявления (повышенный венозный рисунок, местное увеличение температуры, нарушение функции близко расположенного сустава) встречаются реже, чем при остеосаркоме и менее выражены.
Метастазирование хондросаркомы
Для данного вида рака костей характерно гематогенное распространение. При хондросаркоме, помимо регионарных лимфоузлов, метастазы часто распространяются в легкие, ткань печени, головной мозг.
Также для хондросаркомы характерно образование сателлитных узлов. Они представляют собой небольшие опухолевые очаги, которые не связаны с основным опухолевым очагом и локализованы в реактивной зоне или прилегающей нормальной ткани.
Диагностика заболевания
На основании жалоб и осмотра пациента, специалист может заподозрить рак костей таза, но поставить точный диагноз можно с помощью следующих инструментальных методов исследования:
- Рентгенологическая диагностика.
 Выполнение снимка в двух проекциях является обязательным при подозрении на рак костей. Основными рентгенологическими симптомами злокачественного новообразования кости являются очаги деструкции пластического, литического или смешанного характера. Очаги не имеют четких границ. Нередким симптомом является периостит с игольчатым или луковичным рисунком.
Выполнение снимка в двух проекциях является обязательным при подозрении на рак костей. Основными рентгенологическими симптомами злокачественного новообразования кости являются очаги деструкции пластического, литического или смешанного характера. Очаги не имеют четких границ. Нередким симптомом является периостит с игольчатым или луковичным рисунком. - Остеосцинтиграфия. Степень выраженности злокачественного процесса в кости характеризуется интенсивностью накопления радиофармпрепарата. Данное исследование применяется как для выявления скрытых очагов внутри кости и за ее пределами, так и в целях дифференциальной диагностики с костными метастазами.
- Компьютерная томография позволяет уточнить границы опухолевого образования. С помощью КТ также можно определить характер расположения первичного очага по отношению к окружающим мягким тканям.
- Проведение гистологического исследования является обязательным для установления диагноза рака костей.
Иногда появляется необходимость проведения флебографии или ангиографии.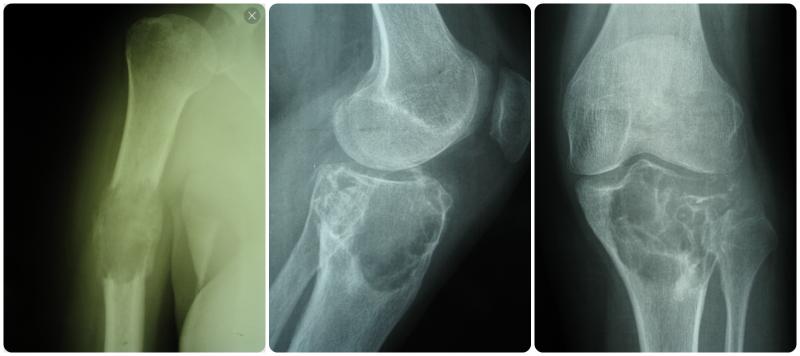 Эти исследования помогают уточнить расположение сосудов вблизи новообразования перед выполнением операции.
Эти исследования помогают уточнить расположение сосудов вблизи новообразования перед выполнением операции.
Методы терапии
Целью лечения является удаление опухоли вместе с частью здоровой кости и окружающей ткани (с учетом зональности), а также профилактика рецидивирования и метастазирования. Чаще всего используется комбинированное лечение рака с применением химиотерапии и/или лучевых методов в сочетании с оперативным вмешательством.
Хирургическое лечение
Объем операции определяется исходя из результатов гистологического исследования, размера опухоли, общего состояния пациента.
Зачастую вместе с опухолью необходимо удалять и мышечно-фасциальное влагалище (принцип футлярности).
Если граница фасции технически труднодоступна, то удаляют слой мышц, который ее окружает (принцип зональности). Эти особенности необходимо учитывать при планировании операции.
Золотым стандартом хирургического лечения являются органосохраняющие операции. Таким вмешательством при раке тазовых костей является межподвздошно-брюшная резекция.
Таким вмешательством при раке тазовых костей является межподвздошно-брюшная резекция.
Если опухоль поражает тазобедренный сустав, то одномоментно может проводиться его эндопротезирование. Использование эндопротеза позволяет в короткие сроки улучшить качество жизни пациента на фоне полного восстановления функции конечности.
Лучевая терапия
Метод лучевой терапии подбирается с учетом морфологического типа рака и его радиочувствительности. Применяется такое лечение вместе с химиотерапией, а также в процессе предоперационной подготовки.
Химиотерапия
Чаще всего используется несколько препаратов, которые взаимно потенцируют действие друг друга. При наличии в костях таза солитарного (единичного) очага и последующем оперативном вмешательстве, химиотерапия проводится локально.
Противоопухолевый препарат доставляется непосредственно в патологический очаг с помощью артериального катетера. Такой способ отличается высокой эффективностью, потому что способствует достижению повышенной концентрации препарата в опухоли.
При генерализованном процессе используется системная химиотерапия.
Осложнения
Для злокачественных новообразований костей, особенно для остеосаркомы, характерно гематогенное метастазирование. Самая частая локализация метастазов — ткань легких, головного мозга.
Также нередко даже после полноценного лечения наблюдается рецидивирование рака костей. 95% локальных рецидивов образуются в течение 2 лет после оперативного вмешательства. В связи с этим показано проведение рентгенографии каждые 3 месяца в течение первого года после удаления опухоли, раз в полгода на втором году и в последующем — раз в год.
Прогноз
Результаты проведения радикального комбинированного лечения рака костей зависят от типа опухоли. При остеосаркоме средний показатель пятилетней выживаемости — 60-70%. При хондросаркоме прогноз зависит от степени дифференцировки опухоли. Пятилетняя выживаемость при низкой злокачественности злокачественности составляет около 85%, а при недифференцированной опухоли — лишь 11%.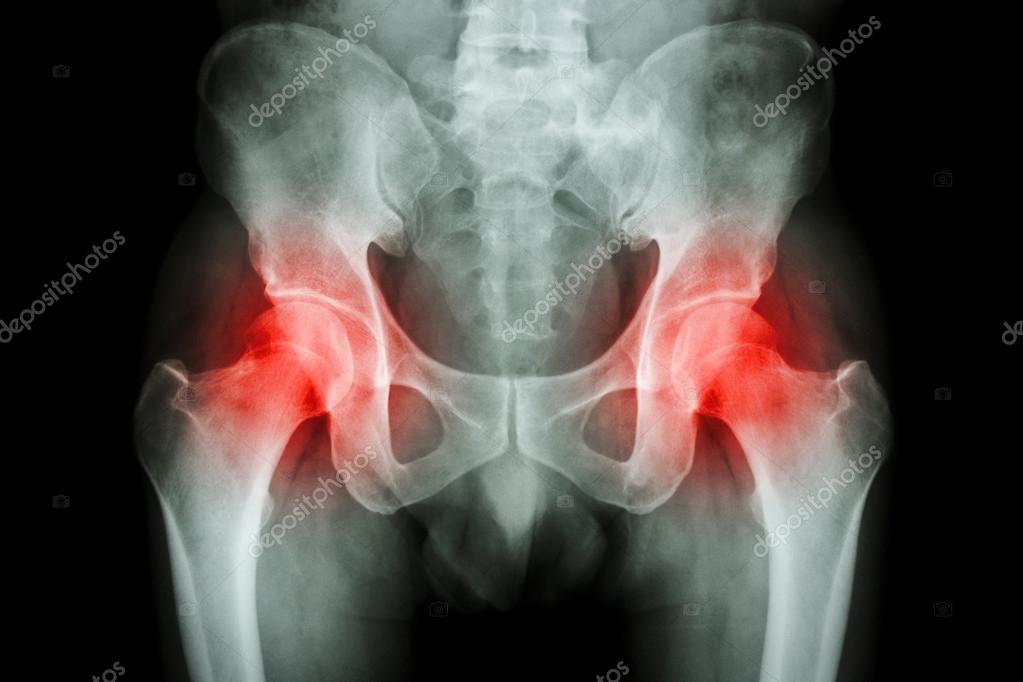
Профилактика
Первичная профилактика рака костей таза основана на избегании поступления в организм радионуклидных веществ и ионизирующего излучения при наличии доброкачественных поражений скелета. Вторичная профилактика заключается в проведении своевременной диагностики и лечения предопухолевых заболеваний костей.
Рак тазобедренного сустава: симптомы, лечение, прогноз и фото
По статистической оценке среди онкологических заболеваний на рак тазобедренного сустава (ТБС) приходится 1% случаев.
Достаточно редкая патология не имеет четких возрастных рамок, она поражает детей, взрослых мужчин и женщин. Клиническая картина болезни характеризуется слабой симптоматикой.
Во многих случаях рак диагностируется на стадии появления метастаз. Эффективность лечения и прогноз выживаемости зависит от стадии обнаружения онкологии.
Причины и механизм развития новообразования
Развитие злокачественной опухоли связано аномальной трансформацией и бесконтрольным делением клеток. При разрастании она дает метастазы в костную структуру, окружающие ткани и органы. Врачи не знают, что дает толчок к запуску патологического процесса, но выяснены причины, являющиеся провоцирующими факторами:
При разрастании она дает метастазы в костную структуру, окружающие ткани и органы. Врачи не знают, что дает толчок к запуску патологического процесса, но выяснены причины, являющиеся провоцирующими факторами:
- некачественное лечение застарелого перелома;
- генетическая предрасположенность к онкологическим заболеваниям;
- долгое пребывание в регионе с повышенным радиационным фоном;
- прохождение курса облучения и химиотерапии при лечении опухоли;
- воздействие на организм канцерогенных веществ, особую опасность представляют химические элементы фосфор и бериллий;
- хроническое воспаление костной ткани;
- частое рентгеновское облучение.
Высокий процент детской заболеваемости раком тазобедренного сустава связывают с ускоренным ростом костной ткани в юном возрасте.
Виды онкологии тазобедренного сустава
В области тазобедренного сустава диагностируют несколько видов онкологических новообразований:- Остеогенная саркома – злокачественная опухоль костной ткани, которая растет и дает метастазы быстрее других видов рака.
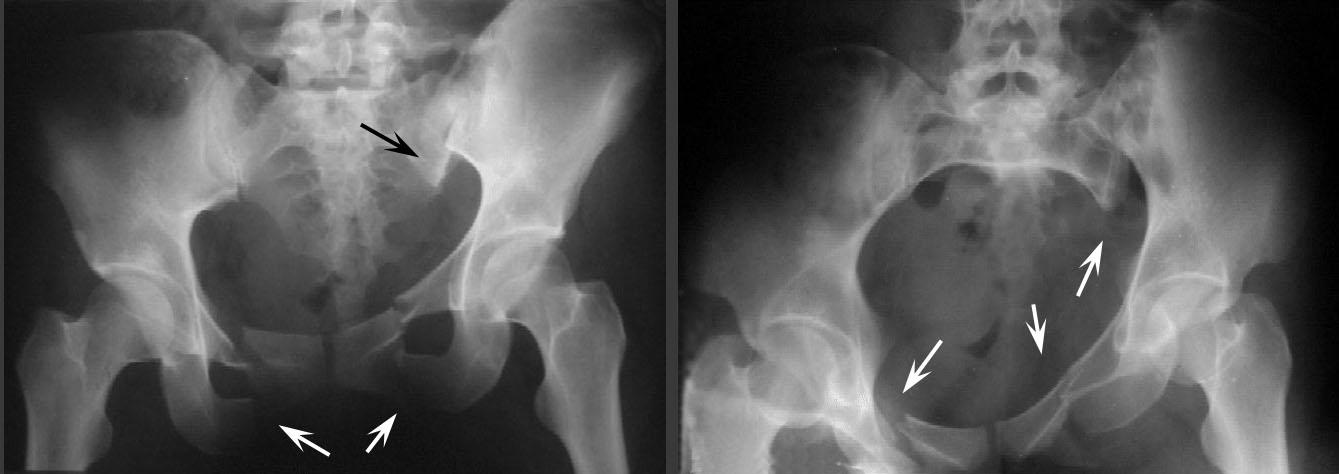 Встречается у детей (от 10 лет) и молодых людей в возрасте до 30 лет. Чаще поражает мужчин. На начальных стадиях проявляется тупой болью в сочленении. С разрастанием саркомы ТБС появляется утолщение, на коже просматривается рисунок венозной сетки. Появляется контрактура, болезненность при надавливании на сустав. В некоторых случаях патология осложняется синовиальной саркомой. Опухоль располагается на суставной оболочке или сухожилиях.
Встречается у детей (от 10 лет) и молодых людей в возрасте до 30 лет. Чаще поражает мужчин. На начальных стадиях проявляется тупой болью в сочленении. С разрастанием саркомы ТБС появляется утолщение, на коже просматривается рисунок венозной сетки. Появляется контрактура, болезненность при надавливании на сустав. В некоторых случаях патология осложняется синовиальной саркомой. Опухоль располагается на суставной оболочке или сухожилиях. - Хондросаркома – образование развивается из хрящевой ткани. Патология характерна для пожилого возраста. Хондросаркома имеет вид плотной опухоли с очагами оссификации. Сопровождается болезненными ощущениями в спине, крестце, бедре. Патология часто возникает в результате перерождения доброкачественной опухоли.
- Саркома Юинга – агрессивное злокачественное образование поражает в основном детей в возрасте 10-15 лет. Установлено, что в 40% случаев провоцирующим фактором является травма. Клинические проявления стертые, дети часто не воспринимают их должным образом.
По мере прогрессирования патологии усиливается боль, не стихает в покое и ночью. Повышается температура, наблюдается слабость и потеря аппетита. С метастазами в костный мозг выживаемость 10-30%.
Любой вид злокачественной опухоли требует незамедлительного лечения. Обнаружение рака до распространения метастаз значительно повышает шансы пациента.
Стадии и степень злокачественности патологии
Начало рака ТБС достаточно сложно определить. Болезнь не имеет характерных клинических признаков, которые могли бы подтолкнуть человека к посещению врача и обследованию. Патология делится на четыре стадии:- Первая – характеризуется одиночным новообразованием размером до 8 см. Клетки растут медленно, опухоль локализована.
- Вторая – размер увеличивается более 9 см, вместе с ростом увеличивается агрессивность.
- Третья – опухоль становится больше, может возникнуть несколько злокачественных новообразований. Разрушение стенок кости приводит к патологическому перелому.
 Рак дает метастазы в лимфатические узлы.
Рак дает метастазы в лимфатические узлы. - Четвертая – злокачественная опухоль достигает значительных размеров. Ее метастазы обнаруживаются в различных органах (кишечнике, легких, печени). Саркома становится наиболее злокачественной. Вероятность благоприятного исхода минимальная.
Первые стадии патологии принимают за проявление артрита или артроза. Скрытое развитие тяжелой болезни приводит к потере времени и возможностей в лечении пациента. Выявление онкологии на последних стадиях существенно снижает возможность выздоровления.
Клинические проявления
Первые клинические проявления рака — боль различной интенсивности (умеренной и средней). При образовании метастазов негативные ощущения нарастают, не купируются анальгетиками. Патология распространяется на соседние органы. С ростом злокачественной опухоли к симптомам и проявлениям метастазов в тазобедренном суставе добавляются:- уплотнение, отек, покраснение на коже;
- боли, усиливающиеся при движении и в ночное время;
- общая слабость, проблемы со сном;
- тошнота, боль в животе;
- повышение температуры;
- депрессия.

Патологические процессы приводят к травмам сочленения, ошибочно болевые ощущения связывают с ними. В случае потери веса, ухудшения состояния и продолжительной боли в суставе, обязательно обратитесь к врачу, пройдите клиническое обследование.
Диагностика
Для установления диагноза назначается:
- Рентгенография – лучевое исследование обозначает очаг заболевания.
- Компьютерная томография позволяет получить фото рака тазобедренных суставов, по которому врач определяет степень его распространения.
- Остеоцинтиграфия – введение радионуклеидов для поиска метастазов.
- МРТ для детального изучения структуры злокачественного образования.
Проводится забор образцов тканей и гистологическое исследование. Анализ определяет стадию рака.
Методы терапии
Основными методами лечения являются:- Химиотерапия – введение специальных препаратов до и после операции способствует подавлению клеток опухоли и мелких метастазов.

- Хирургическая операция – наиболее действенный метод. Новообразование вырезается вместе с участком здоровой кости или ткани, чтобы предотвратить рецидив. Агрессивная опухоль удаляется вместе с сочленением, сустав заменяется протезом.
- Лучевая терапия – при раке ТБС метод не дает нужной результативности. Может применяться на ранних стадиях или при частичном удалении опухоли.
После операции больной в течение 5 лет остается под наблюдением онколога. С периодичностью 2-4 месяца проходит обследование.
Профилактические меры и прогноз
В качестве профилактики появления онкологии врачи рекомендуют:
- избегать облучения и взаимодействия с канцерогенными веществами;
- соблюдать диету, принимать витамины и вести активный образ жизни;
- отказаться от курения и злоупотребления алкоголем;
- своевременно обращаться в больницу при травмах ТБС.
Пациентам с предопухолевыми заболеваниями (хондрома, фиброзная дистрофия, деформирующий остеоз) следует обратиться за хирургическим лечением. После операции проходить контрольное обследование каждый год.
После операции проходить контрольное обследование каждый год.
Перечисленные мероприятия не являются специфической профилактикой рака ТБС, но они помогут сохранить здоровье.
Выживаемость пациентов зависит от вида рака и стадии обнаружения патологии. При остеосаркоме прогноз составляет 70% положительного исхода. Низкая агрессивность злокачественного образования уменьшает вероятность рецидива.
Саркома Юинга с многочисленными метастазами характеризуется пессимистичным прогнозом – выживаемость 10%. Таким пациентам назначаются повышенные дозы химиотерапии.
Если опухоль чувствительна к назначенным препаратам, появляется шанс у 50% больных.
Виды, причины и симптомы рака кости тазобедренного сустава. Методы лечения и прогноз
Рак тазобедренного сустава является редким заболеванием. Для патологии характерны злокачественные новообразования, поражающие костную ткань.
Наиболее распространенные типы рака: лейкоз и множественная миелома, которые формируются в костном мозге.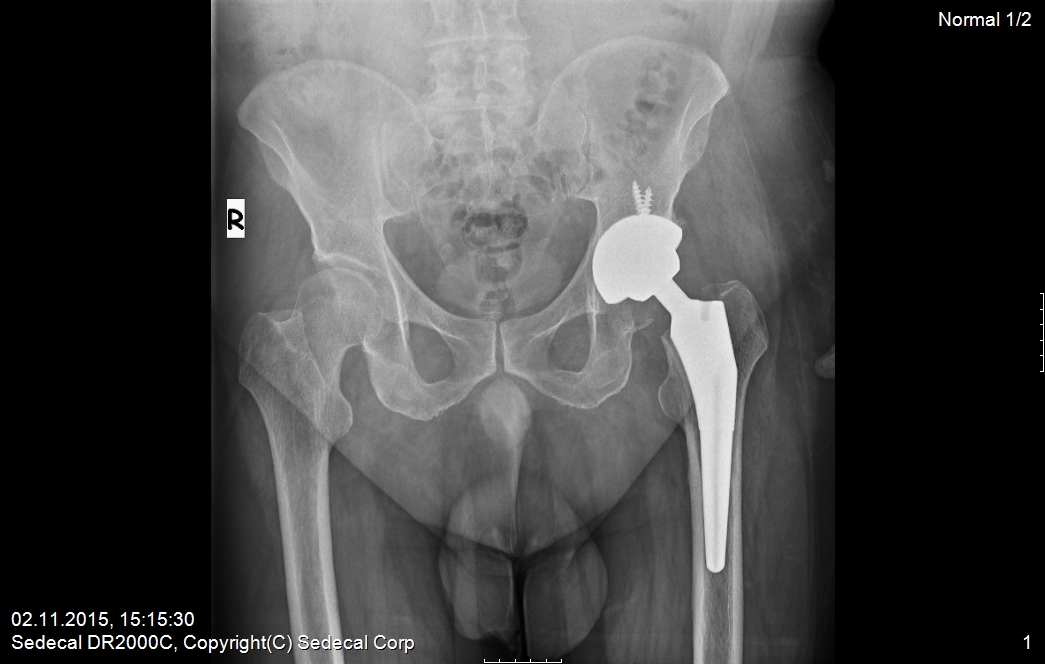
К другим злокачественным новообразованиям, которые могут развиться в области тазобедренного сустава, относятся остеосаркома, хондросаркома, саркома Юинга и саркомы мягких тканей.
- Патология может поражать близлежащие ткани и распространяться (метастазировать) на хрящи и кости в других местах тела.
- Заболевание чаще всего представляет собой метастаз, первичная форма встречается редко.
- Если диагностика и лечение отсутствуют, через кровь раковые клетки быстро переходят в соседние органы, в головной мозг и легкие, происходит их поражение.
Виды поражения бедра, костей таза
Выделяют несколько видов патологии. Лечение, симптоматика и прогноз индивидуальны, в зависимости от подвида.
Доброкачественные
Большинство костных поражений доброкачественны. Доброкачественные поражения тазобедренного сустава включают:
- Неоссифицирующая фиброма. Доброкачественное фиброгенное поражение, которое связано с дисфункциональной оссификацией.
 Одна из самых распространенных доброкачественных опухолей костей.
Одна из самых распространенных доброкачественных опухолей костей. - Однопалатная (простая) костная киста. Полости внутри кости, заполненные жидкостью – доброкачественная костная опухоль. Чаще всего поражена плечевая и бедренная кости.
- Остеохондрома. Аномальный нарост, который образуется на поверхности кости рядом с эпифизарной пластинкой.
- Гигантская клеточная опухоль. Тип доброкачественной опухоли, которая обычно возникает у пациентов в возрасте от 20 до 40 лет. Чаще всего прогрессирует вблизи коленного сустава. Формируется из соединительной ткани костного мозга.
- Энхондрома. Солитарная доброкачественная хрящевая опухоль, поражающая преимущественно кисти и стопы.
- Фиброзная дисплазия. Заболевание скелета, при котором костеобразующие клетки производят в избытке соединительную ткань. Участки здоровой кости замещаются этой тканью.
- Хондробластома.
 Редкая, доброкачественная, локально агрессивная костная опухоль, которая обычно поражает эпифизы и апофизы длинных костей.
Редкая, доброкачественная, локально агрессивная костная опухоль, которая обычно поражает эпифизы и апофизы длинных костей. - Аневризматическая костная киста. Наполненная кровью фиброзная киста, которая расширяет кость, вызывая боль, отек и переломы.
- Остеоид‐остеома. Сосудистое поражение, состоящее из клеток грубоволокнистой кости. Третье по распространенности доброкачественное новообразование костей, встречающееся преимущественно у молодых пациентов мужского пола.
Злокачественные опухоли
Злокачественные образования подразделяются на первичные и вторичные.
Первичные
Наиболее распространенные первичные опухоли суставов и костной ткани бедра:
- Остеосаркома. Агрессивное злокачественное новообразование, которое возникает из примитивных трансформированных клеток мезенхимального происхождения. Является вторым по распространенности первичным раком костей.
 В большинстве случаев поражается бедренная кость, либо большеберцовая кость у подростков и детей.
В большинстве случаев поражается бедренная кость, либо большеберцовая кость у подростков и детей. - Саркома Юинга. Опухоль, которая поражает костную или мягкую ткани. Чаще всего страдают подростки и молодые взрослые. Осложнения могут включать плевральный выпот или паралич. Причина возникновения саркомы Юинга неизвестна. Примерно в 25% случаев на момент постановки диагноза рак уже метастазировал на другие части тела.
- Хондросаркома. Собирательный термин для группы злокачественных хрящевых опухолей, на долю которых приходится ~25% всех первичных злокачественных опухолей костей.Различают низкодифференцированные опухоли с низким метастатическим потенциалом до высокодифференцированных, агрессивных опухолей, характеризующихся ранним метастазированием. Наиболее распространенные локализации заболевания находятся в области таза, бедра и плеча.
Вторичные поражения
Виды опухолей, которые метастазируют на тазобедренный сустав включают:
- рак груди;
- рак простаты;
- рак легких;
- рак почки;
- рак щитовидной железы.
В случае вторичного поражения сустава, варианты лечения и перспективы будут зависеть от типа и тяжести первичного рака.
Существует четыре стадии, которые определяют степень проявления заболевания и его симптоматику.
| I стадия | Опухоль составляет 8 см или меньше, имеет низкую степень злокачественности. Сложно определяется область боли. Боль имеет ноющий характер и усиливается в ночное время. Боль может быть кратковременной, но будет постоянно присутствовать по мере прогрессирования заболевания. |
| II стадия | Опухоль больше 8 см или есть опухоли в нескольких различных частях бедренной кости (называемые разрывными опухолями). На этой стадии наблюдается потеря веса, аппетита, чувство постоянного истощения. Кроме того, присутствует отечность в области пораженного сустава, лихорадочное состояние, заметен нарост. Кроме того, присутствует отечность в области пораженного сустава, лихорадочное состояние, заметен нарост. |
| III стадия | Стадия, на которой рак начал распространяться на более чем одну область кости. На этой стадии отмечается нарастание клинических признаков, присутствует контрактура и воспаление.По мере роста опухоли и ее распространения через бедро, тазовая кость может стать слабой и структурно нездоровой. Опухоль разрушает структуру костей, что приводит к ее патологическому перелому. Рак начинает захватывать костную ткань, давить на близлежащие нервы и органы, давать метастазы. |
| IV стадия | Этап характеризуется нестерпимыми болями, неподвижностью больного. Происходит поражение кровеносной и лимфатической систем, множественное метастазирование в жизненно важные органы. |
При наличии метастаз пациенты отмечают следующие симптомы:
- выраженная боль появилась раньше метастазов буквально на пару недель;
- рентгенологические признаки появились достаточно рано;
- возникают осложнения в виде переломов, вывихов, кровотечений в полость сустава.

Как выглядит новообразование: описание и фото
На снимке внешний вид опухоли характеризуется резко очерченными участками костной деструкции, постепенной потерей костной ткани или инфильтративным рисунком без четких границ. Визуально можно на ноге увидеть опухоль, часто вокруг нее локализуется отечность, а кожа над образованием воспаленная, гиперемированная. Далее даны фото новообразований.
- Фото раковых клеток:
Причины возникновения патологии
Причина первичного рака тазобедренного сустава неизвестна. Ей могут стать ряд факторов, которые повышают риск развития патологии. К факторам риска развития заболевания относятся:
- Некоторые виды инфекций (EBV, HPV, HBV, HCV, KSHV, HTLV 1, MCPV).
- Пораженная иммунная система из‐за ВИЧ/СПИД, прием кортикостероидов или трансплантация органов.
- Воздействие некоторых химических веществ.
- Облучение или некоторые виды химиотерапии.
- Семейный анамнез рака.
- Личный анамнез заболеваний крови.
- Редкие генетические заболевания, такие как синдром Ли‐Фраумени.
- Курение.
К какому врачу обращаться?
При проявлении вышеперечисленных симптомов необходимо обратиться к врачу‐ортопеду. После консультации врач даст направление к онкологу.
Методы диагностики
Специалист проводит диагностику следующим образом:
- Врач начнет с полного анамнеза, семейного анамнеза и физического обследования. Цель – определить проявление и развитие симптомов и их изменения с течением времени. Физический осмотр позволит оценить пораженную область.
- Затем необходимо сдать анализ крови. Щелочная фосфатаза и лактатдегидрогеназа часто повышаются при остеосаркоме и саркоме Юинга.
- После чего врач назначит визуализирующие методы диагностики – они помогут выявить аномалии в суставе, местоположение опухоли и возможную деформацию кости: компьютерная томография (КТ), магнитно‐резонансная томография (МРТ) может быть заказана для оценки мягких тканей или костей, вовлеченных раком.

- После того как была выявлена аномалия в суставе и близлежащих областях, врач назначит биопсию, чтобы определить вид рака.
Может быть назначена позитронно‐эмиссионная томография для выявления областей повышенной костной активности. Это сканирование часто можно комбинировать с компьютерной томографией для улучшения детализации.
Если рак вторичен и необходимо выявить очаги метастазирования, больному назначают остеосцинтиграфию, биопсию костного мозга, рентгенографию легких.
Лечение
Лечение патологии будет зависеть от тяжести заболевания и реакции организма на терапию.
Хирургическое
Наиболее распространенный метод лечения. Цель операции состоит в удалении опухоли и окружающего слоя нормальной кости и предотвращении рецидива.
В зависимости от размера удаляемой кости, хирург может заменить часть кости костными трансплантатами, костным цементом или искусственными суставами.
Образец, который удаляется во время операции, изучается патологоанатомом – опухоль должен окружать слой здоровых клеток.
Лучевая терапия
Лучевая терапия или радиотерапия представляет собой терапию с использованием ионизирующего излучения, как правило, для контроля или уничтожения злокачественных клеток. Ионизирующее излучение действует путем повреждения ДНК раковой ткани, что приводит к гибели клеток.
Лучевая терапия может быть использована только на первых двух стадиях, когда рак не дал метастазы. Радиотерапия также может быть использована в составе адъювантной терапии, чтобы предотвратить рецидив после операции по удалению первичной злокачественной опухоли.
Химиотерапия
Химиотерапия может проводиться с лечебной целью (которая почти всегда включает комбинации лекарственных средств) или она может быть направлена на продление жизни или уменьшение симптомов (паллиативная химиотерапия).
Применение лекарственных препаратов представляет собой системную терапию рака в том смысле, что они вводятся в кровоток и поэтому в принципе способны решать проблему в любом месте в организме. Традиционные химиотерапевтические агенты цитотоксичны посредством вмешательства в деление клеток (митоз), но раковые клетки широко различаются по своей восприимчивости к этим агентам.
Традиционные химиотерапевтические агенты цитотоксичны посредством вмешательства в деление клеток (митоз), но раковые клетки широко различаются по своей восприимчивости к этим агентам.
Из‐за воздействия на иммунные клетки (особенно лимфоциты), химиотерапевтические препараты часто находят применение при целом ряде заболеваний, возникающих в результате вредной гиперактивности иммунной системы в отношении самой себя. К ним относятся: ревматоидный артрит, системная красная волчанка, рассеянный склероз, васкулит и многие другие.
Высокоинтенсивный курс
HIFU‐терапия – неинвазивный подход, который использует точно поставленную энергию ультразвука для того, чтобы достигнуть некроза клетки опухоли без радиации или хирургической эксцизии.
Технология аналогична ультразвуковой визуализации, но для достижения терапевтического эффекта используются более низкие частоты и непрерывные волны. Акустические линзы часто используются для достижения необходимой интенсивности в целевой ткани, не повреждая окружающие ткани.
Прогноз при онкологии бедренных и тазовых костей
Перспектива ремиссии у пациентов с раком тазобедренного сустава зависит от вида патологии и степени ее распространения.
- Выживаемость при хондросаркоме среди взрослых составляет около 80%.
- Пятилетняя выживаемость при локализованной остеосаркоме составляет около 60–80%. Если метастазы распространяются за пределы кости, то прогноз таков: выживаемость составляет около 15–30%.
- Выживаемость при саркоме Юинга составляет около 70%, если заболевание обнаруживается в локализованной стадии.
Последствия, осложнения
Осложнения варьируют в зависимости от причины заболевания. Последствиями могут стать:
- Амилоидоз (редкое иммуносупрессивное расстройство, характеризующееся накоплением белка в органах и тканях, которое может вызвать серьезные осложнения).
- Анемия (низкий уровень эритроцитов).
- Гиперкальциемия (повышенное содержание кальция в крови).
- Синдром гипервязкости (сгущение крови).
- Иммунодефицит и частые инфекции.
- Почечная недостаточность.
- Метастазы.
Итоги:
- Рак тазобедренного сустава характеризуется злокачественными новообразованиями, которые поражают костную ткань.
- Метастатический рак встречается чаще, чем первичный.
- Патология поражает близлежащие ткани и распространяется (метастазирует) на хрящи и кости в других местах тела.
- Большинство костных поражений доброкачественны.
- Злокачественные образования подразделяются на первичные и вторичные.
- Выделяют четыре стадии, которые определяют степень проявления заболевания и его симптоматику.
- Перспектива ремиссии у пациентов с раком тазобедренного сустава зависит от вида патологии и степени ее распространения.
- При проявлении симптомов необходимо обратиться к врачу‐ортопеду.
Резекция костей таза с удалением опухоли и эндопротезированием
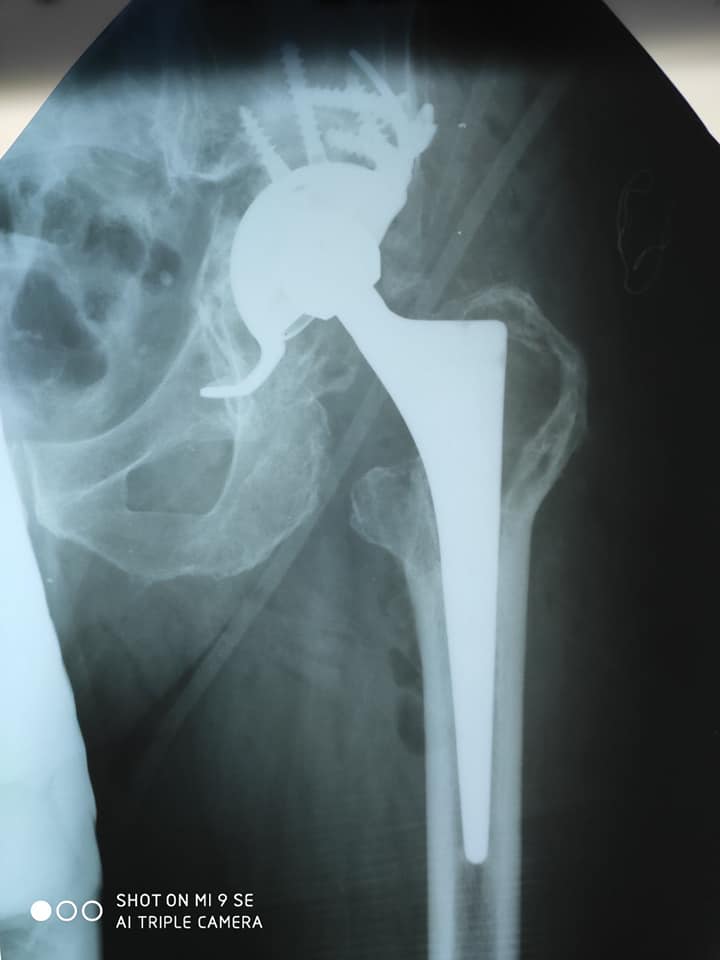
Пациентка О. 25 лет обратилась в поликлинику по месту жительства с жалобами на хромоту, боли в паховой области справа преимущественно ночью, иррадиирующие в правый коленный сустав. Во время беременности на 6- 7 месяце боли распространились на кости таза, а также возникло уплотнение в области правой половины таза. Во время родов 01.01.2014 года отмечалась слабость в правой ноге, онемение конечности. Через неделю появились боли в нижней части спины. Осмотрена гинекологом , выполнены КТ головного мозга и брюшной полости, рентген легких и таза. При обследовании выявлено образование в области правой половины таза. Выполнена биопсия: гистологическая картина может соответствовать хондросаркоме (Grade 1). Нельзя также исключить хондробластический вариант остеосаркомы, но гистологически больше данных за хрящевую опухоль.
Заключение по рентгенологическому исследованию от 10.02.2014: на рентгенограмме костей таза определяется преимущественно литическая деструкция тела и горизонтальной ветви правой лонной кости со вздутием, спикулообразным периостозом и довольно четко ограниченным, большим экстраоссальным компонентом с участками патологического остеогенеза, общими размерами 10*9см. Патологический перелом горизонтальной ветви правой лонной кости. Рентгенологическая картина может соответствовать остеосаркоме правой лонной кости, осложненной патологическим переломом. На представленных снимках таза и КТ определяется литическая деструкция костей правой половины таза.
В марте 2014 года в нашей клинике пациентка оперирована. Ей выполнена резекция костей таза с удалением опухоли и эндопротезированием. Морфологический диагноз по данным исследования операционного материала — хондробластическая остеосаркома правой лонной кости, Grade 3, с инвазией мягких тканей. В краях резекции опухолевого роста не выявлено, как и во всех удаленных лимфатических узлах.
Послеоперационный период протекал без осложнений. В октябре 2014 года пациентка уже могла передвигаться самостоятельно без опоры. В настоящее время чувствует себя удовлетворительно.
Еще более интересный случай мы наблюдали 2 года назад. С хирургической точки зрения клиническая ситуация была непростой, но уникальность наблюдения заключается в том, что после операции больная смогла выносить и родить здорового ребенка.
Пациентка Б. 40 лет в декабре 2011 года обратилась в поликлинику по месту жительства с жалобами на сильные боли в правом тазобедренном суставе, хромоту. Выполнены 4 блокады, в дальнейшем консультирована неврологом, проводилась терапия корешкового синдрома консервативными препаратами без выраженного эффекта.
С течением времени жалобы нарастали, в июне 2012 года при обследовании по данным серии рентгенограмм патологии не выявлялось, однако по данным МРТ и КТ в ноябре 2012 в теле правой подвздошной кости определялся очаг остеолитической деструкции без четких контуров, размерами до 4,5х3,2х1,7см, структура очага неоднородна.
Пациентка поступила в нашу клинику, была обследована, поставлен диагноз хондросаркома подвздошной кости с разрушением кортикального слоя и подрастанием к прилежащим мягким тканям, Grade 2. Мелкий участок роста хондросаркомы (диаметром 0,6 см) обнаружен в проксимальном отделе шейки бедренной кости.
После необходимой подготовки пациентке выполнена резекция костей таза с удалением опухоли и эндопротезированием. В послеоперационном периоде осложнений не было, пациентка довольно быстро вернулась к самостоятельной двигательной активности. Реабилитация после проведенного хирургического вмешательства была настолько полной, что в 2014 году пациентка смогла выносить и родить ребенка.
Следует отметить, что выполнение одномоментного онкологического эндопротезирования в хирургии опухолей опорно-двигательного аппарата значительно сокращает время реабилитации пациентов, увеличивает качество их жизни. До начала применения эндопротезов подобные операции проводились без замещения дефекта. Пациенты, перенесшие оперативное вмешательство, передвигались с опорой, или без опоры, но значительно прихрамывая.
«Рак кости»: что нужно знать пациенту
«Раком костей» обычно называют онкопатологию, имеющую множество видов: хондросаркома, гигантоклеточная опухоль, остеосаркома, саркома Юинга и другие. Этот рак поражает чаще всего молодых мужчин, подвержены ему дети и подростки. По статистике ВОЗ возраст пациентов, у которых чаще всего диагностируется рак кости, колеблется от 10 до 30 лет. Задача специалистов-онкологов, в первую очередь, вовремя распознать болезнь, определить тип опухоли и ее стадию, чтобы подобрать правильное лечение.
Причины развития остеосаркомы и других онкологических заболеваний костей
Причины развития рака костей, в частности, остеосаркомы, в каждом случае индивидуальны. До недавнего времени одной из причин называли частые травмы, однако все больше исследователей склоняются к мысли, что травмы могут лишь ускорить уже начавшийся процесс. Канцерогенез, то есть развитие рака, запускается под действием многих факторов, как внешних, так и внутренних. К факторам риска развития остеосаркомы относят:
-
лучевую терапию при других онкологических заболеваниях
-
протезирование
-
клеточные процессы, подавляющие активность генов-супрессоров опухолей
-
наследственные болезни, вызывающий множественные первичные опухоли даже в юном возрасте, такие как синдром Ли-Фраумени, болезнь Ротмунда-Томсона.
Также рак кости грозит пациентам с диагностированным синдромом Педжета, при котором заметен аномальный рост костной ткани у пациентов старше 50 лет. В группу риска входят люди с хроническими заболеваниями костей, также к ней относят курильщиков.
Типы опухолей костей
-
Остеосаркома – наиболее частая опухоль, поражающая кости. Этот тип рака развивается из мезенхимальных клеток, то есть из тех, которые еще не получили своей специализации, клеток-предшественников костной, хрящевой, мышечной и других тканей. Поражает эта опухоль, как правило, метафиз – часть трубчатой кости, которая твердеет по мере роста и развития организма. Поэтому остеосаркома может грозить детям и подросткам. У детей в первую очередь страдают трубчатые кости нижних конечностей, часто – в области коленного сустава, у взрослых остеосаркома поражает кости осевого скелета или челюстно-лицевые кости. В области малоберцовой, локтевой и плечевой кости, плечевом поясе остеосаркома развивается редко.
-
Хондросаркома – новообразование, которое может развиваться из хрящевой ткани. Различают доброкачественные хондромы и злокачественные хондросаркомы. Характер течения этого типа рака предугадать очень сложно: в одних случаях онкологический процесс развивается медленно, в других – стремительно, опухоль быстро дает метастазы. Нередко доброкачественные опухоли перерождаются в злокачественные. Главное в таких случаях – держать заболевание под контролем и не упустить первые признаки опасного течения.
-
Фибросаркома – относительно редкая опухоль, развивается из мягких соединительных тканей. Раковые клетки похожи на веретено, располагаются между волокнами коллагена. Часто фибросаркома развивается после лучевой терапии при других типах рака.
-
Саркома Юинга – поражает, в основном, детей и подростков. Опухоль агрессивна, может развиваться как в костной, так и в мягких тканях, быстро дает метастазы. Среди пациентов наблюдается высокая летальность в течение 1 года после установки диагноза. Более чем в 70% случаев этот тип рака развивается в длинных трубчатых костях и костях таза, она чаще чем другие поражает плоские кости. У многих пациентов с саркомой Юинга выявляются генетические мутации, которые нарушают нормальные процессы роста и дифференцировки клеток.
От точности дифференциальной диагностики рака кости, определения типа опухоли, зависит тактика лечения, объем хирургического вмешательства, во многом – прогноз для пациента.
Первичные опухоли и метастазы
Опухоли, поразившие другие системы и органы, могут давать метастазы в костную ткань – она стоит на третьем месте после печени и легких по частоте метастазов рака молочной железы и рака предстательной железы. Врачи на этапе диагностики определяют природу новообразования, исходя из этого выстраивают тактику лечения. Метастазы в кости несут в себе признаки первичного рака и требуют такого же лечения, как и опухоль, возникшая изначально в кости.
Симптомы остеосаркомы
Рак кости дает о себе знать, в первую очередь, болью. На первых этапах боль беспокоит пациента только во время движения или при прикосновении к пораженному участку. В месте роста опухоли появляется отек тканей, на коже видны мелкие сосуды. По мере роста остеосаркомы боль становится постоянной, пациенты жалуются на ноющую боль по ночам. Движение в конечности ухудшается. На возможный опухолевый процесс также указывают:
— постоянные боли в конечностях даже в покое
— повышенная утомляемость
— потеря аппетита
— снижение веса
В учреждениях общей медицинской практики довольно сложно точно диагностировать костную онкопатологию. Пациенты и доктора часто принимают ее симптомы за последствия незначительной травмы или за воспалительный процесс. Лечение без точно установленной причины болезни может нанести большой вред, например, пациенту могут назначить прогревающие физиопроцедуры. А прогревание ускоряет опухолевый процесс. Поэтому пациентам при появлении симптомов рекомендуют обратиться в специализированную клинику, где квалифицированные врачи смогут диагностировать опухоль, правильно дифференцировать ее, либо же убедятся, что в этом случае онкопатология не грозит.
Диагностика рака костей
После осмотра и сбора анамнеза врач направляет пациента, как правило, на рентгенографическое исследование. Оно позволяет выявить место поражения костной ткани. Даже если очаг оказался в нижних конечностях, пациента могут направить на рентген грудной клетки. Это необходимо, чтобы выявить возможные метастазы в легких. МРТ, ПЭТ и КТ используют для уточнения размеров очага, его место расположения, также эти методы позволяют узнать, распространилась ли опухоль за пределы кости. По результатам МРТ также оценивают состояние костного мозга, мышц, соединительной ткани вокруг пораженной области. Для более точной диагностики возможного поражения других костей и мягких тканей пациенту назначают радионуклидное сканирование – сцинтиграфию. Главный метод, позволяющий подтвердить онкологической заболевание – это биопсия и последующее гистологическое исследование материала. У пациента берут образец костной ткани, определяют наличие в нем опухолевых клеток и вид опухоли.
УЗИ-исследование позволяет выявить метастазы в мягкие ткани и определить их характер, ангиография – поражение сосудов и установить тот, который питает опухоль кровью. Молекулярно-генетическая диагностика поможет выяснить мутации в геноме опухоли, и, следовательно, определить, является ли она кандидатом на лечение препаратами таргетной терапии.
Анализ крови также дает информацию для диагностики. Помимо выявления специфичных онкомаркеров, он может показать повышенный уровень кальция – опухоль разрушает кость, высвобождая кальций. Также часто у пациентов снижается уровень гемоглобина и повышается скорость оседания эритроцитов. Кроме того, при исследовании крови обращают внимание на уровень лактатдегидрогеназы – фермента, присутствующего во всех клетках организма, но максимальное его количество в костях. При повреждении клеток костной ткани он высвобождается, соответственно, повышается его концентрация в крови.
Не редко клиническая картина оказывается нечеткая, стандартные методы диагностики не могут дать точный ответ о причинах заболевания. Опытный врач назначит дополнительные исследования и быть уверенным, что он не пропустит развитие остеосаркомы на ранних стадиях. Все диагностические исследования должны иметь строгую систему – только в этом случае можно выявить полную картину заболевания, с которым предстоит бороться врачам и пациенту. Определить методы, наиболее информативные в конкретном случае, систематизировать результаты и на их основе составить план лечения могут только высококвалифицированные специалисты.
Лечение рака костей
Основной метод лечения остеосаркомы и других типов рака кости – это хирургическое удаление пораженного участка. До недавнего времени у врачей во многих случаях не было иного выхода кроме ампутации конечностей. Сегодня развитие методов таргетной, лучевой терапии, а также новых подходов в хирургии дает возможность многим пациентам сохранить конечность, не рискуя при этом снизить свои шансы победить рак.
Если остеосаркома локализован и без метастазов, опухоль удаляют вместе с небольшими участками соседних здоровых тканей. Немаловажно убедиться, что раковые клетки удалены из организма полностью, поэтому после операции весь материал, в том числе здоровых тканей, проверяют дополнительно. При агрессивных опухолях также рекомендуют удалять участки тканей в местах биопсии – такие участки считаются «загрязненными» раковыми клетками.
Часто пациентам назначают неоадъювантную, то есть, предоперационную химиотерапию. Она позволяет сократить объем опухоли, а значит повышает шанс сохранить конечность. Однако некоторые типы опухолей костей не отвечают на такое лечение, например, саркома Юинга плохо реагирует на цитостатики — препараты, замедляющие активный рост клеток. В таких случаях неоадъювантная химиотерапия только отсрочит операцию и увеличит риск метастазов. Точная дифференцировка опухоли позволяют принимать правильные решения.
При лечении остеосаркомы лучевую терапию и химиотерапию часто назначают после операции, чтобы с их помощью уничтожить оставшиеся раковые клетки и метастазы. Однако врачи должны учитывать множество факторов, таких как вид опухоли. К примеру, хондросаркома радиорезистентна, это значит, что лучевая терапия не принесет желаемого результата. Этот вид лечения применяют только в паллиативной помощи, чтобы уменьшить боли, либо когда пациент сам отказался от хирургической операции.
Саркома Юинга радиочувствительна, но она часто поражает людей в молодом возрасте, а значит есть ограничения в ее применении – чем моложе пациент, тем выше риски для его здоровых систем и органов. Но этот тип опухоли – хороший кандидат для таргетной терапии. Уже известна специфическая мутация в клетках новообразования, которая заставляет его производить мутантный белок. А белок – основной строительный материал как для всего организма в целом, так и для раковой опухоли. Уже созданы препараты, которые действуют именно на этот мутантный белок. Однако существует немало тонкостей их применения и комбинации с другими методами лечения. Только специалист, имеющий достаточную квалификацию и опыт работы с инновационными таргетными препаратами, может подобрать действительно эффективную схему лечения в каждом конкретном случае.
Комбинация химиотерапии и лучевой терапии при лечении остеосаркомы в ряде случаев дает хороший эффект. Немаловажен качественный мониторинг лечения – он позволит вовремя внести коррективы.
Главная задача врачей в борьбе с онкопатологией кости, в том числе, остеосаркомой, – это баланс между повышением шансов на полное излечение, снижением рисков рецидивов, сохранением либо максимальным повышением качества жизни пациента в том числе в период лечения. Этого возможно добиться в Институте онкологии EMC.
Источники:
https://cyberleninka.ru/article/n/sovremennaya-himioterapiya-lokalizovannoy-formy-osteosarkomy/viewer Г.Н. Мачак/Современная химиотерапия локализованной формы остеосаркомы»//2003
https://cyberleninka.ru/article/n/klassicheskaya-osteosarkoma И.В. Булычева, Д.В. Рогожин, Н.Е. Кушлинский, Ю.Н. Соловьев, B. Franco P. Bacchini , В.Ю.Рощин, А.Н. Казакова, М.Д.Алиев / Классическая остеосаркома //2015
https://cyberleninka.ru/article/n/hondroma-i-hondrosarkoma-ploskih-kostey И.Л. Воронович, Л.А. Пашкевич /Хондрома и хондросаркома плоских костей //2011
https://cyberleninka.ru/article/n/dostizheniya-i-puti-progressa-v-lechenii-hondrosarkomy-kosti-na-rubezhe-stoletiy-30-letniy-opyt-issledovaniya Н.Н. трапезников, М.Д. Алиев, Т.К. Харатишвили, В.А. Соколовский, В.В. Тепляков, Г.Н. Мачаг, Э.Р. Мусаев, В.А. Соболевский, Н.Ф. Мистакопуло /Достижения и пути прогресса в лечении хондросаркомы кости на рубеже столетий //2001
https://cito-bone.ru/bones_FibroSa.html
https://cyberleninka.ru/article/n/sarkoma-yuinga-molekulyarnogeneticheskie-mehanizmy-patogeneza — Н.В. Самбурова, И.А. Пименов, Т.Н. Жевак, П.Ф. Литвицкий /Саркома Юинга: молекулярно-генетические механизмы патогенеза // 2019
https://www.tfoms.e-burg.ru/upload/expert_files/ESMO_2010.pdf Минимальные клинический рекомендации Европейского общества медицинской онкологии (ESMO)
Опухоли костей | Лечение злокачественных опухолей, онкологии, на системе Кибер-Нож в Москве | «ОнкоСтоп»
Опухолевое поражение костей встречается в любом возрасте, и даже у детей. Пройти эффективное лечение этого заболевания можно в центре лучевой терапии «ОнкоСтоп». Применяемая стереотаксическая лучевая терапия на роботизированной установке «КиберНож» эффективна при новообразованиях разных локализаций.
На ранних стадиях опухолевые заболевания протекают почти бессимптомно. Первичное поражение костной ткани –редкое явление. По статистике, чаще всего поражаются трубчатые кости верхних и нижних конечностей, таза, черепа, позвоночника. К таким опухолям относятся миелома, хондосаркома, хордома , гемангиоэндотелиома. Чаще всего онкологические поражения затрагивают метаэпифиз костей, которые участвуют в формировании коленного сустава.
Признаки опухоли костей
Причины заболевания и его симптомы достаточно разнообразны. Опухоли костей верхних и нижних конечностей характеризуются сильными болезненными ощущениями, усиливающимися в ночное время. Боль ноющая, неутихающая, прогрессирующая. Пациент может чувствовать ее как в области возникновения опухоли, так и в других местах. Например, при поражении кости верхней конечности боль может отдавать в лопатку. Существуют также и другие симптомы опухоли:
- истончается ткань кости, что приводит к частым переломам;
- могут образовываться наросты, шишки, выпуклости;
- ограничивается двигательная функция близлежащего сустава.
Боль в трубчатых костях и возле них чаще всего связана с защемлением нервных волокон. Опухоль бедренной кости чревата ограничением подвижности тазобедренных суставов, особенно если очаг находиться рядом с ними. Рост опухоли вызывает общую интоксикацию организма, слабость, истощение, иногда тошноту, рвоту, головокружение. При достаточно больших размерах опухоли ее можно прощупать через кожу, она будет неподвижной, без четко очерченных границ.
Диагностика
Методы диагностики включают в себя рентгенологическое исследование, компьютерную томографию и остеосцинтиграфию.
Рентгенография костей выполняется в двух проекциях. Если у пациента есть опухоль, то на снимке четко видна ее локализации. КТ также достаточно четко показывает границы новообразования, определяет ее размер и степень распространения.
В основе остеосцинтиграфии лежит визуализация процесса минерального обмена в костной ткани после введения радиоизотопа. . Чем интенсивней накапливается радиометка, тем выше вероятность того, что в этой области есть злокачественное новообразование.
Лечение опухолей костей
Ежегодно у большого числа пациентов диагностируются опухоли кости . Основным методом лечения этого заболевания , как правило, является операция и в большинстве случаев это ведет к инвалидизации больного. После хирургического лечения в ряде случаев назначается химиотерапия и локальная лучевая терапия на область операции. Иногда химиолучевую терапию назначают до операции в зависимости от клинического случая.
Стереотаксическая лучевая терапия на установке «КиберНож» является эффективной альтернативой хирургии при лечении злокачественных опухолей костной ткани. Такое лечение можно пройти в центре лучевой терапии «ОнкоСтоп».. Оно не требует анестезии и, как следствие, госпитализации и долгой реабилитации. Лечение проводится амбулаторно в несколько сеансов. Количество необходимых сеансов определяется индивидуально лечащим врачом. В «ОнкоСтоп» лечащий врач сопровождает и консультирует пациента на всех этапах лечения.
Записаться на прием, а также уточнить более подробную информацию можно по телефону: 8 (800) 5-000-983
| Стоимость лечения | |
| Опухолевые поражения костей (от 305 000) |
Точная стоимость лечения определяется только после консультации с врачом
Саркома Юинга у детей и подростков
Жизнь после саркомы Юинга
Мониторинг рецидива
Саркома Юинга может рецидивировать у бывших пациентов спустя годы после выздоровления. Но чаще всего (80%) рецидив происходит в первые 2 года после завершения лечения. Опухоль может повторно возникнуть в том же месте (местный рецидив) или в другой части тела (отдаленный рецидив).
После завершения лечения пациентам нужно будет проходить обследования на предмет рецидива в рамках последующего наблюдения. Врачи дадут конкретные рекомендации по необходимым обследованиям и объяснят, как часто нужно будет их проходить. Процедуры диагностической визуализации обычно включают в себя КТ легких, рентгенографию или МРТ области опухоли и ПЭТ или остеосцинтиграфию. Если у пациента в анамнезе была саркома Юинга в костном мозге, мониторинг рецидива может также включать в себя исследование костного мозга.
Жизнь после операции с сохранением конечности или ампутации
В целом большинство пациентов, перенесших ампутацию или операцию с сохранением конечности, чувствуют себя хорошо по прошествии времени. Они сообщают о хорошем физическом состоянии и качестве жизни. Последующее наблюдение необходимо для сохранения постоянной подвижности. Пациенты должны проходить ежегодное обследование для проверки функций опорно-двигательного аппарата. Важно убедиться в отсутствии текущих проблем. Неодинаковая длина конечностей, изменения в походке, проблемы с суставами или другие проблемы могут вызвать хроническую боль или привести к ограничению дееспособности.
Пациенты, перенесшие ампутацию, также должны проходить ежегодное обследование для поддержания функции протезированных конечностей. Пациентам с эндопротезом (костный трансплантат и/или металлический имплантат) необходимо проходить осмотр у хирурга-ортопеда не реже одного раза в год. Пациентам, перенесшим операцию с сохранением конечности, по мере взросления могут потребоваться дополнительные операции по удлинению конечности.
Состояние здоровья после перенесенного онкологического заболевания
Дети, проходившие лечение саркомы Юинга, подвержены риску развития побочных эффектов, связанных с терапией. Все бывшие пациенты должны продолжать проходить регулярные обследования и осмотры у врача-терапевта. Для поддержания общего здоровья и профилактики заболеваний рекомендуется придерживаться здорового образа жизни и режима питания.
Люди, перенесшие рак костей, склонны вести менее подвижный образ жизни. Регулярные упражнения важны для поддержания здоровья и физической формы.
Пациенты, прошедшие курс системной химиотерапии и/или лучевой терапии, должны проходить обследования на наличие острых эффектов и отдаленных последствий терапии. Возможные проблемы, связанные с лечением, могут включать в себя потерю слуха, нарушения в работе сердца и повреждение почек.
Облучение ноги может препятствовать нормальному росту кости. Это может привести к неодинаковой длине ног. В зависимости от серьезности проблемы существуют разные способы ее решения.
Согласно исследованию выживаемости при детском раке, примерно у 25% перенесших болезнь сохраняются серьезные хронические заболевания через 25 лет после постановки диагноза. Эти заболевания включают в себя вторичный рак (риск повышен вследствие воздействия излучения), хроническую сердечную недостаточность, бесплодие или проблемы во время беременности и терминальную почечную недостаточность или почечную дисфункцию.
Асептический некроз костей и суставов — (клиники Di Центр)
Стадии асептического некроза
Существует несколько стадий развития этой патологии.
На первой стадии болезни структура костной ткани изменена в незначительной степени, тазобедренный сустав сохраняет свои функции, боли отмечаются периодические.
Вторая стадия сопряжена с образованием трещин на поверхности головки тазобедренного сустава. Наблюдаются ограничения в подвижности и постоянные боли.
Третья стадия — вторичный артроз, в патологический процесс вовлечена вертлужная впадина. В значительной степени снижена подвижность сустава. Этой стадии характерны постоянные и сильные боли. Разрушение головки бедренной кости, постоянные боли, атрофия мышц бедра и ягодиц, минимальная подвижность тазобедренного сустава — признаки, свидетельствующие о четвертой, самой тяжелой стадии развития некроза.
Асептический некроз кости
Асептический некроз — тяжелое заболевание, вызванное нарушением структуры костной ткани, её питания и жировой дистрофии костного мозга. Причин омертвения участка костной ткани или всей кости множество. Развитие асептического некроза кости может возникнуть в результате нарушения циркуляции крови, травматических повреждений или тромбоза артерии.
Переломы, применение неквалифицированной лечебной манипуляции, длительное механическое воздействие, заболевания эндокринной системы, интоксикация алкоголем или большими дозами кортикостероидных средств, остеохондропатия, болезнь Кюммеля — могут стать предпосылками к разрушению костной ткани.
Некроз кости приводит к необратимым изменениям, снижается прочность костной ткани, и при минимальной нагрузке на пораженный участок возникает импрессия. При своевременном обращении к доктору процесс патологических изменений кости может прекратиться, и тогда возможно восстановление её структуры.
Асептический некроз головки бедренной кости
Головка бедренной кости относится к проблемным зонам, в которых часто возникает закупорка артерий, накопительные повреждения из-за перегрузок и бытовых травм, сложные травмы тазобедренного сустава (переломом головки бедренной кости). Различные патологические процессы могут привести к асептическому некрозу головки бедренной кости.
Это может быть: токсическое действие после приема гормонов и цитостатиков, антибиотиков, злоупотребление алкоголем, стрессы, врожденный вывих бедра (дисплазия), остеопения и остеопороз, системная красная волчанка, болезнь Бехтерева, ревматоидный артрит. Часто в списке причин оказываются переносимые простудные, воспалительные заболевания, сопровождающиеся замедлением циркуляции крови.
В большинстве случаев ортопедический прогноз неутешителен, наблюдается тяжелый деформирующий артроз тазобедренного сустава, при котором зачастую применяется эндопротезирование, артродез сустава или корригирующие остеотомии. Ранняя диагностика при помощи магнитно-резонансной томографии (МРТ) тазобедренного сустава позволяет вовремя выявить начало заболевания и порой даже консервативное лечение даёт отличные результаты, исключая хирургическое вмешательство.
Асептический некроз тазобедренного и коленного сустава
Тазобедренный сустав состоит из суставной (вертлужной) впадины и головки бедренной кости. Это самый крупный шарообразный сустав человека. Его кровоснабжение осуществляет единственная артерия, которая проходит через шейку бедренной кости.
В случае нарушения циркуляции крови кровоснабжение данной зоны нарушается, прекращается подача кислорода, питательных веществ, ухудшаются свойства костной ткани. Становятся невозможными восстановительные процессы, и возникает дегенеративное заболевание сустава (остеоартроз), сопровождающееся сильными болями.
В дальнейшем это приводит к асептическому некрозу тазобедренного сустава. В данном случае показана замена поврежденного сустава искусственным аналогом (эндопротезирование), способствующего полному восстановлению двигательной активности.
Появлению разрушений в коленном суставе предшествует травма и потеря кровоснабжения, в результате чего возникает асептический некроз мыщелков костей, образующих коленный сустав. Это приводит к утрате функций сочленения и инвалидности. Асептический некроз коленного сустава проявляется болями и уменьшением двигательной способности колена. Магнитно-резонансная томография и сканирование костей показывают ранние изменения в кости и позволяют предотвратить дальнейшую потерю костной массы.
Применение нестероидных противовоспалительных препаратов уменьшает боль и снимает воспаление. При показаниях хирургического вмешательства больным назначается пересадка кости в сочетании с декомпрессией (ослаблением давления в кости) или рассечение кости, которое необходимо при прогрессирующей стадии асептического некроза. Самым распространенным является метод эндопротезирования сустава, т. е. замена сустава на искусственный сустав.
Асептический некроз плечевой и таранной кости
Заболевание проявляется болью в области плечевого сустава, ограничением движений, в дальнейшем это приводит к атрофии. Изменения структуры плечевой кости довольно редкое явление. Если болезнь прогрессирует, то прибегают к хирургическому вмешательству — эндопротезирование, что является на сегодняшний день единственным способом восстановления утраченной функции верхней конечности.
Болезнь Муше таково название некроза таранной кости возникающего спонтанно и быстро прогрессирующего. Дегенерация голеностопного сустава приводит к деформирующему артрозу. Современные методы диагностики позволяет выявить изменения в голеностопном суставе на ранней стадии. В этот период развития патологии можно применить мозаичную остеохондропластику блока таранной кости и восстановить анатомию сустава.
Сцинтиграфия костей скелета (остеосцинтиграфия, сканирование): подготовка, противопоказания, расшифровка результата
Сцинтиграфия костей скелета (остеосцинтиграфия) – это исследование метаболизма (обмена веществ) костной ткани с помощью радиофармацевтических препаратов (РФП), которые накапливаются в костях скелета. Радиофармпрепарат вводится внутривенно и накапливается в костной ткани, затем излучение от накопившегося препарата улавливается детекторами регистрирующего прибора (гамма-камеры).
Что показывает?
С помощью сцинтиграфического обследования, в основе которого лежит лучевая диагностика, врачи выявляют различные патологии, недоступные другим диагностическим методам, в том числе на ранних стадиях развития:
- Причины необъяснимой боли в кости;
- Скрытый перелом, который не виден на рентгеновском снимке;
- Остеомиелит;
- Рак костей;
- Метастазирование в костях при раке других органов.
Если речь идет сцинтиграфии при онкологии, важно понимать, что данный метод позволяет выявлять динамику лечения, а значит, подтверждает его эффективность или свидетельствует о необходимости смены назначений.
Подготовка к сцинтиграфии костей скелета: не требуется.
В течение часа после введения РФП Вас попросят выпить 1 литра питьевой воды, так как это необходимо для улучшения накопления препарата в костях скелета и снижения лучевой нагрузки. Непосредственно перед исследованием необходимо опорожнить мочевой пузырь.
Показания к проведению сцинтиграфии костей скелета:
- Подозрение на метастатическое поражение костей скелета
- Оценка результатов химиотерапии, гормональной или лучевой терапии
- Воспалительные заболевания костей и суставов
- Определение нестабильности компонентов протезов, воспалительных изменений в костях при протезировании суставов и позвоночника
- Травматические переломы костей скелета, в том числе стресс-переломы
- Метаболические заболевания костей
Противопоказания:
беременность. Грудное вскармливание необходимо прервать на 48 часов от момента введения РФП.
Особенности проведения сцинтиграфии костей скелета:Исследование проводится через 3 часа после введения РФП. Занимает от 10 до 30 минут. Заключение выдается в день исследования.
Пациентам, приходя на исследование, необходимо с собой иметь выписки из историй болезни или амбулаторную карту, заключения (если имеются) по результатам рентгенологических исследований, КТ, МРТ, а также результаты предыдущих сцинтиграфических исследований.
Используемые радиофармацевтические препараты (РФП): диагностику заболеваний костей скелета проводят с меченными фосфатными комплексами, которые прочно связываются с кристаллами гидроксиапатита и незрелым коллагеном. В качестве метки используется 99мТс, который имеет короткий период полураспада – всего 6 ч. Гамма-кванты покидают организм и регистрируются детекторами прибора, в результате после компьютерной обработки получается изображение.
Нормальная сцинтиграмма костей скелета в передней и задней проекции:
Метастазы различных опухолей в кости
Многие опухоли метастазируют в кости. В первую очередь подозрение на метастатическое поражение скелета возникает при раке молочной и предстательной желез, раке легкого, почек и некоторых других. Особую настороженность следует проявлять при увеличении уровня онкомаркеров, например: ПСА (простатспецифический антиген), СА 15-3 и некоторых других. После консервативного лечения или хирургического удаления опухоли рекомендуется динамическое наблюдение за состоянием костной ткани. Сцинтиграфию следует проводить первые 2 раза с промежутком 6-8 месяцев, затем, при нормальном результате исследования, через 1–2 года. Уточнять необходимость проведения повторных исследований нужно у специалиста-радиолога или Вашего лечащего врача.
К достоинствам радионуклидной диагностики следует отнести возможность выявления патологии костной ткани до развития клинических и рентгенологических признаков поражения костей.
Воспалительные и травматические изменений костной ткани
Одним из показаний к проведению радионуклидных исследований костной системы (сцинтиграфии костей) являются воспалительные изменения костной ткани. Метод позволяет определить распространенность процесса, выявив очаги воспаления в костях и суставах во всем скелете, даже на ранних стадиях заболевания. На рентгенограммах при остеомиелитах, как правило, определяется меньшая распространенность процесса, чем на самом деле. Сцинтиграфия же показывает истинные размеры воспалительного очага.
Кроме того, с помощью этого метода можно выявлять переломы и оценивать, насколько хорошо происходит их заживление. Часто переломы костей являются случайной находкой, например переломы ребер у пациентов с распространенным остеопорозом. В ряде случаев удается выявить нарушение целостности костей на ранних стадиях, когда рентгенологическое исследование не позволяет этого сделать, например переломы ладьевидной кости, ребер.
Остеосцинтиграфия в ортопедии и вертебрологии
При протезировании суставов или установке металлоконструкций в позвоночник сцинтиграфия костей скелета позволяет выявить механическую нестабильность компонентов протеза (расшатывание) либо воспалительный процесс вокруг протеза или металлоконструкции. В отличие от других методов исследования (рентген, КТ, МРТ) сцинтиграфия костей скелета позволяет определить интенсивность протекания воспалительного процесса в различных участках кости.
Дополнительное проведение ОФЭКТ/КТ с возможностью посрезового анализа изображения, позволяет более точно локализовать область повреждения, что дает возможность своевременно провести необходимое лечение. Преимущества ОФЭКТ/КТ по сравнению с планарной сцинтиграфией: отсутствие суммации (посрезовый анализ накопления радиофармпрепарата), и точная локализация благодаря совмещению радионуклидного и КТ-изображений.
Как проходит восстановление после процедуры?
Обследование проводится в гамма-камере, которая радиоактивными лучами просвечивает организм человека, выявляя радиофармпрепарат в костях и суставах. Несмотря на кажущуюся сложность, процедура не дает никаких вредных последствий и сразу после диагностики пациент может вернуться к привычному образу жизни. Из рекомендаций на реабилитационный период можно выделить контроль достаточного употребления жидкости в первые сутки (чем больше – тем лучше), а также соблюдение мер качественной личной гигиены – тщательное купание, стирка всех вещей.
Где сделать сканирование скелета?
Выбирая место, где сделать сцинтиграфию, важно доверить процедуру опытным профессионалам, которые максимально корректно проведут дорогостоящее обследование и гарантируют информативность результатов. Еще одним фактором в пользу выбора ЦКБ РАН в Москве является наличие современного оборудования, которое воздействует на пациентов минимально возможной для информативного обследования дозой облучения.
Вредна ли сцинтиграфия костей скелета?
Во время обследования пациент получает минимальную дозу облучения, говоря о том, как часто можно делать сцинтиграфию, большинство специалистов сходятся во мнении – хоть каждый месяц. Абсолютным противопоказанием является беременность пациентки, если же она кормит ребенка грудью, а обследование не терпит отлагательств, после сцинтиграфии рекомендуется в течение суток сцеживать молоко, и лишь потом возвращаться к обычному кормлению.
Визуальное руководство по остеоартрозу тазобедренного сустава
Остеоартрит тазобедренного сустава возникает при разрушении хрящевой, костной и других тканей бедра. Часто этот процесс происходит постепенно, в течение многих лет. Остеоартрит может вызывать боль, воспаление и снижение диапазона движений в тазобедренном суставе.
Остеоартрит тазобедренного сустава может вызывать боль в различных областях, включая сам тазобедренный сустав, область паха, ягодицы, а также переднюю или заднюю часть бедра. Симптомы также могут включать скованность в области тазобедренного сустава.Тяжелый артрит бедра может затруднить ходьбу.
Видео об остеоартрозе тазобедренного сустава СохранитьОстеоартрит тазобедренного сустава может вызывать воспаление, боль и потерю подвижности. Смотреть: Видео об остеоартрозе тазобедренного сустава
Прочтите эту страницу или посмотрите наше видео об остеоартрозе тазобедренного сустава, чтобы узнать больше о том, как развивается и вызывает симптомы остеоартроза тазобедренного сустава.
Видео об остеоартрозе тазобедренного сустава СохранитьБедро шарнирное:
- Шарик тазобедренного сустава называется головкой бедренной кости.Это округлая верхняя часть бедра (бедренная кость).
- Гнездо тазобедренного сустава называется вертлужной впадиной. Это часть тазовой кости.
Головка бедренной кости входит в вертлужную впадину. Поверхности головки бедренной кости и вертлужной впадины покрыты гладким, скользким, гибким материалом, называемым суставным хрящом. Этот хрящ защищает костные поверхности от ударов и трения во время движения, например ходьбы, бега и прыжков.
См. Анатомию бедра
объявление
Другой прочный кусок хряща окружает внешнюю часть суставной впадины бедра.Этот хрящ, называемый верхней губой бедра, помогает углубить и стабилизировать тазобедренный сустав.
Видео об остеоартрозе тазобедренного сустава СохранитьРазрыв хряща в бедре
Отличительным признаком остеоартроза тазобедренного сустава является потеря суставного хряща. Эта потеря может быть вызвана биомеханическими факторами, связанными с формой и функцией мышц тазобедренного сустава, предыдущей травмой или повторяющимся стрессом от занятий спортом или на работе. Другие факторы включают возраст, пол, вес и генетику.Дополнительные исследования показывают, что слабое воспаление по всему телу, биохимия суставов и другие факторы также способствуют развитию остеоартрита. 1 , 2
См. Причины и факторы риска остеоартрита тазобедренного сустава
По мере износа хряща пространство между головкой бедренной кости и вертлужной впадиной уменьшается.
По мере того, как хрящ разрушается и исчезает, нижележащая кость подвергается чрезмерной фиксации и стрессу.
Видео об остеоартрозе тазобедренного сустава СохранитьКости бедра претерпевают изменения
Остеоартроз поражает кости тазобедренного сустава. Эти изменения могут быть видны на рентгеновских снимках и других медицинских изображениях.
- Костные шпоры (остеофиты) развиваются по краям головки бедренной кости и вертлужной впадины. Сами по себе костные шпоры не вызовут боли, но они могут привести к трению, которое способствует болезненному воспалению. Костные шпоры также могут препятствовать полному вращению бедренной кости в гнезде, уменьшая диапазон движений тазобедренного сустава.
- Костные поверхности бедренной кости и вертлужной впадины, расположенные непосредственно под суставным хрящом, могут измениться по составу и затвердеть. Это состояние называется склерозом субхондральной кости.
- В костях бедра могут образовываться кисты и участки аномального отека, называемые поражениями костного мозга. Эти поражения могут быть связаны с болью. 3
Тазобедренный сустав может претерпеть и другие изменения. Например, выстилка тазобедренного сустава (синовиальная оболочка) может воспалиться, что приведет к боли в бедре, отеку и жесткости.
См. Что такое синовиальный сустав?
объявление
Артрит тазобедренного сустава не всегда вызывает симптомы
Возможно, у вас остеоартрит тазобедренного сустава — особенно легкий артрит — без боли или других симптомов. 1 , 4 Даже на более поздних стадиях симптомы остеоартрита тазобедренного сустава непредсказуемы, и возможен тяжелый остеоартрит с костями и легкими симптомами или их отсутствие. Непонятно, почему существуют эти различия.
См. Симптомы остеоартрита тазобедренного сустава
Можно вылечить остеоартроз тазобедренного сустава
Лечение может включать профилактику и лечение симптомов остеоартрита тазобедренного сустава. Практикующий врач может помочь вам определить лучшие варианты лечения в зависимости от тяжести вашего артрита, общего состояния здоровья и образа жизни.
См. Лечение остеоартрита тазобедренного сустава
Подробнее:
Список литературы
- 1. Джеффрис, Массачусетс. Остеоартроз.В: Efthimiou P, ed. Абсолютный обзор ревматологии. Springer Nature Switzerland AG; 2020; глава 15. По состоянию на 15 сентября 2020 г. https://doi.org/10.1007/978-3-030-23022-7_15
- 2.Millerand M, Berenbaum F, Jacques C. Сигналы опасности и воспаление при остеоартрите. Clin Exp Rheumatol. 2019 сентябрь-октябрь; 37 Suppl 120 (5): 48-56. Epub 2019 15 октября. PMID: 31621566.
- 3.Сандхар С., Смит Т.О., Тоор К., Хоу Ф., Софат Н. Факторы риска боли и функциональных нарушений у людей с остеоартритом коленного и тазобедренного суставов: систематический обзор и метаанализ .BMJ Open. 2020 7 августа; 10 (8): e038720. PMCID: PMC7418691 DOI: 10.1136 / bmjopen-2020-038720
- 4. Мерфи, штат Нью-Джерси, Эйлс Дж. П., Хантер Д. Остеоартрит тазобедренного сустава: этиопатогенез и последствия для лечения. 2016; Успехи терапии 33, 1921-46. PMCID: PMC5083776 DOI: 10.1007 / s12325-016-0409-3
Боль и отек тазобедренного сустава
Около 1,3 миллиона американцев страдают ревматоидным артритом (РА). Этот хронический воспалительный артрит поражает в два-три раза больше женщин, чем мужчин.
Хотя РА чаще всего ассоциируется с суставами рук и запястий, он также может поражать более крупные суставы, такие как бедра, колени и плечи.
Симптомы артрита тазобедренного сустава могут возникать позже, чем симптомы РА, поражающие более мелкие суставы.
Каковы симптомы РА тазобедренного сустава?
РА тазобедренного сустава может вызывать такие симптомы, как сильная боль, скованность и отек. Боль в бедре, вызванная РА, может вызывать дискомфорт и жесткость в бедре и паху.
Другие симптомы РА включают усталость, потерю аппетита, боль, отек и скованность в других суставах.Симптомы РА могут появиться постепенно или внезапно.
Что вызывает РА?
РА — аутоиммунное заболевание — иммунная система атакует собственный организм пациента. Хотя причина РА неизвестна, эксперты считают, что следующее может иметь значение:
- Генетика
- Факторы окружающей среды
- Гормоны
Как диагностируется РА?
Чтобы поставить диагноз РА, ваш врач проведет физический осмотр, соберет историю болезни и назначит анализы, такие как анализы крови и рентген.
Другие тесты, которые могут быть полезны при диагностике РА, включают:
Как лечить РА?
Лечение РА включает модифицирующие болезнь противоревматические препараты (DMARD). Эти препараты можно использовать с нестероидными противовоспалительными препаратами (НПВП) и / или кортикостероидами в низких дозах. DMARD включают:
DMARD также включают препараты, известные как биологические модификаторы; они обычно используются с метотрексатом. Биологические агенты включают:
НПВП также могут использоваться для лечения РА тазобедренного сустава.НПВП могут быть без рецепта или без рецепта.
Важны ли упражнения для РА?
Регулярные упражнения важны для РА. Упражнения укрепляют мышцы, поддерживающие суставы.
Упражнения также помогут вам оставаться гибкими. Это важно для предотвращения болезненных падений.
Физическая терапия может помочь вам научиться двигаться без боли и травм. Трудотерапия помогает научиться более простым способам выполнения повседневных дел, таких как одевание, приготовление пищи, прием пищи или уборка.
Как насчет операции по поводу РА на бедре?
Хирургия бедра — это вариант, когда сильная боль или разрушение сустава вызывают неподвижность.
При более тяжелом течении болезни может быть рекомендована полная замена сустава. По оценкам, около 80% пациентов будут иметь хорошие результаты в течение 12-15 лет после замены тазобедренного сустава. У большинства пациентов после этой операции боли практически не ощущаются.
Перелом бедра | Сидарс-Синай
Не то, что вы ищете?Что такое перелом бедра?
Перелом бедра — перелом бедренная кость (бедренная кость) тазобедренного сустава.
Суставы — это области, в которых 2 или более кости встречаются. Тазобедренный сустав представляет собой шарнирный сустав, в котором бедренная кость встречается с тазовая кость. Шаровидная часть тазобедренного сустава — это головка бедренной кости. Розетка чашеобразная структура в тазовой кости. Это называется вертлужной впадиной. Перелом бедра серьезная травма и требует немедленной медицинской помощи.
Большинство переломов бедра случается с людьми старше 60 лет.Частота переломов бедра увеличивается с возрастом, удваиваясь с каждым годом. десятилетие после 50 лет. Представители европеоидной расы и азиаты подвержены этому заболеванию чаще, чем другие. Это в первую очередь из-за более высокой частоты остеопороза. Остеопороз (потеря кости ткань) — заболевание, ослабляющее кости.
Женщины более склонны к остеопороз, чем у мужчин; поэтому перелом бедра чаще встречается у женщин. Больше, чем У 1,5 миллиона американцев ежегодно возникают переломы из-за остеопороза.
Кость может сломаться как один, так и несколько раз. Перелом бедра классифицируется по конкретной области перелома и типу перелома (ов) в кости.
Наиболее распространенные типы переломов бедра:
- Перелом шейки бедра. шейка бедра перелом происходит на расстоянии 1-2 дюймов от тазобедренного сустава. Этот тип перелома встречается часто. среди пожилых людей и может быть связано с остеопорозом.Этот тип перелома может вызвать осложнение, потому что разрыв обычно перекрывает кровоснабжение головы бедренной кости, образующей тазобедренный сустав.
- Межвертельный перелом бедра. Межвертельный перелом бедра происходит на расстоянии 3–4 дюймов от тазобедренного сустава. Этот тип перелома обычно не прерывает кровоснабжение кости, и его легче исправить.
Большинство переломов бедра попадают в эти 2 категории в относительно равном количестве. Другой тип перелома, называемый стрессовым. перелом бедра, может быть труднее диагностировать. Это волосная трещина в бедренная кость, которая может включать не всю вашу кость. Чрезмерное использование и повторяющиеся движения могут вызвать стресс-перелом. Симптомы этой травмы могут имитировать симптомы тендинита или мышечной ткани. штамм.
Что вызывает перелом бедра?
Падение — самая частая причина при переломе шейки бедра у пожилых людей. У некоторых людей может случиться перелом бедра спонтанно. Если вы моложе, перелом бедра, как правило, вызван автомобилем. несчастный случай, падение с большой высоты или тяжелая травма.
Перелом бедра чаще встречается у пожилых людей. Это связано с тем, что кости становятся тоньше и слабее из-за потери кальция с возрастом.Обычно это происходит из-за остеопороза.
Кости, пораженные остеопорозом, с большей вероятностью сломаются при падении. Большинство переломов бедра у пожилых людей случаются в результате падения при ходьбе по ровной поверхности, часто дома.
Если вы женщина, вы теряете 30% до 50% плотности костной ткани с возрастом. Потеря кости резко ускоряется после менопауза, потому что вы производите меньше эстрогена. Эстроген способствует поддержанию костей плотность и прочность.
Кто подвержен риску перелома шейки бедра?
Вы рискуете получить перелом шейки бедра если у вас остеопороз. Пожилой возраст также подвергает вас большему риску. Другие вещи, которые могут Поднять свой риск включают:
- Чрезмерное употребление алкоголя
- Недостаток физической активности
- Малая масса тела
- Плохое питание, включая диету с низким содержанием кальция и витаминов D
- Пол
- Высокий рост
- Проблемы со зрением
- Проблемы мышления, такие как слабоумие
- Физические проблемы
- Лекарства, вызывающие потерю костной массы
- Курение сигарет
- Проживание в учреждении вспомогательного ухода объект
- Повышенный риск падений, связанных с такие состояния, как слабость, инвалидность или неустойчивая походка
Могут быть и другие риски, в зависимости от на ваше конкретное состояние здоровья.Обсудите любые проблемы с вашим лечащим врачом провайдер.
Каковы симптомы перелома бедра?
Ниже перечислены наиболее распространенные симптомы перелома бедра:
- Боль в бедре или боль, в которой вы чувствуете твое колено
- Боль в пояснице
- Неспособность стоять или ходить
- Синяки и отеки
- Нога повернута под странным углом, из-за чего нога кажется короче
Симптомы перелома шейки бедра могут похоже на другие заболевания.Всегда обращайтесь к своему врачу по поводу диагноз.
Как диагностируется перелом шейки бедра?
В дополнение к полной истории болезни и физическому осмотру диагностические процедуры при переломе бедра могут включать следующее:
- Рентген. Невидимые лучи электромагнитной энергии создают изображения внутренних тканей, костей и органов на пленке.
- МРТ. Комбинация больших магнитов, радиочастоты, а компьютер производит детальные изображения органов и структур внутри вашего тела.
- Компьютерная томография. Это визуальный тест, который использует рентгеновские лучи и компьютер, чтобы делать подробные изображения тела. КТ показывает детали костей, мышц, жира и органов. КТ-сканирование более детализировано, чем стандартные рентгеновские снимки.
Как лечится перелом бедра?
Перелом бедра обычно лечится хирургическим путем.Ваш хирург может использовать металлические приспособления для укрепления и стабилизации ваш сустав. В некоторых случаях он или она может сделать частичную или полную замену тазобедренного сустава. Тип хирургического вмешательства будет зависеть от типа перелома бедра. Ваш хирург определит лучшая процедура для вас, в зависимости от вашей ситуации. Цель лечения — обеспечить облегчение боли и позволит вам вернуться к нормальному уровню активности. Хирургия бедра обычно требует пребывания в больнице.Находясь в больнице, вы начинаете заниматься физическими упражнениями. лечебные упражнения для восстановления силы и диапазона движений в бедре. Физиотерапия продолжит лечение дома или при поступлении в реабилитационное учреждение.
Какие возможные осложнения при переломе шейки бедра?
Перелом бедра может вызвать серьезные осложнения. Сгустки крови могут образоваться в венах, обычно в ногах. Если сгусток оторвался, он может попасть в кровеносный сосуд в легком.Эта закупорка, называемая тромбоэмболией легочной артерии, может привести к летальному исходу.
Другие осложнения могут включать:
- Пневмония
- Мышечная атрофия (истощение мышечной ткани)
- Послеоперационная инфекция
- Несращение или неправильное сращение кости
- Ухудшение психического состояния после операции в пожилые пациенты
- Пролежни от лежания в одном и том же положении с минимальным движением
При некоторых переломах кровь не может правильно циркулируют к головке бедренной кости.Это приводит к потере кровоснабжения. в эту область. Это называется некрозом сосудов бедренной кости или аваскулярным некрозом. Этот может произойти осложнение, в зависимости от типа перелома и анатомии вашей крови подводят к головке бедренной кости. Это чаще встречается в шейке бедра. переломы.
Большинство людей после перелома бедра проводят в больнице от 1 до 2 недель. Период восстановления может быть продолжительным и может включать в себя госпитализацию в реабилитационное учреждение.Если раньше вы могли жить самостоятельно, вам, как правило, потребуется помощь опекунов на дому или родственников, либо вам потребуются услуги учреждения долгосрочного ухода. Переломы бедра могут привести к потере независимости, снижению качества жизни и депрессии. Особенно это актуально для пожилых людей.
Что я могу сделать, чтобы предотвратить перелом шейки бедра?
Профилактические меры включают ежедневный прием достаточного количества кальция.
Если вы женщина в период менопаузы, вам следует подумать о проведении теста на плотность костной ткани.Он измеряет содержание минералов в костях и толщину кости. Это измерение может указывать на уменьшение костной массы. Это состояние, при котором ваши кости более хрупкие и более склонны к легким переломам или переломам. Тест на плотность костной ткани используется в первую очередь для диагностики остеопороза и определения риска перелома.
Женщины производят меньше эстрогена, когда наступает менопауза. Большинство людей не знают, что у них остеопороз, пока не получат перелом.
Другой способ предотвратить тазобедренный сустав перелом — это регулярные упражнения с отягощением, такие как ходьба, бег трусцой или походы.Такие программы упражнений, как тайцзи, помогают укрепить силу и равновесие.
Другие превентивные меры могут включать:
- Прием лекарств по назначению Ваш лечащий врач, чтобы предотвратить потерю костной массы
- Соблюдение диеты, богатой витамином D и кальций, включая молоко, творог, йогурт, сардины и брокколи
- Отказ от курения
- Не употребляю слишком много алкоголя
- Убирать предметы с лестницы и полы, например электрические шнуры, для предотвращения падений
- Использование нескользящих ковриков рядом с ванна, установка поручней в ванну
- Позиционирование ночных огней от спальня с ванной
- Использование ковровых подушек или нескользящей основы для держать коврики на месте
- Не использовать неустойчивую мебель или ступеньки. лестницы на стойку
- Посещение офтальмолога ежегодно ежегодно проверять зрение и лечить потерю зрения
Основные сведения о переломе бедра
- Чаще всего переломы бедра случаются у людей старше 60 лет.
- Падение — самая частая причина Перелом шейки бедра у пожилых людей.
- Перелом бедра чаще встречается среди женщины.
- Остеопороз и пожилой возраст основные факторы риска.
- Перелом бедра обычно лечится хирургическим путем.
- Серьезные осложнения могут возникнуть в результате перелом бедра.
- Женщинам в период менопаузы следует учитывать пройти тест на плотность костной ткани.
- Помогают регулярные упражнения с отягощением для предотвращения перелома бедра.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения врача:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Знайте, как вы можете связаться с вашим провайдером, если у вас есть вопросы.
Медицинский обозреватель: Томас Н. Джозеф, доктор медицины
Медицинский обозреватель: Кенни Терли PA-C
Медицинский обозреватель: L Renee Watson MSN RN
© 2000-2021 Компания StayWell, LLC.Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете?Каковы первые признаки проблем с тазобедренным суставом?
6 ноября 2019 г.
Влияет ли плохое бедро на вашу повседневную деятельность? Проблемы с бедром могут вызывать боль и являются общей проблемой для многих людей, особенно когда мы стареем и ведем активный образ жизни.
Конкретное местоположение боли в бедре может помочь определить основную причину. Это может включать проблемы с сухожилиями, мышцами, связками и другими мягкими тканями, окружающими тазобедренный сустав, или проблемы с поясницей или позвоночником. Боль в бедре может ощущаться во внешней части бедра, паху или верхней части бедра.
Проблемы с бедром обычно связаны с возрастом. Однако без должного ухода любой может развить изношенный сустав, в том числе и бедро.
Следующие признаки являются частыми ранними симптомами проблемы с тазобедренным суставом:
1.Боль в бедре или паху
Эта боль обычно возникает между бедром и коленом. Боль в бедре может ощущаться во время упражнений, сна или при ходьбе. Это может привести к потере подвижности бедра.
Дискомфорт и болезненность во время или после тренировки часто являются самыми ранними признаками артрита тазобедренного сустава. Боль в бедре может вызвать проблемы со сном, поскольку дискомфорт влияет на ваше естественное движение в ночное время. Более того, если боль в бедре мешает вам ходить на короткие или обычные расстояния, немедленно обратитесь к специалисту для медицинского обследования и лечения.
2. Жесткость
Распространенный симптом скованности в бедре — трудности с надеванием обуви или носков. Вам также может быть трудно наклониться или поднять что-то с земли.
3. Хромая
Серьезным признаком проблемы с бедром является хромота при ходьбе. Хромота может быть острой или хронической, и ее можно лечить с помощью надлежащей медицинской помощи у ортопеда.
4. Отек и болезненность бедра
Еще один признак проблемы в бедре — припухлость и болезненность.Отек может возникать внутри или на внешней коже и мышцах. Если это становится невыносимым или не проходит через несколько дней, немедленно обратитесь к врачу.
Эти симптомы могут различаться в зависимости от причины боли. Если не лечить, боль в бедре может стать причиной инвалидности, поэтому так важно проконсультироваться с опытным врачом, специализирующимся на бедрах и других суставах.
Врачи-ортопеды в Северной Дакоте
В Центре костей и суставов Ортопедический центр передового опыта наши хирурги-ортопеды могут быстро оценить вашу боль в бедре и определить первопричину.Мы знаем самые лучшие и эффективные методы лечения и всегда будем стремиться к наименее инвазивным процедурам, чтобы облегчить вашу боль.
У нас также есть опытная команда физиотерапевтов и эрготерапевтов, которые могут помочь вам выучить несколько отличных упражнений для укрепления бедра, движения, которых следует избегать, чтобы не перегрузить бедро, и другие советы, которые помогут вам сохранить бедро и другие суставы. в пиковом состоянии.
Если у вас боли в бедре из-за артрита или любого другого заболевания, обратитесь за лечением сегодня.Позвоните нам по телефону (800) 424-2663, чтобы назначить встречу с одним из наших поставщиков медицинских услуг, или вы можете посетить нашу страницу запроса на прием прямо сейчас. Мы с нетерпением ждем возможности помочь вам избавиться от боли в бедре, чтобы вы могли вести активный образ жизни, который вам нравится.
вариантов лечения боли в бедре
Минимально инвазивные хирургические методы, включая артроскопию, произвели революцию в лечении.
Нехирургическое лечение всегда должно рассматриваться в первую очередь при лечении боли в бедре.При некоторых состояниях можно облегчить боль отдыхом, изменением поведения и физиотерапией и / или противовоспалительным режимом. Такие консервативные методы лечения помогли уменьшить боль и отек.
Как справиться с болью в бедре
Если вы почувствовали боль в бедре, обратитесь к врачу. Обследование поможет определить, что вызывает болезненность, поскольку боль в бедре может исходить не только от бедра, но и из позвоночника, таза или ноги.В ожидании приема к врачу есть некоторые модификации и упражнения, которые могут принести некоторое облегчение.
Противовоспалительные средства
Противовоспалительные средства, широко известные как нестероидные противовоспалительные препараты (обычно сокращенно NSAID или NAID), используются в основном для лечения легкой или умеренной боли, связанной с воспалением. Это воспаление может быть результатом мышечных разрывов, бурсита, тендинита, артрита, разрывов губ или синовита. Противовоспалительные средства также используются в качестве лечения первой линии в сочетании с укрепляющей программой.В послеоперационном периоде их тоже назначают.
Физиотерапия
Физиотерапия — неотъемлемый компонент многогранного командного подхода к обследованию и лечению боли в бедре. Важность физиотерапии заключается в том, чтобы помочь понять основные причины боли в бедре, а затем сотрудничать с группой врачей для разработки комплексного подхода к лечению. Реабилитация полезна во многих отношениях. Его можно использовать как неинвазивный подход к лечению, при котором хирургическое вмешательство пациенту не показано или больше не показано.
Тазобедренный сустав — очень глубокий сустав, окруженный почти 30 мышцами. Физическая терапия направлена на укрепление этих мышц, повышение гибкости, поддержание диапазона движений сустава и уменьшение связанного с ним воспаления. В случае разрыва губы физиотерапия не излечит разрыв. Однако при соответствующей тренировке мышц и изменении активности состояние может стать бессимптомным и, следовательно, не потребовать хирургического вмешательства.
Если оперативное лечение неизбежно, предоперационная программа физиотерапии предоставит возможность решить почти все основные проблемы с суставами или мышечный дисбаланс, что в конечном итоге приведет к лучшему результату.Кроме того, в случае хирургического вмешательства послеоперационная терапия имеет важное значение для ознакомления пациента с повседневной деятельностью и для обеспечения соответствующего курса восстановления. Лечебная физкультура — неотъемлемый компонент лечения боли в бедре.
Инъекции
Инъекции обычно назначают, чтобы облегчить боль пациента, а также диагностировать непосредственную причину боли.
Диагностика
Немедленное облегчение боли после инъекции в сустав обезболивающего поможет подтвердить, что сустав является источником боли.Если полное обезболивание достигается при онемении тазобедренного сустава, скорее всего, он является источником боли. В противном случае необходимо дальнейшее рассмотрение возможной причины.
Обезболивающее
- Внутрисуставные инъекции — это инъекция кортизона под контролем ультразвука, производимая непосредственно в тазобедренный сустав, что может обеспечить облегчение. Инъекции кортизона под контролем ультразвука с использованием специального ультразвукового оборудования высокого разрешения очень точны и позволяют радиологу направлять инъекции непосредственно в нужную область, обеспечивая максимальные терапевтические результаты.После инъекции обезболивание варьируется от пациента к пациенту. Некоторые могут почувствовать облегчение боли в течение двух-пяти дней. Если пациент не чувствует облегчения в течение десяти дней после инъекции, вряд ли он получит какое-либо дополнительное улучшение, и могут потребоваться дальнейшие диагностические исследования для определения других вариантов облегчения.
- Инъекции поясничной мышцы , которые выполняются под ультразвуковым контролем, часто назначаются, когда предполагается, что диагноз — симптоматическое поясничное сухожилие, выходящее за пределы тазобедренного сустава.В некоторых случаях этот диагноз поставить сложно, так как болезненное сухожилие поясничной мышцы часто приводит к сдавливанию и разрывам верхней губы. В результате обезболивание после инъекции в поясничную мышцу будет происходить только за пределами тазобедренного сустава. Если есть поражение верхней губы, которая находится внутри сустава, рекомендуется дополнительное обследование.
- Инъекция вертельной бугра инъекций назначают пациентам, у которых имеется клинический бурсит на внешней стороне бедра, и которым физиотерапия и противовоспалительный режим не принесли облегчения.
Артроскопия тазобедренного сустава
Что такое артроскопия тазобедренного сустава?
Последние достижения в разработке хирургического оборудования позволили хирургам-ортопедам лечить состояния, которые традиционно либо игнорировались, либо лечились с помощью открытых процедур. Теперь, сделав небольшой разрез, хирург может вставить в тазобедренный сустав оптическое устройство размером с карандаш, которое передает изображение на большой видеомонитор в операционной, позволяя хирургу заглянуть в сустав и исправить проблемы.
Что происходит во время артроскопии тазобедренного сустава?
Артроскопия тазобедренного сустава или «эндоскопия тазобедренного сустава» — это малоинвазивная процедура. Использование артроскопа означает, что процедура выполняется с использованием 2-3 небольших разрезов, а не более инвазивная «открытая» операция, которая потребовала бы гораздо большего разреза. Эти небольшие разрезы или «порталы» используются для введения хирургических инструментов в сустав. Иногда может потребоваться третий или четвертый разрез в зависимости от процедуры.Возможна отличная визуализация всего сустава.
Пациентов укладывают на спину (на спину) и применяют тракцию под контролем рентгеноскопии, чтобы можно было разместить инструменты. Величина силы, необходимой для отвлечения бедра, варьируется от пациента к пациенту, и прилагаются все усилия, чтобы минимизировать силу вытяжения. Эта практика снижает количество нейропраксии, развивающейся после операции.
Через второе отверстие вводятся хирургические инструменты для бритья тканей, прижигания структур или удаления кусков.Иногда отверстия могут быть просверлены в участках голой кости, где хрящ был утрачен. Этот метод, называемый «микроперелом» или «перетягивание», вызывает локальное кровотечение и способствует образованию фиброзного хряща (восстанавливающий хрящ). Во время процедуры через сустав прокачивается физиологический раствор, чтобы улучшить визуализацию и вымыть удаленные ткани. Для получения дополнительной информации см. Артроскопия бедра.
Артроскопия тазобедренного сустава
Синовэктомия
Когда воспаленная синовиальная оболочка тазобедренного сустава вызывает инвалидизирующую боль, возможно, придется удалить ее с помощью синовэктомии.Затем, вставляя тепловыделяющие радиочастотные зонды внутрь суставной капсулы, воспаленная ткань удаляется.
Лечение разрывов губ
Местоположение, хроническая форма и васкуляризация поврежденного фиброзного хряща определяют способ лечения разрывов губ с целью сохранения как можно большего количества здоровых тканей губ.
- Дебридмент нижней губы : Если качество ткани нижней губы плохое, выполняется санация нижней губы.Это делается с помощью вращающейся бритвы в суставе, которая «обрезает» пораженные ткани.
- Labral Refixation : Если качество ткани нижней губы удовлетворительное, в кость (ободок вертлужной впадины) устанавливается фиксатор. Шовный материал, прикрепленный к фиксатору, затем накладывается на ткань губы и привязывается к вертлужной впадине. Эта процедура повторной фиксации должна позволить рубцовой ткани прорасти вниз по вертлужной впадине и остаться там после растворения шва.
- Частичное высвобождение поясничной мышцы : Изнутри тазобедренного сустава сухожилие поясничной мышцы становится видимым путем создания небольшого окна в тазобедренной капсуле.Сначала начинается удлинение тугого сухожилия, затем следует разрез, чтобы освободить его, что позволяет сухожилию заполниться рубцовой тканью, что в конечном итоге приводит к его удлинению.
Процедуры при столкновении
- Ацетабулопластика (обрезка обода / декомпрессия) : Перекрытие передней поверхности, вторичное по отношению к клешневому поражению, можно лечить артроскопически. Это поражение обычно связано с уплощенной, дегенеративной или кистозной верхней губой. Поражения клещей требуют резекции кости, которую можно выполнить с помощью моторизованного бора.Резекция поражения ободка часто приводит к дестабилизации или требует отслоения верхней губы, чтобы полностью визуализировать лишнюю кость. После резекции обода нестабильная, но здоровая остаточная ткань нижней губы повторно фиксируется к ободку вертлужной впадины с помощью артроскопической фиксации швов.
- Остеохондропластика (CAM-декомпрессия) : При визуализации поражения кулачка вводится моторизованный бор и выполняется удаление поражения кулачка для воссоздания сферической головки бедренной кости.Для сохранения несущей способности шейки бедренной кости и, следовательно, снижения риска стрессового перелома рекомендуется резекция менее 30% места соединения шейки и головы. Рентгеноскопия часто используется для определения количества кости, нуждающейся в резекции.
Процедуры дисплазии тазобедренного сустава
- Остеотомия : бедренной кости хирургическим путем изменяют форму и перемещают ее положение для восстановления более нормальной анатомии. Это обеспечивает нормальное движение бедра и снижает удар.Некоторые остеотомии можно выполнять с помощью малоинвазивных процедур с небольшими разрезами. Остеотомия, которая включает разрезание кости (и обычно открытая процедура, а не артроскопическая) — это метод, при котором анатомия бедренной кости или лунки изменяется для облегчения боли и продления выживания сустава за счет снижения аномальной нагрузки на хрящ. См. Анимацию ниже, объясняющую периацетабулярную остеотомию (PAO):
- Артротомия : это процедура, при которой сустав открывается для очистки костных шпор, незакрепленных тел, опухолей или для восстановления переломов.
- Iliotibial Band (ITB) Release : высвобождение ITB выполняется у пациентов с симптоматическими (болезненными) щелчками. Это выполняется путем доступа к боковому пространству бедра. После визуализации ITB делается разрез для удлинения ткани.
- Вертельная бурсэктомия : Вертельная бурсэктомия — это простая процедура, при которой моторизованная бритва помещается в перитвертельное пространство (за пределами бедра) для обработки воспаленной бурсальной ткани.
- Gluteus Medius Repair : В большинстве случаев операция выполняется артроскопически; однако размер и / или расположение разрыва может потребовать проведения открытой процедуры.Визуализируются сухожилия, и якорь (я) помещается в большой вертел бедренной кости, а вокруг сухожилия накладывается шов. Затем сухожилие вытягивают до его нормального анатомического положения и перевязывают над костью. Процедура очень похожа на вращающую манжету плеча.
- Удаление дряблых тел / опухолей (PVNS / синовиальный хондроматоз), восстановление хондры / удаление раны, хондропластика : Выполнение хондропластики состоит из удаления рыхлых фрагментов хряща, часто связанных с артритом.Хрящ извлекается из сустава с помощью моторизованной бритвы или зажима в зависимости от размера фрагментов.
Артроскопия и анестезия тазобедренного сустава
Существует два варианта анестезии при артроскопии: общий или регионарный. Регионарное лечение является предпочтительным вариантом, поскольку оно позволяет контролировать боль сразу после операции и сводит к минимуму побочные эффекты анестезии, включая, помимо прочего, тошноту, рвоту, боль в месте введения, головную боль в позвоночнике и т. Д.Некоторые пациенты с патологией позвоночника или нарушениями свертываемости крови не могут быть кандидатами на региональную блокаду. В этом случае рекомендуется общий наркоз.
Мы являемся ведущим в мире отделением регионарной анестезии для ортопедии.
В большинстве случаев артроскопии тазобедренного сустава при регионарной анестезии используется спинальная блокада, а не эпидуральная анестезия. Спинальная блокада и эпидуральная анестезия различаются как способом введения лекарства в позвоночник, так и продолжительностью его действия.В длительных случаях, когда анестезиолог должен постоянно вводить пациенту дозы, рекомендуется эпидуральная анестезия. В случаях, когда продолжительность процедуры не должна превышать трех часов, обычно бывает достаточно спинальной блокады. Анестезиолог разговаривает с каждым пациентом перед процедурой, чтобы убедиться, что пациент надлежащим образом проинформирован. Чтобы узнать больше, прочтите Часто задаваемые вопросы по анестезиологии.
Послеоперационное оборудование
- Костыли : Время работы с костылями варьируется, но обычно составляет от 2 до 4 недель.Для восстановления средней ягодичной мышцы требуется 6 недель на костылях, как и для процедуры микроперелома. Узнайте больше о реабилитации бедра.
- Аппарат непрерывного пассивного движения (CPM) : Аппарат CPM — это метод послеоперационного лечения, предназначенный для помощи в восстановлении после хирургической операции на суставах. У большинства выздоравливающих пациентов попытки самостоятельного движения сустава вызывают боль, и поэтому пациент избегает движения сустава, что может привести к жесткости тканей вокруг сустава и образованию рубцовой ткани.В конечном итоге это может ограничить диапазон движений пациента и потребовать физиотерапии для восстановления утраченного движения. Аппарат CPM перемещает сустав без задействования мышц пациента. Машина CPM обычно используется 4 часа в день в течение 4 недель. Аппарат можно заказать через Службу сохранения тазобедренного сустава и доставить в больницу в день операции.
- Ортез : Ортез носят в течение 2 недель после операции, чтобы предотвратить чрезмерное сгибание и разгибание бедра, и надевают его только во время нагрузок на костылях.Из-за конфигурации корсета его необходимо носить поверх одежды. Ортез, приобретенный по страховке, можно заказать в Службе сохранения тазобедренного сустава и доставить в больницу в день операции.
- Льдогенератор : Льдогенератор — это арендованная система охлаждения льда, которая заказывается Службой сохранения тазобедренного сустава и доставляется в больницу в день операции. Применять 4-6 раз в день по 20-30 минут за один раз.
Служба сохранения бедер
Симптомы и лечение бурсита (бедра, локоть, запястье)
Что такое бурсит?
Бурсит возникает, когда бурса или небольшой наполненный жидкостью мешок, который действует как подушка для уменьшения трения во многих суставах, воспаляется из-за чрезмерного использования сустава.Бурсит чаще всего встречается в плече, локте, бедре и колене, но также может возникать в запястье, лодыжке, верхней части спины, большом пальце ноги и других суставах, которые совершают частые повторяющиеся движения.
Baptist Health известен передовыми, превосходными услугами по уходу за пациентами с ортопедическими заболеваниями, а также диагностикой, лечением и лечением бурсита. Вы по достоинству оцените своевременные встречи и профессиональную дружелюбную атмосферу, в которой мы найдем время, чтобы выслушать ваши опасения. В Baptist Health у вас есть доступ к самой обширной, многопрофильной команде специалистов в регионе и к инновационным методам лечения, в том числе к многим, доступным только в рамках специализированных клинических испытаний.Мы делаем все возможное, чтобы продемонстрировать максимальную заботу о тех, кто доверяет нам свое здоровье.
Признаки и симптомы
Наиболее частыми симптомами бурсита являются боль и припухлость в пораженном суставе. Боль может быть сначала острой и интенсивной, а затем переходить в тупую глубокую боль, которая распространяется на большую площадь. Боль может быть более интенсивной после многократного воздействия на сустав или давления на сустав, а также при первом использовании сустава после периодов отдыха. Видимый отек чаще встречается в суставах, у которых бурса расположена ближе к поверхности, например к локтю или коленной чашечке.Симптомы бурсита могут включать:
- Ограниченный диапазон движения
- Скованность и боль при движении пораженного сустава
- Боль в суставах и болезненность при ощупывании вокруг сустава
- Боль в состоянии покоя
- Боль может распространяться на близлежащие области
- Отек, тепло или покраснение над суставом и жар
Диагностика
При подозрении на бурсит медицинский осмотр и вопросы о симптомах обычно подтверждают диагноз.Передовые диагностические процедуры и технологии могут использоваться для диагностики, определения лечения и наблюдения за бурситом. Общие диагностические процедуры могут включать:
Совместная аспирация и анализ: во время этого теста жидкость удаляется из сустава и анализируется на наличие веществ, которые могут указывать на инфекцию, кровотечение в сустав, подагру и другие типы артрита, псевдоподагра или воспаления.
Магнитно-резонансная томография (МРТ): Большой магнит, радиоволны и компьютер используются для получения изображений пораженного сустава.
Ультразвук: Ультразвуковое устройство может показать, есть ли отек или разрывы в мягких тканях, таких как сухожилия, или проблемы с суставами и связками.
Рентген: Этот стандартный визуализирующий тест костей или суставов не может использоваться для диагностики бурсита, но может использоваться для быстрого исключения других состояний, вызывающих боль или отек суставов.
Причины
К предотвратимым причинам бурсита могут относиться:
- Чрезмерная нагрузка на пораженный сустав, особенно повторяющиеся движения
- Продолжительное напряжение или давление на пораженный сустав
- Травма пораженного сустава
- Инфекция
Факторы риска
Факторы риска, которые могут способствовать развитию бурсита, включают:
Ревматоидный артрит, подагра или псевдоподагра: Эти воспалительные заболевания, которые заставляют вашу иммунную систему атаковать суставы, могут увеличить риск бурсита.
Предыдущая операция: Операция или протезирование суставов имплантатами могут вызвать раздражение, которое приводит к бурситу.
Костные шпоры или отложения кальция: Костные шпоры или отложения кальция возле бурсы могут вызвать раздражение, которое приводит к бурситу.
Другие состояния: Различные состояния могут повысить риск бурсита в определенных областях. Например, одна нога значительно короче другой может вызвать бурсит бедра, а некоторые заболевания позвоночника могут вызвать бурсит бедра или спины.
Профилактика
Хотя некоторые факторы невозможно контролировать, предотвратить бурсит можно следующими способами:
Увеличивайте физическую нагрузку постепенно: Когда вы впервые начинаете новую программу упражнений, начинайте медленно и ограничьте увеличение скорости, расстояния, продолжительности или количества активности до 10 процентов в неделю.
Разминка и разминка: Правильные упражнения на растяжку, разминку и разминку снижают риск стрессовых переломов.
Делайте регулярные перерывы: Если вы занимаетесь деятельностью, связанной с повторяющимися движениями, которые могут вызывать стресс для суставов, обязательно делайте регулярные перерывы.
Подушечки, подушки и опоры: Использование подушечек и подушек для частого вставания на колени или сидя, вкладышей для обуви, спортивной ленты, а также приспособлений и компрессионных приспособлений на заказ может помочь предотвратить различные типы бурситов.
Прогноз
Прогноз для людей с бурситом зависит от тяжести и причины бурсита. Во многих случаях бурсит можно лечить с помощью отдыха и лекарств, отпускаемых без рецепта. В более тяжелых случаях может потребоваться инъекция или дренаж жидкости.
Лечение и восстановление
Лечение зависит от локализации, степени тяжести и причины бурсита. Основные методы лечения бурсита:
терапий
- Отдых: Прекращение деятельности, вызвавшей бурсит, и уменьшение нагрузки на сустав уменьшит воспаление.
- Лед и тепло: Прикладывание льда через определенные промежутки времени несколько раз в день поможет уменьшить отек, а тепло может расслабить сустав и уменьшить боль во время использования.
- Физиотерапия: Физическая терапия может включать упражнения, предназначенные для растяжения и укрепления окружающих мышц, лечение льдом, нагреванием и ультразвуком для уменьшения боли и отека и расслабления сустава.
Лекарства
- Противовоспалительное средство: Аспирин или ибупрофен могут уменьшить воспаление и облегчить боль.
- Инъекции: Стероидная инъекция, которая может также включать слабый анестетик, быстро уменьшает воспаление и снимает боль (используется только в том случае, если нет подозрения на инфекцию).
- Антибиотики: Бурсит, вызванный инфекциями, лечат антибиотиками.
Удаление жидкости
Излишки жидкости можно удалить из бурсы с помощью иглы, что уменьшит воспаление.
Осложнения
Осложнения бурсита могут включать:
Хроническая боль: При отсутствии лечения бурсит может привести к необратимому утолщению или увеличению бурсы, что может вызвать хроническое воспаление и боль.
Атрофия мышц: Длительное сокращение использования сустава может привести к снижению физической активности и потере окружающих мышц.
8 признаков того, что вам нужна операция по замене тазобедренного сустава
Больной бедро может сделать ваши любимые занятия неудобными или даже невозможными. Если вы боретесь с болью в бедре или скованностью, которая мешает вам выполнять свои обычные повседневные дела, вы можете обнаружить, что операция по замене тазобедренного сустава может оказать глубокое влияние на вашу жизнь — облегчить болезненные симптомы и повысить вашу подвижность и способность функционировать. Однако для некоторых вполне достаточно консервативного лечения.
Как узнать, нужна ли вам замена бедра?
Как узнать, что подходит именно вам? Давайте рассмотрим восемь признаков, которые помогут вам решить, нужна ли вам операция по замене тазобедренного сустава.
1. У вас хроническая и сильная боль
Повреждение тазобедренного сустава может вызвать хроническую и значительную боль не только в бедре, но и в любом месте между бедром и коленом. Если вы испытываете что-либо из следующего, вам следует немедленно поговорить со специалистом-ортопедом:
- Вы регулярно принимаете обезболивающие, чтобы избавиться от боли
- Ваша боль не дает вам уснуть по ночам, несмотря на прием обезболивающих
- Из-за вашей боли вам трудно ходить или наклоняться.
- Ваша боль не проходит днем и ночью
- Консервативное лечение не помогло избавиться от боли
- Вы компенсируете боль хромотой
- Вы полагаетесь на вспомогательное средство для ходьбы, чтобы облегчить боль в бедре
Сильная боль — одна из основных причин, по которой пациенты обращаются за заменой тазобедренного сустава, но это не единственный симптом, который может указывать на необходимость операции по замене тазобедренного сустава.
2. Ваша инвалидность тазобедренного сустава затрудняет выполнение рутинных задач
Самый важный фактор, который следует учитывать при принятии решения о замене тазобедренного сустава, — это то, насколько травмированное бедро влияет на вашу жизнь. Даже если вы можете справиться с болью, значительная инвалидность тазобедренного сустава может сделать даже самые рутинные задачи трудными или невозможными, например:
- Как надеть обувь или носки
- Ходьба на обычные дистанции
- Стоять на одной ноге даже с поддержкой равновесия
3.Скованность бедра ограничивает ваш нормальный диапазон движений в суставе
Скованность — еще один признак того, что ваше бедро может быть серьезно повреждено и нуждается в операции по замене тазобедренного сустава. Если вы обнаружите, что у вас скованность суставов, которая затрудняет ходьбу или сгибание тазобедренного сустава, или если вы не можете поднять ногу, как можно скорее поговорите со специалистом-ортопедом.
4. Консервативные методы лечения недостаточно снимают боль в бедре
Многие люди с заболеваниями тазобедренного сустава, такими как артрит, не нуждаются в немедленной операции по замене тазобедренного сустава.Ваш врач, вероятно, сначала попробует консервативные варианты лечения, в том числе:
- Физиотерапия: Укрепляет и стабилизирует мышцы, окружающие тазобедренный сустав, а также может сохранять диапазон движений бедра
- Инъекции стероидов: Уменьшает отек и блокирует болевые ощущения
- Противовоспалительные препараты: Снимает воспаление в тазобедренном суставе, что может облегчить боль
Эти процедуры не излечивают заболевания тазобедренного сустава.Однако они могут улучшить функцию и сделать боль в бедре более терпимой. К сожалению, может наступить момент, когда эти консервативные меры станут менее эффективными и не принесут облегчения. Когда это произойдет, ваш врач может предложить операцию по замене тазобедренного сустава.
5. Тесты выявляют выраженный артрит или значительные повреждения суставов
Ваше бедро — шарнирно-шарнирное соединение. Хрящ и синовиальная жидкость уменьшают трение, вызванное совместным движением впадины в тазовой кости и шара головки бедренной кости.Существенное повреждение суставов, вызванное артритом или другими заболеваниями суставов, может вызвать воспаление, вызывающее износ хряща. Без хряща нет подушки между костями, которые трутся друг о друга, и они начинают изнашиваться. В запущенных случаях повреждения суставов может потребоваться операция.
6. Боль в суставах утомляет вас эмоционально и морально
Физические последствия боли в тазобедренном суставе очевидны, поскольку она влияет на вашу способность двигаться и выполнять действия. Однако хроническая боль в суставах также может сказываться на эмоциональном и психическом благополучии пациента.Даже если вы можете терпеть свой уровень боли в бедре, после того, как вы справитесь с этим симптомом в течение месяцев или даже лет, у вас могут появиться признаки психического расстройства. Фактически, хроническая боль связана как с депрессией, так и с тревогой.
7. Вы заметили побочные эффекты от обезболивающих.
НПВП и другие обезболивающие, которые прописывает врач, относительно безопасны при кратковременном применении. Однако при длительном применении могут развиться побочные эффекты, в том числе:
- Раздражение желудка
- Язвы
- Повышенный риск инсульта, тромбов и сердечного приступа
- И более
8.Менее сложные хирургические процедуры вряд ли помогут
Несколько других хирургических процедур предлагают альтернативу операции по замене тазобедренного сустава. Однако многие из них редко выполняются сейчас, когда протезирование тазобедренного сустава пользуется большим успехом у большинства пациентов.
Узнайте, являетесь ли вы кандидатом на замену тазобедренного сустава, в OrthoBethesda
Если вы страдаете сильной болью в бедре или инвалидностью, вам может быть назначена операция по замене тазобедренного сустава. Чтобы узнать, подходит ли вам этот вариант лечения, свяжитесь с командой OrthoBethesda.Наши высококвалифицированные специалисты-ортопеды с сочувствием обслуживают жителей города Бетесда, Мэриленд и его окрестностей, и могут помочь вам выбрать лучший вариант лечения боли в бедре. Позвоните нам сегодня по телефону (301) 530-1010.
.
