Как лечат рак?
автор: Dr. med. Gesche Tallen, erstellt 2003/12/11, редактор: Natalie Kharina-Welke, Разрешение к печати: Prof. Dr. med. Dr. h. c. Günter Henze, Последнее изменение: 2012/08/23
Раковые клетки способны «обманывать» собственную защитную систему организма (иммунная система) по причинам, которые для нас пока большей частью непонятны. Это значит, что человек, заболевший раком, самостоятельно не в состоянии справиться со смертельной болезнью и теми болями/жалобами, которые эта болезнь несёт с собой. Ему необходимо целенаправленное лечение.
Для того, чтобы лечение рака у детей и подростков было успешным, оно должно выполняться профессионалами, проводиться с учётом возраста больного ребёнка, оно должно быть интенсивным и эффективным, и одновременно по-возможности максимально щадящим.
Рак у детей и юношества является болезнью, которая поражает весь организм. Поэтому недостаточно лечить только первичную опухоль [первичная опухоль], если у ребёнка нашли, например, злокачественную солидную опухоль [солидная опухоль].
Поэтому обычно лечение является комбинированным и состоит из химиотерапии [химиотерапия], операции [операция] и лучевой терапии [лучевая терапия]. Иногда дополнительно назначается высокодозная химиотерапия и сразу за ней трансплантация стволовых клеток. Детей лечат по стандартизированным схемам/протоколам, в Германии это, как правило, исследования оптимизации терапии. На практике такое лечение требует слаженной совместной работы медицинского коллектива из специалистов различных областей: детских онкологов [детский онколог], радиологов, хирургов, патологов, детских психологов, среднего медицинского персонала и многих других сотрудников больницы.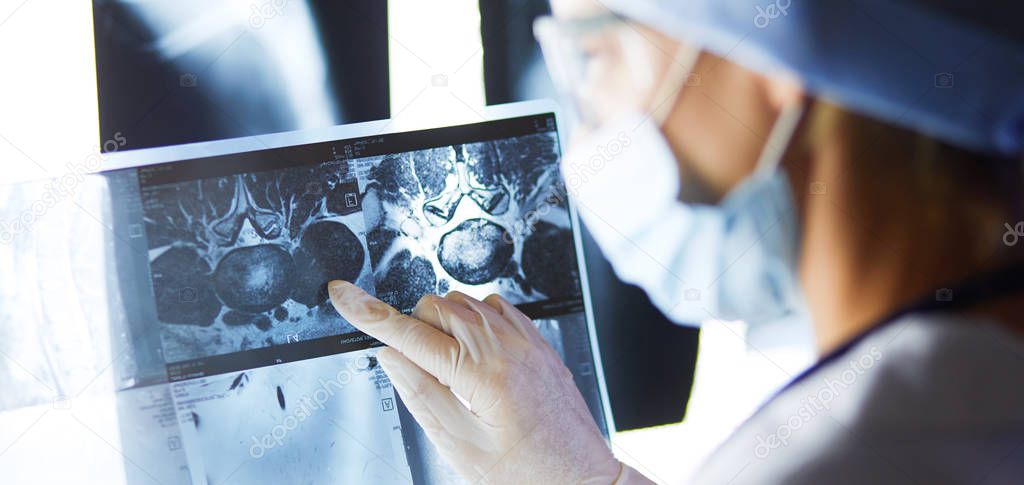
Лечение опухолей
ГУ «Республиканский научно-практический центр онкологии и медицинской радиологии имени Н.Н. Александрова» представляет собой единый научно-лечебно-учебный комплекс. В его состав входят 4 научных отдела и 10 научных лабораторий, 20 стационарных и 11 диагностических отделений. На базе Центра функционирует кафедра онкологии БелМАПО. Число сотрудников – 2034, врачей – 444, из них 189 высшей категории и 117 первой, 24 доктора и 74 кандидата медицинских и биологических наук, 11 профессоров и член-корреспондент Национальной академии наук Беларуси.
В клинике Центра (830 коек) обследуются и получают лечение более 19 000 онкологических пациентов в год.
Методы лечения онкологических заболеваний
Специалисты Центра владеют всеми наиболее эффективными и применяемыми в мировой практике методами хирургического, лучевого, химиотерапевтического, комбинированного и комплексного лечения всех форм и локализаций злокачественных опухолей.
Хирургические методы лечения
В 20-ти прекрасно оборудованных операционных выполняется более 12 тыс. сложных операций в год при опухолях головы и шеи, молочной железы, легкого, пищевода, желудка, толстой и прямой кишки, мочеполовых органов, костей и мягких тканей. Широко применяются видеоассистированные, пластические, реконструктивные, органосохраняющие и симультанные операции. Сложные оперативные вмешательства выполняются при эффективном обезболивании.
Лучевая терапия
Четыре современных линейных ускорителя позволяют проводить лучевую терапию с модуляцией интенсивности дозы, стереотаксическую (радиохирургия), 3- и 4-мерную конформную лучевую терапию. При лучевой терапии используются также гамма-терапевтический аппарат и 2 комплекса для контактной лучевой терапии (брахитерапии).
Химиотерапия, гормонотерапия, таргетная терапия
Применяются все принятые в мировой практике схемы и программы химиотерапевтического и гормонального лечения опухолей, в том числе таргетная терапия.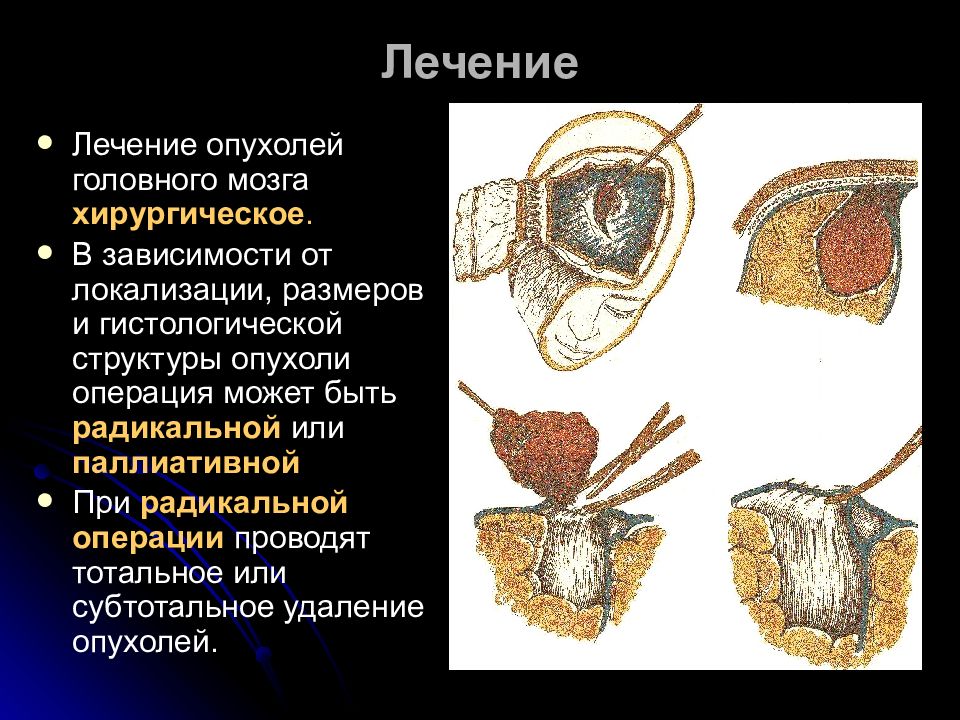
Дополнительные методы лечения
При необходимости лечение дополняется радиочастотной абляцией опухолей и применением модифицирующих воздействий (гипертермия, фотодинамическая терапия). Центр имеет необходимые для работы государственные лицензии и сертификаты.
Лечение иностранных граждан
В РНПЦ ОМР им Н.Н. Александрова оказываются различные медицинские услуги при обследовании и лечении пациентов из стран ближнего и дальнего зарубежья. Ежегодно в Центре проходят обследование и необходимое лечение более 2000 онкологических пациентов из зарубежных стран (Российской Федерации, Украины, Азербайджана, Грузии, Казахстана, Узбекистана, Армении, Литвы, Республики Молдовы, Таджикистана, Латвии, Эстонии, Болгарии, Венгрии, Ливии, США, Великобритании, Венесуэлы, Ирака). Услугами Центра по клиническим испытаниям лекарственных препаратов, оборудования, инструментария (по направлению Центра экспертиз и испытаний в здравоохранении) пользуются многие фирмы и учреждения Российской Федерации, Литвы, США, Нидерландов, Китая, Великобритании, Кипра, Польши, Чехии, Израиля, Швейцарии, Германии, Болгарии.
Методы лечения рака – статьи о здоровье
Оглавление
Рак (злокачественное новообразование) – это группа заболеваний, каждое из которых способно поразить любые органы в организме человека за счет патологического образования и разрастания аномальных клеток. Процесс распространения таких тканей по органам называется метастазированием.
По данным ВОЗ, в 2015 г. от данной группы болезней в мире погибло 8,8 млн человек. Но современная медицина стремительно развивается, и с каждым годом появляется все больше способов лечения рака, а также купирования его развития. Часто применяется несколько методов. Наибольший эффект имеет терапия такого заболевания, если оно обнаружено на ранней стадии. Цена лечения рака обычно варьируется в зависимости от выбранного метода, но существуют программы, доступные по полису ОМС.
Хирургическое лечение рака
Хирургическое лечение онкологии бывает нескольких типов, применение которых зависит от размера новообразования и степени поражения органов болезнью:
- Фотодинамическое – в таком случае применяется специальное вещество, которое вводится в пораженную ткань; затем участок тела облучается светом, в результате чего происходит разрушение клеток опухоли
- Лазерное – для удаления новообразования используется лазер
- Криохирургическое – злокачественные клетки разрушаются при помощи низкой температуры
- Собственно хирургическое
- Лапароскопическое – с минимальными разрезами, подходит для опухолей малых размеров
- Полостное
При хирургическом способе лечения удаляется часть опухоли, метастазы или новообразование целиком. При большой области поражения может быть удален весь орган, который впоследствии возможно заменить протезом или имплантатом.
При большой области поражения может быть удален весь орган, который впоследствии возможно заменить протезом или имплантатом.
Химиотерапия
Лечение онкологических заболеваний при помощи химиотерапии подается в организм пациента различными средствами: при помощи таблеток, инъекций, капсул и др. При таком способе клетки опухоли разрушаются химическими веществами.
Метод применяется в следующих целях:
- Для повышения эффективности других способов терапии
- Для уменьшения размера опухоли перед лучевым или хирургическим вмешательством
- Для устранения сохранившихся злокачественных фрагментов, оставшихся после применения иного типа лечения
- Для облегчения болевого синдрома
- Для предотвращения повторного развития опухоли
Лучевая терапия
Данный метод лечения может применяться до, во время и после операции. В первом случае он служит для уменьшения размеров опухоли, во втором – чтобы избежать облучения кожи, в третьем – для устранения оставшихся клеток рака. Также лучевую терапию применяют для облегчения болевого синдрома.
Также лучевую терапию применяют для облегчения болевого синдрома.
Существует два способа применения такого лечения:
- Внешний – в этом случае излучающий аппарат расположен снаружи тела пациента
- Внутренний – при таком методе источник излучения (капсула, лента или жидкость) вводится непосредственно в организм больного
Облучение может применяться и в качестве дополнительного метода для повышения эффективности лечения рака.
Гормональная терапия
При обнаружении онкологии лечение может быть и гормональным. Обычно такой способ применяется, если заболеванием поражены такие органы, как молочная железа у женщин и предстательная железа у мужчин.
Данная терапия применяется совместно с иными методами и служит для подавления и нормализации выработки гормонов, влияющих на разрастание опухоли.
Иммунотерапия
При диагнозе «онкология» и «рак» лечение при помощи иммунотерапии позволяет не только выявить раковые клетки, но и «заставить» организм бороться с патологией собственными силами.
Препараты для иммунотерапии блокируют связи между веществами PD-L1 и PD-L2 (вырабатываемыми раковыми клетками) и рецептором PD-1 (который влияет на способность иммунитета человека бороться с клетками опухоли), за счет чего Т-лимфоциты могут беспрепятственно бороться именно со злокачественными клетками. Так минимизируется вредное влияние на организм и одновременно происходит угнетение раковой опухоли.
Данные препараты стимулируют иммунную систему и помогают ей самостоятельно бороться с раком, как и с любым другим заболеванием.
Таргетная терапия
Современные исследования доказали возможность применения для лечения заболевания рака специфических таргетных препаратов, которые воздействуют на молекулы, отвечающие за рост и функционирование опухоли.
Такие препараты влияют на злокачественные клетки следующим образом:
- Делают их чувствительными к лучевой и химиотерапии
- Блокируют сигналы, необходимые для роста и деления клеток опухоли
- Вызывают естественное отмирание раковых клеток
- Воздействуют в качестве гормональной и иммунотерапии
Генная инженерия в лечении онкологических заболеваний
Ученые постоянно ищут новые методы борьбы со злокачественными новообразованиями. Проводятся исследования генома человека и возможности «включения», «отключения» и «редактирования» генов, отвечающих за те или иные функции. В данном направлении работают лаборатории в таких крупных странах, как Китай и США.
Проводятся исследования генома человека и возможности «включения», «отключения» и «редактирования» генов, отвечающих за те или иные функции. В данном направлении работают лаборатории в таких крупных странах, как Китай и США.
Но выяснить, насколько эффективны такие методики, станет возможно только в будущем – по результатам множества экспериментов.
Преимущества проведения процедуры в МЕДСИ
- Клиники МЕДСИ осуществляют лечение рака в Москве, в том числе, по полису ОМС
- Здесь работают опытные высококвалифицированные врачи-онкологи, практикующие не только в крупных Российских, но и Европейских клиниках
- Оперативно собирается врачебный консилиум из специалистов смежных профилей (хирурги-онкологи, химиотерапевты, лучевые терапевты и др.)
- Лечение пациентов проводится строго в соответствии с международными протоколами
- При проведении диагностики используется новейшее оборудование и современные методики: МРТ, КТ, гастроскопия, колоноскопия, иммуногистохимия, молекулярная диагностика
- Комфортные условия приема позволяют записаться на консультацию по круглосуточному телефону 8 (495) 7-800-500, избежать очередей и ожидания начала лечения
- Химиотерапия и иммунотерапия проводятся с использованием оригинальных препаратов
- Пациенты размещаются в стационаре в одно- и двухместных палатах, оснащенных всей необходимой мебелью
- Сеть клиник МЕДСИ предлагает своим пациентам прохождение онкореабилитации в специализированном санатории
Метастазы – Лечение и диагностика в Киеве – Симптомы
Раковые клетки метастазируют гематогенным путем — через кровь
Метастазы (от греческого metástasis, перемещение) – это распространение опухолевых клеток из места возникновения (первичной опухоли) в другие отделы и органы организма пациента. Основных путей распространения метастазов два: по сосудам лимфатической системы (лимфогенное метастазирование) и по сосудам кровеносной системы (гематогенное метастазирование).
Основных путей распространения метастазов два: по сосудам лимфатической системы (лимфогенное метастазирование) и по сосудам кровеносной системы (гематогенное метастазирование).
Метастазы — ни что иное, как раковые клетки, оторвавшиеся от первичной опухоли и начавшее свое “путешествие” по сосудам. Обычно опухоли дают метастазы на поздних стадиях, поэтому чрезвычайно важно определить, является ли выявленная опухоль первичной, либо следует внимательно изучить организм в поисках источника метастазирования.
Лечение метастазов
Метастазы рака, как и само заболевание, требуют лечения. Для этого применяются следующие методы:
Метод лечения метастазов, исходя из особенностей каждого заболевания, определяется консилиумом специалистов.
Среди методов терапии метастазов особого внимания заслуживает КиберНож. Это метод бескровной дистанционной радиохирургии признан “золотым стандартом” лечения и применяется в большинстве случаем распространенности онкологического процесса:
«Лечение метастазов рака на КиберНоже является неинвазивным, нетоксичным и безопасным воздействием на организм, которое дает возможность организму пациента восстановиться и набраться сил перед следующим этапом лечения опухолевого процесса», — Ирина Дионисьева, врач-радиолог высшей категории, более 25 лет в медицине./magnetic-resonance-image-of-the-head-523738898-5a8a1cb1fa6bcc0037900e1d.jpg)
КиберНож не предусматривает хирургического вмешательства, как при традиционном оперативном лечении метастазов. Радиохирургическая система осуществляет доставку высоких доз ионизирующего излучения точно в объем опухолевых клеток, позволяя за один-два сеанса удалить не только единичные но и множественные новообразования.
Механизмы злокачественного роста
Развитие рака начинается в тот момент, когда воспроизводится клетка с поврежденными генами. Впоследствии раковые клетки осуществляют неконтролируемое деление (ненормальный митоз), что приводит к быстрому увеличению скопления клеток, которое может быть обнаружено при обследовании пациента во время профилактического онкоскрининга. Совокупность раковых клеток в месте начала опухолевого процесса и является первичной опухолью. Дальнейший рост опухоли может приводить к ее прорастанию в окружающие ткани и органы. Такие прорастания принято называть локальными метастазами.
При продолжении опухолевого процесса наблюдается отрыв отдельных клеток с дальнейшим их распространением по кровотоку и лимфотоку, ввиду чего, при определенных условиях (сниженном общем или местном иммунитете), происходит развитие метастатических опухолей. У пациентов с хорошей сопротивляемостью организма занос опухолевых клеток в другие органы не приводит к развитию метастатического поражения.
Идентифицировать недифференцированные клетки при подозрении на наличие опухоли помогают методы биохимических и цитогенетических исследований.
Передвижение метастазов
Попадают опухолевые клетки в сосуды лимфатической и/или кровеносной систем после того, как целостность сосудов в их месте соприкосновения с опухолью нарушается.
Механизмы метастазирования опухолей
Если опухолевой клетке, циркулирующей в крови или лимфе, удается прикрепиться к стенке сосуда либо к органу, через который проходит сосуд, она проникает за пределы своего “транспортного коридора” и продолжает неконтролируемое размножение.
Таким образом формируется еще одна опухоль (вторичная, или метастатическая), которая может быть выявлена в процессе клинической диагностики. При детальном рассмотрении, тип клеток этой новой опухоли (метастаза) совпадает с типом клеток первичной опухоли. Таким образом, клетки метастаза по структуре и метаболизму, в большинстве случаев, соответствуют клеткам первичной опухоли. В некоторых случаях это помогает сделать лечение рака более эффективным — выявление неспецифичного для данной локализации типа опухоли служит сигналом для дальнейшего поиска первичного опухолевого очага.
К примеру, рак молочной железы чаще всего метастазирует в легкие. Поэтому при обнаружении в легких опухоли, состоящей из аномальных клеток молочной железы, онколог обязан предпринять действия по обнаружению первичной опухоли.
Метастазирование — основной (но не единственный) признак злокачественности опухоли. Однако способность метастазировать у различных видов рака — различна. Например, из двух опухолей кожи меланома — крайне агрессивно метастазирует, а случаи метастазирования базалиомы (базальноклеточный рак кожи) — чрезвычайно редки.
Например, из двух опухолей кожи меланома — крайне агрессивно метастазирует, а случаи метастазирования базалиомы (базальноклеточный рак кожи) — чрезвычайно редки.
Рецидивы и метастазы злокачественной опухоли — тяжелое осложнение, более опасное для жизни больного, чем первичная опухоль. Раннее выявление этих осложнений и специализированное лечение являются основным направлением борьбы за продолжительность жизни онкологических больных.
Особенности рецидивирования и метастазирования опухолей
Разнообразные клинические наблюдения и результаты статистических исследований доказали, что на частоту и особенности возникновения рецидивов и метастазирования, которые определяют прогноз болезни, влияют следующие факторы:
- Стадия опухоли на момент начала специализированного лечения
Теоретически, у пациентов, получивших радикальное лечение (хирургия или радиохирургия) на ПЕРВОЙ стадии заболевания, опухолевые клетки не проникли за пределы опухоли в сосуды лимфатической или кровеносной системы.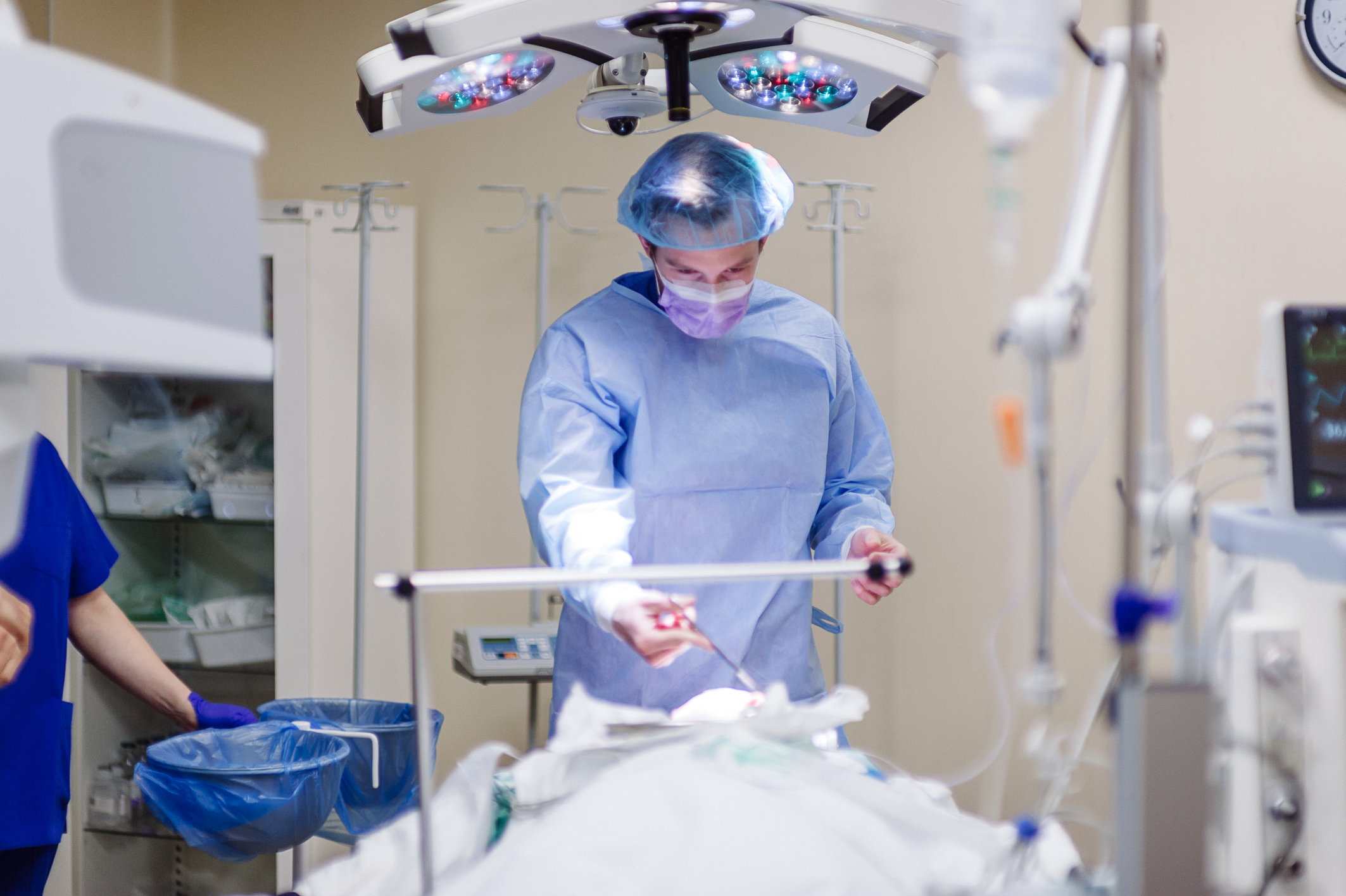 А значит, нет причин ожидать метастазов или рецидива опухоли.
А значит, нет причин ожидать метастазов или рецидива опухоли.
Метастазы в кожу, первичная опухоль — аденокарцинома желудка
Однако точной информации о том, не проникли ли единичные клетки в кровоток/лимфоток, в полном ли объеме была иссечена опухоль, в полный ли объем опухолевого поражения была осуществлена доставка радиохирургической дозы ионизирующего излучения от КиберНожа или Гамма Ножа, — нет.
Поэтому пациенты, получившие лечение на первой стадии рака подлежат обязательным осмотрам.
- Локализация опухоли
Современные методы лечения позволяют достичь эффективности лечения, например, (кроме меланомы), в 70-80 %. Этот же показатель у пациентов на первой стадии немеланомных раков кожи достигает 100%. При этом расположение (локализация) первичной опухоли оказывает влияние на только на частоту метастазирования, но и на те “цели”, в которые она “отправляет” метастазы.
Примеры метастазирования:
-
рак анального отдела прямой кишки — в паховые лимфатические узлы;
-
опухоли средне- и верхнеампулярных отделов кишечника — вверх по брыжейке и в лимфоузлы тазовой клетчатки;
-
рак простаты — в костную систему (таз, крестец, позвоночник).

Из-за особенностей анатомического строения каждого из органов даже размещение опухоли в определенной части является фактором влияния на прогноз распространения. К примеру, при развитии опухоли молочной железы во внутреннем квадранте прогноз может быть хуже, чем при локализации в наружном квадранте и т. д.
- Форма опухолевого роста и гистологического строения опухоли
Поверхностные формы рака кожи растут медленно, многие годы не метастазируя. Опухоли инфильтративного типа растут быстро и рано дают метастазы. Неблагоприятные результаты лечения больных раком легкого отмечены при низкодифференцированных формах рака. Чрезвычайно активно метастазирует меланома. Экзофитные опухоли желудочно-кишечного тракта (полипообразный, грибовидный) менее злокачественны, чем инфильтративные формы рака этого же органа.
- Характер и объем радикального лечения
Прямое влияние на вероятность и характер метастазирования оказывает то, каким образом пациент получил лечение первичной опухоли. Современная онкология многократно доказала, что наибольшего эффекта (в том числе снизить частоту рецидивов и метастазирования) удается добиться при проведении сочетанного лечения, при котором используется комбинация методов: хирургии, радиохирургии (КиберНож, Гамма Нож), химиотерапии, таргетного лечения и др.
Современная онкология многократно доказала, что наибольшего эффекта (в том числе снизить частоту рецидивов и метастазирования) удается добиться при проведении сочетанного лечения, при котором используется комбинация методов: хирургии, радиохирургии (КиберНож, Гамма Нож), химиотерапии, таргетного лечения и др.
- Возраст пациентов
Рост опухоли и метастазирование у более молодых людей, в сравнении с более пожилыми пациентами, протекает аналогично другим биологическим процессам — быстрее и интенсивнее.
Пути метастазирования
Основных путей метастазирования (путей распространения опухолевых клеток от первичной опухоли в другие части организма) — два.
Типичные пути метастазирования опухолей
Лимфогенный путь — перенос клеток опухоли, проросшей сквозь стенку лимфатического сосуда, с током лимфы в регионарные (близлежащие) лимфоузлы или отдаленные лимфоузлы.
Наиболее часто метастазируют лимфогенным путем такие опухоли как:
Гематогенный путь метастазирования — перенос опухолевых клеток от первичной опухоли с кровотоком.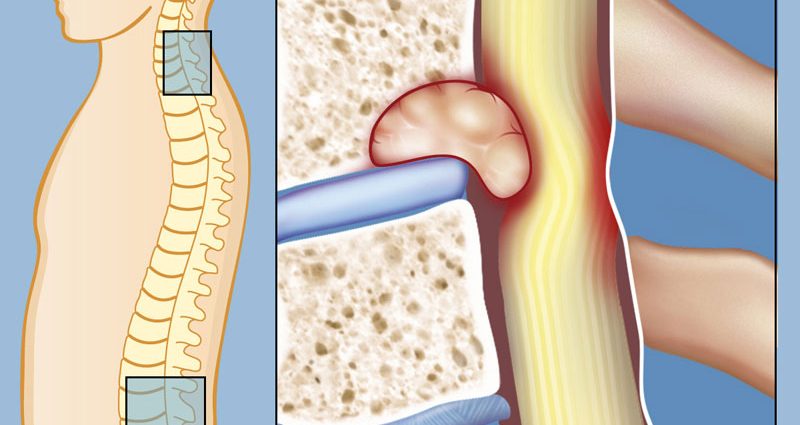 Мишенью таких метастазов становятся легкие, печень и кости. Наиболее часто гематогенным путем метастазируют следующие виды опухолей:
Мишенью таких метастазов становятся легкие, печень и кости. Наиболее часто гематогенным путем метастазируют следующие виды опухолей:
- злокачественные опухоли лимфатической и кроветворной ткани,
- саркома,
- гипернефрома,
- хорионэпителиома.
При этом наиболее часто регистрируемые опухоли (рак легких и бронхов, рак молочной железы, рак щитовидной железы, рак яичников) с одинаковой интенсивностью распространяют метастазы как гематогенным, так и лимфогенным путем.
Также одним из проявлений метастазирования опухолей брюшной полости (рак желудка) и полости малого таза (рак яичника) является диссеминация процесса по брюшине в виде мелких «пылевых» метастазов с развитием асцита — геморрагического выпота.
Рак брюшины — наличие раковых клеток, рассеянных метастазами по брюшине. На фото можно увидеть тонкую кишку, покрытую блестящей брюшиной с несколькими небольшими розовыми имплантациями раковых клеток (обозначены синей стрелкой)
Наиболее предсказуемым является лимфогенное метастазирование, которое является и наиболее изученным, регионарные метастазы в лимфоузлы являются одним из основных объектов диагностики в каждом из случаев. Это позволяет выявлять метастазы в лимфоузлы раньше, а лечить — эффективнее.
Это позволяет выявлять метастазы в лимфоузлы раньше, а лечить — эффективнее.
Лимфогенные метастазы
Основной “мишенью” метастазирования является область шеи, вернее, лимфоузлы шеи, через которые проходит лимфоток как от верхней части организма (голова, органы грудной полости, верхние конечности), так и от структур и органов нижней половины тела человека (органов брюшной полости, туловища, нижних конечностей).
Типичные пути метастазирования
Ввиду особенностей топографии лимфатической системы, наиболее частыми “маршрутами” лимфогенного метастазирования являются следующие:
- рак нижней губы, передних отделов языка и полости рта, верхней челюсти метастазирует, прежде всего, в подбородочные и подчелюстные лимфатические узлы;
- опухоли задних отделов языка, дна полости рта, глотки, гортани, щитовидной железы — в лимфатические узлы по ходу сосудисто-нервного пучка шеи;
- рак легких и рак молочной железы метастазирует в надключичную область, в лимфоузлы, расположенные снаружи от грудинно-ключично-сосцевидной мышцы.
Грибовидный метастаз рака легких в кожу плеча
- рак органов брюшной полости метастазирует в надключичную область, в лимфатические узлы, расположенные внутрь от грудино-ключично-сосцевидной мышцы, между и позади ее ножек
- метастазы рака желудка распространяются настолько показательно, что метастазы в каждую из мишеней имеют свою классификацию в зависимости от “мишени”: метастазы в лимфоузлы левую надключичную область (метастазы Вирхова, вирховские узлы), в лимфоузлы тазовой области (метастазы Шницлера, шницлеровские узлы), лимфоузлы подмышечной области (метастазы Айриша), метастаз в яичники (метастаз Крукенберга), в пупок (метастаз сестры Марии Джозеф)
Рак правого яичника (1) с метастазами в брюшной полости: метастазы в кишечнике (2), метастазы диафрагмы (3) и сальника (4)
Второе место по частоте сосредоточения лимфоузлов, в которые направляются метастазы, — подмышечная область. Их исследование требуется при наличии у пациента рака молочной железы, рака кожи туловища и верхних конечностей (в том числе, меланомы).
Метастазы в лимфоузлы паховой области дают злокачественные опухоли наружных половых органов, нижних конечностей, крестцово-ягодичной области.
Гематогенные метастазы
В отличие от лимфогенных, гематогенные метастазы чаще бывают множественными и располагаются на значительном удалении от первичной опухоли. Наиболее частые источники гематогенных метастазов в легких — злокачественные опухоли яичника, рак молочной железы, рак почек, остеосаркомы и саркомы мягких тканей. В печень часто метастазируют рак желудка и поджелудочной железы, рак прямой кишки, рак легкого, рак почек.
Признаки (симптомы) метастазов:
Для метастазов в различные “мишени” существуют характерные признаки, по которым врач или сам пациент могут определить наличие процесса метастазирования:
- лимфоузлы: лимфаденопатия;
- легкие : кашель, кровохарканье и одышка;
- печень: гепатомегалия (увеличение печени), тошнота и желтуха;
- кости: боль в костях, переломы пострадавших костей;
- головной мозг: неврологические симптомы, такие симптомы как головные боли, припадки и головокружение возникают позже.

И наоборот, метастазами в отдельные “органы-мишени” характеризуются группы локализаций, в которых с высокой вероятностью развивается первичная опухоль:
- сдавливание гортанного нерва (хриплая речь, шепот, изменение голоса) может свидетельствовать о первичной опухоли пищевода, щитовидной железы, легкого;
- боли в позвоночнике, костях таза и трубчатых костях — могут быть признаками метастазов рака молочной железы, щитовидной железы, простаты, рака легкого.
Рецидив опухоли
При наблюдении пациентов, получивших лечение по поводу злокачественного новообразования, следует обращать внимание не только на развитие возможных метастазов, но и на рецидив заболевания — возобновление роста из клеток опухоли, оставшихся после хирургического лечения или после лучевого лечения. Рецидив может начаться из одиночной опухолевой клетки. Как правило, рецидивы возникают после проведения радикального лечения, при котором применялись устаревшие технологии лучевого лечения (например, лучевая терапия без визуализации расположения опухолей и зон различных подводимых доз), хирургического вмешательства, выполненного в сокращенном объеме из-за особенностей расположения опухоли либо состояния пациента. Однако случаи, когда рецидив опухоли происходит из нескольких первичных очагов, расположенных в разных отделах одного органа (первичная множественность) — также встречаются.
Однако случаи, когда рецидив опухоли происходит из нескольких первичных очагов, расположенных в разных отделах одного органа (первичная множественность) — также встречаются.
Одной из задач наблюдения после проведенного лечения и является выявление вероятного рецидива. Именно поэтому пациентам категорически не рекомендуется игнорировать назначенные визиты в медицинский центр. Методы определения вероятного рецидива аналогичны тем, что используются при постановке первичного диагноза.
Однако задача по своевременному выявлению рецидивов опухоли должна решаться не только лечащим врачом. Как правило, первым замечает ранее перенесенные симптомы сам пациент. К сожалению, психологический аспект, заключающийся в непринятии пациентов вероятности повторения заболевания и связанного с этим лечения, приводит к несвоевременному обращению к онкологу.
Важную роль в ранней диагностике возможного рецидива опухолевого заболевания имеет внимание членов семьи, друзей и родственников пациента, получившего радикальное лечение. Такие симптомы, как слабость, увеличение лимфоузлов, местная болезненность, психические нарушения, депрессия и т.д. являются сигналом к внеплановому визиту к онкологу и проведению соответствующего обследования. Тем более, что многие опухоли и их метастазы имеют ряд характерных симптомов, например, отечность верхних конечностей у пациентки после лечения рака груди может быть связан не только с рубцеванием тканей подмышечной области после проведенной операции, но и симптомов роста метастазов в подмышечных лимфоузлах, лимфостаз в нижних конечностях у пациентки после радикального лечения рака шейки матки также может свидетельствовать о рецидиве заболевания или наличии метастазов.
Такие симптомы, как слабость, увеличение лимфоузлов, местная болезненность, психические нарушения, депрессия и т.д. являются сигналом к внеплановому визиту к онкологу и проведению соответствующего обследования. Тем более, что многие опухоли и их метастазы имеют ряд характерных симптомов, например, отечность верхних конечностей у пациентки после лечения рака груди может быть связан не только с рубцеванием тканей подмышечной области после проведенной операции, но и симптомов роста метастазов в подмышечных лимфоузлах, лимфостаз в нижних конечностях у пациентки после радикального лечения рака шейки матки также может свидетельствовать о рецидиве заболевания или наличии метастазов.
Реабилитация пациентов после лечения метастазов и рецидивов
Реабилитация пациента после лечения злокачественных опухолей — важная составляющая комплексной онкологической помощи. Правильная разработка и реализация плана по физиологической и психологической реабилитации — эта задача должна решаться одновременно с окончанием этапа лечения и началом наблюдения на предмет выявления возможных рецидивов или метастазов.
Как победить рак. Пять поводов для оптимизма по итогам прошлого года
В 2018 году 9,6 миллиона человек в мире умерли от онкозаболеваний. Рак – причина примерно каждой шестой смерти в мире, подсчитали во Всемирной организации здравоохранения (ВОЗ). Исследовательские центры, фармкомпании и государства инвестируют миллиарды долларов в поиск новых способов лечения и каждый год продвигаются к цели: научиться предотвращать и исцелять рак.
Ко Всемирному дню борьбы против рака, который отмечается 4 февраля, Настоящее Время выбрало для вас важные научные достижения прошлого года, которые помогают в борьбе с раковыми заболеваниями – на основе ежегодного отчета Американского общества клинической онкологии (АОКО), итогового годового обзора в журнале Oncology (Онкология) и других источников.
Достижение года в США: лечение редких форм ракаАмериканское общество клинической онкологии назвало достижением года успехи в лечении редких форм рака. В США это примерно каждый пятый обнаруженный случай, и как правило прогресс в лечении этих болезней не поспевал за развитием терапии более распространенных онкозаболеваний. Для клинических исследований редких форм рака гораздо сложнее найти нужное число участников, а значит и проверить новые способы лечения. Тем не менее, прошедший год отметился сразу несколькими успехами в этой сфере.
В США это примерно каждый пятый обнаруженный случай, и как правило прогресс в лечении этих болезней не поспевал за развитием терапии более распространенных онкозаболеваний. Для клинических исследований редких форм рака гораздо сложнее найти нужное число участников, а значит и проверить новые способы лечения. Тем не менее, прошедший год отметился сразу несколькими успехами в этой сфере.
В 2018-м было найдено первое за 50 лет средство лечения редкой формы рака щитовидной железы, анапластической карциномы с мутацией BRAF V600Е. Плохо реагирующая на стандартные методы лечения опухоль тем не менее оказалась чувствительной к таргетной терапии препаратами «Дабрафениб» (коммерческое название Tafinlar) и «Траметиниб» (Mekinist) – у 61% пациентов в клиническом испытании опухоль частично или полностью уменьшилась в размерах.
Появилось и первое средство для улучшения выживаемости без признаков прогрессирования при десмоидной фиброме, редкой форме саркомы, злокачественной опухоли – сорафениб (Nexavar). Положительная реакция зафиксирована у 87% пациентов из группы получивших это лекарство.
Положительная реакция зафиксирована у 87% пациентов из группы получивших это лекарство.
Редкоземельный лютеций, вернее его радиоактивный изотоп (177Lu) в новом препарате «177Lu-дотатат» (Lutathera) успешно борется с гастроэнтеропанкреатическими нейроэндокринными опухолями (от такой умер создатель Apple Стив Джобс) на поздних стадиях: риск развития заболевания или смерти у получивших лекарство пациентов снижался на 79%. Лекарство использует комбинацию особых пептидов, аналогов гормона соматостатина, с радиоактивным изотопом. Пептид находит раковые клетки, которые уничтожаются радиацией.
Такое лечение называют таргетной радиорецепторной терапией, и его уже несколько лет предлагают в ЕС и Израиле. Заинтересовался созданием отечественных аналогов подобной терапии и российский Минздрав.
Ученые также обнаружили способ продлить жизнь пациенткам с серозной карциномой тела матки, у которых обнаружена избыточная выработка – экспрессия – белка HER2 (примерно 30% случаев). Для этого к их стандартной химиотерапии добавили трастузумаб, что позволило увеличить сроки выживаемости без прогрессирования почти наполовину.
Для этого к их стандартной химиотерапии добавили трастузумаб, что позволило увеличить сроки выживаемости без прогрессирования почти наполовину.
В 2018-м американские ученые нашли и первые эффективные способы борьбы с теносиновиальными гигантоклеточными опухолями – редким видом рака суставов, поражающим обычно молодых людей. В 39% случаев был зафиксирован ответ опухоли на лечение пексидартинибом.
Определить рак по анализу кровиРаннее обнаружение рака обычно определяет успешность дальнейшего лечения. Но именно на ранних стадиях найти рак трудно. Появление дешевых, простых и универсальных способов обнаружения онкозаболеваний могло бы перевернуть всю отрасль.
Недавние исследования показали, что анализ крови, в котором изучаются множественные маркеры – как гены, так и протеины – может быть достаточно точным способом определения рака.
Один из перспективных вариантов, CancerSEEK, позволяет определять до восьми распространенных видов рака на основе биомаркеров и отдельных мутаций генов, для них характерных. Тесты показали, что методика CancerSEEK позволила обнаружить признаки рака с чувствительностью 69-98% (т.е. вероятностью того, что положительный результат действительно свидетельствует о раке) и специфичностью 99% (т.е. вероятностью того, что отрицательный результат действительно означает отсутствие рака).
Тесты показали, что методика CancerSEEK позволила обнаружить признаки рака с чувствительностью 69-98% (т.е. вероятностью того, что положительный результат действительно свидетельствует о раке) и специфичностью 99% (т.е. вероятностью того, что отрицательный результат действительно означает отсутствие рака).
Австралийские ученые сумели определить универсальный ДНК-признак сразу для нескольких типов рака (груди, простаты, кишечника), который можно будет в дальнейшем использовать для проведения быстрых и простых тестов.
Заявления на тему революционных универсальных методик обнаружения онкозаболеваний по анализу крови делались и раньше, но до действующих и клинически-подтвержденных результатов дело пока так и не дошло.
В 2018-м году Нобелевскую премию по медицине получили двое ученых, исследовавших механизмы контрольных точек (“чекпоинтов”) иммунного ответа: особых рецепторов и молекул, с помощью которых организм – а еще, как оказалось, многие опухоли – подавляет чрезмерную активность Т-лимфоцитов, «клеток убийц» иммунной системы, чтобы те не уничтожали нормальные клетки (и маскирующиеся под них клетки опухолей).
Позднее ученые поняли, что если эти блокирующие механизмы «чекпоинтов» заблокировать, то Т-лимфоциты начинают активно бороться с раковыми клетками. Больше 15 лет спустя этого важного открытия иммунотерапия – то есть применение собственного иммунитета для борьбы с раком – становится все более многообещающим средством для лечения онкозаболеваний, а лекарств (они называются “ингибиторы чекпоинтов”) – все больше.
Активация Т-лимфоцитов действует пока не на все опухоли, ее эффективность зависит от генотипа каждого больного. К тому же пока такое лечение дорого и применяется не везде.
Американское общество клинической онкологии отмечает, что прошедший год принес не только новые иммунотерапевтические препараты, но и сразу несколько подтверждений эффективности иммунотерапии на ранних этапах лечения и в комбинации с другими способами терапии онкозаболеваний.
Так, ингибиторы чекпоинтов атезолизумаб (Tecentriq) и пембролизумаб (Keytruda) показали эффективность в качестве средства первоочередной терапии против немелкоклеточного рака легких на поздних стадиях. А почечно-клеточный рак с неблагоприятным прогнозом хорошо отвечал на терапию из ниволюмаба (OPDIVO) и ипилимумаба (Yervoy), ингибиторов чекпоинтов, обычно используемых для лечения меланомы.
А почечно-клеточный рак с неблагоприятным прогнозом хорошо отвечал на терапию из ниволюмаба (OPDIVO) и ипилимумаба (Yervoy), ингибиторов чекпоинтов, обычно используемых для лечения меланомы.
Кстати, комбинация этих же препаратов на пациентах с меланомой, метастазирующей в головной мозг, показала исчезновение опухоли в четверти случаев (26%) и ее уменьшение почти в трети (30%). При этом 82% получивших эти препараты больных остались живы по прошествии года с начала лечения, тогда как раньше они могли рассчитывать максимум на недели или месяцы.
Минусы таких «коктейлей» – в серьезных побочных эффектах. Они были отмечены у 55% участников клинических испытаний с метастазирующей меланомой.
Но иммунотерапия включает в себя не только ингибиторы чекпоинтов. В 2017 году американский регулятор FDA (управление по контролю качества пищевых продуктов и лекарственных средств) одобрил революционный метод иммунотерапии: генную CAR-T. Официально этот способ называется “адоптивная иммунотерапия генетически модифицированными Т-лимфоцитами, экспрессирующими химерные антигенные рецепторы”.
Лекарство под названием «Тисагенлеклейсел-T» (Kymriah) готовят отдельно для каждого пациента с особой формой острого лимфобластного лейкоза. У человека забирают Т-клетки иммунной системы, модифицируют их для эффективной «атаки» на раковые клетки (используется биомаркер CD19) и вводят обратно.
Терапия оказалась чрезвычайно успешной и очень дорогой – около полумиллиона долларов за курс. Чуть позже другое аналогичное лекарство, «Yescarta», было одобрено для еще одного вида рака, агрессивной В-крупноклеточной лимфомы у взрослых (самая распространенная форма неходжкинской лимфомы) – если опухоль не реагирует на другую терапию. Позже для лечения этого рака одобрили и Kymriah.
Клинические испытания показывают длительные сроки выживаемости (полная ремиссия для половины участников теста Yescarta) и подтверждают эффективность такой терапии. Главные минусы, кроме стоимости, – серьезные побочные эффекты, в том числе высокая температура, затрудненное дыхание, сильная тошнота или понос. Еще одна проблема – сложность в производстве лекарства, из-за чего продажи Kymriah оказались гораздо ниже ожидаемых.
Еще одна проблема – сложность в производстве лекарства, из-за чего продажи Kymriah оказались гораздо ниже ожидаемых.
В человеческом теле живет огромное количество разнообразных микроорганизмов, и о нем даже иногда говорят как о «суперорганизме», составленном из клеток человека и микробов. Лабораторные и клинические исследования показывают, что изменения отдельных организмов микробиома («экосистемы» всех микроорганизмов человека) может привести к развитию болезней, в том числе – рака.
И хотя отдельные микробы могут ускорять рост опухолей, другие, похоже, помогают иммунным механизмам человека эффективнее с ними бороться.
Исследователи обращают все больше внимания на это направление.
В двух крупных исследованиях ученые выяснили, что, например, обилие коринебактерий (Corynebacterium) и кингелл (Kingella) в ротовой полости свидетельствовало о менее опасных формах плоскоклеточного рака головы и шеи, тогда как например присутствие таннереллы (Tannerella forsythia) связывали с более опасными формами рака пищевода – эзофагеальной аденокарциномы.:max_bytes(150000):strip_icc()/low-section-of-woman-with-ankle-pain-sitting-on-bed-1175216118-5b332e39a8984608b716d4267a29648a.jpg) Ученые пока лишь изучают возможность применения этих знаний для предотвращения или лечения отдельных онкозаболеваний головы и шеи, но отмечают, что в дальнейшем при лечении рака может быть необходим анализ особенностей микробиома каждого пациента.
Ученые пока лишь изучают возможность применения этих знаний для предотвращения или лечения отдельных онкозаболеваний головы и шеи, но отмечают, что в дальнейшем при лечении рака может быть необходим анализ особенностей микробиома каждого пациента.
Активно развивались в 2018-м году и новые виды таргетной терапии рака. Этот способ лечения раковых заболеваний, в отличие от химиотерапии, не бьет по всем клеткам сразу, а действует избирательно, лишь на клетки опухоли отмеченные “мишенями” – определенными генетическими мутациями. Таргетная терапия развивается уже более десятилетия, в минувшем году появились новые многообещающие лекарства.
Например, FDА одобрило осимертиниб (Tagrisso) для лечения рака легких с мутацией гена EGFR – лекарство практически вдвое увеличивает срок выживаемости без признаков развития болезни. Появились новые способы для лечения отдельных видов рака груди поздней стадии (абемациклиб, Verzenio) и острых миелоидных лейкозов у пожилых (венетоклакс, Venclexta).
Новые цели для исследователей: девять направлений
Американское общество клинической онкологии назвало девять направлений, на которых ученым стоит сконцентрировать свою работу. Им, по версии АОКО, следует:
- Найти способы лучше предсказывать ответ рака на иммунотерапию,
- Научиться лучше выявлять пациентов, которым действительно нужна послеоперационная (адъювантная) терапия,
- Перенести достижения клеточной терапии рака на сóлидные опухоли,
- Усилить исследования способов таргетной терапии для лечения онкозаболеваний у детей,
- Оптимизировать лечение людей старшего возраста с раковыми заболеваниями,
- Увеличить равноправный доступ к клиническим исследованиям рака,
- Уменьшить долгосрочные последствия лечения рака,
- Лучше исследовать влияние ожирения на возникновение рака и его лечение,
- Создать стратегии обнаружения и терапии предраковых состояний.
«Эти приоритеты соответствуют нашему видению в сфере поиска следующего поколения лекарств от рака и снижению негативного воздействия рака на жизни пациентов, – заявил Ричард Шчильски (Richard L. Schilsky), старший вице-президент АОКО. – Эти приоритеты призваны выделить те сферы, в которых более всего нужен прогресс и в которых он окажется наиболее многообещающим».
Поводы для пессимизмаМногие научные достижения и новые способы лечения пока лишь несколько улучшают прогноз и не всегда способны привести к полному или даже длительному избавлению от опухолей и метастазов. Похоже, что в ближайшей перспективе таких достижений не предвидится, особенно если не обращать внимания на громкие заявления без достаточных научных и клинических доказательств.
Еще одна проблема: современные препараты для комплексной терапии рака очень дороги – от десятков до сотен тысяч долларов – и доступны далеко не повсеместно. Не всюду можно принять участие в испытаниях новых экспериментальных антираковых средств и схем лечения.
При этом, по данным ВОЗ, почти 70% всех смертей от рака приходится на страны с низким и средним достатком, где не хватает возможностей не только для лечения, но и для диагностики онкозаболеваний.
“Новое чудо-лекарство от рака”Помимо серьезных научных исследований в рецензируемых журналах и результатов клинических тестов каждый год появляются рассказы о «волшебном» новом лекарстве от рака или методе его лечения, который вот-вот произведет революцию в онкологии.
Такой анонс уже произошел и в 2019-м: израильский стартап Accelerated Evolution Biotechnologies Ltd. (AEBI) пообещал миру «полное исцеление от рака» в ближайший год. В интервью газете The Jerusalem Post глава компании Дэн Аридор (Dan Aridor) заявил, что их противораковая терапия “MuTaTo” (multi-target toxin, “многоцелевой токсин”) – основанная на комбинации нескольких пептидов и пептида-токсина для раковых клеток – окажется эффективна с первого же дня, курс лечения займет лишь несколько недель и будет выгодно отличаться от конкурентов не только отсутствием побочных эффектов, но и ценой. Авторы говорят об успешных исследованиях на мышах и собираются вскоре начать клинические испытания, которые, по их словам, займут несколько лет.
“К сожалению, по опыту других похожих громких анонсов прорывных технологий для лечения рака, скорее всего [нынешний анонс] также не станет успешным, – считает замдиректора Американского онкологического общества Леонард Лихтенфилд. – Мы все надеемся на то, что лекарство от рака найдется и найдется быстро. Безусловно возможно, что этот подход [израильских ученых] может сработать. Но опыт нам много раз показывал, что между успешными экспериментами на мышах и эффективным, полезным применением лабораторных открытий для лечения реальных пациентов пролегает долгая и трудная дорога, полная непредвиденных и неожиданных препятствий”.
Глава онкологического центра в госпитале NYU Langone Health, доктор Бенджамин Ниил, высказался еще более жестко: «Я действительно думаю, что это очень несправедливо и почти жестоко давать подобные – скорее всего, ложные – надежды раковым больным”.
Будьте здоровы
Пока совершенного лекарства от всех форм рака не изобрели, попробуйте снизить риск онкозаболеваний, изменив свой образ жизни. Эксперты ВОЗ считают, что так можно предотвратить от 30 до 50% раковых заболеваний.
Бросьте курить: употребление табака ВОЗ называет самый главным фактором риска. Каждая пятая смерть от онкозаболеваний связана с курением.
Примерно треть всех смертей от рака ученые связывают с ожирением, недостаточным потреблением фруктов и овощей, употреблением алкоголя и табака, а также нехваткой физической активности.
ВОЗ рекомендует делать прививки против инфекций, вызываемых вирусом папилломы человека (ВПЧ) и вирусом гепатита В, меньше попадать под действие ультрафиолетового излучения (например, загорать), следить за безопасностью на рабочем месте и уменьшать воздействие ионизирующего излучения.
Ученые придумали, как вылечить рак за секунду
Курс лучевой терапии при раке в будущем можно будет свести к одной секунде, считают американские ученые. Новая методика быстрого и интенсивного протонного облучения позволяет воздействовать на опухоль, практически не поражая здоровые ткани. Уже скоро исследователи будут готовы опробовать ее на людях.
Курс протонной лучевой терапии в будущем вместо нескольких недель можно будет свести к секунде, считают специалисты из Пенсильванского университета. О своих разработках они рассказали в статье в журнале International Journal of Radiation Oncology, Biology, and Physics.
Лучевая терапия (радиотерапия) — это способ борьбы с опухолями, при котором используется ионизирующее излучение.
Оно воздействует на клетки опухоли, нарушая их ДНК. Деление клетки прекращается и она погибает. Чаще всего она применяется при злокачественных опухолях.
Чаще всего в радиотерапии применяется фотонная терапия. Линейный ускоритель излучает фотоны, которые пронизывают организм насквозь. Регулирование фотонных пучков позволяет образовывать в местах их пересечения зоны высокой дозы радиации, губительные для опухолей. Так как фотоны затрагивают здоровые ткани, нагрузку приходится распределять, не допуская пересечения лучей вне опухоли — иначе могут серьезно пострадать здоровые ткани. Один из способов снизить воздействие на них — объемно-модулированная дуговая терапия, при которой оборудование вращается вокруг пациента.
Протонная радиотерапия позволяет достаточно точно сфокусироваться на опухоли, не повреждая здоровые ткани.
Это особенно важно при лечении детей, когда радиотерапия может спровоцировать развитие вторичных опухолей.
FLASH-радиотерапия — разновидность лучевой терапии, при которой высокие дозы радиации доставляются в опухоль на больших скоростях. Исследования на животных показали, что такой подход позволяет свести к минимуму поражение прилежащих здоровых тканей и другие побочные эффекты.
Теперь же ученым удалось рассчитать точные дозировки излучения и протестировать их на мышах с опухолями поджелудочной железы. Как показало исследование обычная протонная терапия гораздо чаще способствовала образованию фиброза в кишечнике мышей, чем протонная FLASH-терапия.
При этом в первые сутки после воздействия разницы не наблюдалось — она становилась заметной лишь на третий день. Вероятно, фиброзные процессы связаны не с самим повреждением здоровых тканей, а с различиями в восстановлении после разных типов воздействия, считают исследователи.
Лечебный эффект при этом оказался примерно одинаковым.
«Это первый раз, когда кто-то публикует результаты, которые демонстрируют возможность использования протонов, а не электронов во FLASH-терапии», — отмечают исследователи.
В рамках исследования им удалось разработать новые протоколы, которые позволяют более точно управлять протонным пучком.
«С более традиционной исследовательской установкой мы бы вряд ли достигли успеха», — отмечают ученые.
Теперь команда занята оптимизацией этих протоколов для клинических испытаний и проектированием системы FLASH-терапии для работы с людьми.
«Основной козырь протонной терапии на сегодняшний день состоит в том, что протон – это тяжелая частица, и мы можем проводить облучение протонами, лучше предсказывая их путь разгона и торможения в разных средах, — рассказал ранее «Газете.Ru» ведущий научный сотрудник ННПЦ детской гематологии, онкологии и иммунологии им. Д. Рогачева Борис Холодов. — То есть протоны точнее достигают мишеней, не выходят за ее пределы, и потому след облучения не несут в окружающие ткани. Так говорит теория. Что касается практики, то она пока еще недостаточна, чтобы делать глобальные выводы».
Протонное облучение предлагается в случаях, когда есть маленькая и очень четко очерченная мишень, пояснил специалист.
«Ведь, если это диффузно растущая опухоль мозга, которая не имеет четких границ, а если и имеет, то мы никогда об этом не узнаем ни по МРТ, ни во время операции, то, облучая только часть опухолевого процесса, без минимального запаса здоровых тканей, мы придем к быстрому продолжению роста опухоли по периферии, то есть необлученной части», — рассказал он.
Таким образом, там, где процесс слишком распространенный, множественный, или не имеет четких границ даже при малом размере, на сегодняшний день применение протонной терапии совсем не оправдалось. Но, несмотря на то, что широкого применения протонная терапия в практической онкологии пока не нашла, ученые активно работают над улучшением метода и расширением его возможностей.
Рак головы и шеи — профилактика, стадии, симптомы и методы лечения
Введение
Рак начинается, когда здоровые клетки изменяются и начинают неконтролируемо расти, образуя массу, называемую опухолью. Опухоль может быть раковой и доброкачественной. Раковая опухоль является злокачественной, то есть, может прорастать и распространяться на другие части тела. Доброкачественная опухоль может расти, но не распространяться на другие ткани.
Рак головы и шеи
Рак головы и шеи — это термин, используемый для описания ряда различных злокачественных опухолей, которые развиваются в области горла, гортани, носа, пазух и рта или в этих органах.
Большинство раковых заболеваний головы и шеи представляют собой плоскоклеточные карциномы. Этот вид онкологии начинается в клетках эпителия, который составляет тонкий слой поверхностной ткани. Непосредственно под эпителием, на некоторых участках головы и шеи имеется слой влажной ткани, называемый слизистой оболочкой. Если рак обнаружен только в плоскоклеточном слое, он называется карциномой in situ. Если рак разросся за пределы этого клеточного слоя и перешел в более глубокие ткани, он называется инвазивным плоскоклеточным раком.
Если рак головы и шеи начинается в слюнных железах, опухоль обычно классифицируется как аденокарцинома, аденоидная кистозная карцинома или мукоэпидермоидная карцинома.
Виды рака головы и шеи
Существует 5 основных видов рака головы и шеи, каждый из которых назван в соответствии с той частью тела, где он обнаружен.
- Рак гортани и гипофарингеальный рак. Гортань – составная часть голосового аппарата. Этот трубчатый орган на шее предназначен для дыхания, разговора и глотания. Он расположен в верхней части дыхательного горла, или трахеи. Гипофаринкс (пищевод) – нижний отдел горла, окруженный гортанью.
- Рак полости носа и околоносовых пазух. Носовая полость — это пространство позади носа, откуда воздух попадает в горло. Околоносовые пазухи — это заполненные воздухом области, окружающие носовую полость.
- Рак носоглотки. Носоглотка — это воздушная полость в верхней части глотки за носом.
- Рак ротовой полости и ротоглотки. Полость рта включает в себя рот и язык. Ротоглотка включает в себя середину горла, от миндалин до кончика голосового аппарата.
- Рак слюнных желез. Слюнная железа вырабатывает слюну. Слюна — жидкость, которая выделяется во рту для поддержания его влажности и содержит ферменты, расщепляющие пищу.
В области головы и шеи также могут быть локализованы другие виды онкопроцесса, но их диагностика и лечение сильно отличаются.
Факторы риска и профилактика онкологии головы
Фактор риска — все то, что увеличивает вероятность развития онкологии у человека. И хотя факторы риска зачастую влияют на развитие рака, большинство из них непосредственно его не вызывают. У некоторых людей с несколькими факторами риска, может никогда не развиться рак, а у других, не имеющих известных факторов риска, он, наоборот, возникнет. Знание своих факторов риска и обсуждение их со своим врачом поможет сделать более осознанный выбор образа жизни и медицинского обслуживания.
Существует 2 вещества, значительно увеличивающие риск развития рака головы и шеи:
- Табак. Под употреблением табака подразумевают: курение сигарет, сигар или трубок; жевательный или нюхательный табак. Это наиболее значимый фактор риска развития рака головы и шеи.
- Алкоголь. Злоупотребление алкогольными напитками повышает риск развития злокачественных новообразований. .
Совместное употребление алкоголя и табака увеличивает этот риск еще больше.
Факторы, которые могут повысить риск развития рака головы и шеи, включают также:
- Длительное пребывание на солнце. Это особенно касается рака в области губ, а также рака кожи головы и шеи.
- Вирус папилломы человека (ВПЧ). Половые отношения с человеком с ВПЧ является наиболее распространенным способом инфицирования ВПЧ. Существуют различные виды ВПЧ, называемые штаммами.
- Вирус Эпштейна-Барра (EBV). Воздействие EBV (вирус, вызывающий мононуклеоз или «моно») играет весомую роль в развитии рака носоглотки.
- Пол. У мужчин в 2–3 раза чаще развивается рак головы и шеи. Тем не менее, уровень рака головы и шеи у женщин возрастает уже несколько десятилетий.
- Возраст. Люди в возрасте от 45 лет более подвержены риску онкопроцесса.
- Плохая гигиена полости рта и зубов.
- Экологические или профессиональные ингалянты. Вдыхание различных химических соединений (лакокрасочные материалы, асбест) может повысить риск развития опасного заболевания.
- Употребление марихуаны.
- Неправильное питание. Диета с низким содержанием витаминов А и В увеличивает риски.
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) и ларингофарингеальная рефлюксная болезнь (ЛЭРБ). Рефлюкс связан с ростом опухоли в данной области.
- Ослабленная иммунная система.
- Воздействие радиоактивного излучения. Напрямую связано с развитием онкопроцесса.
- Рака головы и шеи в анамнезе. Люди, у которых был однажды рак головы и шеи, имеют более высокий шанс развития другой злокачественной опухоли в будущем.
Профилактика
Отказ от табака — важнейшая составляющая профилактики.
- Отказ от употребления алкоголя и марихуаны.
- Регулярное применение солнцезащитного крема, в том числе бальзама для губ с достаточным солнцезащитным фактором (SPF)
- Снижение риска заражения ВПЧ путем вакцинации от ВПЧ или путем ограничения количества половых партнеров. Использование презерватива во время полового акта не может полностью защитить от ВПЧ.
- Поддержание надлежащего ухода за зубными протезами. Неудачно подобранные зубные протезы могут улавливать канцерогенные вещества из табака и алкоголя. Протезы следует снимать каждую ночь, чистить и тщательно промывать каждый день.
Последующее наблюдение и контроль
Лечение людей, у которых диагностирован рак, не заканчивается после завершения активной терапии. Лечащий врач будет продолжать проверять, не произошел ли рецидив рака, контролировать всевозможные побочные эффекты и общее состояние здоровья. Это называется последующим наблюдением. Оно состоит из регулярных медицинских осмотров и проведения анализов.
Контроль рецидива
Одной из целей последующего наблюдения является контроль рецидива, то есть, повторного наступления болезни. Рак рецидивирует из-за того, что в организме могут остаться небольшие скопления злокачественных клеток. Со временем эти клетки могут увеличиваться до тех пор, пока они не появятся в результатах анализов или не вызовут соответствующие симптомы. Во время последующего наблюдения лечащий врач может предоставить вам персональную информацию о риске рецидива. Ваш врач задаст конкретные вопросы о вашем здоровье. Может потребоваться сдать анализы крови или пройти визуальную диагностику в рамках регулярного последующего наблюдения. Рекомендации по последующему наблюдению зависят от нескольких факторов, включая тип и стадию первоначально диагностированного рака головы и шеи и проведенное лечение. Доктор также подскажет, какие признаки и симптомы контролировать.
Контроль долгосрочных и отложенных побочных эффектов
Лечение злокачественных опухолей сопровождается различными побочными эффектами. Долгосрочные последствия сохраняются после периода терапии. Отложенные побочные эффекты могут развиться спустя месяцы или даже годы. К долгосрочным и отсроченным последствиям могут относиться физические и эмоциональные изменения.
Обсудите со своим врачом риск развития таких побочных эффектов в зависимости от типа рака, вашего индивидуального плана лечения и общего состояния здоровья. Если известно, что проводимое лечение может вызывать некоторые отложенные эффекты, вам может потребоваться пройти определенные дополнительные методы обследования. Например, если вы получали лучевую терапию, врач порекомендует вам регулярно сдавать кровь для проверки функции щитовидной железы. Врач может направить вас к специалисту для лечения отложенных эффектов.
Реабилитация является основной частью последующего наблюдения после лечения рака головы и шеи. Пациентам может назначаться физиотерапия для поддержания двигательных функций и уровня движений, а также терапия речи и глотания для восстановления таких навыков, как разговор и прием пищи. Правильная оценка и лечение часто могут предотвратить долгосрочные проблемы с речью и глотанием. Некоторым пациентам может понадобиться освоить новые способы питания или другие способы приготовления пищи.
Больные могут выглядеть по-другому, чувствовать усталость и быть не в состоянии говорить или есть, как раньше. Многие люди испытывают депрессию. Группы поддержки помогают пациентам справиться с изменениями после лечения.
Ведение собственных медицинских записей
Вам с доктором предстоит совместно разработать индивидуальный план последующего наблюдения. Обязательно обсудите любые свои опасения по поводу собственного будущего физического или эмоционального здоровья.
Стадии
Стадия – это определение того, где расположен рак, распространен ли он, и куда, а также его влияние на другие части тела.
Врачи используют диагностические тесты для определения стадии рака; им может потребоваться информация, основанная на образцах ткани, полученных при операции, поэтому определение стадии может продолжаться до проведения всех анализов. Информация о стадии помогает врачу определить, какое лечение является оптимальным, и спрогнозировать возможность выздоровления.
Система классификации опухолей TNM
Один из способов определения стадии рака – этот система TNM. Врачи используют результаты диагностических тестов и сканирования для получения ответов на следующие вопросы:
- Опухоль (T): ее размеры и расположение?
- Лимфатические узлы (N): степень распространенности процесса на лимфатические узлы?
- Метастазы (M): распространённость рака на другие части тела?
Для определения стадии рака каждого пациента результаты объединяются. Стадия обеспечивает общий способ описания рака, чтобы врачи могли совместно планировать оптимальное лечение.
Рак головы и шеи: Симптомы и признаки
Пациенты с раком головы и шеи часто испытывают следующие симптомы или признаки. Иногда у больных с раком головы и шеи не наблюдают никаких нижеуказанных изменений. Или причиной симптома может быть неонкологическое заболевание.
- Незаживающие воспаление или рана
- Красное или белое пятно во рту
- Ком, шишка или масса в области головы или шеи, болезненное или безболезненное
- Длительно сохраняющаяся боль в горле
- Гнилостный запах изо рта, который не объясняется гигиеной
- Хрипота или осиплость голоса
- Частые носовые кровотечения и/или необычные выделения из носа
- Затруднение дыхания (в том числе и носового)
- Двоение в глазах
- Онемение в шее или слабость в затылочной области
- Боль или трудности с жеванием, проглатыванием даже маленьких кусочков пищи
- Боль в челюсти
- Кровянистые выделения в слюне или мокроте, слизи, которая выделяется в рот из дыхательных путей
- Расшатывание зубов
- Протезы, которые больше не подходят
- Необъяснимая потеря веса
- Усталость
- Боль в ушах или инфекция
Если вас беспокоят что-то из вышеперечисленного, следует обратиться к специалисту. Ваш врач, среди прочего, спросит, как долго и как часто вы испытываете симптом (симптомы). Эта беседа поможет в постановке правильного диагноза.
Если диагностирован рак, облегчение симптомов остается важной частью онкологической помощи. Это может называться паллиативной или поддерживающей терапией. Она часто начинается вскоре после постановки диагноза и продолжается в течение всего лечения.
Методы лечения онкологии головы и шеи
Стандарты оказания медицинской помощи при онкологии головы и шеи – лучшие из современных методов лечения. В качестве одного из вариантов терапии врачи рекомендуют рассмотреть клинические исследования. С помощью клинических исследований проверяется новый подход к лечению. Специалисты хотят узнать, является ли новое лечение безопасным, эффективным. Клинические исследования являются вариантом для лечения и онкологической помощи на всех стадиях рака.
Онкологическая команда
Специалисты по раку головы и шеи обычно формируют междисциплинарную команду для лечения каждого пациента. В состав входят следующие специальности:
- Химиотерапевт: лечение с помощью лекарств, среди которых химиотерапия, иммунотерапия и таргетная терапия.
- Радиолог-онколог: специализируется на лучевой терапии.
- Хирург-онколог: лечение с помощью операции.
- Реконструктивный / пластический хирург: восстановление повреждений, вызванных лечением опухоли
- Стоматолог-ортопед: восстановление тканей в ротовой полости.
- Отоларинголог: восстановление тканей уха, горла, носа.
- Стоматолог-онколог: опыт лечения пациентов с раком головы и шеи.
- Онкологическая медсестра: специализируется на уходе за больными раком.
- Физиотерапевт: восстановление двигательной активности, физических сил.
- Логопед: восстановление навыков речи, глотания после проведенных манипуляций.
- Аудиолог: лечение и контроль проблем слуха.
- Психолог/психиатр: занимаются эмоциональными, психологическими и поведенческими потребностями больного раком и семьи пациента.
- Социальный работник. предоставляет консультации пациентам, членам семьи и группам поддержки..
- Сертифицированный диетолог-нутриционист: помогает людям понять, как правильно питаться и что есть в соответствии с их конкретным состоянием.
Пациенту может потребоваться осмотр у нескольких специалистов до того, как план лечения будет полностью разработан.
Обзор лечения
Многие раковые заболевания головы и шеи можно вылечить, особенно если они обнаружены на ранней стадии. Устранение рака является основной целью лечения, но сохранение функции соседних нервов, органов и тканей не менее важно. Планируя лечение, врачи учитывают, как лечение может повлиять на качество жизни человека.
Основные варианты терапии – хирургическая, лучевая, таргетная, химиотерапия. Операция или лучевая терапия сами по себе или в сочетании могут быть частью плана лечения.
Варианты лечения и рекомендации зависят от нескольких факторов, включая тип и стадию рака, возможные побочные эффекты, личные предпочтения и общее состояние здоровья.
Хирургическое вмешательство
Цель хирургического вмешательства заключается в удалении раковой опухоли и части здоровых тканей во время операции. При раке головы и шеи используются следующие операции:
- Лазерные операции. Этот способ может использоваться для лечения опухоли на ранней стадии, особенно если она была обнаружена в гортани.
- Удаление. Это операция по удалению раковой опухоли и части окружающих ее здоровых тканей, известных как край.
- Лимфодиссекция, или шейная диссекция. Если врач подозревает распространение раковой опухоли, он может удалить лимфатические узлы на шее. Это может быть сделано одновременно с проведением удаления опухоли.
- Реконструктивная (пластическая) хирургия. Если для хирургического лечения рака требуется удаление важного участка ткани, например, удаление челюсти, кожи, глотки или языка, может потребоваться реконструктивная или пластическая операция для замены отсутствующей ткани. Эта операция помогает восстановить внешний вид человека и функциональность отдельных органов. Логопед потребоваться, чтобы заново научить больного глотать и общаться, используя новейшие методики.
Исходя из расположения, размеров, вида рака, процесс лечения будет проходить поэтапно с проведением нескольких операций.. При невозможности полного устранения опухоли рекомендуются дополнительные процедуры. Если раковые клетки остаются после оперативного вмешательства, назначают другие виды онкологической помощи (радио-, химиотерапия) в сочетанном или изолированном виде.
Побочные эффекты хирургического вмешательства
Неблагоприятные последствия операции зависят от способа и места ее проведения. Больным следует обсудить все нюансы побочных эффектов проводимой терапии с лечащим врачом. Наиболее распространенные негативные последствия операций в области головы и шеи – проблемы с речевым аппаратом и процессом глотания, снижение слуха. Удаление лимфатических узлов сопровождается скованностью в плечах. Кроме того, может возникнуть лимфостаз. После проведения тотальной ларингэктомии, которая заключается в удалении гортани, у людей может снизиться функция щитовидной железы, которую необходимо контролировать, например, принимая препараты гормонов щитовидной железы.
Другой вероятный побочный эффект – это отек гортани, затрудняющий дыхание. В подобном случае в трахее инструментом выполняется временный канал для нормального дыхания (трахеостома).
Некоторые пациенты после операции сталкиваются с обезображиванием лица. Для запуска или поддержания важных функций организма (например, устранение дефекта трахеостомы)может быть рекомендована реконструктивная хирургия. Пациентам следует встретиться с различными членами медицинской команды для совместного принятия решения о лечении, понять процесс выздоровления. Программы, которые помогают пациентам приспосабливаться к изменениям своей внешности, могут пригодиться как до, так и после операции.
Лучевая терапия
Лучевая терапия (радиотерапия) — это применение ионизирующего излучения для лечения злокачественных новообразований. Схема лечения содержит в себе несколько циклов процедур, проводимых через определенные временные интервалы. Радиотерапия может назначаться как отдельно, так и совместно с хирургическим вмешательством.
Дистанционная лучевая терапия – наиболее оптимальный вариант. Подразумевает действие на опухоль излучения, исходящего из расположенного за пределами организма аппарата. Особый вид наружной дистанционной лучевой терапии — модулированная по интенсивности лучевая терапия (IMRT). IОна использует передовые технологии для точного направления лучей излучения на новообразование. IMRT значительно снижает вероятность поражения здоровых участков, минимизируя возможные негативные последствия.
Протонная терапия — разновидность наружной дистанционной лучевой терапии с применением протонов. Современная медицина практически не использует протонную терапию.
Брахитерапия – контактный метод радиотерапии с применением имплантов. По способу применения может быть ручной и автоматизированной.
Перед началом лечения пациенту необходимо посетить стоматолога-онколога для решения проблемы кариеса, так как радиотерапия может усугубить кариозный процесс. Также понадобятся рекомендации логопеда для дальнейшего восстановительного периода.
Другими неприятными последствиями радиотерапии могут стать покраснение, отек контактирующего с излучением участка кожи, потеря аппетита, стоматит (язвы на внутренней поверхности щек). Пациенты жалуются на сухость во рту, ломоту в костях, утомляемость. Большинство симптомов исчезают вскоре после окончания курса лечения. Если при лечении повреждены лимфатические узлы, может возникнуть отек мягких тканей (лимфадема).
Лучевая терапия может вызвать гипотиреоз, при котором щитовидная железа (расположенная на шее) замедляет выработку гормонов, отвечающих за бодрость и активность. В таком случае эндокринолог выписывает гормоно-заместительные препараты. Если радиотерапия проводится в области шеи, необходимо периодически контролировать функцию щитовидной железы.
Медикаментозная терапия
Системная терапия — это применение лекарственных препаратов для устранения онкопроцесса. Такие препараты вводятся в кровообращение для устранения раковых клеток. Схему системного лечения составляет химиотерапевт.
Обычные способы системного лечения – установка внутривенного (ВВ) катетера в вену или проглатывание (пероральный прием) препарата.
При раке головы и шеи применяются следующие виды медикаментозной терапии:
- Химиотерапия
- Таргетная терапия
- Иммунотерапия Схема медикаментозной терапии (количество препаратов) зависит от формы и тяжести онкопроцесса.
Химиотерапия
Применение препаратов, препятствующих развитию и делению опухолевых клеток называют химиотерапией.
Схема химиотерапии схожа с радиотерапией: несколько этапов за определенное количество времени. Количество принимаемых препаратов индивидуально и зависит от многих факторов.
Негативные последствия также сугубо индивидуальны. В первую очередь наблюдаются депрессивные состояния, выпадение волос, тошноту и рвоту.
Таргетная терапия
Каждая опухоль имеет свои особенности, мишени. Вид онкологического лечения, основанного на уничтожении целевых молекул (специфических генов) и ферментов, подпитывающих жизнедеятельность злокачественных клеток. Таргетная (целевая) терапия предотвращает гибель нормальных клеток и тканей, влияя только на таргетные молекулы.
Для выбора необходимого препарата врач проводит анализ на определение белковых фракций, генов новообразования. Ингибиторы EGFR. При раке головы и шеи может назначаться лечение, направленное на специфический опухолевый белок — рецептор эпидермального фактора роста (EGFR). Исследователи обнаружили, что препараты, которые блокируют EGFR, помогают остановить или замедлить рост некоторых видов рака головы и шеи.
Агностическая противоопухолевая терапия. Ларотрэктиниб (Витракви) — это сертифицированный препарат таргетной терапии, фокусирующийся на измененных генах NTRK. Ларотрэктиниб актуален для устранения метастазов, которые по разным причинам невозможно удалить оперативным вмешательством.
Иммунотерапия
Обязательный этап лечения, предназначенный для увеличения естественной сопротивляемости организма, укрепления иммунной системы. Используются вещества, вырабатываемые иммунными клетками или произведенные в лабораторных условиях.
Пембролизумаб (Кейтруда) и ниволумаб (Опдиво) – новейшие эффективные иммунопрепараты для лечения рецидивирующего или метастатического плоскоклеточного рака головы и шеи. Пембролизумаб может назначаться отдельно, если опухоль экспрессирует определенное количество белка PD-L1. Или же его можно использовать в сочетании с химиотерапией независимо от уровня PD-L1, экспрессируемого опухолью. Ниволумаб можно использовать, если рак продолжал расти или распространяться во время лечения химиотерапией на основе платины.
Разные виды иммунотерапии могут спровоцировать различные негативные последствия. К общим побочным эффектам относятся кожные реакции, гриппоподобные симптомы, диарея и изменение веса.
Физические, психологические социальные последствия онкологии
Пациенты, принимающие онкопомощь неизбежно сталкиваются с физическими, психологическими нагрузками, а также с социальными последствиями. Управляет всеми этими факторами поддерживающая терапия (другое название – паллиативная).
Поддерживающая терапия очень разнообразна, подразумевая под собой медикаментозное лечение, изменение в питании, психологическую разгрузку.
Метастатический рак головы и шеи
Если процесс распространяется за пределы пораженного органа, врачи называют это метастатическим раком. В таком случае важно проконсультироваться у врача, имеющего опыт лечения подобных случаев. У врачей существуют разные взгляды на оптимальный стандартный план лечения. В качества варианта лечения можно также рассмотреть клинические исследования.
План лечения метастатического рака может сочетать в себе все вышеперечисленные лечебные методики онкологии.
Ремиссия и возможность выздоровления
Ремиссия – это состояние, при котором злокачественные клетки в организме и соответствующая симптоматика отсутствуют. Ремиссию также называют «отсутствием признаков заболевания».
Ремиссия бывает временной или постоянной.
Если болезнь возвращается после первичного цикла терапии, она называется рецидивирующим раком. Заболевание может повторно проявиться в том же месте (местный рецидив), рядом (регионарный рецидив) или в другом месте (отдаленный рецидив). В подобном случае необходимо провести серию свежих анализов, чтобы понять полную картину общего состояния здоровья.
Если лечение не помогает
Рак головы и шеи, к сожалению, не всегда излечим. Такой вариант событий называется прогрессирующим или терминальным раком.
Подобный диагноз является большим стрессом для больного и его близких. Потому так важно откровенно беседовать с командой медицинской помощи, объясняя свои ощущения, тревожность. Специальная подготовка и опыт помогают команде медиков оказывать поддержку больным и членам их семей. Чрезвычайно важно обеспечить человеку физический комфорт, свободу от боли и психоэмоциональную помощь.
Доброкачественные опухоли: типы, причины и методы лечения
Опухоль — это ненормальный рост клеток, не имеющий цели. Доброкачественная опухоль — это не злокачественная опухоль, то есть рак. Он не проникает в близлежащие ткани и не распространяется на другие части тела, как рак. В большинстве случаев прогноз при доброкачественных опухолях очень хороший. Но доброкачественные опухоли могут быть серьезными, если они давят на жизненно важные структуры, такие как кровеносные сосуды или нервы. Поэтому иногда они требуют лечения, а иногда нет.
Причины доброкачественных опухолей
Что вызывает образование доброкачественной опухоли? Часто причина неизвестна. Но рост доброкачественной опухоли может быть связан с:
- Экологические токсины, такие как воздействие радиации
- Генетика
- Диета
- Стресс
- Местная травма или травма
- Воспаление или инфекция
Лечение доброкачественных опухолей
Во многих случаях доброкачественные опухоли не нуждаются в лечении. Врачи могут просто использовать «бдительное ожидание», чтобы убедиться, что они не вызывают проблем.Но если проблема вызывает симптомы, может потребоваться лечение. Хирургия — распространенный вид лечения доброкачественных опухолей. Цель — удалить опухоль без повреждения окружающих тканей. Другие виды лечения могут включать лекарства или облучение.
Распространенные типы доброкачественных опухолей
Существует много разных типов доброкачественных опухолей, возникающих из разных структур тела. Вот некоторые из наиболее распространенных типов доброкачественных опухолей:
Аденомы — это доброкачественные опухоли, начинающиеся в эпителиальной ткани железы или подобной железе структуры.Эпителиальная ткань — это тонкий слой ткани, покрывающий органы, железы и другие структуры. Распространенный тип аденомы — полип в толстой кишке. Аденомы также могут расти в печени или надпочечниках, гипофизе или щитовидной железе.
При необходимости аденомы часто можно удалить хирургическим путем. Хотя этот тип опухоли не является распространенным явлением, он может стать злокачественным. В толстой кишке менее 1 из каждых 10 аденом становятся злокачественными.
Фибромы (или миомы) — это опухоли из фиброзной или соединительной ткани, которые могут расти в любом органе.Миома обычно разрастается в матке. Хотя миома матки не является злокачественной, она может привести к сильному вагинальному кровотечению, проблемам с мочевым пузырем, болям или давлению в области таза.
Другой тип опухоли фиброзной ткани — десмоидная опухоль. Эти опухоли могут вызывать проблемы, прорастая в близлежащие ткани.
Поскольку опухоли фиброзной ткани могут вызывать симптомы, может потребоваться хирургическое удаление опухолей.
Гемангиомы — это скопление клеток кровеносных сосудов в коже или внутренних органах.Гемангиомы — распространенный тип родинок, часто возникающий на голове, шее или туловище. Они могут казаться красными или голубоватыми. Большинство уходят сами по себе. Тем, кто мешает зрению, слуху или питанию, может потребоваться лечение кортикостероидами или другими лекарствами.
Липомы растут из жировых клеток. Это наиболее распространенная доброкачественная опухоль у взрослых, часто обнаруживаемая на шее, плечах, спине или руках. Липомы медленно растут, обычно круглые и подвижные, мягкие на ощупь.Они могут работать семьями, а иногда и в результате травм. Лечение может потребоваться, если липома болезненна или быстро растет. Это может включать в себя уколы стероидов или удаление путем липосакции или хирургического вмешательства.
Двумя другими типами доброкачественных жировых опухолей являются липобластомы, которые возникают у детей раннего возраста, и гиберномы.
Менингиомы — это опухоли, которые развиваются из мембраны, окружающей головной и спинной мозг. Примерно девять из 10 доброкачественных. Многие растут медленно. Другие растут быстрее.Лечение варьируется в зависимости от локализации менингиомы и вызываемых ею симптомов. Симптомы могут включать головную боль и слабость с одной стороны, судороги, изменения личности и проблемы со зрением.
Иногда врач предпочитает какое-то время наблюдать за опухолью. Если операция необходима, ее успех зависит от вашего возраста, местоположения опухоли и от того, прикреплена ли она к чему-либо. Лучевая терапия может применяться при опухолях, которые невозможно удалить.
Миомы — это опухоли, которые растут из мышц.Лейомиомы растут из гладких мышц, которые находятся во внутренних органах, таких как желудок и матка. Они могут начинаться в стенках сосудов. В стенке матки лейомиомы часто называют миомами. Редкая доброкачественная опухоль скелетных мышц — рабдомиома. Эти опухоли можно просто наблюдать. Чтобы устранить симптомы, их можно уменьшить с помощью лекарств или удалить хирургическим путем.
Невусы (родинки) — это новообразования на коже. Они могут быть по цвету от розово-коричневого до коричневого или черного.У вас могут появиться новые родинки примерно до 40 лет. Родинки, которые выглядят иначе, чем обычные родинки (диспластические невусы), могут с большей вероятностью перерасти в рак кожи (меланома). По этой причине важно регулярно проверять вашу кожу у медицинского работника. Это особенно верно, если ваши родинки выглядят необычно, растут или меняют форму, имеют неровные границы, меняют цвет или иным образом. Иногда необходимо удалить такую родинку, чтобы проверить ее на наличие признаков рака.
Невромы растут из нервов. Двумя другими типами нервных опухолей являются нейрофибромы и шванномы. Эти доброкачественные опухоли нервов могут возникать практически в любом месте нервов, проходящих по всему телу. Нейрофибромы чаще встречаются у людей с наследственным заболеванием, называемым нейрофиброматозом. Хирургия — наиболее распространенный вид лечения доброкачественных опухолей нервов.
Остеохондромы — наиболее распространенный тип доброкачественной опухоли костей. Эти опухоли обычно выглядят как безболезненная шишка или шишка возле сустава, такого как колено или плечо.Часто врач просто наблюдает за этой доброкачественной опухолью с помощью рентгена. Операция может потребоваться, если опухоль вызывает такие симптомы, как боль или давление на нервы или кровеносные сосуды.
Папилломы — это опухоли, которые растут из эпителиальной ткани и выступают в виде пальцевидных веточек. Они могут быть доброкачественными или злокачественными. Они могут расти, например, на коже, шейке матки, грудном протоке или слизистой оболочке, покрывающей внутреннюю часть века (конъюнктиву). Эти опухоли могут возникнуть в результате прямого контакта с инфекцией, такой как вирус папилломы человека (ВПЧ).Некоторые виды папиллом проходят сами по себе. В некоторых случаях для исключения рака требуется хирургическое вмешательство.
Опухоль головного мозга: виды лечения
НА ЭТОЙ СТРАНИЦЕ: Вы узнаете о различных видах лечения, которые врачи используют для лечения людей с опухолью головного мозга. Используйте меню для просмотра других страниц.
В этом разделе описаны виды лечения, являющиеся стандартными при лечении опухолей головного мозга. «Стандарт лечения» означает лучшие известные методы лечения. При принятии решения о плане лечения вам рекомендуется рассмотреть возможность проведения клинических испытаний.Клиническое испытание — это научное исследование, в котором проверяется новый подход к лечению. Врачи хотят узнать, является ли новое лечение безопасным, эффективным и, возможно, лучше, чем стандартное лечение. В клинических испытаниях можно проверить новое лекарство, новую комбинацию стандартных методов лечения или новые дозы стандартных лекарств или других методов лечения. Клинические испытания — это один из вариантов лечения и ухода за всеми типами опухолей головного мозга. Ваш врач может помочь вам рассмотреть все варианты лечения. Узнайте больше о клинических испытаниях в разделах «О клинических испытаниях» и «Последние исследования» этого руководства.
Обзор лечения
При лечении опухолей головного мозга врачи разных типов часто работают вместе, чтобы составить общий план лечения пациента, который сочетает в себе разные виды лечения. Это называется мультидисциплинарной командой. В вашу команду по уходу может входить множество других специалистов в области здравоохранения, таких как фельдшеры, практикующие медсестры, медсестры онкологии, социальные работники, фармацевты, консультанты, диетологи, специалисты по реабилитации и другие. Важно иметь медицинскую бригаду, которая специализируется на уходе за людьми с опухолью головного мозга, что может означать разговоры с медицинскими работниками за пределами вашего района, чтобы помочь с диагностикой и планированием лечения.
Описание наиболее распространенных методов лечения опухоли головного мозга приведено ниже. Ваш план медицинского обслуживания может также включать лечение симптомов и побочных эффектов, что является важной частью вашего медицинского обслуживания.
Варианты лечения и рекомендации зависят от нескольких факторов:
-
Размер, тип и степень опухоли
-
Давит ли опухоль на жизненно важные части мозга
-
Если опухоль распространилась на другие части ЦНС или тела
-
Возможные побочные эффекты
-
Предпочтения пациента и общее состояние здоровья
Некоторые виды опухолей головного мозга быстро растут; другие опухоли растут медленно.Учитывая все эти факторы, ваш врач поговорит с вами о том, как скоро после постановки диагноза следует начинать лечение.
Варианты лечения включают описанные ниже, такие как хирургическое вмешательство, лучевая терапия, химиотерапия и таргетная терапия.
При опухоли головного мозга низкой степени злокачественности хирургическое вмешательство может быть единственным необходимым лечением, особенно если опухоль может быть удалена полностью. Если после операции остается видимая опухоль, можно использовать лучевую терапию и химиотерапию. При опухолях более высоких степеней лечение обычно начинается с хирургического вмешательства, за которым следует лучевая терапия и химиотерапия.Ваш точный план лечения будет составлен вашей медицинской бригадой.
Успешное лечение опухолей головного мозга может быть сложной задачей. Гематоэнцефалический барьер организма обычно защищает головной и спинной мозг от вредных химических веществ. Однако этот барьер также препятствует прохождению многих видов химиотерапии. Операция может быть затруднена, если опухоль находится рядом с чувствительной частью головного или спинного мозга. Даже когда хирург может полностью удалить исходную опухоль, части опухоли могут оставаться слишком маленькими, чтобы их можно было увидеть или удалить во время операции.Лучевая терапия также может повредить здоровые ткани.
Однако исследования последних 20 лет помогли значительно продлить жизнь многим людям с опухолью головного мозга. Более совершенные операции, лучшее понимание типов опухолей, которые реагируют на химиотерапию и другие препараты, а также более целенаправленная лучевая терапия продлили жизнь и улучшили качество жизни многих людей, у которых диагностирована опухоль головного мозга.
Найдите время, чтобы узнать обо всех вариантах лечения, и обязательно задавайте вопросы о том, что неясно.Поговорите со своим врачом о целях каждого лечения и о том, чего вы можете ожидать от него. Такие разговоры называются «совместным принятием решений». Совместное принятие решений — это когда вы и ваши врачи вместе выбираете методы лечения, которые соответствуют целям вашего лечения. Совместное принятие решений особенно важно при опухоли головного мозга, потому что существуют разные варианты лечения. Узнайте больше о принятии решений о лечении.
Физические, эмоциональные и социальные последствия опухоли головного мозга
Опухоль головного мозга и ее лечение вызывают физические симптомы и побочные эффекты, а также эмоциональные, социальные и финансовые последствия.Управление всеми этими эффектами называется паллиативной или поддерживающей терапией. Это важная часть вашего ухода, которая включается в лечение, направленное на замедление, остановку или устранение опухоли.
Паллиативная помощь направлена на улучшение вашего самочувствия во время лечения путем устранения симптомов и поддержки пациентов и их семей с другими, немедицинскими потребностями. Любой человек, независимо от возраста, типа и стадии опухоли, может получить такую помощь. И часто он работает лучше всего, когда его начинают сразу после диагностики опухоли головного мозга.Люди, которые получают паллиативную помощь вместе с лечением опухоли, часто имеют менее серьезные симптомы, лучшее качество жизни и сообщают, что они более удовлетворены лечением.
Паллиативное лечение широко варьируется и часто включает прием лекарств, изменение режима питания, техники релаксации, эмоциональную и духовную поддержку и другие методы лечения. Вы также можете получить паллиативное лечение, подобное тому, которое предназначено для избавления от опухоли, например химиотерапию, хирургическое вмешательство или лучевую терапию.
Некоторые симптомы опухоли головного мозга могут быть серьезными и оказывать огромное влияние на повседневную жизнь пациентов и членов их семей. Однако с симптомами часто можно справиться с помощью определенных лекарств. Поддерживающая терапия для людей с опухолью головного мозга включает:
-
Кортикостероиды. Они используются для уменьшения отека в головном мозге, что может уменьшить боль, вызванную отеком, без необходимости в рецептурных обезболивающих. Эти препараты также могут помочь улучшить неврологические симптомы, уменьшая давление опухоли и отек здоровой ткани мозга.
-
Противосудорожные препараты. Они помогают контролировать судороги, и существует несколько типов лекарств. Их назначит ваш невролог.
Перед началом лечения поговорите со своим врачом о целях каждого лечения в плане лечения. Вам также следует поговорить о возможных побочных эффектах конкретного плана лечения и вариантах паллиативной помощи.
Во время лечения ваша медицинская бригада может попросить вас ответить на вопросы о ваших симптомах и побочных эффектах и описать каждую проблему.Обязательно сообщите медицинскому персоналу, если у вас возникла проблема. Это помогает медицинским работникам как можно быстрее устранять любые симптомы и побочные эффекты. Это также может помочь предотвратить более серьезные проблемы в будущем.
Узнайте больше о важности отслеживания побочных эффектов в другой части этого руководства. Узнайте больше о паллиативной помощи в отдельном разделе этого сайта.
Хирургия
Хирургия — это удаление опухоли и некоторых окружающих здоровых тканей во время операции.Обычно это первое лечение опухоли головного мозга. Часто это единственное лечение, необходимое при опухоли головного мозга низкой степени злокачественности. Удаление опухоли может улучшить неврологические симптомы, предоставить ткань для диагностики и генетического анализа, помочь сделать другие методы лечения опухолей головного мозга более эффективными и, во многих случаях, улучшить прогноз человека с опухолью головного мозга.
Нейрохирург — врач, специализирующийся на хирургии головного и спинного мозга. Операция на головном мозге требует удаления части черепа. Эта процедура называется трепанацией черепа.После того, как хирург удалит опухоль, для закрытия отверстия в черепе будет использована собственная кость пациента.
В хирургии опухолей головного мозга наблюдается быстрый прогресс, включая использование кортикального картирования, улучшенной визуализации и флуоресцентных красителей.
-
Кортикальное картирование позволяет врачам определять области мозга, которые контролируют чувства, язык и моторику.
-
Усовершенствованные устройства визуализации предоставляют хирургам больше инструментов для планирования и проведения хирургических операций.Например, компьютерные методы, такие как хирургия под визуальным контролем (IGS), помогают хирургам очень точно определить местоположение опухоли. Однако это очень специализированный метод, который может быть не широко доступен.
-
Флуоресцентный краситель, называемый 5-аминолевулиновой кислотой, можно принимать внутрь утром перед операцией. Этот краситель поглощается опухолевыми клетками. Врачи могут использовать специальный микроскоп и свет, чтобы увидеть клетки, которые впитали краситель во время операции. Это помогает врачам безопасно удалить как можно большую часть опухоли.
При опухоли, расположенной рядом с речевым центром головного мозга, все чаще операция выполняется, когда пациент находится в бодрствующем состоянии для части операции. Обычно пациента просыпают, когда обнажается поверхность мозга. Затем используются специальные методы электростимуляции, чтобы определить местонахождение той части мозга, которая контролирует речь. Такой подход может помочь избежать повреждений при удалении опухоли.
В дополнение к удалению или уменьшению размера опухоли головного мозга хирургическая операция может предоставить образец ткани для биопсийного анализа, как описано в разделе «Диагностика».Для некоторых типов опухолей результаты этого анализа могут помочь определить, будет ли полезна химиотерапия или лучевая терапия. В случае раковой опухоли, даже если ее невозможно вылечить, ее удаление может облегчить симптомы давления опухоли на мозг.
Иногда операция не может быть проведена из-за того, что опухоль находится в недоступном для хирурга месте или рядом с жизненно важной структурой. Эти опухоли называют неоперабельными или неоперабельными. Если опухоль неоперабельна, врач порекомендует другие варианты лечения, которые также могут включать биопсию или удаление части опухоли.
Перед операцией поговорите со своим лечащим врачом о возможных побочных эффектах конкретной операции, которую вам предстоит перенести. Узнайте больше об основах хирургии.
Лучевая терапия
Лучевая терапия — это использование высокоэнергетических рентгеновских лучей или других частиц для уничтожения опухолевых клеток. Врачи могут использовать лучевую терапию, чтобы замедлить или остановить рост опухоли головного мозга. Обычно его назначают после операции и, возможно, вместе с химиотерапией. Врач, специализирующийся на проведении лучевой терапии для лечения опухоли, называется онкологом-радиологом.Наиболее распространенный вид лучевой терапии называется дистанционной лучевой терапией, то есть облучение от аппарата, расположенного вне тела. Когда лучевая терапия проводится с использованием имплантатов, она называется внутренней лучевой терапией или брахитерапией. Схема или расписание лучевой терапии обычно состоит из определенного количества процедур, проводимых в течение определенного периода времени.
Внешняя лучевая терапия может быть направлена на опухоль головного мозга следующими способами:
-
Обычная лучевая терапия. Место лечения определяется на основании анатомических ориентиров и рентгеновских снимков. В определенных ситуациях, например, при лучевой терапии всего мозга при метастазах в мозг, этот метод подходит. Для более точного прицеливания нужны разные техники. Количество вводимого излучения зависит от степени опухоли.
-
Трехмерная конформная лучевая терапия (3D-CRT). Используя изображения КТ и МРТ (см. Диагностика), на компьютере создается трехмерная модель опухоли и здоровой ткани, окружающей опухоль.Эта модель может использоваться для наведения пучков излучения непосредственно на опухоль, защищая здоровые ткани от высоких доз лучевой терапии.
-
Лучевая терапия с модуляцией интенсивности (IMRT). IMRT — это тип 3D-CRT (см. Выше), который может более непосредственно воздействовать на опухоль. Он может доставлять более высокие дозы радиации в опухоль, но меньше — в окружающие здоровые ткани. В IMRT лучи излучения разбиваются на меньшие лучи, и интенсивность каждого из этих меньших лучей может быть изменена.Это означает, что более интенсивные лучи или лучи, дающие больше излучения, могут быть направлены только на опухоль.
-
Протонная терапия. Протонная терапия — это вид лучевой терапии с внешним лучом, в которой используются протоны, а не рентгеновские лучи. При высокой энергии протоны могут разрушать опухолевые клетки. Протонная лучевая терапия обычно используется для лечения опухолей, когда требуется меньшее облучение из-за местоположения. Сюда входят опухоли, которые вросли в соседнюю кость, например, в основание черепа, и опухоли возле зрительного нерва.
-
Стереотаксическая радиохирургия. Стереотаксическая радиохирургия — это использование однократной высокой дозы излучения, направляемой непосредственно на опухоль, а не на здоровую ткань. Он лучше всего работает с опухолью, которая находится только в одной области мозга, и с некоторыми доброкачественными опухолями. Его также можно использовать, когда у человека более 1 метастатической опухоли головного мозга. Существует множество различных типов оборудования для стереотаксической радиохирургии, в том числе:
-
Модифицированный линейный ускоритель — это машина, которая создает высокоэнергетическое излучение, используя электричество для формирования потока быстро движущихся субатомных частиц.
-
Гамма-нож — это еще один вид лучевой терапии, при котором на опухоль концентрируются сильно сфокусированные пучки гамма-излучения.
-
Кибер-нож — это роботизированное устройство, используемое в лучевой терапии для направления излучения на опухоль, особенно в области мозга, головы и шеи.
-
Фракционная стереотаксическая лучевая терапия. Лучевая терапия проводится со стереотаксической точностью, но делится на небольшие дневные дозы, называемые фракциями, и дается в течение нескольких дней или недель, в отличие от однодневной радиохирургии.Этот метод используется при опухолях, расположенных рядом с чувствительными структурами, такими как зрительные нервы или ствол мозга.
С помощью этих различных методов врачи пытаются быть более точными и снизить радиационное воздействие на окружающую здоровую ткань мозга. В зависимости от размера и расположения опухоли онколог-радиолог может выбрать любой из вышеперечисленных методов облучения. В определенных ситуациях комбинация нескольких методов может работать лучше всего.
Краткосрочные побочные эффекты лучевой терапии могут включать усталость, легкие кожные реакции, выпадение волос, расстройство желудка и неврологические симптомы, такие как проблемы с памятью.Большинство побочных эффектов проходят вскоре после окончания лечения. Также лучевая терапия обычно не рекомендуется детям младше 5 лет из-за высокого риска повреждения их развивающегося мозга. Более долгосрочные побочные эффекты лучевой терапии зависят от того, сколько здоровых тканей подверглось облучению, и включают проблемы с памятью и гормональными проблемами, а также когнитивные изменения (мыслительный процесс), такие как трудности в понимании и выполнении сложных задач.
Узнайте больше об основах лучевой терапии.
Лечение с использованием лекарств
Системная терапия — это использование лекарств для уничтожения опухолевых клеток. Этот тип лекарства вводится через кровоток, чтобы достичь опухолевых клеток по всему телу. Системные методы лечения обычно назначаются онкологом, врачом, который специализируется на лечении опухоли с помощью лекарств. Системную терапию может также назначить нейроонколог
Обычные способы проведения системной терапии включают внутривенную (IV) трубку, вводимую в вену с помощью иглы, либо в таблетку или капсулу, которые проглатываются (перорально).Его также можно вводить через катетер или порт, которые используются для облегчения внутривенных инъекций.
Типы системной терапии опухоли головного мозга включают:
-
Химиотерапия
-
Таргетная терапия
Каждый из этих видов терапии обсуждается ниже более подробно. Человек может получать одновременно 1 тип системной терапии или комбинацию системных терапий. Их также можно назначать как часть плана лечения, который включает хирургическое вмешательство и / или лучевую терапию.
Лекарства, используемые для лечения опухоли головного мозга, постоянно проходят экспертизу. Зачастую лучший способ узнать о прописанных вам лекарствах, их назначении и их потенциальных побочных эффектах или взаимодействии с другими лекарствами — поговорить с врачом. Также важно сообщить своему врачу, принимаете ли вы какие-либо другие лекарства или добавки, отпускаемые по рецепту или без рецепта. Травы, добавки и другие лекарства могут взаимодействовать с лекарствами, используемыми при опухоли головного мозга.Узнайте больше о своих рецептах с помощью доступных для поиска баз данных о лекарствах.
Химиотерапия
Химиотерапия — это использование лекарств для уничтожения опухолевых клеток, обычно путем удержания опухолевых клеток от роста, деления и образования новых клеток.
Схема или расписание химиотерапии обычно состоит из определенного количества циклов, проводимых в течение определенного периода времени. Пациент может получать по 1 лекарству за раз или одновременно принимать комбинацию разных лекарств. Целью химиотерапии может быть уничтожение опухолевых клеток, оставшихся после операции, замедление роста опухоли или уменьшение симптомов.
Как объяснялось выше, химиотерапия для лечения опухоли головного мозга обычно проводится после операции и, возможно, с лучевой терапией или после нее, особенно если опухоль вернулась после первоначального лечения.
Некоторые лекарства лучше проникают через гематоэнцефалический барьер. Эти препараты часто используются при опухоли головного мозга.
-
Вафли «Глиадель» — это способ дать лекарство кармустин. Эти пластины помещают в область, где опухоль была удалена во время операции.
-
Людям с глиобластомой и глиомой высокой степени злокачественности последним стандартом лечения является лучевая терапия с ежедневными низкими дозами темозоломида (Темодар). Затем следует ежемесячное введение темозоломида после лучевой терапии в течение от 6 месяцев до 1 года.
-
Комбинация трех препаратов: ломустина (глеостина), прокарбазина (матулан) и винкристина (винкасар) использовалась вместе с лучевой терапией. Этот подход помог продлить жизнь пациентам с олигодендроглиомой III степени с ко-делецией 1p / 19q (см. Также «Биогенетические маркеры» в разделе «Степени и прогностические факторы») при назначении до или сразу после лучевой терапии.Также было показано, что он продлевает жизнь пациентов после лучевой терапии низкосортной опухоли, которую невозможно полностью удалить хирургическим путем. Клинические испытания использования химиотерапии для отсрочки лучевой терапии у пациентов с глиомой низкой степени злокачественности продолжаются.
При активном лечении пациенты проходят МРТ головного мозга каждые 2–3 месяца. Затем интервал времени между сканированием МРТ увеличивается в зависимости от степени опухоли. Пациентам часто проводят регулярные МРТ, чтобы контролировать свое здоровье после того, как лечение закончено и опухоль не выросла. Если опухоль растет во время лечения, будут рассмотрены другие варианты лечения.
Побочные эффекты химиотерапии зависят от человека и применяемой дозы, но могут включать усталость, риск инфекции, тошноту и рвоту, выпадение волос, потерю аппетита и диарею. Эти побочные эффекты обычно проходят после завершения лечения. В редких случаях некоторые лекарства могут вызвать потерю слуха. Другие могут вызвать повреждение почек. Пациентам можно вводить дополнительную жидкость внутривенно для защиты почек.
Узнайте больше об основах химиотерапии.
Таргетная терапия
В дополнение к стандартной химиотерапии, таргетная терапия — это лечение, направленное на специфические гены опухоли, белки или тканевую среду, которая способствует росту и выживанию опухоли. Этот тип лечения блокирует рост и распространение опухолевых клеток и ограничивает повреждение здоровых клеток.
Не все опухоли имеют одинаковые мишени, а некоторые опухоли могут иметь более одной мишени.Чтобы найти наиболее эффективное лечение, ваш врач может провести тесты, чтобы определить гены, белки и другие факторы в вашей опухоли. Это помогает врачам лучше подбирать каждому пациенту наиболее эффективное лечение, когда это возможно. Кроме того, продолжаются исследования, чтобы узнать больше о конкретных молекулярных мишенях и новых методах лечения, направленных на них. Узнайте больше об основах целевого лечения.
При опухоли головного мозга можно использовать 2 типа таргетной терапии:
-
Бевацизумаб (Авастин, Мваси) — это лекарство от ангиогенеза, используемое для лечения мультиформной глиобластомы, когда предыдущее лечение не помогло.Терапия против ангиогенеза направлена на прекращение ангиогенеза, то есть процесса образования новых кровеносных сосудов. Поскольку опухоль нуждается в питательных веществах, доставляемых кровеносными сосудами для роста и распространения, цель антиангиогенезной терапии состоит в том, чтобы «голодать» опухоль.
-
Ларотректиниб (Витракви) — это тип таргетной терапии, которая не специфична для определенного типа опухоли, но направлена на конкретное генетическое изменение, называемое слиянием NTRK . Этот тип генетического изменения обнаруживается в целом ряде опухолей, включая некоторые опухоли головного мозга.Он одобрен в качестве лечения некоторых опухолей головного мозга, которые являются метастатическими или не могут быть удалены хирургическим путем, и которые ухудшились при других методах лечения.
Поговорите со своим врачом о возможных побочных эффектах конкретного лекарства и о том, как с ними бороться.
Терапия переменным электрическим полем (поля для лечения опухолей)
В этом типе лечения используется неинвазивное портативное устройство, которое воздействует на части клетки, необходимые для роста и распространения опухолевых клеток.Это делается путем размещения электродов, создающих электрическое поле, на внешней стороне головы человека. Доступное устройство называется Optune.
Терапия с использованием переменного электрического поля может быть вариантом для людей с впервые диагностированной глиобластомой или для пациентов с рецидивирующей глиобластомой. Исследователи обнаружили, что люди с рецидивирующей глиобластомой, которые использовали это устройство, жили столько же, сколько и те, кто получал химиотерапию. К тому же у них было меньше побочных эффектов. Другие исследования показывают, что люди, у которых впервые диагностирована глиобластома, жили дольше и с меньшей вероятностью обострились, если это лечение использовалось вместе с темозоломидом после лучевой терапии.Этот подход к лечению теперь считается рекомендуемым вариантом при глиобластоме.
Ремиссия и вероятность рецидива
Ремиссия — это когда опухоль не обнаруживается в организме. Ремиссия может быть временной или постоянной.
Для большинства первичных опухолей головного мозга, несмотря на визуализацию, показывающую, что рост опухоли контролируется или отсутствуют видимые признаки опухоли, опухоль головного мозга часто повторяется.
Пациенты часто продолжают получать МРТ, чтобы следить за рецидивом.Эта неопределенность заставляет многих беспокоиться о том, что опухоль вернется. Важно обсудить с врачом возможность возвращения опухоли. Понимание риска рецидива и вариантов лечения может помочь вам почувствовать себя более подготовленным, если опухоль все же вернется. Узнайте больше о том, как справиться со страхом повторения.
Если опухоль возвращается после первоначального лечения, это называется рецидивирующей опухолью. Рецидивирующая опухоль головного мозга обычно возвращается там, где она возникла изначально.В редких случаях он может вернуться в другом месте или в нескольких областях, что называется мультифокальным рецидивом.
Когда это произойдет, снова начнется новый цикл тестирования, чтобы узнать как можно больше о повторении. После того, как это обследование будет выполнено, вы и ваш врач обсудите варианты лечения. Часто план лечения включает лечение, описанное выше, такое как хирургическое вмешательство, лучевая терапия, химиотерапия и таргетная терапия, но они могут использоваться в другой комбинации или проводиться с другим темпом.Возможные варианты:
Не существует единого подхода к лечению рецидивирующей опухоли головного мозга, и ваш план лечения будет основан на многих факторах. Какой бы план лечения вы ни выбрали, паллиативная помощь будет иметь важное значение для облегчения симптомов и побочных эффектов. Ваш врач может предложить клинические испытания новых препаратов, которые создаются и тестируются для лечения опухолей головного мозга, которые могут помочь при рецидивирующих опухолях. Многие из этих новых лекарств называются «молекулярной таргетной терапией», потому что они малы по размеру, что означает, что их можно принимать внутрь и / или они могут воздействовать на определенные части опухолевых клеток головного мозга (см. «Таргетная терапия» выше).Эти новые препараты проходят испытания по отдельности или в сочетании со стандартной химиотерапией. Узнайте больше о клинических испытаниях по лечению опухолей головного мозга в разделе «Последние исследования».
Люди с рецидивирующей опухолью головного мозга часто испытывают такие эмоции, как неверие или страх. Для большинства людей диагноз рецидивирующей опухоли головного мозга вызывает большой стресс, а порой бывает трудно вынести. Вам предлагается поговорить с медицинским персоналом об этих чувствах и спросить об услугах поддержки, которые помогут вам справиться с этим.Также может быть полезно поговорить с другими пациентами, в том числе через группу поддержки. Узнайте больше о том, как справиться с повторением.
Метастатический рак
Если рак распространяется на мозг или ЦНС от того места, где он возник, врачи называют это метастатическим раком или вторичной опухолью головного мозга. Если это произойдет, рекомендуется поговорить с врачами, имеющими опыт лечения. Врачи могут по-разному относиться к лучшему стандартному плану лечения. Клинические испытания также могут быть вариантом.Узнайте больше о том, как получить второе мнение перед началом лечения, чтобы вам было комфортно с выбранным планом лечения.
Для большинства людей диагностика метастатического рака является очень сложной и сложной задачей. Вам и вашей семье рекомендуется поговорить о своих чувствах с врачами, медсестрами, социальными работниками или другими членами медицинской бригады. Также может быть полезно поговорить с другими пациентами, в том числе через группу поддержки.
Ваш план лечения может включать комбинацию хирургического вмешательства, лучевой терапии, таргетной терапии и иммунотерапии, которая представляет собой тип лечения, предназначенный для усиления естественной защиты организма для борьбы с опухолью.Узнайте больше об иммунотерапии ниже и в разделе «Последние исследования» этого руководства.
Лечение метастазов в головной мозг
Если рак распространился на мозг из другой части тела, это называется метастазом в мозг. Метастазы в головной мозг традиционно лечат хирургическим путем или лучевой терапией. Химиотерапия используется нечасто, потому что гематоэнцефалический барьер не позволяет многим лекарствам попасть в мозг. Раньше химиотерапия применялась в основном только в том случае, если лучевая терапия не приносила результатов.Текущие варианты лечения метастазов в головной мозг включают:
-
Хирургия. Хирургическое вмешательство, как правило, доступно только пациентам с единственной областью рака головного мозга. После этого часто назначается лучевая терапия.
-
Лучевая терапия. Лучевая терапия всего мозга (WBRT) — это лучевая терапия всего мозга. Иногда врачи могут избежать повреждения части мозга, называемой «гиппокамп». Это помогает уменьшить когнитивные побочные эффекты, связанные с лучевой терапией.Высокодозная лучевая терапия может проводиться с использованием стереотаксических методов (см. Лучевая терапия выше), которые фокусируют излучение только на опухоли в головном мозге, что также может помочь уменьшить побочные эффекты. Этот метод очень хорошо помогает избавиться от существующих опухолей, но он не может предотвратить развитие новых опухолей.
-
Таргетная терапия. Некоторые виды таргетной терапии могут легко проникать в мозг и воздействовать на определенные генетические изменения в опухоли.К ним относятся:
-
Осимертиниб (Тагриссо) для лечения немелкоклеточного рака легкого (НМРЛ) с генетическим изменением гена EGFR
-
Алектиниб (Alecensa) при НМРЛ с генетическим изменением гена ALK
-
Лапатиниб (Tykerb) может использоваться при HER2-положительном раке молочной железы
-
Дабрафениб (Тафинлар) отдельно или вместе с траметинибом (Мекинист) и вемурафенибом (Зелбораф) при меланоме
-
Иммунотерапия. Некоторые виды иммунотерапии оказались многообещающими при лечении метастазов в головной мозг от рака легких и меланомы. К ним относятся ипилимумаб (Ервой), ниволумаб (Опдиво) и пембролизумаб (Кейтруда).
Лечение лептоменингеальных метастазов
Если рак распространяется на мозговые оболочки или спинномозговую жидкость, это называется лептоменингеальными метастазами. Люди с лептоменингеальными метастазами могут получать химиотерапию непосредственно в спинномозговую жидкость головного мозга. Это может быть сделано с помощью люмбальной пункции, называемой интратекальной химиотерапией.Или это может быть введено с использованием катетера с резервуаром, называемого резервуаром Ommaya. Лучевая терапия также может быть вариантом.
Управление симптомами и побочными эффектами метастазов в мозг
Симптомы метастазов в мозг зависят от того, где в головном мозге распространился рак, сколько рака находится в головном мозге и как быстро он распространяется.
Облегчение симптомов и побочных эффектов у человека является важной частью лечения рака. Лечение симптомов может продолжаться даже после прекращения активного лечения, направленного на излечение или замедление рака.Обязательно поговорите с медперсоналом о новых симптомах или изменениях существующих симптомов.
ASCO рекомендует следующие варианты облегчения симптомов метастазов в головной мозг:
-
Дексаметазон (доступен как дженерик), препарат, называемый кортикостероидом, для уменьшения отека мозга и улучшения неврологических симптомов, вызванных опухолью и отеком здоровой ткани мозга.
-
Противосудорожные препараты рекомендуются только людям с припадками.
Узнайте о других способах лечения симптомов метастазов в головной мозг.
Эта информация основана на утверждении ASCO рекомендаций по использованию противосудорожных препаратов и стероидов при метастатических опухолях головного мозга, принятых Конгрессом неврологических хирургов . Обратите внимание, что эта ссылка ведет на другой веб-сайт ASCO.
Если лечение не работает
Излечиться от опухоли головного мозга не всегда возможно.Если опухоль не поддается лечению или контролю, болезнь можно назвать запущенной или терминальной.
Этот диагноз вызывает стресс, и многим людям трудно обсуждать запущенную опухоль головного мозга. Однако важно вести открытые и честные беседы со своим лечащим врачом, чтобы выразить свои чувства, предпочтения и опасения. Медицинская бригада обладает особыми навыками, опытом и знаниями для поддержки пациентов и их семей и всегда готова помочь. Чрезвычайно важно убедиться, что человеку физически комфортно, он свободен от боли и имеет эмоциональную поддержку.
Люди с запущенной опухолью головного мозга, которые, как ожидается, будут жить менее 6 месяцев, могут захотеть обратиться за помощью в хоспис. Уход в хосписе призван обеспечить наивысшее качество жизни людям, находящимся на грани конца жизни. Вам и вашей семье рекомендуется обсудить с медицинским персоналом варианты ухода в хосписе, которые включают домашний уход в хосписе, специальный центр хосписа или другие медицинские учреждения. Медсестринский уход и специальное оборудование могут сделать пребывание дома удобным для многих семей.Узнайте больше о расширенном планировании ухода.
После смерти любимого человека многим людям нужна поддержка, чтобы помочь им справиться с утратой. Узнайте больше о горе и утрате.
Следующий раздел в этом руководстве — О клинических испытаниях . Он предлагает больше информации об исследованиях, направленных на поиск лучших способов лечения людей с опухолью головного мозга. Используйте меню, чтобы выбрать другой раздел для чтения в этом руководстве.
типов лечения рака — Национальный институт рака
Кредит: Национальный институт рака
Есть много видов лечения рака.Типы лечения, которые вы получите, будут зависеть от типа рака и степени его распространенности.
Некоторым онкологическим больным будет назначен только один курс лечения. Но у большинства людей есть комбинация лечения, такая как операция с химиотерапией и / или лучевой терапией. Когда вам нужно лечение от рака, вам есть чему поучиться и о чем подумать. Это нормально — чувствовать себя подавленным и сбитым с толку. Но поговорив с врачом и узнав о типах лечения, которое вы можете получить, вы сможете лучше контролировать ситуацию.Наши вопросы о лечении могут помочь вашему врачу.
-
Тестирование биомаркеров для лечения рака
Тестирование биомаркеров — это способ поиска генов, белков и других веществ (называемых биомаркерами или опухолевыми маркерами), которые могут предоставить информацию о раке. Тестирование на биомаркеры может помочь вам и вашему врачу выбрать лечение рака.
-
Химиотерапия
Химиотерапия — это вид лечения рака, при котором используются лекарства для уничтожения раковых клеток.Узнайте, как химиотерапия работает против рака, почему она вызывает побочные эффекты и как ее применяют с другими видами лечения рака.
-
Гормональная терапия
Гормональная терапия — это лечение, которое замедляет или останавливает рост рака груди и простаты, для роста которого используются гормоны. Узнайте о типах гормональной терапии и возможных побочных эффектах.
-
Иммунотерапия для лечения рака
Иммунотерапия — это вид лечения рака, который помогает вашей иммунной системе бороться с раком. На этой странице рассказывается о типах иммунотерапии, о том, как она используется против рака и чего можно ожидать во время лечения.
-
Лучевая терапия
Лучевая терапия — это вид лечения рака, при котором используются высокие дозы радиации для уничтожения раковых клеток и уменьшения опухолей.Узнайте о типах излучения, почему возникают побочные эффекты, какие из них могут возникнуть и многое другое.
-
Трансплантация стволовых клеток
Трансплантация стволовых клеток — это процедура восстановления кроветворных стволовых клеток у онкологических больных, у которых были разрушены очень высокие дозы химиотерапии или лучевой терапии.Узнайте о типах трансплантатов, побочных эффектах, которые могут возникнуть, и о том, как трансплантаты стволовых клеток используются при лечении рака.
-
Хирургия
При лечении рака хирургическое вмешательство — это процедура, с помощью которой хирург удаляет рак из вашего тела. Узнайте о различных способах лечения рака и о том, чего можно ожидать до, во время и после операции.
-
Таргетная терапия
Таргетная терапия — это вид лечения рака, направленный на изменения в раковых клетках, которые помогают им расти, делиться и распространяться. Узнайте, как таргетная терапия работает против рака и об общих побочных эффектах, которые могут возникнуть.
Иммунотерапия рака — Национальный институт рака
Иммунотерапия — это вид лечения рака, который помогает вашей иммунной системе бороться с раком.Иммунная система помогает вашему телу бороться с инфекциями и другими заболеваниями. Он состоит из лейкоцитов и органов и тканей лимфатической системы.
Иммунотерапия — это вид биологической терапии. Биологическая терапия — это вид лечения, при котором для лечения рака используются вещества, полученные из живых организмов.
на этой странице
Как иммунотерапия работает против рака?
Иммунотерапия: как иммунная система борется с раком
Иммунотерапия: как иммунная система борется с раком
Узнайте о неспецифической иммунной стимуляции, терапии с переносом Т-клеток и ингибиторах иммунных контрольных точек, которые представляют собой 3 типа иммунотерапии, используемых для лечения рака.
В рамках своей нормальной функции иммунная система обнаруживает и уничтожает аномальные клетки и, скорее всего, предотвращает или сдерживает рост многих видов рака. Например, иммунные клетки иногда обнаруживаются в опухолях и вокруг них. Эти клетки, называемые лимфоцитами, инфильтрирующими опухоль, или TIL, являются признаком того, что иммунная система реагирует на опухоль. Люди, чьи опухоли содержат TIL, часто чувствуют себя лучше, чем люди, чьи опухоли не содержат их.
Несмотря на то, что иммунная система может предотвратить или замедлить рост рака, у раковых клеток есть способы избежать разрушения иммунной системой.Например, раковые клетки могут:
- Имеют генетические изменения, которые делают их менее заметными для иммунной системы.
- На поверхности есть белки, которые отключают иммунные клетки.
- Измените нормальные клетки вокруг опухоли, чтобы они мешали тому, как иммунная система реагирует на раковые клетки.
Иммунотерапия помогает иммунной системе лучше бороться с раком.
Какие виды иммунотерапии?
Для лечения рака используются несколько видов иммунотерапии.К ним относятся:
- Ингибиторы иммунных контрольных точек , которые представляют собой препараты, блокирующие иммунные контрольные точки. Эти контрольные точки являются нормальной частью иммунной системы и не дают иммунным ответам быть слишком сильными. Блокируя их, эти препараты позволяют иммунным клеткам сильнее реагировать на рак.
Узнайте больше об ингибиторах иммунных контрольных точек.
- Терапия с переносом Т-клеток — это лечение, которое повышает естественную способность ваших Т-клеток бороться с раком.При этом лечении из опухоли берутся иммунные клетки. Те, которые наиболее активны против вашего рака, выбираются или изменяются в лаборатории, чтобы лучше атаковать ваши раковые клетки, выращиваются большими партиями и вводятся обратно в ваше тело через иглу в вене.
Терапия с переносом Т-клеток может также называться адоптивной клеточной терапией, адоптивной иммунотерапией или иммуноклеточной терапией.
Узнайте больше о терапии с использованием переноса Т-клеток.
- Моноклональные антитела , которые представляют собой белки иммунной системы, созданные в лаборатории и предназначенные для связывания со специфическими мишенями на раковых клетках.Некоторые моноклональные антитела маркируют раковые клетки, чтобы они были лучше видны и уничтожены иммунной системой. Такие моноклональные антитела являются разновидностью иммунотерапии.
Моноклональные антитела также могут называться терапевтическими антителами.
Узнайте больше о моноклональных антителах.
- Лечебные вакцины , которые работают против рака, усиливая реакцию вашей иммунной системы на раковые клетки. Лечебные вакцины отличаются от тех, которые помогают предотвратить заболевание.
Узнайте больше о вакцинах для лечения рака.
- Модуляторы иммунной системы , которые усиливают иммунный ответ организма против рака. Некоторые из этих агентов влияют на определенные части иммунной системы, тогда как другие влияют на иммунную систему в более общем плане.
Узнайте больше о модуляторах иммунной системы.
Какие виды рака лечат с помощью иммунотерапии?
Каковы побочные эффекты иммунотерапии?
Иммунотерапия может вызывать побочные эффекты, многие из которых случаются, когда иммунная система, настроенная на борьбу с раком, также действует против здоровых клеток и тканей вашего тела.
Узнайте больше о побочных эффектах иммунотерапии.
Как проводится иммунотерапия?
Различные формы иммунотерапии могут проводиться по-разному. К ним относятся:
- Внутривенно (IV)
Иммунотерапия вводится непосредственно в вену. - Устный
Иммунотерапия выпускается в таблетках или капсулах, которые вы проглатываете. - Для местного применения
Иммунотерапия представляет собой крем, который вы втираете в кожу.Этот вид иммунотерапии можно использовать при очень ранних стадиях рака кожи. - Внутрипузырный
Иммунотерапия проходит непосредственно в мочевой пузырь.
Куда вы ходите на иммунотерапию?
Вы можете пройти иммунотерапию в кабинете врача, клинике или амбулаторном отделении больницы. Амбулаторное лечение означает, что вы не ночуете в больнице.
Как часто вы получаете иммунотерапию?
Как часто и как долго вы будете получать иммунотерапию, зависит от:
- Ваш тип рака и степень его распространенности
- Вид получаемой иммунотерапии
- Как ваш организм реагирует на лечение
Вы можете проходить лечение каждый день, неделю или месяц.Некоторые виды иммунотерапии проводятся циклами. Цикл — это период лечения, за которым следует период отдыха. Период отдыха дает вашему организму шанс восстановиться, отреагировать на иммунотерапию и построить новые здоровые клетки.
Как узнать, работает ли иммунотерапия?
Вы будете часто посещать врача. Он или она проведет медицинский осмотр и спросит, как вы себя чувствуете. Вам будут сданы медицинские анализы, такие как анализы крови и различные виды сканирования.Эти тесты позволят измерить размер вашей опухоли и выявить изменения в вашей крови.
Каковы текущие исследования в области иммунотерапии?
Исследователи сосредоточили свое внимание на нескольких основных областях улучшения иммунотерапии, в том числе:
- Поиск решений сопротивления.
Исследователи тестируют комбинации ингибиторов иммунных контрольных точек и других видов иммунотерапии, таргетной терапии и лучевой терапии для преодоления устойчивости к иммунотерапии. - Поиск способов прогнозирования ответа на иммунотерапию.
Лишь небольшая часть людей, получающих иммунотерапию, откликнется на лечение. Поиск способов предсказать, какие люди ответят на лечение, является важной областью исследований. - Узнайте больше о том, как раковые клетки уклоняются от иммунных реакций против них или подавляют их.
Лучшее понимание того, как раковые клетки обходят иммунную систему, может привести к разработке новых лекарств, блокирующих эти процессы. - Как уменьшить побочные эффекты лечения иммунотерапией.
Как вы находите клинические испытания иммунотерапии?
Чтобы найти клинические исследования, включающие иммунотерапию, посетите раздел «Найдите клинические испытания, поддерживаемые NCI» или позвоните в информационную службу рака, контактный центр NCI, по телефону 1-800-4-CANCER (1-800-422-6237).
Список клинических испытаний ракаNCI включает все клинические испытания, проводимые при поддержке NCI в США и Канаде, включая Клинический центр NIH в Бетесде, штат Мэриленд.
Лечение рака — Клиника Мэйо
Обзор
Лечение рака — это хирургическое вмешательство, лучевая терапия, лекарства и другие методы лечения для лечения рака, уменьшения рака или остановки его прогрессирования.
Существует множество методов лечения рака. В зависимости от вашей конкретной ситуации вы можете получить один курс лечения или комбинированный курс лечения.
Продукты и услуги
Показать больше продуктов от Mayo ClinicПочему это делается
Целью лечения рака является излечение от рака, позволяющее вам жить нормальной продолжительностью жизни.Это может быть или не быть возможным, в зависимости от вашей конкретной ситуации. Если излечение невозможно, ваши методы лечения могут быть использованы для уменьшения рака или замедления роста рака, чтобы вы могли жить без симптомов как можно дольше.
Для лечения рака можно использовать:
-
Первичная обработка. Цель первичного лечения — полностью удалить рак из вашего тела или убить все раковые клетки.
Любое лечение рака может использоваться в качестве первичного лечения, но наиболее распространенным первичным лечением наиболее распространенных типов рака является хирургическое вмешательство.Если ваш рак особенно чувствителен к лучевой терапии или химиотерапии, вы можете получить одну из этих терапий в качестве основного лечения.
-
Адъювантное лечение. Целью адъювантной терапии является уничтожение любых раковых клеток, которые могут остаться после первичного лечения, чтобы снизить вероятность рецидива рака.
В качестве адъювантной терапии можно использовать любое лечение рака. Общие адъювантные методы лечения включают химиотерапию, лучевую терапию и гормональную терапию.
Неоадъювантная терапия аналогична, но методы лечения используются перед первичным лечением, чтобы сделать первичное лечение более легким или более эффективным.
-
Паллиативное лечение. Паллиативное лечение может помочь облегчить побочные эффекты лечения или симптомы, вызванные самим раком. Хирургия, лучевая терапия, химиотерапия и гормональная терапия могут использоваться для облегчения симптомов. Другие лекарства могут облегчить такие симптомы, как боль и одышка.
Паллиативное лечение можно использовать одновременно с другими методами лечения рака.
Чего вы можете ожидать
Доступно множество методов лечения рака. Варианты лечения будут зависеть от нескольких факторов, таких как тип и стадия рака, ваше общее состояние здоровья и ваши предпочтения. Вместе вы и ваш врач можете взвесить преимущества и риски каждого лечения рака, чтобы определить, какое из них лучше для вас.
Варианты лечения рака включают:
- Хирургия. Цель операции — удалить опухоль или как можно большую часть рака.
- Химиотерапия. Химиотерапия использует лекарства для уничтожения раковых клеток.
- Лучевая терапия. Лучевая терапия использует мощные энергетические лучи, такие как рентгеновские лучи или протоны, для уничтожения раковых клеток. Лучевую терапию можно проводить с помощью аппарата, расположенного вне вашего тела (внешнее лучевое излучение), или его можно поместить внутрь вашего тела (брахитерапия).
-
Пересадка костного мозга. Костный мозг — это материал внутри ваших костей, который производит клетки крови из стволовых клеток крови. Трансплантация костного мозга, также известная как трансплантация стволовых клеток, может использовать стволовые клетки вашего собственного или донорского костного мозга.
Пересадка костного мозга позволяет врачу использовать более высокие дозы химиотерапии для лечения рака. Его также можно использовать для замещения больного костного мозга.
- Иммунотерапия. Иммунотерапия, также известная как биологическая терапия, использует иммунную систему вашего организма для борьбы с раком. Рак может бесконтрольно выжить в вашем теле, потому что ваша иммунная система не распознает в нем злоумышленника. Иммунотерапия может помочь вашей иммунной системе «увидеть» рак и атаковать его.
- Гормональная терапия. Некоторые виды рака вызываются гормонами вашего тела. Примеры включают рак груди и рак простаты. Удаление этих гормонов из организма или блокирование их действия может привести к прекращению роста раковых клеток.
- Таргетная лекарственная терапия. Целенаправленное медикаментозное лечение направлено на устранение определенных аномалий в раковых клетках, которые позволяют им выжить.
- Криоабляция. Это лечение убивает раковые клетки с помощью холода. Во время криоабляции тонкая игла, похожая на палочку (криозонд), вводится через кожу прямо в раковую опухоль. В криозонд закачивается газ, чтобы заморозить ткань. Затем ткани дают оттаять. Процесс замораживания и оттаивания повторяется несколько раз в течение одного сеанса лечения, чтобы убить раковые клетки.
- Радиочастотная абляция. Это лечение использует электрическую энергию для нагрева раковых клеток, вызывая их гибель. Во время радиочастотной абляции врач вводит тонкую иглу через кожу или через разрез в опухолевую ткань. Высокочастотная энергия проходит через иглу и заставляет окружающие ткани нагреваться, убивая близлежащие клетки.
- Клинические испытания. Клинические испытания — это исследования новых способов лечения рака.Тысячи клинических испытаний рака продолжаются.
В зависимости от типа рака вам могут быть доступны другие методы лечения.
Клинические испытания
Изучите исследования клиники Mayo, посвященные тестам и процедурам, которые помогают предотвратить, выявлять, лечить или контролировать состояния.
вариантов лечения опухолей головного мозга | Национальное общество опухолей головного мозга
Принятие решения о лечении может показаться непростым делом.За короткое время вам придется принимать важные решения относительно своего будущего, многие из которых сбивают с толку и пугают. Важно работать вместе с вашей медицинской бригадой, чтобы определить лучший курс лечения для вас.
Для более эффективной работы с вашей медицинской бригадой вы должны иметь записную книжку и планировщик расписания, чтобы отслеживать ежедневные вопросы, побочные эффекты, заметки и информацию о встречах. Будет полезно привести кого-нибудь с собой на встречи, чтобы управлять всей информацией и эмоциями.
Кроме того, вы должны знать, как получить ответы на свои вопросы. Будет ли во время встреч достаточно времени, чтобы обсудить ваши вопросы? Следует ли вам назначить дополнительную встречу, чтобы задать вопросы? Задайте эти вопросы заранее, чтобы вы и ваш врач могли поддерживать продуктивные отношения.
Лечение опухолей головного мозга основано на многих факторах, таких как:
- Ваш возраст, общее состояние здоровья и история болезни
- Тип, расположение и размер опухоли
- Какова вероятность распространения или рецидива опухоли
- Ваша переносимость определенных лекарств, процедур или методов лечения
Лечение этих симптомов может включать:
- Противосудорожные / противоэпилептические препараты (AED)
- Стероиды
- Хирургия
Часто опухоли низкой степени злокачественности (степени I и II), которые не являются агрессивными, лечат только путем тщательного наблюдения или хирургическим вмешательством.Хотя все опухоли контролируются с помощью повторных сканирований, за опухолями II степени после операции и с течением времени наблюдают более внимательно, чтобы убедиться в отсутствии рецидива.
Опухоли более высокой степени злокачественности (степени III и IV), которые являются злокачественными и могут быстро расти, труднее удалить и требуют дополнительных процедур, помимо хирургического вмешательства, таких как лучевая терапия, химиотерапия или клинические испытания, если они доступны. Микроскопические опухолевые клетки могут оставаться после операции и со временем вырастут снова. Таким образом, все виды лечения направлены на продление и улучшение жизни как можно дольше.
Дополнительные варианты лечения опухолей высокой степени злокачественности включают:
- Лучевая терапия: Рентгеновские лучи и другие формы излучения могут разрушать опухолевые клетки или замедлять рост опухоли.
- Химиотерапия: Использование препаратов для уничтожения быстро делящихся клеток. Его можно принимать внутрь или внутривенно.
- Таргетная терапия: Сосредоточение внимания на конкретном элементе клетки, таком как молекулы или пути, необходимые для роста клеток, чтобы использовать их в качестве мишени.
- Поля для лечения опухолей: (носимое устройство) локально или регионально доставляемое лечение, которое создает электрические поля, чтобы нарушить быстрое деление клеток, проявляемое раковыми клетками, путем создания чередующихся, «волнообразных» электрических полей, которые распространяются через область их использования в разные направления. Поскольку структуры внутри делящихся клеток имеют электрический заряд, они взаимодействуют с этими электрическими полями.
Если вы не уверены в своем первоначальном диагнозе, рецидиве или реакции на лечение, может быть полезно рассмотреть другое мнение.
Долгосрочное планирование
Все пациенты с опухолью головного мозга вместе со своей терапевтической бригадой могут разработать план не только для немедленного лечения, но также для выздоровления и долгосрочного лечения. Это может включать:
- Непрерывное наблюдение
- Реабилитация
- Поддерживающая и паллиативная помощь
Когда человек вряд ли проживет более шести месяцев, часто рекомендуется помощь хосписа. Он включает в себя заботу обо всех аспектах потребностей пациента и семьи.Все дело в комфорте. Уход может предоставляться дома, в доме престарелых или в хосписе. Обычно задействовано несколько поставщиков медицинских услуг. Поставщики хосписов работают вместе, чтобы поддержать ухаживающего, удовлетворить потребности пациента и семьи и значительно уменьшить страдания каждого.
Загрузить полную главу «Варианты лечения» из Откровенно говоря
Опции лечебного центра
Выбор стоматологического центра может быть затруднительным. Пациенты и члены их семей могут захотеть принять во внимание множество факторов, например, расположение центра, стоимость и опыт лечения опухолей головного мозга.Эти онлайн-ресурсы могут содержать информацию, которая поможет вам принимать наиболее обоснованные решения.
Национальный институт рака (NCI): Интернет-портал, на котором люди могут найти назначенные NCI центры лечения рака, организованный государством.
https://www.cancer.gov/researchandfunding/extramural/cancercenters
NCI Community Oncology Research Program (NCORP): Список местных больниц, где пациенты могут получить доступ к клиническим испытаниям, спонсируемым NCI.
https: // ncorp.Cance.gov/about/sites.html
Национальные институты здравоохранения / Отделение нейроонкологии NCI: Отделение нейроонкологии — это совместная программа между NCI и Национальным институтом неврологических расстройств и инсульта. Филиал выполняет как клинические, так и исследовательские функции, занимается лечением пациентов, а также проводит и содействует исследованиям для поиска лучших методов лечения опухолей головного мозга.
https://home.ccr.cancer.gov/nob/
Общество нейроонкологов: База данных центров опухолей головного мозга с возможностью поиска по названию учреждения.
https://www.soc-neuro-onc.org/en/directories/search.asp?category=Brain+Tumor+Center
Becker’s Hospital Review: Избранный список больниц с программами лечения позвоночника и нейрохирургии, упорядоченный в алфавитном порядке по названиям учреждений.
https://www.beckershospitalreview.com/lists/hospitals-with-great-spine-and-neurosurgery-programs.html
Центры лечения рака Америки: Справочник лечебных центров.
https: //www.cancercenter.ru / brain-race / brain-Cance-treatment.cfm
Фонд Музелла: Международный список центров.
https://www.virtualtrials.com/btcenters.cfm
Нужна помощь в вопросах, связанных с лечением? Сеть опухолей головного мозга (BTN) — это организация, предоставляющая рекомендации пациентам с опухолями головного мозга, которые хотят получить второе мнение, найти центры лечения рака мозга, определить соответствующие клинические испытания или получить персонализированную информацию, связанную с их диагнозом, чтобы иметь информированное обсуждение вариантов лечения со своими врачами или другими поставщиками медицинских услуг.С ними можно связаться по телефону 844.286.6110 или отправить запрос на консультацию на сайте www.braintumornetwork.org.
Национальное общество опухолей головного мозга не несет ответственности за содержание этих сайтов.
Клинические испытания
Клинические испытания — это исследования, предназначенные для проверки наиболее многообещающих новых методов лечения. Люди участвуют в клинических испытаниях по разным причинам: чтобы опробовать новый и многообещающий метод лечения, внести свой вклад в разработку будущих методов лечения или помочь найти лекарство.Большинство клинических испытаний требуют, чтобы пациент соответствовал определенным медицинским критериям. К некоторым испытаниям можно присоединиться до вашей первой операции, к другим — во время лучевой терапии, к третьим — в точке рецидива. Вы можете спросить своего врача, имеете ли вы право на участие в исследовании, или получить второе мнение в любое время.
Подробнее о клинических испытаниях
Лечение опухолей головного мозга
Обзор опухолей головного мозга
Опухоль головного мозга — это группа аномальных клеток, которые растут в головном мозге или вокруг него.Опухоли могут напрямую разрушать здоровые клетки мозга. Они также могут косвенно повредить здоровые клетки, переполняя другие части мозга и вызывая воспаление, отек мозга и давление внутри черепа.
Опухоли головного мозга бывают злокачественными или доброкачественными. Злокачественная опухоль, также называемая раком головного мозга, быстро растет и часто поражает или переполняет здоровые участки мозга. Доброкачественные опухоли головного мозга не содержат раковых клеток и обычно медленно растут.
Опухоли головного мозга делятся на две категории: первичные и метастатические.Первичные опухоли головного мозга начинаются в головном мозге. Метастатическая опухоль образуется, когда раковые клетки, расположенные в других частях тела, отрываются и попадают в мозг. По этой причине метастатические опухоли головного мозга почти всегда являются злокачественными, в то время как первичные опухоли головного мозга могут быть доброкачественными или злокачественными.
Опухоли головного мозга классифицируются в зависимости от места расположения опухоли, типа пораженной ткани, доброкачественности или злокачественности опухоли и других факторов. Если опухоль определяется как злокачественная, опухолевые клетки исследуются под микроскопом, чтобы определить, насколько они злокачественны.На основе этого анализа опухоли оцениваются или классифицируются по степени злокачественности от наименее до наиболее злокачественной. Факторы, определяющие степень опухоли, включают скорость роста клеток, количество крови, снабжающей клетки, наличие мертвых клеток в середине опухоли (некроз), ограничены ли клетки определенной областью и насколько похожи раковые клетки относятся к нормальным клеткам.
Причина первичной опухоли головного мозга неизвестна. Экологические и генетические факторы могут вызвать некоторые опухоли головного мозга.Предыдущее воздействие терапевтического облучения в детстве, по-видимому, является одной из причин, способствующих этому у очень небольшого числа пациентов. Симптомы опухоли головного мозга включают головные боли, тошноту, рвоту, судороги, изменения поведения, потерю памяти и проблемы со зрением или слухом.
начало страницы
Какие у меня варианты лечения?
Для лечения опухолей головного мозга используются различные методы лечения. Рекомендуемый тип лечения зависит от размера и типа опухоли, скорости ее роста, расположения мозга и общего состояния здоровья пациента.Варианты лечения включают хирургическое вмешательство, лучевую терапию, химиотерапию, таргетные биологические агенты или их комбинацию. Хирургическая резекция (если она безопасна) обычно является первой рекомендацией по быстрому снижению давления в головном мозге. Этот веб-сайт посвящен лучевой терапии опухолей головного мозга.
За последние два десятилетия исследователи разработали новые методы доставки излучения, нацеленного на опухоль головного мозга, при этом защищая близлежащие здоровые ткани. Эти методы лечения включают брахитерапию, лучевую терапию с модуляцией интенсивности (IMRT) и радиохирургию.
Лучевая терапия может быть рекомендована для опухолей, чувствительных к этому лечению. Обычная лучевая терапия использует внешние пучки рентгеновских лучей, гамма-излучения. лучи или протоны, направленные на опухоль, убивают раковые клетки и уменьшают опухоли мозга. Терапия обычно длится несколько недель. Лучевая терапия всего мозга является вариантом в случае множественных опухолей или опухолей, на которые трудно нацелить фокальное лечение.
К видам лучевой терапии относятся:
- Лучевая терапия с модуляцией интенсивности (IMRT): усовершенствованный режим высокоточной лучевой терапии, в котором используются управляемые компьютером ускорители рентгеновского излучения для доставки точных доз облучения к злокачественной опухоли или определенным участкам внутри опухоли.Доза облучения рассчитана на соответствие трехмерной (3-D) форме опухоли путем модуляции — или управления — интенсивностью луча радиации, чтобы сфокусировать более высокую дозу радиации на опухоль, одновременно минимизируя радиационное воздействие на здоровые клетки. См. Страницу IMRT для получения дополнительной информации.
- Стереотаксическая радиохирургия (SRS): высокоточная форма лучевой терапии, при которой узкие пучки излучения направляются на опухоль под разными углами. Для этой процедуры пациент может носить жесткий каркас головы.Компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) помогают врачу определить точное местоположение опухоли, а компьютер помогает врачу регулировать дозу радиации. Стереотаксическая лучевая терапия физически похожа на радиохирургию, но включает фракционирование (несколько процедур). Этот метод может быть рекомендован для опухолей внутри критических структур мозга или вблизи них, которые не могут переносить большую разовую дозу радиации, или для больших опухолей. См. Стереотаксическую радиохирургию, стр. .
- Трехмерная конформная лучевая терапия (3D-CRT): обычная форма проведения лучевой терапии, в которой используется определенное расположение рентгеновских лучей, разработанных для соответствия форме опухоли, чтобы максимизировать дозу опухоли и минимизировать нормальную дозу окружающих тканей. Эта форма лечения адаптирована к конкретной анатомии пациента и локализации опухоли. КТ и / или МРТ часто требуются для планирования лечения.
- Брахитерапия: временное размещение радиоактивного источника (ов) в организме, обычно применяемое для дополнительной дозы — или усиления — радиации в области иссечения или любой остаточной опухоли. См. Страницу по брахитерапии для получения дополнительной информации.
Операция, также называемая хирургической резекцией, часто показана при первичных опухолях головного мозга. Хирург удаляет часть или всю опухоль, не нанося серьезного вреда окружающим тканям. Хирургическое вмешательство также может использоваться для снижения давления внутри черепа (так называемого внутричерепного давления) и для облегчения симптомов (так называемого паллиативного лечения) в случаях, когда опухоль не может быть удалена.
Может быть рекомендована химиотерапия или противоопухолевые препараты.Химиотерапия, наряду с лучевой терапией (сопутствующей терапией), стала стандартом лечения первичных злокачественных опухолей головного мозга. Использование этих лекарств или химических веществ для замедления или уничтожения быстро делящихся клеток можно использовать до, во время или после операции и / или лучевой терапии, чтобы помочь разрушить опухолевые клетки и предотвратить их возвращение. Химиотерапевтические препараты можно принимать в таблетках или в виде инъекций, и их часто используют в сочетании с лучевой терапией. Также могут быть назначены препараты, называемые радиосенсибилизаторами, которые, как считается, делают лучевую терапию более эффективной.
начало страницы
Что происходит во время лучевой терапии?
При традиционной лучевой терапии ваш первый визит к онкологу-радиологу называется консультацией. Во время этого визита врач изучит историю вашего заболевания и проведет медицинский осмотр. В это время также могут проводиться консультации с другими членами вашей лечебной бригады.
После того, как вы и ваш врач (ы) определитесь с курсом лечения, вы начнете первый этап — планирование лечения.На этом этапе планирования вашего лечения онколог-радиолог — врач, специализирующийся на лучевой терапии — будет моделировать ваше лечение лучевой терапией, используя либо обычные рентгеновские снимки (рентгеновские снимки), либо компьютерную томографию (КТ). В большинстве случаев требуется МРТ. Эти рентгенографические исследования используются для определения типа и направления пучков излучения, используемых для лечения рака.
Вам будет предложено лечь на лечебный стол во время симуляции, хотя лучевая терапия в этот момент проводиться не будет.В это время обычно делают иммобилизационную маску, чтобы удерживать голову в том же положении. Обычно лечение начинается через 1-2 недели после сеанса планирования лечения. В планировании и проверке плана до того, как он будет доставлен пациенту, в значительной степени участвует медицинская физика.
Во время сеанса лучевой терапии вас попросят лечь на лечебный стол, не двигаясь. Радиолог назначит лечение, назначенное онкологом-радиологом.Процедура продлится всего несколько минут, и вы можете увидеть вспышки света или почувствовать запах во время самой процедуры. Вы также можете услышать шум из стоматологической установки. Если вы подверглись стереотаксической радиохирургии, вы можете носить жесткий каркас головы. В этой процедуре будет использоваться компьютерная томография (КТ) или магнитно-резонансная томография (МРТ), чтобы помочь врачу определить точное местоположение опухоли, а компьютер будет регулировать дозу излучения по мере необходимости. На лечебном аппарате можно сделать несколько изображений, чтобы гарантировать выравнивание.
Сеансы по планированию лечения и первые сеансы лучевой терапии могут занять до часа. После этого лечение обычно длится несколько минут, и вы будете приходить в отделение облучения и выходить из него через 30–45 минут для каждого сеанса. Обычно лечение проводится один раз в день от трех до пяти дней в неделю в течение пяти-семи недель. По выходным лечение обычно не проводится.
Для получения дополнительной информации о конкретных процедурах и оборудовании лучевой терапии посетите следующие страницы:
начало страницы
Каковы возможные побочные эффекты лучевой терапии?
Побочные эффекты лучевой терапии на мозг могут проявиться только через две-три недели после начала терапии.Многие люди испытывают выпадение волос, но количество волос варьируется от человека к человеку. По окончании лечения волосы могут снова отрасти.
Второй по частоте побочный эффект — раздражение кожи. Кожа вокруг ушей и кожи головы может стать сухой, зудящей, красной или болезненной. Важно не пытаться лечить этот побочный эффект самостоятельно, а скорее обратиться за медицинской помощью, как только это произойдет. Утомляемость — еще один возможный побочный эффект лучевой терапии. Лучший способ бороться с усталостью — придерживаться терпимого и устойчивого ежедневного режима физических упражнений, придерживаться здоровой диеты и полагаться на поддержку друзей и семьи.Ваш нормальный уровень энергии должен вернуться примерно через шесть недель после окончания терапии. Утомляемость может усилиться через две-три недели после завершения длительного (многонедельного) лучевого лечения.
Отек или опухоль мозга также широко распространены среди людей, проходящих лучевую терапию головного мозга. Если вы испытываете головную боль или чувство давления, сообщите о своих симптомах онкологу. Вам могут назначить лекарства, которые помогут уменьшить отек мозга, предотвратить судороги или контролировать боль.Когда химиотерапия и лучевая терапия назначаются одновременно, пациенты могут испытывать более серьезные побочные эффекты. Ваш врач может посоветовать способы облегчить эти неприятные симптомы.
Другие возможные побочные эффекты включают:
- проблемы со слухом
- тошнота
- рвота
- потеря аппетита
- проблемы с памятью или речью
- головные боли
начало страницы
Каковы некоторые из возможных рисков или осложнений?
Радиация — мощное оружие против раковых клеток, но иногда оно убивает и здоровую ткань мозга — серьезный побочный эффект, называемый радиационным некрозом.Некроз (поздний эффект высоких доз радиации) может вызвать головные боли, судороги или даже смерть в небольшом количестве случаев. Это может произойти от шести месяцев до нескольких лет после лечения. Однако риск некроза в последние годы снизился с появлением новых целевых методов лучевой терапии, описанных выше, и появлением мощных технологий визуализации, картирования мозга и информационных технологий.
Другие осложнения включают:
- неврологический дефицит (обычно зависит от обрабатываемой области мозга)
- когнитивные проблемы
- изъятий
- головные боли
- возврат роста опухоли
У детей радиация может повредить гипофиз и другие части мозга.Это может вызвать проблемы с обучением или замедлить рост и развитие. Кроме того, облучение в детстве увеличивает риск развития опухолей в более позднем возрасте. Исследователи изучают химиотерапию как альтернативу лучевой терапии у детей с опухолями головного мозга.
начало страницы
Какого рода последующее лечение мне следует ожидать?
Регулярное последующее лечение чрезвычайно важно после лечения опухоли головного мозга. Помимо регулярных физических и неврологических осмотров и анализов крови, вам может потребоваться периодическая магнитно-резонансная томография (МРТ), МРТ-спектроскопия, перфузионная или диффузная МРТ и / или компьютерная томография (КТ).Позитронно-эмиссионная томография (ПЭТ) редко используется у пациентов с опухолями головного мозга, хотя их можно использовать для наблюдения за экстракраниальными (за пределами головного мозга) заболеваниями. Ваш врач может также порекомендовать домашний уход, профессиональную или профессиональную терапию, обезболивание, физиотерапию и участие в группах поддержки.
Это последующее наблюдение поможет вашему врачу:
- обнаружить любой признак того, что опухоль возвращается
- следи за здоровьем своего мозга
- выявлять и лечить побочные эффекты химиотерапии или лучевой терапии
- обнаруживает наличие других видов рака на самой ранней стадии
начало страницы
Есть ли новые разработки в лечении моей болезни?
За последнее десятилетие усовершенствования фракционной и стереотаксической лучевой терапии дают новые надежды пациентам с опухолями головного мозга, как с точки зрения выживания, так и с точки зрения качества жизни.Ряд экспериментальных препаратов и методов лечения также демонстрируют многообещающие результаты в клинических испытаниях, в том числе:
- Ингибиторы ангиогенеза — это лекарственные средства, которые препятствуют росту кровеносных сосудов в опухоли, таким образом «лишая» опухоль питательных веществ и кислорода, необходимых для роста. Лечение этими препаратами также называется антиангиогенетической терапией.
- Иммунотерапия — это экспериментальное лечение, которое стимулирует иммунный ответ против определенных опухолевых антигенов (опухолевые вещества / молекулы, запускающие иммунную систему).Существует множество различных типов иммунотерапии, некоторые из которых в настоящее время одобрены для использования, в то время как многие все еще проводятся в контролируемых условиях клинических испытаний.
- Новые классы биологических агентов, направленных против различных аспектов передачи сигналов или метаболизма опухолевых клеток.
- Улучшенные методы доставки лекарств (например, доставка с усилением конвекции) проходят клинические испытания.
- В настоящее время доступны протоколы лечения рецидивирующих опухолей головного мозга с помощью повторного облучения (повторного проведения лучевой терапии) (например,g., повторное облучение бевацизумабом при глиобластоме).
Радиочастотные поля для лечения опухолей (TTF) недавно были одобрены для лечения одного типа опухоли головного мозга — глиобластомы. Поля вводятся пациенту через электроды, которые помещаются на кожу головы пациента. Поля питаются от радиочастотного генератора и аккумуляторов, которые хранятся в рюкзаке. Хотя это лечение может быть полезным, оно требует обязательного ношения лечебного аппарата, что может существенно изменить образ жизни.
Клинические испытания
Для получения информации и ресурсов о клинических испытаниях, а также о текущих проводимых клинических испытаниях см .:
начало страницы
Эта страница была проверена 10 августа 2018 г.
.