Онемение ног
Онемение ног – потеря чувствительности или парестезия кожи нижних конечностей, сопровождается также покалыванием, беганьем мурашек, жжением, чувством стягивания. Онемение ног часто сопутствует другим симптомам при различных нарушениях, но иногда этот признак ненамного опережает основные проявления патологии.
Врачи «Клиники Остеомед» г. Санкт-Петербург считают онемение ног одним из признаков остеохондроза пояснично-крестцового отдела позвоночного столба. При этом онемение возникает только на одной стороне, реже на двух ногах, что говорит о наличии протрузии или межпозвоночной грыжи. Начальные стадии остеохондроза сопровождаются онемением ног в меньшей степени. В любом случае, этот симптом характеризует наличие серьезных проблем, которые требуют посещения специалиста. Опытные вертебрологи клиники проводят консультации ежедневно, после предварительной записи.
Причины онемения ног
Все причины онемения ног, так или иначе, сводятся к нарушениям иннервациии кровоснабжения нижних конечностей.
Компрессия осуществляется остеофитами – костными разрастаниями тел позвонков или выпячиванием пульпозного ядра межпозвоночного диска – это может быть и протрузия, и грыжа. Кроме того, нарушения иннервации могут исходить из спинного мозга при пролапсе диска в полость позвоночного канала. Раздражение оболочек спинного мозга и самой нервной ткани может привести к возникновению разнообразной неврологической симптоматики, в том числе и к парестезиям ног.
Среди других причин онемения ног можно отметить:
- Онкологические новообразования позвоночника, периферических нервов, других тканей и органов со сдавливанием опухолью сосудов и нервных волокон;
- Туберкулез позвоночника;
- Сахарный диабет и другие метаболические расстройства, приводящие к разрушению нервной ткани и нарушениям трофики;
- Полиневриты, артерииты, флебиты, артриты;
- Болезнь Рейно;
- Склеротические изменения сосудов и нервов;
- Туннельный синдром ног.

При обследовании больного важно сначала исключить опасные для жизни состояния, которые могут иметь место при поражении центральной нервной системы и нарушениях проходимости основных артериальных каналов, а также случаи с тромбозом и тромбоэмболией сосудов. С диагностическими целями применяются.
классические и передовые аппаратные исследования – рентгенография позвоночника, доплерография сосудов, компьютерная томография, ядерно-магнитно-резонансная томография, электроэнцефалография, электромиография и другие.
Лечение онемения ног
Онемение ног можно устранить, проводя лечебные мероприятия в отношении причинных факторов заболевания, диагноз которого уже установлен. Так, туберкулез позвоночника требует применения специфических антибактериальных и химиопрепаратов, направленных на уничтожение возбудителя. Онкологические заболевания нуждаются в длительной лучевой и химиотерапии, ликвидации последствий истощения организма, оперативного вмешательства.
Вероятно, каждая патология должна включать в себя часть мер, которые всегда оправданы при остеохондрозе поясничной зоны позвоночника и его осложнениях. К таковым относятся:
- Использование медикаментозного лечения – нестероидных противовоспалительных средств, а при необходимости – и стероидных препаратов, особенно при наличии тяжелой симптоматики грыжи межпозвоночного диска; анальгетиков; миорелаксантов; хондропротекторов; витаминов; минералов; препаратов, улучшающих микроциркуляцию.
- Мануальная терапия – снятие мышечных блоков, восстановление подвижности суставов, высвобождение нервов и сосудов из зажатого состояния;
- Лечебная гимнастика – помогает восстановить кровоснабжение патологической зоны и всей нижней конечности, укрепить мышцы и воспрепятствовать дальнейшему развитию патологии.
- Физиотерапия – микротоки, ультразвук, низкоинтенсивное лазерное излучение, магнитотерапия, электрофорез, фонофорез и многие другие методики – позволяют запустить процессы регенерации тканей после гипоксических нарушений.

- Различные приемы из нетрадиционной и восточной медицины – иглорефлексотерапия, стоун-терапия, су-джок-терапия, моксотерапия и многие другие – улучшают трофику пораженной области и оказывают биостимулирующий действие.
Диабетическая нейропатия — это опасное и самое распространенное осложнение сахарного диабета
Что такое диабетическая нейропатия?
Диабетическая нейропатия — это опасное и самое распространенное осложнение сахарного диабета.
Первые симптомы заболевания — это чувство покалывания, мурашки, онемение, боли в ногах, реже — в руках. В далеко зашедшей стадии больной не чувствует свои стопы или ноги и поэтому не замечает травм, отеков, мозолей.
Прогрессирование нейропатии чревато появлением целого ряда серьезных состояний, угрожающих не только работоспособности, но и жизни больных. Диабетическая нейропатия захватывает практически все отделы периферической нервной системы, что и объясняет многообразие проявлений заболевания: мононейропатия, полинейропатия, атрофия мышц, автономная (вегетативная) нейропатия (например, атония желудка, кишечника, мочевого пузыря, диарея).
В результате мелких травм кожи при диабетической нейропатии возможно инфицирование ран или трещин на стопах, развитие язв, в дальнейшем развитие так называемой диабетической стопы, нарушение питания тканей, отек и цианоз (посинение пораженных участков стопы, чаще пальцев). Не исключается развитие сухой гангрены, протекающей с минимальным болевым синдромом или без него.
1. Старайтесь двигаться много и регулярно!
2. Держите ноги в тепле и сухости!
Ежедневно меняйте свежие хлопчатобумажные или шерстяные носки, избегайте потения ног, не допускайте появления ран и грибка.
Не покупайте обувь из синтетических материалов. Старайтесь выбирать обувь из мягкой натуральной кожи. Летом обувь должна пропускать воздух, а зимой иметь теплую прокладку.
3. Носите удобную обувь!
При сниженной чувствительности Вы можете не почувствовать, что обувь Вам тесна. Проверьте, подходит ли Вам та обувь, которую Вы надеваете каждый день. Для этого: встаньте босиком на белый лист бумаги и обведите контур своей стопы. Вырежьте полученный контур ножницами, вставьте его в обувь и посмотрите, что стало с листом бумаги: если края бумаги загнулись по бокам, то обувь тесна Вам по ширине, если же спереди или сзади, — то обувь мала по длине. Используйте имеющийся контур стопы и для выбора новой обуви.
Обращайте внимание на высоту и ширину каблука. Модельная обувь может быть красивой, но может повредить Ваши стопы (она не для ежедневной носки). Если Вы не входите в группу высокого риска и у Вас сохранена чувствительность, Вы можете надевать обувь на высоком каблуке и с узким носком. Но носить такую обувь надо недолго и только в тех случаях, когда без праздничной обуви не обойтись (например, прием, презентация и т.
При покупке обуви рекомендуется примерять ее на носок или чулок и обязательно после полудня. Это необходимо для того, чтобы быть уверенным, что впоследствии обувь будет впору (утром стопа меньше в размере).
После того, как Вы выбрали обувь, наденьте и постарайтесь походить в ней в магазине 5-10 минут. Затем снимите и посмотрите, нет ли на боковых поверхностях ноги следов от сдавления. Если есть, то следует хорошо подумать, стоит ли покупать именно это модель обуви.
Не надевайте новую обувь сразу на длительный срок. Разнашивайте ее дома каждый день по 10-15 минут до тех пор, пока Ваша стопа не «привыкнет» к этой обуви. Можно также попросить кого-нибудь из родных походить в Вашей обуви, чтобы разносить ее.
Если у Вас есть деформации стоп (выраженное плоскостопие, деформации пальцев, ампутации пальцев стоп), Вам необходима специальная обувь и/или ортопедические корректоры, позволяющие исправить имеющуюся деформацию.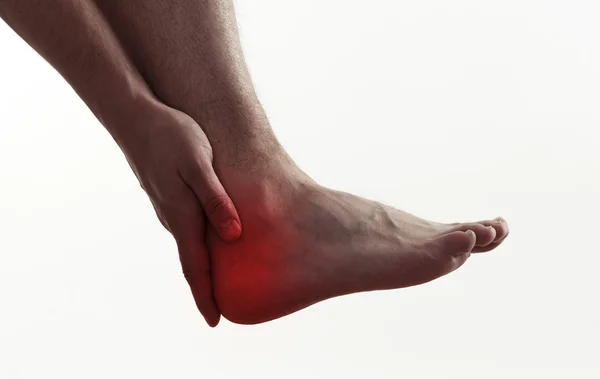
4. Тщательно ухаживайте за стопами и ногтями!
Ежедневно мойте ноги в теплой воде, используя только мягкое нейтральное мыло. Перед мытьем убедитесь, что вода не слишком горячая.
Будьте осторожны, подстригая ногти! При уходе за ногтями никогда не пользуйтесь ножницами с острыми концами. Ногти на стопах нужно обрезать, по возможности, прямо. Важно закруглять концы срезанного ногтя, стачивая специальной пилочкой, чтобы не травмировать пальцы при ходьбе.
Во избежание врастания ногтя не стачивайте его слишком коротко.
5. Не ходите босиком — опасность ранения!
6. Избегайте прямого воздействия сильного тепла! (Грелка, горячие ножные, а также термальные и грязевые ванны.)
7. Регулярно проверяйте свои стопы!
Ежедневно осматривайте подошвы и кожу между пальцами, чтобы вовремя заметить повреждения: покраснения или изменения цвета кожи, образование волдырей и мозолей, врастание ногтя в мягкие ткани. Для такой проверки Вы можете использовать зеркало.
Для такой проверки Вы можете использовать зеркало.
8. Следите за обувью!
Из-за нарушений чувствительности вследствие диабетической нейропатии Вы можете не заметить предметы, которые могут быть в обуви. Поэтому, прежде чем обуться, проведите рукой по внутренней поверхности обуви: нет ли там грубых швов, свернувшейся стельки или посторонних предметов (монет, бумаги и т.п.), так как все это может вести к повреждениям, ранам с последующим инфицированием и развитием диабетических язв.
Старайтесь иметь несколько пар обуви: обязательно переобувайтесь на работе в сменные туфли.
Домашние тапочки должны быть мягкими и глубокими, желательно с закрытой пяткой, так как в шлепанцах нагрузка распределена неравномерно (пальцы нагружаются больше, чем остальные отделы стопы).
9. При появлении раны на ноге сразу обращайтесь к врачу!
Обязательно проконсультируйтесь с лечащим врачом, если у Вас появились настораживающие симптомы, описанные выше.
10. Профилактика всех осложнений сахарного диабета
заключается в постоянной компенсации углеводного обмена. Этому способствует правильная диетотерапия, регулярное применение физических нагрузок, постоянный контроль содержания глюкозы в крови и моче.
Крайне важно вовремя поставить диагноз и начать своевременное лечение диабетической нейропатии: на ранних стадиях возможно восстановление структуры и функции нерва. При выраженной нейропатии можно восстановить только часть нервных волокон или улучшить их состояние.
Врач-терапевт (заведующий)
отделения профилактики
Десятник Елена Мирославовна
ᐉ Онемение рук, ног, пальцев: причины, симптомы, диагностика, лечение
Онемением в неврологии, называется ощущение потери чувствительности в каком-либо органе. Онемение может быть в руках и ногах, лице, губах. Чаще всего отмечается онемение пальцев на ногах или руках. Чаще всего, причиной онемения может быть сдавление, повреждение или воспаление нерва. К более редким причинам онемения можно отнести патологии в спинном или головном мозге.
К более редким причинам онемения можно отнести патологии в спинном или головном мозге.
Клиника Меддиагностика обладает полным набором средств для диагностики и лечения болезней, симптомами которых может быть онемение конечностей. Врачи-специалисты проведут все процедуры для диагностики причин онемения, после чего смогут поставить верный диагноз и провести грамотное лечение.
Причины онемения рук и пальцев на руках
Жалобы на онемение рук – наиболее частый случай обращения к врачу. Данное состояние обусловливается такими симптомами, как:
- холод в пальцах
- частичная потеря тактильной чувствительности
- покалывание в подушечках пальцев
- боли
Данные симптомы могут свидетельствовать о таких болезнях, как:
- грыжи межпозвоночных дисков в области шейного отдела позвоночника
- воспалительные процессы в суставах, в результате чего происходит увеличение прилежащих тканей в размерах, и, как итог, передавливаются кровеносные сосуды и нервные окончания рук
- остеохондроз
Причины онемения ног (голеней, бёдер, ягодиц)
Онемение ног – это тоже симптом, при появлении которого нужно обращаться к врачу. Свидетельствовать он может о такого рода патологиях, как:
Свидетельствовать он может о такого рода патологиях, как:
- грыжи межпозвонковых дисков в области поясничного отдела позвоночника
- опухоли
- воспаления в области позвоночного канала
- сужение позвоночного канала
- радикулит
- остеохондроз
Ощущения при этом, примерно такие же, как и в руках: холод, потеря чувствительности, боли, покалывание. Затрагиваются такие области, как верхняя часть ноги (бёдра, ягодицы). Если ощущается онемение пальцев на ногах, а также в верхней части стопы и/или в области голени, это может свидетельствовать о синдроме компрессии общего малоберцового нерва. Этот нерв является частью седалищного нерва и отвечает за работу голени, ступни, пальцев.
Причины онемения туловища
Кроме конечностей, онемение может произойти с туловищем. Может онеметь или часть тела, или же полностью. Достаточно редкое явление, но оно свидетельствует о серьёзной проблеме в организме. Онемение какой-то из сторон тела может свидетельствовать об инсульте (острое мозговое кровотечение) или какой-либо иной патологии мозга.
Причины онемения головы, лица, губ
Онемение кожи на голове называется гипестезия. Может затрагиваться как вся голова, так и отдельно лицо или губы. Симптомы те же, что и у конечностей: покалывание, потеря чувствительности, холод. Это состояние может быть как временным, так и хроническим (это может привести к параличу лицевого нерва).
Самые частые причины онемения лица – это защемление лицевого нерва (тройничный, челюстной, глазной). Чаще всего это происходит вследствие травм, появления спаек, развития опухоли. Также может быть связано с расширением артерий мозжечка, с воспалительными процессами в околоносовых пазухах и полости рта. Также такие симптомы дают такие заболевания, как: рассеянный склероз (повреждаются нервы в результате аутоиммунных процессов), транзиторная ишемия (острое нарушение кровообращения в мозге)
Онемение головы может случаться вследствие черепно-мозговых травм, сострясения головного мозга, травмирования шейного отдела позвоночника. Также причиной онемения может быть опухоль головного мозга, а также инсульт.
Онемение губ – это возможный признак заболевания «Паралич Белла». Это заболевание вызывается вирусной инфекцией. В результате происходит защемление нерва. Происходит онемение губ, лица, языка.
К кому обращаться?
При появлении вышеописанных симптомов, нужно обращаться к врачу-неврологу. Для выяснения причин онемения, он назначит диагностические процедуры.
Диагностика и лечение онемения
В пакет исследований для диагностики онемения входят:
- Рентген шейного отдела позвоночника, если у пациента онемение рук и головы
- Рентген суставов верхних или нижних конечностей
- Рентген поясничного отдела позвоночника, если пациент жалуется на онемение в нижних конечностях
- МРТ позвоночника или головного мозга
- УЗИ с допплерографией для выяснения состояния кровеносных сосудов
- Анализ крови
Метод лечения онемения конечностей будет зависеть от результатов диагностики, а также от локализации. Применяются медикаментозные методики, массаж, физиотерапевтические процедуры./GettyImages-124270273-56a3e5513df78cf7727fbe7a.jpg) Важно восстановить нормальное кровообращение в сосудах. Также важную роль в лечении онемения играет изменение образа жизни пациента (меньше находиться в одном и том же положении, больше бывать на свежем воздухе), отказ от вредных привычек (курение и злоупотребление алкоголем оказывают негативное воздействие на кровеносные сосуды и нервы). Если онемение связано с позвоночником, провести лечебно-оздоровительные процедуры для устранения причин патологии.
Важно восстановить нормальное кровообращение в сосудах. Также важную роль в лечении онемения играет изменение образа жизни пациента (меньше находиться в одном и том же положении, больше бывать на свежем воздухе), отказ от вредных привычек (курение и злоупотребление алкоголем оказывают негативное воздействие на кровеносные сосуды и нервы). Если онемение связано с позвоночником, провести лечебно-оздоровительные процедуры для устранения причин патологии.
Симптомы рассеянного склероза — особенности клинической картины и диагностические “ловушки”
Рассеянный склероз часто становится диагнозом исключения. Почему? Во-первых, это редко встречающееся заболевание, о котором врач не всегда задумывается сразу же. Во-вторых, так как область поражения — ЦНС (центральная нервная система), возникает широкий разброс симптоматики: от упорной слабости и проблем со зрением до нарушений походки и недержания мочи. Рассказываем, с чем можно спутать рассеянный склероз и в чем особенности его клинической картины.
Кратко о важном
При рассеянном склерозе затрагиваются особые структуры ЦНС — миелиновые нервные волокна. Они отвечают за проведение нервных импульсов — и в зависимости от того, в какой области ЦНС локализованы повреждения, возникают расстройства чувствительности (к холоду, теплу, боли, вибрации), подвижности тела, а также нарушения в эмоционально-психической сфере.
Рассеянный склероз — хроническое заболевание с неуклонным прогрессированием, но если начать терапию на ранней стадии, его течение замедляется, пациент получает шанс избежать инвалидности.
На поздних стадиях, как правило, существенного улучшения ждать не приходится, хотя современные возможности реабилитации позволяют повысить качество жизни, частично восстановить утраченные функции тела.
Симптомы с вопросительным знаком
При демиелинизирующих заболеваниях (а рассеянный склероз относится именно к этой группе патологий) старт симптоматики может быть размытым:
- слабость в руках и ногах, общее недомогание
- быстрая утомляемость
- головокружение
- головная боль
- онемение конечностей, лица, ощущение покалывания, «ползания мурашек» по телу, сниженная или, наоборот, повышенная чувствительность к холоду, теплу, иным раздражителям
- болевые ощущения — в глазах при движении глазных яблок, в области лица, шеи, ног (стреляющего, жгучего, распирающего характера, иногда даже с появлением красноты и отечности кожи)
- внезапное ухудшение или потеря зрения (как правило, с одной стороны)
- недержание мочи
Стоит отметить, что далеко не всегда перечисленные признаки появляются одновременно.
 Может доминировать один или два, что более характерно.
Может доминировать один или два, что более характерно. Из-за этого пациенты или не обращаются к врачу сразу (списывая слабость на усталость, а «мурашки» и онемение, например, руки — на остеохондроз), или идут к тому специалисту, чей профиль наиболее соответствует симптому (офтальмологу при расстройстве зрения, урологу при проблемах с мочеиспусканием).
Как скоро они попадут на прием к неврологу и будет ли сразу же заподозрен рассеянный склероз? Увы, часто драгоценное время теряется впустую — с ожиданием в очередях, с задержкой выполнения исследования МРТ (магнитно-резонансная томография) или по причине того, что диагностический поиск ушел в сторону и предполагается совсем другая болезнь.
«Маски» рассеянного склероза
Ошибки в диагностике для неврологических заболеваний — не редкость, поскольку одна и та же патология у разных пациентов может проявляться по-разному. Сказываются индивидуальные особенности организма, перенесенные инфекции, хронические болезни, возраст, пол… На клиническую картину, ее яркость влияют десятки факторов — и врачу иногда приходится двигаться буквально вслепую, чтобы найти четкие доказательства тех или иных нарушений.
Рассеянный склероз может быть принят за:
Секвестрированные грыжи чаще всего подлежат хирургическому лечению
Секвестрированная грыжа диска
Секвестрированная грыжа диска представляет собой самую тяжелую форму поражения межпозвонкового диска. При этой патологии большой фрагмент пульпозного ядра (упруго-эластической консистенции – по цвету, форме, консистенции и размерам секвестр похож на небольшую креветку) выпадает за пределы межпозвонкового диска через разрыв в фиброзном кольце, попадает в просвет позвоночного канала, целиком отрывается от диска, и может сместиться вверх или вниз, при этом смещая нервные корешки кзади, нервные корешки при этом сильно натягиваются, и могут ущемиться в узких местах.Чаще всего пациент может точно указать время и место, когда произошла секвестрация – как правило, такая грыжа возникает в момент резких движений — подъема тяжестей, или неловкого поворота, падения – после секвестрации люди испытывают настолько сильнейшую боль, что они могут кричать, или даже потерять сознание.
 При этом боль усиливается при малейших движениях. Больные с секвестрированной грыжей, как правило, надолго «застывают» в той позе, которая кажется им менее болезненной – чаще всего это поза «на четвереньках», потому что в таком положении напряжение корешков чуть меньше, а размер межпозвонковых отверстий чуть больше – и только тогда защемленному нервному корешку становиться хоть сколько-нибудь легче. Обезболивающие препараты лишь ненадолго и не полностью уменьшают боль, даже наркотические анальгетики.
При этом боль усиливается при малейших движениях. Больные с секвестрированной грыжей, как правило, надолго «застывают» в той позе, которая кажется им менее болезненной – чаще всего это поза «на четвереньках», потому что в таком положении напряжение корешков чуть меньше, а размер межпозвонковых отверстий чуть больше – и только тогда защемленному нервному корешку становиться хоть сколько-нибудь легче. Обезболивающие препараты лишь ненадолго и не полностью уменьшают боль, даже наркотические анальгетики. Симптомы Боль от секвестрированной грыжи диска настолько сильна, что когда пациенты узнают о возможности избавиться от боли оперативным путем – не задумываясь соглашаются на операцию, и готовы на все, лишь бы избавиться от этой боли, и чтобы эта боль никогда не повторилась.
Симптомы секвестрированной грыжи зависят от уровня пораженного сегмента позвоночника.
В шейном отделе – наиболее часто поражаемые сегменты C5-C6 и С6-С7 – интенсивные боли в руке, по задней поверхности плеча, с иррадиацией боли в область плечевого сустава, область лопатки; чувство онемения и слабость в одном или нескольких пальцах кисти
В грудном отделе – редкая локализация – боли локализуются в грудном отделе позвоночника, усиливаются на вдохе, или при кашле, чихании; часто такие боли называют межреберной невралгией; эти боли часто можно принять за боли в сердце.

В поясничном отделе – наиболее часто секвестрация встречается в сегментах L4-L5, L5-S1 – боли локализуются в ягодице, по задней или задне-боковой поверхности бедра, голени, могут доходить до лодыжки или пятки. Развивается онемение в стопе, по нарудной поверхности голени, часто отмечается слабость в стопе – больной не может встать на носочки или на пятки; ходит прихрамывая на одну ногу; часто неожиданно развивается сколиоз; крайняя степень выраженности болей в спине – когда больному кажется чуть менее болезненным только одно положение – тогда любое, даже малейшее изменение положения тела — приводит к резкому усилению боли, и пациент стремится лечь на бок, или встать на четвереньки, или занять то положение, в котором боль не такая сильная.
Грозное осложнение секвестрированной грыжи – развитие синдрома «конского хвоста» и нарушение функции тазовых органов – в этом случае развивается острая задержка мочи и стула; данное осложнение необходимо своевременно распознать, чтобы установить уретральный катетер.
 Если вовремя не наладить отток мочи, то возможны такие тяжелые состояния, как пиелонефрит, или даже разрыв мочевого пузыря – а эти тяжелые состояния сами по себе требуют длительного лечения или же операции, совершенно никак не связанных с заболеванием позвоночника.
Если вовремя не наладить отток мочи, то возможны такие тяжелые состояния, как пиелонефрит, или даже разрыв мочевого пузыря – а эти тяжелые состояния сами по себе требуют длительного лечения или же операции, совершенно никак не связанных с заболеванием позвоночника.При выявлении синдрома «конского хвоста» проводится экстренное хирургическое вмешательство, направленное на устранение остро развившейся ишемии нервных корешков вследствие сдавления и ущемления грыжей. К сожалению, восстановление после дебюта синдрома «конского хвоста» продолжается несколько месяцев, и часто бывает неполноценным.
Диагностика Золотой стандарт диагностики секвестрированной грыжи — это магнитно-резонансная томография (МРТ). Исследование позволяет видеть взаимное расположение спинного мозга, нервных корешков, межпозвонковых дисков и грыж дисков, идентифицировать секвестр, особенно в случае миграции его вверх или вниз.
секвестрированная грыжа диска
Дополнительную информацию об остеофитах, аномалиях позвоночника, а также для подтверждения данных МРТ и возможности 3D-моделирования операции (так называемое – предоперационное планирование) – возможно при анализе данных КТ в программах 3D-реконструкции.

Немаловажное значение имеют результаты функциональных проб, позволяющие прогнозировать протяженность фиксации позвоночника, выбрать вид фиксирующих устройств, или – в отдельных случаях – отказаться от фиксаторов и выполнить малоинвазивную декомпрессию.
Также используются методы электронейромиографии, и соматосенсорных вызванных потенциалов для дифференциальной диагностики и локализации наиболее значимого уровня – при многоуровневых поражениях.
План диагностики и принятие решения по тактике лечения дегенеративных изменений позвоночника лучше всего доверить хирургу с большим опытом хирургических вмешательств на позвоночнике, постоянно и много оперирующему. Потому что только тот врач, который видел и лечил осложнения, возникшие вследствие поздно начатой и неадекватно подобранной терапии, — не будет затягивать с операцией там, где она просто необходима. А в тех случаях, где операция не нужна – покажет на экране монитора почему не надо оперировать и подскажет где лучше проходить дальнейшее лечение.
Лечение Секвестрированные грыжи чаще всего подлежат хирургическому лечению – выполняется операция «секвестрэктомии» (в этом случае удаляется только секвестр, операция относительно менее травматична, но при этом сохраняется 50% риск рецидива грыжи на этом же уровне) или «микродискэктомии» (удаляется не только секвестр, но и производится кюретаж полости диска, что позволяет снизить вероятность рецидива до 1-2%). В случае сегментарной нестабильности – выполняется операция ригидной или динамической фиксации позвоночника.
Видеофрагмент операции — удаление секвестра грыжи диска.
по форме, размеру и консистенции грыжа напоминает небольшую креветку, спрятавшуюся под корешком
Безоперационное лечение грыж – сводится к обезболиванию ненаркотическими и наркотическими анальгетиками, с помощью блокад; медикаментозной стимуляции кровотока в компримированном корешке, что приводит к стиханию боли на период воздействия лекарств, но не устраняет самой проблемы – компрессии нервных структур.
 Эффект от такого лечения напрямую зависит от размера грыжевого выпячивания – там, где межпозвоночная грыжа имеет небольшой размер, и, соответственно – нет показаний к операции – процедуры эффективны, и пациенты быстро выздоравливают от боли в спине. Также это лечение проводится пожилым пациентам или лицам с противопоказаниями к операции.
Эффект от такого лечения напрямую зависит от размера грыжевого выпячивания – там, где межпозвоночная грыжа имеет небольшой размер, и, соответственно – нет показаний к операции – процедуры эффективны, и пациенты быстро выздоравливают от боли в спине. Также это лечение проводится пожилым пациентам или лицам с противопоказаниями к операции.Безоперационное лечение грыж — достаточно часто проводится в коммерческих клиниках, поскольку не требует больших затрат на оснащение, большинство проводимых процедур не требует высокой квалификации персонала, и гарантированно приводит к обезболивающему эффекту, зачастую – кратковременному (пока действует анестетик), что вынуждает пациентов обращаться за помощью вновь и вновь; также такое лечение не требует больших затрат и от пациента, напуганного даже самой мыслью о вероятности операции на позвоночнике – он скорее будет готов отдать любые деньги, лишь бы не оперироваться; но за такой «страусиной политикой» порой затягивается хирургическое лечение там, где есть 100% показания к операции.

Поэтому при малейших сомнения в эффективности терапии – необходимо выполнить «свежее» МРТ и проконсультироваться у спинального хирурга.
Рассказать об этой странице в социальных сетях:
Заболевания нервов и сплетений
Периферическая нервная система – условно выделяемая часть нервной системы, находящаяся за пределами головного и спинного мозга, состоит из черепных и спинальных нервов, образующих шейно-плечевое и пояснично-крестцовое сплетения, а также нервов и сплетений вегетативной нервной системы, соединяющих центральную нервную систему со скелетной мускулатурой и внутренними органами.
Большинство неврологических заболеваний, связанных с периферической нервной системой, включают в себя нарушение работы периферических нервов и связанных с ними мышц. Соответственно, при патологии нерва могут страдать все его функции: во-первых, чувствительность, которая необходима для передачи информации из разных участков тела в головной мозг, во-вторых, двигательная функция, осуществляемая за счет сокращения скелетных мышц и, в-третьих, трофическая функция нерва, при поражении которой возникают так называемые «трофические изменения» тех или иных участков тела. Кроме этого, повреждение нерва может приводить к выраженному болевому синдрому, который часто требует специального лечения.
Кроме этого, повреждение нерва может приводить к выраженному болевому синдрому, который часто требует специального лечения.
Безусловно, симптомы, характерные для заболеваний периферической нервной системы, такие как онемение, мышечная слабость и боль могут иметь другой генез и причину развития, которые врач должен определить для выработки правильной тактики лечения.
Для точной постановки диагноза врач может назначить обследование, включающее нейрофизиологические методы (cтимуляционная электронейромиография, игольчатая электромиография, вызванные потенциалы головного мозга) и методы нейровизуализации (МРТ, КТ, УЗИ).Онемение
Cнижение чувствительности приводит к онемению какого-то участка тела, снижению контроля функции конечности, которое может восприниматься как неловкость руки или ноги и мешать пациенту выполнять привычные действия, особенно связанные с мелкими и точными движениями, так называемой мелкой моторикой. Длительное постоянное онемение лица, руки или ноги нередко изнуряет пациентов, переносится ими весьма болезненно и может сопровождаться страхом скрытой прогрессирующей болезни. Поэтому даже изолированное онемение требует быстрого и правильного лечения. Также снижение чувствительности может приводить к нарушению ходьбы, неустойчивости походки, когда пациент жалуется на то, что перестал ощущать опору и вынужден «штамповать» каждый свой шаг, а также на сложности в поддержании равновесия.
Поэтому даже изолированное онемение требует быстрого и правильного лечения. Также снижение чувствительности может приводить к нарушению ходьбы, неустойчивости походки, когда пациент жалуется на то, что перестал ощущать опору и вынужден «штамповать» каждый свой шаг, а также на сложности в поддержании равновесия.
Мышечная слабость
Снижение мышечной силы приводит к слабости как отдельных, так и нескольких мышц, а также целых мышечных групп. Пациент может жаловаться на двоение в глазах, изменение голоса, ухудшение артикуляции, нарушение глотания, дыхания. Также могут иметь место жалобы на слабость в руках, когда человеку, к примеру, сложно выполнять привычные действия по застегиванию пуговиц на рубашке, поворачивать ключ в замке или владеть более профессиональными навыками: работа иголкой с ниткой, игра на музыкальном инструменте. Слабость в ногах может приводить к сложностям сесть/встать с низкого стула, и пациент вынужден опираться на руки при вставании или «плюхаться» в кресло при приседании. Нередко мышечная слабость может быть незаметна для пациента, например, так называемая «конская стопа» проявляется затруднением разгибания стопы, приводит к невозможности сделать полноценный шаг с опорой на пятку и не позволяет человеку бегать. Часто такая проблема не сопровождается болью и значимым онемением и выявляется родственниками пациента или при попытке перейти с шага на бег.
Нередко мышечная слабость может быть незаметна для пациента, например, так называемая «конская стопа» проявляется затруднением разгибания стопы, приводит к невозможности сделать полноценный шаг с опорой на пятку и не позволяет человеку бегать. Часто такая проблема не сопровождается болью и значимым онемением и выявляется родственниками пациента или при попытке перейти с шага на бег.
Трофические изменения
Трофическими изменениями называют изменения определенной части тела, возникшие в результате разрыва связи нерва с ограниченным участком тканей или органа. В результате возникают изменения на коже, волосяном покрове, ногтях, подкожно-жировой клетчатке и даже костях. При некоторых хронических болевых синдромах (синдром Зудека) кожа в соответствующей области истончается, мышцы атрофируются, изменяется сосудистая сеть, волосы и ноги становятся хрупкими, кости уменьшаются и истончаются.
Боль
Боль с точки зрения медицины – это неприятное сенсорное и эмоциональное переживание, связанное с истинным или потенциальным повреждением ткани или описываемое в терминах такого повреждения (определение международной ассоциации по изучению боли IASP). Таким образом, боль является сложным чувством, связанным с существующим или возможным органическим повреждением, поскольку обычно сопровождается эмоциональным переживанием. Болевой синдром значительно снижает качество жизни пациентов и требует регулярного приема обезболивающих препаратов или ограничений в движениях и повседневной деятельности человека. Порой боль беспокоит ночью и мешает полноценному сну и отдыху. Чтобы выявить причину боли, необходимо рассматривать множество факторов и уровней поражения, начиная с конечной веточки определенного нерва и продолжая поиск на более высоких уровнях плечевого или пояснично-крестцового сплетений, спинного мозга и иногда головного мозга.
Таким образом, боль является сложным чувством, связанным с существующим или возможным органическим повреждением, поскольку обычно сопровождается эмоциональным переживанием. Болевой синдром значительно снижает качество жизни пациентов и требует регулярного приема обезболивающих препаратов или ограничений в движениях и повседневной деятельности человека. Порой боль беспокоит ночью и мешает полноценному сну и отдыху. Чтобы выявить причину боли, необходимо рассматривать множество факторов и уровней поражения, начиная с конечной веточки определенного нерва и продолжая поиск на более высоких уровнях плечевого или пояснично-крестцового сплетений, спинного мозга и иногда головного мозга.
Наиболее распространенные заболевания периферической нервной системы:
-
Поражение спинальных нервов (радикулопатия). Чаще всего поражение спинальных нервов происходит межпозвонковыми грыжами, которые обычно встречаются в пояснично-крестцовом и реже в шейном отделе позвоночника.
 Проявляются болью в пояснице, шее с распространением боли в руку или ногу.
Проявляются болью в пояснице, шее с распространением боли в руку или ногу. -
Стеноз (сужение) позвоночного канала, развивающийся обычно в пояснично-крестцовом отделе позвоночника, проявляется слабостью и болью в ногах, связанной с пребыванием в вертикальном положении или ходьбой на относительно небольшие расстояния.
-
Синдром лестничной мышцы со сдавлением пучков плечевого сплетения развивается в швейно-плечевой области. Проявляется болью, онемением в различных областях руки, плеча, реже груди и лопатки, также может возникать слабость и неловкость кисти. Синдром грушевидной мышцы — сильный спазм данной мышцы, расположенной рядом с седалищным нервом глубоко в ягодичной области, чаще встречается у людей с развитой мускулатурой, водителей. Проявляется болью по задней поверхности ноги до пятки, онемением.
-
Туннельные невропатии чаще возникают в области запястного, локтевого, голеностопного суставов, проявляются жжением, болью онемением в пальцах рук и реже ног, слабостью, неловкостью при выполнении мелкой моторики.

-
Синдром карпального канала является самым распространенным туннельным синдромом, при этом происходит сдавление срединного нерва в области запястья связками и сухожилиями. Проявляется жжением, болью, позже онемением во всех пальцах, кроме мизинца, симптомы усиливаются ночью и под утро.
-
Невропатия локтевого нерва происходит из-за сдавления локтевого нерва в области локтевого сустава. Проявляется онемением в мизинце и безымянном пальце, слабостью сгибания пальцев, гипотрофией некоторых мышц кисти. Чаще возникает у мужчин, бывает связана с хронической травмой локтя у спортсменов, вынужденным положением левой руки у водителей.
-
Невропатия малоберцового нерва (синдром конской стопы) проявляется слабостью разгибания стопы или повисшей стопой, обычно не сопровождается болью. Страдают чаще мужчины после 40 лет.
-
Невропатия лучевого нерва возникает после сна в неудобной позе, хирургического лечения перелома плечевой кости, так как нерв имеет множество изгибов на руке и отличается повышенной чувствительностью к сдавлениям.
-
Невропатия седалищного нерва возникает чаще у женщин после 50. Проявляется болью, онемением и слабостью в ноге, симптомы начинаются от ягодичной или поясничной области и спускаются далее по задней поверхности бедра и вниз до стопы. Причина может быть в хронических воспалительных изменениях сочленений тазовых костей, органов малого таза.
-
Плечевой плексит (воспаление плечевого сплетения, невралгическая амиотрофия) проявляется сильной и изматывающей болью, слабостью и онемением в плече и верхних отделах руки. Возникает после переохлаждения или недавно перенесенной вирусной инфекции, протекавшей с подъемом температуры. Боль беспокоит днем и ночью и обычно заставляет пациентов сразу обратиться к врачу.
-
Синдром Гийена-Барре (острая воспалительная демиелинизирующая полирадикулоневропатия) проявляется быстрым развитием слабости мускулатуры, онемением и восходящим характером симптомов.
 Заболевание обычно начинается симметрично со стоп ног и кистей рук, далее распространяется вверх по направлению к туловищу, и нередко приводит к развитию слабости дыхательной мускулатуры и остановке дыхания при отсутствии своевременного лечения. Прогноз обычно благоприятный при быстро назначенном и правильном лечении.
Заболевание обычно начинается симметрично со стоп ног и кистей рук, далее распространяется вверх по направлению к туловищу, и нередко приводит к развитию слабости дыхательной мускулатуры и остановке дыхания при отсутствии своевременного лечения. Прогноз обычно благоприятный при быстро назначенном и правильном лечении.
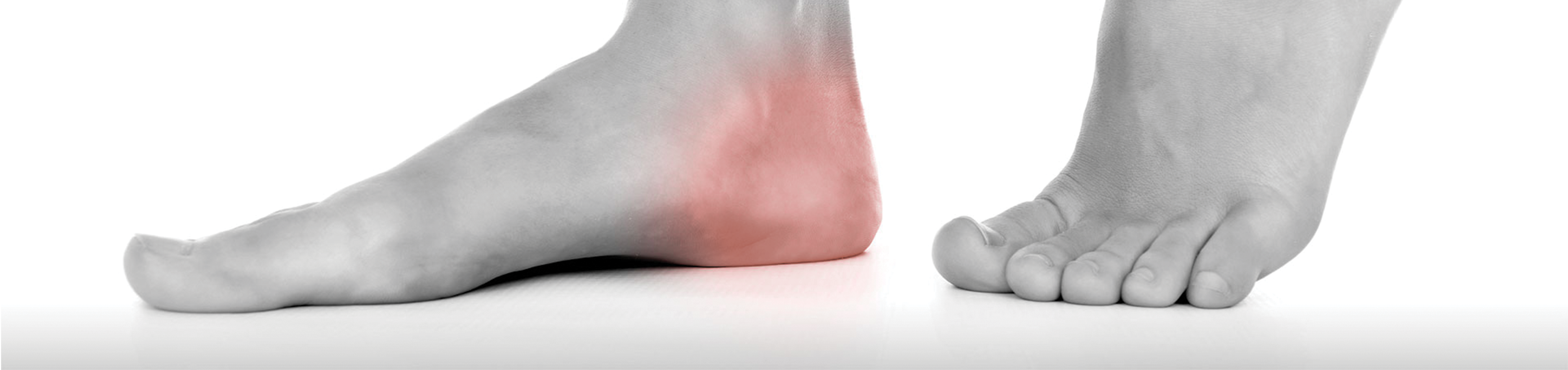
Онемение пятки левой ноги лечение и причины
Иногда люди встречаются с таким явлением, как онемение пятки левой или правой ноги. Зачастую это бывает от того, что ноги человека длительное время находились без движения либо в неудобном положении. Однако бывают моменты, когда эти признаки проявляются ежедневно. Это говорит о том, что в организме происходят патологические изменения, требующие обследования в клинике.
Что такое онемение
Под этим понятием подразумевается снижение чувствительности определенного участка тела. При этом наблюдается дискомфорт, покалывание или отсутствие контроля за онемевшей частью тела. Можно казать проще – когда человек хочет пошевелить ногой, но не может. А если ему это удается, то возникают своеобразные болевые ощущения. Такие симптомы могут быть вызваны раздражением нервных окончаний и нарушением кровообращения. Если немеет пятка левой ноги, на это стоит обратить внимание, а лучше сразу обратиться к врачу за консультацией. Возможно, это вызвано каким-нибудь заболеванием, требующим срочного лечения. Точный результат покажет комплексное обследование.
Основные причины онемения
Проявление подобных симптомов не означает, что сразу нужно поднимать панику и обращаться в больницу. Обычно такие признаки могут возникать по определенным причинам, связанным со следующими факторами:
- Переутомление, усталость, частые стрессы, недосыпание и различные нагрузки, которые способны привести организм человека в подобное состояние.
- Недостаток витаминов, ослабленная иммунная система, чрезмерное употребление алкоголя, малоподвижное состояние. Все это может стать причиной нарушения функций организма, в частности, возникновение проблем с нижними конечностями.

Эти признаки не имеют особой опасности. Чтобы устранить их, необходимо позаботиться о своем здоровье, восстановив функции кровеносной и нервной систем. Уделить внимание питанию, и как можно чаще находиться на свежем воздухе. Выполнив эти рекомендации, в скором времени ощущение дискомфорта в ногах должно исчезнуть. В противном случае лучше обратиться в больницу.
Онемение пяток: возможные заболевания
Характерные признаки онемения связанные с нарушением кровоснабжения, потерей эластичности сосудов и деформацией нервных тканей.
Эти симптомы могут быть связаны с развитием некоторых патологий:
- Заболевания отдельных участков нервной системы, похожие на невралгию или невропатию. Чувство дискомфорта в стопах является осложнением неврологических нарушений организма. Но этот факт может подтвердить только врач, назначающий соответствующее лечение.
- Формирование грыжи позвоночника.
- Патологические изменения кровеносных сосудов, связанные с нарушением кровообращения: тромбозы, расширение вен и другие осложнения.

- Сахарный диабет, злокачественные опухоли и другие хронические заболевания.
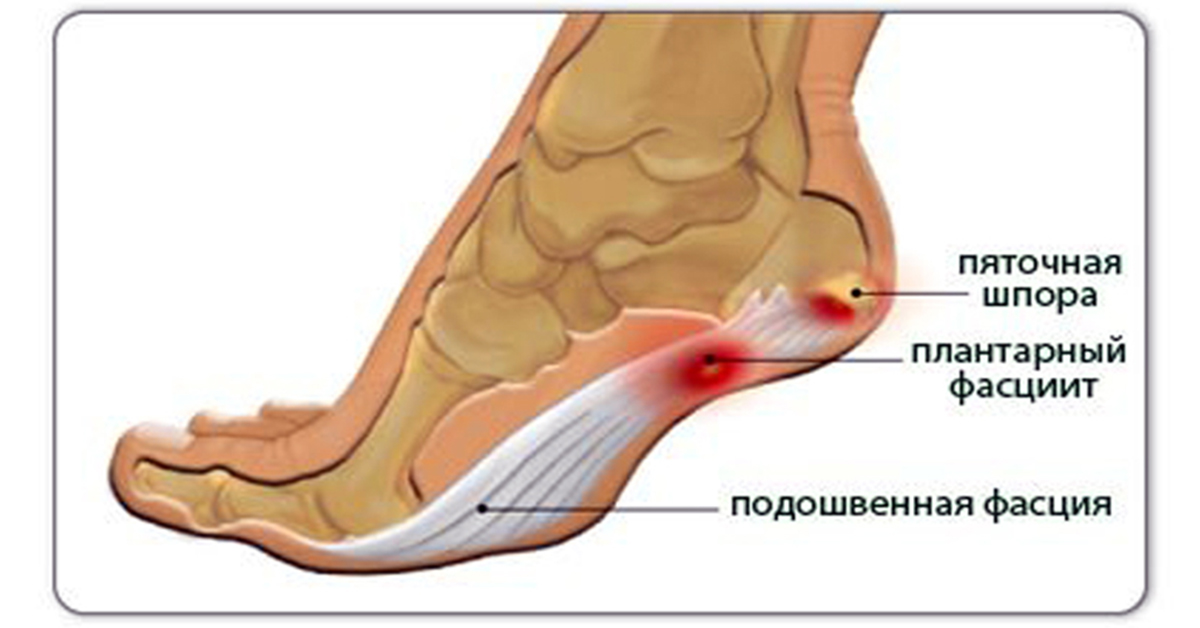
- Подошвенные боли в пятках, называемые фасцитом.
Онемение стоп может диагностировать специалист. Поэтому не стоит заниматься самолечением, а лучше обратиться к врачу. Это поможет избавить пациента от дискомфорта и возможных последствий.
Устранение дискомфорта и лечение
Онемение пяток справа или слева происходит в результате различных заболеваний, поэтому причины и лечение тоже будут отличаться. Бывают случаи, когда можно обойтись простейшими терапевтическими процедурами: приемом препаратов, содержащих витамины, отдыхом или соблюдением правил питания. Но иногда могут потребоваться более серьезные приемы и комплексное лечение.
Для возобновления чувствительности пяток применяются разнообразные способы. Они устанавливаются в зависимости от результатов диагностических показаний. Чаще всего при диагностике используют различные анализы крови, ультразвуковое обследование, МРТ.
Чаще всего при диагностике используют различные анализы крови, ультразвуковое обследование, МРТ.
После выявления причин онемения пятки назначают соответствующее лечение, которое включает в себя несколько вариантов:
- Медикаментозное лечение, включающее препараты, устраняющее воспаление, а также лечение заболевания, спровоцировавшее онемение нижних конечностей.
- Физиотерапевтические методы, включающие аппаратное и лазерное воздействие, подразумевающее прямое влияние на кожный покров.
- Физические упражнения, включающие гимнастические процедуры подобные кинезиотерапие. Их действие направлено на улучшение психологического состояния больного.
- Процедуры, стимулирующие кровеносную систему, которые основаны на введении специальных медикаментов – точечный массаж или иглотерапия, направленная на устранение дискомфорта в отдельных участках.
- Прямой массаж или растирание онемевшей области.
- Назначение индивидуального питания, прием витаминных комплексов.

Все вышеописанные методы лечения назначаются индивидуально для каждого пациента, основываясь на его физиологических данных и состоянии здоровья. Иногда лечение осуществляется несколькими врачами: терапевтом, невропатологом и ортопедом. Курс лечения зависит от стадии запущенности и может длиться от двух недель до нескольких месяцев.
Эксперименты с нетрадиционной терапией могут спровоцировать неожиданные осложнения. Поэтому, перед тем как воспользоваться народными средствами, необходимо получить консультацию врача.
В основном клиническое лечение направлено на стимуляцию ступней. В народной медицине в роли стимулирующих средств используют чесночные настойки, черный перец, йод и даже скорлупу куриного яйца. Однако эти методы неэффективны для полного оздоровления. Они всего лишь на время снимают симптомы онемения, а иногда способны навредить.
Когда причиной онемения пяток является нарушение кровообращения, эффективным средством для снятия симптомов могут быть ванночки для ног. Поочередное опускание ног в холодную и горячую воду стимулирует циркуляцию крови. Такой процесс рекомендуют повторять не менее пяти раз. Затем ноги вытирают, и надевают теплые шерстяные носки. Лучше всего это делать перед сном. Также можно растирать ноги медом, а затем укутать в хлопчатобумажную ткань.
Поочередное опускание ног в холодную и горячую воду стимулирует циркуляцию крови. Такой процесс рекомендуют повторять не менее пяти раз. Затем ноги вытирают, и надевают теплые шерстяные носки. Лучше всего это делать перед сном. Также можно растирать ноги медом, а затем укутать в хлопчатобумажную ткань.
Профилактические меры
При онемении нижних конечностей профилактика имеет огромное значение. Люди, которые соблюдают меры предосторожности и следят за своим здоровьем, реже попадают в неприятные ситуации, связанные с осложнениями.
Чтобы предотвратить болезнь, необходимо соблюдать следующие рекомендации:
- Прежде всего, нужно соблюдать простые правила при работе, которая подразумевает длительное нахождение в одном положении. Рекомендуется периодически менять положение тела, делать небольшие перерывы и гимнастические упражнения.
- Вести активный образ жизни, занимаясь спортом, гимнастикой, физической культурой или просто участвовать в мероприятиях, которые не дадут атрофироваться нижним конечностям.
- Следить за психологическим состоянием и уметь расслабляться, так как многие болезни начинаются из-за расстройства нервной системы.
- Использовать здоровое питание и соблюдать режим приема пищи, если это возможно.
- Обувь необходимо подбирать по размеру, чтобы она комфортно сидела на ноге. Летом можно носить тапочки с массажными стельками.
- Следить за состоянием ног, применяя средства, стимулирующие кровоснабжение, принимать холодные ванночки, а также посещать массажные салоны.
- Соблюдать гигиену, не провоцируя развитие инфекционных и грибковых заболеваний. Если травмирована конечность или даже палец, обязательно обрабатывать раны антибактериальными препаратами.
- Людям, имеющим вредные привычки, лучше воздержаться от курения и употребления алкоголя.
- При малейших нарушениях или проблемах со здоровьем обращаться в клинику. Периодически проводить обследование, сдавать необходимые анализы и делать прививки. Так можно обнаружить только развивающееся заболевание и быстро устранить его симптомы.
Заключение
На первый взгляд, пяточная дисфункция левой нижней конечности не представляет никакой угрозы. Однако в будущем это может спровоцировать сильные осложнения, если своевременно не начать лечить симптомы. Такое безразличие часто приводит к инвалидности. Сначала могут просто неметь пятки, затем ухудшается кровообращение, отекают ноги, появляется боль. В конечном итоге развивается гангрена, приводящая к ампутации конечностей.
Онемение стопы в пятке | Боль в пятке
Кто подвержен риску синдрома тарзального канала?
Синдром тарзального туннеля может возникнуть в любом возрасте, но определенные факторы могут сделать вас более склонными к развитию этого состояния. Проверьте этот список, чтобы узнать, относится ли к вам какой-либо из факторов риска:
- Наличие любого заболевания, в том числе артрита, вызывающего отек. Отек может привести к сдавливанию большеберцового нерва в стопе.
- Физическая аномалия, например опухшее сухожилие, пяточная шпора, киста ганглия или варикозное расширение вены.Эти физические отклонения могут привести к сдавливанию нерва.
- Такие состояния, как выпадение сводов стопы или плоскостопие, могут вызвать сдавление большеберцового нерва.
- Неравномерная походка, которая оказывает чрезмерное давление на туннель предплюсны.
- Участие в высокоэффективных видах спорта, таких как бег и баскетбол.
- Травма лодыжки, например растяжение связок, приводящее к сдавлению нерва.
Если вы испытываете длительное онемение одной или обеих пяток и заметили, что к вам относится любой из вышеперечисленных факторов, вам следует обратиться за медицинской помощью, чтобы получить экспертный диагноз.Ваш терапевт может направить вас к неврологу, который проведет различные тесты, включая ЭМГ, рентген, КТ или МРТ, чтобы поставить диагноз. В зависимости от результатов медицинского обследования вы сможете изучить различные варианты лечения.
Варианты лечения синдрома предплюсневого туннеля
По возможности следует использовать консервативные неинвазивные методы лечения для устранения причины и симптомов синдрома тарзального туннеля. В то время как в крайних случаях может потребоваться операция, многие люди, страдающие синдромом тарзального туннеля, могут вылечиться с помощью комбинации следующих помощников:
- Опора стопы; воздержание от действий, оказывающих давление на туннель предплюсны (голеностопного сустава и стопы)
- Обледенение стопы для уменьшения воспаления и временного облегчения симптомов
- Применение противовоспалительных препаратов по назначению врача
- Использование инъекций стероидов под наблюдением врача
- Использование ортопедических изделий, таких как скобы, шины или вставки, по рекомендации врача
Если ни одно из вышеперечисленных неинвазивных методов не привело к исчезновению онемения и боли в пятке, ваш врач может предложить операцию.
Что такое хирургия тарзального туннеля?
Операция по высвобождению тарзального канала обычно является амбулаторной процедурой, требующей общей анестезии или, возможно, комбинации местной, внутривенной седации и эпидуральной анестезии. Хирург делает небольшой разрез за внутренней костью лодыжки, открывает тарзальный канал и освобождает большеберцовый нерв во всех точках сжатия. Затем разрез зашивают, и швы обычно снимают примерно через десять дней.
Повязка Ace будет наматываться вокруг обработанной области стопы, и ее следует носить постоянно в течение периода времени, указанного хирургом.Цель операции по освобождению тарзального канала — полное исцеление от симптомов, и для большинства, но не для всех пациентов, результат процедуры будет успешным. Перед тем, как делать какие-либо операции, обсудите риски и преимущества процедуры со своим врачом.
онемевших ног: это рассеянный склероз? Или что-то другое?
Проблемы с щитовидной железой
По словам Полидефкиса, недостаточная активность щитовидной железы, известная как гипотиреоз, может вызывать или способствовать развитию периферической нейропатии.«Многие люди с диабетом также страдают гипотиреозом», — отмечает он, и эти два состояния могут работать в сочетании, повышая риск возникновения симптомов стопы.
СВЯЗАННЫЙ: 12 вещей, которые понимают только люди с рассеянным склерозом
Употребление алкоголя
«Алкоголь — хорошо известная причина периферической невропатии», — отмечает Полидефкис, но для этого требуется больше, чем несколько напитков в неделю. для того, чтобы это было вероятным фактором симптомов стопы. По его словам, в зависимости от вашего роста употребление не менее двух-четырех напитков в день может подвергнуть вас риску невропатии.
Пьянство также может вызывать или способствовать неправильным привычкам питания, подвергая вас риску дефицита питательных веществ, который может еще больше повысить риск невропатии.
СВЯЗАННЫЙ: Депрессия, тревога и РС: какая связь?
Сердечно-сосудистые проблемы
По словам Полидефкиса, наличие группы сердечно-сосудистых проблем может привести к периферической невропатии, даже если какая-либо из этих проблем не может вызвать симптом сама по себе.«Если у вас есть человек с пограничным диабетом, у него высокий холестерин и высокое кровяное давление, и он курит, у этих людей может развиться периферическая невропатия», — говорит он.
СВЯЗАННЫЙ: 10 способов борьбы с усталостью от рассеянного склероза
Проблемы со спинным мозгом
По словам Полидефкиса, ряд проблем, связанных с позвоночником, может вызвать онемение стоп. Наиболее очевидным из них является рассеянный склероз, который может вызывать поражения спинного мозга, но важно помнить и о других возможных причинах.
Как и дефицит витамина B12, недостаток меди может вызвать проблемы со спинным мозгом, отмечает Полидефкис, равно как и опухоль, абсцесс или другое образование, растущее в этой области. Если вы делаете снимки позвоночника во время обычных посещений при рассеянном склерозе, нетрудно обнаружить какие-либо наросты в этой области.
защемление нервов
Когда задний большеберцовый нерв, обеспечивающий чувствительность нижней части стопы, сжимается, это называется синдромом тарзального канала, согласно Johns Hopkins Medicine.Причины могут включать отек из-за растяжения лодыжки; такие заболевания, как диабет и артрит, которые могут вызвать отек и сдавление нервов в этой области; плоскостопие или выпавшие своды; или варикозное расширение вен, кисты, опухшие сухожилия или костные шпоры.
Синдром тарзального канала может вызывать ощущение онемения, покалывания и жжения, а также стреляющую боль. Его можно диагностировать с помощью физического осмотра и визуализации, и в зависимости от степени тяжести доступны как консервативные, так и хирургические варианты лечения.
Проблемы с обувью
Иногда простое ношение слишком тесной обуви может вызвать или значительно способствовать онемению ног.
Кроме того, «Если кто-то больше не чувствует свои ноги, я все время говорю им, чтобы они были осторожны с тем, какую обувь они носят», — отмечает Нилон. Она рекомендует искать обувь, которая обеспечивает хорошую поддержку, но не слишком тяжелая, без каких-либо сужений и с достаточным дополнительным пространством для любого бандажа, который вы носите.
Синдром Гийена-Барре
Синдром Гийена-Барре — редкое заболевание, при котором иммунная система организма атакует нервы, по данным клиники Майо.Его ранние симптомы обычно включают слабость и покалывание в ступнях и ногах, которые могут распространяться и парализовать все тело. (Слабость вплоть до паралича является отличительной чертой этого состояния.)
Синдром Гийена-Барре часто развивается после бактериальной или вирусной инфекции, хотя его причина неизвестна. Врачи используют комбинацию истории болезни и различных неврологических тестов, чтобы диагностировать это.
Инсульт
По данным Центров по контролю и профилактике заболеваний (CDC), внезапное онемение или слабость в лице, руке или ноге, особенно на одной стороне тела, может быть симптомом инсульта.Это может сопровождаться другими симптомами инсульта, включая внезапную спутанность сознания или проблемы с речью, внезапное нарушение зрения в одном или обоих глазах, внезапные проблемы с ходьбой или внезапную сильную головную боль.
Инсульт — это неотложная медицинская помощь, поэтому, если у вас или у кого-то еще есть какие-либо из этих симптомов, немедленно звоните 911.
СВЯЗАННЫЙ: 10 ключевых вопросов о лекарствах от РС
Побочные эффекты лекарств
По данным в Фонд периферической невропатии.Симптомы могут включать онемение или потерю чувствительности в пальцах ног и подошв, а также жжение, скованность, покалывание и покалывание. Ингибиторы нуклеозидной обратной транскриптазы (НИОТ) или «d-препараты» чаще всего связаны с периферической невропатией. Гидроксимочевина (Droxia, Hydrea), лекарство от рака, которое также может помочь некоторым лекарствам против ВИЧ работать лучше, также может увеличить риск периферической невропатии.
Люди, получающие лечение от рака, также могут страдать от индуцированной химиотерапией периферической нейропатии (CIPN).По данным Мемориального онкологического центра им. Слоуна Кеттеринга, некоторые формы химиотерапии влияют на сенсорные нервы в ногах и руках, вызывая онемение, покалывание и боль в пальцах рук и ног.
СВЯЗАННЫЙ: Есть ли у вас риск невропатии? 11 причин, которые вам необходимо знать
Обморожение
Обморожение возникает, когда ваша кожа и подлежащие ткани замерзают, как правило, из-за воздействия холодной и ветреной погоды, согласно клинике Майо. После того, как ваша кожа становится очень холодной и красной, она начинает ощущаться онемевшей, твердой и бледной.Обморожения пальцев рук и ног — обычное явление. Frostnip, легкая форма обморожения, также может привести к онемению. Если вы заметили признаки обморожения, как можно скорее найдите место, где можно согреться.
Если вы не уверены, что вызывает онемение ног, лучше всего поговорить со своим лечащим врачом или неврологом, который сможет правильно диагностировать, что, если какое-либо заболевание вызывает проблему.
Причины онемения 10 футов | Почему онемела стопа
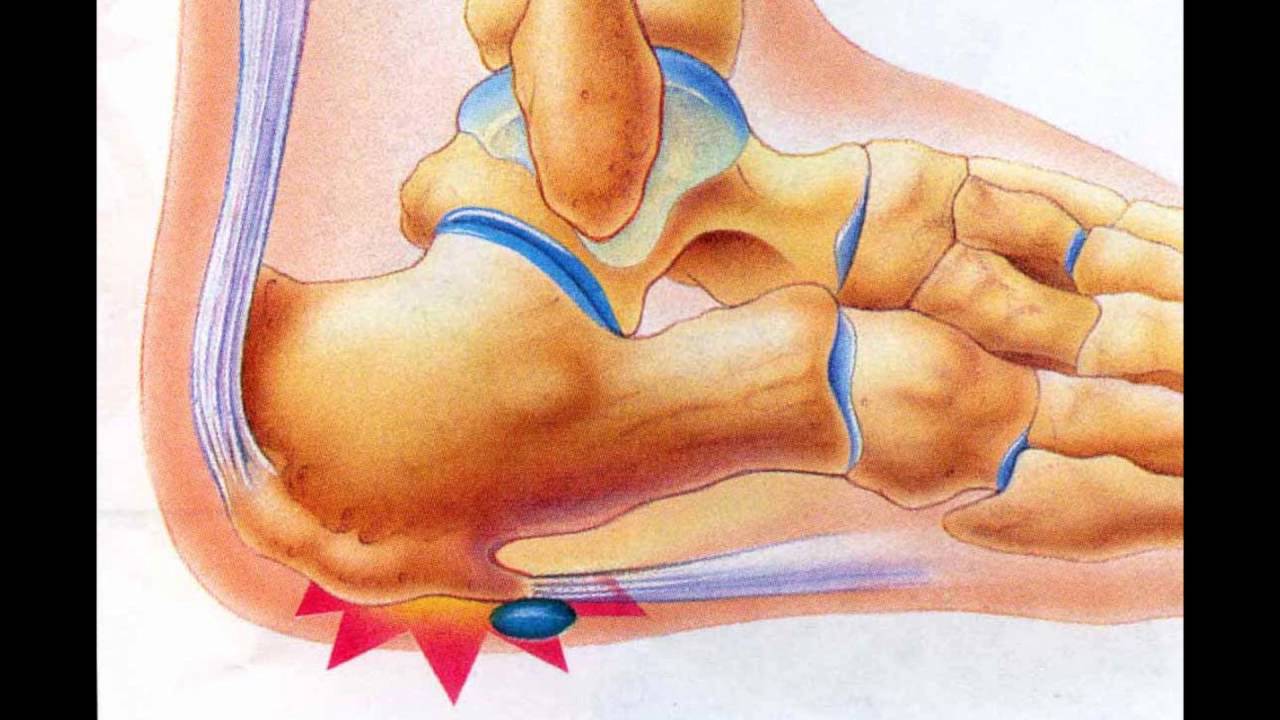
Синдром тарзального канала
Синдром тарзального канала относится к симптомам, возникающим в результате сдавления заднего большеберцового нерва.Задний большеберцовый нерв обеспечивает чувствительность подошвы стопы и контролирует некоторые мышцы, участвующие в структуре и движении стопы.
Симптомы предплюсны ..
Ишиас
Ишиас — это общий термин, описывающий любую стреляющую боль, которая начинается в позвоночнике и распространяется вниз по ноге.
Самая частая причина — грыжа или «сползание» межпозвоночного диска в нижнем отделе позвоночника. Это означает, что часть амортизирующего материала внутри диска вытесняется наружу, давя на нервный корешок.Костные нарушения.
Хроническая идиопатическая периферическая невропатия
Периферическая невропатия — это чувство онемения, покалывания и иголки в ногах. Идиопатический означает, что причина неизвестна, а хронический означает, что состояние продолжается без улучшения или ухудшения.
Заболевание чаще всего встречается у людей старше 60 лет. Причина идиопатической невропатии неизвестна.
Симптомы включают дискомфортное онемение и покалывание в ногах; трудности при стоянии или ходьбе из-за боли и отсутствия нормальной чувствительности; и слабость и судороги в мышцах стоп и лодыжек.
Периферическая невропатия может сильно повлиять на качество жизни, поэтому следует обратиться к врачу, чтобы вылечить симптомы и уменьшить дискомфорт.
Диагноз ставится на основании медицинского осмотра; анализы крови, чтобы исключить другие условия; и неврологические и мышечные исследования, такие как электромиография.
Лечение включает обезболивающие, отпускаемые без рецепта; рецептурные обезболивающие для облегчения более сильной боли; физиотерапия и меры безопасности для компенсации потери чувствительности в ступнях; и лечебная обувь, помогающая сохранять равновесие при ходьбе.
Редкость: Редко
Основные симптомы: онемение дистальных отделов, мышечные боли, жесткость суставов, онемение с обеих сторон тела, потеря мышечной массы
Срочность: Врач первичной медико-санитарной помощи
Низкий уровень кальция
Гипокальциемия — это состояние, при котором в крови недостаточно кальция. Кальций — это минерал, содержащийся в крови, который помогает сердцу и другим мышцам функционировать должным образом и необходим для поддержания крепких зубов и костей.
Редкость: Редко
Основные симптомы: усталость, одышка, раздражительность, общее онемение, покалывание в стопе
Срочность: Врач первичной медико-санитарной помощи
Диабетическая невропатия
Диабетическая невропатия, вызванная длительным повреждением нервов или плохо контролируемый сахарный диабет (СД). Другие факторы риска развития диабетической невропатии включают ожирение, курение, сердечно-сосудистые заболевания и аномальный уровень липидов.
Диабетическая невропатия может проявляться в виде числа..
Дефицит фолиевой кислоты (витамина)
Фолат также называют фолиевой кислотой или витамином B9. Он необходим для создания красных кровяных телец, которые разносят кислород по всему телу. Нехватка фолиевой кислоты приводит к нехватке здоровых эритроцитов, что также называется анемией.
Дефицит фолиевой кислоты может быть вызван неправильным питанием; употребление алкоголя; некоторые лекарства; заболевания толстого кишечника; и беременность, поскольку растущему ребенку требуется большее количество фолиевой кислоты.
Симптомы включают сильную усталость; потеря аппетита; понос; бледность; болезненный язык; и раздражительность.Те же симптомы могут появиться и при других состояниях, особенно при заболеваниях крови.
Дефицит фолиевой кислоты также является причиной аномального развития мозга и позвоночника у плода. По этим причинам очень важно обратиться к врачу при появлении этих симптомов.
Диагноз ставится на основании анамнеза пациента, физического осмотра, анализов крови, а иногда и исследований пищеварительного тракта.
Лечение включает немедленное введение инъекций фолиевой кислоты с последующим приемом таблеток фолиевой кислоты и других витаминов и минералов; улучшение диеты; и лечение любого основного расстройства пищеварения или крови.
Редкость: Редко
Основные симптомы: усталость, подавленное настроение, раздражительность, тошнота или рвота, диарея
Симптомы, которые никогда не возникают при дефиците фолиевой кислоты (витамина): вздутие живота
Телефон срочности: звонок или личный визит
Повреждение нервов, вызванное химиотерапией
Химиотерапия оказывает большое влияние на организм. Некоторые виды химиотерапии могут вызывать раздражение нервов в руках и ногах, что приводит к таким симптомам, как боль, онемение или покалывание.
Редкость: Нечасто
Основные симптомы: мышечные боли, дистальное онемение, боль в обеих руках, боль в обеих стопах, онемение
Срочность: Врач первичной медицинской помощи
Фибромиалгия
Фибромиалгия — это набор офтальмологических заболеваний. хронические симптомы, которые включают постоянную усталость, диффузную болезненность при прикосновении, скелетно-мышечную боль и, как правило, некоторую степень депрессии.
Причина неизвестна. Фибромиалгия обычно возникает после стрессового физического или эмоционального события, такого как автомобильная авария или развод.Он может включать генетический компонент, при котором человек обычно ощущает боль.
Почти 90% больных фибромиалгией — женщины. Любой человек с ревматическим заболеванием, таким как ревматоидный артрит или волчанка, может быть более предрасположен к фибромиалгии.
Плохой сон часто является симптомом наряду с туманным мышлением, головными болями, болезненными менструальными периодами и повышенной чувствительностью к теплу, холоду, яркому свету и громким шумам.
Стандартного теста на фибромиалгию не существует. Диагноз обычно ставится, когда вышеуказанные симптомы продолжаются в течение трех или более месяцев без видимой причины.
Фибромиалгия не проходит сама по себе, но и не ухудшается.
Редкость: Часто
Основные симптомы: усталость, артралгии или миалгии, беспокойство, подавленное настроение, головная боль
Симптомы, которые всегда возникают при фибромиалгии: артралгии или миалгии
Скорая помощь:
Что такое подошвенный фасциит? Подошвенный фасциит — это воспаление перевязи ткани (подошвенной фасции), которая простирается от пятки до пальцев ног.В этом состоянии ткань сначала повреждается и при активности воспаляется, что приводит к боли в пятке. Что такое уродство Хаглунда? Деформация Хаглунда — это большая шишка на задней части пятки, которая трется об обувь, вызывая боль. Он также может натирать ахиллово сухожилие, вызывая раздражение и повреждение. Обычно это связано со шпорой, которая также будет тереться о сухожилие обуви, вызывая дальнейшее повреждение. Причины подошвенного фасциита Самая частая причина подошвенного фасциита связана с неправильной структурой и стабильностью стопы.Ношение не поддерживающей обуви обуви на твердых, плоских поверхностях создает ненормальную нагрузку на подошвенную фасцию и также может привести к подошвенному фасцииту. Это особенно очевидно, когда работа требует долгих часов на ногах. Ожирение также может способствовать развитию подошвенного фасциита. Вес, возраст и активность связаны с развитием этого состояния. Часто наблюдается повреждение нерва, часто связанное с подошвенным фасциитом, которое возникает либо со спины, либо из-за поврежденного нерва на стопе.Осложнение обследования усложняет диагностику этого состояния, и при подозрении на электродиагностическое исследование нервов требуются тесты для подтверждения наличия повреждения нерва, его местоположения и степени. Симптомы подошвенного фасциита Симптомы подошвенного фасциита: Люди с подошвенным фасциитом часто описывают боль как усиливающуюся, когда они встают утром, или как при активности после длительного сидения.Через несколько минут ходьбы боль уменьшается. У некоторых людей боль стихает, но возвращается после длительного пребывания на ногах. Лечение подошвенного фасциита Лечение подошвенного фасциита начинается со стратегий первой линии, поддерживающих стопу. Если через несколько недель боль не исчезнет, обратитесь к врачу по стопам и лодыжкам в Weil Foot & Ankle Institute, который предложит дополнительные варианты лечения: Когда требуется операция при подошвенном фасциите? Хотя большинство пациентов с подошвенным фасциитом поддаются консервативному лечению, небольшому проценту пациентов требуется хирургическое вмешательство. Если после нескольких месяцев безоперационного лечения боль в пятке не исчезнет, будет рассмотрен вопрос об операции. Ваш хирург стопы и голеностопного сустава обсудит с вами варианты хирургического вмешательства и определит, какой из подходов будет наиболее эффективным для вас. Долгосрочное лечение подошвенного фасциита Независимо от того, какое лечение вы проходите по поводу подошвенного фасциита, основные причины, приведшие к этому состоянию, могут остаться. Следовательно, вам нужно будет продолжить профилактические меры. Ношение поддерживающей обуви, растяжка и использование нестандартных ортопедических устройств — это основа длительного лечения подошвенного фасциита. Case Rep Neurol.2015 январь-апрель; 7 (1): 15–17. a Отделение неврологии, Hagaziekenhuis, Гаага, Нидерланды c Отделение Медицинского центра Лейденского университета, Лейден, Нидерланды b Отделение акушерства и гинекологии, Hagaziekenhuis, Гаага, Нидерланды a Отделение неврологии, Hagaziekenhuis, Гаага, Отделение Neurkenology, Нидерланды 28 Гаага, Нидерланды b Департамент акушерства и гинекологии, Hagaziekenhuis, Гаага, Нидерланды c Департамент Медицинского центра Лейденского университета, Лейден, Нидерланды Это статья в открытом доступе под лицензией условия лицензии Creative Commons Attribution-NonCommercial 3.0 Непортированная лицензия (CC BY-NC) (www.karger.com/OA-license), применима только к онлайн-версии статьи. Пользователи могут загружать, распечатывать и публиковать эту работу в Интернете только в некоммерческих целях при условии, что оригинальная работа процитирована должным образом, и есть ссылка на оригинальную работу на https://www.karger.com и условия этой лицензии. в любых расшаренных версиях. Мы описываем случай 32-летней женщины, у которой после акушерской эпидуральной анальгезии развилось двустороннее онемение пятки.Мы диагностировали у нее двустороннюю невропатию медиального пяточного нерва, скорее всего, из-за длительного давления на обе пятки. Факторами риска развития этой невропатии были продолжительные роды с обезболиванием позвоночника и продолжение обезболивания во время эпизиотомии. Мягкие подножки снижают давление и могут предотвратить эту невропатию. Ключевые слова: Невропатия, онемение пятки, обезболивание позвоночника, вагинальные роды С частотой 0.В 92% случаев послеродовые травмы нерва нижних конечностей у матери встречаются редко. Боковая кожная нейропатия бедра (параестетическая мералгия) является наиболее распространенной, за ней следует бедренная нейропатия [1]. Повреждения нервов чаще возникают у первородящих, при длительных периодах родов и вспомогательных родах через естественные родовые пути [1]. Представленный случай касался 32-летней женщины с двусторонним онемением пятки из-за двусторонней невропатии медиального пяточного нерва из-за внешнего сжатия во время родов через естественные родовые пути.Применялась эпидуральная анальгезия. 32-летняя женщина обратилась в нашу неврологическую амбулаторию с покалыванием и онемением обеих пяток. Она постоянно жаловалась на эти ощущения с тех пор, как за 3 месяца до этого родила своего первого ребенка в больнице естественным путем. Во время родов применялась спинальная анальгезия (на уровне поясницы, болюс бупивакаин / суфентанил с последующим непрерывным введением 8 мл / ч). Процедура спинальной анальгезии была несложной.Первый период родов был продлен, и из-за компрометации плода во время фазы изгнания для извлечения плода была использована вакуумная система доставки (Palmpump Kiwi ® ) вместе с эпизиотомией. После родов эпидуральная анальгезия была продолжена во время закрытия эпизиотомии швами. Пациент не принимал никаких других лекарств и не имел в анамнезе неврологических расстройств или факторов риска нейропатии (диабет, гипотиреоз или наследственная предрасположенность к параличу нервного давления).При осмотре гипестезия в области обеих пяток. Сила мышц ног и стопы была нормальной, как и глубокие сухожильные рефлексы. Тест на поднятие прямой ноги был отрицательным. Других неврологических нарушений не было. МРТ поясничного отдела позвоночника не показала признаков компрессии корешка поясницы. Электромиография показала нормальную сенсорную нервную проводимость икроножного нерва. Из-за его инвазивности исследование медиального пяточного нерва с помощью иглы около нерва не проводилось.Был поставлен диагноз двусторонней невропатии медиального пяточного нерва, скорее всего, из-за длительного давления на обе пятки с эпидуральной анальгезией в качестве предрасполагающего фактора. Эпидуральная анальгезия была предрасполагающим фактором, маскировавшим признаки нервного повреждения. Через три месяца после обращения (через 6 месяцев после родов) онемение уменьшилось, но полностью не исчезло. Двусторонняя невропатия медиального пяточного нерва из-за внешнего сдавления во время родов с использованием эпидуральной анальгезии встречается очень редко.Только 1 пациент с онемением пяток был описан в большом исследовании [2], в котором было описано 2615 женщин, которым была проведена эпидуральная анестезия во время родов. Однако никаких подробностей о родах или обезболивании у этого пациента не упоминалось. При эпидуральной анальгезии во время родов моторный блок нежелателен, и, следовательно, возможны произвольные мышечные движения, что делает длительное внешнее сжатие нервов необычным. У нашего пациента длительные роды с обезболиванием позвоночника и продолжение обезболивания во время эпизиотомии, вероятно, замаскировали признаки внешнего сдавления на обеих пятках. Медиальный пяточный нерв отходит от большеберцового нерва на медиальной стороне лодыжки, прободит лациниарную связку, проходит вниз, проходя костный выступ ниже на внутренней стороне лодыжки, и снабжает кожу над медиальной стороной голеностопного сустава. пятка. Однако описаны значительные анатомические вариации происхождения и течения [3]. Пациенты с факторами риска, такими как диабет, подвергаются большему риску развития нейропатии во время эпидуральной анестезии [4].Однако, несмотря на отсутствие каких-либо факторов риска, клиницист должен знать об отсутствии нормальной реакции на длительное давление на нерв во время эпидуральной анальгезии [5]. Профилактические меры, такие как мягкие гелевые подушечки или периодические изменения позы, могут предотвратить невропатию медиального пяточного нерва при длительной эпидуральной анальгезии. Двусторонняя нейропатия медиального пяточного нерва в результате внешнего сдавления является редким осложнением эпидуральной акушерской анальгезии. Этот документ не содержит клинических исследований или узнаваемых данных о пациентах. Авторы заявляют об отсутствии конфликта интересов. Когда вы теряете чувство чувствительности в ступнях и пальцах ног, это может быть очень тревожным и тревожным переживанием, которое часто бывает вызвано невромы. Потеря чувствительности может затруднить выполнение упражнений, ходьбу и просто стоять. Ощущение покалывания или онемения в стопах и лодыжках может быть признаком более серьезного заболевания, которое должен диагностировать и квалифицированно лечить врач-педиатр в клинике Foot and Ankle Medical Clinic. Факторы, которые могут вызвать онемение или покалывание, часто связаны с кровеносными сосудами, артериями и нервами, ведущими к ступням и лодыжкам. Некоторые причины онемения и покалывания в пальцах ног и ног включают следующие: Если вы испытываете раздражающее онемение и покалывание в ногах, обратитесь к педиатру. Доктор Скотт Нельсон из Медицинской клиники стопы и голеностопного сустава в Гарленде, штат Техас, является сертифицированным врачом-ортопедом, который помогает людям, страдающим от всех типов травм и деформаций стопы и голеностопного сустава. От бурситов до проблем с диабетической стопой, спортивных травм и грибковых заболеваний ногтей — вы можете быть уверены, что доктор Нельсон и его сотрудники искренне заботятся о здоровье вашей стопы. Пожалуйста, свяжитесь с нашим офисом, если у вас возникнут какие-либо вопросы, или назначьте встречу по телефону 972-414-9800. Большой нерв, называемый большеберцовым нервом, проходит за лодыжкой с внутренней стороны стопы, вокруг пяточной подушечки и в свод, обеспечивая чувствительность подошвы стопы и пальцев ног. Там, где нерв проходит за лодыжкой, есть туннель между большеберцовой костью и связкой. В туннеле находится большеберцовый нерв, поскольку он разветвляется на два нерва, которые входят в свод стопы и переднюю часть стопы. Также есть небольшая ветвь, которая обеспечивает ощущение нижней части пятки. Иногда эта область на внутренней стороне голеностопного сустава может опухать, перегружаться или покрываться рубцами из-за чрезмерного использования или травм. Растяжение или перелом лодыжек, артрит, кисты или узлы сухожилий голеностопного сустава могут привести к отеку и длительному сдавлению нервов. Известно, что некоторые заболевания влияют на нервы. К ним относятся ревматоидный артрит и волчанка, алкоголизм, заболевания щитовидной железы, заболевания почек и сердца, вызывающие отек ног. Диабет и химиотерапия также могут влиять на отек самих нервов. Как компрессия влияет на нервы? Когда нерв подвергается повышенному давлению, приток крови к нерву уменьшается. Нерв реагирует измененными ощущениями, такими как покалывание и онемение. Это может стать настолько серьезным, что кажется, будто стопа спит. Часто симптомы ухудшаются после стояния или ходьбы, когда в туннеле предплюсны может возникнуть небольшой отек. Судороги мелких мышц, когда они теряют нервное питание. Пятка будет болеть так же, как при костных шпорах или подошвенном фасциите. Лечение компрессионной нейропатии, включая синдром тарзального канала, направлено на снятие давления с большеберцового нерва и его ветвей. Ортезы и опоры для свода стопы, а также некоторые шины для голеностопного сустава могут помочь расположить стопу, чтобы уменьшить давление на нервы. Возможно, вам придется изменить свою работу или занятия спортом. Поддерживающие чулки или эластичный фиксатор лодыжки контролируют отек, и это часто помогает облегчить состояние. Противовоспалительные препараты могут помочь, если сухожилия воспалены и опухли.Может быть сделана осторожная инъекция небольшого количества кортизона. Существуют пероральные препараты, полезные для лечения невропатической боли. Это Элавил, Дилантин, Нейронтин, Тегретол и Лирика. Новые рецептурные витамины группы B под названием Metanx также помогают при болезненной невропатии и не имеют побочных эффектов некоторых из вышеупомянутых препаратов. Когда все, что можно сделать с помощью лекарств, физиотерапии, смены занятий или ортезов, оказывается неэффективным для облегчения симптомов, проводится операция по уменьшению давления на большеберцовый нерв и его ветви.Декомпрессионный невролиз также выполняется на других нервах ноги, если они также поражены компрессионной нейропатией. Нерв идентифицируется и обнаруживается, когда они следуют в своих туннелях. Области сжатия открываются, а нервы разжимаются. Удаляются кисты, шпоры, а также рубцовая ткань от травм. На одну неделю накладывается объемная повязка. Затем более мелкие повязки накладываются один раз в неделю до заживления разрезов. После операции, когда ощущения вернутся к норме, будут разные ощущения.Если компрессия существовала в течение многих лет и нервы дегенерировали или отмерли, регенерация нервных волокон может занять много времени. Фаза восстановления фактически проходит в два этапа. Операция снимает давление на нервы, и кровоток к нервам улучшается. Это снимает первоначальную боль и онемение. Длительное сжатие могло вызвать рубцевание нерва. Это приведет к более медленному заживлению и восстановлению. Нервы должны восстановиться и превратиться в мышцы и кончики пальцев ног.Нервы регенерируют примерно на дюйм в месяц, поэтому восстановление может занять несколько месяцев. Хирургия: Этот хирургический подход к нервной боли является деликатным и должен выполняться только хирургами-стопами, которые имеют специальную подготовку, опыт и хорошо знакомы с процедурой. Доктор Янг выполняет этот декомпрессионный невролиз с 2002 года после обучения у доктора Ли Деллона, пластического хирурга из Johns Hopkins, который провел самые обширные исследования и разработки этой процедуры. Перед тем, как рассматривать операцию, важно полностью понять причину нервной боли. Как и при любых других проблемах, лучший совет — обратиться к специалисту по стопам при появлении симптомов. Доступно множество методов лечения, и большинство из них лучше всего работают, когда проблема возникает недавно. Зачем ждать, пока боль и онемение вас остановят? Физическая терапия, стельки для обуви и другие простые методы лечения помогут вам двигаться дальше. Подошвенный фасциит | Институт стопы и голеностопного сустава Weil
Нехирургическое лечение
Двустороннее онемение пятки из-за внешнего сдавления во время акушерской эпидуральной анальгезии
Vivian P. Kamphuis
Marie P.A. Zegers
Hille Koppen
Abstract
Введение
История болезни
Обсуждение
Заключение
Заявление о раскрытии информации
Ссылки
1. Вонг К.А., Скавон Б.М., Дуган С., Смит Дж. К., Пратер Х., Ганчифф Дж. Н., Маккарти Р. Дж.. Заболеваемость послеродовыми повреждениями пояснично-крестцового отдела позвоночника и нервов нижних конечностей. Obstet Gynecol. 2003. 101: 279–288. [PubMed] [Google Scholar] 2. Dar AQ, Robinson AP, Lyons G. Послеродовые неврологические симптомы после регионарной блокады: проспективное исследование с контролем случая.Int J Obstet Anesth. 2002; 11: 85–90. [PubMed] [Google Scholar] 3. Торрес А.Л., Феррейра М.С. Изучение анатомии большеберцового нерва и его ветвей в дистальном отделе медиальной ножки. Бюстгальтеры Acta Ortop. 2012; 20: 157–164. [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Hebl JR, Kopp SL, Schroeder DR, Horlocker TT. Неврологические осложнения после нейроаксиальной анестезии или анальгезии у пациентов с ранее существовавшей периферической сенсомоторной нейропатией или диабетической полинейропатией. Anesth Analg. 2006; 103: 1294–1299. [PubMed] [Google Scholar] 5.Кляйн А. Заболевания периферических нервов при беременности. Clin Obstet Gynecol. 2013; 56: 382–388. [PubMed] [Google Scholar] 6 причин онемения и покалывания в ногах — Медицинский центр стопы и голеностопного сустава
Компрессионная невропатия — Линкольн-парк
