признаки, причины, диета и лечение. — Лечение артроза и артрита, лечение подагры

Содержание статьи:
- Диета при подагре
- Причины подагры
- Факторы риска
- Какой врач лечит подагру
- Домашние средства от подагры
- Побочные эффекты таблеток
- Лечение подагры в домашних условиях
- Когда обращаться к врачу?
- Питание и диета при подагре
- Симптомы подагры
Подагра (подагрический артрит) факты:
Подагра — это тип артрита, который вызывает воспаление, обычно в одном суставе, которое начинается внезапно.
Подагрический артрит вызван отложением кристаллов мочевой кислоты в суставе.
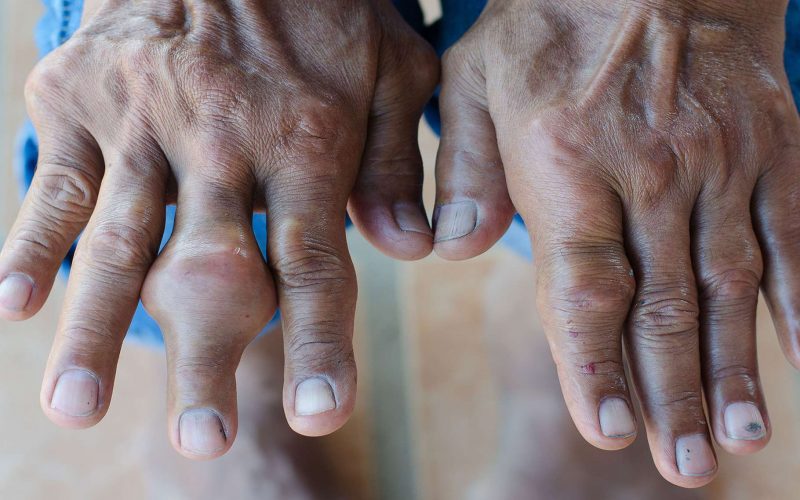
Подагра может вызывать симптомы и признаки, такие как узелки под кожей, называемые тофусы, суставное покраснение, опухшие суставы, боли в суставах и теплоту в суставе.

Наиболее надежным методом диагностики подагры является удаление жидкости из воспаленного сустава и исследование под микроскопом на наличие кристаллов мочевой кислоты.
Хроническая подагра лечиться с использованием препаратов, которые снижают уровень мочевой кислоты в организме.
При отсутствии лечения подагра может привести к необратимому повреждению суставов, проблемам с почками и тофусам.
Спусковыми крючками для острых приступов подагры являются травмы, обезвоживание, напитки, подслащенные сахаром или кукурузным сиропом с высоким содержанием фруктозы, пивом, ликером, красным мясом и морепродуктами.
Вишня может помочь предотвратить приступы подагры.
Читайте так же «Подагра: причины и лечение»
Симптомы, причины, лечение и диета при подагре
Раньше подагра считалась «болезнью королей» так как эта болезнь встречалась в основном у особ высшего сословия, которые могли себе позволить питаться «царской» едой, на пиршествах царские особы могли в любых количествах кушать разные сорта мяса,рыбы и других высокобелковых продуктов, а так, как физически они не работали и не вели активный образ жизни, страдали ожирением, валялись в постели пол дня, то ничего удивительного в этом не видно. В то время как простой люд и в еду употреблял более скромную пищу, в основном постную («щи да каша – пища наша») и физически селяне вкалывали целый день на поле, так, что никаких проблем со здоровьем у них не было.
Диета при подагре

Основная диетическая цель подагры — ограничить потребление продуктов питания с большим количеством пуринов. В идеальном случае у вас будет мало или вообще не должно быть продуктов с высоким содержанием пуринов и только небольшое количество пищи с умеренным количеством пурина.
Некоторые рыбы, морепродукты и моллюски, в том числе хамса, сардины, скумбрия, гребешки, сельдь, мидии, треска, форель и пикша
Некоторые виды мяса, такие как бекон, индейка, телятина, оленина, печень, говяжья почка, мозг и сладости
Алкогольные напитки
Кристаллы мочевой кислоты в суставах вызывают подагрический артрит.
Сильная подагра может иногда поражать многие суставы сразу. Это известно как полиартикулярная подагра.
Что вызывает подагру?

Подагра вызвана слишком большим количеством мочевой кислоты в кровотоке и накоплением кристаллов мочевой кислоты в тканях организма. Кислотные кристаллические отложения в суставах вызывают воспаление сустава, приводящее к боли, покраснению, жару и отеку. Мочевая кислота обычно находится в организме как побочный продукт когда организм расщепляет определенные белки, называемые пуринами. Причины повышенного уровня мочевой кислоты в крови (гиперурикемия) включают генетику, ожирение, некоторые лекарства, такие как диуретики (водяные таблетки) и хроническую снижение функции почек, а так же случаи, когда организм не может должным образом переварить белки животного происхождения.
Приступы подагры имеют несколько факторов риска, которые вызывают повышение уровня мочевой кислоты.
Каковы факторы риска подагры?
Существует множество факторов риска подагры. Подагра чаще встречается после операции, травмы и обезвоживания. Некоторые лекарства, такие как диуретики (обычно называют «мочегонные»), которые лечат высокое кровяное давление, и повышают уровень мочевой кислоты в кровотоке, являются риском для появления подагры. Удивительно, что лекарства, снижающие уровень мочевой кислоты в кровотоке, такие как аллопуринол также могут изначально вызывать вспышку подагры. Это объясняется тем, что все, что повышает или понижает уровень мочевой кислоты, может вызвать вспышку подагры, заставляя кристаллы мочевой кислоты откладываться в суставе. Низкая доза аспирина может ускорить атаки подагры. Лечение некоторых видов рака может вызывать подагру из-за высокого уровня мочевой кислоты, выделяемой раковых клетках. Дегенеративный артрит также делает пострадавшие суставы более вероятным местом проявления
Признаки подагры?
Характерными симптомами и признаками подагры являются внезапное начало боли в суставах, суставная припухлость, тепло в окружающей сустав ткани и суставное покраснение.
Эти симптомы и признаки обычно влияют на один сустав. Боль обычно тяжелая, что отражает тяжесть воспаления в суставе. Поврежденный сустав часто очень чувствителен, даже при легком прикосновении, так что некоторые люди с приступами подагры испытывают боль даже от незначительного движения. Поврежденный сустав становится опухшим. Медицинский термин для чрезмерной жидкости в суставе является «суставным выпотом».
Подагра часто охватывает суставы в нижних конечностях. Классическим местом для подагры является большой палец. Подагра — медицинский термин для воспаления у основания большого пальца. Подагра также может влиять на ногу, колено, лодыжку, локоть, запястье, руки или почти любой сустав в теле. Когда подагра является более серьезной или долговременной, одновременно могут быть затронуты множественные суставы. Это вызывает боль и суставную жесткость в нескольких суставах.
Другим признаком подагры является наличие тофусов. Тофус представляет собой твердый узел мочевой кислоты, который откладывается под кожей. Тофусы можно найти в разных местах тела, обычно на локтях, хрящах верхней части тела и на поверхности других суставов. Когда присутствует тофус, это указывает на то, что тело существенно перегружено мочевой кислотой. И это одновременно означает, что уровень мочевой кислоты в кровотоке, как правило, был высоким в течение многих лет. Присутствие тофусов указывает на наличие подагры и необходимость лечения препаратами.
Длительная непролеченная подагра может привести к повреждению суставов и физической деформации.
Камни в почках могут быть признаком подагры, так как кристаллы мочевой кислоты могут осаждаться в почках и вызывать камни в почках.
Идентификация мочевой кислоты, которая вызывает приступы подагры, может привести к диагнозу подагрического артрита.
Какие виды врачей лечат подагру?

Ревматологи традиционно имеют опыт диагностики и лечения подагры, особенно сложных ситуаций. Другие специалисты, такие как терапевты, врачи общей практики, врачи семейной медицины и ортопеды, могут справляться с прямыми случаями подагры. Нефрологи могут лечить пациентов лекарствами, понижающими мочевую кислоту, такими как аллопуринол, чтобы предотвратить повреждение почек, что может происходить при повышенных уровнях мочевой кислоты (гиперурикемия).
Как медицинские работники диагностируют подагру?
Наиболее надежным методом диагностики подагры является определение кристаллов мочевой кислоты в суставной жидкости, которая была удалена из воспаленного сустава (артроцентез). Специально подготовленные врачи, такие как ревматолог или ортопед, могут осторожно удалить жидкость из сустава. Затем жидкость исследуют под микроскопом, чтобы определить наличие кристаллов мочевой кислоты. Это важно, потому что другие медицинские условия и заболевания, такие как кальциевая подагра (псевдоподагра, тип артрита, вызванный осаждением кристаллов пирофосфата кальция) и инфекция, могут иметь симптомы, сходные с подагрой.
Планы лечения подагры обеспечивают способы снижения уровня мочевой кислоты и способствуют улучшению здоровья суставов.
Когда следует обращаться с подагрой?
Изменения в образе жизни, такие как ограничение продуктов, связанных с подагрой, должны начинаться у всех, кто имел подагрические атаки. Лечение подагры препаратами необходимо, когда возникают частые приступы подагры, когда камни в почках, вызванные мочевой кислотой, присутствуют, когда есть доказательства суставного повреждения от подагры на рентгеновских лучах или когда присутствуют тофусы. Лечение должно быть индивидуализировано для пациента.
Острые приступы подагры могут управляться с помощью безрецептурных лекарств, тогда как хронический подагрический артрит может потребовать более основательного лечения.
Какое бывает лечение дома и домашние средства от подагры?

Когда подагра является мягкой, нечастой и неосложненной, ее можно лечить с помощью диеты и изменений образа жизни. Тем не менее, исследования показали, что даже самая строгая диета не снижает уровень сывороточной мочевой кислоты, достаточной для борьбы с тяжелой подагрой, поэтому лекарства обычно необходимы. Если у пациента образуются камни из-за мочевой кислоты, присутствуют тофусы, или имеются доказательства суставного повреждения от приступов подагры, лекарства обычно используются для снижения уровня мочевой кислоты.
Читайте так же «Подагра: причины и лечение»
Лекарства для лечения подагры обычно подразделяются на одну из трех категорий: препараты, снижающие уровень мочевой кислоты, профилактические препараты (препараты, используемые в сочетании с лекарствами, снижающими мочевую кислоту, для предотвращения вспышки подагры) и спасательные препараты для немедленного спасения от боли при подагре.
Препараты, снижающие уровень мочевой кислоты, являются основным средством лечения подагры. Эти препараты уменьшают общее количество мочевой кислоты в организме и снижают уровень мочевой кислоты в сыворотке. Для большинства пациентов целью снижения содержания мочевой кислоты является достижение уровня сывороточной мочевой кислоты менее 6 мг / дл. Эти лекарства также являются эффективными методами лечения, чтобы уменьшить размер тофусов, с конечной целью их искоренения. Препараты, снижающие мочевую кислоту, включают аллопуринол, пробенецид и пеглотиказу.
Профилактические препараты используются в течение приблизительно первых шести месяцев терапии с лекарственным средством для снижения высоких уровней мочевой кислоты, чтобы предотвратить воспаление подагры или уменьшить количество и тяжесть вспышек. Это связано с тем, что любое лекарство или вмешательство, которое увеличивает или уменьшает уровень мочевой кислоты в кровотоке, может вызвать приступ подагры. Колхицин и любой из НПВП (нестероидные противовоспалительные препараты), такие как индометацин (индоцин, индоцин-SR), диклофенак (Вольтарен, Катафлам, Вольтарен-XR, Камбия), ибупрофен или натрий напроксен часто используются в качестве профилактических препаратов для предотвращения приступов подагры с помощью снижения мочевой кислоты. Принимая один из этих профилактических препаратов в течение первых шести месяцев лечения аллопуринолом, фебуостатом или пробенецидом, риск наличия приступа подагры в это время уменьшается. Профилактические препараты не используются в сочетании с натрий напроксеном.
Третья категория препаратов — это те, которые используются во время приступов острой подагры, чтобы уменьшить боль и воспаление. Колхицин и НПВС могут использоваться в комбинации во время острого приступа подагры, чтобы уменьшить воспаление и боль. Кортикостероиды, такие как преднизон, метилпреднизолон и преднизолон, также могут использоваться во время острой подагрического обострения. Однако общая доза стероидов обычно ограничена из-за потенциальных побочных эффектов, таких как образование катаракты и потеря костной ткани. Стероидные препараты чрезвычайно полезны при лечении приступов подагры у пациентов, которые не могут принимать колхицин или НПВС.
Домашние средства от подагры
Домашние средства для острого приступа подагры включают употребление большого количества воды. Безрецептурные НПВП (нестероидные противовоспалительные препараты), такие как ибупрофен и натрий напроксен, могут использоваться, когда нет противопоказаний, таких как снижение функции почек или язв желудка.
Домашние средства могут быть очень полезны для лечения хронической подагры. Диетические изменения, описанные выше, могут быть очень эффективными у некоторых пациентов. Питье много воды, чтобы оставаться хорошо гидратированным, может быть полезно для предотвращения приступов подагры.
Некоторые методы лечения подагры имеют побочные эффекты, которые влияют на кожу пациента, почки и суставы.
У препаратов от подагры есть побочные эффекты?
Большая часть препаратов хорошо переносятся большинством людей. Однако, как и другие лекарства, они имеют потенциальные побочные эффекты.
Аллопуринол хорошо переносится большинством людей, но у некоторых людей он может вызвать аллергическую сыпь. Очень тяжелая сыпь редко может возникать после приема аллопуринола, и любые аллергические сыпи, которые развиваются, когда пациент принимает аллопуринол, требуют серьезного внимания.
Колхицин может вызывать признаки и симптомы, такие как тошнота, диарея и редко мышечная слабость и аномальные показатели крови.
Пробенецид, как правило, хорошо переносится, но не должен использоваться у пациентов с камнями в почках от мочевой кислоты, поскольку он может потенциально повредить почки у этих пациентов.
Фебуксостат может вызывать аномалии печени, тошноту и сыпь.
НПВС могут вызвать раздражение желудка и язвы в некоторых случаях. Печень и почки периодически должны проходить обследование у пациентов, принимающими НПВП в течение длительного времени.
Пробенецид и Аллопуринол это средства, снижающие выработку уратов и помогающие выводить их из организма.
Как лечить приступы подагры дома
Предупреждающие знаки обострения подагры
Некоторые люди с подагрой, также известный как подагрический артрит, говорят, что приступ начинается с ощущения жжения, зуда или покалывания в суставе, возможно, за час или два до начала обострения. Сустав может чувствовать себя немного жестким или немного болеть. Вскоре после этого начинают проявляться отчетливые признаки подагры. Если вы заметите повторяющиеся приступы, вы начнете понимать сигналы своего тела о том, что он вот-вот начнется.
Иногда у людей с подагрой нет ранних признаков того, что начнется обострение. Они могут просто проснуться посреди ночи с очень болезненным суставом.
Когда начинается обострение, у большинства людей есть покраснение, отек и сильная боль, обычно в одном суставе. Самое распространенное место для подагры — основа большого пальца ноги, но это может произойти в других суставах, таких как локоть, колено, запястье, лодыжка и стопа.
Домашний уход при обострении подагры
Если ваш врач поставил у вас диагноз подагра и дал вам лекарство от обострения, принимайте медицинский препарат только по указанию, когда вы почувствуете, что у вас появились признаки обострения. В большинстве случаев это, вероятно, будет, как только начнутся первые признаки.
Ваш врач может назначать нестероидные противовоспалительные препараты (НПВП), такие как целекоксиб, индометацин, мелоксикам или сулиндак, или предложить вам принимать безрецептурные НПВП, такие как напроксен или ибупрофен, в дозах, назначаемых по рецепту. Эти лекарства хорошо работают для большинства людей.
В некоторых случаях вы уже можете принимать лекарства, чтобы избежать вспышек подагры. Возможно, ваш врач предложил:
Аллопуринол (Алоприм, Лопурин, Зилоприм)
Колхицин
Лесунурад
Пеглотиказа
Пробенецид
Расбуриказа
Первое время может показаться, что эти лекарства не работают. В первые несколько месяцев, которые вы принимаете новые препараты, ваше тело будет приспосабливаться к лекарству. Вероятно, ваш врач сообщал вам о такой возможности.
Если вы принимаете профилактическое лекарство от подагры в течение длительного времени, и у вас появляются обострения в первый раз через некоторое время, обратитесь к своему врачу. Он может подсказать вам об изменении дозировки или лекарства.
Облегчение боли без лекарств
Наряду с лекарствами, попробуйте эти советы, чтобы облегчить симптомы:
Используйте холод. Если ваша боль не так уж сильна, попробуйте пакеты со льдом или компрессы на сустав, чтобы уменьшить воспаление и успокоить боль. Лечите сустав по 20-30 минут несколько раз в день.
Дайте отдых суставу. Это хорошая рекомендация, чтобы отдохнуть, пока боль не успокоится. В любом случае, вы, вероятно, не захотите им двигать. Если можете, поднимите сустав на подушку или другой мягкий предмет.
Пить воду. Когда в вашем теле недостаточно воды, уровень мочевой кислоты повышается еще выше. Звучит банально, но пейте больше воды, чтобы поддерживать нормальные уровни жидкости в организме.
Смотрите, что вы едите и пьете. Продукты с высоким содержанием веществ, называемых пуринами, такими как некоторые морепродукты, мясные субпродукты, такие как печень и жирная пища, могут еще больше повысить мочевую кислоту в крови. Также не следует употреблять газированные напитки и алкоголь — особенно пиво.
Когда нужно обращаться к врачу за помощью при обострении подагры
Лучше, чтобы ваш врач знал, что у вас обострение. Иногда вам может потребоваться следить за тем, чтобы ваш план лечения работал или ваши симптомы не ухудшались. Обратитесь к врачу, если:
Это ваше первое обострение подагры. Есть несколько других условий, таких как суставная инфекция, которые имеют некоторые из тех же симптомов, что и приступы подагры.
У вас высокая температура и озноб. Симптомы обострения подагры могут включать умеренную лихорадку, но более высокая температура может быть признаком инфекции.
Ваши симптомы не улучшаются после 48 часов или не заканчиваются примерно через неделю. Если через несколько дней вы не почувствуете себя немного лучше, обратитесь к врачу. Он может предложить другое лечение. Большинство приступов подагры будут уходить сами в течение 7-10 дней даже без лечения.
Немногие вещи в повседневной жизни более болезненны, чем внезапно начавшийся приступ подагры, поэтому, если вы можете проснуться ночью от того что ваш сустав начал болеть, стал опухшим, красным и излучающим теплом, вам следует действовать быстро.
Возьмите лекарство, которое у вас есть. Начните лечение немедленно без рецепта ибупрофеном или напроксеном, но никогда не принимайте аспирин, который может фактически ухудшить состояние подагры. Если у вас было обострение раньше, и ваш врач назначил противовоспалительное лекарство, чтобы принимать его в этом случае, принимайте предписанные лекарства. Если вы уже принимаете препарат, снижающий мочевую кислоту, чтобы снизить риск обострений, продолжайте принимать этот препарат сразу после появления ухудшения.
Лед. Применение пакета льда к больному суставу может помочь облегчить боль и воспаление. Оберните упаковку (мешок измельченного льда или замороженного горошка например) в ткань для посуды и нанесите на участок в течение 20-30 минут на растяжку несколько раз в день.
Обратитесь к своему врачу. Пусть ваш врач сразу узнает, что происходит. Он может назначить новый препарат, или вы можете настоять, чтобы у вас взяли пробу суставной жидкости (для подтверждения диагноза подагры) или инъекции кортикостероида, чтобы начать быстро снять воспаление. Получение лечения в течение первых 24 часов после начала приступа подагры может уменьшить его длину и тяжесть.
Пейте много жидкости. Поддержание нормального уровня жидкости помогает очистить мочевую кислоту (причину вашей боли в суставах) и предотвратить почечные камни, еще одна возможная проблема, связанная с высоким уровнем мочевой кислоты. Начните с 8 до 16 чашек жидкости в день, что бы по крайней мере половина из них была вода.
Избегайте алкоголя. Хотя может возникнуть соблазн выпить, когда вы испытываете боль, важно избегать употребления алкоголя, особенно пива, которое содержит высокий уровень пуринов. Тело создает мочевую кислоту, когда она метаболизирует пурины. Кроме того, алкоголь ингибирует выделение мочевой кислоты из вашего организма.
Возьмите трость. Ходьба с тростью во время острого приступа подагры может уменьшить давление от вашего болезненного сустава.
Поднимите свою ногу, если она затронута. Поднимая ногу на подушки, чтобы она была выше, чем таз, можно уменьшить припухлость.
Прикладывайте капустные листы. Используйте компрессы из свежих капустных листов приматывая их пищевой пленкой на больной сустав.
Используйте теплые шерстяные носки. Купите в ближайшем магазине несколько комплектов теплых шерстяных носков если у вас подагра на большом пальце ноги, и одевайте их всегда когда у вас нет острого воспаления сустава.
Расслабьтесь. Постарайтесь расслабиться, помните что стресс и негативный настрой может усугубить подагру. Посмотрите фильм, поговорите с другом, почитайте книгу или послушайте музыку.
Обновите меню. Перестаньте есть вредные продукты с высоким содержанием пурина, такие как моллюски, красное мясо, сладости и подливки, острые соусы, кетчупы, майонезы.
Питание и диета при подагре
Какую роль играет диета в управлении самочувствием при подагре? Изменение лишь вашей диеты недостаточно для прекращения приступов подагры.
Но насколько важна еда и какой диеты вам следует придерживаться?
Роль пуринов и мочевой кислоты
Слишком много мочевой кислоты в вашем организме вызывает подагру. Большая часть вашей мочевой кислоты (около двух третей) вырабатывается вашим организмом естественным путем. Остальное исходит из вашей диеты, часто в виде пуринов. Пурины — это вещества в животной и растительной пище, которые ваше тело преобразует в мочевую кислоту. Если вы не можете очистить мочевую кислоту через почки, она может накапливаться в кровотоке и храниться в виде иглообразных кристаллов в ваших суставах. Эти кристаллы вызывают сильное воспаление и сильную боль приступа подагры.
Люди, которые соблюдают даже самую строгую диету с низким содержанием пуринов, уменьшат уровень мочевой кислоты лишь на треть. Ларри Эдвардс, доктор медицины, заместитель председателя и профессор кафедры медицины Университета Флориды в Гейнсвилле, говорит: «Вы можете немного снизить свою мочевую кислоту — не более 1 мг / л — но это не даст большинству людей которые имеют клинические симптомы подагры прекратить приступы болезни вовсе».
Даже на лучшей диете возможно, мы никогда не сможем контролировать болезнь только диетой без комплексного подхода.
Для человека, не принимающего лекарство, снижающее мочеиспускание, более ограниченная диета может уменьшить количество встречных приступов подагры. Доктор Эдвардс говорит: «Если пациенты сократят употребление пива и снеков, они сократят количество обострений, которые у них есть, но это не поможет вылечить подагру».
«Как только они некоторое время находятся на препарате, снижающем уровень урата, и достигнут целевого СУА <6 мг /л, тогда человек может для себя отметить те факторы которые способствовали этому снижению, — объясняет доктор Эдвардс. «Людям не следует быть очень ограниченными с пищей и сильно впадать в крайности по поводу диет, ведь болезнь контролируется фармакологически».
Диета или генетика?
«Причины подагры, по большому счету, не являются диетическими, — говорит доктор Эдвардс. «Это один из великих мифов об этой болезни, и это часть причины, по которой пациенты смущаются, чтобы говорить о своей подагре». Подагра — это метаболическое заболевание, в первую очередь генетического происхождения, объясняет он.
Многие вещи способствуют развитию у вас подагры и постоянным приступам. Некоторые из них вы можете изменить, большинство вы не можете. Факторы, которые вы не можете изменить, включают:
Происхождение: афро-американцы более склонны к подагре, чем белые.
Возраст: Ваш риск подагры становится выше с возрастом.
Пол: Молодые мужчины в четыре раза чаще развивают подагру, чем женщины; а после 65 лет мужчины в три раза чаще развивают подагру, чем женщины.
Гены: Некоторые люди предрасположены к более высоким уровням мочевой кислоты и более низкой способности расщеплять мочевую кислоту.
Но у вас есть контроль над своим весом. Избыточный вес является большим фактором риска развития подагры и метаболического синдрома (МЕТ). Сочетание высокого кровяного давления, высокого уровня холестерина, высокого уровня сахара в крови и ожирения (МЕТ) связано с высоким сывороточным уратом и подагрой.
Несмотря на то, что диета с низким содержанием пурина не вылечит вас от подагры, следует хорошо питаться и придерживаться здорового веса, этим вы снижаете общий риск подагры и осложнения метаболического синдрома. Д-р Бейль говорит: «Из всех способов, которые мы знаем с точки зрения диеты, потеря веса оказалась наиболее эффективной, чтобы помочь предотвратить приступы подагры и помочь снизить количество мочевой кислоты».
Читайте так же «Подагра: причины и лечение»
Диета от подагры
Доктор Эдвардс рекомендует, чтобы пациенты не были чрезмерно сосредоточены на диете с низким содержанием пурина: «Эти ужасно ограничивающие диеты просто сжигают пациентов». Он говорит, что диета для снижения веса для людей с избыточным весом важна, и, следует придерживаться средиземноморской диеты, которая возможно, оказывает наиболее благоприятное влияние на уровень мочевой кислоты и общее состояние здоровья.
Д-р Бейл соглашается, что пациенты должны сосредоточиться на продуктах, которые принесут пользу их общему здоровью и снижают риск метаболического синдрома: растительные белки, овощи, фрукты и орехи. Он предлагает пациентам ограничить потребление продуктов, которые повышают уровень мочевой кислоты — это красное мясо, пиво, ликеры и кукурузный сироп с высоким содержанием фруктозы. «Будьте осторожны, но не чрезмерно ограничивайте себя с вашей диетой, и это поможет вашему лекарству от подагры быть более эффективным и предотвращать приступы», — говорит доктор Бейл.
Симптомы подагры
Для многих людей первым симптомом подагры является мучительная боль и отек в большом пальце ноги — часто после травмы, такой как болезнь или травма. Подагра также может появляться в другом суставе, таком как лодыжка или колено. Последующие приступы могут возникать и начинаться в других суставах, прежде всего в области стопы и колена, до того, как стать хроническими.
Подагра обычно воздействует на один сустав за раз, но если его не лечить, это может распространиться на многие суставы. Боль в суставах, которая не лечилась на протяжении недели или 10 дней, может конечно уменьшиться, но стать постоянной болью на всю жизнь. В конце концов, непролеченная подагра может вызвать другие проблемы. Тофусы — безболезненные, но обезображивающие куски кристаллов, образованных из мочевой кислоты, могут развиваться под кожей вокруг суставов. Кристаллы также могут образовывать камни в почках.
Подагра связана с другими серьезными рисками для здоровья, такими как высокое кровяное давление, диабет, хроническое заболевание почек и сердечно-сосудистые заболевания.
Причины подагры
Подагра появляется внезапно, часто в виде больно опухшего большого пальца ноги или руки. На самом деле это конечный результат процесса, который происходит в теле на протяжении определенного времени.
Основная причина подагры до сих пор не выявлена наукой, но известны основные факторы которые вызывают приступ подагры. Подагра является результатом избыточной мочевой кислоты в организме, что называется гиперурикемией.
Мочевая кислота — это вещество, которое обычно образуется, когда организм расщепляет пурины, которые обнаруживаются в клетках человека и во многих пищевых продуктах. Мочевая кислота переносится кровью в почки и удаляется в моче. Тем не менее, некоторые люди либо перепроизводят мочевую кислоту, либо производят нормальное количество, но их почки не могут эффективно ее выводить и избыток мочевой кислоты накапливается. Некоторые, но не все, из этих людей могут ощутить на себе подагру.
Факторы образа жизни, такие как диета с высоким содержанием некоторых продуктов питания, ожирение и чрезмерное употребление алкоголя — особенно частое потребление пива — также могут способствовать развитию гиперурикемии и подагры.
Факторы запускающие подагру
Суставная травма
Хирургия или внезапная, тяжелая болезнь
Инфекционное заболевание
Прием определенных диуретических препаратов для высокого кровяного давления, отечности ног (отеки) или сердечной недостаточности
Прием лекарственного циклоспорина
Начало лечения мочевыводящей кислотой
химиотерапия
Что может ухудшить состояние при подагре:
Жесткие диеты и голодание
Употребление алкоголя
Употребление больших порций определенных продуктов с высоким содержанием пуринов (красное мясо или моллюски)
Обезвоживание (недостаточное количество жидкости)
Сладкие газировки
Диагностика подагры
Чтобы диагностировать подагру, врач берет историю болезни пациента, исследует пораженный сустав и проводит анализ крови. Он также спросит о:
Другие симптомы
Какие лекарства принимает пациент
Диета пациента
Как быстро и интенсивно бывают приступы подагры
Детали приступов, которые ищут врачи: тяжесть боли, длительность атаки и состояние суставы.
Врачу необходимо будет исключить другие потенциальные причины боли в суставах и воспаления, такие как инфекция, травма или другой тип артрита. Он или она проведет анализ крови, чтобы измерить уровень мочевой кислоты в крови. Высокий уровень мочевой кислоты в крови не обязательно означает, что у вас есть подагра, так же, как нормальный уровень не означает, что у вас ее нет. Ваш врач может попросить сделать рентген, ультразвук, КТ или МРТ для изучения мягких тканей и костей. Врач может также взять на анализ жидкость из пораженного сустава и осмотреть ее под микроскопом, чтоб выявить кристаллы мочевой кислоты. Поиск кристаллов мочевой кислоты в суставной жидкости — самый верный способ сделать диагноз подагры.
Уход за собой
Принятие привычек здорового образа жизни является ключевой частью эффективного плана лечения подагры. Следование здоровой диеты, регулярная физическая активность и потеря веса при необходимости могут снизить риск повторных приступов подагры, а также уменьшить шансы на развитие сердечных заболеваний, что характерно для людей с подагрой.
Диета
Разработка стратегии пожизненной диеты, которая фокусируется на соблюдении сердечно-здоровой диеты, должна быть целью для людей с подагрой. Эта диета включает в себя все пищевые группы, особенно овощи, цельные зерна, растительные белки, такие как орехи и бобовые, и молочные продукты с низким уровнем жира. Рафинированные углеводы и обработанные пищевые продукты должны быть сведены к минимуму.
Следующие продукты с низким уровнем мочевой кислоты, хорошо подходят для больных подагрой:
- Обезжиренное молоко и другие обезжиренные молочные продукты
- Цельнозерновые продукты
- Растительные масла (оливковое, рапсовое, подсолнечное)
- Все овощи
- Некоторые фрукты (менее сладкие)
- Добавки витамина С (от 500 до 1000 миллиграммов в день)
- вода
Следующие продукты содержат большое количество пуринов или, как известно, вызывают приступы подагры:
- Красное мясо и средства для органов (печень, язык и сладости)
- Моллюски, такие как креветки и омары
- Сладкие напитки
- Чрезмерный алкоголь (более одного алкогольного напитка для женщин и два для мужчин в течение 24 часов)
Физическая активность и управление весом
Достижение и поддержание надлежащего веса является важной частью управления подагрой. Мало того, что потеря веса помогает уменьшить мочевую кислоту в крови, она может уменьшить риск сердечных заболеваний или инсульта, как у обычных людей, так и тех, кто страдает подагрой. Физическая активность является важной частью управления весом. Но начать с потери веса или быть постоянно активным не всегда легко. Врач может помочь пациентам установить реалистичные цели и выбрать соответствующие упражнения.
www.vam3d.com
признаки и симптомы болезни, лечение и профилактика, диета при подагре
Среди многочисленных нарушений работы суставов отдельно выделяется столь неприятное явление как подагра. И хотя в большинстве своем она поражает пожилых людей, от неприятных проявлений данной болезни все же не застрахован никто. Симптомы и лечение подагры давно и досконально изучены современными специалистами.
Содержание материала:
Подагра – что это за болезнь
Подагрой называют патологию, поражающую пациента в результате сбоев белкового обмена и последующего скачка концентрации мочевой кислоты в крови. Дополнительно происходит нарушение выведения этого вещества почками, что усугубляется солевыми отложениями в тканях.
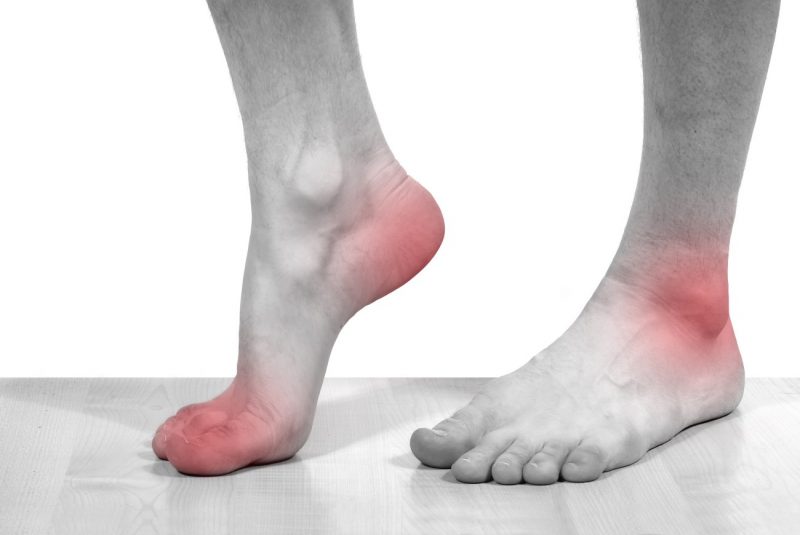
Мочевая кислота выделяется как результат переработки пуриновых оснований. Последние попадают в организм с принятой пищей, после чего фильтруются почками, а следом выводятся мочой. Возникшие сбои данного процесса приводят к накапливанию этой кислоты и последующей гиперурикемии. Указанное состояние еще не является собственно подагрой, она развивается, когда мочевая кислота взаимодействует с различными химическими элементами, в частности, калиево-натриевым соединением. В тандеме они образуют ураты — соединения, похожие на кристаллы. Такие отложения и становятся основопричиной развития подагры.
К сведению. Подагра на ногах как болезнь создавала проблемы для людей еще с древности. Данную патологию описал Гиппократ, указывая на то, что ею заболевают преимущественно взрослые мужчины или женщины в возрасте. Долгое время подагра считалась болезнью королей — именно у знатных особ от неумеренного поедания деликатесов и обильных возлияний вина происходили нарушения в работе организма, в том числе, и упомянутое отложение солей.
Прогрессирующая болезнь характеризуется образованием шишек и гранулем, именуемых тофусами. Они располагаются вокруг суставов.
Формы течения подагры
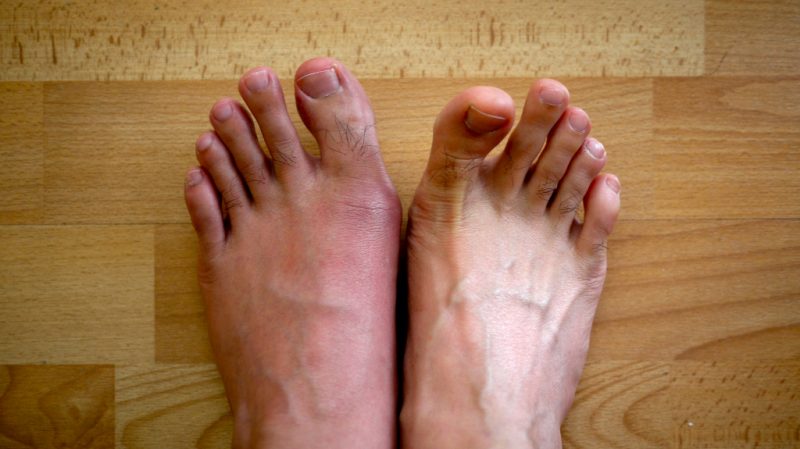
Медики выделяют острую, хроническую подагру и несколько дополнительных форм заболевания:
- Подострая. Обычно поражен только один сустав. Боли и отечности не наблюдается.
- Псевдофлегмонозная. Для нее не характерны типичные симптомы подагры. При этом состоянии в околосуставных тканях наблюдается острое воспаление, температура достигает 39 °С и выше, может сопровождаться ознобом. Данная форма заболевания обычно поражает лучезапястные суставы и пальцы.
- Ревматоидноподобная. Имеет затяжной период, способна длиться до нескольких месяцев. Зачастую симптомы такой патологии схожи на доминирующий полиартрит.
- Малосимптомная. Как несложно догадаться, имеет довольно слабо выраженную клиническую картину. Боли зачастую локализуются в зоне одного сустава. В ряде случаев возможен отек или покраснения тканей.
Причины появления заболевания
Базовой причиной возникновения подагры на руках и ногах считается превышение показателей мочевой кислоты в организме, приводящее к постепенному накоплению кристаллов соли и их локализации в тканях.
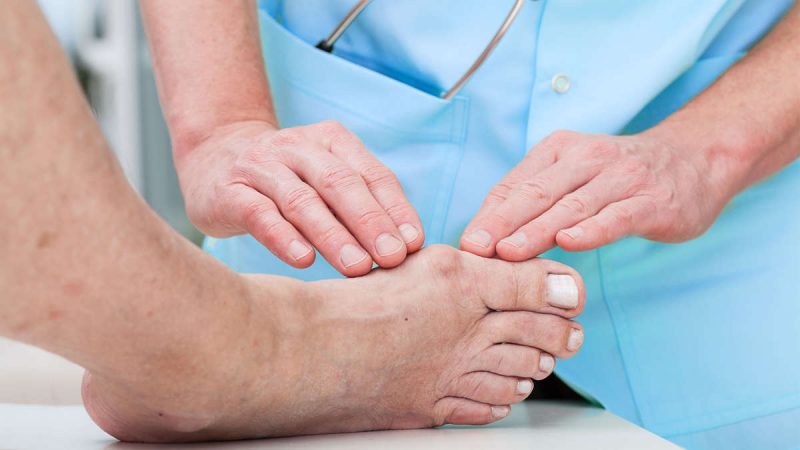
К наиболее распространенным факторам, ведущим к кислотным накоплениям, относятся:
- Наследственность. Если у ближайших родственников пациента отмечались случаи заболевания подагры, риск патологии у него самого увеличивается в разы. Патологии почек. Выделительная система, работающая не в полную меру, затрудняет вывод пуриновых оснований из организма. Зачастую такая ситуация возникает из-за закрытых просветов в почечных канальцах.
Признаки и симптомы подагры
Это интересно: нестероидные противовоспалительные препараты для лечения суставов
Типичным признаком подагры считается приступ подагрического артрита, диагностируемый в зоне большого пальца стопы, коленного или голеностопного суставов.

Данный приступ отличается следующими симптомами:
- образованием тофусов;
- нарастанием распирающей, а иногда давящей боли;
- отечность в районе болезненного сустава;
- учащение пульса;
- лихорадка;
- гипертермия, доходящая до 39 °С;
- чрезмерное потоотделение.
К признакам хронической формы заболевания относят:
- деформированные суставы;
- суставные боли;
- затрудненное передвижение;
- мочекаменную болезнь;
- цистит.
Лечение подагры
Выделяют несколько активных способов борьбы с подагрой: медикаментозные, физиотерапевтические, народные. Иногда эти методы могут комбинироваться. Если перечисленная терапия оказалась неэффективной, пациенту назначается операбельное удаление подагрических тофусов.
Принципы лечения медикаментозными препаратами
Применение медикаментов при обострении подагры считается наиболее действенным методом.
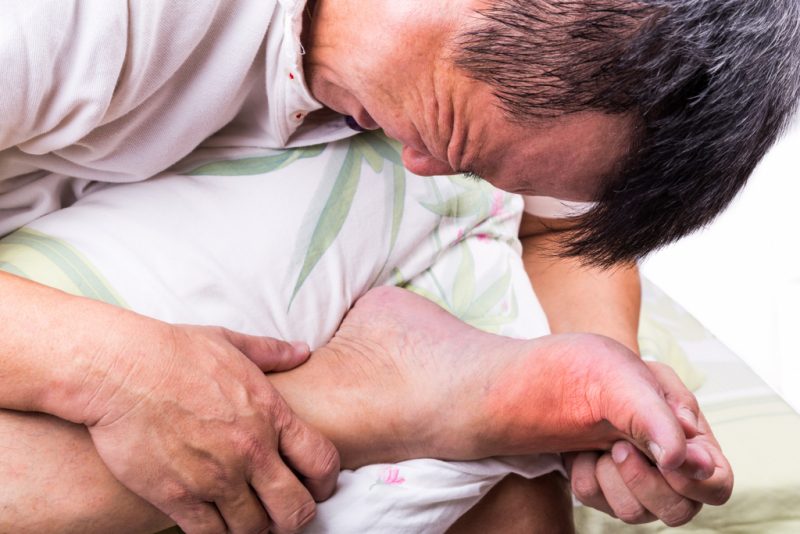
Зачастую пациентам назначается противовоспалительные таблетки из следующего списка:
- «Колхицин»;
- «Аллопуринол»;
- «Индометацин»;
- «Напроксен» и т. д.
Дополнительным средством устранения симптомов подагры признано наружное применение препаратов на кремовой, гелевой основе, а также различных мазей. В их состав включены активные противовоспалительные компоненты. В перечень эффективных препаратов этой группы внесены «Нимесулид», «Диклофенак», «Кетопрофен» и проч.
Физиотерапия
Физиотерапию при подагре рекомендуют как часть комплексного лечения. Такие манипуляции способствуют улучшению хрящевых тканей, предотвращают их распад.

К распространенным способам физиолечения относят:
- Электрофорез. Создает терапевтический эффект посредством воздействия электрических импульсов непосредственно на пораженное место. Дополнительно процедура улучшает проникновение в кожу лекарств, применяемых наружно. Зачастую при этом используют анальгин и новокаин (с целью обезболивания), а также, цинк, серу, литий (с целью стимуляции тканей хрящей).
- Грязелечение. Распространенная методика, способствующая улучшению самочувствия пациентов, страдающих от проявлений подагры. Подробная процедура, проводимая в условиях санаторного пребывания, способствует растворению запасов мочевой кислоты.
- Озокеритовые и парафиновые аппликации. Тепловое воздействие на проблемные зоны также способствует устранению неприятных симптомов.
- Бальнеотерапия. Считается наиболее приятным, по мнению пациентов, методом физиотерапии. Обычно пациентам, у которых диагностирована подагра, рекомендованы ванны с сероводородом или радоном.
Дополнительно при подагре применяются магнитотерапия, ультразвук, массаж и ЛФК. Эффективность применяемых методик в конкретном случае определяется специалистом ревматологом.
Операция при подагре
Хирургическое устранение тофусов практикуется нечасто.

Но иногда к этой процедуре имеются показания:
- обширные площади отложенных уратов;
- невозможность устранения наростов альтернативными методами;
- прорастание образования в расположенные рядом ткани;
- деформация и дальнейшее разрушения сустава.
К сведению. Даже успешная операция по удалению тофусов не гарантирует отсутствие рецидива болезни. Пациенту следует помнить, что подагра — состояние, которое будет сопровождать его всю жизнь.
Чтобы не допустить повторения неприятных симптомов, следует уделить должное внимание своему здоровью, в частности, отредактировать систему питания.
Применение народных средств в домашних условиях
Рецепты народной медицины актуальны в вопросах лечения подагры в домашних условиях.
Самыми популярными из них считаются:
- Ромашковые ванночки. 2 небольших щепотки цветковых растений заливают 1 л воды, всыпают щепотку соли и на небольшом огне доводят до кипения. Настоявшийся раствор используют как ванночку, окуная в нее беспокоящий сустав.
- Экстракт шишек ели. Нераскрывшиеся шишки заливаются кипятком (1 ст.) и настаиваются 7 часов. Полученный еловый настой употребляют за 30 мин. до еды по 1 ст. л.
- Настой матрены. Корни растения в количестве 1 ч. л. заливаются стаканом кипятка и настаиваются. Отвар принимается по 0.5 стакана в начале и в конце дня.
- Компресс солевой. 0.5 кг соли (лучше йодированной) заливают кипятком и проваривают, дождавшись окончательного испарения воды. В сосуд вливают 200 г жира (допустимо применить вазелин). Полученное средство накладывают на пораженный участок в качестве натурального компресса.
Важно. Каждый из народных рецептов имеет ряд противопоказаний. Подходящий одному пациенту способ может нанести существенный вред для здоровья другого, ведь индивидуальные особенности организмов не стоит сбрасывать со счетов. Учитывая этот факт, прежде чем прибегать к помощи альтернативной медицины, стоит заручиться одобрением врача.
Особенности диеты при подагре
Улучшение состояния пациента, отмечающего у себя скопления солей в организме, возможно исключительно при тщательном соблюдении диеты при подагре. Рекомендуется ограничить или вовсе исключить продукты, являющиеся источником пуринов (жирные рыба и мясо, бульоны, грибы, бобовые). Если бульон для подагрика варится на мясе, последнее следует отваривать как можно дольше — все пурины достанутся бульону, а мясо вполне допустимо употреблять в пищу.

- При диагностированной подагре употребление белков рекомендуется сократить.
- Крепкие напитки (не исключение — черные чай, кофе) также находятся под запретом.
- Употребление жидкости, напротив, следует увеличить, выпивая ее не меньшее 3 л в день.
- Количество поваренной соли в сутки не должно превышать 6 – 8 г.
- В каждодневное меню непременно следует включать фрукты, овощи, каши, кисломолочные продукты.
- Супы допустимо варить на овощах или молоке.
- Иногда могут быть разрешены мучные несдобные изделия.
- Отварные грибы и мясо употребляют не чаще 2 раз в неделю.
Осложнения при заболевании
У пациентов, страдающих от подагры, могут возникнуть дальнейшие осложнения со стороны выделительной и суставной системы. Запущенная патология способна спровоцировать так называемый подагрический артрит или даже частичную деформацию сустава. Что касается выделительной системы, может возникнуть почечная недостаточность, гидронефроз, пиелонефрит, мочекаменная болезнь.
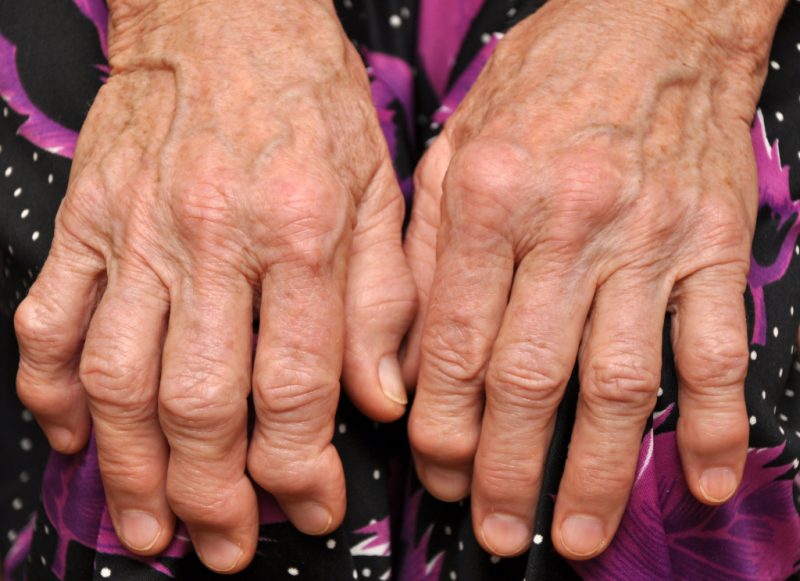
Почечная патология может привести к артериальной гипертензии, ухудшающей состояние сосудов и сердца.
Профилактика подагры
Риск заболевания подагрой чрезвычайно высок для людей, страдающих гиподинамией, а также злоупотребляющих алкоголем и жирной пищей. Также этому состоянию подвержены люди с избыточной массой тела или артериальной гипертензией.
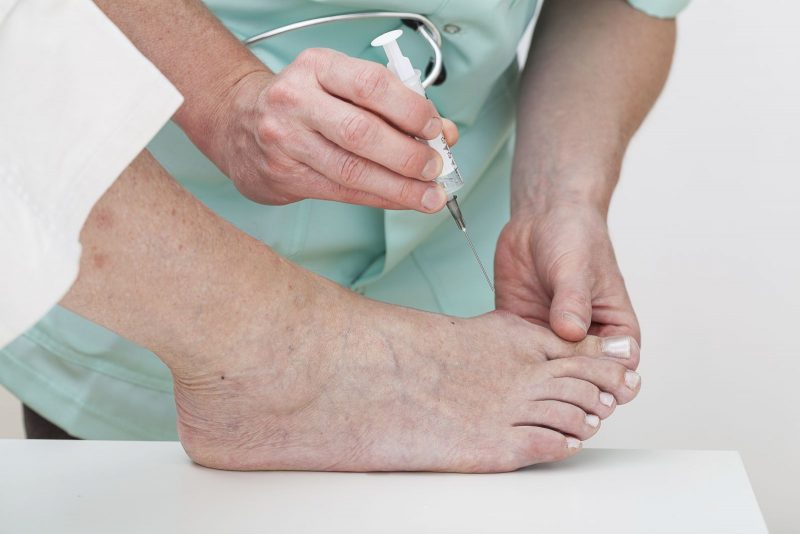
Основные меры профилактики подагры несложные и заключаются в соблюдении диеты, нормированных физических нагрузках, частых пеших прогулках на воздухе, устранении вредных привычек и контроле веса.
При повышенной мочевой кислоте в человеческом организме с большей степенью достоверности развивается подагра. Данная патология суставов способна принести множество неприятных ощущений и вызвать определенные осложнения. Отказ от вредных привычек и сбалансированное питание помогут предотвратить неприятное явление, зачастую сопровождающееся острой симптоматикой. Если же подагра уже имеет место быть, к ее терапии следует подойти комплексно, вооружившись арсеналом медикаментозных и народных средств и настроившись на сеансы физиотерапии в дальнейшем.
attuale.ru
симптомы и признаки у мужчин и женщин, а также питание Стол №6 в домашних условиях
 Один из самых важных жизненных процессов организма — обмен веществ. Когда метаболизм нарушается, возникают проблемы с пуриновым обменом (избыточный распад белков) и почки не выводят мочевую кислоту, говорят о подагре.
Один из самых важных жизненных процессов организма — обмен веществ. Когда метаболизм нарушается, возникают проблемы с пуриновым обменом (избыточный распад белков) и почки не выводят мочевую кислоту, говорят о подагре.
При подагре страдают в основном суставы, и это приносит большой дискомфорт больному. Болезнь постоянно прогрессирует, если ее течение игнорировать, поэтому она требует определенного лечения и соблюдения диеты.
Причины болезни
Главным фактором возникновения подагры является чрезмерная концентрация мочевой кислоты в крови. Почему это происходит?
- В первую очередь врачи отмечают наследственную предрасположенность. Наибольшему риску подвержены те, у кого родители или другие родственники имеют диагноз «подагра».
- Неправильное питание, если быть точнее — избыточное поступление в организм пуриновых оснований. Их источниками выступают красное мясо и субпродукты, некоторые виды рыбы, кофе, чай, какао и шоколад, горох и чечевица, копчености, грибы, морепродукты, а так же алкоголь, в особенности пиво.
- Последствие некоторых заболеваний и терапии. К примеру, в результате почечной недостаточности мочевая кислота медленно и с малой интенсивностью выходит вместе с мочой, поэтому скапливается в организме и провоцирует подагру. К аналогичным последствиям часто приводят аутоиммунные заболевания, гипертония, псориаз, терапия при лечении опухолей.
- Повышенный синтез мочевой кислоты и снижение ее выхода из организма. Причинами этого выступают злоупотребление алкоголем, шоковые состояния.
- Склонность к ожирению, лишний вес. Как правило, человек полнеет от частого потребления сладостей, жирных и жареных блюд, газировок, малоподвижного образа жизни, что ведет к повышению уровня мочевой кислоты.
- Последствие приема лекарственных препаратов, побочным эффектом которых является увеличение концентрации мочевой кислоты.
Симптомы и признаки у мужчин и женщин
Ниже представлена таблица с симптомами и признаками подагры у мужчин и женщин:
| Признаки и симптомы у мужчин | Признаки и симптомы у женщин |
| Острые, жгучие, сильные боли в суставах (большой палец стопы, суставы свода). Чаще всего возникают рано утром или ночью | Острая боль в суставе (обычно сначала поражаются пальцы ног и рук) |
| Резкое увеличение сустава, покраснение и отечность, невозможность шевеления суставом | Покраснение, опухоль, увеличение сустава, отечность |
| При приеме алкоголя и жирной вредной пищи боль обостряется | При прикосновении боль усиливается |
| Чередование острого периода и временное затухание симптомов | Общее недомогание |
| На фоне подагры может развиваться мочекаменная болезнь и пиелонефрит | Возможно повышение температуры тела |
| Возможно повышение температуры тела | Если симптомы исчезают, их повторное появление возможно при приеме алкоголя, смене режима питания, чрезмерной физической и эмоциональной активности |
| Общая слабость и недомогание | Возможно появление хруста суставов |
Диагностика
 Диагностика состоит из нескольких этапов: опрос, осмотр, инструментальные и лабораторные исследования. Правильная диагностика имеет очень важное значение, т.к. за подагру часто принимают другие болезни.
Диагностика состоит из нескольких этапов: опрос, осмотр, инструментальные и лабораторные исследования. Правильная диагностика имеет очень важное значение, т.к. за подагру часто принимают другие болезни.
При осмотре врач обращает внимание на проблемный сустав, пытается его ощупать по возможности.
Затем пациент направляется на анализ крови — общий и биохимический, чтобы определить концентрацию лейкоцитов, мочевой кислоты и наличие сопутствующих заболеваний.
Если заболевание достигло стадии образования пузырьков и волдырей, проводится анализ их содержимого и природы.
Для диагностики состояния суставов назначается рентген и УЗИ.
Лечение
Основной метод лечения подагры — прием назначенных медикаментов. Врач должен назначить две группы препаратов: на устранение болевого симптома и избавление от причин заболевания.
Первым в списке препаратов несомненно окажется одно из нестероидных противовирусных средств. Их главное достоинство — быстрое устранение боли.
Если нестероидные средства не справляются с задачей, на помощь приходят глюкокортикоиды. Это препараты стероидных гормонов, поэтому они обладают рядом весомых побочных эффектов — от повышения артериального давления до повреждения мелких сосудов глаза, поэтому их назначают только в случае острой необходимости.
При подагре назначается также аллопуринол, действие которого направлено на снижение уровня мочевой кислоты в крови.
В период затишья терапия направлена на снижение продуктов обмена пуринов. Основными лекарствами являются аллопуринол и бензобромарон.
Как лечить в домашних условиях?
 Стоит отметить, что одних только медицинских препаратов недостаточно для борьбы с подагрой. Потребуются еще и собственные усилия, направленные на ускорение выздоровления.
Стоит отметить, что одних только медицинских препаратов недостаточно для борьбы с подагрой. Потребуются еще и собственные усилия, направленные на ускорение выздоровления.
Применять их можно только в том случае, если диагноз уже поставлен, и врач одобрил методы лечения в домашних условий.
К ним относят:
- Соблюдение специальной диеты.
- Наложение компрессов на поврежденный сустав. Их делают из меда и соли, черного хлеба и кефира, активированного угля и льняного семени, прикладывают на пораженный сустав, фиксируют и оставляют до утра.
- Применение лечебных напитков: лукового отвара, яблочного компота, лимонно-чесночной настойки.
- Лечение ягодами. Отвар из ягод бузины, свежие вишни и лесная земляника ускоряют процесс выздоровления.
- Фитолечение.
Лечебное питание: стол №6
Особенности диеты во время лечения подагры состоят в следующем:
- Основу меню составляют овощные супы, нежирная рыба, крупы и макароны, обезжиренные молочные продукты. Разрешается употребление укропа, хлеба, сливочного и растительного масел. В день можно есть 1 яйцо.
- На десерт позволены яблоки, цитрусовые, ягоды (кроме малины), сухофрукты, мед, варенье, мармелад и зефир.
- Из напитков приветствуются зеленый чай, травяной отвар, натуральный сок, компоты и морсы.
- Можно устраивать разгрузочные дни: употреблять один овощ в течение дня (например, картошку), творог или кефир.
- Очень полезен рисовый отвар, рис на молоке, особенно в сочетании с зелеными яблоками.
- Запрещены шпинат и цветная капуста.
Полезное видео
Смотрите симптомы, лечение и признаки подагры на видео ниже:
К сожалению, избавиться от подагры полностью невозможно. Иногда болезнь бессимптомно протекает десятилетиями, проявляясь лишь к пожилому возрасту. В случае диагностики подагры и своевременного лечения возможно полностью устранить симптомы, но заболевание никуда не денется. Чтобы повторных воспалений не произошло, достаточно вести активный образ жизни и правильно питаться.
pitanie.plus
