Рожистое воспаление (рожа): лечение, симптомы и диагностика
Рожистое воспаление либо просто рожа — это инфекционно-аллергическая болезнь, которая затрагивает кожу и подкожную клетчатку. Заболевание довольно распространено и склонно к рецидивам. Оно занимает четвертое место среди всех инфекционных болезней, а также все чаще встречается с течением времени. Так, за последние двадцать лет количество рецидивов этой болезни увеличилось на 25%. Более того, все чаще встречается тяжелая форма заболевания — теперь это около 80% случаев, хотя еще 50-60 лет назад тяжелую форму ставили лишь 30 процентам пациентов.
Группы риска
Чаще всего такому заболеванию подвержены женщины в возрасте от 50 лет, но оно может встречаться и у младенцев. В их случае заражение происходит после попадания стрептококка в ранку пупочной области. Нет никаких объяснений этому факту, но люди с III группой крови страдают от рожи чаще. Также есть связь с местом проживания. В Южной Азии, а также в Африке это заболевание встречается очень редко.
В Южной Азии, а также в Африке это заболевание встречается очень редко.
В зоне риска находятся люди с низким уровнем иммунитета, ослабленные болезнями, стрессами, лечением и другими факторами.
Симптомы
Заметить первые симптомы болезни рожа можно на разных частях тела: ногах, руках, лице, туловище, промежности. Причем многое будет зависеть от того, как именно развивается болезнь. Например, воспаление на лице может локализоваться вокруг глазницы, возле ушной раковины, на волосистой части головы и шеи. Если болезнь начинается с носа, может развиться поражение по типу бабочки — с выходом на щеки. Параллельно возникает отек, который искажает размеры тканей. То же самое касается всех остальных органов — локализация заболевания разная и зависит от ситуации.
Симптомы рожи делятся на общие и локальные. К общим относятся такие моменты:
- Озноб, лихорадка. Часто пациентов сильно трясет.
- Высокая температура, вплоть до 40 градусов.
 Она может держаться до десяти дней.
Она может держаться до десяти дней. - Судороги, помутнение сознания, бред.
- Очень сильная слабость, головокружения.
- Тошнота, нередко рвота.
- Боли в мышцах и суставах.
Иными словами, наблюдаются симптомы общего отравления организма.
Локальные симптомы рожи выглядят так:
- Покраснение кожи в месте поражения. Обычно изменения заметны через десять-двадцать часов после того, как начались патологические процессы.
- Отечность, припухлость, боль в том месте, где кожа приподнимается. Также участок кожи на ощупь становится более теплым, даже горячим. Больной может чувствовать жжение и ощущение, будто кожу изнутри что-то распирает.
- Быстрый рост воспаления, поскольку стрептококки довольно активно размножаются. Края мест поражения неровные, они постоянно меняются по мере роста.
- Увеличение близкорасположенных лимфатических узлов, так как возбудитель распространяется по лимфатической системе.

- Пузыри с прозрачной жидкостью. Сразу они маленькие, но потом растут и объединяются между собой. Такой признак есть не всегда.
- Кровоизлияния. Если не помочь пациенту в первое время, пойдут осложнения, среди которых и повреждения кровеносных сосудов, кровь которых выходит в межклеточное пространство.
- Пузыри с кровью, гноем в окружении участков кровоизлияний. Классификация рожи предполагает разные степени развития болезни — и эти проявления свойственны уже для осложненных форм.
Чем запущеннее ситуация, тем выше риски того, что даже после успешного лечения наступит рецидив. Нередко заболевание возникает на том же месте, что и в первый раз.
Причины
Рожистое воспаление вызывается стрептококками — а точнее, одной из разновидностей бактерий данной группы. В организме с ослабленным иммунитетом стрептококк способен вызывать и другие заболевания — например, скарлатину, миокардит, ангину.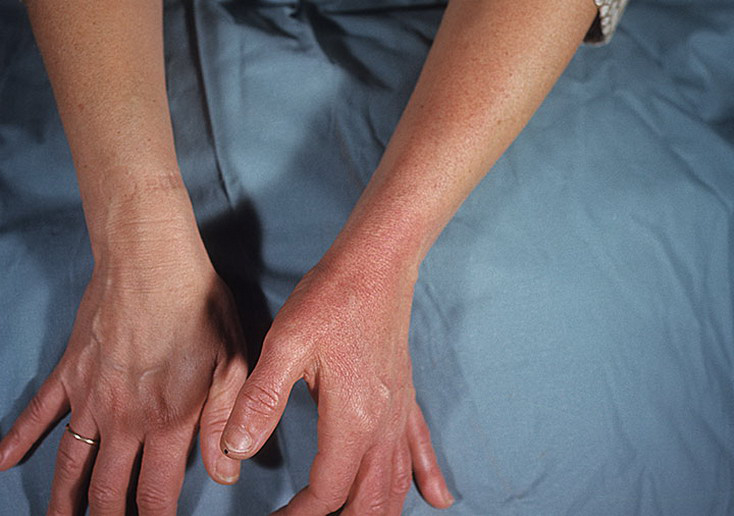
Около 15% людей планеты являются носителями стрептококка. То есть их иммунитет довольно сильный, чтобы не заболеть, но при этом они распространяют инфекцию. Она передается через личные контакты, бытовые предметы, воздушно-капельным путем и т. д.
Предрасполагающие факторы для заражения:
- Разные повреждения кожи, включая укусы насекомых, животных, пролежни и язвы. Даже венозные катетеры могут быть в этом смысле опасными.
- Вредные условия работы — когда кожа постоянно подвергается воздействию химических веществ, часто загрязняется. В зоне риска также люди, которые постоянно носят резиновую одежду, обувь.
- Повреждения кожи вирусного характера — ветрянка, опоясывающий лишай, герпес. Они не только нарушают целостность покровов, но и сильно снижают иммунитет.
- Хронические поражения кожи вроде экземы, атопического дерматита, псориаза и т. д.
- Гнойные поражения кожных покровов: фурункул, карбункул и подобные образования.
- Нарушения в системе кровообращения — варикозное расширение вен, тромбофлебит. Если кожа получает кислородное голодание, то она повреждается и становится более восприимчивой к заражению.
- Разные рубцы, клетки которых сам организм может атаковать, из-за чего развивается рожа.
- Грибковые заболевания кожи головы, стоп.
- Серьезные осложнения при рините, отите, конъюнктивите.
- Травмы на коже, вызванные ношением тесной одежды, которая натирает и нарушает процесс кровообращения в тканях.
- Любые причины, угнетающие иммунитет: прием определенных лекарств, серьезные заболевания, истощение в результате недоедания, переохлаждение, вредные привычки, хронический или сильный стресс и многое другое.
Если обобщить, то болезнь развивается на фоне ослабленного иммунитета и заражения стрептококком, которое может произойти разными путями.
Диагностика
Если возникли первые признаки болезни рожа, необходимо обратиться к дерматологу либо терапевту.
Диагностика заболевания включает опрос пациента, а также его тщательный осмотр. Затем назначаются анализы на уровень Т-лимфоцитов, СОЭ, количество нейтрофилов (это все выясняется через анализ крови).
Факультативно назначается бактериологическое исследование для определения возбудителя — у врачей нет единого мнения по поводу целесообразности такого обследования.
Лечение
В случае развития рожи на ноге, руке или другой части тела, подход всегда будет комплексным — одного местного лечения просто недостаточно. Более того, упор во многом делается на повышение иммунитета, иначе риски того, что болезнь повторится, очень высоки. Для работы с иммунитетом используются специальные препараты, но пациенту важно поменять образ жизни: хорошо отдыхать, тщательно следить за своим здоровьем, правильно питаться, исключить негативные факторы.
При лечении рожистого воспаления используются антибиотики, а также антибактериальные препараты других групп. Лекарственная терапия подбирается индивидуально — самостоятельно назначать себе лекарства нельзя ни в коем случае.
Вместе с приемом медикаментов необходимо обрабатывать пораженную кожу: специальными растворами, присыпками, аэрозолями. А мази, которые люди так любят назначать себе сами — синтомициновая, ихтиоловая, Вишневского — в этом случае категорически запрещены, поскольку они могут спровоцировать осложнения и стать причиной развития абсцесса. Ни в каком виде не допускается и применение народной медицины — при лечении рожистого воспаления это крайне опасно!
С пациентами обязательно проводится профилактическая беседа относительно нюансов гигиены во время лечения. Так, ежедневно нужно менять постельное белье, заботиться о доступе воздуха к пораженному участку, регулярно принимать душ в теплой, очень комфортной воде.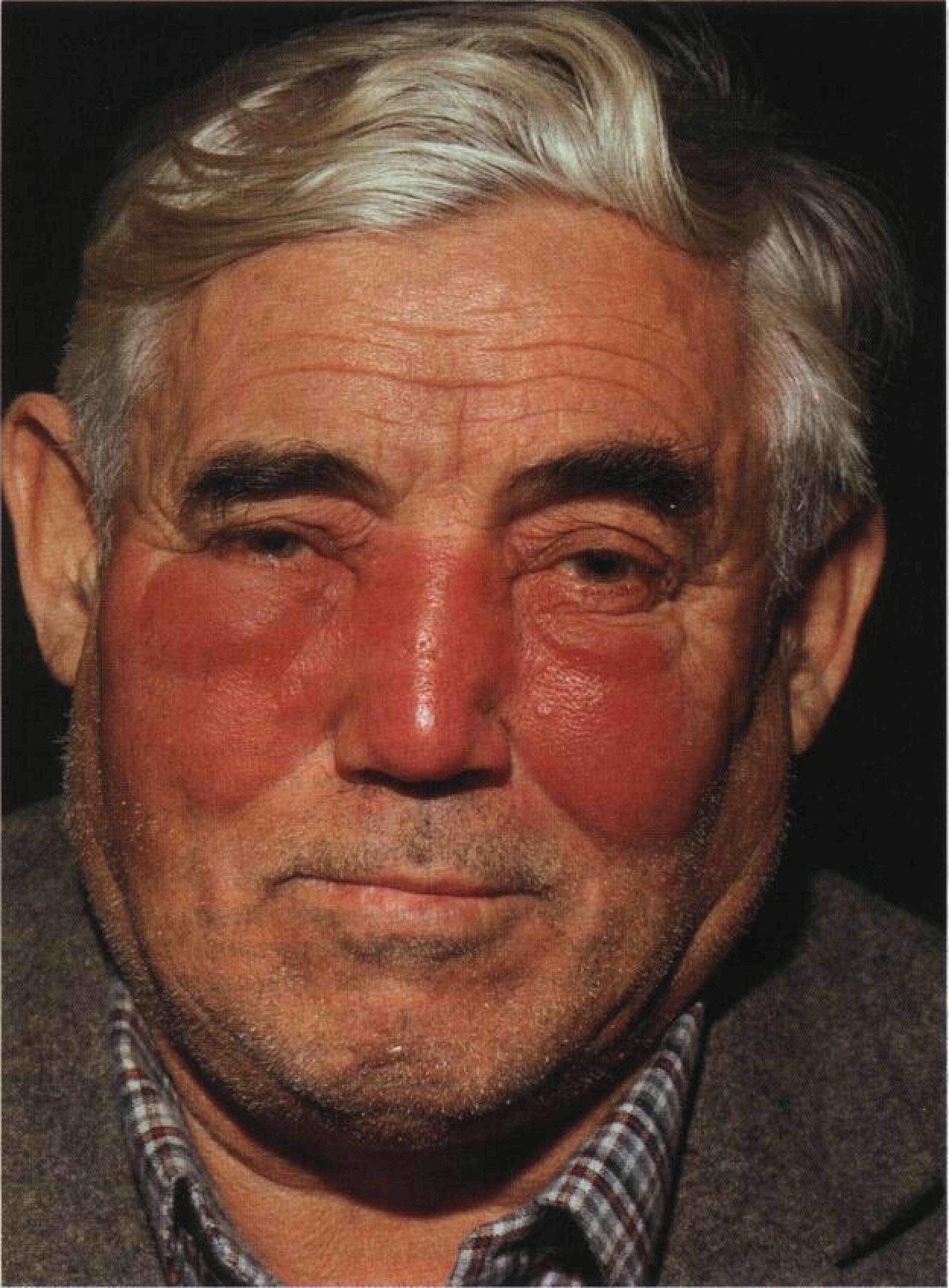 Кожу нельзя вытирать — только пропитывать бумажными полотенцами.
Кожу нельзя вытирать — только пропитывать бумажными полотенцами.
При роже используются и физиотерапевтические методы: УФО, магнитотерапия, УВЧ, электрофорез, определенные виды лазеротерапии, аппликации с теплым парафином. На каждом этапе лечения назначаются свои процедуры, причем подбираются они индивидуально — под каждого пациента и его состояние. Здесь также неуместна никакая самодеятельность, иначе можно навредить здоровью.
При очень серьезных осложнениях требуется хирургическое лечение.
Если вы столкнулись с такой проблемой, мы рекомендуем немедленно обратиться в клинику АО «Медицина». Мы находимся в Москве и располагаем большим штатом профессиональных дерматологов, терапевтов и других специалистов, которые могут вам помочь. А современные условия для диагностики и лечения помогут добиться результатов гораздо быстрее.
Если врачи вовремя возьмутся за лечение, а пациент будет соблюдать все рекомендации, болезнь можно вылечить в течение 10-14 дней.
Профилактика
Поскольку заболевание может коснуться каждого, профилактика рожи важна и для тех, кто уже однажды переболел, и для тех, кто только слышал о подобной болезни.
Профилактика заключается в соблюдении следующих советов:
- Своевременно лечите любые воспаления на коже, слизистых.
- Соблюдайте личную гигиену. В том случае, если работа или образ жизни связаны с дополнительными загрязнениями, гигиена должна быть еще более тщательной, но не чрезмерной, чтобы кожа не страдала — иначе эффект будет обратным.
- Используйте для мытья специальные средства (гели и масла), которые не сушат кожу. Обычное мыло для регулярного использования не походит.
- Тщательно следите за состоянием кожи в жару или в том случае, если у вас есть складки, которые постоянно потеют. В таком случае необходимо использовать специальные присыпки.
- Усиленно следите за здоровьем, если наблюдаются проблемы с сосудами, застоем лимфы.
 Таким людям показаны массажи и разные процедуры, разгоняющие жидкости в организме.
Таким людям показаны массажи и разные процедуры, разгоняющие жидкости в организме. - Сразу же лечите кожу, если вы ее обморозили, обветрили или обожгли на солнце.
- Носите комфортную, дышащую, по возможности натуральную одежду, которая свободно сидит на теле.
- Тщательно следите за иммунитетом и устраняйте все факторы, которые могут его ослабить.
Помните, что от этой болезни нельзя застраховаться, но можно сделать все, чтобы снизить риски ее возникновения.
Вопросы-ответы
Как выглядит рожа?
Как правило, как красный, припухший участок кожи — в зависимости от вида и степени болезни он может покрываться пузырями с жидкостью, кровью или гноем.
Заразна ли рожа на ноге для окружающих?
Если у кого-то из окружающих сниженный иммунитет, есть риски заражения стрептококковой инфекцией. Но она необязательно вызовет такое же заболевание — этот же возбудитель становится причиной многих других неприятных болезней. По этой причине воспаления на ногах и руках рекомендуется прикрывать стерильной повязкой и соблюдать элементарные правила гигиены.
Но она необязательно вызовет такое же заболевание — этот же возбудитель становится причиной многих других неприятных болезней. По этой причине воспаления на ногах и руках рекомендуется прикрывать стерильной повязкой и соблюдать элементарные правила гигиены.
Как лечится рожа?
Рожа всегда лечится комплексно. Для этого нужны медикаменты, методы физиотерапии, иногда хирургическое вмешательство. Но в любой ситуации ставка также будет сделана на повышение иммунитета.
Раскин Владимир Вячеславович
Ведущий сотрудник Центра флебологии «МИФЦ», кардиохирург, сердечно-сосудистый хирург, флеболог, врач ультразвуковой диагностики, кандидат медицинских наук. Член «Ассоциации флебологов России»
Содержание:
- О докторе Раскине В.В.
- Образование
- Опыт работы доктора Раскина В.В.
- Профессиональные ассоциации
- Дополнительное образование
- Профессиональные интересы доктора Раскина В.
В.
- Отзывы пациентов о докторе Раскине Владимире Вячеславовиче
- Сертификаты врача
- Список печатных работ доктора
О докторе Раскине В.В.
Раскин Владимир Вячеславович — ведущий сотрудник Центра флебологии «МИФЦ», кардиохирург, сердечно-сосудистый хирург, флеболог, врач ультразвуковой диагностики, кандидат медицинских наук. Член Ассоциации флебологов России, член Ассоциации сердечно-сосудистых хирургов России, член Европейского общества кардио-торакальных хирургов EACTS (European Associatiation for Cardio-Тhoracic Surgery), член Санкт-Петербургской Ассоциации флебологов.
Консультация флеболога Раскина В.В. — доктор проводит ультразвуковое исследование вен
Образование
- 1995-2001 — Московская Медицинская Академия им. И.М.Сеченова (Москва), специальность «Лечебное дело».
- 2001-2003 — Институт клинической кардиологии им А.Л. Мясникова (Москва), клиническая ординатура по специальности «Сердечно-сосудистая хирургия».

- 2006 — защита кандидатской диссератации по теме «Атриопластика левого предсердия у больных с митралным пороком сердца». Присвоена ученая степень кандидата медицинских наук.
Опыт работы доктора Раскина В.В.
2001-2009 — врач сердечно-сосудистый хирург. Институт клинической кардиологии им А.Л. Мясникова.
2009-2016 — врач сердечно-сосудистый хирург, старший научный сотрудник отделения хирургического лечения дисфункций миокарда и сердечной недостаточности. РНЦХ им акад. Б.В. Петровского.
2016-н.в. — хирург-флеболог, врач-ультразвуковой диагностики Клиники флебологии «МИФЦ»
Профессиональные ассоциации:
- «Ассоциация флебологов России» — АФР
- «Ассоциация сердечно-сосудистых хирургов России», г. Москва
- «Всемирная ассоциация флебологов» UIP – International Union of Phlebology»
- «Европейское общество кардио-торакальных хирургов EACTS» (European Associatiation for Cardio-Тhoracic Surgery)
- «Санкт-Петербургская ассоциация флебологов» SPSP, г.
 Санкт-Петербург
Санкт-Петербург
2010, 2015 — Сертификационный курс по программе «сердечно-сосудистая хирургия», РНЦХ им. ак. Б.В. Петровского.
2016 — Курс повышения квалификации «Миниинвазивная флебология со склеротерапией» в ММА им. И.М. Сеченова.
2016 — Курс повышения квалификации «Хирургическое лечение заболеваний вен нижних конечностей методом эндовенозной лазерной облитерации», ФГБУ «Государственный научно-исследовательский центр профилактической медицины» Минздрава России.
2016 — Профессиональная переподготовка по программе «Ультразвуковая диагностика», ФГАОУ ВО Российский университет дружбы народов (РУДН).
Языки: Русский — родной. Английский, немецкий.
Профессиональные интересы доктора Раскина В.В.
- Малоинвазивные методики хирургического лечения варикозной болезни:
- радиочастотная облитерация варикозных вен
- эндовазальная лазерная облитерация варикозных вен
- минифлебэктомия по Варади и Мюллеру
- склеротерапия, пенная склеротерапия, микросклеротерапия.

Имеет опыт работы с больными кардиохирургического и сосудистого профилей, в том числе больными с пороками сердца, ишемической болезнью, инфарктами и постинфарктными состояниями, сердечной недостаточностью, опухолями сердца, аневризмами аорты, в том числе расслаивающими.
Хирург-флеболог Раскин В.В. после успешной операции
Выполняет широкий спектр сердечно-сосудистых операций на открытом сердце, в том числе: аорто-коронарное шунтирование (в т.ч. на работающем сердце), пластические реконструкции и протезирование клапанов сердца, коррекция септальных дефектов, операции при перикардитах и паразитарном поражении сердца и др. Владеет данными по работе ангиографических и эндоваскулярных операционных, электростимуляции и электрофизиологиии, миниинвазивным кардиохирургическим процедурам, таким как миниинвазивное коронарное шунтирование, off pump хирургия, миниторакотомические вмешательства на сосудах и клапанах сердца, а так же проводящей системе (абляции при фибрилляции предсердий). Участвовал в пересадках сердца, имплантации левожелудочковых и бивентрикулярных насосных устройств (искусственное сердце). Имеет опыт работы с пациентами после трансплантации сердца.
Участвовал в пересадках сердца, имплантации левожелудочковых и бивентрикулярных насосных устройств (искусственное сердце). Имеет опыт работы с пациентами после трансплантации сердца.
Более 20 печатных статей и главы в ряде монографий по кардиохирургии, сердечно-сосудистой хирургии и флебологии. Патент на изобретение «Способ лечения острого восходящего варикотромбофлебита вен нижних конечностей».
Проходил стажировки по миниинвазивной хирургии и трансплантологии в Германии, Англии, Швейцарии.
Регулярный участник конференций, симпозиумов и семинаров посвященных кардиохирургии, сердечно-сосудистой хирургии, флебологии.
Отзывы пациентов о докторе Раскине Владимире Вячеславовиче
Отзыв пациентки о лечении в нашем центре у хирурга-флеболога Раскина В.В.
Игнатова Татьяна Михайловна, Москва, 27.02.2018г.
Чудом попала в инновационный центр флебологии по адресу: Москва ул. Якорная д.7 с адской болью ног ( вен ) к доктору Раскину Владимиру Вячеславовичу. Очень благодарна доктору за необыкновенно внимательное, нежное отношение. Через две недели я смогла не только тихо двигаться, но и быстро ходить. Я попала в «Рай». В этом центре работают профессионалы высокого класса.
Очень благодарна доктору за необыкновенно внимательное, нежное отношение. Через две недели я смогла не только тихо двигаться, но и быстро ходить. Я попала в «Рай». В этом центре работают профессионалы высокого класса.
Огромное спасибо Вам хорошие доктора, здоровья Вам, успехов. Вы продлили мне жизнь. Игнатова Татьяна Михайловна, Москва, 27.02.2018г.
Отзыв нашего пациента о проведенном лечении у хирурга-флеболога Раскина В.В.
Оленин А.В. г. Раменское, Московская область, 5 июля 2017 г.
Хочу выразить свою благодарность хирургу-флебологу Раскину Владимиру Вячеславовичу за квалифицированно проведённую операцию, его высокий профессионализм в своей работе, за его «золотые руки» и вежливое отношение к пациенту. В марте 2017 года мне была сделана операция, эндовенозная лазерная облитерация с минифлебэктомией по Варади на обеих ногах. Качество работы безупречное, что обеспечило мне быстрое восстановление. Доктор Раскин Владимир Вячеславович ответственный и внимательный врач. Успехов и удачи Вам! Ещё раз огромное спасибо! Оленин А.В. г. Раменское, Московская область, 5 июля 2017 г.
Успехов и удачи Вам! Ещё раз огромное спасибо! Оленин А.В. г. Раменское, Московская область, 5 июля 2017 г.
Сертификаты врача
Список печатных работ доктора
- Внутрисердечный эхинококкоз. Маликова М.С., Фролова Ю.В., Раскин В.В., Дземешкевич А.С., Домбровская А.В., Мершина Е.А., Синицин В.Е., Дземешкевич С.Л. Российский кардиологический журнал. 2015. № 9 (125). С. 7-10.
- Дисплазия митрального клапана как компонент синдрома дилатационной кардиомиопатии. Дземешкевич С.Л., Фролова Ю.В., Федоров Д.Н., Раскин В.В., Дземешкевич А.С., Маликова М.С., Луговой А.Н., Ризун Л.И., Федулова С.В., Дымова О.В., Заклязьминская Е.В. Клиническая и экспериментальная хирургия. Журнал имени академика Б.В. Петровского. 2015.№ 2. С. 18-24.
- Техника хирургической коррекции трикуспидальной недостаточности при дилатационной кардиомиопатии. Дземешкевич С.Л., Маликова М.С., Раскин В.В., Дземешкевич А.С., Луговой А.Н., Ризун Л.И., Федулова С.
 В. Клиническая и экспериментальная хирургия. Журнал имени академика Б.В. Петровского. 2015.№ 3 (9). С. 31-35.
В. Клиническая и экспериментальная хирургия. Журнал имени академика Б.В. Петровского. 2015.№ 3 (9). С. 31-35. - Успешное хирургической лечение эхинококкоза левого желудочка сердца. Маликова М.С., Фролова Ю.В., Раскин В.В., Федулова С.В., Домбровская А.В., Мершина Е.А., Синицин В.Е. Клиническая и экспериментальная хирургия. Журнал имени академика Б.В. Петровского. 2015.№ 3 (9). С. 73-76.
- Диагностический алгоритм и тактика ведения больных с синдромом дилатационной кардиомиопатии. Ризун Л.И., Воронина Т.С., Домбровская А.В., Раскин В.В., Клименко В.С., Ван Е.Ю., Ховрин В.В., Федоров Д.Н., Иванова А.Г. Медицинский вестник МВД. 2014. № 6 (73). С. 16-23.
- Обратное ремоделирование сердца как метод лечения больных с дилатационным типом кардиомиопатии. Дземешкевич С.Л., Фролова Ю.В., Раскин В.В., Дземешкевич А.С., Маликова М.С., Ризун Л.И., Воронина Т.С. Клиническая и экспериментальная хирургия. Журнал имени академика Б.В. Петровского. 2014.№ 1. С. 82-89.
- Тактика хирургического лечения пациентов с генерализованной формой обструктивной гипертрофической кардиомиопатии.
 Раскин В.В., Фролова Ю.В., Маликова М.С., Дземешкевич А.С., Домбровская А.В., Шапиева А.Н., Федулова С.В., Дземешкевич С.Л. Клиническая и экспериментальная хирургия. Журнал имени академика Б.В. Петровского. 2014.№ 1. С. 100-103.
Раскин В.В., Фролова Ю.В., Маликова М.С., Дземешкевич А.С., Домбровская А.В., Шапиева А.Н., Федулова С.В., Дземешкевич С.Л. Клиническая и экспериментальная хирургия. Журнал имени академика Б.В. Петровского. 2014.№ 1. С. 100-103. - Гигантская миксома левого предсердия в сочетании с дисплазией митрального клапана. Дземешкевич С.Л., Фролова Ю.В., Ризун Л.И., Дземешкевич А.С., Раскин В.В., Федулова С.В., Дзеранова А.Н., Миронович С.А. Российский кардиологический журнал. 2014. № 5 (109). С. 90-92.
- Болезнь коронарных артерий пересаженного сердца и системный атеросклероз – сходства и различия. Воронина Т.С., Раскин В.В., Фролова Ю.В., Дземешкевич С.Л. Атеросклероз и дислипидемии. 2014. № 3 (16). С. 16-20.
- Органосохраняющее ремоделирование сердца при дилатационной кардиомиопатии как возможная альтернатива ортотопической трансплантации сердца. Раскин В.В. Клиническая и экспериментальная хирургия. 2014. № 2. С. 17-24.
- Дисплазии митрального клапана у взрослых: выбор хирургической методики.
 Дземешкевич А.С., Раскин В.В., Маликова М.С., Фролова Ю.В., Королёв С.В., Акчурин Р.С., Дземешкевич С.Л. Хирургия. Журнал им. Н.И. Пирогова. 2013. № 2. С. 40-44.
Дземешкевич А.С., Раскин В.В., Маликова М.С., Фролова Ю.В., Королёв С.В., Акчурин Р.С., Дземешкевич С.Л. Хирургия. Журнал им. Н.И. Пирогова. 2013. № 2. С. 40-44. - Сердце донора через 22 года после ортотопической трансплантации. Фролова Ю.В., Воронина Т.С., Раскин В.В., Дземешкевич А.С., Маликова М.С., Цыпленкова В.Г., Константинов Б.А., Дземешкевич С.Л. Хирургия. Журнал им. Н.И. Пирогова. 2013. № 2. С. 54-58.
- Некоронарогенная дилатационная кардиомиопатия после операции обратного ремоделирования сердца. Ризун Л.И., Воронина Т.С., Домбровская А.В., Фролова Ю.В., Благова О.В., Ван Е.Ю., Ховрин В.В., Морозова М.М., Куприянова А.Г., Зайденов В.А., Донников А.Е., Раскин В.В., Дземешкевич А.С., Маликова М.С., Дземешкевич С.Л. Кардиология. 2013. Т. 53. № 12. С. 41-46.
- Эндоваскулярное закрытие парапротезной аортальной фистулы окклюдером SEARCARE PDA. Абугов С.А., Раскин В.В., Пурецкий М.В., Фролова Ю.В., Марданян Г.В., Буравихина Т.А., Домбровская А.В., Дземешкевич С.Л.
 Клиническая и экспериментальная хирургия. Журнал имени академика Б.В. Петровского. 2013.№ 1 (1). С. 87-90.
Клиническая и экспериментальная хирургия. Журнал имени академика Б.В. Петровского. 2013.№ 1 (1). С. 87-90. - Сочетанное хирургическое лечение эхинококкоза сердца и легких в условиях искусственного кровообращения. Маликова М.С., Фролова Ю.В., Раскин В.В., Дземешкевич А.С., Воронина Т.С., Паршин В.Д., Седов В.П., Благова О.В., Синицин В.Е., Мершина Е.А., Дземешкевич С.Л. Хирургия. Журнал им. Н.И. Пирогова. 2012. № 2. С. 79-82.
- Прогрессирующая гипертрофическая кардиомиопатия при синдроме LEOPARD. Ризун Л.И., Воронина Т.С., Фролова Ю.В., Раскин В.В., Румянцева В.А., Заклязьминская Е.В., Букаева A.A., Ван Е.Ю., Ховрин В.В., Федоров Д.Н., Даабуль А.С., Дземешкевич С.Л. Хирургия. Журнал им. Н.И. Пирогова. 2012. № 12. С. 56-61.
- Проблемы второго десятилетия после ортотопической трансплантации сердца: ультраструктурная организация микроциркуляторного русла донорского миокарда. Дземешкевич С.Л., Цыпленкова В.Г., Фролова Ю.В., Кузина С.В., Скридлевская Е.А., Воронина Т.С., Дземешкевич А.
 С., Раскин В.В. Кардиология и сердечно-сосудистая хирургия. 2012. Т. 5. № 1. С. 64-66.
С., Раскин В.В. Кардиология и сердечно-сосудистая хирургия. 2012. Т. 5. № 1. С. 64-66. - Успешное лечение массивного тромбоза нижней полой вены с нефротическим синдромом и хронической двусторонней тромбоэмболией легочной артерии у пациента с генетической тромбофилией. Благова О.В., Дземешкевич С.Л., Козловская Н.Л., Недоступ А.В., Саркисова Н.Д., Фролова Ю.В., Раскин В.В., Дземешкевич А.С., Абугов С.А., Скипенко О.Г., Шилов Е.М., Седов В.П., Гагарина Н.В., Синицын В.Е., Мершина Е.А., Волкова Е.Ю. Терапевтический архив. 2012. Т. 84. № 1. С. 41-47.
- Успешное хирургическое лечение дисфункции правого желудочка и застойной сердечной недостаточности, развившейся вследствие хронической посттромбоэмболической легочной васкулопатии на фоне полного тромбоза нижней полой вены. Раскин В.В., Фролова Ю.В., Дземешкевич А.С., Еременко А.А., Торшин С.В., Седов В.П., Благова О.В., Синицын В.Е. Кардиология и сердечно-сосудистая хирургия. 2011. Т. 4. № 3. С. 93-95.
- Интраоперационное применение чреспищеводной электрокардиостимуляции в кардиохирургии.
 Торшин С.В., Раскин В.В., Баялиева А.Ж., Ахундов Р.Н. Анестезиология и реаниматология. 2010. № 5. С. 33-36.
Торшин С.В., Раскин В.В., Баялиева А.Ж., Ахундов Р.Н. Анестезиология и реаниматология. 2010. № 5. С. 33-36. - Случай выявления гигантской миксомы левого предсердия: особенности клинического течения, диагностики и лечения. Меркулова И.Н., Бланкова З.Н., Сухинина Т.С., Белоконь Е.В., Раскин В.В., Дземешкевич А.С., Дземешкевич С.Л. Терапевтический архив. 2009. Т. 81. № 4. С. 34-39.
- Симметричная объем-редуцирующая «Мерседес»-пластика увеличенного левого предсердия. Раскин В.В., Королев С.В., Дземешкевич А.С., Фролова Ю.В., Водясов В.Д., Харлап М.С., Синицын В.Е., Дземешкевич С.Л. Кардиология и сердечно-сосудистая хирургия. 2008. Т. 1. № 6. С. 51-56.
- Сочетанные операции на клапанах и коронарных сосудах. Дземешкевич С.Д., Ширяев А.А., Королев С.В., Галяутдинов Д.М., Раскин В.В., Кузина С.В., Водясов В.Д., Лепилин М.Г., Акчурин Р.С. Кардиология. 2005. Т. 45. № 3. С. 55-57.
Рожа — ПроМедицина Уфа
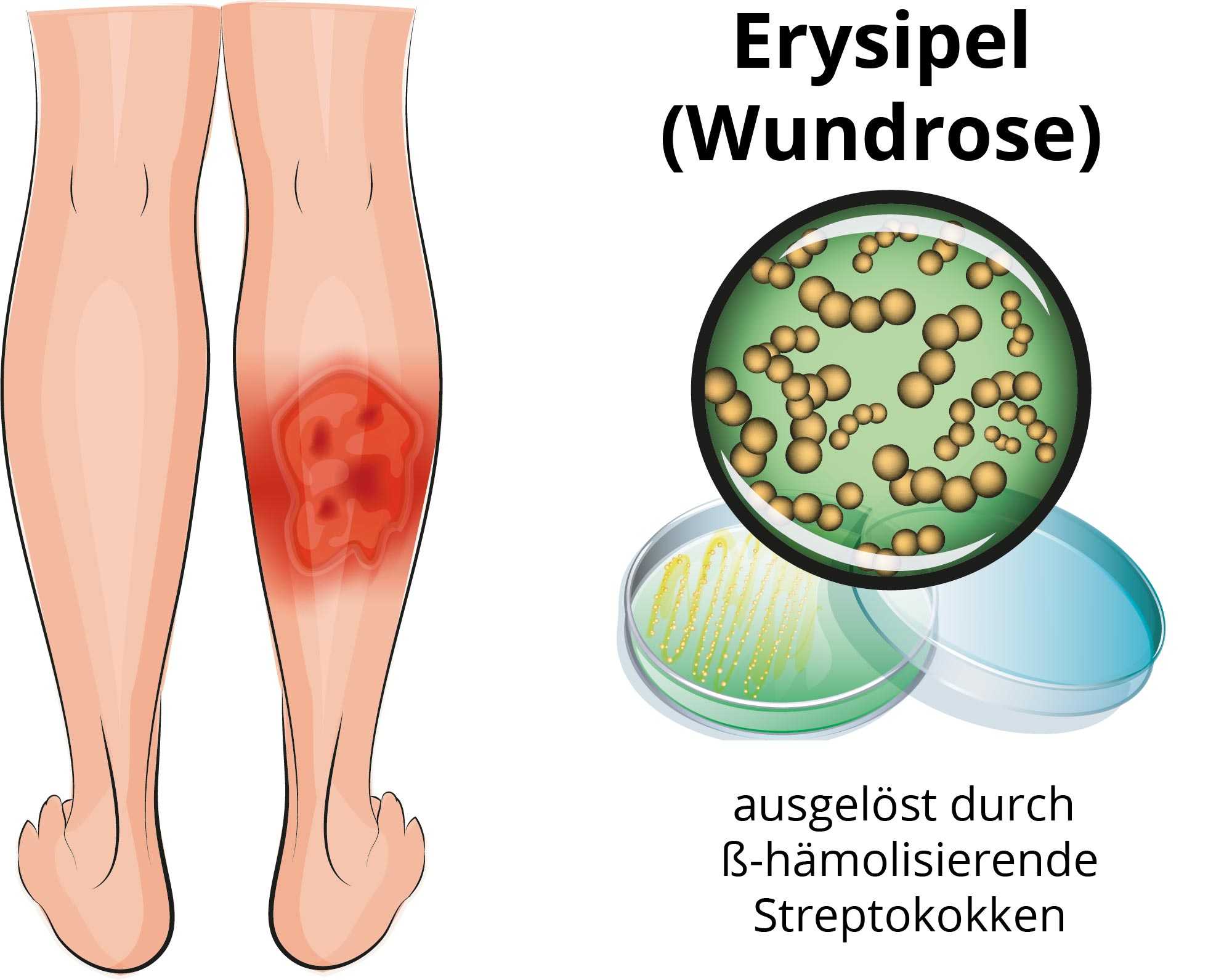
 Клинически рожа характеризуется типичным ярко-красным отечным очагом поражения кожи, имеющим четкие границы и признаки лимфостаза. К осложнениям рожи относятся: формирование некротических очагов, абсцессы и флегмоны, тромбофлебиты, вторичная пневмония, лимфедема, гиперкератоз и др.
Клинически рожа характеризуется типичным ярко-красным отечным очагом поражения кожи, имеющим четкие границы и признаки лимфостаза. К осложнениям рожи относятся: формирование некротических очагов, абсцессы и флегмоны, тромбофлебиты, вторичная пневмония, лимфедема, гиперкератоз и др.Больные рожей малозаразны. Женщины болеют чаще мужчин. Более чем в 60% случаев рожу переносят люди в возрасте 40 лет и старше. Заболевание характеризуется отчетливой летне-осенней сезонностью.
Причины
Рожу вызывает особый микроорганизм — бета-гемолитический стрептококк группы А. При неосложненном течении заболевания он играет основную роль. В условиях сниженного иммунитета к стрептококковому воспалению может присоединяться и представители другой флоры, в частности, стафилококк. Тогда заболевание протекает более тяжело за счет развития гнойных осложнений, хуже поддается лечению.
К факторам, которые способствуют заражению рожей, относятся:
— имеющиеся заболевания, связанные с повреждением целостности кожных покровов и нарушением питания кожи: грибковое поражение кожи, сахарный диабет, ожирение, хроническая венозная недостаточность;
— постоянная травматизация кожных покровов при выполнении профессиональных обязанностей, работа, связанная с постоянным загрязнением кожи (шахтеры), длительное ношение резиновой обуви и т. д.;
д.;
— снижение иммунитета после перенесенного заболевания, переохлаждения, гиповитаминоза;
— наличие источников хронической инфекции (тонзиллит, кариес зубов, отит и др.).
Источником инфицирования является больной человек с признаками рожи или носитель. Носителем называется тот пациент, в организме которого постоянно присутствует стрептококк без появления характерных симптомов рожи.
С грязными руками, одеждой, обувью, а также при несоблюдении правил стерилизации с перевязочным материалом и медицинскими инструментами стрептококк попадает в организм человека через ссадину, потертость, трещину, укусы насекомых, особенно, если они были расчесаны, а иногда даже через невидимые глазом микроскопические повреждения кожи. Рожистое воспаление формируется только у лиц со сниженным иммунитетом. У остальных людей собственные защитные системы организма справляются с микроорганизмами и заболевание не возникает.
Симптомы
Начальный период рожи характеризуется быстрым развитием общетоксических явлений, которые более чем у половины больных на срок от нескольких часов до 1-2 суток опережают возникновение местных проявлений болезни. Отмечаются:
Отмечаются:
— головная боль, общая слабость, озноб, мышечные боли
— у 25-30% больных появляются тошнота и рвота
— уже в первые часы болезни температура повышается до 38-40°С.
— на участках кожи в области будущих проявлений у ряда больных появляются чувство распирания или жжения, слабые боли.
Разгар заболевания наступает в сроки от нескольких часов до 1-2 суток после первых проявлений болезни. Достигают своего максимума общетоксические проявления и лихорадка. Возникают характерные местные проявления.
Чаще всего рожа локализуется на нижних конечностях, реже на лице и верхних конечностях, очень редко лишь на туловище, в области молочной железы, промежности, в области наружных половых органов.
Диагностика
Рожу дифференцируют от многих инфекционных, хирургических, кожных и внутренних заболеваний: эризипелоида, сибирской язвы, абсцесса, флегмоны, панариция, флебитов и тромбофлебитов, облитерирующего эндартериита с трофическими нарушениями, экземы, дерматита, токсикодермии и других кожных заболеваний, системной красной волчанки, склеродермии и др.
При постановке клинического диагноза рожи принимают во внимание острое начало заболевания с лихорадкой и другими проявлениями интоксикации, чаще опережающими возникновение типичных местных явлений (в ряде случаев возникающими одновременно с ними), характерную локализацию местных воспалительных реакций (нижние конечности, лицо, реже другие области кожных покровов), развитие регионарного лимфаденита, отсутствие выраженных болей в покое.
Лечение
Рожистое воспаление нуждается в комплексной терапии. Местного лечения недостаточно, необходим прием антибиотиков, препаратов для борьбы с аллергией и мероприятия для укрепления иммунитета.
Рожистое воспаление – инфекционное заболевание, поэтому основой его лечения является антибиотикотерапия. Антибиотики, совместно с антибактериальными препаратами других групп, уничтожают возбудителя. Антигистаминные препараты помогают справиться с аллергией на токсины стрептококков.
Больной не опасен для окружающих и может лечиться дома. Но помните, на период болезни необходимо особо тщательно соблюдать правила личной гигиены. Это способствует скорейшему выздоровлению.
Но помните, на период болезни необходимо особо тщательно соблюдать правила личной гигиены. Это способствует скорейшему выздоровлению.
На разных этапах болезни необходимы свои физиотерапевтические процедуры: УФО на область поражения эритемными дозами, высокочастотная магнитотерапия на область надпочечников, электрофорез с йодистым калием или лидазой, ронидазой, УВЧ, инфракрасная лазеротерапия, аппликации с теплым парафином.
После перенесенного заболевания пациенты находятся под наблюдением инфекциониста поликлиники в течение трех месяцев, после рецидива рожи в течение двух лет.
Рожа лечение 🌟 Поликлиника №1 РАН
Рожистое воспаление – это заразное инфекционное заболевание кожи, которое вызывает стрептококк (бета-гемолитической, из группы А). При данном заболевании могут возникать такие осложнения, как местные – развитие локализованного или распространенного гнойного очага (абсцесса, флегмоны), некротические изменения кожи, воспаление лимфатических узлов, а также общие – септическое состояние, инфекционно-токсический шок, поражение внутренних органов. Последствиями перенесенной рожистой инфекции может быть развитие стойкого лимфатического отека пораженной области вплоть до вторичной слоновости.
Последствиями перенесенной рожистой инфекции может быть развитие стойкого лимфатического отека пораженной области вплоть до вторичной слоновости.
Рожа может протекать остро в форме первичной, повторной и рецидивирующей, а также хронически (что связано с медленным восстановление пораженных тканей по различным причинам). Возбудитель заболевания (бета-гемолитический стрептококк группы А) передается от больного человека или бактерионосителя контактным или воздушно-капельным путем. Первый путь обеспечивает непосредственное попадание возбудителя на кожные покровы с нарушенной целостностью (микротравмы, ссадины, первичные воспалительные изменения, опрелость). Во втором случае первичное попадание возбудителя на слизистые ротоглотки и последующий занос руками на кожные покровы. К предрасполагающим факторам относят фоновые воспалительные заболевания кожи и слизистых, наличие хронической венозной недостаточности на фоне варикозной болезни, сердечной недостаточности, лимфатической недостаточности; эндокринные нарушения (ожирение, нарушение толерантности к углеводам, СД), травматизацию кожных покровов, очаги хронической инфекции в организме, иммунодефицитные состояния, наследственную предрасположенность, повышенная сенсибилизация (чувствительность) к антигенам стрептококка и другие. К собственно провоцирующим (инициирующим) факторам относят внешнее воздействие — нарушение целостности кожи, травмы, воздействие высоких или низких температур, чрезмерная инсоляция. Механизм развития рецидивов при роже связан с хроническим персистирование стрептококка в коже и лимфатических образованиях. Рожа в редких случаях может передаваться другим людям, но только при наличии предрасположенности (ведь воспаление при рожистом воспалении имеет аллергический и иммунокомплексный характер).
К собственно провоцирующим (инициирующим) факторам относят внешнее воздействие — нарушение целостности кожи, травмы, воздействие высоких или низких температур, чрезмерная инсоляция. Механизм развития рецидивов при роже связан с хроническим персистирование стрептококка в коже и лимфатических образованиях. Рожа в редких случаях может передаваться другим людям, но только при наличии предрасположенности (ведь воспаление при рожистом воспалении имеет аллергический и иммунокомплексный характер).
Классификация рожи включает три формы течения – первичная, повторная и рецидивная рожа; в зависимости от клинических проявлений – эритематозная, эритематозно-буллезная, эритематозно-геморрагическая и буллезно-геморагическая. С момента заражения клиническая картина обычно развивается достаточно быстро (спустя несколько часов или дней). В начале появляются симптомы общей интоксикации – температура, озноб, головные боли, тошнота, слабость. На фоне нарастающей интоксикации спустя пару дней появляются местные проявления – чаще всего вовлекаются нижние конечности, лицо и верхние конечности. Вначале появляется участок покраснения с нечеткими, в виде «языков пламени» границами, горячий на ощупь, а также отечность окружающих тканей (эритематозная форма). В дальнейшем могут присоединяться другие симптомы, характерные для буллезной или геморрагической формы: появляются участки кровоизлияний в области патологического очага или пузырей с последующей трансформацией в эрозии. Наиболее тяжелой формой считается буллезно-геморрагическая, при которой воспаление захватывает глубокие участки кожи и образуются пузыри с кровянистым содержимым, на месте которых остаются большие эрозии и корки. Тяжесть рожи зависит от выраженности местных и общих симптомов и определяется как легкая, средняя или тяжелая. Данное заболевание часто рецидивирует и может приводить к осложнениям, с чем связана необходимость своевременному обращения к специалисту и проведение терапии.
Вначале появляется участок покраснения с нечеткими, в виде «языков пламени» границами, горячий на ощупь, а также отечность окружающих тканей (эритематозная форма). В дальнейшем могут присоединяться другие симптомы, характерные для буллезной или геморрагической формы: появляются участки кровоизлияний в области патологического очага или пузырей с последующей трансформацией в эрозии. Наиболее тяжелой формой считается буллезно-геморрагическая, при которой воспаление захватывает глубокие участки кожи и образуются пузыри с кровянистым содержимым, на месте которых остаются большие эрозии и корки. Тяжесть рожи зависит от выраженности местных и общих симптомов и определяется как легкая, средняя или тяжелая. Данное заболевание часто рецидивирует и может приводить к осложнениям, с чем связана необходимость своевременному обращения к специалисту и проведение терапии.
Диагностикой и лечением рожи могут заниматься врачи различных специальностей – дермато-венерологи, терапевты, инфекционисты.
Диагностика включает выявление жалоб, физикальный осмотр, назначений лабораторных и инструментальных методов по показаниям – общий анализ мочи, крови, биохимический анализ крови, коагулограмму, гликемический профиль, иммунограмму, ЭКГ. Специфическим методов обследования на данный момент не существует, однако иногда определяют нарастание титра антистрептококковых антител.
Лечение включает этиотропную антибактериальную терапию – препараты пенициллина, макролидные или фторхинолоновые антибиотики курсом до 10 дней; патогенетическую терапию – препараты, снижающие воспалительные проявления (НПВП), симптоматическое назначение снижающих температуру препаратов и десенсибилизирующей терапии (антигистаминные препараты). Также важно проводить профилактику рецидивов болезни: профилактическое введение бициллина-5, санация хронических очагов инфекции, исключение переохлаждения, полноценное лечение первичной рожи до полного исчезновения всех проявлений, лечение сопутствующих соматических заболеваний.
Лечение рожистого воспаления | Клиника Семейный доктор
Рожа, или рожистое воспаление, — инфекционное заболевание верхних слоев кожи, подкожной клетчатки и поверхностных лимфатических сосудов. Причиной болезни выступает размножение стрептококка. В норме этот условно-патогенный микроорганизм присутствует на поверхности кожи и не вызывает болезни. Активное размножение может быть связано со снижением иммунных сил, повреждениями и микротрещинами кожных покровов. Чаще роже подвергаются участки кожи, в которых возникают застойные явления: голени, бедра. Фактором риска выступает варикозная болезнь и другие состояния, при которых наблюдаются отеки нижних конечностей.
Лечением рожистого воспаления занимается дерматолог, реже — хирург, когда требуется удаление некротизированных тканей.
Формы и симптомы
Заболевание не относят к высокозаразным, но при контакте с больным существует риск заражения. Болезнь начинается резко, с подъема температуры до 39−40 °С. Также наблюдаются следующие проявления:
Также наблюдаются следующие проявления:
-
озноб, слабость;
-
потливость, краснота участков кожи, отечность;
-
симптомы общей интоксикации: головокружение, тошнота, слабость, упадок сил, потеря аппетита.
При эритематозной форме очаги могут распространяться по большим площадям кожи. Краснота имеет четкие границы, которые могут напоминать языки пламени.
Буллезная форма более тяжелая. Краснота пораженных участков сопровождается появлением пузырей, как при ожоге. При буллезно-геморрагической форме под пузырями появляются омертвевшие участки тканей.
Методы лечения
Лечение рожистого воспаления кожи зависит от формы и степени тяжести. Основу терапии составляют антибактериальные препараты, эффективные в отношении бета-гемолитического стрептококка группы А. Антигистаминные препараты широко применяются для снятия отечности и зуда. Также используются и местные средства:
Также используются и местные средства:
-
присыпки,
-
мази,
-
компрессы.
Буллезная форма предусматривает иссечение пузырей, буллезно-геморрагическая — некротизированных тканей. Это требует пребывания в отделении хирургии, оперативное лечение осуществляется только в госпитальных условиях. В ряде случаев требуется последующая кожная пластика.
Хирургическое лечение рожистого воспаления сопровождается постоянными перевязками. Помочь ускорить выздоровление могут методы физиотерапии (кварц), иммунокоррегирующие, общеукрепляющие препараты, витаминотерапия.
Если рожа часто рецидивирует, врач назначит средства для профилактики.
Лечением рожистого воспаления в клинике «Семейный доктор» успешно занимаются квалифицированные дерматологи и хирурги. Многолетний опыт работы и использование только надежных и проверенных методов позволяет оказывать качественную помощь даже сложным пациентам. Мы располагаем широкими диагностическими возможностями и готовы предложить ряд эффективных методов терапии: от действенных рекомендаций специалистов до физиотерапии и перевязок.
Мы располагаем широкими диагностическими возможностями и готовы предложить ряд эффективных методов терапии: от действенных рекомендаций специалистов до физиотерапии и перевязок. Для записи к врачу-хирургу позвоните по телефону единого контакт-центра в Москве +7 (495) 775 75 66, воспользуйтесь сервисом online-записи к врачу или обратитесь в регистратуру клиники.
Стоимость
врач-хирург, колопроктолог, к.м.н., ведущий специалист клиники
врач-хирург, онколог, врач ультразвуковой диагностики
врач-хирург, онколог, к.м.н.
врач-хирург, колопроктолог, к.м.н.
врач-хирург, онколог, флеболог
врач-хирург, к.м.н.
Рожистое воспаление
Рожистое воспаление (рожа) – острое, склонное к рецидивированию инфекционное заболевание кожи и подкожной клетчатки.
Классическое проявление рожистого воспаления (рожи)
Вызывается бета-гемолитическим стрептококком группы А. Рожистое воспаление может поражать кожу абсолютно любого участка тела, в том числе — ноги. Внешне заболевание проявляется покраснением и отеком пораженного участка кожи, повышением температуры и общей интоксикацией. Рожистое воспаление – широко распространенное заболевание. В современной структуре острой инфекционной патологии, по распространенности, рожистое воспаление занимает четвертое место – после острых респираторных заболеваний, вирусных гепатитов и кишечных инфекций. Чаще встречается в старших возрастных группах и у людей, страдающих сахарным диабетом. На фоне вовремя и правильно назначенного лечения, рожистое воспаление чаще всего, заканчивается выздоровлением.
Буллезная форма рожистого воспаления
Однако, в ряде случаев, начальная форма рожи – эритематозная, переходит в буллезную – с образованием кожных булл (пузырей) и – буллезно-некротическую форму, способную привести к значительному и глубокому поражению кожных покровов и подкожной клетчатки. В ряде случаев требуется пересадка кожи.
В ряде случаев требуется пересадка кожи.
Симптомы рожистого воспаления:
- Покраснение пораженного участка кожи – гиперемия. Покраснение может быть, как выраженным, ярким, так и довольно бледным, розовым. Покраснение кожи практически всегда имеет четкие границы. Гиперемия часто сопровождается кожным зудом или болевыми ощущениями в области поражения.
- Повышение температуры. При рожистом воспалении имеет место повышение температуры в целом – от субфебрилитета — до высоких цифр. Часто имеет место выраженная лихорадка с ознобом и интоксикацией. Местная температура (кожи в области воспаления) так же повышается. Покрасневший участок кожи становится горячим.
- Интоксикация. Рожистое воспаление часто сопровождается общей интоксикацией, проявляющейся слабостью, головной болью.
Различные проявления рожистого воспаления
В случае, если пациент своевременно не обращается за помощью, эритематозная форма рожистого воспаления (покраснение) переходит в буллезную (образование булл – пузырей) и — буллезно-некротическую формы (образование кожных некрозов).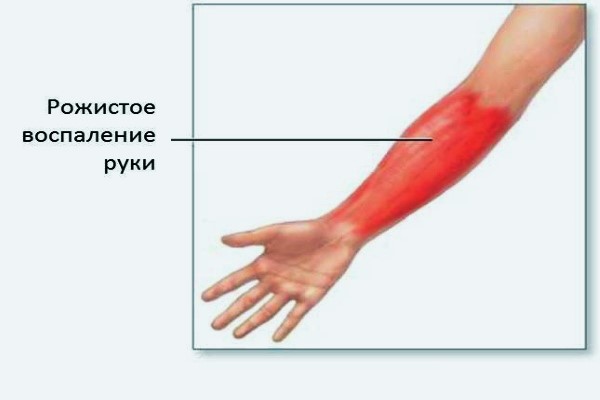 В этом случае, заболевание протекает наиболее тяжело и требует стационарного лечения.
В этом случае, заболевание протекает наиболее тяжело и требует стационарного лечения.
В практике флеболога рожистое воспаление актуально в следующих ситуациях:
- На фоне запущенной варикозной болезни рожа может возникать, как осложнение хронической венозной недостаточности. Особенно часто это происходит на фоне сахарного диабета 2 типа с высокими показателями сахара крови. Бета-гемолитический стрептококк группы А — микроб-сапрофит, вызывающий рожистое воспаление, живет на поверхности кожи практически у всех. Чаще всего он безопасен и безвреден. Но в ряде случаев (сахарный диабет, снижение иммунитета, запущенная сердечно-сосудистая и венозная недостаточность) этот микроб способен вызывать рожу. Хроническая венозная недостаточность приводит к отекам и застою венозной крови в коже и подкожной клетчатке, а следовательно – ухудшению артериального кровоснабжения ног. Это — повод для активизации бета-гемолитического стрептококка и развитию рожистого воспаления.
- Дифференциальная диагностика острого тромбофлебита поверхностных вен и эритематозной формы рожистого воспаления.
 При отсутствии аппаратуры для ультразвукового исследования сосудов и мягких тканей, в ряде случаев, даже для опытного хирурга сложно однозначно решить, чем болеет пришедший на прием пациент. Рожистым воспалением или поверхностным тромбофлебит? Или и тем и другим? Ситуация особенно сложна в том случае, если покраснение кожи возникает над варикозно расширенными венами. Лечение острого восходящего варикотромбофлебита и рожи – принципиально разное. Постановка правильного диагноза напрямую отражается на качестве и сроках лечения. Внедрение в повседневную практику УЗИ-аппаратуры, позволяет провести дифференциальный диагноз практически мгновенно. Своевременность обращения напрямую сопряжена со сроками выздоровления.
При отсутствии аппаратуры для ультразвукового исследования сосудов и мягких тканей, в ряде случаев, даже для опытного хирурга сложно однозначно решить, чем болеет пришедший на прием пациент. Рожистым воспалением или поверхностным тромбофлебит? Или и тем и другим? Ситуация особенно сложна в том случае, если покраснение кожи возникает над варикозно расширенными венами. Лечение острого восходящего варикотромбофлебита и рожи – принципиально разное. Постановка правильного диагноза напрямую отражается на качестве и сроках лечения. Внедрение в повседневную практику УЗИ-аппаратуры, позволяет провести дифференциальный диагноз практически мгновенно. Своевременность обращения напрямую сопряжена со сроками выздоровления. - В ряде случаев, рожистое воспаление, возникшее в области варикоза, может провоцировать восходящий варикотромбофлебит – воспаление варикозной вены. Ситуация усугубляется, если фоновым заболеванием является сахарный диабет.
В случае, если Вы обнаружили у себя покрасневший горячий участок кожи – незамедлительно обратитесь к врачу!
Вы можете обратиться:
- к участковому терапевту.

- к хирургу поликлиники.
- к хирургу-флебологу.
При подозрении на рожистое воспаление необходимо немедленно обратиться к врачу!
Обратившись к Федорову Дмитрию Анатольевичу, Вы получите квалифицированную консультацию оперирующего хирурга-флеболога и общего хирурга — одномоментно. В обязательном порядке будет проведено ультразвуковое сканирование сосудов и мягких тканей, что позволит сразу же поставить правильный диагноз.
Своевременно и правильно поставленный диагноз позволит добиться лучших результатов в лечении как рожистого воспаления, так и варикотромбофлебита. В большинстве случаев, как эритематозную рожу, так и только что возникший варикотромбофлебит (на голени) можно лечить амбулаторно.
Запущенная рожа и восходящий варикотромбофлебит требуют госпитализации в стационар. Не затягивайте с обращением!
Рожистое воспаление.
Рожистое воспаление (рожа) представляет собой инфекционное заболевание, вызываемое стрептококком группы А, преимущественно поражающее кожные покровы и слизистые оболочки, характеризующееся возникновением ограниченного серозного или серозно-геморрагического воспаления, сопровождающегося лихорадкой и общей интоксикацией. Клинически рожа проявляется типичным ярко-красным отечным очагом поражения кожи, имеющим четкие границы и признаки лимфостаза. К осложнениям рожи относятся: формирование некротических очагов, абсцессы и флегмоны, тромбофлебиты, вторичная пневмония, лимфедема, гиперкератоз и др. Рожа входит в число самых распространенных бактериальных инфекций.
Клинически рожа проявляется типичным ярко-красным отечным очагом поражения кожи, имеющим четкие границы и признаки лимфостаза. К осложнениям рожи относятся: формирование некротических очагов, абсцессы и флегмоны, тромбофлебиты, вторичная пневмония, лимфедема, гиперкератоз и др. Рожа входит в число самых распространенных бактериальных инфекций.
Этиология.
Рожу вызывает бета-гемолитический стрептококк группы А, чаще всего вида Streptococcus pyogenes, имеющий разнообразный набор антигенов, ферментов, эндо- и экзотоксинов. Этот микроорганизм может быть составляющей частью нормальной флоры ротоглотки, присутствовать на кожных покровах здоровых людей. Резервуаром и источником рожевой инфекции является человек, как страдающий одной из форм стрептокок- ковой инфекции, так и здоровый носитель.
Патогенез.
Рожа передается по аэрозольному механизму преимущественно воздушно-капельным, иногда контактным путем. Входными воротами для этой инфекции служат повреждения и микротравмы кожи и слизистых оболочек ротовой полости, носа, половых органов. Поскольку стрептококки нередко обитают на поверхности кожи и слизистых оболочек здоровых людей, опасность заражения при несоблюдении правил элементарной гигиены крайне велика. Развитию инфекции способствуют факторы индивидуальной предрасположенности.
Поскольку стрептококки нередко обитают на поверхности кожи и слизистых оболочек здоровых людей, опасность заражения при несоблюдении правил элементарной гигиены крайне велика. Развитию инфекции способствуют факторы индивидуальной предрасположенности.
Женщины заболевают чаще мужчин, восприимчивость повышается при продолжительном приеме препаратов группы стероидных гормонов. Выше в 5-6 раз риск развития рожи у лиц, страдающих хроническим тонзиллитом, другими стрептококковыми инфекциями. Рожа лица чаще развивается у людей с хроническими заболеваниями полости рта, ЛОР-органов, кариесом. Поражение грудной клетки и конечностей нередко возникает у больных с лимфовенозной недостаточностью, лимфедемой, отеками разнообразного происхождения, при грибковых поражениях стоп, нарушениях трофики. Инфекция может развиться в области посттравматических и постопера- ционных рубцов. Отмечается некоторая сезонность: пик заболеваемости приходится на вторую половину лета – начало осени.
Возбудитель может попадать в организм через поврежденные покровные ткани, либо при имеющейся хронической инфекции проникать в капилляры кожи с током крови. Стрептококк размножается в лимфатических капиллярах дермы и формирует очаг инфекции, провоцируя активное воспаление, либо латентное носительство. Активное размножение бактерий способствует массированному выделению в кровяное русло продуктов их жизнедея- тельности (экзотоксинов, ферментов, антигенов). Следствием этого становится интоксикация, лихорадка, вероятно развитие токсико-инфекцион- ного шока.
Стрептококк размножается в лимфатических капиллярах дермы и формирует очаг инфекции, провоцируя активное воспаление, либо латентное носительство. Активное размножение бактерий способствует массированному выделению в кровяное русло продуктов их жизнедея- тельности (экзотоксинов, ферментов, антигенов). Следствием этого становится интоксикация, лихорадка, вероятно развитие токсико-инфекцион- ного шока.
Классификация рожи.
Рожа классифицируется по нескольким признакам: по характеру местных проявления (эритематозная, эритематозно-буллезная, эритематозно-геморрагическая и буллезно-геморрагическая формы), по тяжести течения (легкая, среднетяжелая и тяжелая формы в зависимости от выраженности интоксикации), по распространенности процесса (локализованная, распространенная, мигрирующая (блуждающая, ползучая) и метастатическая). Кроме того, выделяют первичную, повторную и рецидивирующую рожу.
Рецидивирующая рожа представляет собой повторяющийся случай в период от двух дней до двух лет после предыдущего эпизода, либо рецидив происходит позднее, но воспаление неоднократно развивается в той же области. Повторная рожа возникает не ранее чем через два года, либо локализуется в отличном от предыдущего эпизода месте.
Повторная рожа возникает не ранее чем через два года, либо локализуется в отличном от предыдущего эпизода месте.
Локализованная рожа характеризуется ограничением инфекции местным очагом воспаления в одной анатомической области. При выходе очага за границы анатомической области заболевание считается распространенным. Присоединение флегмоны или некротические изменения в пораженных тканях считаются осложнениями основного заболевания.
Симптомы и течение рожистого воспаления
Инкубационный период определяется только в случае посттравматической рожи и составляет от нескольких часов до пяти дней. В подавляющем большинстве случаев (более 90%) рожа имеет острое начало (время появления клинических симптомов отмечается с точностью до часов), быстро развивается лихорадка, сопровождающаяся симптомами интоксикации (озноб, головная боль, слабость, ломота в теле). Тяжелое течение характеризуется возникновением рвоты центрального генеза, судорог, бреда. Спустя несколько часов (иногда на следующий день) проявляются местные симптомы: на ограниченном участке кожи или слизистой появляется жжение, зуд, чувство распирания и умеренная болезненность при ощупывании, надавливании. Выраженная боль характерна при рожистом воспалении волосистой части головы. Может отмечаться болезненность регионарных лимфоузлов при пальпации и движении. В области очага появляется эритема и отечность.
Выраженная боль характерна при рожистом воспалении волосистой части головы. Может отмечаться болезненность регионарных лимфоузлов при пальпации и движении. В области очага появляется эритема и отечность.
Период разгара характеризуется прогрессией интоксикации, апатией, бессонницей, тошнотой и рвотой, симптоматикой со стороны ЦНС (потеря сознания, бред). Область очага представляет собой плотное ярко-красное пятно с четко очерченными неровными границами (симптом «языков пламени» или «географической карты»), с выраженным отеком. Цвет эритемы может колебаться от цианотичного (при лимфостазе) до буроватого (при нарушении трофики). Отмечается кратковременное (1-2 с) исчезновение покраснения после надавливания. В большинстве случаев обнаруживают уплотнение, ограничение подвижности и болезненность при пальпации регионарных лимфоузлов.
Лихорадка и интоксикация сохраняются около недели, после чего температура нормализуется, регресс кожных симптомов происходит несколько позднее. Эритема оставляет после себя мелкочешуйчатое шелушение, иногда – пигментацию. Регионарный лимфаденит и инфильтрация кожи в некоторых случаях может сохраняться длительное время, что является признаком вероятного раннего рецидива. Стойкий отек является симптомом развивающегося лимфостаза. Рожа чаще всего локализуется на нижних конечностях, затем по частоте развития идет рожа лица, верхних конечностей, грудной клетки (рожистое воспаление грудной клетки наиболее характерно при развитии лимфостаза в области послеоперационного рубца).
Регионарный лимфаденит и инфильтрация кожи в некоторых случаях может сохраняться длительное время, что является признаком вероятного раннего рецидива. Стойкий отек является симптомом развивающегося лимфостаза. Рожа чаще всего локализуется на нижних конечностях, затем по частоте развития идет рожа лица, верхних конечностей, грудной клетки (рожистое воспаление грудной клетки наиболее характерно при развитии лимфостаза в области послеоперационного рубца).
Эритематозно-геморрагическая рожа отличается присутствием с области местного очага на фоне общей эритемы кровоизлияний: от мелких (петехий) до обширных, сливных. Лихорадка при этой форме заболевания обычно более длительная (до двух недель) и регресс клинических проявлений происходит заметно медленнее. Кроме того, такая форма рожистого воспаления может осложняться некрозом местных тканей.
При эритематозно-буллезной форме в области эритемы образуются пузырьки (буллы), как мелкие, так и довольно крупные, с прозрачным содержимым серозного характера. Пузыри возникают через 2-3 дня после формирования эритемы, вскрываются самостоятельно, либо их вскрывают стерильными ножницами. Рубцов буллы при роже обычно не оставляют. При буллезно-геморрагической форме содержимое пузырьков носит серозно-геморрагический характер, и, нередко, оставляют после вскрытия эрозии и изъязвления. Такая форма часто осложняется флегмоной или некрозом, после выздоровления могут оставаться рубцы и участки пигментации.
Пузыри возникают через 2-3 дня после формирования эритемы, вскрываются самостоятельно, либо их вскрывают стерильными ножницами. Рубцов буллы при роже обычно не оставляют. При буллезно-геморрагической форме содержимое пузырьков носит серозно-геморрагический характер, и, нередко, оставляют после вскрытия эрозии и изъязвления. Такая форма часто осложняется флегмоной или некрозом, после выздоровления могут оставаться рубцы и участки пигментации.
Вне зависимости от формы заболевания рожа имеет особенности течения в различных возрастных группах. В пожилом возрасте первичное и повторное воспаление протекает, как правило, более тяжело, с удлиненным периодом лихорадки (вплоть до месяца) и обострением имеющихся хронических заболеваний. Воспаление регионарных лимфоузлов обычно не отмечается. Стихание клинической симптоматики происходит медленно, нередки рецидивы: ранние (в первую половину года) и поздние. Частота рецидивов так же варьируется от редких эпизодов, до частых (3 и более раз за год) обострений. Часто рецидивирующая рожа считается хронической, при этом интоксикация, зачастую, становится довольно умеренной, эритема не имеет четких границ и более бледная, лимфоузлы не измене
Часто рецидивирующая рожа считается хронической, при этом интоксикация, зачастую, становится довольно умеренной, эритема не имеет четких границ и более бледная, лимфоузлы не измене
Осложнения рожистого воспаления.
Наиболее частыми осложнениями рожи являются нагноения: абсцессы и флегмоны, а также некротические поражения местного очага, язвы, пустулы, воспаления вен (флебиты и тромбофлебиты). Иногда развивается вторичная пневмония, при значительном ослаблении организма возможен сепсис.
Длительно существующий застой лимфы, в особенности при рецидивирующей форме, способствует возникновению лимфедемы и слоновости. К осложнениям лимфостаза также относят гиперкератоз, папилломы, экзему, лимфорею. На коже после клинического выздоровления может остаться стойкая пигментация.
Диагностика рожистого воспаления.
Диагностика рожи обычно осуществляется на основании клинической симптоматики. Для дифференциации рожистого воспаления от других кожных заболеваний может потребоваться консультация дерматолога. Лабораторные анализы показывают признаки бактериальной инфекции. Специфическую диагностику и выделение возбудителя, как правило, не производят.
Лабораторные анализы показывают признаки бактериальной инфекции. Специфическую диагностику и выделение возбудителя, как правило, не производят.
Лечение рожистого воспаления.
Рожистое воспаление обычно лечат амбулаторно. В тяжелых случаях, при развитии гнойно-некротических осложнений, частых рецидивов, в старческом и раннем детском возрасте показано помещение больного в стационар. Этиотропная терапия заключается в назначении курса антибиотиков цефалоспоринового ряда первого и второго поколений, пенициллинов, некоторых макролидов, фторхинолонов длительностью 7-10 дней в среднетерапевтических дозировках. Эритромицин, олеандомицин, нитрофураны и сульфаниламиды менее эффективны.
При частых рецидивах рекомендовано последовательное назначение двух видов антибиотиков разных групп: после бета-лактамов применяют линкомицин. Патогенетическое лечение включает дезинтоксикационную и витаминотерапию, антигистаминные средства. При буллезных формах рожи производят вскрытие пузырей и накладывают часто сменяемые марлевые салфетки с антисептическими средствами. Мази не прописывают, чтобы лишний раз не раздражать кожу и не замедлять заживление. Могут быть рекомендованы препараты местного применения: декспантенол, сульфадиазин серебра. В качестве средства, способствующего ускорению регресса кожных проявлений, рекомендована физиотерапия (УВЧ, УФО, парафин, озокерит и т. д.).
Мази не прописывают, чтобы лишний раз не раздражать кожу и не замедлять заживление. Могут быть рекомендованы препараты местного применения: декспантенол, сульфадиазин серебра. В качестве средства, способствующего ускорению регресса кожных проявлений, рекомендована физиотерапия (УВЧ, УФО, парафин, озокерит и т. д.).
В некоторых случаях рецидивирующих форм больным назначают курсы противорецидивного лечения бензилпенициллином внутримышечно раз в три недели. Упорно рецидивирующая рожа нередко лечится курсами инъекций на протяжении двух лет. При имеющихся остаточных явлениях после выписки больным могут назначать курс антибиотикотерапии на срок до полугода.
Прогноз и профилактика рожистого воспаления.
Рожистое воспаление типичного течения обычно имеет благоприятный прогноз и при адекватной терапии заканчивается выздоровлением. Менее благоприятный прогноз бывает в случае развития осложнений, слоновости и частых рецидивах. Ухудшается прогноз и у ослабленных больных, лиц старческого возраста, людей, страдающих авитаминозами, хроническими заболеваниями с интоксикацией, расстройствами пищеварения и лимфовенозного аппарата, иммунодефицитом.
Общая профилактика рожи включает меры по санитарно-гигиеническому режиму лечебно-профилактических учреждений, соблюдение правил асептики и антисептики при обработке ран и ссадин, профилактику и лечение гнойничковых заболеваний, кариеса, стрептококковых инфекций. Индивидуальная профилактика заклю- чается в соблюдении личной гигиены и своевременной обработке повреждений кожи дезинфицирующими средствами.
УЗ «1-я городская детская поликлиника».
Рожистое воспаление | Университет штата Айова
вернуться к индексу руководства по свиноводству
Определение
Рожа — инфекционное заболевание, чаще всего развивающееся или взрослые свиньи. Это может быть клинически неявным, может вызывать острое заболевание с участием многих животных или быть хроническим заболеванием, характеризующимся увеличением суставов, хромотой и эндокардитом. Ромбовидные кожные поражения (ромбовидная кожа) являются несовместимым признаком, связанным только с острыми случаями.
происшествие
Рожа встречается у свиней, ягнят и индеек.Иногда встречается у других домашних птиц и многих видов диких птиц. Сезонное распределение не задокументировано, но потери могут быть больше в теплые летние месяцы. Спорадические вспышки наблюдаются у большинства видов домашнего скота, диких млекопитающих (включая грызунов), рептилий и земноводных. Эризипелоид, локализованная кожная инфекция, иногда возникает у людей, которые работают с инфицированными животными или перерабатывают мясо, птицу, рыбу или побочные продукты животного происхождения. У людей заболевание, называемое «рожей», на самом деле вызвано стрептококковой инфекцией.
Историческая справка
В 1885 году доктор Теобальд Смит изолировал организм от свиней в США, который был похож на тот, который Пастер выделил 3 года назад от свиней с помощью rouget du porc; оба были в конечном итоге идентифицированы как Erysipelothrix rhusiopathiae , возбудитель рожи свиней (SE). В 1886 году немецкий бактериолог доктор Фридрих Лёффлер опубликовал первое точное описание SE.
В США SE не приобрела особого значения до 1928 г., когда было зарегистрировано несколько вспышек в Южной Дакоте.В течение нескольких лет рожа стала часто поступать из многих географических регионов. Распространенность SE снизилась после введения бактеринов, но остается постоянной угрозой, на которую не повлияло широкое распространение выращивания в закрытом помещении.
Этиология
Erysipelothrix rhusiopathiae — грамположительная аэробная слегка изогнутая тонкая палочка. Он устойчив ко многим воздействиям окружающей среды и в течение длительного времени сохраняется в свинине, вяленой ветчине, загрязненной рыбной муке и гниющих тушах животных.Существует как минимум 26 серотипов, из которых свиньи чувствительны как минимум к 15. В Соединенных Штатах большинство изолятов от больных свиней относятся к серотипу 1a, за которым следуют 2, 5 и 1b. Непатогенные виды ( E.tonsillarum ) были изолированы от нормальных свиней. Организм чувствителен к пенициллину и обычно к тетрациклинам. Он устойчив ко многим антибиотикам и сульфаниламидам. Его можно разрушить многими дезинфицирующими средствами, включая каустическую соду и гипохлориты.
Он устойчив ко многим антибиотикам и сульфаниламидам. Его можно разрушить многими дезинфицирующими средствами, включая каустическую соду и гипохлориты.
Эпидемиология
Считается, что Erysipelothrix rhusiopathiae распространяется среди свиней через переносчиков в стаде.Многие здоровые свиньи являются переносчиками патогенных и / или непатогенных Erysipelothrix и распространяют этот организм с фекалиями и ротовыми выделениями. Свиньи, пораженные рожей, также выделяют большое количество свиней, загрязняющих корм, воду, почву и подстилку. Загрязненная почва, вероятно, не остается заразной более 35 дней. Устойчивые организмы могут попадать в поверхностные воды в соседние помещения. Распространять бактерии могут различные дикие млекопитающие, домашняя птица, дикие птицы и домашние животные. Существуют эмпирические доказательства того, что кусающие мухи и клещи иногда могут передавать E.rhusiopathiae между свиньями. Многие носители E. rhusiopathiae делают искоренение SE маловероятным.
Патогенез
Проглатывание зараженного корма и воды обычно позволяет E. rhusiopathiae получить доступ к организму, вероятно, через миндалины или другую лимфоидную ткань пищеварительного тракта (микроорганизмы часто можно культивировать из миндалин здоровых свиней). Реже проникновение через инфицированные кожные раны. При остром рожистом воспалении и, возможно, при других формах заболевания развивается бактериемия, которая приводит к распространению организмов по организму.
Точный механизм, с помощью которого E. rhusiopathiae вызывает заболевание, является предположительным. Организм вырабатывает нейраминидазу, фермент, который расщепляет мукополисахариды в клеточных стенках, что может опосредовать широко распространенное повреждение сосудов, сопровождающее SE. Повреждение сосудов приводит к тромбозу и нарушению микроциркуляции в капиллярах и венулах во многих местах.
В случаях хронического артрита наблюдается васкулит с экссудацией фибрина в периваскулярные ткани и суставы.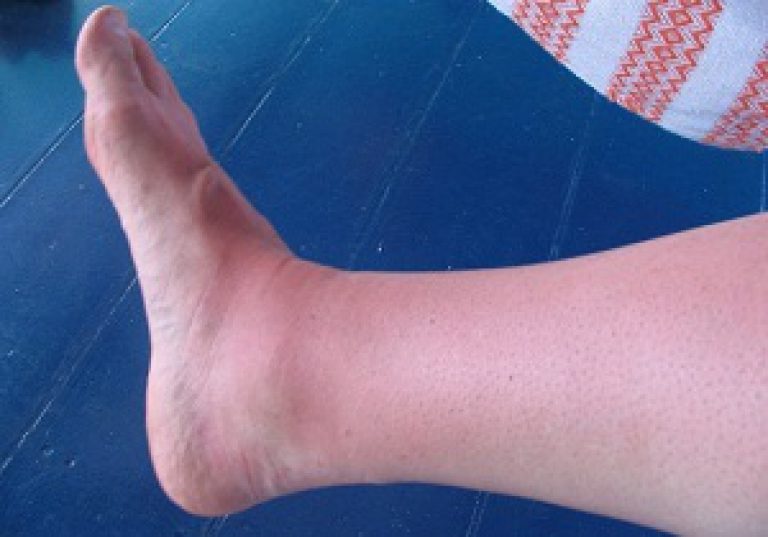 Также отмечается разрастание синовиальной оболочки ворсинками. Поражения суставов более пролиферативны, чем экссудативные. Паннус может развиваться и в конечном итоге привести к разрушению суставного хряща и анкилозу прилегающих костей. Формирование соединительной ткани вокруг суставов стимулируется, по-видимому, периваскулярным фибрином, и суставная капсула может утолщаться. Сохранение воспаления вокруг пораженного сустава может быть вызвано несколькими живыми бактериями в суставе или может быть результатом гиперчувствительности к оставшимся бактериальным антигенам.
Также отмечается разрастание синовиальной оболочки ворсинками. Поражения суставов более пролиферативны, чем экссудативные. Паннус может развиваться и в конечном итоге привести к разрушению суставного хряща и анкилозу прилегающих костей. Формирование соединительной ткани вокруг суставов стимулируется, по-видимому, периваскулярным фибрином, и суставная капсула может утолщаться. Сохранение воспаления вокруг пораженного сустава может быть вызвано несколькими живыми бактериями в суставе или может быть результатом гиперчувствительности к оставшимся бактериальным антигенам.
Вегетативный клапанный эндокардит, еще одно проявление хронической рожи, встречается реже, чем поражение суставов. Считается, что эмболы E. rhusiopathiae вызывают воспаление кровеносных сосудов внутри сердечных клапанов. При воспалительном процессе происходит нарушение эндокарда и на этом участке образуются колонии бактерий. Фибрин откладывается там и медленно организуется, образуя узелковые растительности. Эмболы, возникающие из растений, могут вызвать внезапную смерть. Интересно, что вспышки вегетативного эндокардита могут возникать при отсутствии других клинических признаков.
Эмболы, возникающие из растений, могут вызвать внезапную смерть. Интересно, что вспышки вегетативного эндокардита могут возникать при отсутствии других клинических признаков.
Восприимчивость к инфекции изучена недостаточно. Многие свиньи, которые, как известно, подверглись воздействию организмов, не заболевают этой болезнью. Лактогенный иммунитет защищает поросят несколько недель. Предполагается, что у более старых, восприимчивых свиней различные стрессы (жара, афлатоксин, плохое питание) играют роль в ускорении вспышек.
Клинические признаки
Рожу свиней называют острой или хронической. Однако, вероятно, имеет место клинически незаметное рожистое воспаление, которое может предшествовать острой или хронической SE.
Многие острые вспышки SE происходят у животных, вес которых приближается к рыночному. Острые вспышки часто начинаются с внезапной и неожиданной гибели одной или нескольких бережливых свиней. Затем внимательное наблюдение выявляет других больных свиней с очень высокими температурами (104-108 ° F), обычно без респираторных признаков или диареи. Больные свиньи часто имеют покрасневшую или синюшную кожу, особенно в области ушей, морды, челюстей, горла и брюшной полости. У некоторых животных могут быть отдельные выпуклые участки кожи от красного до пурпурного цвета.Они часто имеют ромбовидную или ромбовидную форму и более заметны у белых свиней. У темнокожих свиней поражения могут быть видимыми или ощутимыми в виде слегка приподнятых участков шерсти. Суставы ног болезненны, но могут опухать, а могут и не опухать. Больные свиньи не хотят вставать на ноги, но настороже. Когда они вынуждены вставать, им часто приходится помогать, они визжат от боли, встают, поставив ноги близко друг к другу, и вскоре снова ложатся. Беременные свиноматки могут сделать аборт.
Больные свиньи часто имеют покрасневшую или синюшную кожу, особенно в области ушей, морды, челюстей, горла и брюшной полости. У некоторых животных могут быть отдельные выпуклые участки кожи от красного до пурпурного цвета.Они часто имеют ромбовидную или ромбовидную форму и более заметны у белых свиней. У темнокожих свиней поражения могут быть видимыми или ощутимыми в виде слегка приподнятых участков шерсти. Суставы ног болезненны, но могут опухать, а могут и не опухать. Больные свиньи не хотят вставать на ноги, но настороже. Когда они вынуждены вставать, им часто приходится помогать, они визжат от боли, встают, поставив ноги близко друг к другу, и вскоре снова ложатся. Беременные свиноматки могут сделать аборт.
Классическая кожная ромбовидная крапивница (ромбовидная кожа) возникает у некоторого процента свиней вскоре после стадии острой лихорадки.Кожные поражения могут сливаться на крестце, спине или плечах. Большие участки кожи могут отслоиться или все еще прикрепляться к подлежащим заживлению участкам. Отслоение кончика хвоста или кончиков ушей может возникать при хроническом рожистом воспалении, но может иметь и другие причины. У молодых свиней (молочных, питомниковых, садоводческих) с острым рожистым воспалением симптомы сходны, с выраженным цианозом конечностей, ушей и морды, реже крапивницей.
Отслоение кончика хвоста или кончиков ушей может возникать при хроническом рожистом воспалении, но может иметь и другие причины. У молодых свиней (молочных, питомниковых, садоводческих) с острым рожистым воспалением симптомы сходны, с выраженным цианозом конечностей, ушей и морды, реже крапивницей.
Хронические формы SE могут последовать за острыми вспышками или развиваться незаметно.SE часто проявляется увеличением суставов у все большего числа свиней, часто с небольшой смертностью. Хроническая СЭ, проявляющаяся кожными поражениями, чаще следует за острыми вспышками. Свиньи с поражением клапанов сердца часто не проявляют никаких симптомов, если не проявлять никаких усилий. Затем у них может появиться респираторная недостаточность, возможно, он потеряет сознание и умер.
Повреждения
Свиньи, которые умирают от острого рожистого воспаления, могут проявляться как «внезапная смерть» и могут не иметь отдельных грубых повреждений. Цианоз или ромбовидные кожные поражения останутся очевидными. Вскрытие может выявить скопление лимфатических узлов, часто довольно отечное; возможно субкапсулярное кровоизлияние, если животное прожило несколько дней после начала. Петехиальные кровоизлияния могут присутствовать на почках, эпикарде и эндокарде. Печень отечна, капсула напряжена. Легкие часто перегружены и отечны. Селезенка может быть значительно увеличена, особенно в случаях, когда она прожила несколько дней; иногда он может содержать инфаркты.
Вскрытие может выявить скопление лимфатических узлов, часто довольно отечное; возможно субкапсулярное кровоизлияние, если животное прожило несколько дней после начала. Петехиальные кровоизлияния могут присутствовать на почках, эпикарде и эндокарде. Печень отечна, капсула напряжена. Легкие часто перегружены и отечны. Селезенка может быть значительно увеличена, особенно в случаях, когда она прожила несколько дней; иногда он может содержать инфаркты.
При хроническом артрите наблюдается пролиферативный ворсинчатый синовит в одном или нескольких опухших суставах (скакательных или запястных).Синовиальная жидкость вязкая и лишь незначительно увеличена в количестве. Суставная капсула может быть заметно утолщенной, а может и не быть. Организованный воспалительный экссудат (паннус) может присутствовать в пораженных суставах, иногда с изъязвлением суставного хряща или анкилозом прилегающих костных поверхностей.
Хронические кожные поражения могут проявляться в виде одного или нескольких участков сухой некротической кожи. Иногда появляются гранулирующие, заживающие участки, на которых отслоились участки некротической кожи.
Иногда появляются гранулирующие, заживающие участки, на которых отслоились участки некротической кожи.
Вегетативный, клапанный эндокардит хронических случаев обычно поражает митральный клапан и может проявляться в виде нерегулярных образований значительного размера.В таких случаях часто возникают инфаркты селезенки, почек или других участков, являющиеся результатом эмболии из-за поражения клапанов.
Микроскопические поражения включают васкулит капилляров и венул на многих участках поражения, включая пучки клубочков, стенки альвеол легких и кожу. E. rhusiopathiae бактерии могут быть обнаружены в микротромбах кровеносных сосудов.
Диагностика
Клинический диагноз основывается на признаках, типичных поражениях у нескольких свиней и благоприятной реакции в острых случаях на высокие дозы пенициллина и / или гипериммунной сыворотки.Свиньи на ранней стадии острого рожистого воспаления часто реагируют положительно; тяжелых или хронических случаев нет. В острых случаях признаки, имеющие особую ценность для диагностики, включают исключительно высокую температуру, признаки выраженной боли в нескольких суставах и типичные поражения кожи. Диагноз может быть подтвержден бактериальным посевом из почек, селезенки, лимфатических узлов, крови или других тканей и, если возможно, с помощью полимеразной цепной реакции (ПЦР). Культура E. rhusiopathiae более вероятна в острых случаях; Невозможность выздоровления организма не должна исключать диагноз рожистого воспаления.Острое рожистое воспаление необходимо дифференцировать от острой холеры свиней и острого сепсиса (сальмонеллез, стрептококковая инфекция). Actinobacillus suis — это , также сообщалось, что они вызывают кожные поражения, напоминающие повреждения при острой SE.
В острых случаях признаки, имеющие особую ценность для диагностики, включают исключительно высокую температуру, признаки выраженной боли в нескольких суставах и типичные поражения кожи. Диагноз может быть подтвержден бактериальным посевом из почек, селезенки, лимфатических узлов, крови или других тканей и, если возможно, с помощью полимеразной цепной реакции (ПЦР). Культура E. rhusiopathiae более вероятна в острых случаях; Невозможность выздоровления организма не должна исключать диагноз рожистого воспаления.Острое рожистое воспаление необходимо дифференцировать от острой холеры свиней и острого сепсиса (сальмонеллез, стрептококковая инфекция). Actinobacillus suis — это , также сообщалось, что они вызывают кожные поражения, напоминающие повреждения при острой SE.
Твердый диагноз сложнее с хроническими случаями. Попытки культивирования нескольких суставов часто терпят неудачу. Однако появление многих случаев артрита у растущих свиней более характерно для рожи, чем для других заболеваний. Вегетативный, клапанный эндокардит может быть вызван множеством различных организмов, в первую очередь Streptococcus suis.
Вегетативный, клапанный эндокардит может быть вызван множеством различных организмов, в первую очередь Streptococcus suis.
E. rhusiopathiae следует культивировать из этих растений до диагностики хронической SE.
Контроль
Острые вспышки SE обычно можно контролировать путем введения пораженным свиньям антисыворотки к пенициллину и / или рожистому воспалению вместе с противомикробными препаратами, добавленными в питьевую воду, до тех пор, пока в течение как минимум трех дней не перестанут наблюдаться больные свиньи. Вакцинация в случае вспышки является оправданной.
Программа вакцинации рекомендуется для помещений, в которых произошли вспышки или где ожидается заражение.Аттенуированные вакцины и бактерины доступны с недавно улучшенными продуктами, имеющими длительность иммунитета 26 недель и эффективность по широкому спектру серотипов. Убитые вакцины можно вводить путем инъекции, а ослабленные живые вакцины — путем инъекции или с питьевой водой. Две дозы большинства бактеринов обычно защищают растущих свиней до рыночного веса, но в некоторых стадах, особенно в тех, которые неоднократно подвергались воздействию этого организма, может потребоваться усиление позже на стадиях завершения роста. Бустерная вакцинация племенного поголовья рекомендуется не реже 1-2 раз в год.
Две дозы большинства бактеринов обычно защищают растущих свиней до рыночного веса, но в некоторых стадах, особенно в тех, которые неоднократно подвергались воздействию этого организма, может потребоваться усиление позже на стадиях завершения роста. Бустерная вакцинация племенного поголовья рекомендуется не реже 1-2 раз в год.
Сочетание регулярной вакцинации, хорошей санитарии, устранения носителей с поражениями кожи и суставов и соответствующих карантинных мер в отношении закупленного поголовья обычно помогает контролировать SE.
Рожистое воспаление | Свинья
Предпосылки и история
Рожа свиней вызывается бактерией Erysipelothrix rhusiopathiae (син. insidiosa ), которая встречается на большинстве, если не на всех свинофермах. До 50 процентов животных могут переносить его в миндалинах.Он всегда присутствует либо в свиньях, либо в окружающей среде, поскольку выводится через слюну, фекалии или мочу. Он также встречается у многих других видов, включая птиц и овец, и может выживать вне свиней в течение нескольких недель и дольше на легких почвах. Таким образом исключить его из стада невозможно.
Таким образом исключить его из стада невозможно.
Зараженные фекалии, вероятно, являются основным источником инфекции, особенно в загонах для выращивания и откорма. Загрязненная вода также способствует распространению инфекции.
Заболевание относительно редко встречается у свиней в возрасте от 8 до 12 недель из-за защиты, обеспечиваемой материнскими антителами свиноматки через молозиво.Наиболее восприимчивыми животными являются растущие свиньи, невакцинированные свиньи и свиноматки до четвертого оплодотворения.
Бактерия сама по себе может вызвать заболевание, но сопутствующие вирусные инфекции, такие как репродуктивный и респираторный синдром свиней ( PRRS) или грипп свиней (SI), могут вызывать вспышки.
Организм проникает в организм через миндалины, естественные нарушения целостности тонкой кишки или через раны, связанные с боями. Организм размножается в теле и вторгается в кровоток, вызывая сепсис.Таким образом, скорость размножения и уровень иммунитета свиньи определяют клинические симптомы.
После заражения свинья приобретает иммунитет, и во многих случаях это связано только с легким или субклиническим заболеванием.
Он также вызывает локальные поражения кожи у людей, но редко. Штаммы рожи различаются по способности вызывать заболевание, от очень легкой до очень тяжелой.
Инкубационный период от 24 до 48 часов.
Клинические признаки
Начало внезапное.Обычно болезнь поражает двух или трех животных в одной вспышке, хотя в невакцинированном стаде в любой момент могут быть поражены от 5 до 10 процентов животных. Может быть настолько мягким, что остается незамеченным.
Свиньи
- Часто единственным признаком является смерть от острой сепсиса или сердечной недостаточности.
- Ограниченное кровоснабжение вызывает появление на коже небольших выступов, называемых ромбами. Они четко определены, становятся красными и, наконец, черными из-за мертвой ткани, но без абсцессов.Большинство заживает за 7–10 дней.

- Высокая температура 40 ° C (108 ° F; лихорадка).
- Очевидно больной (хотя некоторые могут показаться нормальными).
- Часто эти уплотнения можно пальпировать на ранних стадиях, прежде чем что-либо станет видимым.
- Скованность или нежелание подниматься, что указывает на инфекцию сустава — артрит.
- Отсутствие аппетита.
- Бесплодие.
- Язвы на коже.
- Организм поражает:
- Хромоту в суставах.
- Сердечные клапаны, производящие разрастания.
Кабаны
- У кабанов, инфицированных рожей, развиваются высокие температуры, и сперма может поражаться в течение всего периода развития, продолжающегося от пяти до шести недель. Бесплодие демонстрируется возвращением свиноматок, не содержащих свиней, и плохими размерами помета.
Важное влияние рожи на репродуктивную недостаточность
- Больные животные с высокой температурой.
- Аборты при остром или подостром заболевании из-за больных свиноматок и мертвых поросят.

- Гибель поросят в утробе матери и мумификация.
- Аборты при разложении поросят.
- Поглощение эмбрионов и задержка возврата.
- Нормальный возврат, если заражение происходит сразу после обслуживания.
- Размер помета варьируется.
Отъемыши и производители
Обычно болезнь протекает менее остро и в легкой форме.
- Внезапная смерть.
- Тяжелобольные свиньи при высоких температурах.
- Характерные кожные поражения могут также проявляться в виде больших выпуклых участков ромбовидной формы от 10 до 50 мм над телом, цвет которых может стать черным.Их легче почувствовать, чем увидеть на ранних стадиях, и часто они проходят в течение 7-10 дней.
- Кожные поражения могут появиться, но свиньи могут не выглядеть больными, несмотря на высокую температуру 42 ° C (107 ° F).
- Организм может оседать в суставах, вызывая хронический артрит и отеки, которые могут быть причиной осуждения при убое.
- Хромота.
Диагностика
Это определяется клинической картиной с основными признаками:
- Отсутствие аппетита.
- Очень высокая температура.
- Ромбовидные опухоли на коже — если ромбовидные отметины не видны глазу, их можно почувствовать, если провести рукой по коже спины или за задними ногами и по бокам.
Вскрытие и изоляция микроорганизма укажут на болезнь, которую легко вырастить в лаборатории. Серологический анализ покажет контакт с организмом, но его можно использовать для подтверждения заболевания, только если демонстрируется рост титров с интервалом 14 дней.
Интерпретация уровней титров (тест ингибирования гемагглютинации):
- 1: 4–1: 64 из-за вакцинации.
- 1: 32–1: 320 предполагает наличие материнских антител или воздействие на организм.
- 1: 640 предполагает предыдущую инфекцию.
- Повышение уровня титра с 1: 320 до 1: 1280 свидетельствует об активной инфекции.
 Рожа может стать проблемой в стадах, где вирус РРСС является эндемическим.
Рожа может стать проблемой в стадах, где вирус РРСС является эндемическим.
Бактерия сама по себе может вызвать заболевание, но сопутствующие вирусные инфекции, такие как PRRS или грипп, могут вызвать крупные вспышки, и это следует учитывать при постановке диагноза.
Свинья Прогресс — Рожа
Происхождение: По всему миру.
Возраст пострадавших: Все возрасты, риск для людей.
Причины: Бактерия — Erysipelothrix rhusiopathiae.
Последствия: Лихорадка, внезапная смерть, красные «бриллианты» кожи, посинение конечностей, хромота.
Причины
Рожа свиней вызывается бактерией Erysipelothrix rhusiopathiae и ее очень близким родственником E.тонзиллар . Это тонкие палочковидные бактерии, образующие тонкие колонии после 24-48 часов культивирования. Эти два вида нелегко различить в культуре, но антитела, к которым они приводят, демонстрируют существование по крайней мере 28 серотипов этих двух организмов. Когда эти два вида были разделены, было обнаружено, что некоторые серотипы (особенно серотипы 3, 7 и 10) принадлежат к E.tonsillarum .
Когда эти два вида были разделены, было обнаружено, что некоторые серотипы (особенно серотипы 3, 7 и 10) принадлежат к E.tonsillarum .
Организмы выживают в течение месяцев или лет в тканях животных, хранящихся в прохладном или замороженном состоянии, быстро разрушаются под действием тепла и чрезвычайно чувствительны к пенициллину.Микроорганизмы, вызывающие рожистое воспаление, могут проникать в организм через миндалины, кишечник или через порезы и царапины на коже. В течение 1-7 дней они вызывают клиническое заболевание. Инвазия сопровождается размножением в кровотоке и лихорадкой, которая может вызвать выкидыш у беременных животных. Микроорганизмы локализуются в коже, суставах или сердечных клапанах, вызывая поражения кожи, артрит и эндокардит. Антитела, вырабатываемые организмом, вызывающим перекрестное заболевание, защищают от заражения большинством штаммов соответствующих видов.
Способ передачи
Бактерии рожи заражают свиней орально через кишечник и миндалины в большинстве случаев, но могут проникать через кожу через ссадины. Инфицированные животные выделяют организм с фекалиями и мочой, и инфекция может передаваться напрямую от свиньи к свинье, особенно в загоне или по дренажному каналу. Организмы выживают вне тела до 35 дней в почве и 7 дней в навозной жиже, но не размножаются там.Он поражает птиц и других млекопитающих, поэтому некоторые инфекции могут возникать в результате контакта с организмами в навозной жиже и почве, отложенными свиньями или рядом птиц и млекопитающих.
Инфицированные животные выделяют организм с фекалиями и мочой, и инфекция может передаваться напрямую от свиньи к свинье, особенно в загоне или по дренажному каналу. Организмы выживают вне тела до 35 дней в почве и 7 дней в навозной жиже, но не размножаются там.Он поражает птиц и других млекопитающих, поэтому некоторые инфекции могут возникать в результате контакта с организмами в навозной жиже и почве, отложенными свиньями или рядом птиц и млекопитающих.
Клинические признаки
Зараженные свиньи умирают внезапно или становятся тусклыми и теряют сознание от высокой температуры (41,1–42,8 ° C, 106–109 ° F) и покраснения кожи. У свинок, свиней на откорме и молодых хряков обычно наблюдается отсутствие аппетита и высокая температура 41,1-42,2 ° C, 106-109 ° F, а также может наблюдаться покраснение кожи и ушей.Больные животные вялые и не хотят двигаться. Алмазные поражения кожи возникают в течение 48 часов после появления клинических признаков и могут ощущаться как приподнятые пятна на спине или шее, но быстро становятся пурпурно-красными. У свиноматок может произойти аборт, у хряков может возникнуть временное бесплодие, и обслуженные свиноматки могут вернуться. Пораженные животные могут полностью выздороветь, но поражения кожи могут стать некротическими (погибнуть), почернеть и отслоиться. Также могут быть потеряны кончики ушей. Может развиться артрит локтевого, тазобедренного, спинного, коленного и коленного суставов, что приведет к хромоте.Пораженные суставы становятся горячими и болезненными на ощупь, но становятся твердыми через 2–3 недели. На сердечных клапанах могут образовываться поражения и возникать шумы. Позднее может наступить внезапная смерть или признаки застойной сердечной недостаточности.
У свиноматок может произойти аборт, у хряков может возникнуть временное бесплодие, и обслуженные свиноматки могут вернуться. Пораженные животные могут полностью выздороветь, но поражения кожи могут стать некротическими (погибнуть), почернеть и отслоиться. Также могут быть потеряны кончики ушей. Может развиться артрит локтевого, тазобедренного, спинного, коленного и коленного суставов, что приведет к хромоте.Пораженные суставы становятся горячими и болезненными на ощупь, но становятся твердыми через 2–3 недели. На сердечных клапанах могут образовываться поражения и возникать шумы. Позднее может наступить внезапная смерть или признаки застойной сердечной недостаточности.
Рожистое воспаление следует рассматривать, если лихорадка 41,1 ° C, 106 ° F наблюдается у откормочных свиней или взрослых свиней, которые отказались от корма и не проявляют респираторных симптомов, особенно в жаркую влажную погоду. Наличие характерных кожных высыпаний у одной из группы пораженных животных подтверждает диагноз. Возникновение рожи следует рассматривать в тех случаях, когда хромота и лихорадка возникают одновременно, а также когда у свиноматок при трудных опоросах обнаруживается лихорадка. Серологический диагноз (антитела крови) возможен, но могут быть получены ложноотрицательные результаты, если тест не включает штамм рожи, вызывающий инфекцию.
Возникновение рожи следует рассматривать в тех случаях, когда хромота и лихорадка возникают одновременно, а также когда у свиноматок при трудных опоросах обнаруживается лихорадка. Серологический диагноз (антитела крови) возможен, но могут быть получены ложноотрицательные результаты, если тест не включает штамм рожи, вызывающий инфекцию.
Посмертные поражения
В случаях, когда свиньи умерли, при патологоанатомическом исследовании могут быть обнаружены пурпурные изменения цвета кожи и цианоз ушей, а также ромбовидные поражения кожи.Селезенка может быть увеличена, лимфатические узлы могут быть геморрагическими и опухшими, а также могут быть пятна крови (петехии) на почках, плевре, брюшине и на сердце. У свиней с хроническим заболеванием могут быть почерневшие кожные поражения или увеличенные суставы с артритом. Сердце может увеличиваться в размерах, и на сердечных клапанах могут образовываться крупные зернистые образования. При остром заболевании микроорганизмы можно культивировать из крови и из большей части туши, и тестирование с помощью ПЦР может подтвердить их присутствие. При хроническом заболевании их можно вылечить только при поражении суставов или кожи.
При хроническом заболевании их можно вылечить только при поражении суставов или кожи.
Лечение и профилактика
Инъекции пенициллина используются для лечения рожи, и реакция обычно бывает быстрой. Рекомендуется делать 2 или 3 инъекции в день, чтобы предотвратить рецидив или постоянство организма в передаче хронической инфекции. Поскольку возбудители рожи широко распространены в окружающей среде и переносятся клинически здоровыми свиньями, их заражение невозможно предотвратить. Однако рекомендуется очистить и продезинфицировать загоны пораженных животных, поскольку могут присутствовать высокие концентрации вирулентных бактерий.
Заболевание обычно быстро предотвращается путем введения животным, контактировавшим с больными, пенициллином длительного действия. Вакцинация обычно применяется для предотвращения клинического проявления рожи свиней. Большинство имеющихся в продаже вакцин представляют собой цельные культуры, полученные из формолизов, и включают адъювант. Вакцинация обычно проводится у свиней, недавно отнятых от матери (защита откорма), а также свинок и свиноматок перед посылкой для предотвращения проблем с оплодотворением. Иммунитет сохраняется в течение 6 месяцев, и следует проводить регулярную повторную вакцинацию.Не рекомендуется вакцинация беременных животных некоторыми мертвыми вакцинами и всеми живыми вакцинами. Все хряки должны вакцинироваться каждые 6 месяцев. Вакцины, содержащие серотипы 2 и 10, защищают как от E. rhusiopathiae, , так и от E.
Вакцинация обычно проводится у свиней, недавно отнятых от матери (защита откорма), а также свинок и свиноматок перед посылкой для предотвращения проблем с оплодотворением. Иммунитет сохраняется в течение 6 месяцев, и следует проводить регулярную повторную вакцинацию.Не рекомендуется вакцинация беременных животных некоторыми мертвыми вакцинами и всеми живыми вакцинами. Все хряки должны вакцинироваться каждые 6 месяцев. Вакцины, содержащие серотипы 2 и 10, защищают как от E. rhusiopathiae, , так и от E.
Специальная записка
Организмы рожистого воспаления могут инфицировать людей, обычно вызывая локальные поражения после заражения порезов и ссадин, присутствующих во время патологоанатомического исследования больных.Заболевание является причиной осуждения туш при мясном осмотре.
Часто задаваемые вопросы о рожистом воспалении
Скотт Вандерпоэль, DVM, Pipestone System
Рожа свиней — это заболевание, вызываемое бактериальной инфекцией под названием Erysipelothrix rhusiopathiae . Он существует уже более 100 лет. Важно помнить, что эта бактерия может вызывать заболевание у вашего племенного стада, а также у растущих свиней.Хотя распространенность в отрасли невысока, она может оказать значительное влияние на ваше производство, здоровье и чистую прибыль.
Вандерпоэль окончил Государственный университет Южной Дакоты по специальности «зоотехника», а затем получил степень DVM в Университете Миннесоты. В настоящее время он работает ветеринаром по свиноводству в Pipestone Veterinary Services и Pipestone System.
Каковы симптомы?
Это заболевание может протекать как в острой, так и в хронической форме.Нет четкого различия между этими двумя формами, но обратите внимание, что для здоровья населения в вашем стаде могут быть животные на разных стадиях заболевания. Клиническими проявлениями острой формы рожи свиней могут быть внезапная смерть, летаргия, высокая температура, сильная хромота и аборты. У этих больных животных часто наблюдается покраснение кожи, и в классических случаях у животных на коже появляются выпуклые ромбовидные очаги.
Как предотвратить рожистое воспаление?
Клинические проявления хронической формы рожи свиней включают опухшие суставы, шелушение обесцвеченной кожи и наросты на клапанах внутри сердца.В школе меня учили никогда не описывать поражения пищевыми дескрипторами. Однако для производителей, желающих разместить своих свиней, это проще всего описать как рост цветной капусты внутри сердца.
Независимо от того, какая форма этого заболевания может быть представлена, очень важно, чтобы вы обнаружили это заболевание как можно раньше, потому что лечение этого заболевания имеет высокий уровень успеха. Однако из-за значительного периода отмены выбранного лечения и успеха вакцины общая долгосрочная цель должна заключаться в стабилизации и предотвращении заболевания посредством вакцинации вашего стада.
Как упоминалось ранее, вакцины могут быть очень эффективным средством борьбы с этим заболеванием. Ее можно вводить перорально или в виде инъекционной вакцины, и это будет зависеть от факторов, специфичных для вашей деятельности, таких как стоимость, трудозатраты, прием лекарств или оборудование. Что касается поголовья свиноматок, я всегда рекомендую вакцинировать не реже двух раз в год в целях управления рисками для вашей фермы и последующего здоровья. Что касается выращивания животных, существует несколько подходов; все группы получают вакцину или сезонный подход, при котором вы делаете вакцинацию только для защиты животных в летние месяцы.Эта последняя стратегия вакцинации обусловлена анализом затрат и результатов и сезонной картиной болезней, где она может быть более распространенной в летние месяцы. Какой бы ни была ваша стратегия, я бы посоветовал вам иметь общую цель — контролировать это заболевание и не допускать заражения других свиней.
Как распространяется?
Рожа свиней распространяется, когда инфицированные свиньи выделяют эти бактерии в больших количествах с фекалиями и загрязняют окружающую среду. Другие свиньи заражаются, когда глотают инфицированный корм, воду или фекалии, а также при прямом контакте носа с инфицированными животными.Как и в случае со многими другими заболеваниями, для снижения риска распространения этой болезни между коровниками вам потребуются строгие протоколы биобезопасности, тщательные протоколы санитарии и дезинфекции, комплексная работа на участке или в помещении, когда это возможно, вакцинация и своевременное лечение лекарствами, когда это необходимо.
Если вы испытываете трудности во время операции с каким-либо из ранее упомянутых клинических симптомов или видите классические ромбовидные поражения, поработайте с вашим ветеринаром, чтобы разработать план по выявлению и стабилизации вашего стада от этого заболевания.Опять же, когда дело доходит до рожи свиней и долгосрочного успеха вашей операции, вы можете контролировать и предотвращать это заболевание с помощью строгой биобезопасности, гигиенических протоколов, вакцинации и приема лекарств, когда это необходимо.
Источник: Скотт Вандерпоэль, Pipestone System, который несет полную ответственность за предоставленную информацию и полностью владеет ею. Informa Business Media и все ее дочерние компании не несут ответственности за любой контент, содержащийся в этом информационном активе.
Рожистое воспаление свиней: выявление, лечение и профилактика
Рожа — это бактериальная инфекция свиней, которая обычно вызывает покраснение кожи, лихорадку, снижение аппетита и, в некоторых случаях, артрит, репродуктивные проблемы и сепсис.
Быстрое и эффективное лечение может привести к полному выздоровлению, поэтому важно знать признаки и быстро действовать.
Джемма Туэйтс, ветеринар и директор Garth Pig Practice, рассказывает о ключевых моментах, связанных с заболеванием, и объясняет, как минимизировать риск заражения свиней.
Что такое рожа?
Это серьезное заболевание, которое может привести к летальному исходу. Это очень распространено и встречается на большинстве, если не на всех, свинофермах. Вовлеченная бактерия — Erysipelothrix rhusiopathiae.
Обычно он поражает свиней старше 12 недель, так как материнский иммунитет защищает их до этого возраста.
Как он заключен?
Бактерия сама по себе может вызывать заболевание, но вспышки часто возникают после сопутствующего заболевания, такого как PRRS (синее ухо) или свиной грипп. Свинья заражается орально, проглатывая зараженный материал. Бактерия может выжить в почве или навозе в течение шести месяцев и более и может переноситься птицами и грызунами, особенно мышами.
Это заразно?
Бактерия выделяется со слюной, фекалиями или мочой, поэтому легко передается от свиньи к свинье, но она также присутствует в окружающей среде, поэтому одна свинья может заразиться болезнью, не контактируя с другими.
Каковы клинические симптомы?
Болезнь проявляется по-разному.
1. Предострое заболевание — сепсис, приводящий к внезапной смерти.
2. Острая — это классическая форма заболевания, когда на коже свиньи появляются красные ромбовидные высыпания. У свиньи обычно жар, депрессия и она не ест. У выздоровевшей свиньи поражения могут исчезнуть.
Эти поражения не всегда видны, и у этих свиней может развиться эндокардит, который представляет собой скопление бактерий в сердце (сердце из цветной капусты), которое приводит к смерти через несколько дней, несмотря на очевидное выздоровление.
3. Артрит — поражений нет, но у свиньи развивается очень сильная хромота, обычно в задних конечностях. Если лечить на очень раннем этапе, то повреждение можно свести к минимуму, но часто повреждение оказывается слишком большим, если походка серьезно нарушена, и свиньи нуждаются в эвтаназии по соображениям благополучия.
4. Репродуктивные проблемы — иногда видны классические ромбы, иногда нет, после чего наблюдается учащение абортов и / или возвращение в строй. Больные хряки могут стать бесплодными в течение шести-восьми недель после лихорадки, вызванной болезнью.
См. Также: Справочник по африканской чуме свиней
Имеются ли долгосрочные последствия для продуктивности / здоровья свиней?
Свиньи, которых вылечили очень быстро, могут полностью выздороветь.
Поражения иногда могут привести к потере кожи, особенно в ушах и мошонке. С любых свиней, отправленных на убой с остатками алмазных повреждений, скорее всего, будет снята шкура, что приведет к финансовым потерям.
Может развиться артрит и эндокардит, что приведет к более хроническим заболеваниям свиней.Если свинья выживает с эндокардитом, ее вполне могут приговорить к забое.
Можете ли вы это предотвратить?
Существуют коммерчески доступные вакцины, которые работают против серотипов 1 и 2, и они очень эффективны.
Вакцинация против рожи обычно используется при разведении животных, а также может применяться при выращивании свиней на тех участках, где это заболевание представляет собой проблему.
Вакцина вводится племенным животным два раза в год после первичного курса и обычно только один раз растущим свиньям в возрасте 10–12 недель.Затем это длится в течение всего периода выращивания.
В очень редких случаях может быть задействован штамм, не охваченный вакциной, и в этих обстоятельствах аутогенная вакцина может быть произведена по специальной лицензии. При необходимости это обсудит ваш ветеринарный хирург.
Как минимизировать риски?
Невозможно полностью устранить болезнь на коммерческом предприятии, но обеспечение того, чтобы свиньи не подвергались дополнительному стрессу, снизит риск.
Эти «стрессы» обычно связаны с окружающей средой, например, охлаждение из-за недостаточной подстилки во время холодных периодов.
Сведение к минимуму контакта с организмом, где это возможно, с помощью надежной борьбы с паразитами и предотвращения доступа птиц, например, путем накрывания кормушек, снижает риски.
Как упоминалось ранее, доступны очень эффективные коммерческие вакцины, и обсуждение с вашим ветеринаром приведет к очень эффективной программе контроля. Доступные вакцины недороги и очень рентабельны независимо от размера стада.
Хорошая гигиена имеет решающее значение, и всегда рекомендуется проводить тщательную очистку и заражение между партиями, когда это возможно.
Как вы к этому относитесь?
Острое заболевание лечится антибиотиками на основе пенициллина. Одновременно можно назначать НПВП (нестероидные противовоспалительные препараты) для снижения температуры.
Обычно они вводятся в виде инъекций, но при обширных вспышках могут быть на водной основе. Ваш ветеринарный врач посоветует наиболее подходящий метод для вашего отделения.
Поговорите со своим ветеринарным хирургом относительно содержания других свиней в группе и последующих программ контроля.
Как диагностируется при подозрении?
Клиническая картина и патологоанатомическое исследование ветеринаром. Бактерии легко выращиваются в лаборатории, что подтверждает диагноз. Из-за повсеместного распространения рожи единичные образцы крови имеют ограниченную ценность.
Могут ли люди его поймать?
Рожа может вызывать локальные поражения кожи, но это очень редко.Описанное у людей рожистое воспаление на самом деле вызвано стрептококковой инфекцией, а не заражением этой бактерией.
Есть ли какая-либо система, которая с большей или меньшей вероятностью обнаружит рожистое воспаление?
Рожа чаще проявляется в системах «высокого благополучия». Сюда входят большие дворы с соломой, где свиньи имеют доступ к твердому навозу и могут быть заражены мышами и контактируют с птичьими фекалиями.
Также часто встречается у небольших популяций, домашних свиней и домашних свиней.Опять же, эти животные часто имеют доступ к участкам, к которым могут добраться птицы и грызуны, и бактерии сохраняются в почве.
В смешанном фермерском хозяйстве часто встречаются другие птицы и овцы, которые могут иметь общий доступ.
Установки, работающие по системе «все включено» с тщательной очисткой и дезинфекцией между партиями, сводят к минимуму воздействие.
Более подробная информация о болезни доступна на сайте NADIS.
Болезни свиней А-Я
Оцените инструмент Pig Health от Pig Progress.Он может помочь вам выявлять, предотвращать и лечить широкий спектр болезней свиней и проблем со здоровьем. Найдите болезнь сейчас.
Рожа свиней — обзор
Зародышевая теория болезни: Пастер и Кох
Следующим основанием, замечательным развитием человеческой мысли, является микробная теория болезни. Это привело к золотому веку микробиологии болезней человека, когда были изолированы многочисленные бактерии, которые, как было показано, стали причиной многих разрушительных воздействий на человечество.
«Центральная догма микробной теории состоит в том, что каждый конкретный тип ферментации или болезни вызывается определенным видом микробов» (Dubos, 1998). Для Луи Пастера (1822–1895) ферментация открыла путь к теории зародышей. По образованию химик, его первым крупным вкладом стало изучение асимметричных кристаллов (Валери-Радот, н.э.). Однако вскоре после назначения на кафедру химии в Лилльском университете его попросили рассмотреть проблему производства алкоголя путем ферментации свекольного сока (Dubos, 1998).Используя методы, знакомые ему по изучению кристаллов, он пришел к выводу, что брожение происходит не в результате чисто химических реакций, а в результате вмешательства «ферментов» или микробов. Изучая другие типы ферментов, он определил специфику реакций ферментов и в 1857 году опубликовал статью о молочнокислом брожении, которую Дубош охарактеризовал как «начало научной микробиологии» (Dubos, 1998). Позже в своей карьере Пастер изучал микробные заболевания вина и их профилактику с помощью так называемой пастеризации, а также микроорганизмов пива.
Критически важный для своего понимания ферментации, Пастер, как известно, участвовал в споре о спонтанном зарождении. Сторонники спонтанного зарождения считали, что формы жизни могут возникать спонтанно как вторичный эффект органического вырождения. Хотя это мнение было успешно опровергнуто другими, именно вмешательства Пастера закрепили аргумент против абиогенистов (Winslow, 1944). Его драматическая презентация в Сорбонне в 1864 году с использованием колб с лебединой шеей продемонстрировала присутствие в воздухе микроорганизмов как источника микробного роста (Dubos, 1998).Демонстрация организмов в воздухе принесла прямую пользу медицине благодаря развитию стерильной хирургической техники.
Джозеф, лорд Листер (1827–1912), английский хирург, преобразовал хирургию с помощью стерильной хирургической техники. В серии статей, опубликованных в журналах Lancet и British Medical Journal в 1867 году, он описал технику, которую он впервые применил к сложным переломам. Он сравнил «частоту катастрофических последствий при сложном переломе» с «полным иммунитетом к жизни и конечностям при простом переломе».Он отметил исследования Пастера, в которых «ростки низших форм жизни» были подвешены в воздухе (Lister, 1867). Благодаря использованию карболовой кислоты для стерилизации открытой раны он заметно снизил смертность, связанную с сложными переломами.
Другой непосредственный вклад в благосостояние человека будет внесен Пастером в исследованиях ослабления вирулентных организмов для адаптивного иммунитета. Работая с бактериальными болезнями, имеющими важное значение для сельского хозяйства, он обнаружил разные стратегии ослабления для разных организмов.Они включали выдержку культур на куриную холеру, воздействие высоких температур на сибирскую язву и прохождение через другие виды рожи свиней (Dubos, 1950). Но его наиболее значительным и далеко идущим вкладом стала разработка постконтактной профилактики бешенства. Эта история хорошо рассказана в главе Алана Джексона о бешенстве в этом томе (см. Главу 29). Здесь уместно отметить, что Пастеру не удалось выделить возбудителя бешенства и, следовательно, он обратился к размножению на кроликах (Valery-Radot, n.д.). Изоляция как фильтруемый вирус была произведена Ремлингером позже, в 1903 году. Одним из результатов успешной демонстрации вакцины против бешенства стало создание Института Пастера, который продолжает вносить большой вклад в исследования.
Роберт Кох (1843–1910), получивший образование врача, открыл ворота в золотой век бактериологии, разработав бактериологические методы. Несмотря на решительное опровержение теории спонтанного зарождения Пастером и заметное сокращение хирургических операционных инфекций с помощью антисептической техники, разработанной Листером, оставались значительные сомнения в причинной роли бактерий в заболевании.Вопрос о том, вызывали ли бактерии нагноение или возникли в результате этого, все еще мог быть поставлен в 1870-е годы. Коделл Картер (1987), ученый Коха, указывал, что «не существует надежных методов выделения организмов в чистой культуре». Дальнейшее «развитие современных этиологических медицинских теорий ожидало технологических инноваций, и Роберт Кох, работая в своей импровизированной лаборатории в Вольштайне, оказался абсолютно непревзойденным техником». Градманн (2009) заметил: «Важные теоретические утверждения редко встречаются в его трудах… Скорее, его нововведения заключались в развитии исследовательских методов, таких как микрофотография и чистая культура.
Девизом Коха с ранних студенческих лет было «никогда не бездельничать» («nunquam otiosus») (Brock, 1999). Несомненно, это должно было характеризовать годы, проведенные в Волльштейне, теперь в Польше, где он был молодым участковым врачом, только что женившимся, а также участковым санитарным врачом. Он провел исследование сибирской язвы, поразившей отары овец в его районе. Он адаптировал клиническое и домашнее пространство, включая разведение мышей в качестве экспериментальных моделей в своем собственном доме. Он разработал метод висящей капли водянистой влаги крупного рогатого скота для выращивания и наблюдения за всем жизненным циклом бациллы сибирской язвы.Это было выполнено на нагретом столике микроскопа (Картер, 1987). Его работа привлекла внимание Фердинанда Кона, известного ботаника, который опубликовал отчет Коха в своем журнале Beiträge zur Biologie der Pflanzen в 1876 году (Carter, 1987; Brock, 1999). За этой статьей в следующем году последовала другая, в которой были опубликованы первые микрофотографии бактерий. Он включал подробные технические детали подготовки образцов, окрашивания и фотомикроскопии (Koch, 1877).
Четыре года спустя вышла статья, которую часто называют «Библией бактериологии» (Brock, 1999).В нем описывается не только фотомикроскопия бактерий в тканях, но и краеугольный камень микробиологического исследования — чистая культура (Koch, 1881). До того, как Кох ввел твердые среды, было невозможно изолировать чистые культуры, потому что несколько бактерий могли расти вместе в жидких средах, а методика выращивания определенных бактерий на срезанной поверхности картофеля была недостаточно чувствительной. Хитрость заключалась в том, чтобы смешать среду, поддерживающую патогенные бактерии, с веществом, делающим ее твердой.Это позволило бактериальным колониям расти изолированно друг от друга. Сначала был использован желатин, но затем по предложению жены врача, работавшего в лаборатории Коха, было предложено более удобное вещество — агар. Фанни Гессе работала техником и иллюстратором у своего мужа Вальтера Гессе. Когда ему показали продвижение, Пастер, как говорят, заметил: « C’est un grand progrès, Monsieur » (Лешевалье и Солоторовский, 1965).
Методы, разработанные Кохом и его сотрудниками, создали золотой век микробиологии, когда были изолированы и идентифицированы многие причины серьезных бактериальных заболеваний.Начиная с 1877 г., когда Кох продемонстрировал жизненный цикл сибирской язвы, и продолжая до первого десятилетия 20-го века с выделением возбудителя коклюша, было идентифицировано по крайней мере 20 основных патогенов (Brock, 1999). Возможно, два наиболее значимых возбудителя болезней были выделены самим Кохом: Mycobacterium tuberculosis и Vibrio cholerae . Возникли споры о причинах этих болезней, особенно об этиологии туберкулеза.Во время обсуждения доказательств причинно-следственной связи Кох упомянул этапы установления этиологии, которые стали известны как постулаты Коха и иногда называемые постулатами Генле – Коха. На теоретических основаниях Генле пришел к выводу, что «contagia animata» живых существ является причиной заразных болезней (Rosen, 1938). Кох основывал свои принципы на эмпирических исследованиях. Согласно Картеру (1987), требования включали необходимость находить патоген в каждом случае заболевания, не находить его в другом заболевании или непатогенно, а также способность вызывать заболевание у здоровых животных после изоляции и многократного выращивания в чистая культура.Хотя эти постулаты неоднократно модифицировались (Evans, 1976), например, для методов амплификации нуклеиновых кислот для выделения вирусов (Madeley, 2008), они оставались отправной точкой для обсуждения этиологии инфекционных заболеваний.
В списке значительных инфекционных заболеваний, этиологические агенты которых были изолированы на искусственных средах, явно отсутствовали вирусные заболевания, такие как желтая лихорадка, бешенство и полиомиелит. Определение бактериальных заболеваний по росту на искусственных средах и наблюдение бактерий с помощью микроскопии окрашенных образцов служило необходимым, хотя и отрицательным, фоном для определения характеристик вирусных инфекций.Во-первых, они были очень маленькими по размеру, так что они не были видны с помощью световой микроскопии и были способны проходить через фильтры, задерживающие бактерии; и во-вторых, потребность в живых клетках для репликации. Определение вирусного заболевания будет результатом изучения сельскохозяйственной болезни, мозаичной болезни табака.
Инфекционный целлюлит и рожа | Причины и лечение
Что такое целлюлит и рожа?
Целлюлит — это инфекция глубокого слоя кожи (дермы) и слоя жира и тканей непосредственно под кожей (подкожные ткани).
Рожа — это инфекция кожи, которая находится ближе к поверхности кожи (более поверхностная), чем целлюлит.
На самом деле трудно сказать, насколько глубока инфекция, поэтому целлюлит и рожа — это одно и то же.
Что вызывает целлюлит?
Целлюлит вызывают в основном две бактерии: золотистый стафилококк и бета-гемолитический стрептококк.
У всех нас есть бактерии, в том числе и эти, которые безвредно живут на нашей коже.Целлюлит возникает, если кожа повреждена, и бактерии могут проникнуть глубоко в кожу.
Кто заболевает целлюлитом?
Целлюлит — довольно распространенное явление, но часто неправильно диагностируют то, что не является целлюлитом. Теоретически это может повлиять на кого угодно, но очень редко встречается у детей и здоровых молодых людей. Есть некоторые факторы, которые могут сделать вас более предрасположенными к целлюлиту. Например, если вы:
Каковы симптомы целлюлита?
- Покраснение кожи, обычно голени.
- Покраснение усиливается через день или два, становясь болезненным.
- Кожа станет немного блестящей.
- Кожа гладкая; он не бугристый и не приподнятый.
- Целлюлит обычно не вызывает зуда , пока он не исчезнет и кожа не заживет. Целлюлит не вызывает зуда на ранних стадиях инфекции.
- Возможно, вы почувствуете недомогание с повышенной температурой (лихорадка).
- Если целлюлит становится очень сильным, вы можете почувствовать дрожь и слабость.
Как выглядит целлюлит?
Вот фото целлюлита, поражающего веко:
Периорбитальный целлюлит
Bobjgalindo (Собственная работа), CC BY-SA 4.0, через Wikimedia CommonsАвтор Bobjgalindo (собственная работа), CC BY-SA 4.0, через Wikimedia Commons
На фотографии ниже показана чуть менее серьезная инфекция, рожа, на женском лице. Рожистое воспаление чаще встречается на лице, чем на целлюлите, и часто распространяется на нос и щеки:
Рожистое воспаление
Где возникает целлюлит?
- Целлюлит в основном начинается на голени, около лодыжки.
- Это может также произойти на лице, особенно вокруг век, когда это называется периорбитальным целлюлитом.
- Иногда очень тяжелый синусит может распространяться на глаз, вызывая его выпячивание. Это очень серьезное заболевание, которое называется целлюлитом глазницы.
- Иногда это может произойти на тыльной стороне локтя из-за слишком сильной опоры на локоть (это похоже на бурсит локтевого отростка, также называемый локтем студента).
Может быть еще целлюлит?
- Многие состояния выглядят как целлюлит, но на самом деле это не так: важно, чтобы диагноз целлюлита был правильным, иначе вы бы принимали антибиотики без причины.
- Укусы насекомых часто приводят к появлению красных кружков на коже вокруг места укуса: многие люди (и врачи) думают, что это целлюлит, и назначают антибиотики. На самом деле, укусы насекомых заражаются очень редко. Покраснение вокруг укуса насекомого — это нормальная реакция на гистамин: она пройдет через несколько дней, и вы можете принять антигистаминные препараты. Ключевое различие между укусами насекомых и целлюлитом заключается в том, что укусы насекомых вызывают зуд, а целлюлит — нет (по крайней мере, до тех пор, пока он не заживает и кожа не станет шелушащейся).Кроме того, краснота вокруг укуса насекомого появляется быстро — часто в течение ночи. Целлюлит распространяется через несколько дней.
- У многих пожилых людей есть варикозная экзема: это вызывает покраснение ног и может заставить многих людей подумать, что у них целлюлит. Ключевое отличие заключается в том, что варикозная экзема обычно поражает обе ноги, тогда как целлюлит поражает только одну. Варикозная экзема также не вызывает болезненных ощущений, в отличие от целлюлита. А пожилые люди обычно страдают варикозной экземой в течение многих лет; целлюлит возникает в течение нескольких дней и становится все хуже и хуже.
Почему целлюлит так болезненен?
Кожная инфекция вызывает отек. Именно эта припухлость болезненна, потому что выдавливает кожу наружу.
Насколько серьезен целлюлит?
В целом целлюлит можно эффективно лечить на ранней стадии с помощью антибиотиков, и обычно он не представляет серьезной проблемы в развитых странах. Если у человека особенно слабая иммунная система — например, из-за лекарств, подавляющих иммунную систему, или из-за ВИЧ — это может стать серьезным.
Возможные осложнения нелеченого целлюлита включают:
- Отравление крови (сепсис), которое может быть опасным для жизни.
- Гнойный клубок (абсцесс), образующийся в инфицированной области.
- Мышечные или костные инфекции, которые могут быть серьезными.
- Целлюлит вокруг глаза, который может распространяться и инфицировать мозг.
- Бактерии, попадающие в кровоток и вызывающие инфекцию сердечных клапанов.
Итак, «забери домой»: если у вас есть красный, теплый участок кожи, который, кажется, увеличивается в размерах, как можно скорее обратитесь к врачу.При лечении большинство людей с целлюлитом полностью выздоравливают без каких-либо осложнений.
Как лечить целлюлит?
Антибиотики
Курс приема таблеток антибиотиков обычно излечивает целлюлит.
Антибиотики, которые обычно помогают при целлюлите, включают:
Обычно достаточно недели приема таблеток антибиотиков. Обычный курс — неделя, а затем вторая неделя, если она не прошла.
Иногда необходимо вводить антибиотики через вену (внутривенные антибиотики).Это будет необходимо, если у вас высокая температура (жар) из-за целлюлита или у вас сильный озноб. Ваш врач оценит, считают ли они необходимым внутривенное введение антибиотиков.
Elevation
При подъеме (подъеме) пораженной части тела используется сила тяжести, чтобы предотвратить избыточный отек, который также может облегчить боль. Делайте это как можно чаще, пока инфекция не исчезнет.
Если у вас целлюлит ноги , «приподнятая» означает, что ваша ступня выше бедра, поэтому сила тяжести помогает уменьшить отек.Когда им говорят поднять ногу, многие люди кладут ногу на стул или скамеечку для ног. Этого редко бывает достаточно (даже если кресло откидывается), так как лодыжка должна быть выше бедра, чтобы подъем был полезным. Самый простой способ поднять ногу — лечь на диван, положив пятку на подлокотник дивана (но избегайте давления на икры). Или лягте на диван, положив ногу на две-три толстые подушки. В постели положите ногу на несколько подушек так, чтобы она была выше бедра. Или же вылейте содержимое из глубокого ящика и поставьте его под матрас у изножья кровати.
Возможно, вам придется держать ногу как можно выше в течение нескольких дней. Однако для улучшения кровообращения вам следует время от времени совершать короткие прогулки и регулярно шевелить пальцами ног, когда ступня приподнята.
Если у вас целлюлит на предплечье или руке , высокая повязка может помочь приподнять пораженный участок.
Другие вещи, которые могут помочь
К ним относятся:
- Обезболивающие, такие как парацетамол или ибупрофен, которые могут облегчить боль и снизить температуру.
- Лечение стопы спортсмена, если таковая имеется.
- Нанесите увлажняющий крем и заменитель мыла на пораженный участок кожи, пока он не заживет. Это помогает предотвратить высыхание и повреждение кожи.
- Обильное питье, чтобы предотвратить недостаток жидкости в организме (обезвоживание).
Когда мне нужно беспокоиться о целлюлите?
- Целлюлит обычно проходит с помощью антибиотиков: вы должны почувствовать улучшение в течение двух дней после их приема.
- Если покраснение кожи усиливается и становится более болезненным, это признак того, что антибиотики не действуют: обратитесь к врачу, если он подумает, что вам нужна более высокая доза или другой антибиотик.
- Если вы чувствуете себя очень плохо, с высокой температурой (жар) и дрожью: это может быть признаком того, что бактерии распространились в ваш кровоток.
- Если кожа, которая была красной, становится темно-фиолетовой или черной: это может быть признаком того, что у вас есть мертвые ткани (которые врачи называют гангреной). Это требует немедленной госпитализации.
- Если боль от целлюлита кажется непропорциональной размеру покраснения: это может быть признаком того, что инфекция распространилась глубже на вашу кожу, и у вас может развиться некротизирующий фасциит, который является очень серьезной кожной инфекцией. Это требует немедленной госпитализации.
Как предотвратить целлюлит?
Целлюлит не всегда можно предотвратить, особенно у пожилых людей или людей со слабой иммунной системой. Однако в некоторых случаях следующие действия могут помочь снизить риск развития целлюлита:
- Если у вас опухшие ноги, старайтесь держать их как можно выше, пока вы сидите.Возможно, это самое важное, что вы можете сделать для предотвращения кожных инфекций в нижних конечностях.
- Очистите все возможные порезы и раны. Их можно мыть под проточной водопроводной водой. Вы можете использовать антисептический крем. Вы также можете прикрыть порез или рану пластырем. Однако не забывайте регулярно менять штукатурку (особенно если она намокнет или станет грязной).
- Не позволяйте коже стать слишком сухой. Сухая кожа может легко потрескаться, и микробы (бактерии) могут проникнуть через трещины на коже.Регулярно наносите на кожу увлажняющий крем.
- По возможности не царапайте кожу. Такие состояния, как экзема, могут вызывать сильный зуд кожи. Если у вас длинные ногти, они могут вызвать трещины на коже, когда вы расчесываете их. Эти разрывы могут быть отправной точкой для микробов. Так что держите ногти короткими и старайтесь не царапать их как можно больше.
- Если у вас в прошлом были эпизоды целлюлита, вам могут назначить длительный курс антибиотиков в низких дозах (например, пенициллина или эритромицина).Было показано, что они уменьшают будущие эпизоды целлюлита.
Сколько времени нужно, чтобы избавиться от целлюлита?
- Легкая форма целлюлита, которую вылечили на ранней стадии, может полностью исчезнуть за неделю, особенно если вы в остальном здоровы.
- У пожилых людей или если целлюлит развился на некоторое время до начала лечения, довольно часто требуется две недели антибиотиков.
- Если у вас был тяжелый целлюлит, требующий госпитализации, вы можете обнаружить, что целлюлит не проходит полностью в течение нескольких месяцев.
