Большеберцовая кость мужчин различного возраста и её анатомические особенности Текст научной статьи по специальности «Клиническая медицина»
УДК 616-071
TIBIA MEN OF VARIOUS AGES AND ITS ANATOMICAL
FEATURES
Procopiev Alexei Nikolaevich, candidate of medical sciences, trauma surgeon Doctor Tyumen oblast clinical hospital № 2, doctoral candidate at the Tyumen State Medical
Academy, [email protected] ru
Procopiev Nikolay Yakovlevich, doctor of medical sciences, Professor, Tyumen State University, Department of physical education and sports management,
Abstract. Clinically and on radiographs the men and youth and adulthood studied anatomical tibial length, curvature, angle of the Duke, the most narrow part of the noon the cavity and its upper and lower divisions, the angle of the tibial condyles with respect to the axis of the tibia, the height and width of the anterior tibial pad extraarticu-lar.
Keywords: men, Anatomy, tibia.
БОЛЬШЕБЕРЦОВАЯ КОСТЬ МУЖЧИН РАЗЛИЧНОГО ВОЗРАСТА И ЕЁ АНАТОМИЧЕСКИЕ ОСОБЕННОСТИ
Прокопьев Алексей Николаевич, кандидат медицинских наук, врач
травматолог Тюменской областной клинической больница № 2, докторант
Тюменской государственной медицинской академии, [email protected] ru
Прокопьев Николай Яковлевич, доктор медицинских наук, профессор, Тюменский государственный университет, кафедра управления физической культурой и спортом, [email protected]
Аннотация. Клинически и по рентгенограммам у мужчин юношеского и зрелого возраста изучены анатомические особенности большеберцовой кости: длина, кривизна, угол Герцога, размеры наиболее узкой части костномозговой полости и показатели её верхнего и нижнего отделов, угол наклона мыщелков большеберцовой кости по отношению к оси голени, высота и ширина передней внесуставной площадки большеберцовой кости.
Ключевые слова: мужчины, анатомия, большеберцовая кость.
Актуальность. В связи с высоким уровнем частоты переломов костей голени [1, 2, 5] все более актуальным становится вопрос выбора методов лечения, особенно оперативных [3, 4, 6,
7, 8, 9, 10, 11, 12, 13, 14], при этом и безопасных. Только тогда, когда врач будет знать индивидуальные особенности строения большеберцовой кости у пострадавшего, он сможет с высоким
уровнем качества выполнить операцию остеосинтеза, что позволит провести полноценное последующее восстановительное лечение. Более 40 лет в травматологической клинике Тюменской государственной медицинской академии разрабатывается и совершенствуется метод «закрытого» внутрикостного остеосинтеза металлическим стержнем, в том числе и при переломах костей голени различной локализации и степени тяжести.
Материал и методы исследования. Клинически и по рентгенограммам костей голени обследовано 86 мужчин: 34 юноши (18,9±1,8 лет), 22 (30,4±2,7 лет) мужчин периода первого зрелого возраста и 30 (44,6±2,4 лет) мужчин периода второго зрелого возраста. Изучены анатомические особенности большеберцовой кости: длина и кривизна, угол Герцога, длина наиболее узкой части диафиза костномозговой полости, показатели верхнего и нижнего отделов костномозговой полости, угол наклона мыщелков большеберцовой кости по отношению к оси голени, высота и ширина передней внесуставной площадки большеберцовой кости. Для определения длины голени нами предложен «Измеритель голени» (Патент РФ на полезную модель № 34354).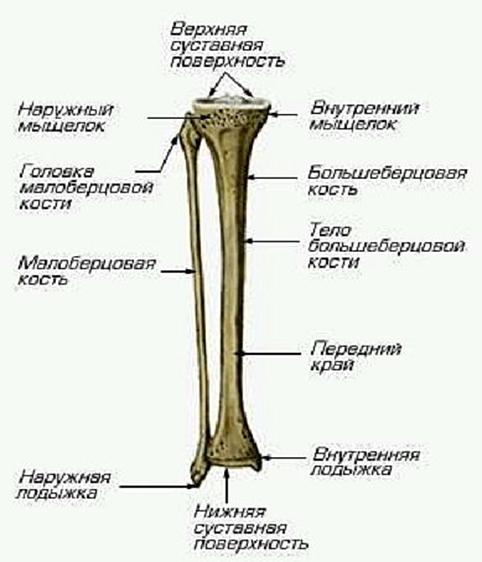
За основу возрастной периодизации онтогенеза человека мы взяли рекомендации VII Всесоюзной конференции по проблемам возрастной морфологии, физиологии и биохимии АПН СССР (Москва, 1965). Материал исследования обработан методом вариационной статистики с использованием 1 — критерия Стьюдента. Исследования соответствовали Приказу МЗ РФ за № 226 от 19.06.2003 г. «Правила клинической практики в РФ». Результаты исследования и их обсуждение.
особенности анатомии голени у мужчин юношеского, периода первого и второго зрелого возраста, мы установили, что длина большеберцовых костей у них колеблется в пределах от 29 до 46 см. Что касается длины большеберцовых костей у представителей различных возрастных групп, то достоверных (табл.) различий мы не обнаружили (р>0,05).
Анатомически большеберцовая кость имеет кривизну, обращенную выпуклостью кнаружи. Проведенные нами исследования показали, что радиус кривизны большеберцовой кости мужчин различного возраста колеблется в больших пределах -от 106 до 175 см. В абсолютных значениях более высокие величины кривизны большеберцовой кости установлены у мужчин периода второго зрелого возраста, меньшие у мужчин юношеского возраста — на 2,52 см. Статистически достоверных различий в выраженности кривизны большеберцовой кости у мужчин различного возраста мы не выявили.
Для анатомии большеберцовой кости характерна Б-образная форма кости в сагиттальной плоскости, связанная с ее гребнем.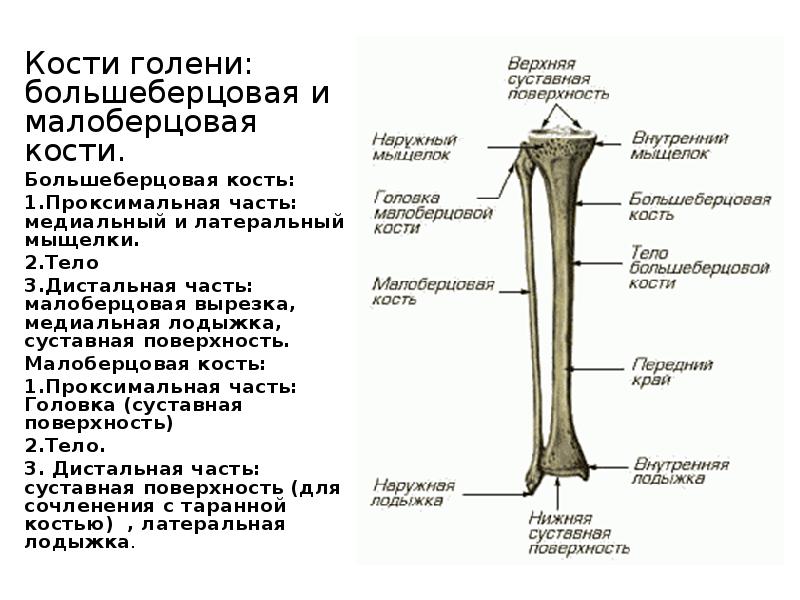 Измерения смещения проксимального метаэпифиза большеберцовой кости по отношению к диафизу (так называемый угол Г ерцога) свидетельствовали о том, что этот угол находился в крайних пределах от 7 до 14 градусов. Достоверных различий в значениях угла Герцога у мужчин юношеского и зрелого возраста мы не обнаружили (р>0,05).
Измерения смещения проксимального метаэпифиза большеберцовой кости по отношению к диафизу (так называемый угол Г ерцога) свидетельствовали о том, что этот угол находился в крайних пределах от 7 до 14 градусов. Достоверных различий в значениях угла Герцога у мужчин юношеского и зрелого возраста мы не обнаружили (р>0,05).
Анатомические показатели большеберцовой кости мужчин различного возраста (М±м)
Показатель Возрастной период
Юношеский Первый зрелый Второй зрелый
Длина большеберцовой кости, см. 40,29±2,74 40,62±3,08 39,71±2,95
Кривизна большеберцовой кости, см. 159,83±5,28 160,61±5,51 162,35±4,47
Смещение проксимального метаэпифиза по отношению к диафизу (угол Герцога), град.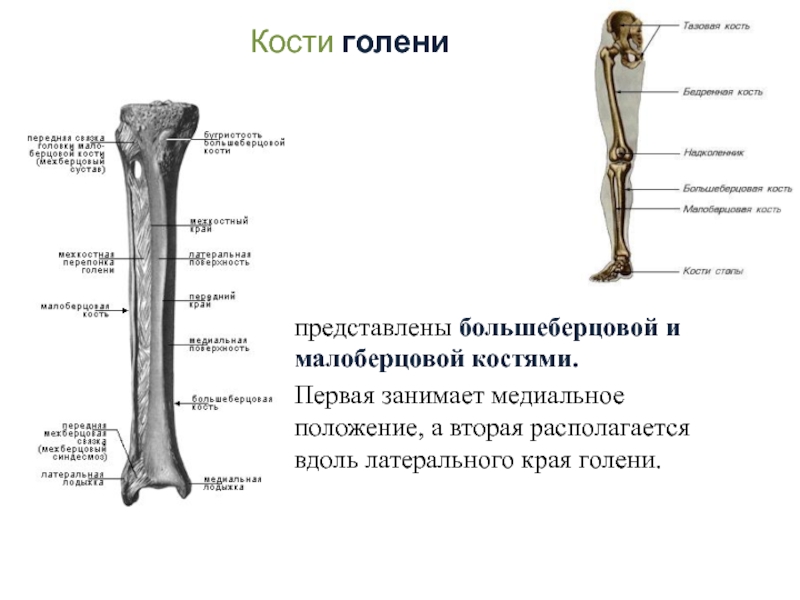 8,09±1,37 8,31±1,19 8,28±1,23
8,09±1,37 8,31±1,19 8,28±1,23
Длина узкой части костномозговой полости большеберцовой кости, см. 3,51±0,41 4,14±0,38 3,73±0,54
Длина верхнего отдела костномозговой полости до наиболее узкой части диафиза, см. 17,62±2,13 17,50±2,29 16,88±2,37
Длина нижнего отдела костномозговой полости до наиболее узкой части диафиза, см. 15,74±3,08 16,01±2,86 15,90±2,61
Диаметр диафизарной части костномозговой полости большеберцовой кости, см. 1,64±0,14 1,62±0,14 1,63±0,13
Угол наклона мыщелков большеберцовой кости по отношению к оси голени 88,60 88,20 88,40
Высота передней внесуставной площадки большеберцовой кости, см. 2,48±0,17 2,67±0,14 2,74±0,22
 2,23±0,29 2,34±0,30 2,44±0,28
2,23±0,29 2,34±0,30 2,44±0,28
К анатомическим особенностям архитектоники большеберцовых костей относится структура костномозговой полости, по форме напоминающая песочные часы. В доступной нам литературе мы нашли два описания внутреннего строения большеберцовой кости — «костномозговая полость» и «костномозговой канал». Так, в Большом медицинском словаре, Универсальном русско-английском словаре и ряде других словарей даётся следующее описание полости кости: «пространство в диафизе трубчатой кости, заполненное костным мозгом». В данных словарях ключевым является слово пространство. Во многих научных изданиях дается трактовка «костномозговой канал», что не тождественно термину «полость». Мы полагаем, что «канал», это то, что соединяет одно с другим, например, ВолгоБалтийский канал. Полость же большеберцовой кости анатомически не соединяется ни с коленным, ни с голеностопным суставом, поэтому и носит анатомическое название «полость», которым пользуемся и мы.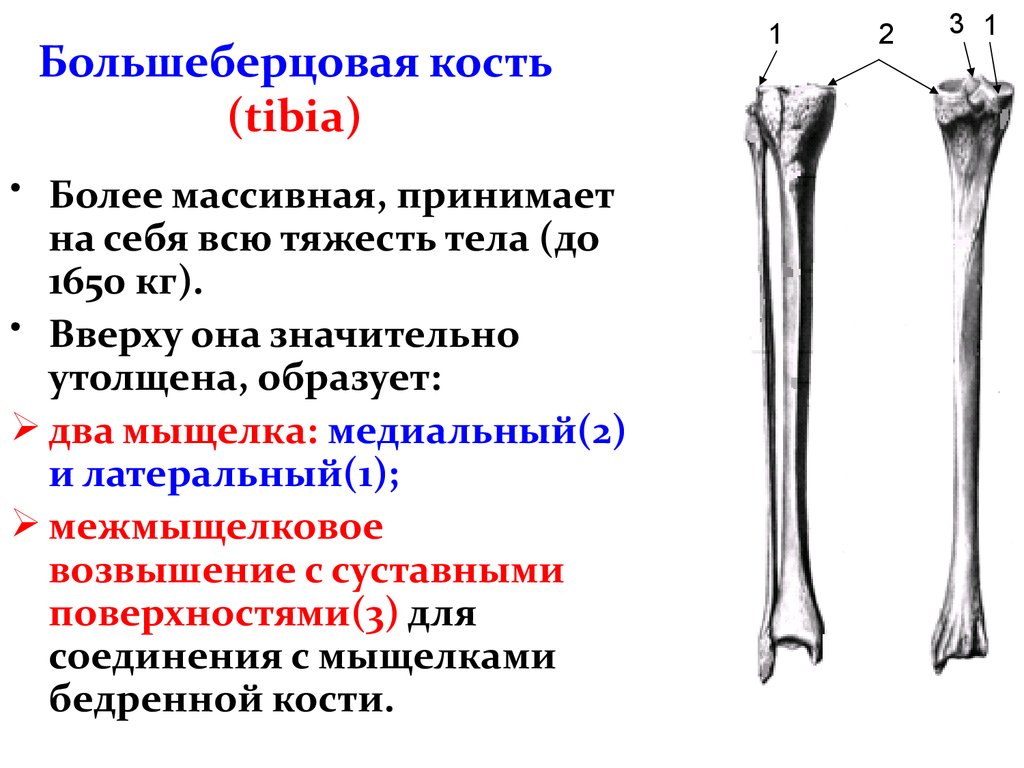
Более широкие части костномозговой полости большеберцовой кости расположены в её дистальном и проксимальном метаэпифизах. Узкая же часть костномозговой полости (ист-мальная зона) — приходилась на среднюю часть большеберцовой кости (62 рентгенограммы — 79,5%), или находилась на границе средней и нижней трети диафиза (16 рентгенограмм — 20,5%). Длина верхнего отдела костномозговой полости до наиболее узкой части диафиза большеберцовой кости в абсолютных размерах была больше у мужчин юношеского возраста, меньше у мужчин периода второго зрелого возраста, однако это различие несущественно — всего 0,74 см. Достоверных различий в выраженности длины верхнего отдела костномозговой полости большеберцовой кости у мужчин различного возраста мы не получили (р>0,05).
Длина нижней части костномозговой полости до наиболее узкой части диафиза большеберцовой кости в абсолютных размерах была больше у мужчин периода первого зрелого возраста, хотя достоверных различий в сравнении с мужчинами юношеского и периода второго зрелого возраста нет (р>0,05).
С практической точки зрения при выполнении операции внутрикостного остеосинтеза любым металлическим стержнем врачу важно знать не только истинные размеры наиболее узкой части диафиза, но и истинную длину узкой части костномозговой полости, что обеспечит стабильность остеосинтезу.
Измерения показали, что длина узкой части костномозговой полости большеберцовой кости у мужчин периода первого зрелого возраста более выражена, по сравнению с мужчинами юношеского (на 0,63 см) и второго зрелого возраста (0,41 см). Достоверных различий в длине узкой части костномозговой полости у мужчин различного возраста мы не выявили (р>0,05).
Изучение анатомических размеров диаметра диафизарной части костномозговой полости большеберцовой кости свидетельствовало о том, что у мужчин, независимо от их возраста, достоверных различий не было (р>0,05).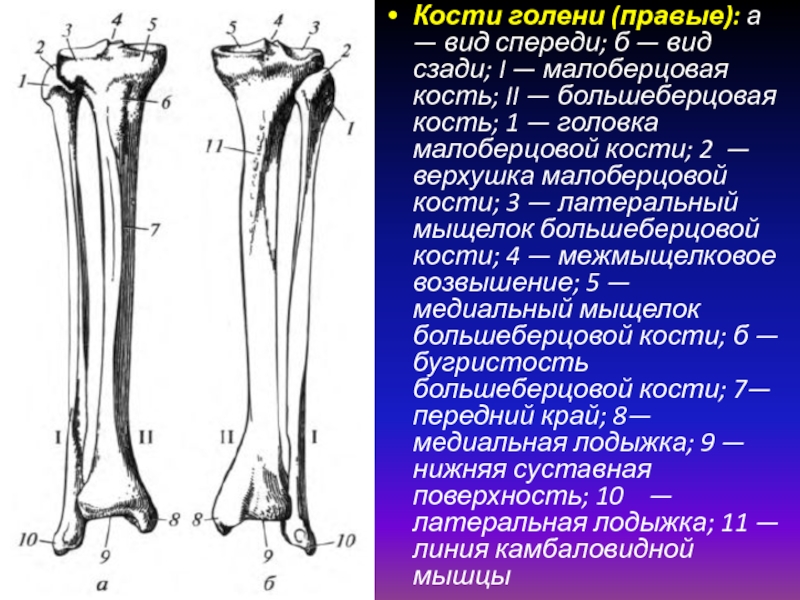
Что касается угла наклона мыщелков большеберцовой кости по отношению к оси голени у мужчин различных возрастных периодов, то он колебался от 88,60 до 88,20.
Высота и ширина передней внесуставной площадки большеберцовой кости имеет важное практическое значения для осуществления начального этапа операции — места введения металлического стержня Кюнчера в костномозговую полость большеберцовой кости. Измерения показали, что достоверных различий в значениях высоты и ширины передней внесуставной площадки большеберцовой кости у мужчин различных периодов онтогенеза нет (р>0,05).
Проведенное исследование анатомических особенностей большеберцовой кости у мужчин различного возраста позволяет сделать ряд предложений для клинической практики использования метода внутрикостного остеосинтеза металлическим стержнем. Во-первых, желательно использовать стержни Кюн-чера изогнутой, напряженной Б-образной формы. Во-вторых, для подбора стержня следует обязательно измерять длину и кривизну большеберцовой кости, а также угол Герцога, основываясь на которых и следует изгибать стержень в соответствии с индивидуальными анатомическими особенностями травмированной большеберцовой кости.
Во-вторых, для подбора стержня следует обязательно измерять длину и кривизну большеберцовой кости, а также угол Герцога, основываясь на которых и следует изгибать стержень в соответствии с индивидуальными анатомическими особенностями травмированной большеберцовой кости.
Выводы:
1. У мужчин юношеского и зрелого возраста достоверных различий в значениях длины, кривизны большеберцовой кости и диаметра её костномозговой полости в диафизарной части, нет.
2. Расположение проксимального метаэпифиза большеберцовой кости по отношению к диафизу (угол Герцога) колеблется в пределах от 7 до 14 градусов.
3. Достоверных различий в выраженности длины верхнего и нижнего отдела костномозговой полости большеберцовой кости у мужчин различного возраста нет.
4. Угол наклона мыщелков большеберцовой кости по отношению к оси голени у мужчин имеет стабильные значения и не зависит возрастных периодов.
Угол наклона мыщелков большеберцовой кости по отношению к оси голени у мужчин имеет стабильные значения и не зависит возрастных периодов.
5. Высота и ширина передней внесуставной площадки большеберцовой кости у мужчин юношеского и зрелого возрастов в абсолютных значениях имеет равные значения.
Библиографический указатель:
1. Корнилов Н. В. Факторы, приводящие к длительной утрате трудоспособности у больных с закрытыми диафизарными переломами костей голени / Н. В. Корнилов // Человек и его здоровье: материалы XI Рос. нац. Конгресса, 2006. С. 148.
2. Котельников Г. П. Травматология: национальное руководство / Г. П. Котельников, С. П. Миронов. М.: ГЭОТАР-Медиа, 2008. 808 с.
3. Леонова Н. М. Закрытый интрамедуллярный остеосинтез при диафизарном переломе голеней у лиц пожилого возраста / Н. М Леонова // Клиническая геронтология, 2007. Т. 13. № 1. 61-67.
М Леонова // Клиническая геронтология, 2007. Т. 13. № 1. 61-67.
4. Литвинов И. И. Внутрикостный остеосинтез опорных закрытых диафизарных переломов большеберцовой кости / И. И. Литвинов // Травматология и ортопедия России, 2006. № 4. 20-23.
5. Оганесян О. В. Ошибки и осложнения при лечении диафи-зарных переломов костей голени аппаратом наружной чрескостной фиксации и фиксации костных отломков «Ренофикс» / О. В. Оганесян, Е. С. Анисимов // Вестник травматологии и ортопедии им. Н. Н. Приорова, 2010. № 1. С. 70-74.
6. Редько К. Г. Приоритеты в выборе метода остеосинтеза у пациентов с закрытыми диафизарными переломами большеберцовой кости / К. Г. Редько // Травматология и ортопедия России, 2005. № 1. 68-71.
7. Себякин Ю. В. Топографо-анатомическое обоснование хирургического лечения диафизарных переломов голени: автореферат дисс.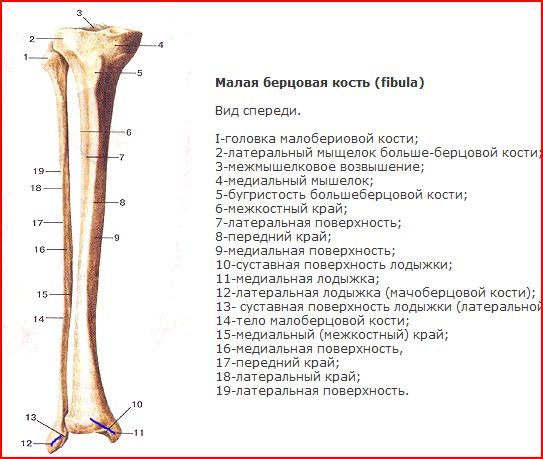 … канд. мед. наук / Ю.В. Себякин. М., 2008. 26 с.
… канд. мед. наук / Ю.В. Себякин. М., 2008. 26 с.
8. Сувалян А. Г. Закрытый интрамедуллярный остеосинтез свежих диафизарных переломов (Клинико-экспериментальное исследование): автореферат дисс…. докт. мед. наук / А. Г. Сувалян. М., 1986. 24 с.
9. Bhandari M. Current practice in the intramedullary nailing of tibial shaft fractures: an international survey / M. Bhandari, G.H. Guyatt, P. Tornetta. // J Trauma 2002, 53:725-732.
10. Busse J. W. An economic analysis of management strategies for closed and open grade I tibial shaft fractures / J. W. Busse, M. Bhandari, S. Sprague //Acta Orthop 2005, 76:705-712.
11. Djahangiri A. Closed and open grade I and II tibial shaft fractures treated by reamed intramedullary nailing / A. Djahangiri, R. Garofa-
lo, F.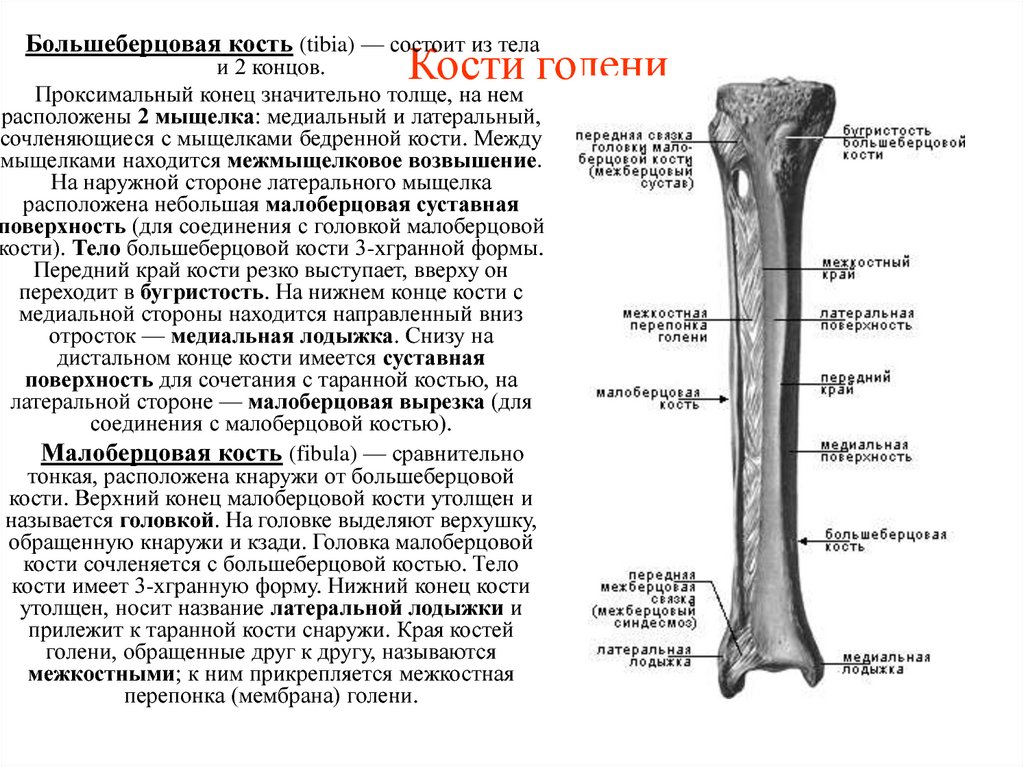 Chevalley. //MedPrinc Pract 2006, 15:293-298.
Chevalley. //MedPrinc Pract 2006, 15:293-298.
12. Kutty S. Tibial shaft fractures treated with the AO unreamed tibial nail / S. Kutty, M. Farooq, D. Murphy, C. Kelliher, Condon F. Condon, J.P. McElwain // Ir J Med Sci. — 2003 Jul-Sep; — 172(3): — p. 141-142.
13. Larsen L. B. Should insertion of intramedullary nails for tibial fractures be with or without reaming? A prospective, randomized study with 3.8 years’ follow-up / L. B. Larsen, J.E. Madsen, P. R. Hoiness, S. 0vre // J Orthop Trauma. — 2004 Mar; — 18(3): — p. 144-149.
14. Schmidt A. H, Finkemeier C. G, Tornetta P: Treatment of closed tibial fractures / A. H. Schmidt, C. G. Finkemeier, P. Tornetta // Instr Course Lect 2003, 52: 607-622.
Статья поступила в редакцию 28.03.2014
Повреждение связок.
Обращаясь в нашу клинику, Вы получите эффективное лечение и реабилитацию при повреждении большеберцовой и малоберцовой коллатеральных связок.
За более подробной информацией и для записи на консультацию, позвоните нам по телефону: +7(812) 295-50-65.
Коленный сустав имеет сложное строение и испытывает мощные нагрузки. Справиться с ними ему помогает мощный связочный аппарат. Основные связки, обеспечивающие стабильность коленному суставу – это крестообразные, а также большеберцовая и малоберцовая коллатеральные связки. Они нередко повреждаются, в результате чего возникает дисфункция коленного сустава. .
Большеберцовая (внутренняя) коллатеральная связка начинается на медиальном надмыщелке бедренной кости и крепится к большеберцовой кости. Иначе ее называют медиальная боковая связка. Она плотно соединена непосредственно с капсулой коленного сустава и прилегает к медиальному мениску. Препятствует смещению голени относительно бедра кнаружи. Травмы случаются часто, имеют значительные последствия для функций конечности. Малоберцовая коллатеральная связка берет начало от наружного надмыщелка бедренной кости и прикрепляется к головке малоберцовой кости. Иначе ее называют латеральная (наружная) боковая. Она отделена от капсулы сустава жировой клетчаткой. Защищает голень от смещения кнутри. Травмируется реже, чем медиальная.
Травмы случаются часто, имеют значительные последствия для функций конечности. Малоберцовая коллатеральная связка берет начало от наружного надмыщелка бедренной кости и прикрепляется к головке малоберцовой кости. Иначе ее называют латеральная (наружная) боковая. Она отделена от капсулы сустава жировой клетчаткой. Защищает голень от смещения кнутри. Травмируется реже, чем медиальная.
Причины травмирования
Рассмотрим сначала механизм повреждения внутренней боковой связки. Как уже было сказано, она травмируется довольно часто. Ситуация, при которой это возникает – удар чуть ниже колена с наружной стороны голени. Нога при этом обычно находится в разогнутом положении и более подвержена травмам (чаще случается у футболистов). Иначе это может произойти при падениях, когда голень зафиксирована, а корпус тела смещается относительно нее в боковую сторону с кручением на ноге (травмы лыжников и сноубордистов). При разрыве наружных коллатеральных связочных волокон, напротив, удар должен приходиться по внутренней поверхности голени, а также при этом должно произойти избыточное разгибание в колене либо вращение корпуса на опорной ноге внутрь.
Степени повреждения связок
Разные степени повреждения дают как отличия в клинической картине, так и требуют разной лечебной тактики. Выделяют:
- Первую степень – это частичный разрыв поверхностных волокон. Болевые ощущения возникают в месте деформации, возможен отек.
- Вторая— повреждение большинства связочных волокон. Боль имеет более разлитой характер, отечность сустава нарастает быстро, может быть связан с гемартрозом, возникает гематома на боковой поверхности сустава.
- Третья — полный разрыв. Помимо вышеуказанных симптомов, появляется нарушение функций сустава, его нестабильность.
Первая помощь
Необходимо обеспечить покой пострадавшему, поврежденную ногу защитить от движений, применив наложение шины. Транспортировку к лечебному учреждению нужно обеспечить больному в кратчайшие сроки во избежание осложнений, при этом на область повреждения накладывают холод (пузырь со льдом, охлаждающий аэрозоль).
Диагностика
Осмотр и опрос пациента – это основной принцип диагностирования патологий. Врач проводит диагностические стресс-тесты. Дополнительно назначают рентгенографию, КТ (компьютерную томографию), МРТ. При диагностике необходимо исключить нарушения других анатомических образований сустава (менисков, крестообразных связок , переломы костей), что случается нередко.
Лечение разрывов коллатеральных связок
Лечение изолированных деформаций наружной и внутренней связок обычно проводят консервативными способами. Здесь важно в первое время после травмы обеспечить фиксацию суставу, применив ортез. Нагрузок лучше избегать. Курс нестероидных противовоспалительных препаратов позволит снять воспаление и купировать болевой сидром. Для скорейшей регенерации применяют инъекции плазмы, обогащенной тромбоцитами. Период реабилитации направлен на постепенное увеличение нагрузки с укреплением мускулатуры и при этом без дополнительного травмирования боковых связок. Применяют кинезиотерапию, механотерапию, тейпирование и физиотерапевтические процедуры.
Применяют кинезиотерапию, механотерапию, тейпирование и физиотерапевтические процедуры.
Артроскопия при разрыве связок
Случается так, особенно при обширном повреждении, что после травмы возникает нестабильность, которая беспокоит при нагрузках (спортсменов и других пациентов с активным образом жизни). В таких случаях выполняют реконструкцию хирургическим способом. Артроскопия при этом является самым щадящим видом операций. К тому же, восстановление после нее происходит быстро и легко. Иногда связку удается сшить (при свежих частичных разрывах), в других случаях применяют фиксаторы к кости, если отрыв произошел в месте прикрепления связки к ней. Другим способом реконструкции является пластика связки с применением аутотрансплантатов (собственных тканей). Используют сухожилия мышц подколенной области. В подавляющем большинстве случаев прогноз после таких операций благоприятный. Пациенты быстро проходят курс реабилитации и возвращаются в спорт и к привычной жизни.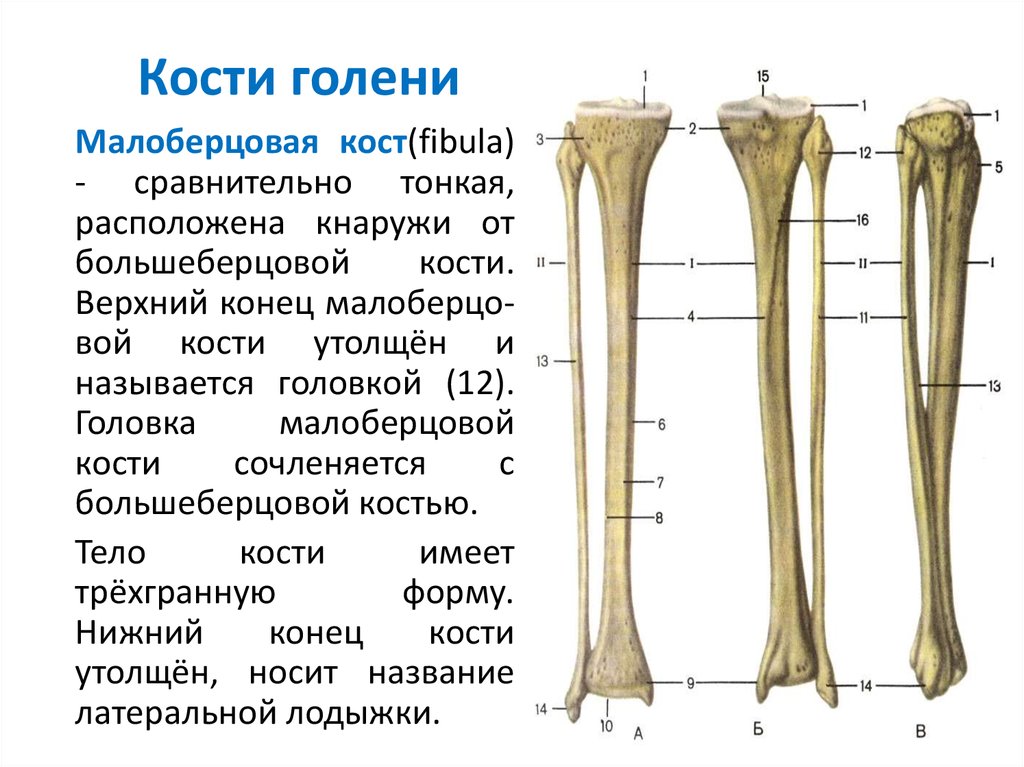 При сочетании повреждения боковой связки с травмами других структур колена, их восстановление артроскопическим способом и проведение всех необходимых хирургических манипуляций осуществляется обычно за одну операцию.
При сочетании повреждения боковой связки с травмами других структур колена, их восстановление артроскопическим способом и проведение всех необходимых хирургических манипуляций осуществляется обычно за одну операцию.
Боль в голени при перегрузке
Боль в голени при перегрузке
Мышцы голени разделяются на переднюю, наружную и заднюю группу.
• Передняя группа мышц голени.
Передняя большеберцовая мышца начинается от латерального мыщелка большеберцовой кости, латеральной фасции и межкостной мембраны. Мышца проходит на тыл стопы и крепится к 1 клиновидной и 1 плюсневой кости по подошвенной поверхности. Основная функция мышцы — это разгибание и супинация стопы. При ходьбе в фазу переднего толчка мышца удерживает стопу в положении разгибания и ограничивает прилегание стопы к опоре. В фазу опоры на всю стопу мышца осуществляет разгибание стопы, ограничивает сгибание и пронацию стопы, стабилизирует задний отдел стопы. В период переноса ноги по воздуху мышца вызывает разгибание в голеностопе, что обеспечивает свободное пронесение стопы над опорой. Сокращение мышцы играет роль в контроле над устойчивостью тела. Активность мышцы тем больше, чем выше скорость движения.
В период переноса ноги по воздуху мышца вызывает разгибание в голеностопе, что обеспечивает свободное пронесение стопы над опорой. Сокращение мышцы играет роль в контроле над устойчивостью тела. Активность мышцы тем больше, чем выше скорость движения.
Длинный разгибатель пальцев начинается от верхнего конца костей голени, межкостной мембраны, фасции голени и крепится к основанию 1 и 2 фаланги 2-3-4-5 пальцев. Мышца разгибает стопу и 2-3-4-5 пальцы, поднимает наружный край стопы, делает пронацию. При фиксированной стопе мышца разгибает голеностоп. Длинный разгибатель большого пальца начинается от малоберцовой кости и межкостной мембраны и крепится к 1 фаланге большого пальца. Мышца делает разгибание большого пальца и при фиксированной стопе участвует в разгибании голеностопа. Третья малоберцовая мышца идет от мышцы длинного разгибателя пальцев и прикрепляется к 5 плюсневой кости. Мышца пронирует стопу.
Рис. 1. Передняя группа мышц голени
• Наружная группа мышц голени, малоберцовые мышцы.
Длинная малоберцовая мышца идет от малоберцовой кости и от межкостной мембраны, проходит под наружной лодыжкой и крепится к 1 клиновидной кости и плюсневым костям по подошвенной поверхности. Короткая малоберцовая мышца идет от малоберцовой кости к 5 плюсневой кости. Длинная малоберцовая мышца превосходит в силе короткую малоберцовую мышцу в 2 раза. Обе малоберцовые мышцы выполняют функцию эверторов и пронаторов. При ходьбе в период переноса происходит нарастание активности малоберцовой мышцы перед контактом с опорой, что вызывает эверсию заднего отдела стопы. В фазу переднего толчка малоберцовая мышца пронирует стопу и предотвращает ее супинацию. В фазу опоры на всю стопу обе малоберцовые мышцы участвуют в сгибании голени на фиксированной стопе. Обе малоберцовые мышцы контролируют устойчивость тела в стоянии и ходьбе. Нарушение устойчивости тела вызывает рост активности малоберцовых мышц.
Рис. 2. Наружная группа мышц голени
• Задняя группа мышц голени.
Трехглавая мышца состоит из трех головок. Внутренняя и наружная головки образуют икроножную мышцу, которые начинаются от внутренних и наружных мыщелков бедренной кости. Глубокая головка или камбаловидная мышца идет от подколенной линии большеберцовой кости. Все три головки сливаются в единое ахиллово сухожилие, которое крепится к бугру пяточной кости. Камбаловидная мышца в полтора раза сильнее, чем обе головки икроножной мышцы. Трехглавая мышца является основным сгибателем стопы в голеностопном суставе. При ходьбе в фазу переднего толчка мышца сокращается в эксцентрическом режиме, ограничивает разгибание голеностопа и стабилизирует его. В фазу заднего толчка мышца имеет максимальную активность и осуществляет отталкивание ноги от опоры. Сокращение мышцы обеспечивает подъем тела вверх и движение вперед. Длинный сгибатель большого пальца начинается от малоберцовой кости и идет к основной фаланге большого пальца. Мышца делает сгибание большого пальца и стопы. Длинный сгибатель пальцев идет от большеберцовой кости к 1 фаланге 2-3-4-5 пальцев. Мышца делает подошвенное сгибание пальцев.
Мышца делает подошвенное сгибание пальцев.
Рис. 3. Задняя группа мышц голени
Задняя большеберцовая мышца идет от межкостной мембраны, проходит под медиальным мыщелком, прикрепляется к ладьевидной кости и клиновидным костям по подошвенной поверхности. Это самый сильный инвертор стопы. Мышца делает сгибание и инверсию стопы в подтаранном суставе, приведение среднего отдела стопы, что обеспечивает супинацию всей стопы, является основным динамическим стабилизатором свода стопы и препятствует его опусканию. Напряжение мышцы определяет положение заднего отдела стопы и соотношение подвижности в заднем и переднем отделах стопы. Во время ходьбы в фазу переднего толчка имеет место эксцентрическая активность мышцы, которая противодействует пронации стопы. В фазе заднего толчка имеет место концентрическое сокращение мышцы, в результате чего происходит инверсия заднего отдела стопы. Подошвенная мышца начинается от латерального мыщелка бедра и прикрепляется к ахиллову сухожилию.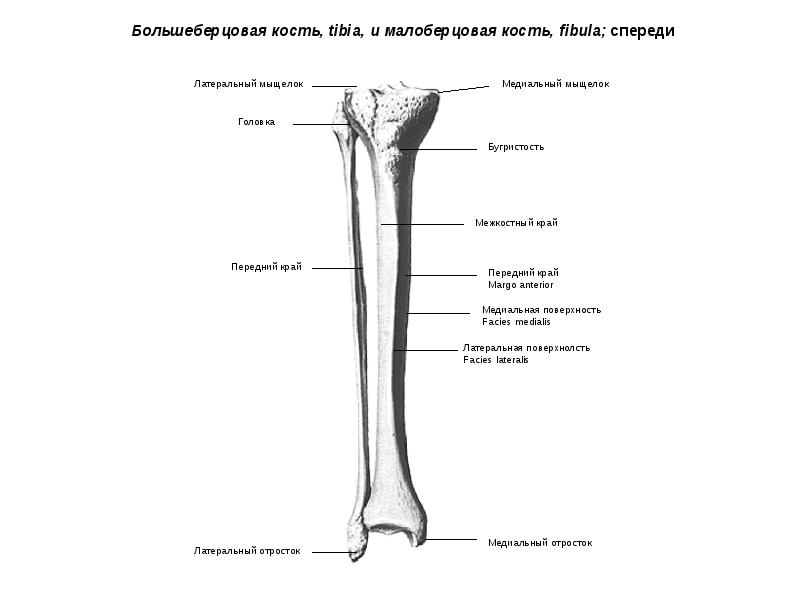 Мышца участвует в сгибании стопы.
Мышца участвует в сгибании стопы.
Рис. 4. Соотношение передней и задней большеберцовой мышц с костями голени
В голени, как и в других сегментах ОДС, пространство, окруженное фасцией, где содержатся мышцы, сосуды и нервы, называется компартментом. Фасции образуют на голени 4 мышечных компартмента: передний, латеральный, глубокий задний и поверхностный задний. Сокращение отдельных мышц или их групп происходит внутри компартмента.
Частота встречаемости
Боль в мышцах голени распространена с частотой от 4% до 19% среди спортсменов и до 35% среди военнослужащих. У спринтеров, бегунов на средние и длинные дистанции, а также футболистов боль в голени является наиболее распространенной жалоба со стороны опорно-двигательной системы. Частота жалоб колеблется от 13% до 20% (Gallo R.A.). Основным контингентом, предъявляющим жалобы на дискомфорт в голени считаются взрослые бегуны-любители на длинные дистанции, которые пробегают за неделю более 50 км (Jacobs S.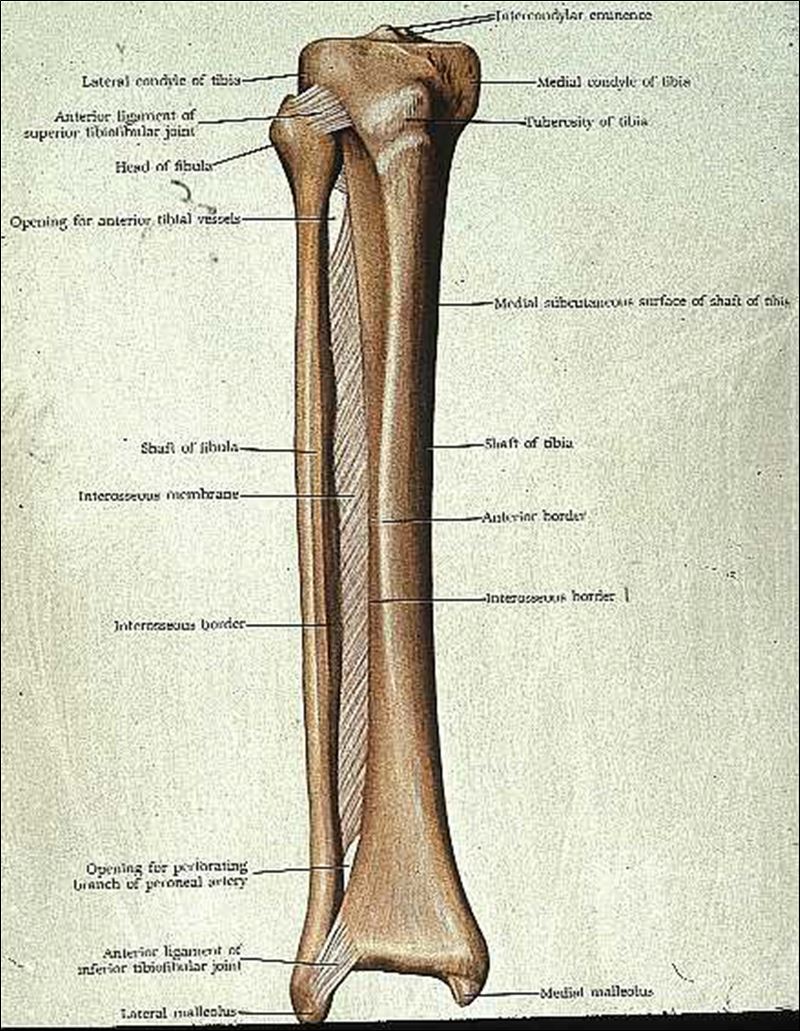 J.). 32% спортсменов с жалобами на боль в мышцах голени имеют в анамнезе травмы голеностопного сустава и голени. У танцоров боль присутствует в 20% случаев, у солдат первого полугода службы достигает 35%. У бегунов боль выявляют у 4-5% всех травм, связанных с физическими нагрузками (Gallo R.A.). У спортсменов боль в голени сопровождается слабостью мышц и приводит к усталости, изменению механики бега и перегрузке ОДС. Боль чаще всего встречаются у легкоатлетов, которые допускают ошибки на тренировке, перегружают нижние конечности, когда увеличивают дистанцию или скорость бега. К непосредственным причинам дискомфорта в ногах относится бег по твердой или неровной поверхности, неправильно подобранная обувь, кроссовки с недостаточной амортизирующими свойствами.
J.). 32% спортсменов с жалобами на боль в мышцах голени имеют в анамнезе травмы голеностопного сустава и голени. У танцоров боль присутствует в 20% случаев, у солдат первого полугода службы достигает 35%. У бегунов боль выявляют у 4-5% всех травм, связанных с физическими нагрузками (Gallo R.A.). У спортсменов боль в голени сопровождается слабостью мышц и приводит к усталости, изменению механики бега и перегрузке ОДС. Боль чаще всего встречаются у легкоатлетов, которые допускают ошибки на тренировке, перегружают нижние конечности, когда увеличивают дистанцию или скорость бега. К непосредственным причинам дискомфорта в ногах относится бег по твердой или неровной поверхности, неправильно подобранная обувь, кроссовки с недостаточной амортизирующими свойствами.
Часто с болями ассоциируются следующие состояния: мышечный дисбаланс и гипертонус, особенно трехглавой мышцы, малоберцовых и подошвенных мышц, которые ответственны за удержание стопы в правильном, физиологическом положении, дисбаланс мышц задней группы бедра и четырехглавой мышцы, высокий свод стопы, гиперпронация стопы, разная длина ног, большой угол сгибания в голеностопном суставе, большая ротация бедра внутрь или наружу.
В основе болевого синдрома лежат несколько заболеваний:
• Хроническое воспаление в области прикрепления мышц вдоль задней поверхности большеберцовой кости.
• Периостит в области периостально-фасциального соединения, вызванный постоянной тракцией фасции.
• Компартмент-синдром.
• Стрессовый перелом кортикального слоя большеберцовой кости
Рис. 5. Локализация боли при различных заболеваниях, слева направо: синдром медиального стресса голени, стрессовый перелом большеберцовой кости, компартмент-синдром, стрессовый перелом малоберцовой кости
Большеберцовый стресс-синдром (БСС) или медиальный тибиальный стресс-синдром (МТСС) —- это состояние, которое характеризуется болью, локализующейся по внутренней поверхности голени в средней или нижней трети. В англоязычной литературе MTSS — это Medial Tibial Stress Syndrome или shin splints — синдром медиального стресса голени, синдром медиального напряжения большеберцовой кости, является патологией, которую принято связывать с перегрузкой конечностей.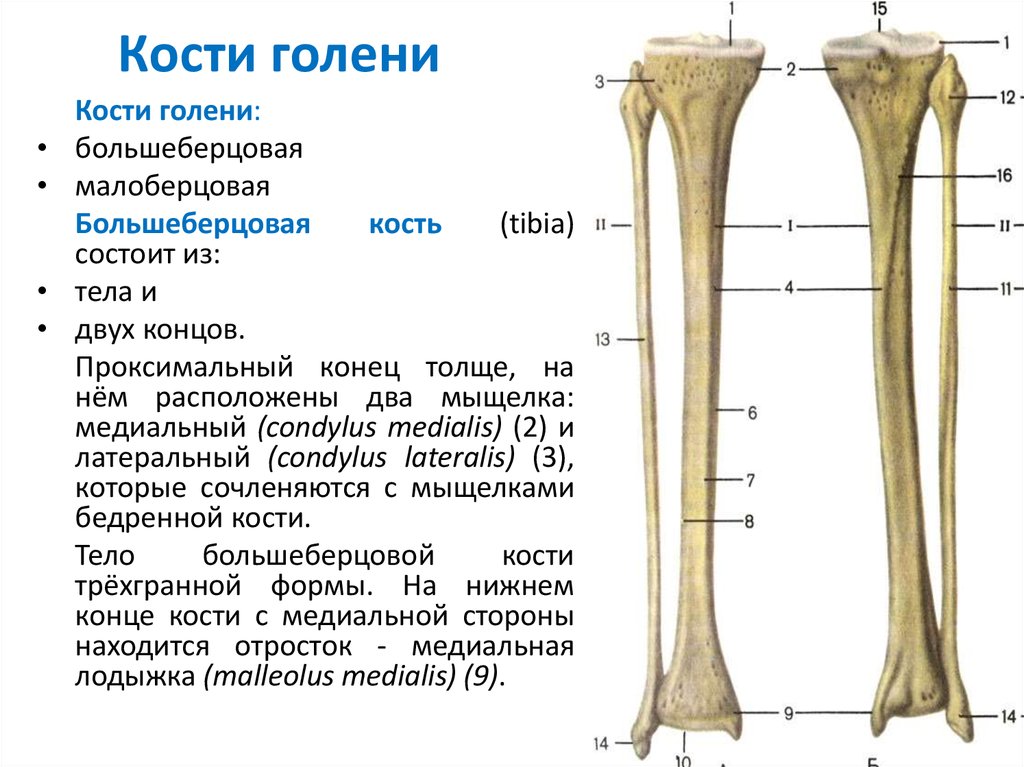 Заболевание встречается у атлетов, занимающихся спринтерским бегом, бегом на длинные дистанции, футболом, волейболом или баскетболом. Синдром характерен для спортсменов, которые изменяют режим нагрузки, увеличивают её объем, меняют условия тренировки. В основе лежит перегрузка всех структур дистального отдела нижней конечности. Большеберцовая кость поражается под действием сжимающих сил, ориентированных вдоль кости, и изгибающих сил, которые вызывают деформацию кости в поперечном направлении. Изгибающая сила приводит к образованию сильного напряжения растяжения по внутренней стороне большеберцовой кости. Напряжение достигает своего максимума во время опоры на конечность. Когда кость подвергается стрессу во время бега и прыжков, в большеберцовой кости начинается процесс ремоделирования, благодаря которому она становится прочнее. Ремоделирование кости протекает длительно и занимает несколько месяцев. За это время кость адаптируется к изменению условий нагрузки. У здоровых атлетов резорбция кости является признаком адаптации к возрастающим нагрузкам.
Заболевание встречается у атлетов, занимающихся спринтерским бегом, бегом на длинные дистанции, футболом, волейболом или баскетболом. Синдром характерен для спортсменов, которые изменяют режим нагрузки, увеличивают её объем, меняют условия тренировки. В основе лежит перегрузка всех структур дистального отдела нижней конечности. Большеберцовая кость поражается под действием сжимающих сил, ориентированных вдоль кости, и изгибающих сил, которые вызывают деформацию кости в поперечном направлении. Изгибающая сила приводит к образованию сильного напряжения растяжения по внутренней стороне большеберцовой кости. Напряжение достигает своего максимума во время опоры на конечность. Когда кость подвергается стрессу во время бега и прыжков, в большеберцовой кости начинается процесс ремоделирования, благодаря которому она становится прочнее. Ремоделирование кости протекает длительно и занимает несколько месяцев. За это время кость адаптируется к изменению условий нагрузки. У здоровых атлетов резорбция кости является признаком адаптации к возрастающим нагрузкам.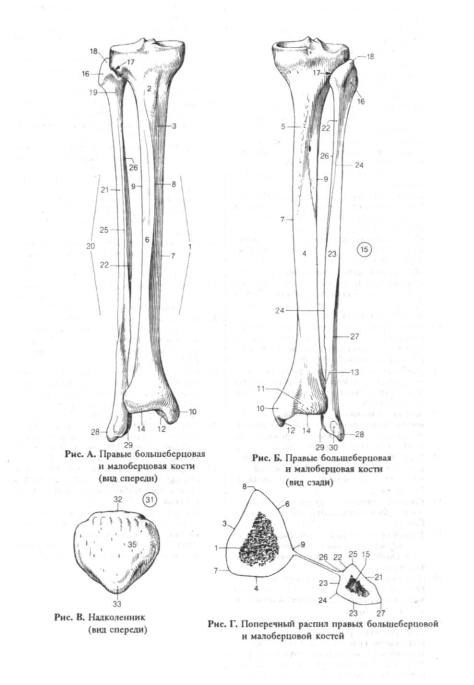 Здоровые спортсмены с БСС имеют чрезмерную нагрузку на большеберцовую кость, что вызывает снижение костной плотности ткани. Низкая плотность большеберцовой кости и изменение надкостницы и кортикала видны на МРТ и КТ. Рост нагрузки опережает способность организма ремоделировать кость что дает прогрессирующую хрупкость большеберцовой кости. При синдроме обычно возникает дисфункция передней и задней большеберцовой мышцы. При БСС возникает несоответствие между резорбцией кости и формированием кортикала большеберцовой кости с последующей его перегрузкой. Анатомические данные свидетельствуют о том, что камбаловидная мышца, либо полоса апоневроза, которая соединяет медиальный край камбаловидной мышцы с заднее- медиальным краем большеберцовой кости и создает напряжение в надкостнице, когда мышца сжимается или растягивается (Moen M.H. ). В области соединения мышцы или фасции с костью возникает воспалительная реакция, которая является причиной боли.
Здоровые спортсмены с БСС имеют чрезмерную нагрузку на большеберцовую кость, что вызывает снижение костной плотности ткани. Низкая плотность большеберцовой кости и изменение надкостницы и кортикала видны на МРТ и КТ. Рост нагрузки опережает способность организма ремоделировать кость что дает прогрессирующую хрупкость большеберцовой кости. При синдроме обычно возникает дисфункция передней и задней большеберцовой мышцы. При БСС возникает несоответствие между резорбцией кости и формированием кортикала большеберцовой кости с последующей его перегрузкой. Анатомические данные свидетельствуют о том, что камбаловидная мышца, либо полоса апоневроза, которая соединяет медиальный край камбаловидной мышцы с заднее- медиальным краем большеберцовой кости и создает напряжение в надкостнице, когда мышца сжимается или растягивается (Moen M.H. ). В области соединения мышцы или фасции с костью возникает воспалительная реакция, которая является причиной боли.
Компартмент-синдром (CECS) — это патологический процесс, вызванный отеком в закрытом мышечном компартменте.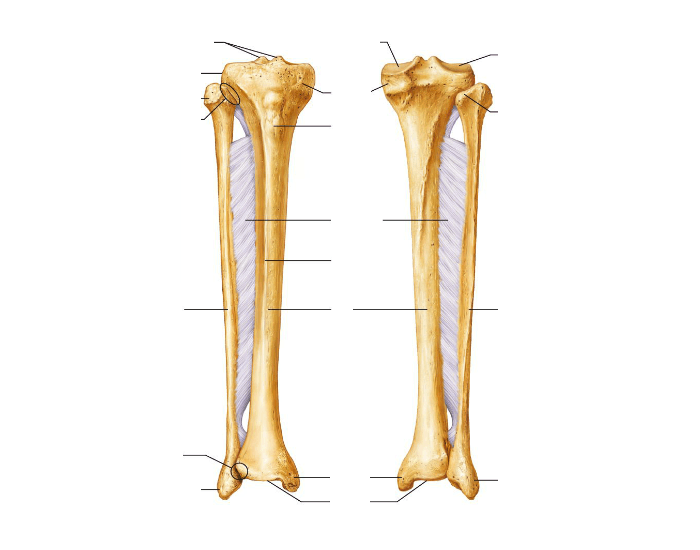 Хронический компартмент-синдром развивается у молодых людей, которые выполняют повторяющиеся физические упражнения, такие как бег по земле, бег на коньках, езда на велосипеде. Во время физической нагрузки происходит увеличение объема мышц, которое может достигнуть 20%, что приводит к увеличению внутримышечного давления в отсеке, которое вызывает ишемию, нарушение микроциркуляции в тканях и боль. Ограничение притока крови к пораженной области приводит к временному повреждению близлежащих нервов и мышц. Неприятные ощущения развиваются постепенно во время физических упражнений и включают сжимающую боль по типу спазма, чувство покалывания в глубине мышечного массива. Виден отек и деформация мышцы, побледнение и похолодание пораженной области, есть затруднения при движениях в голеностопном суставе. Состояние улучшается по мере отдыха. Боль проходит самостоятельно в течение нескольких минут после прекращения работы мускулатуры.
Хронический компартмент-синдром развивается у молодых людей, которые выполняют повторяющиеся физические упражнения, такие как бег по земле, бег на коньках, езда на велосипеде. Во время физической нагрузки происходит увеличение объема мышц, которое может достигнуть 20%, что приводит к увеличению внутримышечного давления в отсеке, которое вызывает ишемию, нарушение микроциркуляции в тканях и боль. Ограничение притока крови к пораженной области приводит к временному повреждению близлежащих нервов и мышц. Неприятные ощущения развиваются постепенно во время физических упражнений и включают сжимающую боль по типу спазма, чувство покалывания в глубине мышечного массива. Виден отек и деформация мышцы, побледнение и похолодание пораженной области, есть затруднения при движениях в голеностопном суставе. Состояние улучшается по мере отдыха. Боль проходит самостоятельно в течение нескольких минут после прекращения работы мускулатуры.
Стрессовый перелом чаще всего наступает в результате перетренировок. В большеберцовой кости появляется поперечная тонкая трещина, которая распространяется на часть поперечника кости. Трещина локализуется в большеберцовой кости проксимальней уровня голеностопного сустава, а также бывает в малоберцовой кости. Стрессовый перелом осложняет периостит и фасциит, вызывает синдром хронического напряжения компартмента голени (CECS) При переломе имеется болезненность по передней поверхности большеберцовой кости.
В большеберцовой кости появляется поперечная тонкая трещина, которая распространяется на часть поперечника кости. Трещина локализуется в большеберцовой кости проксимальней уровня голеностопного сустава, а также бывает в малоберцовой кости. Стрессовый перелом осложняет периостит и фасциит, вызывает синдром хронического напряжения компартмента голени (CECS) При переломе имеется болезненность по передней поверхности большеберцовой кости.
|
Рис. 6. Локализация стрессового перелома в средней трети большеберцовой кости |
Рис. 7. Стрессовый перелом большеберцовой кости в нижней трети |
Симптомы
Наиболее характерным симптомом БСС является боль в голени. Боль локализуется в области прикрепления большеберцовой мышцы к большеберцовой кости.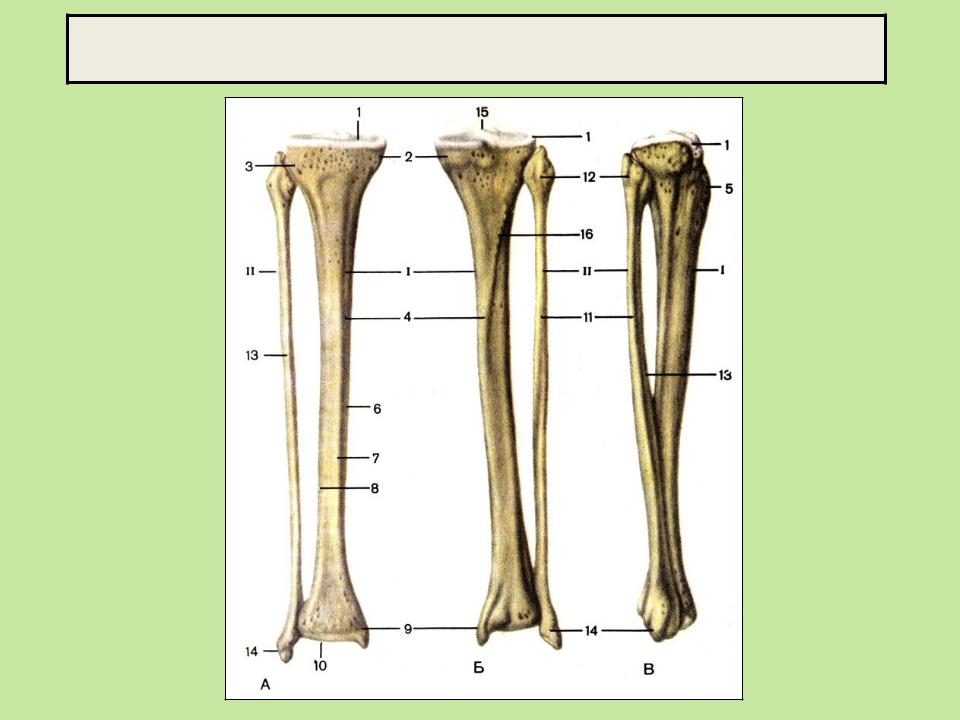 Это жгучее, ноющее, или пульсирующее ощущение, которое распространяется вдоль внутреннего края или по задней поверхности большеберцовой кости в дистальных двух третях голени. Боль носит диффузный характер и бывает двусторонней. Боль усиливается при физической нагрузке. Во время нагрузки характер неприятных ощущений может меняться и боль может становиться тупой. Боль усиливается при охлаждении. В дебюте заболевания пациент ощущает боль в начале нагрузки. В легких случаях симптомы возникают после длительного бега. По мере развития патологического процесса, боль может оставаться во время нагрузки, или быть в течение нескольких часов или дней после прекращения нагрузки. Когда заболевание приобретает характер хронического, голень становится все более болезненной и боль возникает после краткосрочной нагрузки во время бега или тренировки. При осмотре пациента виден легкий отек в болезненной области по внутренней поверхности голени. При пальпации внутреннего края большеберцовой кости ощущается болезненность, которая держится в течение нескольких дней после нагрузки.
Это жгучее, ноющее, или пульсирующее ощущение, которое распространяется вдоль внутреннего края или по задней поверхности большеберцовой кости в дистальных двух третях голени. Боль носит диффузный характер и бывает двусторонней. Боль усиливается при физической нагрузке. Во время нагрузки характер неприятных ощущений может меняться и боль может становиться тупой. Боль усиливается при охлаждении. В дебюте заболевания пациент ощущает боль в начале нагрузки. В легких случаях симптомы возникают после длительного бега. По мере развития патологического процесса, боль может оставаться во время нагрузки, или быть в течение нескольких часов или дней после прекращения нагрузки. Когда заболевание приобретает характер хронического, голень становится все более болезненной и боль возникает после краткосрочной нагрузки во время бега или тренировки. При осмотре пациента виден легкий отек в болезненной области по внутренней поверхности голени. При пальпации внутреннего края большеберцовой кости ощущается болезненность, которая держится в течение нескольких дней после нагрузки.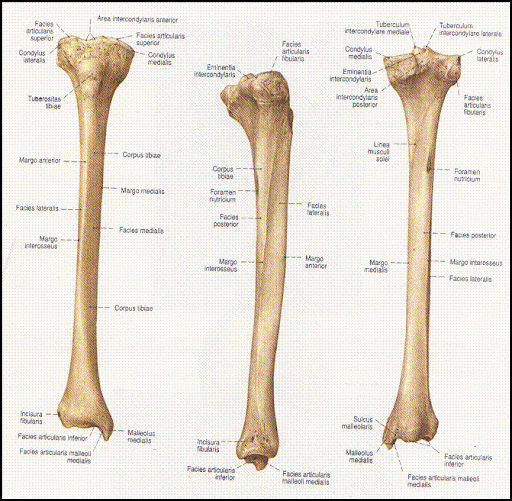
Рис. 8. Синдром медиального стресса голени, воспалительная реакция и область болезненности
Предрасполагающие факторы
● Боли в голени чаще возникают у представителей женского пола. У женщин приблизительно в два раза больше шансов получить заболевание, чем у мужчин. Женщины имеют повышенный риск возникновения стрессовых переломов, что связано с гормональными особенностями и строением тела в виде большого бедренно-большеберцового угла и вальгусного положения голени и всей стопы. У женщин имеется особенность строения берцовых костей в виде малой площади поперечного сечения берцовых костей по сравнению с мужчинами. Костная масса вокруг продольной оси большеберцовой кости расположена асимметрично. Передний край большеберцовой кости отстоит дальше от оси кости, что приводит к увеличению напряжения при изгибе и делает кость менее устойчивой к действию изгибающей силы. У женщин нарушение менструального цикла, отсутствие одного или двух циклов в год приводит к снижению плотности костной ткани и увеличению риска стрессовых переломов. У женщин пронация стопы из-за широкого таза и вальгусного отклонения голени способствует повышенной нагрузке на область соединения костей с мышцами и фасциями, что ведет к воспалению надкостницы большеберцовой кости. По мнению Ferber R. и Pohl M.B. все негативные механические факторы сильнее действуют в женской ОДС, чем в мужской.
У женщин пронация стопы из-за широкого таза и вальгусного отклонения голени способствует повышенной нагрузке на область соединения костей с мышцами и фасциями, что ведет к воспалению надкостницы большеберцовой кости. По мнению Ferber R. и Pohl M.B. все негативные механические факторы сильнее действуют в женской ОДС, чем в мужской.
● Недостаточность мышц голени, слабые икроножные мышцы, которые не поглощают энергию толчков ноги об опору. Ослабление икроножных мышц способствует тому, что большеберцовая кость теряет свой объем и прочность.
● Недостаточная физическая подготовка спортсменов и новобранцев.
● Избыточный вес тела.
● Неблагоприятные атмосферные условия в виде холодной погоды.
При синдроме БСС встречается периостит и тендинит сухожилия мышц разгибателей стопы, стрессовый перелом, чему способствует действие ряда факторов.
● Особенности строения стопы, высокий свод стопы, жесткие, ригидные суставы стопы, которые недостаточно амортизирует ОДС при контакте с опорой.
● Гиперпронация стопы, избыточный поворот стопы вокруг своей оси во внутрь ведет к воспалению сухожилия задней большеберцовой мышцы. При пронации стопы вектор реакции опоры смещается внутрь голени и стопы. Увеличивается нагрузка на медиальный край большеберцовой кости, где возникает дополнительное давление. Для противостояния пронации увеличивается напряжение мышц, которые осуществляют тракцию кости в месте ее прикрепления и вызывают соответствующую реакцию со стороны надкостницы (Azevedo L.B. ). Гиперпронация стопы способствует изгибу большеберцовой кости во фронтальной плоскости и вызывает рост её напряжения.
● Большое напряжение в местах прикрепления мышц к большеберцовой кости приводит к реакции со стороны надкостницы, вызывают её воспаление, или периостит. Воспалительные явления не являются повсеместными и обнаруживаются при специальных исследованиях, как МРТ или КТ, либо при изучении гистологических препаратов большеберцовой кости.
● Бег по твердой поверхности, резкое увеличение объема физической нагрузки способствуют тендиниту сухожилий разгибателей стопы. Тендинит возникает у спортсменов, которые практикуют бег по пересеченной местности и разной поверхности. Асимметричные движения нижних конечностей и большие колебания величины нагрузки вызывают избыточное напряжение и воспаление сухожилия мышц разгибателей, которые теряют эластичность, становятся жесткими, что способствует травме сухожилий и ведет к уменьшению амплитуды движений в суставах.
Тендинит возникает у спортсменов, которые практикуют бег по пересеченной местности и разной поверхности. Асимметричные движения нижних конечностей и большие колебания величины нагрузки вызывают избыточное напряжение и воспаление сухожилия мышц разгибателей, которые теряют эластичность, становятся жесткими, что способствует травме сухожилий и ведет к уменьшению амплитуды движений в суставах.
● Бег по кривой траектории, как на кольцевой дорожке стадиона с постоянным поворотом в одну сторону способствует асимметричной нагрузке на ноги, увеличивает торсионные силы, которые действуют на голеностопный сустав и кости голени.
Диагностика
● УЗИ показано при болях в мышцах голени, позволяет выявить изменения в мышцах и фасциях.
● Стандартная рентгенограмма в двух проекциях.
● Сканирование костей.
● На КТ и МРТ выявляют следующие изменения:
На томограмме виден отек и гиперемия надкостницы и костного мозга большеберцовой кости, диффузный рост интенсивности ремоделирования костной ткани, распространение процесса на костный мозг по мере его прогрессирования, остеопения, снижение минеральной плотности кости, резорбция ткани кости с нарушением целостности кортикала у пациентов со стресс-синдромом. По мере улучшения состояния показатели плотности кости становится нормальными.
По мере улучшения состояния показатели плотности кости становится нормальными.
Лечение
Лечение болей в голени преимущественно консервативное. Это фонофорез с гидрокортизоном, экстракорпоральная ударно-волновая терапия, инъекции стероидов. нестероидные противовоспалительные препараты, подбор обуви, индивидуальные ортопедические стельки для контроля пронации. Если нагрузка на ноги вызывает боль, то делают перерыв в занятии бегом. Боль может прекратиться сама по себе в течение месяца. Рекомендуют гидротерапию, ультразвук, электростимуляцию мышц нижних конечностей. Консервативная терапия первоначально направлена на коррекцию всех факторов перегрузки. Изменяют режим тренировок, программа бега становится дозированной с постепенным ростом нагрузки на конечности, что позволяет предотвратить перенапряжение костей и мышц голени. Если боль носит упорный характер голеностопный сустав и стопу иммобилизируют на несколько недель. Хирургическое лечение показано при неэффективности консервативного лечения или при рецидиве процесса. Операция заключается в освобождении фасции голени для снятия напряжения или давления, которое обычно возникает в результате нарушения кровообращения. Делают рассечение фасции и резекцию края надкостницы большеберцовой кости, где крепятся фасция и мышца.
Операция заключается в освобождении фасции голени для снятия напряжения или давления, которое обычно возникает в результате нарушения кровообращения. Делают рассечение фасции и резекцию края надкостницы большеберцовой кости, где крепятся фасция и мышца.
Лечение зависит от стадии заболевания.
● В острой фазе болезни осуществляют полный покой в течение 4-8 недель в зависимости от тяжести травмы. Рекомендуют отдых в сочетании с медикаментозным лечением для уменьшения симптомов, что позволяет осуществить безопасное возвращение к нагрузке. Для обезболивания используют НПВП. Инъекции кортикоидов в область наибольшей болезненности делают для уменьшения боли, когда пациент не занимается бегом. После выздоровления, прежде чем снова начать бегать, укрепляют атрофированные мышцы конечности, которая находилась в состоянии иммобилизации.
● В подострой фазе лечение направлено на изменение условий тренировки и устранение нарушений техники бега. Это уменьшение дистанции бега, его интенсивности и частоты, приблизительно наполовину от того, что было до начала заболевания. Рекомендуют заниматься бегом по ровной поверхности. Во время реабилитационного периода пациент выполняет бег на тренажере. По мере улучшения состояния спортсмен постепенно увеличивает интенсивность и продолжительность тренировок. В реабилитационную программу добавляют бег по пересеченной местности, если нагрузка переносится без дискомфорта и не вызывает боли. Если атлет приступил к тренировкам, то после нагрузки используют криотерапию с помощью пакетов со льдом и обезболивающий гель. Продолжительность криотерапии составляет 20 минут. Делают эксцентричную растяжку задней группы мышц голени и занимаются их укреплением. Укрепляют четырехглавую мышцу и заднюю группу мышц бедра. Развивают мышцы туловища, мышцы живота, ягодиц и бедер для улучшения механики бега и предотвращения травмы от перегрузки.
Рекомендуют заниматься бегом по ровной поверхности. Во время реабилитационного периода пациент выполняет бег на тренажере. По мере улучшения состояния спортсмен постепенно увеличивает интенсивность и продолжительность тренировок. В реабилитационную программу добавляют бег по пересеченной местности, если нагрузка переносится без дискомфорта и не вызывает боли. Если атлет приступил к тренировкам, то после нагрузки используют криотерапию с помощью пакетов со льдом и обезболивающий гель. Продолжительность криотерапии составляет 20 минут. Делают эксцентричную растяжку задней группы мышц голени и занимаются их укреплением. Укрепляют четырехглавую мышцу и заднюю группу мышц бедра. Развивают мышцы туловища, мышцы живота, ягодиц и бедер для улучшения механики бега и предотвращения травмы от перегрузки.
Упражнения на растягивания важны, т.к. жесткие сухожилия и связки оказывают грубое воздействие на место прикрепления к кости, что дает хроническую микротравму. В реабилитационном периоде практикуют мануальную терапию для исправления деформации позвоночника и суставов, выведения ОДС из состояния мышечного дисбаланса.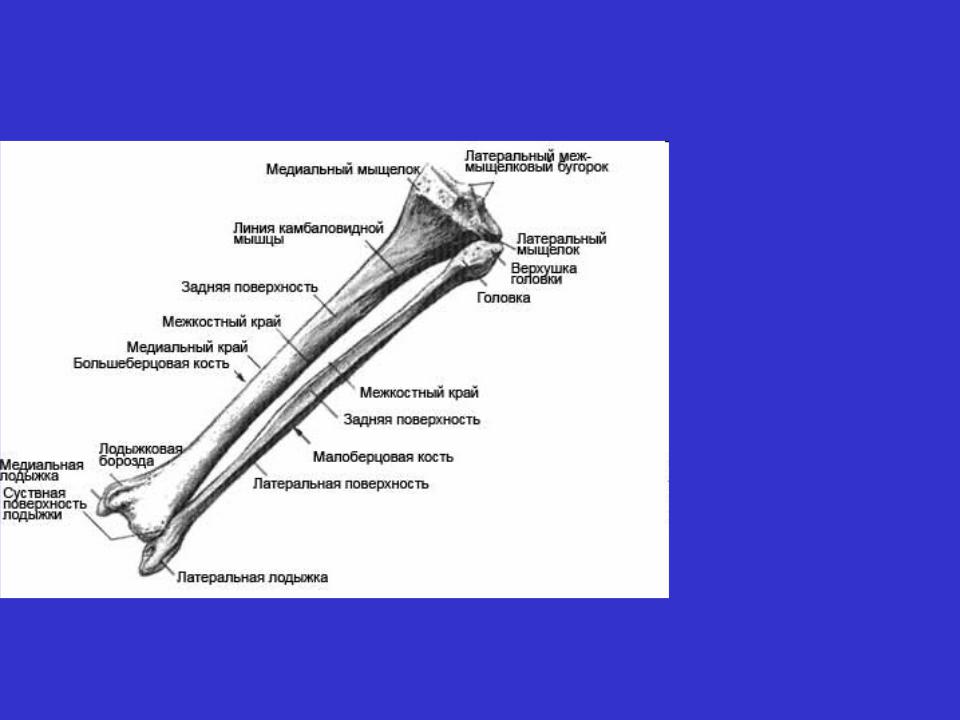 Ежедневно делают упражнения ЛФК для укрепления мышц нижних конечностей и для улучшения подвижности в суставах. Во время занятия бегом на голень надевают компрессионную шину, которая осуществляет фиксацию и давление на мышцы, что позволяет облегчить боль и улучшить проприорецепцию в конечности. При тендините передней большеберцовой мышцы практикуют кинезиотейпинг.
Ежедневно делают упражнения ЛФК для укрепления мышц нижних конечностей и для улучшения подвижности в суставах. Во время занятия бегом на голень надевают компрессионную шину, которая осуществляет фиксацию и давление на мышцы, что позволяет облегчить боль и улучшить проприорецепцию в конечности. При тендините передней большеберцовой мышцы практикуют кинезиотейпинг.
| Рис. 9. Кинезиотейпинг при синдрома БСС | Рис. 10. Кинезиотейпинг при тендините передней большеберцовой мышцы |
Тренировку проприоцепции, поддержание баланса тела делают для поддержания равновесия тела. Основным инструментом для тренировки является балансировочная доска. Повышение уровня проприцептивного контроля повышает эффективность работы мышц, стабилизирует суставы, обеспечивает правильную позу, помогает ОДС реагировать на неоднородность поверхности, по которой происходит бег. Мероприятия способны предотвратить повторную травматизацию ткани, избавляют от хронизации процесса. Пневматическая компрессионная манжета на голень способствует повышению сенсорики и улучшению контроля над движением.Тренировку проприоцепции, поддержание баланса тела делают для поддержания равновесия тела. Основным инструментом для тренировки является балансировочная доска. Повышение уровня проприцептивного контроля повышает эффективность работы мышц, стабилизирует суставы, обеспечивает правильную позу, помогает ОДС реагировать на неоднородность поверхности, по которой происходит бег. Мероприятия способны предотвратить повторную травматизацию ткани, избавляют от хронизации процесса. Пневматическая компрессионная манжета на голень способствует повышению сенсорики и улучшению контроля над движением.
Мероприятия способны предотвратить повторную травматизацию ткани, избавляют от хронизации процесса. Пневматическая компрессионная манжета на голень способствует повышению сенсорики и улучшению контроля над движением.Тренировку проприоцепции, поддержание баланса тела делают для поддержания равновесия тела. Основным инструментом для тренировки является балансировочная доска. Повышение уровня проприцептивного контроля повышает эффективность работы мышц, стабилизирует суставы, обеспечивает правильную позу, помогает ОДС реагировать на неоднородность поверхности, по которой происходит бег. Мероприятия способны предотвратить повторную травматизацию ткани, избавляют от хронизации процесса. Пневматическая компрессионная манжета на голень способствует повышению сенсорики и улучшению контроля над движением.
Рис. 11. Компрессионная манжета на голени при БСС
Подбор обуви, которая соответствует индивидуальным особенностям бегуна оказывается существенным после окончания острой фазы заболевания. При гиперпронации стопы выбирают модели с твердой средней частью подошвы и жестким задником, которые ограничиваю излишнюю ротацию стопы вокруг оси. Бегунам с высоким сводом стопы, для которой характерна низкая эластичность и плохая амортизация, подбирают модели с мягкой подошвой и индивидуальной выкладкой продольного свода. Обувь бегуна меняют каждые 250-500 километров. Это расстояние, на котором кроссовки теряют до 40% своих амортизационных возможностей. Качественная обувь с адекватной амортизацией помогает предотвратить повторную травму. При гиперпронации стопы, вальгусной установке стопы и при плоскостопии назначают гибкий или полужесткий ортез. Индивидуальные ортопедические стельки позволяют воздействовать на положение стопы и большеберцовой кости. С помощью выкладки продольного свода делают смещение вектора реакции опоры в латеральном направлении, что приводит к перераспределении нагрузки по стопе и смещении нагрузки наружу, чтобы снять напряжение с медиального края большеберцовой кости.
При гиперпронации стопы выбирают модели с твердой средней частью подошвы и жестким задником, которые ограничиваю излишнюю ротацию стопы вокруг оси. Бегунам с высоким сводом стопы, для которой характерна низкая эластичность и плохая амортизация, подбирают модели с мягкой подошвой и индивидуальной выкладкой продольного свода. Обувь бегуна меняют каждые 250-500 километров. Это расстояние, на котором кроссовки теряют до 40% своих амортизационных возможностей. Качественная обувь с адекватной амортизацией помогает предотвратить повторную травму. При гиперпронации стопы, вальгусной установке стопы и при плоскостопии назначают гибкий или полужесткий ортез. Индивидуальные ортопедические стельки позволяют воздействовать на положение стопы и большеберцовой кости. С помощью выкладки продольного свода делают смещение вектора реакции опоры в латеральном направлении, что приводит к перераспределении нагрузки по стопе и смещении нагрузки наружу, чтобы снять напряжение с медиального края большеберцовой кости. Стельки применяют как во время ходьбы в уличной обуви, так и в специальной беговой обуви, что повышает уровень самоощущения спортсмена. После того, как спортсмен вернулся к занятиям бегом, ему рекомендуют совершать забеги на покрытии средней твердости.
Стельки применяют как во время ходьбы в уличной обуви, так и в специальной беговой обуви, что повышает уровень самоощущения спортсмена. После того, как спортсмен вернулся к занятиям бегом, ему рекомендуют совершать забеги на покрытии средней твердости.
Рис. 12. Стельки Персей для установки стопы в правильное положение при болях в голени
Рис. 13. Кроссовки Персей, рекомендуемые для пациентов с болью в голени
Литература:
Azevedo LB, Lambert MI, Vaughan CL, O’Connor CM, Schwellnus MP. Biomechanical variables associated with Achilles tendinopathy in runners. Br J Sports Med. 2009;43:288-292
Ferber R, Noehren B, Hamill J, Davis IS. Competitive female runners with a history of iliotibial band syndrome demonstrate atypical hip and knee kinematics.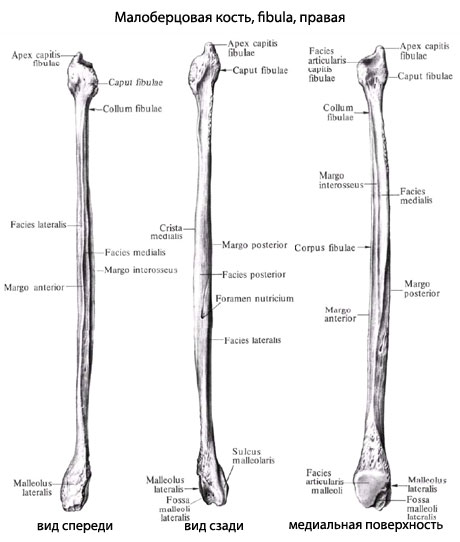 J Orthop Sports Phys Ther. 2010;40:52-58
J Orthop Sports Phys Ther. 2010;40:52-58
Gallo R A., Plakke M., Silvis M. L. Common Leg Injuries of Long-Distance Runners.
Anatomical and Biomechanical Approach. Sports Health. 2012 Nov; 4(6): 485–495.
Jacobs S.J., Berson BL. Injuries to runners: a study of entrants to a 10,000 meter race. Am J Sports Med. 1986;14:151-155
Moen MH, Tol JL, Weir A, Steunebrink M, De Winter TC. Medial tibial stress syndrome: a critical review. Sports Med. 2009;39:523-546
Pohl MB, Mullineaux DR, Milner CE, Hamill J, Davis IS. Biomechanical predictors of retrospective tibial stress fractures in runners. J Biomech. 2008;41:1160-1165
Мицкевич В.А., докт. мед. наук
Резекция правого бедра по Богоразу
Пациентка Н. обратилась в клинику в октябре 2002 года.
Боли в области правого коленного сустава появились в январе 2001 года, постепенно нарастали. В марте 2001 года больная получила травму правого коленного сустава. Через 2 недели появилась припухлость в верхней трети правой голени. При обследовании в «ЦИТО им. Н.Н. Приорова» выявлен очаг деструкции в проксимальном отделе правой большеберцовой кости. В августе 2001 года выполнена краевая резекция правой большеберцовой кости с пластикой коллапаном. Гистологически поставлен диагноз хондробластомы. При обследовании в 2002 году выявлен рецидив опухоли. Больная переведена из «ЦИТО им. Н.Н. Приорова» в Московскую городскую онкологическую больницу №62 для дообследования и лечения.
В марте 2001 года больная получила травму правого коленного сустава. Через 2 недели появилась припухлость в верхней трети правой голени. При обследовании в «ЦИТО им. Н.Н. Приорова» выявлен очаг деструкции в проксимальном отделе правой большеберцовой кости. В августе 2001 года выполнена краевая резекция правой большеберцовой кости с пластикой коллапаном. Гистологически поставлен диагноз хондробластомы. При обследовании в 2002 году выявлен рецидив опухоли. Больная переведена из «ЦИТО им. Н.Н. Приорова» в Московскую городскую онкологическую больницу №62 для дообследования и лечения.
На рентгенограмме правого коленного сустава, выполненной в боковой проекции исследования из-за контрактуры, определяется очаг смешанной деструкции с наличием плотных включений в проксимальном метадиафизе б/берцовой кости, увеличившийся по сравнению с состоянием на сентябрь 2002 года. Прозрачность поднадколенного заворота неравномерно снижена. В видимых отделах правой бедренной кости определяются очаги разрежения структуры, в которых не прослеживаются костные балки. Рентгенологическая картина подозрительна на хондробластический вариант остеогенной саркомы правой б/берцовой кости.
Рентгенологическая картина подозрительна на хондробластический вариант остеогенной саркомы правой б/берцовой кости.
В гистологических препаратах обнаружены разрастания опухолевых клеток, по цитологическим признакам напоминающих строение хондробластомы. Опухолевые комплексы инфильтрируют межкостные пространства с разрушением костных балок. В отдельных полях зрения отмечается формирование опухолевого остеоида. Особенности роста более характерны для злокачественного новообразования.
Выполнена биопсия: редкий вариант остеогенной саркомы с минимальной продукцией остеоида и цитологическим сходством с хондроболастомой. Заключение: остеогенная саркома проксимального отдела большеберцовой кости, дистального отдела бедренной кости и с прорастанием в коленный сустав.
После 4-х курсов полихимиотерапии в январе 2003 года в 3 хирургическом отделении нашей клиники больной выполнена операция — резекция правого бедра по Богоразу. Выполнение эндопротезирования было невозможно из-за малого веса пациентки и малого количества мышечной ткани в области проведения хирургического вмешательства.
При микроскопическом исследовании в области первичной локализации очага поражения (проксимальный метаэпифиз большеберцовой кости), а также в дистальном метаэпифизе бедренной кости обнаружена картина остеогенной саркомы, остеобластического ее варианта, низкодифференцированной по степени зрелости (grade 4) c признаками лечебного патоморфоза 2 степени. Обнаружена очаговая реакция опухолевой ткани в виде некрозов до 20% от площади поражения. В мягких тканях в области коленного сустава и надколенника обнаружена картина инфильтративного роста опухоли. В костномозговом канале диафиза бедренной кости и диафиза большеберцовой кости обнаружены очажки кроветворного костного мозга, жировая ткань, некротизированные костные балки, некротизированные фрагменты коркового слоя кости. Элементов злокачественной опухоли не найдено. В препаратах краев резекции опухолевых клеток не обнаружено. Заключение: остеобластический вариант низкодифференцированной остеогенной саркомы (grade 4) правой большеберцовой кости с распространением на бедренную кость и мягкие ткани в области коленного сустава.
Учитывая морфологическое заключение и вариант опухоли, больная продолжила лечение — проведено 5 курсов адъювантной химиотерапии высокими дозами метотрексата.
Через некоторое время после окончания пациентка смогла передвигаться с использованием внешнего протеза.
Цыплятам вырастили динозавровые ноги
Нарушение процессов развития позволяет получить эмбрионы птиц с некоторыми особенностями, свойственными динозаврам.
Carolina Biological Supply Company / Flickr
Манипулируя с геномом куриных эмбрионов, ученые запустили развитие костей их голени по древнему сценарию и получили конечности, напоминающие ноги динозавров. Детали этой трансформации раскрыли неожиданные подробности процесса, который привел к появлению современных птиц. О новой работе ученые рассказывают в статье, опубликованной журналом Evolution. Кратко ее описывает пресс-релиз Чилийского университета.
Детали этой трансформации раскрыли неожиданные подробности процесса, который привел к появлению современных птиц. О новой работе ученые рассказывают в статье, опубликованной журналом Evolution. Кратко ее описывает пресс-релиз Чилийского университета.
Голени древних ящеров – как и наши – включали две кости, большую и малую, которые соединяли стопу с коленом. Однако уже у некоторых летавших динозавров малая берцовая кость стала уменьшаться, так что у современных птиц ее рост прекращается еще в ходе эмбрионального развития. Она утончается кверху и срастается с большой берцовой, образуя единую крупную кость голени. Исследователям из команды Александра Варгаса (Alexander Vargas) удалось в определенной степени остановить этот процесс.
Для этого авторы манипулировали активностью белка IHH, участвующего в работе сигнального пути Hedgehog – одного из ключевых в регуляции эмбрионального развития и формирования костей (остеогенезе). В частности, IHH участвует в дифференциации и созревании хондроцитов в процессе эндохондральной оссификации и образования губчатого вещества многих костей.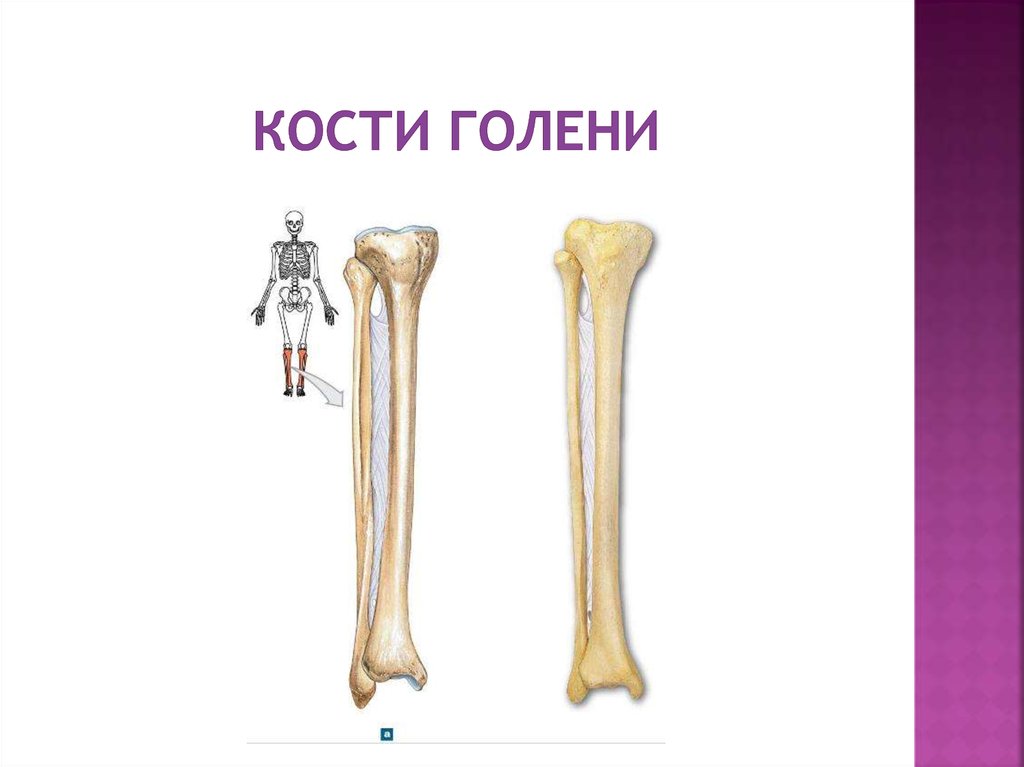 Действие IHH опосредует белок, ассоциированный с паратиреоидным гормоном (PTHrP).
Действие IHH опосредует белок, ассоциированный с паратиреоидным гормоном (PTHrP).
Работу проводили на нескольких видах птиц – курицах, утках-кряквах, чилийских тинаму, амадинах, голубях, волнистых попугайчиках. Извлеченные из яиц эмбрионы окрашивали с помощью иммунофлуоресентных меток, которые позволяли увидеть строение их скелетов и содержание в них белка PTHrP. Экспериментальным экземплярам предварительно вводили ингибитор Hedgehog-белков циклопамин (Cyclopamine), что в итоге и приводило к формированию большой, тянущейся от «стопы» до «колена» малой берцовой кости.
Строение голени динозавра, куриного эмбриона и взрослого петуха; малая берцовая кость выделена красным.
Botelho et al., 2016
При этом обнаружилось, что остановка ее роста у птиц происходит по довольно необычному сценарию: вместо того, чтобы распространяться от центра к концам кости, первым замедляет увеличение именно дистальный (дальний от центра) ее конец. Ученые предполагают, что виной тому – особая анатомия нижних конечностей птиц. Пяточная кость, очень тесно прилегающая к дальнему концу малой берцовой, может создавать для ее клеток такое же окружение, которое больше свойственно клеткам, находящимся глубоко в середине тела кости. Поэтому рост ее здесь останавливается, она оссифицируется – и снова расходится с пяточной костью.
Ученые предполагают, что виной тому – особая анатомия нижних конечностей птиц. Пяточная кость, очень тесно прилегающая к дальнему концу малой берцовой, может создавать для ее клеток такое же окружение, которое больше свойственно клеткам, находящимся глубоко в середине тела кости. Поэтому рост ее здесь останавливается, она оссифицируется – и снова расходится с пяточной костью.
В самом деле, при подавлении IHH в пяточной кости отмечалась высокая экспрессия белка PTHrP, который поддерживал активный рост дистального конца малой берцовой кости. У таких эмбрионов она формировалась длинной, несрощенной с большой, и тянулась до самого голеностопа, напоминая больше голень археоптерикса, а не современной птицы.
Стоит сказать, что нынешняя работа – далеко не первая попытка «развернуть вспять» эволюционное развитие пернатых. Их близость вымершим ящерам настолько впечатляет, что некоторые ученые прогнозируют появление возможности «воссоздать» вымерших ящеров, манипулируя геномом современных птиц. Такие работы проводит команда профессора Университета Монтаны Джека Хорнера (Jack Horner) – в прошлом году палеонтологи сумели получить куриные эмбрионы, предчелюстная кость которых не слилась воедино, образуя клюв, а осталась почти в том виде, который она имела еще у велоцирапторов. В другой работе ученые предложили изучать походку двуногих динозавров без какого-либо изменения анатомии птиц — с помощью протеза, навешиваемого на хвост цыпленка.
Такие работы проводит команда профессора Университета Монтаны Джека Хорнера (Jack Horner) – в прошлом году палеонтологи сумели получить куриные эмбрионы, предчелюстная кость которых не слилась воедино, образуя клюв, а осталась почти в том виде, который она имела еще у велоцирапторов. В другой работе ученые предложили изучать походку двуногих динозавров без какого-либо изменения анатомии птиц — с помощью протеза, навешиваемого на хвост цыпленка.
Роман Фишман
Кости голени: большеберцовая и малоберцовая кости
Кости голени: большеберцовая и малоберцовая кости
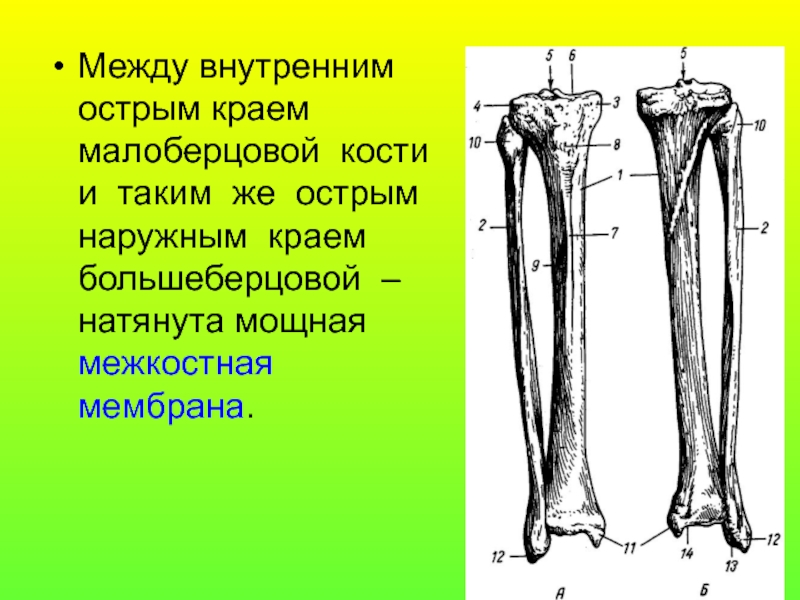
В данной статье будет рассмотрена анатомия голени (большеберцовая и малоберцовая кости). Большеберцовая кость располагается медиально, а малоберцовая – латерально.
Между данными костями располагается межкостное пространство голени (spatium interosseum cruris). И большеберцовая, и малоберцовая кости – длинные трубчатые кости.
Строение большеберцовой кости
Проксимальный конец
Проксимальный конец имеет:
- Медиальный и латеральный мыщелки (condylus medialis et lateralis) — образуют утолщения.
- Верхнюю суставную поверхность (facies articularis superior) — располагается в верхнем отделе обоих мыщелков, служит для соединения с бедренной костью.
- Межмыщелковое возвышение (eminentia intercondylaris) — располагается сверху на мыщелках. Возвышение, в свою очередь, имеет:
- медиальный межмыщелковый бугорок (tuberculum intercondylare mediale),
- а также латеральный межмыщелковый бугорок (tuberculum intercondylare laterale). Данные бугорки служат для прикрепления крестообразных связок.
- Заднее межмыщелковое поле (area intercondylaris posterior) — находится сзади от медиального межмыщелкового бугорка.
- Переднее межмыщелковое поле (area intercondylare anterior) — располагается впереди латерального межмыщелкового бугорка.
- Малоберцовую суставную поверхность (facies articularis fibularis) – находится ниже латерального мыщелка.
Тело большеберцовой кости
Имеет поверхности:
- Медиальную (facies medialis)
- Латеральную (facies lateralis)
- Заднюю (facies posterior)
А также три края:
- Передний край (margo anterior) – самый острый относительно других краев. Верхний отдел данного края утолщается и образуется бугристость большеберцовой кости (tuberositas tibiae).
- Межкостный край (margo interosseus) — направляется латерально и ограничивает межкостное пространство.
- Медиальный край (margo medialis) – имеет закруглённую форму.
Тело большеберцовой кости также имеет:
- Линию камбаловидной мышцы (linea m.
 solei) – располагается в верхней части тела, на задней поверхности, располагается косо.
solei) – располагается в верхней части тела, на задней поверхности, располагается косо. - Малоберцовую вырезку (incisura fibularis) – находится на латеральной стороне. К ней прилежит дистальный конец малоберцовой кости.
- Лодыжковую борозду (sulcus malleolaris) – располагается на задней поверхности в нижней части кости.
- Медиальную лодыжку (malleolus medialis) – уплощённой формы отросток. На ней можно увидеть суставную поверхность (facies articularis malleoli medialis).
Анатомия малоберцовой кости
Малоберцовая кость – тонкая, тело имеет три поверхности:
- Латеральную поверхность (facies posterior),
- Медиальную поверхность (facies medialis),
- Заднюю поверхность (facies lateralis).
Данные поверхности отграничиваются друг от друга краями:
- Передним краем – самый острый,
- Межкостным краем,
- А также задним краем.
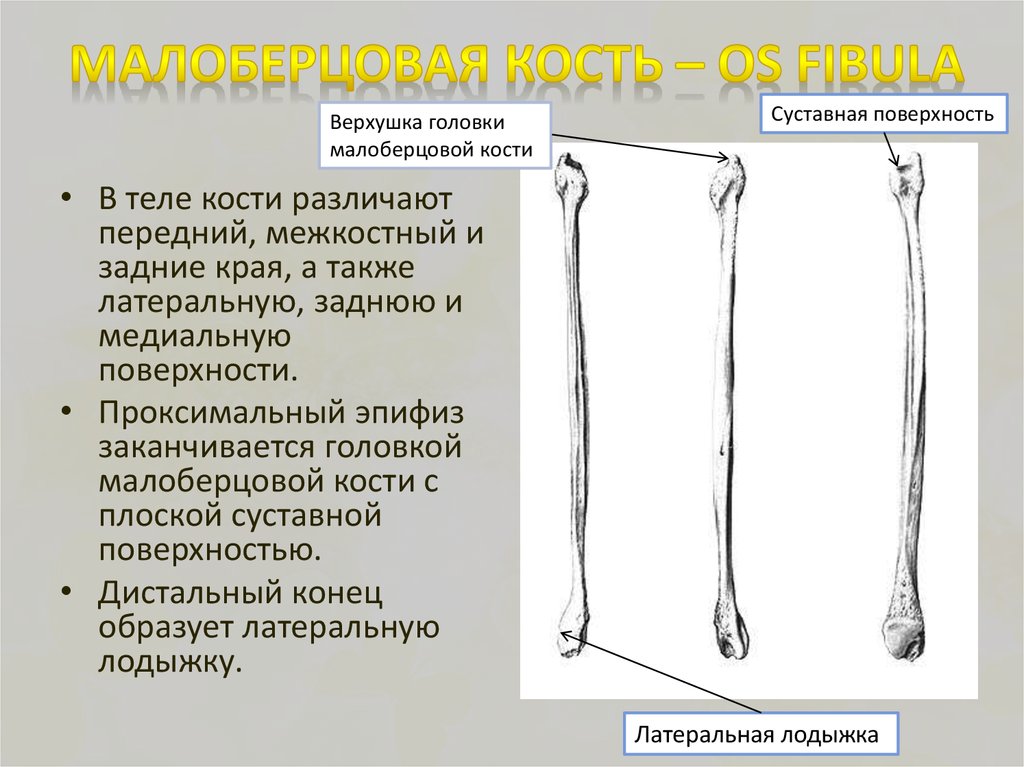
Проксимальный конец имеет:
- Головку малоберцовой кости (caput fibularis).
- Суставную поверхность малоберцовой кости (facies articularis capitis fibulae) – располагается на головке с медиальной стороны.
- Верхушку головки малоберцовой кости (apex capitis fibulae) – суженый конец головки.
- Шейку малоберцовой кости (collum fibulae) – продолжается в тело кости.
Дистальный конец имеет латеральную лодыжку (malleolus lateralis). На внутренней поверхности лодыжки находится суставная поверхность латеральной лодыжки (facies articularis malleoli lateralis) для соединения с костями стопы.
Интересные факты
Кости голени: малоберцовая и большеберцовая кости имеют интересные особенности:
Большеберцовая кость — самая прочная кость. Она может раздробится при нагрузке на данную кость в 4 тыс. кг! На втором месте находится бедренная кость. Малоберцовая не менее прочная, по некоторым данным может выдержать около 800 кг!
Малоберцовая не менее прочная, по некоторым данным может выдержать около 800 кг!
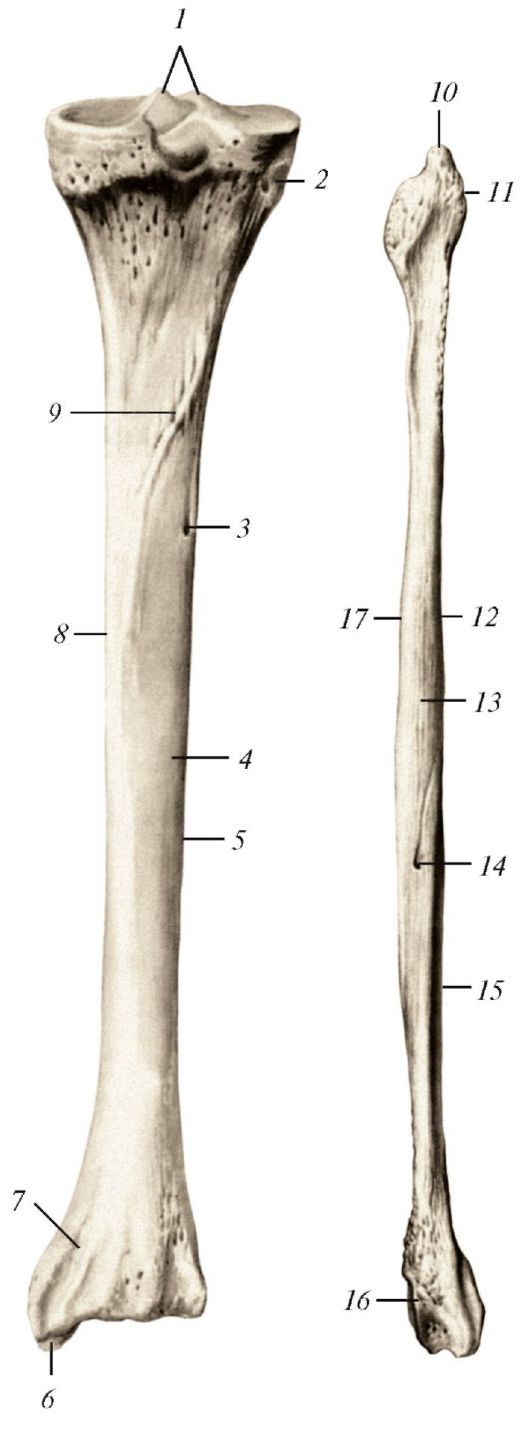
1. Проксимальный эпифиз
2. Тело большой берцовой кости
3. Дистальный эпифиз
На проксимальном эпифизе найти:
1. проксимальная суставная поверхность
2. медиальный мыщелок
3. латеральный мыщелок
А) суставная поверхность малой берцовой кости
4. межмыщелковое возвышение
А) медиальный межмыщелковый бугорок
Б) латеральный межмыщелковый бугорок
5. разгибательный (мышечный) желоб
6. подколенная вырезка
На теле большой берцовой кости найти:
1. шероховатость большой берцовой кости
2. гребень большой берцовой кости
3. линия подколенной мышцы
На дистальном эпифизе найти:
1. блок большой берцовой кости
2. медиальная лодыжка
3. латеральная лодыжка
4. лодыжковая кость
лодыжковая кость
5. вырезка малой берцовой кости
Четвертый вопрос нового материала – видовые особенности большой берцовой кости
Пятый вопрос нового материала – строение малой берцовой кости
На малоберцовой кости найти:
1. головку малой берцовой кости
А) суставная поверхность головки малой берцовой кости
2. тело малой берцовой кости
3. латеральная лодыжка
4. суставная поверхность лодыжки
Шестой вопрос нового материала – Видовые особенности малой берцовой кости
V. Вопросы итогового уровня знаний
1. Найти бедренную кость КРС и соответствующую безымян-
ную кость, соединить их.
2. На проксимальном эпифизе бедренной кости найти и
показать: головку, шейку, большой вертел.
3. На теле бедренной кости найти и показать малый и средний
вертел,
надмыщелковую ямку.
4. Найти анатомические образования дистального эпифиза бед-
ренной кости.
5. Видовые особенности бедренной кости.
6. Видовые особенности костей голени.
7. Анатомические образования коленной чашки.
VII. Подведение итогов самостоятельной работы
VIII. Задание на дом
1. Закончить работу над заданиями тема № 17 с. 55-58 (лабораторная тетрадь)
2. Самостоятельная практическая работа в анатомическом кабинете
IX. Окончание занятия и уборка рабочих мест.
Тема 18: Скелет стопы
Материальное обеспечение:
1. Скелеты домашних животных.
2. Кости заплюсны (комплект).
3. Кости плюсны (комплекты).
4. Кости пальцев (комплекты).
5. Стопа (комплект).
6. Витражи.
7. Переносные стенды
тазовой конечности.
Переносные стенды
тазовой конечности.
8. Программированные кости.
Содержание, приемы и последовательность проведения занятия:
I. Организационной момент
а) проверка присутствующих
б) разное
II. Ответы на вопросы исходного уровня знаний
1. Назовите звенья стопы домашних животных.
2. Какие кости входят в каждое звено стопы?
3. Сколько пальцев у КРС?
4. Количество пальцев у собаки на тазовой конечно-
сти?
5. Сколько фаланг пальцев у лошади?
III. Анализ ответов студентов и методические указания по исправлению ошибок, допущенных при изучении предыдущей темы.
IV. Изложение нового материала
1. Деление стопы
на звенья.
Деление стопы
на звенья.
2. Строение костей заплюсны.
3. Видовые особенности костей заплюсны.
4. Строение костей плюсны.
5. Видовые особенности костей плюсны.
6. Строение костей пальцев.
V. Самостоятельная аудиторная работа студентов под контролем и при консультации преподавателя
А. Инструктаж по выполнению самостоятельной работы;
Б. Показ и краткое объяснение нового материала;
В. Задание для самостоятельной работы
Первый вопрос нового материала – деление стопы на звенья
Второй вопрос нового материала – строение костей заплюсны
На заплюсне найти кости:
1. Таранная
2. Пяточная
3. Центральная
4. Дистальный ряд заплюсны
На таранной кости найти:
1. тело таранной
кости
тело таранной
кости
2. головка таранной кости
3. шейка таранной кости
4. блок таранной кости
5. проксимальный блок таранной кости
6. суставная поверхность пяточной кости
7. желоб таранной кости
8. дистальный блок таранной кости
На пяточной кости найти:
1. пяточный бугор
2. коракоидный отросток
3. держатель таранной кости
4. суставная поверхность таранной кости
5. суставная поверхность пяточной кости
6. сухожильный желоб длинного сгибателя большого пальца (мышечный желоб)
На центральной кости заплюсны найти:
1. суставные поверхности
На дистальном ряду заплюсны найти:
1. первая заплюсневая кость
2. вторая заплюсневая кость
3. третья заплюсневая кость
4. четвертая заплюсневая кость
5. заплюсневый канал
Третий вопрос нового материала – видовые особенности костей заплюсны
Четвертый вопрос нового материала – строение костей плюсны
На плюсне найти:
1. I
— V
плюсневые кости
I
— V
плюсневые кости
2. Основание плюсневой кости
3. Суставные поверхности
4. Тело
3. Дорсальная поверхность
4. Шероховатость третьей плюсневой кости
5. Плантарная поверхность
6. Медиальная поверхность
7. Латеральная поверхность
8. Головка
9. Дорсальный продольный желоб
10. Плантарный продольный желоб
11. Проксимальный канал плюсны
12. Дистальный канал плюсны
13. Плюсневая сесамовидная кость
Пятый вопрос нового материала – видовые особенности костей плюсны
Шестой вопрос нового материала – строение костей пальцев
Кости пальцев стопы (см. кости пальцев кисти)
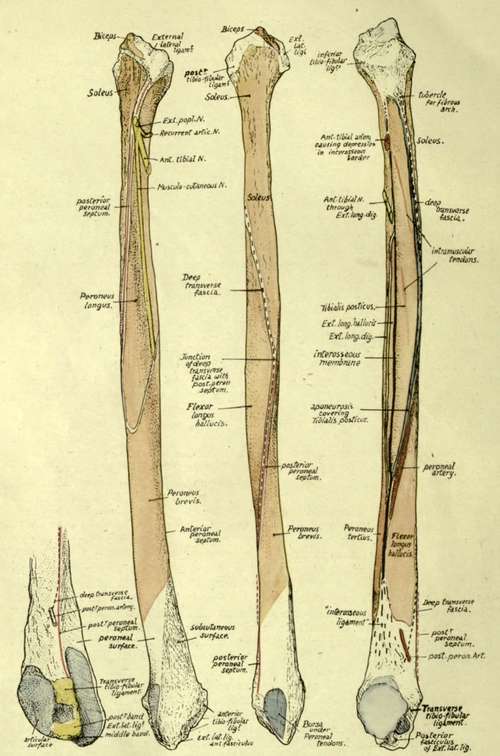
Анатомия большеберцовой и малоберцовой костей
На этом уроке анатомии я собираюсь рассказать об анатомии большеберцовой и малоберцовой костей анатомической ноги, которая представляет собой участок между коленом и лодыжкой. Эти две кости ног являются частью аппендикулярного скелета, и анатомы классифицируют их как длинные кости.
Уловка с запоминанием большеберцовой и малоберцовой костей
Если вы перепутаете эти две кости, вот вам быстрый трюк с памятью: запомните фразу «никогда не рассказывай немного выдумки». Малоберцовая кость — меньшая из двух костей, поэтому «маленькая фибра» поможет вам запомнить, что это маленькая.Кроме того, маленькие буквы начинаются с буквы «l», что может помочь вам вспомнить, что эта кость всегда находится на боковой стороне .
Межкостная мембрана
Во-первых, вы заметите эту паутинообразную структуру, называемую межкостной перепонкой (или средней тибиофибулярной связкой). Приставка «интер» означает «между», а «костный» относится к костям. Это буквально перепонка между костями. (Обратите внимание, лучевая и локтевая кости также имеют эту перепонку.)
Эта мембрана скрепляет голень и малоберцовую кость, обеспечивая им прочность и стабильность.Он также разделяет мышцы передней и задней части ноги.
Анатомия большеберцовой кости
Теперь давайте посмотрим на большеберцовую кость, большую из двух костей ноги, расположенную медиально. Когда вы чувствуете свою большеберцовую кость, это то, что вы чувствуете. На самом деле эта кость получила свое название от латинского слова, которое буквально означает «большеберцовая кость».
Когда вы чувствуете свою большеберцовую кость, это то, что вы чувствуете. На самом деле эта кость получила свое название от латинского слова, которое буквально означает «большеберцовая кость».
Большой размер большеберцовой кости позволяет переносить вес с бедра на стопу.
- Медиальный и латеральный мыщелки — Проксимальный конец (или верх) большеберцовой кости расширяется от диафиза и образует медиальный и латеральный мыщелки.Мыщелок — это округлый выступ на кости, который будет сочленяться (или образовывать сустав) с чем-то. Медиальный — это термин направления, который говорит нам, что он направлен к средней линии тела, а латеральный — от средней линии тела.
- Суставная поверхность медиального и латерального мыщелков — Вершина этих мыщелков имеет вогнутую поверхность, что можно увидеть на заднем виде большеберцовой кости. Их называют суставной поверхностью медиального и латерального мыщелков. Он соединяется с медиальным и латеральным мыщелками бедренной кости, образуя тибио-бедренный сустав .

- Межмыщелковое возвышение — Между суставной поверхностью медиального и латерального мыщелков находится область, называемая межмыщелковым возвышением. Эта структура включает левый и правый бугорки, напоминающие крошечные рога дьявола, и ямки, к которым прикрепляются мениски и крестообразные связки.
- Бугристость большеберцовой кости — Между мыщелками и диафизом вы заметите бугорок на передней стороне большеберцовой кости, называемый бугристостью большеберцовой кости. Вот и все, что есть бугристость: это красивое слово означает выпуклость или небольшую округлую область.Эта структура позволяет прикрепить связку надколенника .
- Передний гребень — Ниже бугристости большеберцовой кости находится треугольный стержень большеберцовой кости, который содержит три границы и три поверхности. Вы заметите, что передняя сторона диафиза большеберцовой кости образует заостренную границу, называемую передним гребнем .
 Эта область образует жесткую область голени ноги и позволяет прикрепить глубокую фасцию.
Эта область образует жесткую область голени ноги и позволяет прикрепить глубокую фасцию. - Малоберцовая вырезка — Наконец, у нас есть малоберцовая вырезка, которая представляет собой углубление, которое позволяет прикрепить малоберцовую кость, образуя дистальный большеберцовый сустав .
- Суставная поверхность большеберцовой кости — Дистальный конец большеберцовой кости передает вес стопе в месте ее сочленения с таранной костью, образуя голеностопный сустав.
- Медиальная лодыжка — На медиальной стороне дистального конца большеберцовой кости находится округлая костная область с выступом, называемым медиальной лодыжкой. Malleolus происходит от латинского слова, которое означает «маленький молоток», и эта область сочленяется с таранной костью стопы. Это костная область, которую вы чувствуете на внутренней стороне лодыжки.Он может служить ориентиром при определении точки пульса на задней большеберцовой кости.
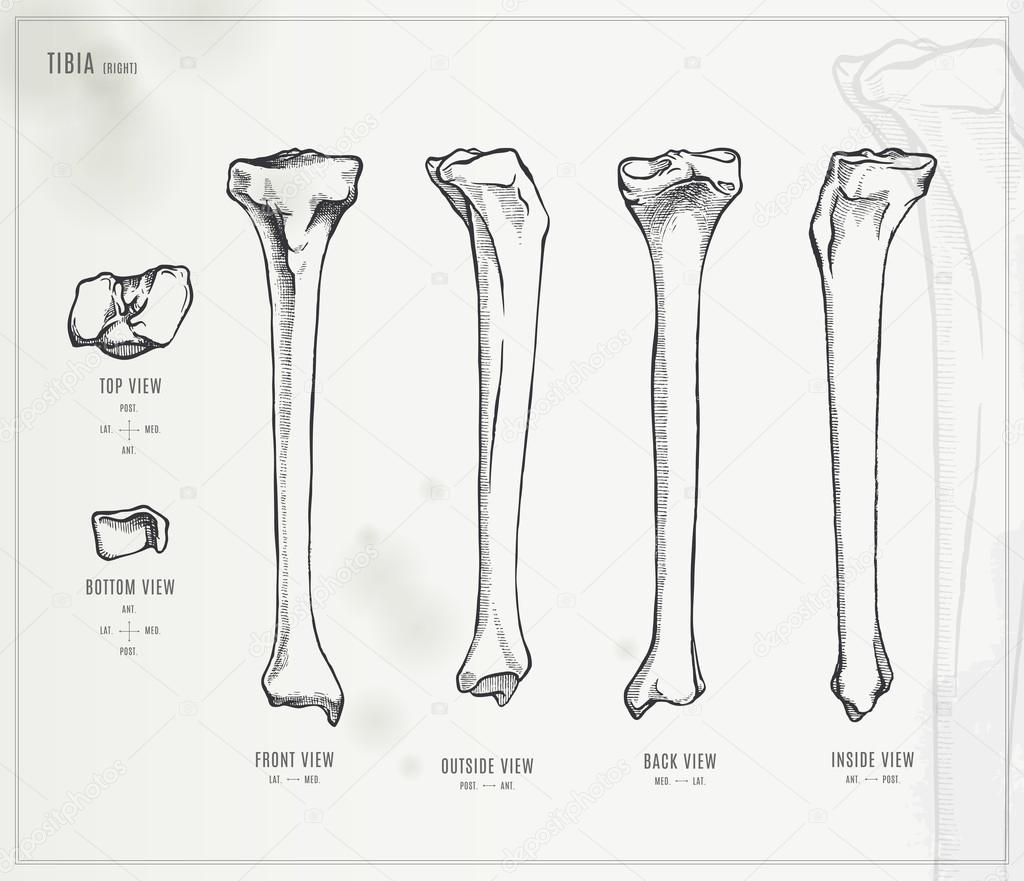
Анатомия малоберцовой кости
В отличие от большеберцовой кости, малоберцовая кость не является опорной костью. Однако он позволяет прикреплять различные мышцы. Ниже приведены некоторые из важных структур малоберцовой кости.
- Головка — Начиная с проксимального (верхнего) конца малоберцовой кости, вы заметите большую головку на малоберцовой кости. Он будет сочленяться (образовывать сустав) с латеральным мыщелком большеберцовой кости, образуя проксимальный тибиофибулярный сустав .Он также обеспечивает прикрепление двуглавой мышцы бедра и длинной малоберцовой мышцы, а также различных связок.
- Вал — Ствол малоберцовой кости тонкий и ребристый, что позволяет прикреплять различные мышцы голени.
- Боковая лодыжка — Наконец, у нас есть латеральная лодыжка, которая образует костную часть наружной (боковой) лодыжки. Как и медиальная лодыжка, она сочленяется (образует соединение) с таранной костью стопы (см.
 Кости стопы) и позволяет прикреплять связки.Хотя малоберцовая кость меньше и тоньше большеберцовой кости, латеральная лодыжка малоберцовой кости больше медиальной лодыжки большеберцовой кости.
Кости стопы) и позволяет прикреплять связки.Хотя малоберцовая кость меньше и тоньше большеберцовой кости, латеральная лодыжка малоберцовой кости больше медиальной лодыжки большеберцовой кости.
Бесплатные викторины и другие видео по анатомии
Пройдите бесплатный тест по анатомии большеберцовой и малоберцовой костей, чтобы проверить свои знания. Кроме того, вы можете посмотреть наши лекции по анатомии и физиологии на YouTube или ознакомиться с нашими заметками по анатомии и физиологии.
Анатомия большеберцовой кости и насадки | Кость и позвоночник
Нога — это часть нижней конечности между коленом и лодыжкой.Костный каркас голени состоит из двух костей — голени и малоберцовой кости.
Большеберцовая кость — медиальная и большая из двух костей.
Кость похожа на лучевую кость верхней конечности.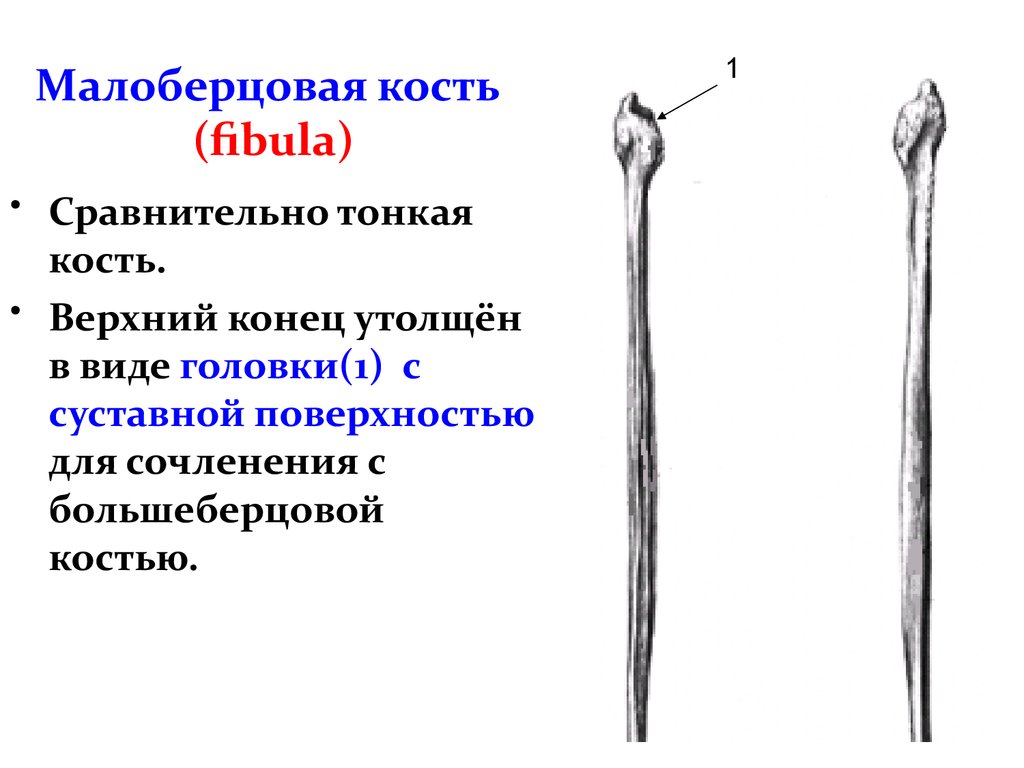
Строение большеберцовой кости Передний вид большеберцовой кости, Фото: Научи меня анатомииКредит: Научи меня анатомии
Как и все кости, большеберцовая кость имеет верхний конец, стержень и нижний конец.
Верхний конец
Верхний конец большеберцовой кости заметно расширен из стороны в сторону, образуя два больших мыщелка, которые выступают за заднюю поверхность диафиза.Межмыщелковая область — это область между двумя мыщелками. Ниже кпереди имеется бугристость большеберцовой кости.
Медиальный мыщелок
Медиальный мыщелок больше латерального. Его верхняя поверхность сочленяется с медиальным мыщелком бедренной кости. Суставная поверхность овальная, длинная ось — переднезадняя.
Центральная часть суставной поверхности слегка вогнута и соприкасается с мыщелком бедренной кости. Более плоская периферическая часть отделена от мыщелка бедренной кости медиальным мениском [мениски рассматриваются более подробно в анатомии коленного сустава].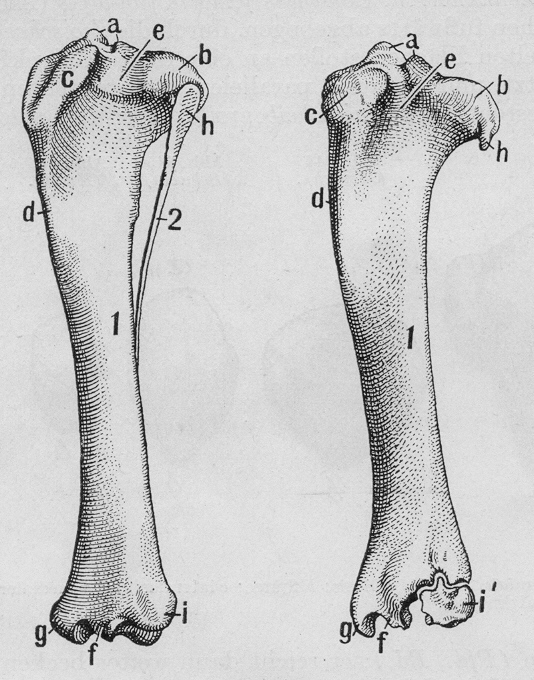 Боковой край суставной поверхности приподнят и закрывает медиальный межмыщелковый бугорок.
Боковой край суставной поверхности приподнят и закрывает медиальный межмыщелковый бугорок.
На задней поверхности медиальный мыщелок имеет бороздку. Передняя и медиальная поверхности отмечаются множеством сосудистых отверстий.
Боковой мыщелок
Латеральный мыщелок выступает больше, чем медиальный, а суставная поверхность почти круглая [овальная в медиальном мыщелке]. Он сочленяется с латеральным мыщелком бедренной кости и в периферической части покрыт латеральным мениском [аналогично медиальному мыщелку].Центральная часть слегка вогнута, как и медиальный мыщелок, и соприкасается с мыщелком бедренной кости.
Суставная поверхность имеет приподнятый медиальный край, который покрывает латеральный межмыщелковый бугорок.
Задне-нижняя сторона латерального мыщелка имеет плоскую круглую малоберцовую фасетку и направлена вниз, назад и в стороны. Эта фасетка сочленяется с малоберцовой костью. Желобок отмечает заднюю поверхность мыщелка над медиальнее малоберцовой фасетки.
На передней поверхности мыщелка отпечаток уплощенный.
Вид на верхнюю часть большеберцовой кости Кредит: biology.clc.uc.eduМежмыщелковая зона
Межмыщелковая область — это шероховатая область на верхней поверхности между суставными поверхностями двух мыщелков. Область наиболее узкая в средней части. Эта часть приподнята, образуя межмыщелковое возвышение, которое образует медиальный и латеральный межмыщелковые бугорки.
Бугристость большеберцовой кости
Бугристость большеберцовой кости — это выступ, расположенный на передней поверхности верхнего конца большеберцовой кости и образующий переднюю границу межмыщелковой области.
Нижний край, бугристость большеберцовой кости переходит в переднюю границу диафиза. Он имеет верхнюю гладкую область и нижнюю шероховатую область. Эпифизарная линия верхнего конца большеберцовой кости проходит через соединение этих двух частей.
Вал большеберцовой
Ствол большеберцовой кости имеет призмоидную форму и имеет три границы (переднюю, медиальную и межкостную) и три поверхности (латеральную, медиальную и заднюю).
Границы
Передний край острый, S-образный [выпуклый медиально в верхней части и выпуклый латерально в нижней части.], которая простирается от бугристости большеберцовой кости до передней границы медиальной лодыжки. Передняя граница подкожная и образует голень.
Медиальная граница Проходит от медиального мыщелка вверху до задней границы медиальной лодыжки и имеет округлую форму.
Боковая граница также называется межкостной границей и простирается от латерального мыщелка [немного ниже и перед малоберцовой фасеткой] до передней границы малоберцовой вырезки.
Поверхности
Боковая поверхность лежит между передним и межкостным краями.В своих верхних трех четвертях он вогнутый и направлен в сторону, а в нижних четверти — вперед.
Медиальная поверхность лежит между передним и межкостным краями. Подкожно в основном [верхние три четверти]
Между медиальной и межкостной границами находится задняя поверхность большеберцовой кости . Он наиболее широкий в верхней части. Грубый гребень, называемый подошвенной линией, здесь пересекает его, идущий от малоберцовой фасетки, идущий вниз и медиально и заканчивающийся соединением медиальной границы на стыке ее верхней и средней третей.[см. изображение]
Выше подошвенной линии задняя поверхность имеет форму треугольника, тогда как область ниже подошвенной линии удлинена и разделена на медиальную и латеральную части вертикальным гребнем, в котором находится направленное вниз питательное отверстие.
Питательное отверстие пропускает питательную артерию, которая является ветвью задней большеберцовой артерии.
Нижний конец
Нижний конец большеберцовой кости также расширен, но меньше верхнего.Он имеет направленный вниз выступ на медиальной стороне, который называется медиальной лодыжкой.
Имеет пять поверхностей —
Передняя поверхность нижнего конца имеет верхнюю гладкую часть и нижнюю шероховатую и рифленую часть.
Вид спереди нижнего конца большеберцовой кости Вид спереди нижнего конца большеберцовой костиМедиальная поверхность подкожная и продолжается с медиальной поверхностью медиальной лодыжки. Медиальная лодыжка — это короткий, но сильный отросток, который выступает вниз от медиальной поверхности нижнего конца большеберцовой кости.Он образует подкожный выступ на медиальной стороне лодыжки и служит важным анатомическим ориентиром.
На боковой стороне нижнего конца имеется треугольная выемка на малоберцовой кости, к которой прикрепляется нижний конец малоберцовой кости. Верхняя часть насечки шероховатая. Нижняя часть гладкая и может быть покрыта гиалиновым хрящом.
Нижняя поверхность нижнего конца суставная. Он сочленяется с верхней блокированной поверхностью таранной кости и, таким образом, участвует в формировании голеностопного сустава.Медиально суставная поверхность продолжается до медиальной лодыжки.
Задняя поверхность проходит через неглубокую бороздку, направленную наклонно вниз и кнутри и служащую для прохождения сухожилия длинного сгибателя большого пальца стопы.
Насадки на большеберцовой кости Задние прикрепления большеберцовой кости Передние прикрепления большеберцовой кости
Верхняя часть большеберцовой кости
Медиальный мыщелок
- Верхняя граница — капсульная связка коленного сустава и более глубокие волокна большеберцовой коллатеральной связки
- Бороздка на задней поверхности — полупембранозная
- Передняя поверхность — удерживатель медиального надколенника
Боковой мыщелок
- Подвздошно-большеберцовый тракт — на передней поверхности уплощенное вдавление.
- Капсульная связка верхней большеберцовой связки — края малоберцовой фасетки.
- Происхождение волокон длинного разгибателя пальцев и длинной малоберцовой мышцы (около малоберцовой фасетки).
- Борозда на задней поверхности латерального мыщелка занята сухожилием подколенной мышцы (с промежуточной сумкой)
Межмыщелковая зона
С самого начала назад [см. Изображение выше]
- Передний рог медиального мениска, прямо перед медиальной суставной поверхностью.
- Передняя крестообразная связка на гладком участке сразу за предыдущим прикреплением.
- Передний рог латерального мениска к передней части межмыщелкового возвышения и латеральнее передней крестообразной связки.
- Задний рог латерального мениска до заднего ската межмыщелкового возвышения.
- Задний рог медиального мениска до впадины за основанием медиального межмыщелкового бугорка.
- Задняя крестообразная связка до наиболее гладкой задней части.
Бугристость большеберцовой кости
- Ligmentum patellae или связка надколенника — верхняя гладкая часть бугристости большеберцовой кости.
- Инфрапателлярная сумка отделяет нижнюю шероховатую область бугорка от кожи.
Вал
- Верхние две трети (или менее) боковой поверхности — передняя большеберцовая мышца
- Верхняя часть медиальной поверхности
- Вставки Sartorius, gracilis и semitendinosus (спереди назад)
- Кзади от нее по медиальной границе — большеберцовая коллатеральная связка.
- Подошва —
- Камбаловидная мышца [Сухожильная дуга начала камбаловидной мышцы прикрепляется к бугорку на верхнем конце подошвенной линии.]
- Фасция, покрывающая камбаловидную мышцу
- Фасция, покрывающая подколенную кость
- Поперечная фасциальная перегородка.
- Подколенный сустав вставлен на задней поверхности в треугольную область над подошвенной линией.
- Медиальная область (задней поверхности) ниже подошвенной линии дает начало длинному сгибателю пальцев, а латеральная область дает начало задней большеберцовой мышце.
- Передний край большеберцовой кости
- Глубокая фасция голени и
- Держатель верхнего разгибателя [в нижней части]
- Межкостная граница — межкостная перепонка.
- Малоберцовая вырезка дает — межкостная большеберцовая связка.
- Края суставной поверхности — капсульная связка голеностопного сустава
- Нижний край медиальной лодыжки — дельтовидная связка голеностопного сустава
Важные анатомические отношения большеберцовой кости
- Нижняя часть передней поверхности диафиза и передняя часть нижнего конца пересекаются (от медиальной стороны к боковой) передней большеберцовой мышцей, длинным разгибателем большого пальца стопы, передней большеберцовой артерией, глубоким малоберцовым нервом, длинный разгибатель пальцев и третичная малоберцовая мышца.
- Самая нижняя часть задней поверхности диафиза и задняя часть нижнего конца связаны (от медиальной к латеральной стороне) с задней большеберцовой мышцей, длинным сгибателем пальцев, задней большеберцовой артерией, большеберцовым нервом и сгибателем. hallucis longus. Борозда для сухожилия задней большеберцовой мышцы продолжается вниз на задней поверхности медиальной лодыжки.
- Нижняя треть медиальной поверхности диафиза пересекает большая подкожная вена.
Кровоснабжение большеберцовой кости
Питательная артерия берет начало от задней большеберцовой артерии, которая входит в кость через питательные отверстия на ее задней поверхности. Это самая большая питательная артерия в организме.
Оссификация большеберцовой кости
Большеберцовая кость окостенела из одного первичного и двух вторичных центров.
- Первичный очаг появляется в диафизе на 7 -й неделе внутриутробной жизни.
- Вторичный центр верхнего конца появляется непосредственно перед рождением и сливается с валом в 16-18 лет.
- Вторичный центр нижнего конца
- Появляется в течение первого года
- Образует медиальную лодыжку к 7 год
- Предохранители с валом на 15-17 лет.
Иногда могут появляться отдельные вторичные очаги для бугристости большеберцовой кости и медиальной лодыжки.
Прикладная анатомия
Кость обычно ломается при травмах, особенно в месте соединения верхних двух третей и нижней трети стержней, стержень здесь наиболее тонкий
Определение стороны
- Верхний конец намного больше нижнего.
- Медиальная лодыжка находится с медиальной стороны.
- Спереди лежит S-образная резкая кайма.
Для быстрого ознакомления вот видео
Связанные
Моделирование внутренней структуры трехмерного проксимального отдела большеберцовой кости в различных механических средах | BioMedical Engineering OnLine
Woolf AD, Pfleger B: Бремя основных заболеваний опорно-двигательного аппарата. Bull World Health Organ 2003, 81: 646–656.
Google ученый
Goldring SR: Роль кости в патогенезе остеоартрита. Med Clin North Am 2009, 93: 25–35. xv 10.1016 / j.mcna.2008.09.006
Статья Google ученый
Quasnichka HL, Anderson-MacKenzie JM, Bailey AJ: Изменения субхондральной кости и связок предшествуют деградации хряща при остеоартрите морских свинок. Биореология 2006, 43: 389–397.
Google ученый
Frost HM: Поиск генетических причин «остеопороза»: понимание парадигмы физиологии скелета штата Юта. Кость 2001, 29: 407–412. 10.1016 / S8756-3282 (01) 00600-7
Артикул Google ученый
Pogoda P, Priemel M, Rueger JM, Amling M: Ремоделирование костей: новые аспекты ключевого процесса, который контролирует поддержание и восстановление скелета. Остеопороз Int 2005, 16: S18-S24. 10.1007 / s00198-004-1787-y
Артикул Google ученый
Gong H, Zhu D, Gao JZ, Lv LW, Zhang XZ: модель адаптации губчатой кости на различных механических уровнях. Biomed Eng Online 2010, 9: 32. 10.1186 / 1475-925X-9-32
Статья Google ученый
Тетсворт К., Пейли Д.: Нарушение выравнивания и дегенеративная артропатия. Orthop Clin North Am 1994, 25: 367–377.
Google ученый
Шарма Л., Сонг Дж., Фелсон Д. Т., Кахуэ С., Шамие Э., Данлоп Д. Д.: Роль выравнивания колена в прогрессировании заболевания и функциональном снижении при остеоартрите коленного сустава. JAMA 2001, 286: 188–195. 10.1001 / jama.286.2.188
Артикул Google ученый
Guilak F: Биомеханические факторы при остеоартрите. Лучшая практика Res Clin Rheumatol 2011, 25: 815–823. 10.1016 / j.berh.2011.11.013
Артикул Google ученый
Lo GH, Zhang Y, McLennan C, Niu J, Kiel DP, McLean RR, Aliabadi P, Felson DT, Hunter DJ: соотношение минеральной плотности кости медиального и латерального плато большеберцовой кости и тибиофеморальный остеоартрит, специфичный для каждого отсека. . Osteoarthr Cartilage 2006, 14: 984–990. 10.1016 / j.joca.2006.04.010
Статья Google ученый
Петерсен М.М.: Измерение минералов в костях колена с использованием двухфотонной и двухэнергетической рентгеновской абсорбциометрии. Acta Orthop Scand 2000, 71 ((приложение I)): 2–31.
Google ученый
Hulet C, Sabatier JP, Souquet D, Locker B, Marcelli C, Vielpeau C: Распределение минеральной плотности костной ткани в проксимальных отделах большеберцовой кости при остеоартрите коленного сустава. Кальцифицированная ткань, Int 2002, 71: 315–322. 10.1007 / s00223-001-2112-9
Артикул Google ученый
Cowin SC, Hegedus DH: Ремоделирование костей I: теория адаптивной эластичности. J Elasticity 1976, 6: 313–326. 10.1007 / BF00041724
MathSciNet Статья Google ученый
Hegedus DH, Cowin SC: Ремоделирование кости II: адаптивная эластичность при малых деформациях. J Elasticity 1976, 6: 337–352. 10.1007 / BF00040896
MathSciNet Статья Google ученый
Firoozbakhsh K, Cowin SC: Аналитическая модель механизма функциональной адаптации пауков в кости. J Biomech Eng 1981, 103: 247–252.
Артикул Google ученый
Харт Р.Т., Дэви Д.Т., Хейпл К.Г.: вычислительный метод анализа напряжений адаптивных эластичных материалов с целью их применения в ремоделировании, вызванном деформацией. J Biomech Eng 1984, 106: 342–350. 10.1115 / 1.3138503
Артикул Google ученый
Weinans H, Huiskes R, Grootenboer HJ: Поведение имитационных моделей адаптивного ремоделирования кости. J Biomech 1992, 25: 1425–1441. 10.1016 / 0021-9290 (92)
Артикул Google ученый
Zhu XH, Gong H, Zhu D, Gao BZ: Исследование влияния нелинейностей в уравнении ремоделирования кости. J Biomech 2002, 35: 951–960. 10.1016 / S0021-9290 (02) 00028-3
Артикул Google ученый
Zhu XH, Gong H, Gao BZ: Применение оптимизации топологии для количественного описания внешней формы костной структуры. J Biomech 2005, 38: 1612–1620. 10.1016 / j.jbiomech.2004.06.029
Статья Google ученый
Huiskes R, Ruimerman R, Van Lenthe GH, Janssen JD: Влияние механических сил на поддержание и адаптацию формы губчатой кости. Nature 2000, 405: 704–706.10.1038 / 35015116
Артикул Google ученый
Руймерман Р., Ван Ритберген Б., Хильберс П., Хёйскес Р.: Трехмерная компьютерная модель для моделирования метаболизма губчатой кости. Биореология 2003, 40: 315–320.
Google ученый
Джанг И.Г., Ким И.Ю.: Компьютерное моделирование прогресса трабекулярной адаптации проксимального отдела бедренной кости человека во время роста. J Biomech 2009, 42: 573–580. 10.1016 / j.jbiomech.2008.12.009
Статья Google ученый
Джанг И.Г., Ким И.Ю.: Вычислительное исследование закона Вольфа с трабекулярной архитектурой проксимального отдела бедренной кости человека с использованием оптимизации топологии. J Biomech 2008, 41: 2353–2361. 10.1016 / j.jbiomech.2008.05.037
Статья Google ученый
Цубота К., Сузуки Ю., Ямада Т., Ходжо М., Макиноучи А., Адачи Т.: Компьютерное моделирование трабекулярного ремоделирования проксимального отдела бедренной кости человека с использованием крупномасштабных воксельных моделей FE: подход к пониманию закона Вольфа. J Biomech 2009, 42: 1088–1094. 10.1016 / j.jbiomech.2009.02.030
Статья Google ученый
Weinans H, Huiskes R, Grootenboer HJ: Влияние свойств материала компонентов бедренной кости на ремоделирование кости. J Orthop Res 1992, 10: 845–853. 10.1002 / jor.1100100614
Артикул Google ученый
Bouguecha A, Weigel N, Behrens BA, Stukenborg-Colsman C, Waizy H: Численное моделирование адаптивного ремоделирования кости в голеностопном суставе. Biomed Eng Online 2011, 10: 58. 10.1186 / 1475-925X-10-58
Статья Google ученый
Nyman JS, Hazelwood SJ, Rodrigo JJ, Martin RB, Yeh OC: Тотальное эндопротезирование коленного сустава на длинной ножке с блокирующими винтами: исследование компьютерной адаптации кости. J Orthop Res 2004, 22: 51–57. 10.1016 / S0736-0266 (03) 00159-1
Артикул Google ученый
Найман Дж. С., Родриго Дж. Дж., Хейзелвуд С. Дж., Йе О. К., Мартин Р. Б.: Прогнозы сохранения костной массы при артропластике коленного сустава бисфосфонатами. J Arthroplasty 2006, 21: 106–113. 10.1016 / j.arth.2005.02.014
Статья Google ученый
Lin D, Li Q, Li W, Swain M: Ремоделирование костей, вызванное дентальными имплантатами из функционально дифференцированных материалов. J Biomed Mater Res B 2010, 92: 430–438.
Google ученый
Lin D, Li Q, Li W, Swain M: Ремоделирование кости, вызванное дентальным имплантатом, и соответствующие алгоритмы. J Mech Behav Biomed 2009, 2: 410–432. 10.1016 / j.jmbbm.2008.11.007
Статья Google ученый
Марсик Ф, Клика В., Члуп Х: Ремоделирование живой кости, вызванное динамической нагрузкой и доставкой лекарств — численное моделирование и клиническое лечение. Math Comput Simulat 2010, 80: 1278–1288. 10.1016 / j.matcom.2009.02.014
MathSciNet Статья Google ученый
Перес М.А., Форнеллс П., Добларе М., Гарсия-Аснар Дж.М.: Сравнительный анализ моделей ремоделирования кости по сравнению с моделями конечных элементов кости на основе компьютерной томографии. Comput Method Biomec 2010, 13: 71–80.
Артикул Google ученый
Chong DY, Hansen UN, van der Venne R, Verdonschot N, Amis AA: Влияние техники фиксации большеберцового компонента на резорбцию опорного костного материала после тотальной замены коленного сустава. J Biomech 2011, 44: 948–954. 10.1016 / j.jbiomech.2010.11.026
Статья Google ученый
Шарма Г.Б., Дебски Р.Е., МакМахон П.Дж., Робертсон Д.Д.: Влияние конструкции суставного протеза на ремоделирование суставной кости: адаптивное моделирование на основе конечных элементов. J Biomech 2010, 43: 1653–1659. 10.1016 / j.jbiomech.2010.03.004
Статья Google ученый
Zhu XH, Gong H, Bai XF, Wang FR: Применение подсекционной зависимости между модулем упругости и кажущейся плотностью в структурном моделировании проксимального отдела бедренной кости. Chin J Biomed Eng 2003, 22: 250–257.
Google ученый
Weinans H, Huiskes R, Grootenboer HJ: Влияние характеристик посадки и сцепления бедренных ножек на адаптивное ремоделирование кости. J Biomech Eng 1994, 116: 393–400. 10.1115 / 1.2895789
Артикул Google ученый
Marzban A, Canavan P, Warner G, Vaziri A, Nayeb-Hashemi H: Параметрическое исследование перестройки структуры проксимального отдела бедренной кости, вызванной нагрузкой. J Eng Med 2012, 226 (6): 450–460. 10.1177 / 0954411912444067
Артикул Google ученый
Ву Слай, Абрамович С.Д., Килгер Р., Лян Р. Биомеханика связок колена: травма, заживление и восстановление. J Biomech 2006, 39: 1–20. 10.1016 / j.jbiomech.2004.10.025
Статья Google ученый
Блэкберн Т.А., Крейг Э .: Анатомия коленного сустава: краткий обзор. Phys Ther 1980, 60: 1556–1560.
Google ученый
Shelburne KB, Torry MR, Pandy MG: силы контакта мышц, связок и суставов в колене во время ходьбы. Med Sci Sport Exerc 2005, 37: 1948–1956.10.1249 / 01.mss.0000180404.86078.ff
Артикул Google ученый
Чжао Д., Бэнкс С.А., Д’Лима Д.Д., Колвелл К.В., Фрегли Б.Дж .: Медиальные и латеральные нагрузки на большеберцовые кости in vivo во время динамических и интенсивных сгибательных упражнений. J Orthop Res 2007, 25: 593–602. 10.1002 / jor.20362
Артикул Google ученый
Кларк К.Р., Огден Дж. А. Развитие менисков коленного сустава человека: морфологические изменения и их потенциальная роль в травмах мениска у детей. J Bone Joint Surg Am 1983, 65: 538–547.
Google ученый
Staubli HU, Rauschning W. Зона прикрепления большеберцовой кости передней крестообразной связки в положении вытянутого колена: анатомия и криосрезы in vitro, дополненные магнитно-резонансной артрографией in vivo. Knee Surg Sport Tr A 1994, 2: 138–146. 10.1007 / BF01467915
Артикул Google ученый
Лю Ф, Юэ Б., Гадикота Х. Р., Козанек М., Лю В. Дж., Джилл Т. Дж., Рубаш Х. Э., Ли Г. Морфология медиальной коллатеральной связки колена. J Orthop Sur Res 2010, 5: 69–77. 10.1186 / 1749-799X-5-69
Артикул Google ученый
Брунс Дж., Фолькмер М., Люссенхоп С. Распределение давления в коленном суставе. Arch Orthop Traum Surg 1993, 133: 12–19.
Артикул Google ученый
Харрингтон И.Дж.: Статические и динамические модели нагружения в коленных суставах с деформациями. J Bone Joint Surg Am 1983, 65 (2): 247–259.
Google ученый
Хадсон Д., Ройер Т., Ричардс Дж .: Минеральная плотность костной ткани проксимального отдела большеберцовой кости связана с осевым скручиванием нижней конечности. Походка 2007, 26: 446–451. 10.1016 / я.гаитпост.2006.11.001
Статья Google ученый
Le Graverand MP, Mazzuca S, Lassere M, Guermazi A, Pickering E, Brandt K, Peterfy C, Cline G, Nevitt M, Woodworth T, Conaghan P, Vignon E: Оценка радиоанатомического позиционирования остеоартрозного колена на серийных рентгенограммах : сравнение трех методов получения. Osteoarthr Cartilage 2006, 14 (дополнение A): A37-A43.
Артикул Google ученый
Ли М.Г., Нильссон К.Г.: Влияние предоперационного качества кости на фиксацию большеберцового компонента при тотальном эндопротезировании коленного сустава. J Arthroplasty 2000, 15: 744–753. 10.1054 / арт.2000.6617
Артикул Google ученый
Ходададян-Клостерманн К., фон Зеебах М., Тейлор В. Р., Дуда Г. Н., Хаас Н. П.: Распределение минеральной плотности костной ткани в проксимальном отделе большеберцовой кости по возрасту и полу. Clin Biomech 2004, 19: 370–376. 10.1016 / j.clinbiomech.2003.12.013
Статья Google ученый
Bobinac D, Spanjol J, Zoricic S, Maric I: Изменения в гистоморфометрии суставного хряща и субхондральной кости в коленных суставах при остеоартрите у людей. Bone 2003, 32: 284–290. 10.1016 / S8756-3282 (02) 00982-1
Артикул Google ученый
Травма колена | Пиннакл Ортопедия
Спасибо за печать! Не забывайте возвращаться в Pinnacle Orthopaedics за свежими статьями!
Колено — это большой сустав нижней конечности, соединяющий бедренную и большеберцовую кости. Колено поддерживает почти весь вес тела и уязвимо как для острых травм, так и для развития остеоартрита.
Колено представляет собой сложный синовиальный сустав, который парит и фактически состоит из двух отдельных суставов. Бедренно-надколенный сустав состоит из надколенника, или «коленной чашечки», которая находится внутри сухожилия передней мышцы бедра, и надколенниковой борозды на передней части бедра, через которую она скользит. Бедренно-большеберцовый сустав соединяет бедренную кость или бедренную кость с большеберцовой костью, основной костью голени. Сустав состоит из вязкой жидкости, которая содержится внутри «синовиальной» мембраны или суставной капсулы.Подколенная ямка называется подколенной ямкой. Коленные кости соединены с мышцами ног несколькими сухожилиями, которые перемещают сустав. Связки соединяют кости и обеспечивают стабильность колена
Структуры коленного сустава:
- Бедро: бедренная кость
- Большеберцовая кость: голень (основная кость голени)
- Малоберцовая кость: кость теленка
- Patella: коленная чашечка
- Передняя крестообразная связка: предотвращает соскальзывание бедренной кости назад по большеберцовой кости и наоборот — большеберцовая кость скользит вперед по бедренной кости.
- Задняя крестообразная связка: предотвращает скольжение бедренной кости вперед по большеберцовой кости и большеберцовой кости от скольжения назад по бедренной кости.
- Медиальные и боковые коллатеральные связки: предотвращают смещение бедренной кости из стороны в сторону.
- Медиальный и боковой мениски: два С-образных хряща, которые действуют как амортизаторы между бедренной и большеберцовой костью.
- Бурсы: мешочки, наполненные жидкостью, которые заставляют колено двигаться плавно.
Общие условия и методы лечения
Врачи Pinnacle, специализирующиеся на травмах и состояниях колена.
Джессика К. Билотта, доктор медицины
Николас С. Боннай, доктор медицины
Р. Брэндон Беррис, доктор медицины
К. Лин Крумс, доктор медицины
Джон Дэй, доктор медицины
Кларк Х. Гласс, доктор медицины
Майкл Л. Кучмански, доктор медицины
Пол Дж. Пейн, доктор медицины
Картик Поннусами, доктор медицины, M.S.E.
О. Скотт Суэйзи, доктор медицины
Уильям Дин Террелл, доктор медицины
Анатомия колена
Анатомия коленного сустава
Чтобы понять коленный сустав, нам сначала нужно понять кости ноги, которые образуют сустав.Коленный сустав состоит из трех костей — бедра, голени и надколенника. Бедренная кость (бедренная кость) является самой большой костью в организме и простирается от бедра до колена, где заканчивается структурами, известными как мыщелки, покрытые хрящом. Мыщелки бедренной кости образуют верхнюю часть коленного сустава, которая сочленяется (изгибается и скользит) относительно верхней части большеберцовой кости (большеберцовой кости) в области, называемой большеберцовым плато, которая также покрыта хрящом. Надколенник (коленная чашечка), задняя сторона которой покрыта хрящом, располагается на передней части колена и сочленяется с мыщелками бедренной кости.
Между каждым из мыщелков бедренной кости и плато большеберцовой кости находится структура мягких тканей серповидной формы, называемая мениском. Мениск состоит из волокнистого хряща и действует как амортизирующая, стабилизирующая прокладка между бедренной и большеберцовой костью. Как в мениске, так и в хрящевой ткани отсутствуют кровеносные сосуды и нервные окончания, что затрудняет восстановление этих тканей после их повреждения.
Связки — еще один ключевой компонент колена, который удерживает сустав в стабильном и правильно выровненном положении, когда он артикулируется в нормальном диапазоне движений
Что такое хрящ
Хрящ — это ткань, которая может обеспечивать структуру, действовать как амортизатор и обеспечивать гладкую поверхность без трения, которая позволяет нашим суставам работать, а нашим костям безболезненно двигаться друг относительно друга.Хрящ состоит из особых клеток, называемых хондроцитами, которые откладывают вокруг себя ткань, состоящую из специального белка и волокон коллагена. Эта ткань, называемая хрящом, невероятно важна для человеческого тела.
Есть три вида хрящей:
Эластичный хрящ
Эластичный хрящ составляет гибкие структуры тела, такие как нос и ухо.
Фиброхрящ
Фиброхрящ считается негибким и прочным.Он действует скорее как амортизатор. Примеры можно найти между позвонками позвоночника и менисками колена.
Гиалиновый хрящ
Гиалиновый хрящ находится в суставном хряще, покрывающем концы костей в суставе. Он обеспечивает гладкую поверхность, чтобы уменьшить трение, когда кость перемещается по другой кости в суставе. Суставной хрящ покрывает концы всех костей суставов (колена, лодыжки, бедра, плеча, локтя, запястья и пальца) и позволяет им свободно скользить в суставе.
Структурные и механические улучшения костей зависят от деформации с осевым сжатием большеберцовой кости у самок мышей C57BL / 6
Abstract
Адаптация кости, индуцированная деформацией, хорошо изучена на модели осевой нагрузки большеберцовой кости мыши. Однако большинство результатов этих исследований ограничиваются изменениями в архитектуре кости и не исследуют механические последствия этих изменений. Здесь мы изучили как механическую, так и морфологическую адаптацию кости к трем уровням деформации, используя мышиную модель целевой нагрузки на большеберцовые кости.Мы предположили, что нагрузка увеличит архитектуру кости и улучшит механические свойства коры в зависимости от дозы. Правые голени самок мышей C57BL / 6 (возраст 8 недель) подвергались сжимающей нагрузке в течение 2 недель до максимальной сжимающей силы 8,8, 10,6 или 12,4 Н (создавая периостальные деформации в переднемедиальной области среднего диафиза 1700 г. με, 2050 με или 2400 με, как определено калибровкой деформации), в то время как левая конечность служила ненагруженным контролем. После нагрузки ex vivo и анализов костной архитектуры и механической целостности коры были оценены с помощью микрокомпьютерной томографии и 4-точечного изгиба.Результаты показали, что нагрузка улучшила архитектуру кости в зависимости от дозы и улучшила механические результаты при 2050 мкс. Нагрузка до 2050 мкс привела к сильной и убедительной реакции образования как в кортикальных, так и в губчатых областях. Кроме того, в диафизе положительно повлияли как структурная, так и тканевая прочность и рассеяние энергии. Нагрузка до самого высокого уровня деформации также привела к быстрому и прочному формированию кости как в кортикальной, так и в губчатой областях. Однако эти улучшения произошли за счет реакции тканой кости у половины животных.Нагрузка до самого низкого уровня деформации мало влияла на архитектуру кости и не влияла на механические свойства на структурном или тканевом уровне. Потенциальные системные эффекты были идентифицированы для объемной доли губчатой кости и в области пред текучести кривых сила-смещение и напряжение-деформация. Дальнейшие исследования будут сосредоточены на умеренном уровне нагрузки, который был в значительной степени благоприятным с точки зрения кортикальной / губчатой структуры и корковой механической функции.
Образец цитирования: Berman AG, Clauser CA, Wunderlin C, Hammond MA, Wallace JM (2015) Структурные и механические улучшения костей зависят от деформации с осевым сжатием большеберцовой кости у самок мышей C57BL / 6.PLoS ONE 10 (6): e0130504. https://doi.org/10.1371/journal.pone.0130504
Редактор: Дипак Вашишт, Политехнический институт Ренсселера, США
Поступила: 18 февраля 2015 г .; Принята к печати: 19 мая 2015 г .; Опубликовано: 26 июня 2015 г.
Авторские права: © 2015 Berman et al. Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания автора и источника
Доступность данных: Все соответствующие данные находятся в пределах документ и вспомогательные информационные файлы к нему.
Финансирование: Эта работа была поддержана стартовыми фондами IUPUI (Университет Индианы — Университет Пердью в Индианаполисе), грантом на поддержку исследований от офиса вице-канцлера IUPUI по исследованиям и финансированием IUPUI Biomechanics and Biomaterials Research Центр.
Конкурирующие интересы: Нет известных конфликтов интересов, связанных с этой публикацией, и не было финансовой поддержки этой работы, которая могла бы повлиять на ее результат.
Введение
Кость — это динамический иерархический материал, охватывающий несколько порядков в масштабе длины [1]. Было показано, что кость адаптирует свой химический состав и структурную организацию в ответ на механическую стимуляцию по этим иерархическим шкалам длины. Модели грызунов часто используются для изучения конкретных аспектов адаптивной реакции костей на нагрузку. Модели упражнений, включая прыжки, плавание и бег, использовались в качестве эффективных моделей нагрузки у мышей и крыс с хорошо задокументированным влиянием на структуру и функции скелета [2–6].Эти модели имеют то преимущество, что они упрощены по конструкции и физиологически актуальны. Однако, в дополнение к системным эффектам на все тело, они не позволяют контролировать параметры нагрузки, такие как стимул нагрузки / деформации, циклический дизайн и ориентация нагрузки. Прямая нагрузка на отдельные конечности преодолевает эти препятствия и дает возможность контролировать все аспекты нагрузки, чтобы сосредоточиться на механизмах, лежащих в основе реакции на определенные механические сигналы.
Модель локтевой нагрузки успешно используется более 15 лет для изучения реакции на нагрузку у мышей и крыс [7–9].Совсем недавно осевая нагрузка большеберцовой кости мыши стала общепринятой моделью и позволила понять влияние нагрузки в зависимости от возраста [10–18], пола [19–21], инбредной деформации [22], заболевания. [23–26], заживление перелома [27,28] и уровень нагрузки / деформации [29–33]. Интересно, что, несмотря на все более частое использование нагрузки на большеберцовые кости у мышей, мало исследований придают значение кортикальным механическим результатам. В одном исследовании изучалась механика в модели заживления перелома, когда место перелома подвергалось прямой нагрузке [28].Во втором исследовании была проведена осевая нагрузка до разрушения после 6-недельного эксперимента по нагрузке на большеберцовые кости, и было сообщено об увеличении структурных механических свойств [22]. Третье исследование косвенно рассчитало модуль упругости, предполагая связь между минеральной плотностью золы и коэффициентом ослабления, полученным с помощью микрокомпьютерной томографии (μCT) [18].
В большинстве исследований изучали влияние нагрузки большеберцовой кости на формирование кости с использованием динамической гистоморфометрии и / или мкКТ. Эти результаты важны для оценки того, как и где формируется кость в ответ на нагрузку.Однако, если изменения в образовании не улучшают функциональные свойства кости, увеличение костеобразования может быть менее значительным. Например, если из-за нагрузки образуется больше кости, но эта кость не лучше приспособлена для того, чтобы выдерживать нагрузку или сопротивляться перелому, нагрузка не приводит к положительному функциональному результату [11,22]. По этой причине важно исследовать механические результаты наряду с формацией.
Чтобы соответствовать большинству исследований нагрузки на большеберцовые кости, здесь использовались самки мышей C57BL / 6.Хотя исследования использовали эту линию мышей с начальным возрастом от 6 недель до 22 месяцев, мы решили использовать мышей в возрасте 8 недель, чтобы соответствовать предыдущим исследованиям в нашей лаборатории с использованием бега на беговой дорожке [34–36]. Целью этого исследования было изучить кортикальные механические последствия целевой загрузки in vivo в дополнение к изменениям кортикальной и трабекулярной архитектуры. Мы предположили, что нагрузка у самок мышей приведет к дозозависимому увеличению кортикальных и трабекулярных архитектурных параметров, а также к увеличению механической жесткости, прочности и пластичности диафиза.
Материалы и методы
Животные
Животных (n = 35, самки, C57BL / 6NHsd) были получены из Harlan Laboratories (Индианаполис, Индиана) в возрасте примерно 7 недель и им позволили акклиматизироваться в течение одной недели перед началом загрузки in vivo . С животными обращались в соответствии с одобрением Институционального комитета по уходу и использованию животных (IACUC) Школы науки Университета Индианы (SC210R) и помещали в группы с доступом к пище и воде ad libitum в комнате с контролируемым освещением / темнотой.Массу тела регистрировали за два дня до начала нагрузки, и животных случайным образом разделяли на группы по весу (три группы по 10 человек для загрузки, одна группа из 5 человек для калибровки). Животных взвешивали через день после начала загрузки для оценки общего состояния здоровья.
Калибровка деформации
За день до начала загрузки in vivo пять мышей были умерщвлены посредством ингаляции CO 2 . Сразу после умерщвления на коже правой большеберцовой кости был сделан небольшой разрез, и кожа была втянута, чтобы прикрепить одноэлементный датчик микродеформации (Vishay, Shelton, CT: EA-06-015DJ-120) к переднемедиальной поверхности. кости, проксимальнее соединения большеберцовой и малоберцовой костей.Открытая поверхность кости была сначала очищена с использованием хлороформа, и измеритель был прикреплен с помощью набора для клея (M-Bond 200). После непродолжительной сушки датчик был покрыт полиуретаном (M-Coat A), и кожа была освобождена, чтобы покрыть рану. Используя машину для механических испытаний (Bose Corporation, Eden Prairie, MN: Electroforce 3200), оснащенную датчиком нагрузки 45 Н и приспособлением для индивидуальной нагрузки, голени были нагружены с использованием гаверсинусной волны с частотой 2 Гц, и нагрузка была увеличена с 2 Н до 12 Н. N с шагом 1 Н.Нагрузка и деформация регистрировались одновременно. Были построены кривые зависимости нагрузки от деформации, и была применена линейная аппроксимация для получения зависимости между нагрузкой и деформацией растяжения (рис. 1). Используя эту калибровочную кривую, было определено, что максимальная сила сжатия 8,8 Н, 10,6 Н или 12,4 Н была необходима для создания деформаций растяжения надкостницы в среднем диафизе 1700, 2050 или 2400 με соответственно.
Рис. 1. Калибровочная кривая нагрузки / деформации.
Этот рисунок демонстрирует линейную зависимость между приложенной нагрузкой и результирующей деформацией растяжения в периостальной средней части диафиза.Для всех точек данных планки ошибок представляют стандартное отклонение от n = 5 мышей.
https://doi.org/10.1371/journal.pone.0130504.g001
In vivo Загрузка
Три оставшиеся группы мышей (n = 10 в каждой) были случайным образом разделены на низкую, среднюю и высокую нагрузку. Анестезию, индуцированную изофлураном (2%), использовали для анестезии мышей перед нагрузкой, и мышей содержали под анестезией в течение всего периода нагрузки. Правые голени подвергались нагрузке (циклическое сжатие, 2 Гц) в течение 14-дневного периода с днем отдыха после каждого третьего дня нагрузки, в результате чего получалось 9 дней нагрузки (рис. 2А).Профиль нагрузки состоял из четырех форм волны гаверсинуса для максимального уровня сжимающей нагрузки, указанного выше, с последующими 3 секундами отдыха (при максимальном уровне нагрузки), повторяемыми 55 раз, в общей сложности 220 циклов нагрузки в день (рис. 2В). После последнего цикла загрузки мышам давали отдохнуть в течение двух дней перед умерщвлением. Животных умерщвляли в возрасте 10 недель посредством ингаляции CO 2 . Правую и левую большеберцовые кости собирали, общую длину измеряли с помощью штангенциркуля, каждую кость оборачивали марлей, пропитанной фосфатным буфером (PBS), и хранили при -20 ° C.
Рис. 2. Временная шкала исследования нагрузки на большеберцовые кости и профиль формы волны.
A) Правую большеберцовую кость каждой мыши нагружали с использованием формы волны до заданной силы (8,8 Н, 10,6 Н и 12,4 Н), чтобы вызвать желаемый уровень деформации растяжения надкостницы в середине диафиза (1700 με, 2050 με и 2400 με). в течение 14 дней. Б) Профиль нагрузки состоял из четырех форм волны гаверсинуса, за которыми следовали 3 секунды отдыха, повторяемые 55 раз, всего 220 циклов нагрузки в день.
https: // doi.org / 10.1371 / journal.pone.0130504.g002
Микрокомпьютерная томография (мкКТ)
Все голени оттаивали, а затем сканировали с использованием системы μCT высокого разрешения (Bruker-MicroCT, Контич, Бельгия; Skyscan 1172). Калибровка выполнялась ежедневно перед сканированием костей с использованием двух цилиндрических фантомов из гидроксиапатита (0,25 и 0,75 г / см 3 CaHA). Сканирование проводилось на гидратированных костях с длинной осью, ориентированной вертикально, с изотропным размером вокселя с разрешением 10,2 мкм (V = 60 кВ, I = 167 мкА), затем реконструировалось для использования в кортикальном и трабекулярном анализах.После сканирования кости обертывали марлей, пропитанной PBS, и хранили при -20 ° C до механических испытаний.
Для анализа кортикальной кости был выбран стандартный диафизарный участок на расстоянии 45% от общей длины кости от проксимальной пластинки роста (рис. 3). Из этого участка были получены семь поперечных срезов, и минеральная плотность ткани (TMD) была определена с использованием программного обеспечения, поставляемого поставщиком (CTAn). Затем срезы были преобразованы в двоичные изображения с пороговым значением шкалы градаций серого, равным 75. Геометрические свойства коры головного мозга были определены из этих изображений с использованием специального кода (MathWorks, Inc.Натик, Массачусетс, MATLAB). Расчетные характеристики включали площади (общее поперечное сечение, кортикальный слой и костный мозг), толщину коры, ширину (передне-заднюю [AP] и медиально-латеральную [ML]), периметры (периостальный и эндокортикальный) и основные моменты инерции.
Рис. 3. Расположение интересующих областей механических испытаний и микрокомпьютерной томографии (мкКТ).
Диафиз каждой кости нагружали с помощью 4-точечного изгиба с натяжением медиальной поверхности. Нижние точки опоры (зеленые) были расположены на расстоянии 9 мм друг от друга, а верхние точки нагрузки (синие) — на расстоянии 3 мм.Область метафиза, используемая для трабекулярных анализов, начиналась дистальнее пластинки роста в проксимальном метафизе и расширялась дистально на 12% от общей длины кости. Кортикальный стандартный участок располагался на 45% общей длины кости от проксимальной пластинки роста. Тензодатчики, использованные для калибровки, находились в области, охватывающей стандартный участок коры на переднемедиальной поверхности.
https://doi.org/10.1371/journal.pone.0130504.g003
Трабекулярный анализ проводился на 12% общей длины кости в проксимальном метафизе, начиная с дистального конца пластинки роста.Интересующие области, включая только губчатую кость, были автоматически сегментированы с использованием специального кода Matlab. Параметры трабекулярной архитектуры (объемная доля кости [BV / TV], толщина трабекул, количество, разделение и индекс модели структуры) и TMD были получены с использованием программного обеспечения, поставляемого поставщиком (CTAn).
Механические испытания
После мкКТ все большеберцовые кости оттаивали, а затем монотонно тестировали до разрушения с использованием четырехточечного изгиба при контроле смещения со скоростью 0,025 мм / сек при полной гидратации, как описано ранее [37].Нагрузочный промежуток 3 мм и опорный промежуток 9 мм использовались (рис. 3). Соединение большеберцовой кости и малоберцовой кости было расположено сразу за крайним правым местом нагрузки и ориентировано так, чтобы кость испытывалась в медиально-латеральном направлении при растяжении медиальной поверхности. Расстояние от проксимального конца кости до места возникновения перелома измеряли штангенциркулем. Семь поперечных срезов были получены из изображений μCT в месте разрушения, и рассчитанные геометрические свойства (изгибающий момент инерции и расстояние от центра тяжести до крайнего волокна при растяжении) были использованы для преобразования смещения нагрузки в напряжение-деформацию.Механические свойства до и после текучести были получены из полученных кривых, как описано ранее [37].
Статистика
Были оценены допущения о нормальности и гомоскедастичности, а любые нарушения исправлены с помощью преобразований. ANOVA с повторными измерениями проверял основные эффекты нагрузки (эффект внутри субъекта), уровень напряжения (эффект между субъектами) и их взаимодействие (α = 0,05). Если уровень деформации оказывал значительный основной эффект в отсутствие эффекта взаимодействия с нагрузкой, тесты HSD Тьюки изучали попарные различия между уровнями деформации (α = 0.05). Если было указано взаимодействие, простые основные эффекты исследовались с использованием соответствующей модели с учетом характера групп внутри каждой переменной, и применялась поправка Бонферрони, как и в предыдущих отчетах [10,19]. Парные t-тесты оценивали эффект нагрузки на каждом из трех уровней деформации (т.е. контрольная конечность по сравнению с нагруженной конечностью), а односторонний дисперсионный анализ оценивал влияние уровня деформации отдельно для нагруженных и ненагруженных конечностей. После поправки Бонферрони уровень значимости для парных t-критериев и однофакторного дисперсионного анализа был установлен на α = 0.01. Если уровень деформации оказывал значимое влияние с помощью дисперсионного анализа на любую конечность, апостериорные попарные различия оценивали с использованием тестов HSD Тьюки для этой конечности (α = 0,01). Для сравнения массы тела между началом и концом нагрузки ANOVA с повторными измерениями проверял основные эффекты возраста (день -1 по сравнению с днем 14) и уровня деформации. Статистические тесты были выполнены с использованием SAS 9.4 (SAS Institute Inc., Кэри, Северная Каролина), и значения представлены как среднее ± стандартное отклонение (SD).
Результаты
После умерщвления большеберцовые кости сначала сканировали с помощью мкКТ для анализа структурной адаптации костей.Во время первоначальной характеристики этих сканирований тканевый кортикальный ответ был обнаружен в нагруженных голенях пяти мышей из группы 2400 με. Было принято решение исключить как нагруженные, так и ненагруженные контралатеральные конечности из всех будущих анализов, поскольку включение этих данных сильно исказит результаты (мкКТ и механические), уменьшив размер выборки в каждой группе 2400 με до n = 5. Данные о реакции тканой кости были включены в дополнительную информацию, хотя статистические данные с этими данными не проводились.
Масса тела и длина большеберцовой кости животного
Массу тела каждого животного регистрировали за два дня до начала нагрузки в День -1 (1700 με: 18,8 ± 1,0 г; 2050 με: 18,8 ± 0,9 г; 2400 με: 18,3 ± 1,1 г) и снова на последний день загрузки (1700 με: 19,5 ± 1,2 г; 2050 με: 19,2 ± 1,0 г; 2400 με: 18,5 ± 1,3 г). Масса тела и длина большеберцовой кости животных с тканевой реакцией костей были исключены. Наблюдалось значительное увеличение массы из-за возраста (p <0,001), но без разницы в массе тела между группами.В конце исследования регистрировали длину большеберцовой кости. Длину сравнивали между контролем (1700 με: 16,9 ± 0,6 мм; 2050 με: 17,3 ± 0,4 мм; 2400 με: 17,0 ± 0,3 мм) и нагруженными конечностями (1700 με: 16,9 ± 0,5 мм; 2050 με: 17,2 ± 0,5 мм). мм; 2400 με: 17,0 ± 0,5 мм). Основного влияния нагрузки или уровня деформации на длину большеберцовой кости не наблюдалось.
Кортикальная и опухолевая архитектура
В стандартной губчатой области, представляющей интерес в проксимальном метафизе, все свойства имели основные эффекты нагрузки, уровня деформации или эффектов взаимодействия (Таблица 1).Толщина трабекул и TMD имели значительные эффекты взаимодействия (p = 0,038 и p = 0,042 соответственно), а апостериорные парные t-тесты показали, что оба были значительно выше в нагруженной конечности по сравнению с контрольной конечностью на всех трех уровнях деформации (p <0,001 во всех случаях. ). Толщина трабекул также увеличивалась в зависимости от уровня деформации нагруженных конечностей (p <001). Объемная фракция костной ткани (BV / TV) оказывала существенное влияние на уровень деформации без значительного интерактивного эффекта (p = 0,027), указывающего на системный эффект нагрузки, который обычно усиливался по мере увеличения деформации.В дополнение к эффекту уровня деформации, был также значительный основной эффект нагрузки в BV / TV (p = 0,013) с тенденцией к увеличению нагруженной конечности. Был основной эффект нагрузки, который увеличил разделение трабекул (p = 0,012), уменьшило количество трабекул (p = 0,001) и увеличило индекс модели структуры (p <0,001). Эти результаты предполагают, что нагрузка вызвала меньшее количество, более толстые и более стержневидные трабекулы, что привело к увеличению объема кости в метафизе.
Геометрия кортикального слоя была проанализирована на стандартном участке в середине диафиза каждой кости (Таблица 2, Рис. 4).Уровень деформации влиял только на нагруженные конечности, и не было основных эффектов уровня деформации, указывающих на отсутствие системных эффектов на этом участке. Как правило, нагрузка увеличивала количество кости в зависимости от дозы. Общая площадь поперечного сечения увеличивалась при нагрузке по сравнению с контролем в группе 2400 με (p <0,001). Площадь и толщина коры были больше в нагруженной конечности на всех уровнях деформации (p <0,001 на всех уровнях), и этот эффект был более выраженным по мере увеличения деформации. Нагрузка уменьшила площадь костного мозга и эндокортикальный периметр (основной эффект нагрузки, оба p <0.001), что указывает на сокращение эндокортикального канала. Нагрузка увеличивала максимальный и минимальный основные моменты инерции и, принимая во внимание тенденцию к увеличению периостального периметра (значимая при 2400 με, p <0,001), эти результаты указывают на расширение периоста, сопровождающее эндокортикальное сокращение. Расширение надкостницы происходило в основном в передне-заднем (AP) направлении, что видно по значительному увеличению ширины AP в зависимости от деформации нагруженной конечности и значительному увеличению нагруженных конечностей по сравнению с контрольными при 2050 με (p = 0.002), медиально-латеральная (ML) ширина не зависела от нагрузки или уровня деформации, как и кортикальная ВНЧС.
Рис. 4. Схематическое изображение стандартных геометрических профилей площадки.
A) Группа 1700 мкс. Б) Группа 2050 мкс. В) Группа 2400 με. Наблюдалось дозозависимое увеличение кортикальных параметров с устойчивым периостальным и эндокортикальным образованием, особенно при более высоких уровнях деформации. D) Группа 2400 με с добавлением тех животных, которые испытывают реакцию тканой кости из-за нагрузки.
https://doi.org/10.1371/journal.pone.0130504.g004
Кортикальные механические свойства при четырехточечном изгибе
Четырехточечный изгиб был использован для исследования изменений механических свойств в диафизе из-за нагрузки in vivo . Структурные и механические свойства на уровне ткани показаны в таблицах 3 и 4 соответственно. Кроме того, схематические представления механических данных показаны на рис. 5. Эти схематические кривые были созданы путем усреднения данных по пределу текучести, точке максимального усилия / напряжения и точке разрушения по всем образцам в группе.Хотя они не подвергались статистическому анализу в такой форме, кривые облегчают качественное сравнение между группами. Как отмечалось выше, нагруженные и контралатеральные конечности животных, испытывающих реакцию тканой кости на самом высоком уровне деформации, были исключены из статистического анализа (данные показаны в дополнительной информации с целью качественного сравнения). Без учета этих костей размер выборки снизился с n = 10 до n = 5 для группы 2400 με. Кроме того, контрольная группа на этом уровне деформации имела исключенный статистический выброс, который в парных апостериорных анализах привел к n = 4 как для контрольной, так и для загруженной группы.
Рис. 5. Схематическое изображение кривых механических испытаний.
A) Типичные кривые силы / смещения на структурном уровне. Б) Расчетные механические кривые на уровне тканей. При 1700 мкс механического воздействия не наблюдалось. Эти конечности, нагруженные до 2050 με, испытали значительное увеличение прочности на структурном и тканевом уровнях и рассеяния энергии. Группа 2400 με также продемонстрировала рост. Однако, когда животные, которые испытали реакцию тканой кости, были исключены из анализа, прирост был более скромным (особенно на тканевом уровне) и в большинстве случаев не достиг значимости по сравнению с контрлатеральной контрольной конечностью, учитывая потерю мощности.Для всех точек данных планки ошибок представляют собой стандартную ошибку среднего (SEM).
https://doi.org/10.1371/journal.pone.0130504.g005
Никакие структурные или тканевые механические свойства в группах 1700 με или 2400 με не претерпели значительных изменений при нагрузке, но было несколько значительных различий в пределах Группа 2050 με. При 2050 με нагрузка значительно увеличила предельную силу (p <0,001), работу после выхода из строя (p = 0,010) и работу до разрушения (p = 0,010).Также наблюдалась тенденция к увеличению усилия текучести из-за нагрузки (p = 0,020). Для предполагаемых свойств на уровне ткани предельное напряжение было значительно увеличено с нагрузкой в группе 2050 με (p = 0,007). Кроме того, хотя и незначительно, учитывая строгий статистический порог, ударная вязкость незначительно увеличивалась с нагрузкой (p = 0,012). В целом, данные показывают, что нагрузка приводит к более прочным тканям и структуре, которые рассеивают больше энергии до отказа для группы 2050 με. Жесткость, деформация для текучести и деформация для получения - все проявлялись системные эффекты из-за нагрузки, на что указывает значительный основной эффект уровня деформации (p = 0.007, p = 0,012 и p = 0,017 соответственно). Растяжение до разрушения также имело значительный основной эффект деформации (p = 0,050), но этот эффект преобладал за счет воздействия на нагруженную конечность.
Обсуждение
За последние 10 лет осевая нагрузка большеберцовой кости мыши стала хорошо принятой и широко используемой моделью адаптации кости. Несмотря на это, мало исследований изучали корковые механические воздействия целевой нагрузки на большеберцовые кости [18,22,28] и вместо этого были сосредоточены на морфологических изменениях.Хотя изучение адаптивной реакции пласта и изменений в архитектуре кости важно, невозможность изменить механические свойства может уменьшить более широкое воздействие нагрузки или возможность использования модели для улучшения свойств пораженной кости. Целью здесь было изучить, как кортикальные механические свойства изменяются в ответ на целевую нагрузку на большеберцовые кости, а также изучить изменения кортикальной и трабекулярной архитектуры. Мы предположили, что нагрузка приведет к дозозависимому увеличению кортикальной и трабекулярной архитектуры, а также к увеличению жесткости, прочности и пластичности диафиза на уровне костей и тканей, и в целом данные подтверждают эту гипотезу.Различные отношения между морфологическими и механическими свойствами подчеркивают важность оценки корковой механики наряду с морфологией в будущих исследованиях нагрузки. Половина мышей, загруженных до 2400 με, испытала реакцию тканой кости. Как обсуждается ниже, другие факторы указывают на то, что в будущих исследованиях следует избегать нагрузки до 2400 με.
Это исследование не первое, в котором изучается штамм-специфическая реакция на нагрузку [30–33]. Однако, поскольку параметры возраста и нагрузки в различных исследованиях различаются, нет возможности напрямую сравнивать ответы.Кроме того, механические исходы оценивались редко. В одном исследовании с использованием самок мышей B6 в том же стартовом возрасте, что и в нашем исследовании (8 недель), животные подвергались нагрузкам в диапазоне от 5 до 13 Н [31], но калиброванные значения деформации были зарегистрированы только для 12-недельных мышей, так что это неясно, к какому уровню деформации приравниваются эти нагрузки через 8 недель. В этом исследовании нагрузка имела тенденцию к увеличению трабекулярных и кортикальных параметров в любом возрасте с более выраженными ответами при более высоких уровнях нагрузки. Подобный положительный ответ на нагрузку был зарегистрирован для самок мышей B6, нагруженных от 0 до 14 Н [32], но эта группа также сообщила о тканевом ответе кортикальной кости при 14 Н, аналогичном тому, что наблюдали при 12.4 N в текущем исследовании. В третьем исследовании самкам мышей B6 в возрасте 26 недель вводили 5,9 Н (1200 με) или 11,3 N (2100 με) в течение 2 недель [30]. В этом случае адаптация происходила только на более высоком уровне деформации, когда увеличивалась как губчатая костная масса (за счет увеличения толщины трабекул), так и площадь коры (через периостальное и эндокортикальное сопряжение). Как и в этой предыдущей работе, в текущем исследовании для трабекулярных и кортикальных морфологических параметров было отмечено дозозависимое изменение в ответ на нагрузку.
Улучшения в архитектуре трабекул были вызваны увеличением толщины трабекул, но за счет уменьшения количества трабекул (Таблица 1).Уменьшение числа трабекул объясняет, что объемная доля кости значительно улучшается только в группе нагруженных конечностей с высокой нагрузкой, несмотря на увеличение толщины при всех уровнях деформации. Поскольку проксимальный метафиз у мышей этого возраста и линии редко заполнен трабекулами и постоянно уменьшается с возрастом, начиная с 8 недель [38,39], небольшие изменения в общем количестве трабекулярных распорок могут приводить к значительному уменьшению, отмеченному здесь. Однако уменьшение количества трабекул может быть артефактом утолщения соседних трабекул в нагруженной конечности до точки закрытия их зазора ниже разрешения μCT (~ 10 мкм) и считается одной трабекулярной стойкой.
Как и в предыдущих исследованиях [22,40], ни губчатая, ни корковая архитектура не продемонстрировали каких-либо системных эффектов. Напротив, BV / TV увеличивалось в зависимости от уровня напряжения как в нагруженных, так и в контрольных конечностях. Однако в настоящем исследовании механические свойства как на структурном, так и на тканевом уровне были изменены в ненагруженной конечности в зависимости от уровня деформации, особенно в области до текучести, что указывает на системные эффекты. Нагрузка до возрастающих уровней деформации системно увеличивала жесткость (~ 30% для ненагруженных и нагруженных конечностей от 1700 до 2400 микрон), заставляя кости достигать текучести при меньших смещениях (таблица 3) и деформациях (таблица 4).Хотя основное влияние уровня деформации на модуль упругости не было значимым, наблюдалась общая тенденция к увеличению модуля упругости при увеличении деформации, особенно в ненагруженных конечностях. Предыдущее исследование не показало системных изменений жесткости [22], но различия между этими исследованиями можно объяснить возрастом (22 недели против 10 недель при умерщвлении), продолжительностью нагрузки (6 недель против 2 недель), методами механических испытаний (осевое сжатие). по сравнению с четырехточечным изгибом), или уровень деформации (сжатие заднебоковой 2800 με против растяжения переднемедиально 2050 με), который, в предыдущем отчете, был достаточно высоким, чтобы повредить существующую ткань, что привело к снижению жесткости.Предостережение к этому наблюдению состоит в том, что в начале эксперимента не было in vivo визуализации костной структуры у мышей. Таким образом, несмотря на наши усилия по рандомизации мышей в группы посредством сопоставления веса, нет способа проверить отсутствие систематической ошибки регистрации в морфологии мышей, отнесенных к разным группам. Несмотря на это ограничение, вывод о том, что нагрузка может улучшить механическую целостность существующей ткани контралатеральной конечности, интригует. Хотя не всегда практично или возможно включить в исследование отдельную контрольную группу ненагруженной клетки (например,грамм. у больных мышей, для которых сложно получить адекватные размеры выборки), эти системные эффекты следует учитывать в будущих исследованиях механических свойств или минерализации.
Настоящее исследование также не первое, в котором описываются кортикальные механические последствия после нагрузки на большеберцовые кости [18,22,28]. Только в одном предыдущем исследовании была проведена полная механическая характеристика после нагрузки, но были представлены только структурные свойства путем испытания костей на разрушение при осевом сжатии [22].Учитывая, что модель нагружения in vivo выполняется при осевом сжатии, оценка механических свойств ex vivo в этой конфигурации является идеальной, поскольку можно было бы ожидать, что адаптивный ответ (если таковой имеется) будет наиболее сильным в этой ориентации. В пилотном исследовании мы пытались таким образом нагружать кости до отказа, но большинство из них не удавалось в эпифизе, а не в диафизе из-за сжимающих / изгибающих нагрузок, индуцированных в кости. Возможно, что из-за того, что животные, использованные в предыдущем исследовании, были скелетно зрелыми [22] по сравнению с растущими мышами, используемыми здесь, эпифизы были закрытыми (или более полностью минерализованными) и, следовательно, более структурно прочными.Нагрузка обычно увеличивает деформацию и рассеяние энергии, когда кости нагружаются до отказа при осевом сжатии [22]. В текущем исследовании диссипация энергии на структурном и тканевом уровне также была увеличена, и, хотя общая деформация и деформация до отказа имели тенденцию к увеличению, они не смогли достичь значимости ни в одной группе. Текущее исследование также продемонстрировало увеличение предельной силы и предельного напряжения при нагрузке (таблицы 3 и 4, рис 5). Эти значительные механические изменения произошли именно в группе со средней деформацией (2050 με).Самый низкий уровень деформации (1700 мкс натяжения) мало повлиял на прочность на структурном и тканевом уровнях, а также на рассеяние энергии. Группа с наивысшей деформацией (2400 мкс натяжения) показала незначительное или нулевое увеличение прочности и рассеивания энергии по сравнению с теми, которые были реализованы в группе с 2050 мкс. Величина эффекта нагрузки (нагруженная по сравнению с контролем) при 2400 мкс была уменьшена из-за того, что значения в ненагруженной конечности имели тенденцию к нагруженным значениям по сравнению с эффектом при 2050 мкс. Таким образом, меньший размер образца, только умеренный прирост или потеря в нагруженных конечностях и дрейф базовой линии на ненагруженных конечностях — все это способствовало влиянию нагрузки при 2400 мкс, не достигая значимости.
Половина животных, нагруженных до 2400 με, испытала устойчивую реакцию тканой кости, что указывает на потенциально патологический ответ на нагрузку (S1 и S2 фиг., S1 таблица). Важно отметить, что многие мыши в этой группе с высоким уровнем деформации демонстрировали легкую хромоту после выхода из наркоза сразу после нагрузки. Хромота была недолгой, но предполагает, что сама нагрузка могла быть болезненной, как было показано ранее при нагрузке до 13 Н [31]. При заборе тканей было ясно, что у некоторых большеберцовых костей из группы с высокой деформацией были неровные узелки около проксимального конца кости.Это потенциально может быть начальными стадиями образования остеофитов, как недавно было продемонстрировано после сильной механической нагрузки [41]; однако дальнейший анализ этих узелков не проводился. Когда тканевый ответ был обнаружен у пяти из этих животных после анализа кортикальных данных μCT, было принято решение исключить этих животных из всех анализов (как нагруженной, так и ее контралатеральной конечности). Контралатеральная конечность была удалена, поскольку возникла проблема с потенциальным смещением системного ответа на нагрузку.Данные по удаленным животным представлены в дополнительной информации для сравнения, но не были включены в какой-либо статистический анализ. Как из механических данных, так и, в меньшей степени, из кортикального и трабекулярного анализа ясно, что тканая реакция на нагруженной стороне действительно изменила ненагруженные контрольные конечности. Хотя мы считаем, что это был правильный способ обработки данных, недостатком этого решения была потеря мощности. Размер нашей выборки начался с n = 10, но тканый ответ снизился до n = 5.Размер образца был дополнительно уменьшен для механических характеристик из-за аномалий механических испытаний (один механический образец был потерян из каждой группы, за исключением нагруженных костей из группы 2400 με). Из-за парного характера апостериорных сравнений это дополнительно уменьшает размер выборки для сравнения нагруженных и контрольных конечностей (n = 8 для 1700 με и 2050 με; n = 4 для 2400 με). Хотя начального размера выборки было достаточно для механических исследований, потеря образцов и связанная с этим потеря мощности уменьшили нашу способность обнаруживать различия в некоторых группах.Следовательно, несмотря на то, что кажется морфологическим и механическим преимуществом, сочетание боли, тканевой корковой реакции и потенциального патологического образования узелков предполагает, что нагрузка выше уровня 2050 με не требуется и ее следует избегать.
В заключение, текущее исследование продемонстрировало ожидаемое положительное влияние прямой нагрузки на структуру коры и губчатого вещества, а также указало, что эта форма нагрузки, даже в краткосрочной модели, может привести к значительному увеличению механической нагрузки на структурном и тканевом уровнях. поведение в диафизе.Этот акцент на механических конечных точках отсутствует в литературе, но он важен, если режим нагрузки используется для функционального улучшения (например, для улучшения свойств пораженной кости). Тканый кортикальный ответ, инициированный при наивысшем уровне нагрузки (12,4 Н, 2400 мкс), привел к устойчивому формированию ткани и механическим улучшениям, но пришелся за счет дискомфорта животного и потенциальной системной реакции в противоположной конечности. В будущих исследованиях с использованием этой модели следует сосредоточить внимание на более умеренном уровне нагрузки, который был в значительной степени полезен для молодых самок мышей как с точки зрения кортикальной / губчатой структуры, так и с точки зрения корковой механической функции.
Дополнительная информация
S1 Рис. Схематическое представление стандартных геометрических профилей площадки из группы 2400 με.
Существует потенциальная системная реакция, когда образование тканой кости было инициировано из-за нагрузки. Заштрихованная кость на заднем плане относится к контрольной конечности животных с нормальной реакцией образования на нагруженной контралатеральной стороне (сплошной желтый профиль). Когда животные испытывали реакцию тканой кости из-за нагрузки (крайний периостальный и внутренний эндокортикальный профили показаны красным), контралатеральная ненагруженная конечность (черная) также, по-видимому, испытывала преимущественно периостальный ответ.Для сравнения перисталь- ный периметр ненагруженной конечности животных, испытывающих тканевую реакцию, увеличился на 0,78% по сравнению с ненагруженной конечностью животных без тканевой реакции. В группе 1700 με эффект нагрузки заключался в увеличении общей площади поперечного сечения на 0,34%.
https://doi.org/10.1371/journal.pone.0130504.s001
(TIF)
S2 Рис. Схематические изображения кривых механических испытаний для группы 2400 με.
На этом рисунке показан системный ответ, когда образование тканой кости было инициировано из-за нагрузки.Контралатеральная конечность животных, которые испытали реакцию кортикальной тканой кости (черная, нижняя кривая на каждой панели), имела пониженную прочность и жесткость по сравнению с контрольной конечностью животных без тканой реакции (серая пунктирная кривая). Для всех точек данных планки ошибок представляют собой стандартную ошибку среднего (SEM).
https://doi.org/10.1371/journal.pone.0130504.s002
(TIF)
S1 Таблица. Ракообразная архитектура проксимального отдела большеберцовой кости из группы 2400 με.
Значения представлены как среднее ± стандартное отклонение.В отличие от кортикального и механического системного ответа, обусловленного образованием тканой кости, изменения в губчатом веществе кости были менее выраженными.
https://doi.org/10.1371/journal.pone.0130504.s003
(DOCX)
Вклад авторов
Задумал и спроектировал эксперименты: AGB CAC JMW. Проведены эксперименты: AGB CAC CW. Проанализированы данные: AGB CAC CW MAH JMW. Предоставленные реагенты / материалы / инструменты анализа: AGB MAH. Написал статью: AGB CAC CW MAH JMW.
Ссылки
- 1. Rho JY, Kuhn-Spearing L, Zioupos P (1998) Механические свойства и иерархическая структура кости. Медицинская инженерия и физика 20: 92–102.
- 2. Каннус П., Сиеванен Х., Ярвинен ТЛН, Ярвинен М., Квист М., Оя П. и др. (1994) Влияние свободной мобилизации и бега на беговой дорожке от низкой до высокой на вызванную иммобилизацией потерю костной массы у крыс. Журнал исследований костей и минералов 9: 1613–1619. pmid: 7817808
- 3.Кодама Ю., Умемура Ю., Нагасава С., Бимер В. Г., Донахью Л. Р., Розен С. Р. и др. (2000) Физические упражнения и механическая нагрузка увеличивают образование надкостницы и прочность всей кости у мышей C57BL / 6J, но не у мышей C3H / HEJ. Calcified Tissue International 66: 298–306. pmid: 10742449
- 4. Mathey J, Horcajada-Molteni MN, Chanteranne B, Picherit C, Puel C, Lebecque P и др. (2002) Костная масса у тучных диабетических крыс Цукера: влияние бега на беговой дорожке. Calcified Tissue International 70: 305–311.pmid: 12004335
- 5. Swissa-Sivan A, Simkin A, Leichter I, Nyska A, Nyska M, Statter M и др. (1989) Влияние плавания на рост и развитие костей молодых крыс. Кость и минерал 7: 91–105. pmid: 2804453
- 6. Warner SE, Shea JE, Miller SC, Shaw JM (2006) Адаптация кортикальной и трабекулярной кости в ответ на механическую нагрузку с опорой и без нее. Calcified Tissue International 79: 395–403. pmid: 17164974
- 7. Lee KC, Maxwell A, Lanyon LE (2002) Валидация метода изучения функциональной адаптации локтевой кости мыши в ответ на механическую нагрузку.Bone 31: 407–412. pmid: 12231414
- 8. Lee K, Jessop H, Suswillo R, Zaman G, Lanyon L (2004) Адаптивный ответ кости на механическую нагрузку у самок трансгенных мышей недостаточен в отсутствие рецепторов эстрогена альфа и бета. Журнал эндокринологии 182: 193–201. pmid: 15283680
- 9. Martinez MD, Schmid GJ, McKenzie JA, Ornitz DM, Silva MJ (2010) Заживление несмещенных переломов, вызванных усталостной нагрузкой на локтевую кость мыши. Bone 46: 1604–1612.pmid: 20215063
- 10. Main RP, Lynch ME, van der Meulen MC (2014) Вызванные нагрузкой изменения жесткости кости, губчатой и кортикальной костной массы после компрессии большеберцовой кости уменьшаются с возрастом у самок мышей. Журнал экспериментальной биологии 217: 1775–1783. pmid: 24577445
- 11. Main RP, Lynch ME, van der Meulen MCH (2010) Жесткость большеберцовой кости in vivo поддерживается морфологией всей кости и геометрией поперечного сечения у растущих самок мышей. Журнал биомеханики 43: 2689–2694.pmid: 20673665
- 12. Holguin N, Brodt MD, Sanchez ME, Silva MJ (2014) Старение снижает образование пластинчатой и тканой кости, вызванное компрессией большеберцовой кости у взрослых C57BL / 6. Bone 65: 83–91. pmid: 24836737
- 13. Патель Т.К., Бродт М.Д., Сильва М.Дж. (2014) Экспериментальный анализ и анализ методом конечных элементов деформаций, вызванных осевым сжатием большеберцовой кости у молодых, взрослых и старых самок мышей C57Bl / 6. Журнал биомеханики 47: 451–457. pmid: 24268312
- 14. Brodt MD, Silva MJ (2010) У пожилых мышей наблюдается усиленный эндокортикальный ответ и нормальный периостальный ответ по сравнению с молодыми взрослыми мышами после 1 недели осевого сжатия большеберцовой кости.Журнал исследований костей и минералов 25: 2006–2015. pmid: 20499381
- 15. Silva MJ, Brodt MD, Lynch MA, Stephens AL, Wood DJ, Civitelli R (2012) Нагрузка на большеберцовые кости увеличивает экспрессию остеогенных генов и объем кортикальной кости у зрелых мышей и мышей среднего возраста. PloS one 7: e34980. pmid: 22514696
- 16. Вилли Б.М., Биркхольд А., Рази Х., Тиле Т., Аидо М., Крук Б. и др. (2013) Уменьшение ответа на механическую нагрузку in vivo в трабекулярной, а не кортикальной кости во взрослом возрасте самок мышей C57Bl / 6 совпадает со снижением деформации при нагрузке.Кость.
- 17. Биркхольд А.И., Рази Х., Дуда Г.Н., Вейнкамер Р., Чека С., Вилли Б.М. (2014) Минерализация поверхности является основной целью механической стимуляции независимо от возраста: 3D-динамическая морфометрия in vivo. Кость 66: 15–25. pmid: 24882735
- 18. Рази Х., Биркхольд А.И., Заслански П., Вейнкамер Р., Дуда Г.Н., Вилли Б.М. и др. (2015) Зрелость скелета приводит к снижению величины деформации, индуцированной в кости: исследование большеберцовой кости на мышах. Acta Biomaterialia 13: 301–310.pmid: 25463494
- 19. Lynch ME, Main RP, Xu Q, Walsh DJ, Schaffler MB, Wright TM и др. (2010) Адаптация злокачественной кости к сжатию большеберцовой кости у растущих мышей не зависит от пола. Журнал прикладной физиологии 109: 685–691. pmid: 20576844
- 20. Мекин Л., Галеа Г., Сугияма Т., Ланьон Л., Прайс Дж. (2014) Возрастное нарушение адаптивного ответа костей на нагрузку у мышей связано с гендерно-зависимой недостаточностью остеобластов, но без изменений в остеоцитах.Журнал исследований костей и минералов 29: 1859–1871. pmid: 24644060
- 21. Meakin LB, Sugiyama T, Galea GL, Browne WJ, Lanyon LE, Price JS (2013) Самцы мышей, содержащиеся в группах, участвуют в частых драках и демонстрируют более низкую реакцию на дополнительную нагрузку на кости, чем самки или индивидуальные самцы, которые не сражаются. Кость 54: 113–117. pmid: 23356987
- 22. Holguin N, Brodt MD, Sanchez ME, Kotiya AA, Silva MJ (2013) Адаптация структуры и прочности большеберцовой кости к осевому сжатию зависит от истории нагрузки как у мышей C57BL / 6, так и у мышей BALB / c.Calcified Tissue International 93: 211–221. pmid: 23708853
- 23. Линч М.Э., Брукс Д., Моханан С., Ли М.Дж., Поламраджу П., Дент К. и др. (2013) Сжатие большеберцовой кости in vivo снижает остеолиз и образование опухолей в модели метастатического рака молочной железы человека. Журнал исследований костей и минералов 28: 2357–2367. pmid: 23649605
- 24. Ciani C, Sharma D, Doty SB, Fritton SP (2014) Овариэктомия увеличивает индуцированный механической нагрузкой транспорт растворенных веществ вокруг остеоцитов в губчатой кости крысы.Кость 59: 229–234. pmid: 24316418
- 25. Fritton JC, Myers ER, Wright TM, Van Der Meulen MCH (2008) Костная масса сохраняется, а структура губчатого вещества изменена из-за циклической нагрузки на большеберцовую кость мыши после орхидэктомии. Журнал исследований костей и минералов 23: 663–671. pmid: 18433300
- 26. Sinnesael M, Laurent MR, Jardi F, Dubois V, Deboel L, Delisser P и др. (2015) Андрогены подавляют остеогенный ответ на механическую нагрузку у взрослых самцов мышей.Эндокринология.
- 27. Martinez MD, Schmid GJ, McKenzie JA, Ornitz DM, Silva MJ (2010) Заживление несмещенных переломов, вызванных усталостной нагрузкой на локтевую кость мыши. Bone 46: 1604–1612. pmid: 20215063
- 28. Gardner MJ, van der Meulen MCH, Demetrakopoulos D, Wright TM, Myers ER, Bostrom MP (2006) Циклическое осевое сжатие in vivo влияет на заживление кости в большеберцовой кости мыши. Журнал ортопедических исследований 24: 1679–1686. pmid: 16788988
- 29. Fritton JC, Myers ER, Wright TM, van der Meulen MC (2005) Нагрузка вызывает сайт-специфическое увеличение содержания минералов, оцененное с помощью микрокомпьютерной томографии голени мышей.Кость 36: 1030–1038. pmid: 15878316
- 30. Lynch ME, Main RP, Xu Q, Schmicker TL, Schaffler MB, Wright TM и др. (2011) Сдавливание большеберцовой кости является анаболическим действием в скелете взрослой мыши, несмотря на снижение чувствительности при старении. Кость 49: 439–446. pmid: 21642027
- 31. De Souza RL, Matsuura M, Eckstein F, Rawlinson SC, Lanyon LE, Pitsillides AA (2005) Неинвазивная осевая нагрузка большеберцовых костей мыши увеличивает образование кортикальной кости и изменяет организацию трабекул: новая модель для изучения кортикальных и губчатых компартментов в одном загруженный элемент.Кость 37: 810–818. pmid: 16198164
- 32. Sugiyama T, Meakin LB, Browne WJ, Galea GL, Price JS, Lanyon LE (2012) Адаптивная реакция костей на механическую нагрузку по существу линейна между низкой деформацией, связанной с неиспользованием, и высокой деформацией, связанной с переходом пластинчатой / тканой кости. Журнал исследований костей и минералов 27: 1784–1793. pmid: 22431329
- 33. Weatherholt AM, Fuchs RK, Warden SJ (2013) Адаптация кортикальной и губчатой костей к возрастающим величинам нагрузки с использованием модели осевой компрессионной нагрузки большеберцовой кости мыши.Кость 52: 372–379. pmid: 23111313
- 34. Уоллес Дж. М., Раджачар Р. М., Аллен М. Р., Блумфилд С. А., Роби П. Г., Янг М. Ф. и др. (2007) Изменения кортикальной кости растущих мышей, вызванные физической нагрузкой, зависят от костей и пола. Кость 40: 1120–1127. pmid: 17240210
- 35. Wallace J, Golcuk K, Morris M, Kohn D (2010) Инбредные штамм-специфические эффекты физических упражнений у мышей дикого типа и мышей с дефицитом Biglycan. Анналы биомедицинской инженерии 38: 1607–1617. pmid: 20033775
- 36.Hammond MA, Wallace JM (2015) Упражнения предотвращают индуцированные бета-аминопропионитрилом морфологические изменения коллагена типа I в костях мыши. BoneKEy Reports 4: 1–5.
- 37. Wallace JM, Golcuk K, Morris MD, Kohn DH (2009) Инбредный штамм-специфический ответ на дефицит бигликана в кортикальной кости мышей C57BL6 / 129 и C3H / He. Журнал исследований костей и минералов 24: 1002–1012. pmid: 1
- 13
- 38. Bouxsein ML, Boyd SK, Christiansen BA, Guldberg RE, Jepsen KJ, Müller R (2010) Рекомендации по оценке микроструктуры костей у грызунов с использованием микрокомпьютерной томографии.Журнал исследований костей и минералов 25: 1468–1486. pmid: 20533309
- 39. Glatt V, Canalis E, Stadmeyer L, Bouxsein ML (2007) Возрастные изменения трабекулярной архитектуры различаются у самок и самцов мышей C57BL / 6J. Журнал исследований костей и минералов 22: 1197–1207. pmid: 17488199
- 40. Sugiyama T, Price JS, Lanyon LE (2010) Функциональная адаптация к механической нагрузке как в кортикальной, так и в губчатой кости контролируется локально и ограничивается нагруженными костями.Кость 46: 314–321. pmid: 19733269
- 41. Ко ФК, Драгомир С., Пламб Д.А., Голдринг С.Р., Райт TM, Голдринг М.Б. и др. (2013) Циклическое сжатие in vivo вызывает дегенерацию хряща и изменения субхондральной кости голени мышей. Артрит и ревматизм 65: 1569–1578.
Внутреннее структурное изменение плато большеберцовой кости приматов, охарактеризованное микротомографией высокого разрешения. Значение для реконструкции ископаемого локомоторного поведения
Написано по приглашению редколлегии
Реферат
В пределах, налагаемых множеством ограничений, связанных с развитием и реологией, кортикальная кость адаптируется к биомеханическим нагрузкам путем частичного изменения своей формы, массы и (микро) структура.Поскольку изменение толщины кости локально отражает природу, направление, частоту и величину таких нагрузок, в структурной организации большеберцового плато приматов ожидаются некоторые связанные с движением различия. Здесь мы суммируем результаты первого основанного на микротомографии (SR-μCT) обширного анализа топографических вариаций кортико-трабекулярного комплекса, лежащего в основе большеберцового плато взрослых особей у ряда таксонов приматов, включая Homo . Цели исследования: (i) оценить взаимосвязь между привычными нагрузками на суставы, связанными с осанкой / движением, и структурной характеристикой, зарегистрированной кортикальной оболочкой суставного плато, путем сравнения данных, полученных от двуногого тренированного человека ( Sansuke ). и дикая Macaca fuscata ; (ii) оценить «антропный» (двуногий) образ жизни; (iii) изучить возможность проведения аналогичного количественного анализа ископаемых образцов.
Résumé
Dans les limites imposées par une different de contraintes développementales et rhéologiques, кортикальные приспособления для вспомогательных зарядов биомеханических средств в виде частичных модификаций формы, массы и (микро) структуры. Puisque la Varia depaisseur osseuse reflète localement la nature, la direction, la fréquence и l’amplitude de telles charge, des différences liées aux mode de locomotion sontides au sein de l’épaisation structurale du plateau tibial des primates.Nous резюме ici les résultats de cette première analysis microtomographique (SR-μCT) étendue de la вариативная топография сложного кортико-трабекулярного соединения на плато большеберцовой кости таксонов приматов, включая Homo . Les objectifs de cette étude sont: (i) d’évaluer les Relations Entre Charges articulaires usuelles liées aux comportements posturaux / locomoteurs et la signature structurale enregistrée par l’enveloppe corticale du plateau articulaire, en сравнительный les résultats fesultats d’acunation sauvage à ceux d’un cas entraîné à la bipédie ( Sansuke ); (ii) d’évaluer le patron «anthropique» (bipède); (iii) исследовать возможности анализа для количественного анализа, подобного особым окаменелостям.
