Как избавиться от боли при невралгии седалищного нерва
Стрельнуло от копчика по всему бедру?
Медики не выделяют ишиас в самостоятельное заболевание, они называют его синдромом, поскольку встречаться он может при различных состояниях. Поэтому и подход к купированию боли и прочих признаков воспаления далеко не универсален. Прежде всего, опытный врач старается выяснить причину болевого синдрома, и только затем назначает лечение.
Проявления невралгии седалищного нерва могут быть различными по своей выраженности. У кого-то это заболевание может протекать с интенсивными болями, а у некоторых они вполне терпимы, хотя со временем прогрессируют. Боль при ишиасе обычно отмечается с одной стороны. И в зависимости от уровня поражения нервных корешков поясничного сплетения, она может ощущаться как в ягодице, так и отдавать в голень, стопу или пальцы.
Помимо боли люди жалуются на онемение или чувство покалывания. Кроме этого, невралгия седалищного нерва проявляется болью в задней части ноги, которая усиливается в сидячем положении больного, а также жжением или покалыванием в нижней части ноги, слабостью и затруднением движения в ноге.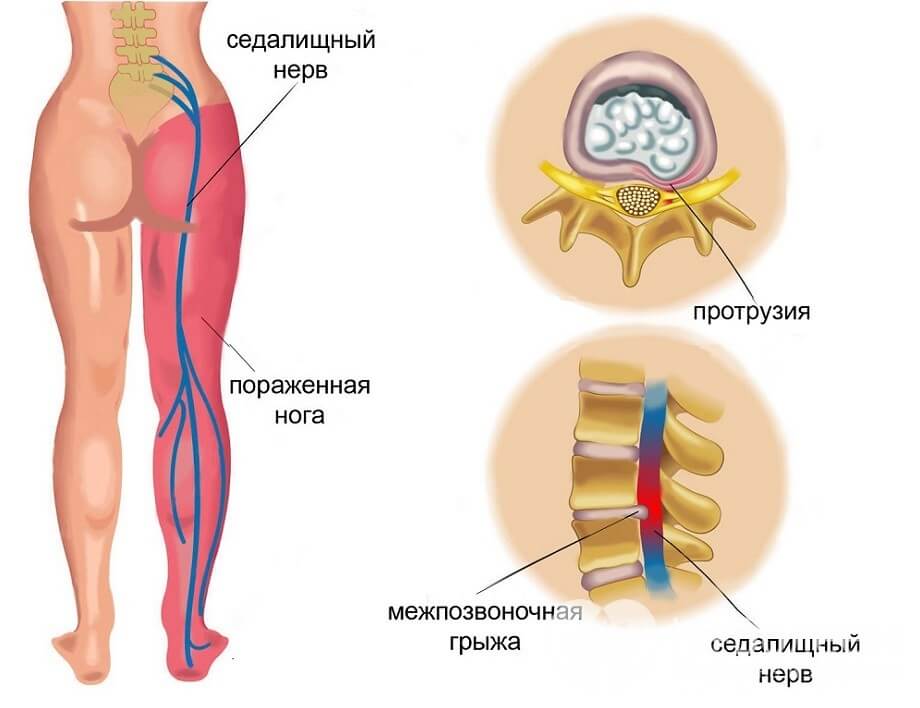
Проявления ишиаса зависят от того, на каком уровне поражены нервные корешки. У большинства больных боль в ноге может усиливаться при кашле, чихании, смехе. Мышечная слабость при ишиасе объясняется тем, что седалищный нерв иннервирует основную часть мышц нижней конечности, а в области подколенной ямки он разделяется на большеберцовый и малоберцовый нервы.
На заметку
Несколько способов справиться с болью при ишиасе самостоятельно.
Старайтесь не сгибать позвоночник, не поднимать тяжести и не сидеть на мягком низком стуле – это может усилить боли в ноге.
Если у вас нет аллергии к медикаментам, и вы не принимаете средства, разжижающие кровь (например, варфарин), можно попробовать такие препараты, как тайленол, индометацин, ибупрофен, аспирин и другие нестероидные противовоспалительные препараты.
Попробуйте прикладывать местно холод. Это может быть пузырь со льдом, пластиковая бутылка с замерзшей водой. Помогают также массирующие движения кусочком льда в области боли.
Также рекомендуется чередовать местное применение холода и тепла (с помощью грелки).
Лежание на твердой поверхности с подложенной подушкой под колени также может облегчить боль. Этот прием позволяет уменьшить натяжение седалищного нерва.
Если на время боль исчезла, то она вскоре может вновь побеспокоить. Поэтому важно, помимо использования методов “скорой помощи”, заняться еще и определением причин и получить рекомендации врача относительно наиболее оптимального варианта лечения недуга.
В настоящее время самым простым и распространенным методом диагностики является рентгенография. Она позволяет увидеть наличие остеохондроза, спондилолистеза и некоторых других причинных факторов. Однако разглядеть грыжу межпозвоночного диска рентгеновские лучи не помогут. Поэтому зачастую приходится пользоваться возможностями компьютерной томографии или магнитно-резонансной томографии. Если у человека раньше диагностировалась злокачественная опухоль или он в течение длительного времени принимал стероидные препараты, врач может назначать радиоизотопное сканирование позвоночника. Помимо этого медики проводят и неврологический осмотр – проверка рефлексов на нижней конечности постукиванием молоточком, а также определение кожной чувствительности. Это исследование также позволяет оценить уровень поражения нервной системы.
Поэтому зачастую приходится пользоваться возможностями компьютерной томографии или магнитно-резонансной томографии. Если у человека раньше диагностировалась злокачественная опухоль или он в течение длительного времени принимал стероидные препараты, врач может назначать радиоизотопное сканирование позвоночника. Помимо этого медики проводят и неврологический осмотр – проверка рефлексов на нижней конечности постукиванием молоточком, а также определение кожной чувствительности. Это исследование также позволяет оценить уровень поражения нервной системы.
Консервативное лечение невралгии седалищного нерва не отличается от такового при других заболеваниях позвоночника. Оно заключается прежде всего в применении обезболивающих средств. Прежде всего, это нестероидные противовоспалительные средства (НПВС). Их действие основано на том, что они блокируют образование в организме химических веществ (простагландинов), которые отвечают за боль. Наиболее популярными НПВС являются Цеберекс, Кетопрофен, Пироксикам, Сулиндак, Ибупрофен, Напроксен, Индометацин, Кеторолак.
Необходимо помнить, что у препаратов этой группы плохая репутация. Их использование приводит к появлению ряда побочных явлений – раздражению слизистой желудка с появлением болей, тошноты, рвоты. В тяжелых случаях может даже возникнуть язвенная болезнь и кровотечение. Затем, НПВС приводят к снижению свертываемости крови и осложнениям урологических болезней.
Внимание!
Нестероидные противовоспалительные препараты противопоказаны в следующих случаях:
Язвенная болезнь желудка или двенадцатиперстной кишки;
Анемия;
Склонность к кровотечениям;
Высокое артериальное давление;
Заболевания сердца, печени и почек.
Следующей группой препаратов, которые применяются для лечения невралгии седалищного нерва, являются стероидные противовоспалительные средства. Это производные естественного гормона человека – кортизола. Стероиды применяются обычно в течение короткого периода времени (1–2 недели), так как длительное их использование может сопровождаться серьезными побочными проблемами. Эффект таких препаратов основан на том, что они снимают воспаление, уменьшая тем самым боль, а также устраняют отек тканей.
Это производные естественного гормона человека – кортизола. Стероиды применяются обычно в течение короткого периода времени (1–2 недели), так как длительное их использование может сопровождаться серьезными побочными проблемами. Эффект таких препаратов основан на том, что они снимают воспаление, уменьшая тем самым боль, а также устраняют отек тканей.
Среди побочных эффектов стероидных препаратов можно отметить прибавку в весе, язву желудка, остеопороз, отек в области лица, повышение свертываемости крови и снижение иммунитета.
Помимо таблеток и мазей невралгию лечат физиотерапией. Она, конечно, не позволяет избавиться от заболевания, которое послужило причиной ишиаса, однако может значительно облегчить состояние больного, устраняя боль. К физиотерапевтическим методам относятся УВЧ-терапия, магнитотерапия, парафиновые аппликации, диадинамические токи, электрофорез и фонофорез с лекарственными препаратами.
Все эти методы основаны на том, что создают тепло в месте воспаления. Это позволяет снять отек и улучшить кровообращение, в результате чего боль стихает.
Это позволяет снять отек и улучшить кровообращение, в результате чего боль стихает.
Отдельным направлением медики считают эпидуральное введение стероидов. Этот инъекционный метод заключается в том, что врач вводит стероидное противовоспалительное средство непосредственно в пространство между оболочками костного мозга, что позволяет препарату действовать прямо в месте воспаления нервного корешка. Сама инъекция проводится путем люмбальной пункции в спинномозговой канал. Хотя эффект эпидуральных инъекций стероидных препаратов и временный, и подходят такие уколы не всем больным, все-таки количество спасенных ими бедер значительное.
Преимущества эпидурального введения стероидных противовоспалительных средств в сравнении с лечением таблетками заключается в том, что такой метод позволяет снизить дозу препарата, так как он действует непосредственно на место воспаления, а также снизить риск побочных эффектов.
В тех случаях, когда консервативное лечение невралгии седалищного нерва не устраняет болевого синдрома, приходится прибегать к оперативному вмешательству. Выбор операции зависит непосредственно от причины невралгии седалищного нерва. Вариантов масса, и только нейрохирург может выбрать самый подходящий. По крайней мере, по его мнению…
Выбор операции зависит непосредственно от причины невралгии седалищного нерва. Вариантов масса, и только нейрохирург может выбрать самый подходящий. По крайней мере, по его мнению…
Игорь ЗАИКОВАТЫЙ
Подпишитесь на новости
Ишиас: лекарства, используемые при лечении
Ишиас — заболевание седалищного нерва.
Общие сведения
У людей, страдающих этим заболеванием, обострение зачастую происходит два-три раза в год. Люди терпят боль, перехаживая с ней несколько дней и забывая о болезни до следующего приступа, не спешат обращаться к врачу.
Халатное отношение к ишиасу приводит к тому, что очень скоро болезнь просто не даёт человеку нормально жить. Седалищный нерв – самый крупный в организме. Он начинается в поясничном отделе позвоночника и спускается по ноге вниз, где разделяется на мелкие нервы.
Именно по этой причине боль при ишиасе может появляться в самых разнообразных местах. Чаще всего человек чувствует «прострел» от поясницы в пятку через всю ногу. Но возможны варианты, когда боли в самой пояснице нет, а дискомфорт ощущается только в какой-то части ноги.
Но возможны варианты, когда боли в самой пояснице нет, а дискомфорт ощущается только в какой-то части ноги.
Причины
Причин возникновения ишиаса великое множество. Это заболевание может проявиться в результате переохлаждения либо стать осложнением после перенесенной инфекции – гриппа или туберкулеза. Травмы и заболевания позвоночника – такие как остеохондроз, деформация или дегенерация межпозвоночных дисков, образование грыж, опухоли, любые изменения формы позвонков – могут привести к защемлению или травмировать нервные корешки. Также в список причин ишиаса входят диабет, артрит, запоры и гинекологические заболевания (в том числе и родовые травмы).
Симптомы ишиаса
Насколько разнообразными являются причины возникновения ишиаса, настолько различными могут быть и клинические симптомы этого заболевания. Даже болевые ощущения могут быть различными: может быть стреляющая боль, она может проявляться в виде жжения, покалывания, онемения или «мурашек».
Количественно и качественно боль может быть самой разнообразной, периоды же той или иной разновидности боли могут сменять менее болезненные или же вообще безболезненные периоды.
Иногда боль локализируется в пояснице. Иногда она может распространиться дальше по всей длине седалищного нерва, включая ягодицы, ноги и достигая кончиков пальцев. Порой в поясничном отделе позвоночника болезненных проявлений нет вовсе, а возникают неприятные ощущения, к примеру, только в бедре или ягодице,голени или ступне, или вообще только в пальцах ног. Чаще всего при ишиасе поражается только одна конечность, но бывают случаи, когда пациент испытывает боль в обеих ногах.
Боль может возникнуть в пояснице, потом переместиться в ягодицу, впоследствии опуститься по бедру до колена, оказаться в голени, ступне и достичь кончиков пальцев. Также возможен следующий вариант: отсутствует боль в пояснице, однако присутствуют вышеупомянутые боли в различных комбинациях.
При этом, как бы ни выражались болезненные проявления ишиаса, эту боль нельзя терпеть, поскольку со временем она становится только сильнее. Заболевание в запущенной стадии характеризуется приступами настолько сильными и мучительными, что пациент может испытывать жесткие боли при наклонах и поворотах, не может не только ходить, но даже стоять и сидеть. Кроме того, боли могут преследовать его даже в положении лежа и не давать возможность уснуть.
Кроме того, боли могут преследовать его даже в положении лежа и не давать возможность уснуть.
Что можете сделать вы
Ишиас – очень распространенное явление. Не удивительно, что народная медицина предлагает много способов облегчения его симптомов. Самые простые средства – это горячие компрессы из расплавленного воска или горячие ванны с хвоей или хреном. Для натираний при ишиасе народная медицина рекомендует черную редьку, мед, красный острый перец, скипидар и другие разогревающие компоненты. Действие тела расслабляет мышцы, что уменьшает защемление седалищного нерва. Однако лучшее средство для снятия рефлекторного мышечного спазма – точечный массаж в сочетании с иглоукалыванием и мануальной терапией. Эти процедуры позволяют снять острые симптомы ишиаса уже за один-два лечебных сеанса. Специфический народный метод лечения ишиаса – пчелиные укусы (апитерапия). Эти методы относительно безобидны по сравнению с нестероидными противовоспалительными средствами (НПВС) и стероидными препаратами. Однако они дают лишь временное облегчение.
При наличии ишиаса нужно лечить позвоночник. Благодаря комплексному лечению неврита седалищного нерва симптомы защемления и воспаления полностью проходят, восстанавливается мышечная сила и подвижность ноги. Но что самое главное, устраняется причина болевого синдрома, а значит, значительно снижается риск рецидивов и осложнений.
Что может сделать врач
Для полного избавления от болезни необходимо посоветоваться с врачом и, пройдя обследование и выявив причину боли, лечить уже непосредственно её первоисточник.
В зависимости от результатов осмотра специалист может прописать вам мануальную терапию, точечный массаж, иглоукалывания или вакуум-терапию. Все эти процедуры направлены на восстановление нормальных обменных процессов в межпозвонковых дисках, снятие воспаления, устранение спазмов и освобождение зажатых нервных окончаний.
При лечении ишиаса подход к каждому пациенту должен быть индивидуальным и часто включает в себя комплекс перечисленных выше мероприятий. Очень часто лечение занимает длительный период времени, но этим достигаются положительные и устойчивые результаты.
Очень часто лечение занимает длительный период времени, но этим достигаются положительные и устойчивые результаты.
Профилактика ишиаса
Для того чтобы избежать ишиаса, нужно соблюдать несколько правил. Прежде всего, избегать сидячего образа жизни. Длительное сидение –основная причина пояснично-крестцового остеохондроза и защемления седалищного нерва. Если у вас сидячая работа, через каждые два часа необходимо делать перерывы, прохаживаться, а еще лучше сделать несколько упражнений. Самое простое упражнение – это наклоны в стороны с поднятой рукой (наклон влево с поднятой правой рукой, затем наклон вправо с поднятой левой рукой), ноги на ширине плеч. Другое полезное упражнение – повороты тела, заложив ладони за голову. Практика производственной гимнастики давала очень хорошие результаты, и ее неплохо было бы возродить. Делайте это хотя бы индивидуально. В домашних условиях полезно выполнять упражнения в положении лежа на животе, спине, на боку или сидя (их описания можно найти в интернете).
Сидеть за рабочим столом нужно правильно. Это не значит сидеть прямо, вытянувшись по струнке. Напротив, поза должна быть несколько расслабленной так, чтобы бедра и торс составляли тупой угол – спина слегка откинута назад или ноги слегка опущены к полу.
Избегайте переноса тяжестей в одной руке. Содержимое тяжелой сумки лучше распределить равномерно на две руки. Не поднимайте тяжести, наклонившись вперед и согнув спину – это в десять раз повышает нагрузку на поясницу. Тяжесть следует поднимать так, чтобы спина при этом оставалась прямой.
Держите поясницу в тепле, не допускайте, чтобы оголенную поясницу продуло ветром или сквозняком.
Во избежание мышечных спазмов раз полгода следует проходить сеансы массажа. Лучшее средство профилактики ишиаса – точечный массаж, который хорошо расслабляет мышцы и восстанавливает кровообращение в области поясницы и крестца.
Воспаление седалищного нерва Статьи
Воспаление седалищного нерва – это патологическое состояние, которое приводит к нарушению чувствительности, появлению боли, жжения, онемения за счёт воспаления или повреждения окончаний нерва. Он является самым длинным в человеческом теле: проходит от позвоночника и до ступней. Благодаря нему человек ходит и чувствует. Симптоматика воспаления:
Он является самым длинным в человеческом теле: проходит от позвоночника и до ступней. Благодаря нему человек ходит и чувствует. Симптоматика воспаления:
• Болевые ощущения;
• Ватность ног;
• Покалывание;
• Жжение;
• Нарушение чувствительности тканей.
Воспаление бывает, односторонним и двухсторонним. Боль различного диапазона. Может усиливаться во время физической нагрузки, а может появиться ночью во время отдыха. Если не принимать никаких мер, болевой синдром будет только увеличиваться. Если за продолжительное время болезнь не проходит, она переходит в хроническую стадию, её будет намного сложнее вылечить.
Причины воспалительных процессов
Причин воспалительного процесса много и они разнообразны, например:
• остеохондроз;
• травмы;
• доброкачественные и злокачественные опухоли;
• венозные или артериальные тромбы;
• дисковые грыжи;
• абсцессы мягких тканей, расположенных рядом с седалищным нервом;
• переохлаждение;
• третий триместр беременности;
• неправильно сделанный укол в ягодичную область;
• чрезмерные нагрузки на спину и ноги;
• стеноз канала спинного мозга;
• диабет.
Чтобы правильно установить причину болезни и начать лечение, следует провести полное обследование у специалиста. Установление диагноза:
• лабораторные исследования;
• посещение невропатолога, ревматолога и хирурга;
• рентгенологические исследования;
• магнитно-резонансное исследование.
Программа лечения
Программа лечения должна быть сугубо индивидуальна, для каждого пациента своя, но следует отметить все возможные виды лечения. Виды лечения:
Физиотерапия (электрофорез, фонофорез) – лечение пациента током или ультразвуком с добавлением лекарственных препаратов. Её назначают только после устранения острых болевых ощущений.
Лечебная физкультура очень полезна, она направлена на повышение циркуляции крови и облегчение болевого ощущения.
Акупунктура (иглоукалывание) расслабляет мышцы, успокаивает и унимает боль. Массаж при надавливании в определённые точки, снимает боль и релаксирует.
Контрастный душ повышает циркуляцию крови, стимулирует ускорение обменных процессов, выводит шлаки.
Лечебные ванны – это релаксация и согревание больного места, при неврологии принимают теплые ванны с добавлениями:
• Скипидар;
• Сероводород;
• Йод;
• Инертный газ радон;
• Соль;
• Травяные: хвоя, ромашка, каштан, можжевельник, корень аира, кора дубовая, душица, крапива, листья смородины, мята, череда, чабрец, хвощ полевой, корни лопуха.
Лечебные растирки и компрессы – это спиртовые настойки с добавлением натуральных компонентов, например:
• Мёд, прополис;
• Хрен;
• Перец острый;
• Пихтовое масло;
• Корень лопуха;
• Почки сосны.
Хирургическое лечение – это инвазивное вмешательство в человеческое тело. Этот метод лечения редок потому, что он применяется тогда, когда всё уже перепробовали, нечего не помогло, и другого выхода нет.
Медикаментозное лечение неврологии – это лекарственные препараты, которые устраняют причину и признаки болезни. Обезболивающие, стероидные противовоспалительные и нестероидные противовоспалительные препараты, общего и местного назначения. Обезболивающие и нестероидные противовоспалительные препараты:
Обезболивающие и нестероидные противовоспалительные препараты:
• Трамадол — действующее вещество ультрам;
• Перкодан — действующее вещество оксикодон;
• Викадин — действующее вещество гидрокодон;
• Нумарфан — действующее вещество оксиморфон;
• Форт-гель — действующее вещество кетопрофен;
• Фламидез таблетки — синоним Финиган, действующее вещества парацетамол, диклофенак;
• Финалгель — действующее вещество пироксикама;
• Федин-20 капсулы — действующее вещество пироксикама;
• Олфен уколы, таблетки, пластыри, гели — действующее вещество диклофенак -50;
• Диклофенак уколы, таблетки — действующее вещество диклофенак -25;
• Немесил — действующее вещество нимесулид;
• Ибупрофен — синоним Нурофен, действующее вещество ибупрофен;
• Кетанов — действующее вещество кеторолака трометамин;
• Индометацин таблетки и мазь — действующее вещество индометацин.
Стероидные противовоспалительные препараты:
• Дексаметазон;
• Преднизалон таблетки и мазь;
• Метилпреднизалон;
• Кортизон;
• Гидрокортизон таблетки и мазь.
Всегда нужно быть внимательными, беречь своё здоровье, тепло одеваться в холодное время года, опасаться сквозняков от открытых окон, дверей, в общественном транспорте. Спать на жестких кроватях, чтобы за ночью расслабиться от дневных нагрузок. Избегать поднятия тяжестей и резких приседаний, нагибаний. Женщинам категорически запрещается обувь на каблуках. И наоборот приветствуются специальные стельки. Будьте здоровы, не болейте.
медикаментозно и физиотерапия — клиника «Добробут»
Симптомы воспаления седалищного нерва: характер боли и ее локализация
Заболевания седалищного нерва диагностируют довольно часто. Они возникают как при воздействии повреждающего фактора (инфекция, охлаждение) непосредственно на нерв, так и при вовлечении нерва в воспалительный процесс при патологиях окружающих органов и тканей.
Седалищный нерв самый протяженный в нервной системе человека. Начинается он в области крестца и проходит через ягодицу вниз по ноге до ступни. Поэтому если защемило седалищный нерв, боль распространяется от поясницы по задней поверхности бедра, далее к голени, пятке и пальцам ног. Защемлением седалищного нерва называют его сдавливание, которое вызывает раздражение нервной ткани. Чаще всего компрессия происходит в области щели грушевидной мышцы или дисков позвоночника.
Поэтому если защемило седалищный нерв, боль распространяется от поясницы по задней поверхности бедра, далее к голени, пятке и пальцам ног. Защемлением седалищного нерва называют его сдавливание, которое вызывает раздражение нервной ткани. Чаще всего компрессия происходит в области щели грушевидной мышцы или дисков позвоночника.
Лечение защемления седалищного нерва
Причиной защемления могут стать заболевания позвоночника, при которых нервные корешки сдавливаются межпозвоночными грыжами и костными наростами, появляющимися при остеохондрозе. Компрессия часто выступает следствием серьезных искривлений позвоночника и смещения поясничных позвонков. Ишиас (боль по ходу седалищного нерва) может быть вызван травмой мягких тканей в области прохождения нерва, опухолью позвоночника или окружающих мягких тканей, воспалительными процессами, общим или местным переохлаждением, физическими нагрузками. У женщин ишиас иногда возникает на поздних сроках беременности.
Симптомы воспаления седалищного нерва – это боль, сначала сосредоточенная в области крестца, а затем охватывающая заднюю поверхность ноги, онемение, покалывание, слабость в ноге. При осмотре врач выявляет характерные болевые точки, исчезновение чувствительности на отдельных участках, вегетативно-трофические нарушения (нарушение кровоснабжения мягких тканей, потоотделения и так далее).
Лечение защемления седалищного нерва включает:
- использование лекарственных средств;
- занятия лечебной физкультурой;
- массаж;
- физиотерапевтические процедуры.
При медикаментозном лечении воспаления седалищного нерва применяют:
- НПВП местного и системного действия. Инъекции при невралгии седалищного нерва с выраженным болевым синдромом предпочтительнее пероральных лекарственных средств. Поэтому обычно лечение начинают с внутримышечного введения назначенных врачом препаратов;
- согревающие мази/гели;
- миорелаксанты – препараты, уменьшающие напряжение мышц;
- витамины группы B;
- в тяжелых случаях – гормональные средства.

Блокаду седалищного нерва проводят при неэффективности стандартной схемы лечения. Лекарственные препараты (растворы новокаина, лидокаина, диклофенака и другие) врач вводит непосредственно в область поражения.
Как лечить ишиас
Физиотерапия при ишиасе способствует снижению воспалительного процесса, помогает снять боль и мышечный спазм.
При ишиасе показаны:
- магнитотерапия;
- УВЧ-терапия;
- электро- и фонофорез с использованием лекарственных средств;
- парафиновые аппликации.
Как лечить ишиас, когда острый период позади? В восстановительный период показаны сеансы мануальной терапии. Массаж области седалищного нерва в острый период рекомендуют проводить только на здоровой стороне, а по мере улучшения состояния пациента постепенно увеличивать объем и интенсивность процедур. Мануальная терапия и массаж направлены на профилактику рецидива ишиаса.
Упражнения при защемлении седалищного нерва способствуют восстановлению нормальной работы нижней конечности. Пациента также обучают правильной походке. С профилактической целью упражнения следует выполнять регулярно. Подробнее о комплексе ЛФК для профилактики ишиаса читайте на нашем сайте https://www.dobrobut.com
Пациента также обучают правильной походке. С профилактической целью упражнения следует выполнять регулярно. Подробнее о комплексе ЛФК для профилактики ишиаса читайте на нашем сайте https://www.dobrobut.com
Профилактика ишиаса
Профилактика воспаления седалищного нерва заключается в своевременном лечении на начальных стадиях болезни. После перенесенного ишиаса все мероприятия направлены на профилактику рецидивов. Пациентам рекомендуют избегать переохлаждения: не сидеть на холодной поверхности, не купаться в холодной воде, зимой носить теплое белье. Желательно проводить постепенное закаливание организма, регулярно выполнять комплекс ЛФК.
Пациентам, склонным к частым респираторным заболеваниям, нельзя переносить их «на ногах». Также следует по возможности избегать тяжелых физических нагрузок. При ишиасе, в основе которого лежат врожденные изменения позвоночника или его приобретенное искривление, рекомендуют носить фиксирующий корсет.
Врачи также советуют поддерживать в норме свой вес, так как ожирение выступает частой причиной защемления седалищного нерва. Следует следить за осанкой, тяжелые предметы поднимать правильно, то есть держа спину прямой и присев к грузу, а не наклоняясь к нему. Спать желательно на жестких матрасах.
Следует следить за осанкой, тяжелые предметы поднимать правильно, то есть держа спину прямой и присев к грузу, а не наклоняясь к нему. Спать желательно на жестких матрасах.
Связанные услуги:
Лечебная физкультура (ЛФК)
Физиотерапия
Лечебно-диагностические блокады при заболеваниях позвоночника
Если мучают боли в спине, и препараты из группы нестероидных противовоспалительных средств (НПВС), такие как ибупрофен, почти не помогают, врач может предложить провести блокаду. Во время этой процедуры раствор лекарственного препарата вводят с помощью иглы и шприца непосредственно туда, где находится источник боли. Фактически это то же самое, что местная анестезия, которую проводят при «мелких» хирургических вмешательствах.
Обычно для блокады применяют местный анестетик, например, новокаин или лидокаин. Также врачи используют глюкокортикоиды – гормональные препараты, которые подавляют воспаление и боль. Комбинация анестетика с гормональным препаратом помогает добиться более выраженного и продолжительного эффекта.
Комбинация анестетика с гормональным препаратом помогает добиться более выраженного и продолжительного эффекта.
Блокады более эффективно снимают боль по сравнению с обезболивающими препаратами из группы НПВС, они помогают улучшить состояние быстро и надолго – от нескольких часов до нескольких месяцев.
Блокада – это не только лечебная, но и диагностическая процедура. Она помогает выявить источник боли. Врачи часто сталкиваются с ситуациями, когда жалобы пациента и данные обследования не соответствуют друг другу, и не удается установить точный диагноз. Например, пациент может жаловаться на боли, а компьютерная томография и МРТ не обнаруживают каких-либо патологических изменений. Зачастую в таких сложных случаях помогают разобраться именно диагностические блокады. Если после инъекции боль прошла, значит, источник проблемы находится именно там, куда введено лекарство.
При каких заболеваниях назначают блокады?
Блокады показаны при различных патологиях позвоночника, которые приводят к сильной боли, нарушениям движений и чувствительности, вегетативным расстройствам. Процедуру проводят при остеохондрозе, межпозвонковых грыжах, спондилоартритах, радикулитах, плекситах люмбаго, ишиасе и пр.
Процедуру проводят при остеохондрозе, межпозвонковых грыжах, спондилоартритах, радикулитах, плекситах люмбаго, ишиасе и пр.
Куда вводят лекарство?
Когда врач выбирает вид блокады, лекарственные препараты, количество процедур и интервалы между ними, он должен учитывать такие факторы, как интенсивность боли, характер и длительность течения заболевания, наличие тех или иных неврологических расстройств, индивидуальные особенности пациента. Если решено использовать только один препарат, то блокаду называют однокомпонентной, а если сочетание разных препаратов – многокомпонентной. Иногда к анестетикам и гормонам добавляют витамины, АТФ, лидазу и другие препараты.
Лекарство можно вводить в разные места, в зависимости от этого выделяют несколько разновидностей блокад:
- Паравертебральные – препарат вводят рядом с позвоночником. Это самый распространенный вид блокад. В зависимости от того, куда именно вводят лекарство, паравертебральная блокада может быть подкожной, внутрикожной, периневральной, мышечной, корешковой, дугоотростчатых суставов позвонков.

- Эпидуральные (перидуральные) – препарат вводят в пространство, которое находится внутри позвоночного канала, между надкостницей и твердой мозговой оболочкой, окружающей спинной мозг. При этом лекарство поступает к нервным корешкам.
- Межреберные – препарат вводят в промежуток между соседними ребрами, возле грудины, позвоночника или сбоку.
- Блокада седалищного нерва – лекарство вводят в области крестца, там, где проходит седалищный нерв. При поражении этого нерва (как правило, в результате остеохондроза или межпозвонковой грыжи) возникает ишиас – боль по задней поверхности ноги, которая может распространяться от ягодицы до стопы.
- При определенных состояниях проводят блокады нижней косой мышцы головы, мышц лопатки, субдельтовидную блокаду (лекарство вводят под дельтовидную мышцу рядом с плечевым суставом).
Для того чтобы правильно выполнить процедуру, врач должен хорошо знать анатомию и иметь определенный опыт. В клинике «Сова» работают доктора, которые в совершенстве владеют навыками проведения разных видов блокад.
Как проводят процедуры?
Врачи в клинике «Сова» проводят блокады позвоночника с соблюдением всех правил асептики и антисептики. Доктор обязательно обрабатывает руки дезинфицирующим раствором и надевает стерильные перчатки. Кожу пациента в месте инъекции трижды тщательно протирают антисептиком.
Сначала раствор анестетика вводят на небольшую глубину, обезболивают кожу, так, чтобы на ней появилась «лимонная корочка». Затем иглу продвигают глубже, при этом постоянно понемногу вводят лекарство, так, чтобы оно следовало впереди кончика иглы и обеспечивало обезболивание. Врач периодически потягивает за поршень шприца. Это нужно для контроля: если в шприце появилась кровь, значит, игла попала в сосуд, и вводить препарат дальше нельзя. Нужно изменить положение иглы.
Когда кончик иглы достигает нужного места, вводят всю дозу анестетика и других препаратов. Спустя некоторое время боль должна отступить.
Это безопасно?
Блокады – безопасная процедура, если ее проводит опытный врач с соблюдением всех правил. Осложнения встречаются редко, и их возникновение, как правило, говорит о том, что доктор что-то сделал неправильно:
Осложнения встречаются редко, и их возникновение, как правило, говорит о том, что доктор что-то сделал неправильно:
- Если лекарство попадает в кровеносный сосуд, возникает шум в ушах, головокружение, тошнота, пациент становится возбужденным.
- Если игла проткнула сосуд, на коже останется синяк.
- При нарушении правил асептики и антисептики в месте инъекции может возникнуть нагноение.
- У некоторых пациентов в ответ на введение препарата развивается аллергическая реакция. Иногда это можно предвидеть, иногда – нет.
- Если игла попала в нерв, она может повредить его, возникнут неврологические расстройства – нарушение движений, чувствительности.
- Если ввести большой объем раствора с препаратами, он может сдавить нерв.
Блокады нельзя проводить, если известно, что у пациента аллергия на анестетик, при гнойных процессах в месте, где планируется выполнять инъекцию, при острых инфекционных заболеваниях. Относительные противопоказания: психические расстройства, прогрессирующие заболевания нервной системы, тяжелые расстройства со стороны внутренних органов, беременность, сахарный диабет.
Лечебный эффект блокад позвоночника
Через некоторое время после введения анестетика боль сильно уменьшается или проходит совсем, движения становятся более свободными. Обычно контраст в состоянии пациента «до и после» очень хорошо заметен. Эффект сохраняется до нескольких месяцев.
Если вас беспокоят сильные боли в спине, шее, пояснице, которые долго не проходят, приглашаем вас посетить врача-специалиста в клинике «Сова». Наш доктор оценит ваше состояние, назначит обследование, установит точный диагноз и порекомендует эффективное лечение. Наши опытные врачи проводят блокады и другие процедуры, которые помогают избавиться от болей в спине, вернуть свободу движений и способность вести активную, полноценную жизнь.
Причины развития ишиаса — International Lumbago Clinic
Мнение специалистов о лечении болей в пояснице
- Специалисты:
- Ясуюки Нонака (главный врач International Lumbago Clinic), Руми Сасаяма (врач-реабилитолог), Дзюн Мураяма (физиотерапевт)
Ясуюки Нонака: Сегодня поговорим о такой распространенной проблеме, как ишиас (воспаление седалищного нерва). Пациенты часто спрашивают: «Как вылечить ишиас?», но немногие знают о том, что это за заболевание. Именно поэтому сегодня расскажем о причинах, симптомах и методах лечения воспаления седалищного нерва.
Пациенты часто спрашивают: «Как вылечить ишиас?», но немногие знают о том, что это за заболевание. Именно поэтому сегодня расскажем о причинах, симптомах и методах лечения воспаления седалищного нерва.
Причины ишиаса
Я. Н.: Ишиас – воспаление седалищного нерва, самого длинного нерва, проходящего по всей длине ноги. Седалищный нерв начинается в поясничном отделе позвоночника и проходит по задней поверхности обеих ног до пальцев стоп. Если по следования нерва происходит защемление, проявляются различные симптомы. Это и есть воспаление седалищного нерва, или ишиас.
Часто пациенты жалуются, что несмотря на курс мануальной терапии, нет никаких улучшений. Здесь важно учитывать, что причины воспаления седалищного нерва могут быть различны. Это и заболевания позвоночника (стеноз позвоночного канала, межпозвоночные грыжи, стеноз межпозвоночных отверстий и др.), и синдром грушевидной мышцы, и дисфункция крестцово-подвздошного сочленения, и заболевания, связанные с нарушением обмена веществ (диабет и др.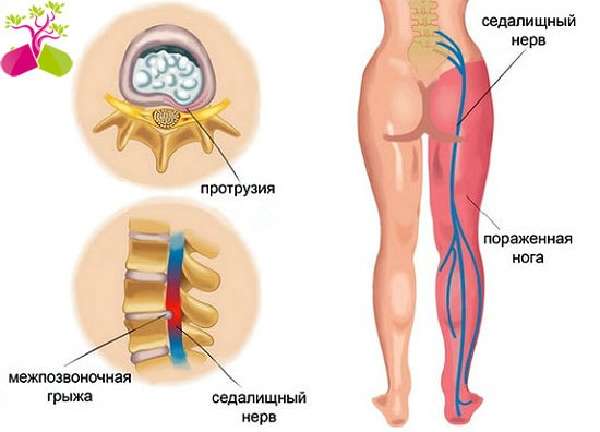 ), и сосудистые болезни.
), и сосудистые болезни.
Если не определить, какое из заболеваний вызвало воспаление седалищного нерва, провести оптимальное лечение невозможно.
Руми Сасаяма: Да, действительно, многие пациенты начинают лечение, не пройдя тщательного обследования. Надеяться на излечение в таком случае нельзя.
Дзюн Мураяма: Курс физиотерапии также определяется на основании результатов диагностики. Если не выявлены заболевания позвоночника, мы проверяем состояние суставов и мышц – определяем, усиливаются ли симптомы при сгибании ноги, напряжении мышц и т.п. Только после этого можно составить программу физиотерапевтического лечения.
Я. Н.: В лечение ишиаса, как и любого другого заболевания, прежде всего, важно определить настоящую причину воспаления и затем приступать к лечению.
Симптомы ишиаса
Я. Н.: Теперь поговорим о симптомах воспаление седалищного нерва.
Р. С.: Симптомы могут проявляться по-разному. Чаще всего пациенты жалуются на боли по всей ноге от ягодиц до стопы. Однако могут быть и боли в пояснице. Основным симптомом может быть и онемение или тяжесть в ногах, затруднение ходьбы.
Чаще всего пациенты жалуются на боли по всей ноге от ягодиц до стопы. Однако могут быть и боли в пояснице. Основным симптомом может быть и онемение или тяжесть в ногах, затруднение ходьбы.
Я. Н.: Важно понимать, что при воспалении седалищного нерва симптомы проявляются по всей протяженности ноги. Так, если защемление нерва произошло в области поясничных позвонков, то и симптомы будут проявляться по задней поверхности ноги. Это одна из особенностей ишиаса.
Лечение ишиаса
Я. Н.: Метод лечения определяется в зависимости от причин заболевания.
Если воспаление седалищного нерва вызвано заболеваниями позвоночника, необходимо лечить эти заболевания. Часто причиной защемления нерва и возникновения воспаления являются дегенеративные изменения межпозвоночных дисков. В этом случае необходимо устранить причину защемления и воспаления нерва.
Часто в подобных случаях проводится хирургическая операция. Однако удаление физической причины защемления (например, межпозвоночной грыжи) не является решением проблемы, т. к. первопричина – повреждения дисков позвоночника – остаются.
к. первопричина – повреждения дисков позвоночника – остаются.
В последние годы разрабатываются различные методы лечения именно межпозвоночных дисков. Это и лечение стволовыми клетками, и установка искусственного межпозвоночного диска взамен поврежденного. В Японии сейчас проводятся исследования по восстановлению дисков позвоночника с использованием витаминных препаратов.
В International Lumbago Clinic проводится малоинвазивное лечение поврежденных межпозвоночных дисков, направленное на восстановление их структурной целостности и функциональности. Это позволяет устранить симптомы ишиаса.
Однако причиной воспаления седалищного нерва могут быть не только заболевания позвоночника, но и повреждения мышц и суставов. Если диагностика не выявляет проблем с позвоночником, необходимо физиотерапевтическое лечение. В таких случаях врачи клиники направляют пациентов в Центр Медицинского Фитнеса (International Lumbago Medical Fitness).
Расскажите, как проводится лечение ишиаса в Центре.
Д. М.: Как уже было сказано, симптомы воспаления седалищного нерва проявляются по всей протяженности ноги. Однако нередко пациенты жалуются на сильные боли в какой-то определенной области, например, на боли в области ягодиц. В этом случае можно предположить, что причина заключается в защемлении мышц или есть проблемы с суставами. Поэтому важно снять напряжение мышц, провести курс упражнений на увеличение подвижности суставов, скорректировать осанку и т.п.
В Центре Медицинского Фитнеса разрабатываются индивидуальные программы упражнений для каждого пациента.
Я. Н.: В заключение хотелось бы еще раз сказать, что первым шагом всегда должна быть тщательная диагностика. Никогда не следует начинать лечение, не выяснив причин заболевания. И не стоит заниматься самолечением. Иначе можно усугубить симптомы воспаления седалищного нерва.
как лечить воспаление седалищного нерва дома: препараты и народные средства
Ишиас – недуг, который спровоцирован защемлением седалищного нерва, наличием воспалительного процесса в пояснично-крестцовом отделе позвоночника.
Заболевание имеет другие названия: невралгия седалищного нерва/пояснично-крестцовый радикулит. Патологический процесс ведёт к развитию острого болевого синдрома, другим негативным последствиям.
Заболевание зачастую отмечается у беременных дам, женщинам в положении необходимо придерживаться особых профилактических рекомендаций. При обнаружении болевых ощущений нужно немедленно заняться лечением ишиаса.
Что это такое?
Ишиас представляет собой невоспалительное поражение седалищного нерва, возникающее вследствие его сдавления на любом участке. Соответственно, причинами ишиаса могут быть любые факторы, приводящие к сдавливанию участков тканей, по которым проходит седалищный нерв, такие, как, например, травмы ног, таза, поясничного или крестцового отделов позвоночника, компрессия нерва при длительном нахождении в неподвижном состоянии, ущемление фиброзными тяжами, опухолями, гематомами и т.д. Наиболее часто ишиас развивается у людей в возрасте 40 – 60 лет, что обусловлено накопившимися в организме патологическими изменениями, которые и могут вызывать сдавление седалищного нерва.
Чтобы четко понимать и представлять себе, чем обусловлены клинические проявления ишиаса, нужно знать, как и где проходит седалищный нерв. Данный нерв берет свое начало в крестцовом нервном сплетении, которое расположено в области крестца, рядом с позвонками. Нервное сплетение образовано корешками спинного мозга, которые находятся не внутри спинномозгового канала, образованного стоящими друг на друге позвонками, а снаружи. То есть данные корешки расположены по бокам от каждого позвонка и очень тесно сближены друг с другом, вследствие чего область их локализации и была названа крестцовым нервным сплетением.
Из этого крестцового нервного сплетения отходит крупный седалищный нерв, который далее из полости малого таза выходит на заднюю поверхность ягодицы, откуда спускается по задней поверхности бедра до самой голени. В верхней части голени седалищный нерв разделяется на две крупные ветви – малоберцовую и большеберцовую, которые проходят по правому и левому краю задней поверхности голени (см. рисунок 1). Седалищные нерв – это парный орган, то есть он имеется справа и слева. Соответственно, из крестцового нервного сплетения отходят два седалищных нерва – для правой и левой ноги.
Причины развития болезни
Основные предпосылки данной патологии – это другие уже имеющиеся заболевания, представляющимися в качестве осложнений:
- Остеохондроз поясничного отдела – выступает результатом его осложнений, приводящий к изменениям межпозвоночных дисков. Здесь выделяют деформацию, сплющивание и прочие патологии позвоночника.
- Формирование межпозвонковых грыж –происходит сдавливание и последующее повреждение корешков спинного мозга вследствие разрыва колец диска, выпячивания ядер дисков через разрывы.
- Уже диагностированный спондилолистез – сдвиг дисков приводит к сжатию или повреждению корешков из системы седалищного нерва.
- Синдром фасеточных суставов – происходит нарушение функций позвоночника, что ускоряет дегенерацию дисков.
- Спазм грушевидной мышцы – она находится под ягодичной мышцей, через которую проходят седалищные нервы. Они терпят растяжение и раздражение, в результате чего человек испытывает сильную боль.
Помимо этих причин, есть моменты, которые провоцируют ишиас. Среди них выделяют:
- большие нагрузки;
- деформации позвоночника;
- опухоли на позвоночнике;
- артрит;
- переохлаждение;
- инфекционные и женские болезни;
- тромбоз.
Также этому способствует сахарный диабет, абсцесс на ягодице и некоторые факторы и заболевания, связанные с седалищной системой нервов.
Классификация
В зависимости от того, какая именно часть седалищного нерва оказалась пораженной (защемленной, сдавленной), заболевание подразделяют на три следующих вида:
- Верхний ишиас – ущемлен канатик и нервные корешки спинного мозга на уровне поясничных позвонков;
- Средний ишиас (плексит) – ущемлен нерв на уровне крестцового нервного сплетения;
- Нижний ишиас (неврит седалищного нерва) – ущемление и повреждение седалищного нерва на участке от ягодицы до стопы включительно.
Неврит седалищного нерва также называют воспалением нерва. А поскольку наиболее часто встречается именно нижний ишиас, то, фактически, понятия “воспаление седалищного нерва” и “ишиас” воспринимаются в качестве синонимов, хотя это и не совсем правильно.
Симптомы ишиаса
Ишиас – это хроническая патология. Начинается она чаще всего незаметно и развивается постепенно. Первые симптомы ишиаса многие принимают за усталость или переутомление. Ведь проявляется он небольшими болями в поясничном отделе позвоночника, отдающими в ягодицу, а также дискомфортом в ноге. Обычно эти ощущения возникают после физической нагрузки и проходят после отдыха. Иногда такое положение продолжается несколько лет, пока что-то не спровоцирует приступ. Это может быть резкое движение, поднятие тяжестей или переохлаждение.
Основной признак, которым характеризуется ишиас – это боль. Она сильно ограничивает подвижность пациента и сопровождается вегетативными и неврологическими симптомами. В зависимости от того, какие волокна седалищного нерва поражены, могут развиваться чувствительные или двигательные нарушения. Обычно все эти признаки наблюдаются только с одной стороны. Они могут различаться по степени выраженности, продолжительности. Чаще всего болезнь протекает приступообразно, с периодическими обострениями.
Иногда при ишиасе болевые ощущения не настолько сильные, а беспокоят пациента в основном неврологические симптомы. Это нарушение чувствительности, атрофия мышц, изменение трофики тканей. Все зависит от того какие корешки нерва поражены. В самых тяжелых случаях появляются также признаки нарушения работы органов малого таза. Это выражается в недержании мочи или кала, расстройстве кишечника, появлении гинекологических заболеваний.
Особенности болевых ощущений
Боли при ишиасе могут быть разными. Во время обострения они резкие, интенсивные, стреляющие, жгучие. Каждое движение причиняет больному страдания. Усиливаются они при наклонах, сидении. Часто боль не стихает даже в положении лежа. При хроническом течении ощущения не такие сильные. Боль может быть ноющей, тянущей, продолжающейся постоянно или же возникающей только после нагрузки. Усиливаются болевые ощущения при наклоне, поднятии ноги, после длительного сидения или стояния в неподвижной позе.
Чаще всего боль локализуется в области пояснично-крестцового отдела позвоночника или же в том месте, где были поражены нервные корешки. Но особенностью патологии является то, что боль распространяется по ходу нерва. Захватывается область ягодицы, задняя поверхность бедра, икроножная мышца. Иногда болевые ощущения распространяются до самых пальцев ноги.
Двигательные и чувствительные нарушения
Именно седалищный нерв обеспечивает чувствительность тканей и движение мышц на задней поверхности ноги. Поэтому при его ущемлении появляются разные симптомы, связанные с поражением двигательных или чувствительных корешков. Они имеют разную степень выраженности, может наблюдаться несколько симптомов или один.
Чаще всего для ишиаса характерны такие признаки:
- нарушение чувствительности кожи;
- возникают ощущения покалывания, жжения, онемения или бегающих мурашек;
- больной принимает вынужденное положение тела – наклоняется вперед и в сторону больной ноги, так болевые ощущения чувствуются меньше;
- нарушается работа мышц задней поверхности бедра и голени, что проявляется проблемами в сгибании колена и голеностопного сустава;
- из-за этого меняется походка, появляется хромота;
- мышцы уменьшаются в размерах, постепенно могут атрофироваться;
- кожные покровы на ноге краснеют или бледнеют;
- кожа становится сухой и тонкой, ногти часто ломаются;
- наблюдается повышенная потливость;
- в самых тяжелых случаях развивается остеопороз, причиной которого становится паралич или атрофия мышц.
Неврологические симптомы
Такие проявления ишиаса всегда сопровождают боль, независимо от характера или типа патологии. Но они могут быть разной степени выраженности. Неврологические симптомы проявляются в нарушении нервной проводимости и исчезновении рефлексов. По этим признакам часто проводят диагностику заболевания. Ведь большинство обычных для человека рефлексов при ишиасе почти не проявляются или совсем отсутствуют:
- рефлекс ахиллова сухожилия;
- коленный рефлекс;
- подошвенный рефлекс.
Кроме того, есть несколько признаков, помогающих врачу правильно поставить диагноз. Основным неврологическим симптомом, проверяемым при обследовании, является поднятие прямой ноги из положения лежа на спине. При этом у пациента возникает сильная боль в пояснице, ягодице и задней поверхности бедра. А при сгибании ноги она уменьшается.
Состояние пораженной конечности
Обычно при ишиасе поражается лишь одна ветвь седалищного нерва. Поэтому все нарушения наблюдаются с одной стороны. При этом больная нога постепенно все сильнее отличается от здоровой по внешнему виду и функциям.
Конечность становится бледной, холодной на ощупь, кожа сухая и шелушится. Из-за атрофии мышц она уменьшается в размерах. Суставы плохо работают, нарушена также чувствительность. При движении пораженная нога неустойчива, она становится слабой, вследствие чего возникают проблемы при ходьбе.
Диагностика
Диагностика ишиаса основывается на выявлении характерных симптомов заболевания. Причем на боли, нарушения подвижности и чувствительности человек активно предъявляет жалобы врачу, а доктор в ходе обследования дополнительно выявляет неврологические симптомы.
После этого для выявления возможных причин ишиаса и выяснения состояния суставов и костей конечности, поясницы и крестца проводят следующие инструментальные обследования:
- Рентген пораженной конечности, крестца и поясницы. Результаты рентгена позволяют выяснить, связан ли ишиас с патологией позвонков и межпозвоночных дисков.
- Магнитно-резонансная томография. Является наиболее информативным методом диагностики, позволяющим в любых случаях выявить причину ишиаса даже тогда, когда компьютерная томография оказывается бесполезной.
- Электронейромиография. Метод исследования, который применяется не для диагностики причин ишиаса, а для выяснения степени нарушений нервной проводимости и сократимости мышц пораженной конечности. Исследование заключается в регистрации прохождения нервных импульсов и силы мышечных сокращений в ответ на них на различных участках ноги.
- Компьютерная томография пораженной конечности, крестца, поясницы и таза. Результаты компьютерной томографии позволяет установить точную причину ишиаса практически во всех случаях. Единственные ситуации, когда при помощи компьютерной томографии не удается установить причину заболевания – это если причины ишиаса спровоцированы патологиями спинного мозга и его оболочек, корешков спинного мозга и сосудов крестцового нервного сплетения.
Осложнения
Практически на все причины развития ишиаса врачи могут повлиять и соответственно прекратить сдавливание седалищного нерва. Исключение составляют злокачественные опухоли и серьезные деформации позвоночника, которые не всегда можно устранить с помощью оперативного вмешательства, но к счастью таковые встречаются редко. Поэтому главное при ишиасе – это вовремя пройти диагностику и начать лечение. Тогда прогноз будет благоприятным.
Если же патологию запустить, часть нервного ствола может отмереть, что, конечно же, повлияет на иннервируемую этими волокнами зону: кожа станет нечувствительной, мышцы перестанут двигаться и постепенно атрофируются и т.д. Конечный исход такого развития событий – инвалидизация больного.
Лечение ишиаса
Быстрое и эффективное лечение ишиаса не может быть успешным без устранения основной причины, вызвавшей эту патологию. С другой стороны, если все усилия направить лишь на устранение причины, это будет негуманно по отношению к пациенту, который в это время страдает от жестокой боли. Поэтому лечение ишиаса должно быть комплексным, направленным и на источник повреждения нерва, и на клиническую симптоматику.
На первом этапе больному назначают консервативное (нехирургическое) лечение, направленное на уменьшение воспалительного процесса и смягчение болезненных приступов. С этой целью применяют как противовоспалительные и обезболивающие лекарственные препараты, так и физиотерапевтические процедуры (электрофорез, УВЧ, магнитотерапия и др.)
Кроме того, широкое распространение получили такие консервативные методы:
- акупунктура,
- мануальная терапия,
- электрическая стимуляция мышц,
- ношение фиксирующих поясов.
Однако симптоматическое лечение ишиаса лишь облегчает состояние пациента, но не исцеляет его. Чтобы избавиться от заболевания окончательно, следует параллельно использовать этиотропную терапию, т.е. лечение, направленное на источник болезни. Если ишиас стал следствием патологии органов малого таза, нужно лечить основное заболевание. Если же седалищный нерв пострадал в результате атаки инфекционных возбудителей, необходима соответствующая антибактериальная или противовирусная терапия.
К сожалению, консервативные методы лечения не всегда действенны. Если ишиас возникает на фоне сдавливания нервных корешков грыжей межпозвоночного диска или опухолью, хирургическое лечение ишиаса неизбежно.
Медикаментозное лечение
В остром периоде ишиаса для купирования сильного болевого синдрома назначают курс противовоспалительных и обезболивающих средств. С этой целью применяют препараты из группы НПВС (Диклофенак, Ортофен, Индометацин, Мелоксикам, Кетопрофен), а также сильные ненаркотические анальгетики (Седалгин, Седалгин Нео, Баралгин, Пенталгин).
В тяжелых случаях, когда больного мучают сильные боли, которые не поддаются лечению вышеперечисленными средствами, врач может назначить опиоидные анальгетики (Трамадол, Трамал, Трамалин). Принимать их следует под контролем врача короткими курсами, так как эти средства способны быстро вызывать привыкание и лекарственную зависимость, у них много противопоказаний и побочных эффектов. Кроме того, для купирования изматывающих болей назначают новокаиновые или ультракаиновые блокады.
Кортикостероидные гормоны (Преднизолон, Гидрокортизон), назначаемые в остром периоде, помогают быстро подавить развитие воспалительного процесса, снять отечность и улучшить подвижность конечностей. Однако применять гормональные средства можно не во всех случаях, их назначают лишь при сильном отеке в области пояснично- крестцового отдела позвоночника.
В качестве поддерживающей терапии применяют миорелаксанты, антиоксиданты, витаминные комплексы и прочие препараты, способствующие восстановлению кровоснабжения и питания пораженных нервов и нормализации их функций.
Миорелаксанты (Сирдалуд, Тизанидин, Мидокалм, Толперизон) хорошо расслабляют напряженные мышцы, что устраняет защемление нервных волокон, помогает уменьшить болевые ощущения, восстановить чувствительность и объем движений пораженной конечности.
Комплексные препараты, содержащие витамины группы В (Комбилипен, Мильгамма, Бинавит) уменьшают выраженность невралгических симптомов и восстанавливают проходимость нервного импульса по волокнам, что возвращает конечностям прежнюю чувствительность, снимает онемение и прочие неприятные симптомы.
Для восстановления нарушенного кровоснабжения и питания тканей применяют ангиопротекторы и корректоры микроциркуляции крови (Актовегин, Курантил, Трентал). Такие препарат борются с атрофическими изменениями мышц и восстанавливают поврежденные структуры седалищного нерва. С этой же целью в качестве антиоксидантов назначают витаминные комплексы с содержанием витаминов С, Е, микроэлементов — меди, селена и прочих полезных веществ.
Такие метаболические препараты, как Милдронат, Инозин, Рибофлавин, Элькар помогают улучшить питание нервных корешков спинного мозга и крестцового сплетения, за счет чего восстанавливаются функции ущемленного седалищного нерва и возвращается чувствительность и двигательная активность конечностей.
Физиотерапия
Высокую эффективность при ишиасе продемонстрировал метод физиотерапии. Он заключается в воздействии на пораженный нерв или ткани мышц при помощи различных физических факторов – электрического тока различной частоты, ультразвука, магнитного поля, лазерного и ультрафиолетового излучения. Физиотерапия улучшает кровообращение в пораженном месте, снимает отеки и боли.
При помощи одной из разновидностей физиотерапии – электрофореза, в организм могут вводиться различные препараты – спазмолитики, миорелаксанты, противовоспалительные средства. Физиотерапия может проводиться как в период обострения, так и в период ремиссии заболевания. Необходимую процедуру назначает врач.
Лечебная гимнастика
Лечебная физкультура необходима при ишиасе для снятия мышечного спазма на пораженном участке, стимулирования процессов обмена для устранения отека. Делать упражнения рекомендуется лежа на твердой и плоской поверхности. Самыми эффективными считаются следующие упражнения:
- Лечь на спину, поочередно согнуть ноги в коленях, сначала левую, потом правую и подтянуть к груди, руками сзади придерживать бедра. Пребывать в таком положении полминуты, после чего медленно распрямиться и полностью расслабиться. Сделать 10 подходов.
- Лежа на боку, подтянуть ноги, согнутые в коленях к груди. Потом выпрямиться и потянуть носки. Сделать так 10 раз.
- Лежа на животе, расположить руки на ширину плеч. Поднимать торс, при этом таз и ноги должны оставаться на месте. Сделать это 10 раз.
Для достижения большего эффекта следует применять упражнения на укрепление брюшных мышц. Лягте спиной на пол, со гните ноги в коленях, а ступни поставьте на пол. Руки поместить на грудь в скрещенном положении и начать поднимать туловище, пока плечи оторвутся от пола. Делать такое упражнение следует до 15 раз. Представленные упражнения – инструкция, как лечить ишиас в домашних условиях.
Массаж
Неплохо с гимнастикой комбинировать и массаж – он тоже помогает избавиться от недуга в домашней обстановке.
Его необходимо делать ежедневно либо через день. При массаже требуется выполнять интенсивные движения, начиная от пальцев ног к бедрам и ягодицам. Продолжительность сеанса массажа – не менее получаса, курсом в 10 процедур. Не принесет вреда, а наоборот, поможет, применение других видов массажа: баночный, точечный, воздействия с растиранием и прогреванием.
Поможет и аппликатор Кузнецова, который улучшает циркуляцию лимфы и снижает риск атрофии мышц. Массаж можно делать даже во время острого течения, только не выполнять резкие и сильные движения. Разрешено только растирание и поглаживание для стимулирования притока крови и снятия мышечного напряжения.
Народные средства
Лечение ишиаса в домашних условиях разрешается, если домашняя терапия будет проводиться в форме профилактики. Пациента выписывают из лечебного учреждения тогда в то время, если основные очаги пораженной ткани восстановлены и боли практически не беспокоят. Медикаментозное воздействие можно уже существенно уменьшить. При диагнозе ишиас, острое воспаление седалищного нерва большинство индивидов активно используют целебные рецепты народной медицины. Это допускается, но при условии, что пациент подробно рассказывает об этом лечащему врачу и тот дает свои рекомендации, как вылечить заболевание до конца.
Перечислим самые известные народные средства для лечения дома:
Компрессы
- Смесь из листьев крапивы, смородины черной, корня лопуха прокипятить в половине литра подсолнечного масла, добавить сто граммов соли и использовать для компрессов.
- Ошпаренный кипятком капустный лист приложить в качестве компресса.
- Смешать скипидар с водой 1:2 и приложить к телу пропитанную смесью марлю на четверть часа.
Аппликации
- Пчелиный натуральный воск греть в микроволновке или на водяной бане, пока не станет мягким. Быстро сформировать из него пластину, положит на болевой участок, накрыть, утеплить на ночь.
- Сформировать лепешку из теста, замешанного на муке и жидком меде. Использовать как восковую.
- Натереть картофель, около 500 г, слить воду, в жмых влить ложку столовую керосина. Уложить между двумя марлями и поместить на спину, смазав сначала кожу маслом.
Растирания
- Готовить настой на водке (300 г) и белой акации (100 г сухих цветков) неделю. Затем втирать в болевые точки. Вместо акации можно использовать белую персидскую сирень.
- Сок из редьки черной смешать с медом 3:1 и натирать больные места.
- Свежий (не сушеный) лавровый лист (20 листков) настоять в стакане водки трое суток.
Ванны
- Отвар трав: календула, ромашка, пихтовое масло. Вода должна быть не горяча, продолжительность приема ванны – треть часа.
- Корень хрена сырой измельчить и поместить в марлевый мешочек. Опустить в ванну, наполненную водой (одна ванна – 100 г хрена). Находиться в воде не дольше 5 минут.
- Килограмм молодых сосновых побегов опустить в три литра кипящей воды, прогреть десять минут, настоять четыре часа и влить в ванну. Погрузиться в нее на четверть часа.
Прием внутрь
- Семена конского каштана – столовая ложка, залить половиной литра кипящей воды, греть четверть часа (водяная баня). Принимать в остывшем виде по 100 мл перед каждой едой.
- Цветки календулы – столовая ложка на стакан сипящей воды. Залить и накрыть (не готовить). Половина стакана остывшего процеженного настоя выпивается перед каждой едой (не более четырех раз в сутки).
- Корень лопуха высохший и измельченный размешивается в стакане вина «Кагор» и прогревается на минимальном огне пять минут. Эта доза выпивается в два приема, до завтрака и до ужина.
Какой бывает операция при ишиасе?
Консервативное лечение — длительный, но довольно эффективный процесс. Однако в некоторых случаях оно не приносит результата. Кроме того, иногда бывает и так, что изначально единственный способ лечения — операция.
Перечень абсолютных показаний для операции, когда другой метод не эффективен
- Злокачественная операбельная опухоль в поясничном отделе позвоночника — на ранних стадиях болезни (например, хондросаркома).
- Доброкачественная опухоль: остеобластокластома, хондрома и другие.
- Серьезное нарушение работы тазовых органов — например, недержание мочи и/или кала.
- Длительная и выраженная боль, которая не уменьшается в течение 6 недель при лечении лекарственными препаратами.
Во всех остальных случаях решение об операции принимает хирург индивидуально в каждом конкретном случае. При этом он учитывает течение основного и сопутствующих заболеваний пациента.
Однако имеются и абсолютные противопоказания к операции:
- Беременность на любом сроке.
- Инфекционные, а также воспалительные заболевания в момент обострения и на протяжении двух недель после выздоровления.
- Сахарный диабет с высоким уровнем глюкозы в крови, но если он уменьшается до нормальных цифр, то операция проводится.
- Тяжелая степень дыхательной и сердечной недостаточности.
Профилактика
Чтобы ишиас не проявлялся в организме, достаточно выполнять простые профилактические рекомендации:
- Давайте ежедневно умеренную нагрузку на организм. Достаточно просто ходить пешком, чтобы боли не появлялись. Помните, что в момент нагрузки улучшается тонус мышц и активизируется работа нервной системы. Можно заниматься спортом под присмотром тренера. Отдавайте предпочтение йоге, плаванию и пилатесу;
- Если у вас постоянная сидячая работа, делайте небольшие перерывы с разминкой на спину. При длительном сидении нужно надевать корсет. Также приобретите качественное кресло с ортопедическими свойствами;
- Спите на качественном матрасе. Он не должен прогибаться от веса тела или быть слишком жесткими. Важно, чтобы поверхность в момент сна была идеально ровной, без бугров и прогибов. Рекомендуется приобрести ортопедическую подушку и матрас;
- Старайтесь не поднимать тяжести после заболевания. Если нужно поднять тяжелый предмет, тогда обязательно приседайте и слегка наклоняйтесь в процессе. В этот момент спина должна быть прямой. Любую тяжесть распределите на две руки равномерно;
- Соблюдайте правила питания, избегайте переедания. Внесите в рацион фрукты, овощи и крупы. Старайтесь избегать фаст-фуда, острых и жареных блюд. Пейте большое количество воды в день;
- Откажите от курения и употребления алкоголя.
Соблюдая все рекомендации, можно улучшить общее состояние организма, укрепить мышечный корсет и выполнить отличную профилактику ишиаса.
Лекарства, упражнения и альтернативные методы лечения
Целых 4 человека из 10 в какой-то момент своей жизни заболеют ишиасом или раздражением седалищного нерва. Этот нерв проходит с обеих сторон нижнего отдела позвоночника и проходит через таз и ягодицы. Затем нерв проходит вдоль задней части каждой верхней части ноги, прежде чем разделится в колене на ветви, идущие к ступням.
Все, что оказывает давление на этот нерв или раздражает его, может вызвать боль, простреливающую заднюю часть одной ягодицы или бедра.Ощущение боли может широко варьироваться. Ишиас может ощущаться как легкая боль; резкое жжение; или сильный дискомфорт. Ишиас также может вызывать чувство онемения, слабости и покалывания.
Боль может усиливаться от длительного сидения, вставания, кашля, чихания, скручивания, подъема или напряжения. Лечение боли в ишиасе варьируется от горячих и холодных компрессов и лекарств до упражнений, дополнительных и альтернативных средств.
Лекарства для снятия боли при ишиасе
При боли в седалищном нём можно использовать несколько типов лекарств.К пероральным препаратам относятся:
Продолжение
Не давайте аспирин детям в возрасте 18 лет или младше из-за повышенного риска синдрома Рея.
В некоторых случаях стероидные препараты вводятся в пространство вокруг спинномозгового нерва. Исследования показывают, что эти инъекции имеют умеренный эффект, когда раздражение вызвано давлением грыжи или разрыва межпозвоночного диска.
Физиотерапия при радикулите
Боль при ишиасе может затруднять физическую активность.Но постельный режим не рекомендуется в качестве основного лечения. Чтобы справиться с новой болью при ишиасе, вы можете обнаружить, что одни позы и действия более удобны, чем другие.
Если симптомы не тяжелые, но сохраняются более двух недель, ваш врач может порекомендовать физиотерапию. Правильные упражнения действительно могут помочь уменьшить боль в седалищном нём. Они также могут обеспечить кондиционирование, чтобы предотвратить возвращение боли.
Рекомендуемые упражнения зависят от причины ишиаса.Важно работать со специалистом, имеющим опыт работы с людьми с радикулитом. Также важно выполнять упражнения точно в соответствии с указаниями.
Чтобы получить правильное направление, вы, скорее всего, будете работать с одним из следующих специалистов:
- Физиотерапевт
- Физиатр — врач, специализирующийся на физической медицине
Дополнительные и альтернативные средства для снятия боли при радикулите
Некоторые люди находят облегчение боли при помощи дополнительных и альтернативных методов лечения, таких как биологическая обратная связь и иглоукалывание.Однако имейте в виду, что научные исследования не показали, что эти методы лечения помогают при радикулите.
Биологическая обратная связь — это метод, позволяющий контролировать процессы в организме, такие как частота сердечных сокращений, артериальное давление и мышечное напряжение. Он работает с помощью машины, которая предоставляет информацию о рассматриваемом процессе. Отображая эту информацию, человек часто может найти способы достичь сознательного контроля над этими процессами. Вероятно, наиболее распространенное применение биологической обратной связи — это лечение стресса и связанных со стрессом состояний.
Иглоукалывание — это процедура, при которой используются тонкие иглы, вставляемые в определенные места на коже, называемые точками акупунктуры. Точки расположены вдоль меридианов или каналов. Считается, что каналы проводят ци, которая является энергией или жизненной силой тела. Теория, лежащая в основе использования иглоукалывания, заключается в том, что боль возникает в результате дисбаланса или блокировки потока ци. Иглоукалывание должно устранить эти блокировки и восстановить баланс.
Согласно одной из теорий, стимуляция этих точек дает эффект, стимулируя центральную нервную систему.Это, в свою очередь, вызовет высвобождение химических веществ, которые либо изменят переживание боли, либо произведут другие изменения, способствующие чувству благополучия.
Хирургия радикулита
Лишь очень небольшому проценту людей с радикулитом потребуется операция. Если боль от радикулита сохраняется не менее 6 недель, несмотря на лечение, вас могут направить к специалисту. В этот момент может быть вариантом хирургического вмешательства. Цель операции — устранить причину ишиаса. Например, если грыжа межпозвоночного диска оказывает давление на нерв, операция по устранению проблемы может облегчить боль при ишиасе.
Если симптомы ишиаса серьезны или прогрессируют, необходимо немедленно обратиться к специалисту.
Лекарства от радикулита
Боль в седалищном нерве, которая распространяется от поясницы к ягодицам и ногам, широко известная как ишиас, может вызывать тревожные симптомы, влияя на повседневную деятельность. Когда самолечение и домашние средства неэффективны, вы можете рассмотреть возможность приема лекарств для облегчения симптомов ишиаса.
Подробнее о симптомах ишиаса
Видео о лечении радикулита СохранитьЛечение ишиаса первой линии обычно состоит из нехирургических методов, которые обычно можно применять дома и не требуют назначения врача.Смотреть: Видео о лечении радикулита
Если вас ошеломил несметный выбор обезболивающих, вот руководство, которое поможет вам понять, какие лекарства лучше всего действуют при боли в седалищном нерве.
Лекарства, отпускаемые без рецепта, для снятия боли при ишиасе
Некоторые лекарства, отпускаемые без рецепта, могут облегчить боль при ишиасе. Если у вас есть другие заболевания, например проблемы с желудком, сердцем или почками, рекомендуется проконсультироваться с врачом, прежде чем принимать какие-либо лекарства, чтобы снизить риск побочных эффектов.
Пероральные препараты могут уменьшить воспаление
Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен и напроксен, помогают уменьшить воспаление в организме, оказывая обезболивающее. 1 , 2 Если безрецептурная доза не улучшает симптомы ишиаса, проконсультируйтесь с врачом, подходит ли вам дозировка по рецепту.
НПВП обычно не рекомендуются пациентам с сопутствующими заболеваниями, такими как хроническая болезнь почек. 3 Известно, что эти препараты раздражают ткани желудка, поэтому их всегда рекомендуется принимать во время еды.
объявление
Лекарства для местного применения могут обеспечить немедленное локализованное облегчение боли
Несколько мазей, гелей и кремов могут помочь облегчить нервную боль, изменяя кровоток, уменьшая воспаление и создавая эффект онемения. Распространенные местные лекарства, которые могут помочь облегчить ишиас, включают препараты 4 :
.- метилсалицилат
- Ментол
- Салицилат троламина
- Капсаицин
- Камфора
- Каннабидиол (CBD)
Поскольку местные лекарства действуют локально, они могут обеспечить немедленное облегчение боли.Некоторые препараты могут вызывать раздражение кожи, поэтому сначала рекомендуется попробовать небольшое количество.
См.Понимание CBD (каннабидиол) от боли в спине
Лечебные пластыри могут обеспечить длительное облегчение боли
Пластыри, содержащие лидокаин, местное обезболивающее, можно носить под одеждой и могут оказывать постоянное обезболивающее, уменьшая боль при ишиасе.
Советы по использованию местных лекарств для облегчения боли при ишиасе
Ишиас возникает в нижней части позвоночника и распространяется по седалищному нерву в бедро и ногу.
- При использовании местных лекарств нанесите крем / гель или лидокаиновый пластырь на задний таз — там, где расположены корешки седалищного нерва.
- Обработка этой области, а не бедра или икры, где боль может быть сильнее, поможет контролировать и заглушить боль в ее источнике, а также успокоить близлежащие нервы.
Когда вы почувствуете облегчение боли после приема местных лекарств, попробуйте выполнить простую растяжку поясницы. Растяжки и целенаправленные упражнения могут помочь предотвратить повторение ишиаса, снимая компрессию седалищного нерва, укрепляя ткани и улучшая гибкость нижней части спины.
Лекарства для снятия боли при радикулите
Если безрецептурные препараты не облегчают симптомы ишиаса, поговорите со своим врачом о лекарствах, отпускаемых по рецепту.
- Они могут быть назначены на короткий период (от 2 до 6 недель), если безрецептурные препараты неэффективны и до того, как будут применены более инвазивные методы лечения, такие как эпидуральные инъекции стероидов.
- Использование этих препаратов может считаться спорным среди некоторых врачей из-за их потенциальных побочных эффектов или отсутствия доказанной эффективности.
Дозировка контролируется и регулируется в зависимости от типа применяемого препарата и тяжести симптомов.
Миорелаксанты могут уменьшить боль и жесткость в спине при остром ишиасе
Миорелаксанты, такие как циклобензаприн, расслабляют напряженные мышцы и уменьшают спазмы. Мышечные спазмы могут развиваться в результате основного заболевания, вызывающего ишиас, например, проблемы с диском или воспаления поясничных и / или тазовых мышц. Эти препараты могут помочь уменьшить жесткость спины, возникающую в результате мышечных спазмов, и могут быть более эффективными при лечении острого ишиаса.
См. Миорелаксанты: список распространенных миорелаксантов
Из-за потенциальных побочных эффектов и риска злоупотребления и зависимости эти препараты используются с осторожностью и могут не подходить для людей с проблемами печени, почек и / или сердца.
Пероральные стероиды могут уменьшить воспаление корешка седалищного нерва
Устные стероиды, такие как метилпреднизолон и преднизон, помогают уменьшить воспаление. Врачи могут назначить пероральные стероиды для лечения острого ишиаса, вызванного воспалением корешка спинномозгового нерва. 5 Стероиды обычно назначают при коротких курсах терапии.
объявление
При хроническом ишиасе врачи могут назначить противоэпилептические и антидепрессанты, которые, как оказалось, уменьшают нервную боль. Чтобы снизить риск потенциальных побочных эффектов, лечение обычно начинают с низкой дозы и постепенно повышают, чтобы определить минимальную эффективную дозу. 2 , 6
Ишиас обычно проходит через 4-6 недель без долгосрочных осложнений. 7 Лекарства являются эффективным средством уменьшения острой боли при ишиасе и обычно рекомендуются для краткосрочного применения. Ваш врач может помочь выбрать, какие лекарства подходят для вашей конкретной основной причины ишиаса, возраста, общего состояния здоровья и переносимости. Для долгосрочного облегчения боли и предотвращения рецидивов поговорите со своим врачом о более конкретных методах лечения причины вашей боли, таких как физиотерапия, мануальные манипуляции и массаж.
Подробнее о лечении радикулита
Подробнее:
Лекарства от боли в спине и шее
Мифы о вариантах лечения радикулита
Список литературы
- 1.Берри Дж. А., Элия С., Сайни Х. С., Миулли ДЭ. Обзор поясничной радикулопатии, диагностики и лечения. Cureus. 2019; 11 (10): e5934. Опубликовано 17 октября 2019 г.. Doi: 10.7759 / cureus.5934
- 2. Накашима Х., Канемура Т., Андо К. и др. Эффективен ли Прегабалин при острой боли в поясничном корешке? Spine Surg Relat Res. 2018; 3 (1): 61–66. Опубликовано 29 июня 2018 г. doi: 10.22603 / ssrr.2018-0003
- 3.Сафаэян П., Мэтти Р., Хан М., Пластарас К.Т., Маккормик З.Л. Новое лечение радикулярной боли с помощью комбинированного местного агента с несколькими механизмами: серия случаев и обзор литературы.Anesth Pain Med. 2016; 6 (2): e33322. Опубликовано 1 марта 2016 г. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4886452/
- 4. Макаллистер Р.К., Бернетт С.Дж. (2015) Местные обезболивающие. В: Sackheim K. (ред.) Управление болью и паллиативная помощь. Спрингер, Нью-Йорк, штат Нью-Йорк doi: https://link.springer.com/chapter/10.1007/978-1-4939-2462-2_15
- 5. Ко С., Ким С., Ким Дж., О Т. Эффективность Пероральные кортикостероиды для лечения боли в пояснице: рандомизированное контролируемое испытание.Clin Orthop Surg. 2016; 8 (3): 262–267. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4987309/
- 6. Фронтера, Уолтер Р., Дж. К. Сильвер и Томас Д. Риццо. Основы физической медицины и реабилитации: нарушения опорно-двигательного аппарата, боль и реабилитация . Филадельфия: Эльзевир, 2019. Печать.
- 7. Дэвис Д., Майни К., Васудеван А. Ишиас. [Обновлено 25 января 2020 г.]. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2020 Янв. Доступно по адресу: https: // www.ncbi.nlm.nih.gov/books/NBK507908/
Ишиас — Диагностика и лечение
Диагноз
Во время медицинского осмотра врач может проверить вашу мышечную силу и рефлексы. Например, вас могут попросить пройтись на носках или пятках, подняться из положения на корточках и, лежа на спине, поднимать ноги по одной. Боль, вызванная ишиасом, обычно усиливается во время этих действий.
Визуальные тесты
У многих людей есть грыжи межпозвоночных дисков или костные шпоры, которые обнаруживаются на рентгеновских снимках и других визуализирующих исследованиях, но не имеют симптомов.Поэтому врачи обычно не назначают эти анализы, если ваша боль не сильная или не проходит в течение нескольких недель.
- Рентген. Рентген позвоночника может выявить чрезмерное разрастание кости (костная шпора), которая может давить на нерв.
- МРТ. Эта процедура использует мощный магнит и радиоволны для получения изображений поперечного сечения вашей спины. МРТ дает подробные изображения костей и мягких тканей, таких как грыжа межпозвоночных дисков. Во время теста вы лежите на столе, который перемещается в аппарат МРТ.
- Компьютерная томография. Когда для визуализации позвоночника используется компьютерная томография, вам может быть введен контрастный краситель в позвоночный канал до того, как будут сделаны рентгеновские снимки — процедура, называемая миелограммой компьютерной томографии. Затем краситель циркулирует по спинному мозгу и спинным нервам, которые на снимке выглядят белыми.
- Электромиография (ЭМГ). Этот тест измеряет электрические импульсы, производимые нервами, и реакцию ваших мышц. Этот тест может подтвердить компрессию нерва, вызванную грыжей межпозвоночных дисков или сужением позвоночного канала (стеноз позвоночного канала).
Лечение
Если ваша боль не уменьшится с помощью мер самообслуживания, ваш врач может порекомендовать некоторые из следующих методов лечения.
Лекарства
Типы лекарств, которые могут быть назначены при боли при ишиасе, включают:
- Противовоспалительные средства
- Миорелаксанты
- Наркотики
- Трициклические антидепрессанты
- Противосудорожные препараты
Физиотерапия
Когда ваша острая боль уменьшится, ваш врач или физиотерапевт может разработать программу реабилитации, которая поможет вам предотвратить будущие травмы.Обычно это упражнения для исправления осанки, укрепления мышц, поддерживающих спину, и повышения гибкости.
Инъекции стероидов
В некоторых случаях ваш врач может порекомендовать инъекцию кортикостероидного препарата в область вокруг пораженного нервного корешка. Кортикостероиды помогают уменьшить боль, подавляя воспаление вокруг раздраженного нерва. Эффект обычно проходит через несколько месяцев. Количество инъекций стероидов, которые вы можете получить, ограничено, потому что риск серьезных побочных эффектов увеличивается, если инъекции проводятся слишком часто.
Хирургия
Этот вариант обычно зарезервирован для случаев, когда сдавленный нерв вызывает значительную слабость, потерю контроля над кишечником или мочевым пузырем, или когда у вас есть боль, которая постепенно усиливается или не улучшается при использовании других методов лечения. Хирурги могут удалить костную шпору или часть грыжи межпозвоночного диска, которая давит на защемленный нерв.
Образ жизни и домашние средства
У большинства людей ишиас является ответом на меры самопомощи.Хотя отдых в течение дня или около того может принести некоторое облегчение, длительное бездействие усугубит ваши признаки и симптомы.
Другие способы ухода за собой, которые могут помочь, включают:
- Холодные упаковки. Первоначально вы можете получить облегчение, если прикладываете холодный компресс на болезненный участок на срок до 20 минут несколько раз в день. Используйте пакет со льдом или пакет с замороженным горошком, завернутый в чистое полотенце.
- Горячие упаковки. Через два-три дня приложите тепло к больным участкам.Используйте горячие компрессы, тепловую лампу или грелку на самом низком уровне. Если боль не исчезнет, попробуйте чередовать теплые и холодные компрессы.
- Растяжка. Упражнения на растяжку для нижней части спины могут помочь вам почувствовать себя лучше и уменьшить компрессию нервных корешков. Избегайте рывков, подпрыгиваний или скручиваний во время растяжки и постарайтесь удерживать растяжку не менее 30 секунд.
- Лекарства, отпускаемые без рецепта. Обезболивающие, такие как ибупрофен (Advil, Motrin IB, другие) и напроксен натрия (Aleve), иногда помогают при ишиасе.
Альтернативная медицина
Альтернативные методы лечения, обычно используемые при боли в пояснице, включают:
- Иглоукалывание. При иглоукалывании практикующий вводит тонкие иглы в кожу в определенных точках тела. Некоторые исследования показали, что иглоукалывание может помочь при болях в спине, в то время как другие не обнаружили никакой пользы. Если вы решите попробовать иглоукалывание, выберите лицензированного практикующего врача, чтобы убедиться, что он или она прошли обширную подготовку.
- Хиропрактика. Регулировка (манипуляция) позвоночника — одна из форм терапии, которую хиропрактики используют для лечения ограниченной подвижности позвоночника. Цель состоит в том, чтобы восстановить подвижность позвоночника и, как следствие, улучшить функцию и уменьшить боль. Спинальные манипуляции кажутся такими же эффективными и безопасными, как и стандартные методы лечения боли в пояснице, но могут не подходить для лечения иррадиирующей боли.
Подготовка к приему
Не всем больным радикулитом требуется медицинская помощь. Если ваши симптомы серьезны или сохраняются более месяца, запишитесь на прием к лечащему врачу.
Что вы можете сделать
- Запишите свои симптомы и когда они начались.
- Перечислите основную медицинскую информацию, включая другие состояния, которые у вас есть, и названия лекарств, витаминов или добавок, которые вы принимаете.
- Отметьте недавние несчастные случаи или травмы , которые могли повредить вашу спину.
- Возьмите с собой члена семьи или друга, , если возможно. Кто-то из ваших сопровождающих может помочь вам вспомнить, что вам говорит врач.
- Запишите вопросы, которые следует задать своему врачу, чтобы максимально использовать время приема.
При иррадиирующей боли в пояснице врачу следует задать несколько основных вопросов:
- Какая самая вероятная причина моей боли в спине?
- Есть другие возможные причины?
- Мне нужны диагностические тесты?
- Какое лечение вы рекомендуете?
- Если вы рекомендуете лекарства, каковы возможные побочные эффекты?
- Как долго мне нужно будет принимать лекарства?
- Могу ли я пройти операцию? Почему или почему нет?
- Есть ли ограничения, которым я должен следовать?
- Какие меры по уходу за собой мне следует предпринять?
- Что я могу сделать, чтобы мои симптомы не повторились?
Не стесняйтесь задавать другие вопросы.
Чего ожидать от врача
Ваш врач может задать вам ряд вопросов, например:
- У вас онемение или слабость в ногах?
- Определенное положение тела или деятельность усиливают или уменьшают вашу боль?
- Насколько ограничивает ваша боль?
- Вы занимаетесь тяжелой физической работой?
- Вы регулярно занимаетесь спортом? Если да, то с какими видами деятельности?
- Какие методы лечения или ухода за собой вы пробовали? Что-нибудь помогло?
Авг.01, 2020
Врач-обезболивающий, прошедший обучение в Гарварде | Лучшее лекарство от боли при радикулите — специалисты по лечению боли
Это боль в пояснице, вызванная проблемой седалищного нерва. Когда седалищный нерв оказывает на него давление, боль может ощущаться в пояснице и в каждой ноге. Боль не только в самой сути проблемы. Раздражение может проявляться по-разному: легкая боль, ощущение жжения, онемения, покалывания или сильного дискомфорта. Источником боли может быть грыжа межпозвоночного диска, опухоль или киста позвоночника.Иногда причина боли вовсе не в спине, а из-за диабетического состояния, перелома или вывиха бедра.
Поскольку около четверти американцев станут жертвами болей в спине, вероятно, вам придется когда-нибудь в жизни решать эту проблему. Кроме того, рядом с вами находятся клиники по лечению боли, где можно получить консультацию.
Боль при ишиасе может быть настолько изнурительной, что важно знать, какие лекарства быстро снимут боль.
Лучшее лекарство от Ишиас : лекарство, отпускаемое без рецепта
- Обезболивающие: Могут быть полезны стандартные обезболивающие, такие как аспирин или ацетаминофен.
- Мышечные релаксанты: Лекарства, такие как ибупрофен (Адвил, Мотрин) и напроксен (Алив), являются болеутоляющими.
- Тортик Пайн Отмечает: Многие местные растирающие средства можно использовать в области, вызывающей боль. Некоторые знакомые имена включают Ису Хот, Вольтарен, Бен-Гау и Карзасин-П.
Альтернативные методы лечения: лечебные травы
- Куркума: Куркума подавляет выброс гормонов, вызывающих воспаление.Хотя нет рекомендованной дозировки при ишиасе, максимальная доза составляет 1 столовую ложку 2–3 раза в день.
- Чеснок: Как и куркума, чеснок обладает некоторыми противовоспалительными свойствами. Используйте чеснок в приготовлении пищи или ешьте 4 сырых зубчика каждый день, чтобы получить обезболивающий эффект.
- Ямайский кизил: Это мощное вещество из кизила на Ямайке можно применять различными способами, чтобы облегчить боль. Ищите капсулы или настойку.
- Зверобой: Это растение также обладает противовоспалительными свойствами.Утверждают, что он регенерирует нервную ткань и снимает боль при ишиасе.
Признаки того, что у вас Боль при радикулите Требуется профессиональная помощь
Если вы заметили что-либо из следующего, пора обратиться за помощью к врачу по обезболиванию в Нью-Йорке или к врачу по обезболиванию в Нью-Джерси.
- Если боль не утихнет в течение пары недель.
- Если ваша боль сильная или со временем усиливается, несмотря на использование домашних средств.
- Если вы чувствуете онемение или покалывание в этой области.
- Если вы потеряли контроль над кишечником или мочевым пузырем.
Не сомневайтесь, как можно скорее обратитесь к своему врачу по обезболиванию, врачу по боли в Нью-Йорке или врачу по обезболиванию в Нью-Джерси, если это ваши симптомы.
Лучшее лекарство от Ишиас : Лекарство, отпускаемое по рецепту
- Обезболивающее: Опиоидные обезболивающие эффективны и популярны при нервной боли. Некоторые побочные эффекты — запор, тошнота и седативный эффект.Из-за вероятности неправильного использования и легкости зависимости ваш врач может не захотеть прописать эти препараты.
- Противосудорожные средства: Хотя эти препараты были разработаны для контроля припадков, побочные эффекты позволяют притупить боль нервной системы. Габапентин и прегабалин теперь широко используются от боли.
- Антидепрессанты: Эти препараты также эффективны для купирования боли и широко используются. Трициклические антидепрессанты и СИОЗСН назначают 2 основных типа.
- Трициклические антидепрессанты: Лекарства этого типа уже много лет используются для лечения депрессии. В настоящее время их роль изменилась и теперь они используются для обезболивания. К сожалению, для некоторых людей побочные эффекты могут вызывать дискомфорт: ощущение неустойчивости, запор, проблемы со зрением и тошнота. Они не рекомендуются людям с проблемами сердца.
- SNRIs: (ингибиторы обратного захвата серотонина и норэпинефрина) Этот более современный антидепрессант полезен для купирования боли с относительно небольшим количеством побочных эффектов и может быть более безопасным для людей с проблемами сердца.
- Мышечные релаксанты: Флексерил (общее название: циклобензаприн) — популярное лекарство, используемое при боли при ишиасе. Он блокирует нервные импульсы, которые отправляются в центры боли в головном мозге.
- НПВП: (Нестероидные противовоспалительные препараты) Они могут быть полезны, но их эффективность недавно была поставлена под сомнение. Напроксен — это распространенный рецептурный препарат, который пользуется популярностью, в то время как флурбипрофен, диклофенак, напрелан 375 и вольтарен-XR пользуются высокой популярностью.Эти препараты снижают выработку гормона, вызывающего воспаление и боль.
- Местные методы лечения: Если вы можете эффективно изолировать источник боли, они могут принести некоторое облегчение. При ишиасе боль распространяется по позвоночнику и ногам, поэтому трудно определить, где находится источник проблемы.
Лучшее лекарство от Ишиас : Инъекции
- Эпидуральные инъекции стероидов в поясничный отдел: В целом стероиды уменьшают воспаление.В этой процедуре стероид вводится рядом с корешками спинномозговых нервов. У некоторых пациентов обезболивание может длиться месяцами. Для других это неэффективно.
- Инъекция в поясничную фасетку: В этой процедуре местный анестетик вводится в суставы вдоль позвонков позвоночника.
- SI Jоіnt Injestіоn: Эта процедура инъекции эффективна, поскольку позволяет точно определить местонахождение и облегчить боль в пояснице, паху и ногах.
- COOLIEF SI Joint Coolеd RF: COOLIEF SINERGY Sasrоіlіas Coolеd RF System использует технологию охлаждения для денервации сустава. Возникающие при этом поражения блокируют попадание нервных сигналов в мозг.
- Lumbar Rаdiofrequénsu Ablаtіоn: В этой неинвазивной процедуре электромагнитные волны используются для уменьшения боли в определенной области.
Какие еще есть способы облегчить Ишиас Боль?
Если лекарства не снимают боль, в клиниках по лечению боли есть и другие варианты.
- Физиотерапевт: Часто физиотерапевт может разработать комплекс упражнений для наращивания мышц и облегчения боли. Ваш терапевт посоветует, как уменьшить вероятность причинения боли своими действиями.
- Мануальный терапевт: Этот медицинский работник манипулирует вашим позвоночником, чтобы выровнять позвонки, чтобы нерв не подвергался давлению со стороны смещенной кости.
- Краткое описание: Во время этой процедуры ваш позвоночник мягко растягивается, чтобы уменьшить давление диска на нервы.
- Иглоукалывание: Это древнее китайское лечение может быть очень полезным при лечении радикулита. В соответствии с традиционной практикой в определенные точки тела вставляют тонкие иглы.
- Операция по ламинэктомии: Если все эти менее интрузивные методы не эффективны, ваш специалист по обезболиванию может предложить операцию для исправления ситуации. Ваш специалист по боли подробно объяснит вам возможные варианты и процедуру.
Ключевые понятия
- Выбор лучшего лекарства от ишиаса зависит от серьезности вашего состояния.
- Сначала вы можете начать лечение домашними средствами, но если вы заметили какие-либо признаки, указывающие на более серьезную проблему, вам необходимо обратиться за профессиональной помощью.
- Специалисты по лечению боли в клинике по лечению боли могут предложить вам множество вариантов.
- Ваш врач сначала попробует менее назойливые методы. Только если эти методы не принесут облегчения, будет предложено хирургическое вмешательство.
Лучшие способы лечения боли при радикулите
Боль в спине — одна из самых разрушительных форм хронической боли, но некоторые формы боли в спине легче идентифицировать и лечить, чем другие.Одна из самых узнаваемых и поддающихся лечению — боль при ишиасе, вызванная давлением на седалищный нерв. Наиболее частой причиной боли при ишиасе является грыжа межпозвоночного диска в нижней части спины, как правило, в результате травмы или возраста.
Боль при ишиасе может быть очень болезненной, но хорошая новость заключается в том, что это состояние обычно проходит в течение нескольких недель. Лишь ограниченному числу пациентов требуется хирургическая процедура для снятия нервного давления. Если вы испытываете боль при ишиасе в ягодицах одной ноги вместе с любым из следующих симптомов, вам следует немедленно обратиться к врачу:
- Боль не уменьшается безоперационным лечением
- Сильная или изнурительная боль
- Падение стопы
- Нарушение двигательной функции
- Мышечная слабость в ноге
- Любые изменения функции мочевого пузыря или кишечника
Что такое ишиас?
Седалищный нерв — самый длинный нерв в теле человека, он тянется от нижней части спины вниз по обеим ногам.Ишиас — это общий термин, который включает любую боль или неврологические симптомы, влияющие на любую часть этого длинного нерва.
Наиболее частой физической причиной ишиаса является выпуклый диск в поясничной области спины. Между позвонками расположены губчатые диски, которые смягчают и поддерживают позвоночник. Если есть травма, то этот диск может сместиться и надавить на седалищный нерв. Кроме того, со временем жесткий внешний вид диска может ухудшиться; следовательно, желеобразная внутренняя часть может выступать через разрывы и защемлять седалищный нерв.
Хотя боль в одной стороне ягодиц является отличительным признаком ишиаса, это состояние может также проявляться следующими симптомами:
- Онемение
- Покалывание
- Жжение
- Покалывание
Ишиас Боль обычно начинается в пояснице и распространяется вниз по бедру одной ноги в голень и ступню. Большинство пациентов характеризуют боль как жжение, остроту или ощущение поражения электрическим током. Боль часто усиливается в положении стоя или сидя и уменьшается в положении лежа или при ходьбе.
Безоперационные методы лечения боли при ишиасе
Большинство врачей рекомендуют консервативные методы лечения для лечения боли в спине при ишиасе. Среди наиболее часто назначаемых:
- Постельный режим — В большинстве случаев врачи не рекомендуют длительный постельный режим. Несмотря на то, что после обострения боли в спине ишиас может потребоваться короткий период отдыха, вы должны оставаться максимально активными, чтобы способствовать заживлению и ограничить риск прогрессирования вашего состояния до хронического.Слишком частый постельный режим может ослабить мышцы, необходимые для поддержки позвоночника, а также высушить и укрепить позвоночные диски, что сделает их более подверженными повреждению. e
- Тепловая или ледяная терапия — применение холода для снятия боли в спине и уменьшения отека оказалось весьма эффективным для многих пациентов. Короткие периоды обледенения — 20 минут или меньше — следует чередовать с тепловой терапией, которая также может успокоить боль, улучшить кровообращение и ускорить заживление.
- Противовоспалительные препараты — одной из ключевых физиологических реакций на боль при ишиасе является воспаление окружающей ткани, которое может еще больше усугубить симптомы боли.Вот почему многие врачи рекомендуют противовоспалительные препараты, такие как НПВП (например, аспирин, ибупрофен, напроксен), чтобы уменьшить отек. В некоторых случаях ваш врач может порекомендовать инъекции стероидов, чтобы уменьшить воспаление и боль.
- Физиотерапия — для многих пациентов физиотерапия, которая включает в себя растяжку и упражнения для укрепления спины, может помочь облегчить боль в спине при ишиасе. Эти упражнения помогут растянуть спину и снизить давление на седалищный нерв. Они также могут помочь выровнять позвоночник, придав ему более естественную и менее болезненную позу.Важно соблюдать режим физиотерапии до тех пор, пока врач не скажет вам прекратить, чтобы вы могли получить максимальную пользу.
- Физические упражнения — Одним из ключевых факторов для многих пациентов с болью в ишиасе является наличие жира на животе. Это не только оказывает давление на позвоночник, делая вас более склонным к грыже межпозвоночного диска, но также может усугубить состояние ишиаса, увеличивая давление на седалищный нерв. Это одна из основных причин, по которой вы должны поддерживать регулярный режим упражнений, который включает растяжку, сердечно-сосудистые упражнения и упражнения для наращивания мышц.Обсудите любую новую фитнес-программу со своим врачом перед тем, как начать, чтобы предотвратить травмы.
- Обезболивающие — Одним из приоритетных направлений лечения боли в спине ишиаса является устранение болевых симптомов, поэтому врач должен назначить обезболивающие сразу после постановки диагноза. Хотя боль может быть очень сильной, большинство врачей рекомендуют пациентам с болью в спине ишиас на начальном этапе принимать безрецептурные обезболивающие; Это связано с тем, что безрецептурные препараты для многих пациентов могут быть столь же эффективны, как и рецептурные, и многие из этих препаратов обладают противовоспалительными свойствами, которые помогают облегчить боль.Если ваша боль не поддается лечению безрецептурными препаратами, ваш врач может назначить опиоиды или миорелаксанты на короткие периоды времени.
Хирургическое лечение боли при радикулите
Примерно от 5 до 10 процентов пациентов с болью при ишиасе единственным вариантом является хирургическое вмешательство. Эти пациенты не ответили на более консервативные методы лечения в течение как минимум трех месяцев, поэтому лучшим вариантом для этих пациентов с болью в радикулите является дискэктомия или ламинэктомия.
- Дискэктомия — эта хирургическая процедура удаляет часть позвоночного диска или костную шпору, которая ущемляет седалищный нерв.Хотя цель состоит в том, чтобы отрезать только ту часть кости или диска, которая давит, в некоторых случаях хирурги могут удалить весь диск. Многие пациенты, прошедшие эту процедуру, могут вернуться домой в тот же день.
- Ламинэктомия — при этой процедуре пластинка — костная пластинка в позвоночном канале — удаляется. Такое удаление пластинки снижает давление на седалищный нерв и уменьшает боль и неврологические симптомы.
Хирургия, конечно, сопряжена с некоторыми серьезными рисками, но некоторые из этих потенциальных осложнений могут быть смягчены новыми хирургическими методами, в которых используются микроскопические разрезы и минимально инвазивные процедуры.Это позволит вам оказаться амбулаторным в течение 24 часов, хотя для полного выздоровления может потребоваться от 2 до 4 недель.
Статья написана: Д-р Роберт Могим — генеральный директор / основатель Colorado Pain Care
M.D. Заявление об отказе от ответственности: взгляды, выраженные в этой статье, являются личными взглядами Роберта Могима, доктора медицины и не обязательно отражают и не предназначены для представления взглядов компании или ее сотрудников. Информация, содержащаяся в этой статье, не является медицинской консультацией, а чтение или доступ к этой информации не создают отношений между пациентом и поставщиком медицинских услуг.Комментарии, которые вы публикуете, будут доступны всем посетителям этой страницы. Функция комментариев не регулируется HIPAA, и вы не должны публиковать какую-либо личную медицинскую информацию.
8 способов облегчить боль при ишиасе
Ишиас — распространенное заболевание, от которого в какой-то момент жизни страдают до 40 процентов американцев.
Источником проблемы является седалищный нерв, который проходит от поясницы до бедер и ног. Проблема возникает, когда что-то начинает защемлять этот нерв — обычно грыжа межпозвоночного диска, костная шпора или стеноз позвоночного канала (сужение позвоночника).
Симптомы ишиаса
Седалищная боль варьируется у разных людей, от легкой до резкой, сильной или жжения. Большинство людей будут чувствовать боль в первую очередь в одном бедре и / или одной ноге. Некоторые описывают это как агонию, похожую на зубную боль. Иногда пациенты могут чувствовать онемение, слабость или покалывание поверх боли.
8 стратегий избавления от боли
Обострение ишиаса обычно проходит в течение нескольких недель.Эти восемь вариантов помогут большинству людей справиться с болью.
- Безрецептурные обезболивающие . Иногда боль уходит ацетаминофеном (тайленолом) или нестероидными противовоспалительными средствами (НПВП), такими как ибупрофен, аспирин или напроксен.
- Лед и тепло . Грелки или пакеты со льдом могут уменьшить боль для многих людей.
- Физиотерапия . Физиотерапевт может показать вам, как правильно выполнять упражнения на растяжку и укрепление, а также улучшить осанку, чтобы предотвратить рецидив ишиаса.
- Механизм . Хотя вы можете не чувствовать желания вставать, продолжительный постельный режим (более трех дней) не рекомендуется. Упражнения уменьшают воспаление и снимают дискомфорт. Прогулка или плавание — хорошие варианты.
- Лекарства, отпускаемые по рецепту. Если боль сильная и другие варианты не работают, ваш врач может назначить более сильные НПВП, миорелаксанты, антидепрессанты, противосудорожные препараты или наркотические обезболивающие.
- Инъекции стероидов. Некоторым пациентам может помочь инъекция стероидов в пораженный нерв. Это можно делать только три раза в год из-за потенциальных побочных эффектов.
- Иглоукалывание . Иглоукалывание, при котором крошечные иглы вводятся в определенные точки на коже, иногда помогает снять боль при ишиасе.
- Хиропрактика . Некоторым пациентам с радикулитом помогает мануальный терапевт.
При сильной боли, которая не проходит после трех месяцев использования других средств, или если ишиас вызывает потерю контроля над кишечником или мочевым пузырем, может потребоваться операция.Однако немногие люди — всего около 5-10 процентов — нуждаются в операции.
Позвоните нам, чтобы обсудить, как мы можем помочь вам справиться с вашей болью. Tulsa Pain — это многопрофильная клиника по лечению боли в Оклахоме, специализирующаяся на диагностике и лечении хронической боли. Мы стремимся помочь тем, кто страдает, обрести заслуженное облегчение. Наша команда использует сбалансированный подход, включая минимально инвазивные амбулаторные процедуры, дополнительную и альтернативную медицину, а также лекарства, чтобы помочь пациентам контролировать свою боль.Позвоните по номеру 855-918-PAIN или щелкните вкладку «Запросить встречу», чтобы сегодня же встретиться с одним из наших талантливых специалистов по лечению боли!
Информация, содержащаяся в этой статье, предназначена только для образовательных целей и не предназначена для замены или опровержения совета или суждения врача. Пожалуйста, всегда консультируйтесь со своим врачом, прежде чем принимать какие-либо советы, полученные здесь или в любом другом учебном медицинском материале .
Варианты лечения, упражнения и домашние средства
Существуют различные варианты лечения, облегчающие боль при ишиасе.К ним относятся лекарства, отпускаемые без рецепта, кремы, упражнения, массаж и операции.
Ишиас, или боль в седалищном нерве, — это неспецифический термин, описывающий различные симптомы со стороны ног или спины. Это может относиться к острой или жгучей боли, которая исходит от ягодиц по ногам.
Ишиас сам по себе не является диагнозом, а является результатом основного заболевания.
В этой статье будут рассмотрены доказательства некоторых распространенных методов лечения радикулита.
Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен и аспирин, могут помочь облегчить боль при ишиасе.Их можно купить в аптеке без рецепта.
Однако стоит отметить, что существует ограниченное количество свидетельств того, что эти лекарства работают при ишиасе. Как и все лекарства, у них есть некоторые возможные побочные эффекты. Например, сонливость — частый побочный эффект некоторых миорелаксантов.
Если боль не проходит, врачи могут предложить ввести стероиды в позвоночник. Инъекции стероидов могут уменьшить боль, уменьшив отек. Однако это работает только на короткое время, и некоторые люди считают, что это может усилить боль.
Кремы
Некоторые, хотя и не многие, люди считают, что кремы могут помочь облегчить боль при ишиасе. Однако важно отметить, что эти кремы не являются лечебными и лишь временно маскируют боль.
В 2017 году ученые провели обзор кремов, которые помогают облегчить нервную боль, такую как радикулит. Они обнаружили, что не было достаточно доказательств, чтобы быть уверенным, что они работают.
Активный образ жизни также очень важен и может помочь облегчить воспаление, которое может вызвать боль при ишиасе.
Люди могут пробовать легкие упражнения, такие как ходьба и плавание, насколько это позволяет боль.
Обычно физиотерапевты также рекомендуют людям с радикулитом попробовать выполнять упражнения, которые увеличивают силу корпуса, улучшают подвижность бедер и позвоночника, а также поддерживают или улучшают гибкость нижней части тела.
Однако в редких случаях физиотерапевт может фактически исключить растяжение из программы лечения ишиаса человека, если он гипермобильный. Это означает, что человек может двигать суставами за пределы обычного диапазона движений.
Также очень важно никогда не заниматься физическими упражнениями и не растягиваться до такой степени, что это усугубит боль при ишиасе.
Упражнения, которые могут помочь облегчить боль при ишиасе, включают:
Планка
Чтобы выполнить планку:
- Лягте на пол лицом вниз.
- Держа все туловище и ноги на прямой линии, поднимите руки на предплечья и пальцы ног, следя за тем, чтобы локти находились прямо под плечами.
- Держите как можно дольше.
Растяжка от колен к груди
Для растяжки от колен к груди:
- Лягте на спину, подложив под голову небольшую подушку, колени согнуты, ступни на полу на ширине бедер отдельно.
- Согните одно колено к груди и удерживайте его обеими руками.
- Удерживайте 20–30 секунд.
- Поменять местами.
- Повторить дважды с каждой стороны.
Мобилизация седалищного нерва
Для проведения мобилизации седалищного нерва:
- Лягте на спину, подложив под голову небольшую подушку, колени согнуты, ступни на полу, на ширине бедер.
- Согните одно колено к груди и возьмитесь за заднюю часть колена обеими руками.
- Медленно выпрямите ногу вверх. Остановитесь в точке боли в седалищном нерве. Выход за пределы этой точки может усилить боль.
- Удерживать 5–10 секунд.
- Поменять местами.
- Повторить по 10–20 раз с каждой стороны.
Существует ряд домашних методов, которые могут помочь облегчить боль при ишиасе. К ним относятся:
- прикладывать пакеты со льдом
- прикладывать грелки
- избегать сидения там, где это возможно, так как это может оказывать дополнительное давление на поясницу и раздражать седалищный нерв
- избегая слишком частого постельного режима, где это возможно, так как это может сделать боль усиливается
- положить небольшую твердую подушку между колен, когда лежать или спать на боку
- положить небольшую твердую подушку под колени, когда лежать или спать на спине
- попробовать глубокий массаж тканей
Узнать подробнее о КБД и ишиасе здесь.
В большинстве случаев ишиас проходит самостоятельно в течение нескольких недель. Если боль все еще присутствует примерно через 12 недель и консервативные методы лечения не помогли, врачи могут порекомендовать операцию, в зависимости от причины симптомов ишиаса.
Одним из примеров хирургического вмешательства является микродискэктомия. Во время микродискэктомии хирург удаляет поврежденные части спинного диска, давящие на нерв. Эта процедура проходит под общим наркозом и требует непродолжительного пребывания в больнице.
Хирургическое лечение потенциально может вызвать дальнейшую боль, но это случается редко.
Ишиас — неспецифический термин, описывающий боль в седалищном нерве. Седалищный нерв проходит вдоль задней или боковой поверхности ноги, обычно до ступни или лодыжки.
Если что-то защемит седалищный нерв в любом месте на своем пути, это может вызвать ишиас.
Наиболее частой причиной ишиаса является грыжа диска с компрессией нервного корешка. Некоторые другие причины ишиаса включают:
В большинстве случаев боль затрагивает только одну сторону тела.Некоторые люди с радикулитом также испытывают следующие симптомы:
Люди в возрасте от 30 до 50 лет чаще всего заболевают ишиасом. Возрастной износ и травмы являются наиболее частыми причинами проскальзывания диска, которое может привести к ишиасу.
Ишиас обычно проходит сам по себе и не возвращается. Однако всегда есть шанс, что он может вернуться.
Тем не менее, есть некоторые вещи, которые человек может сделать, чтобы снизить риск этого. Вот некоторые шаги, которые помогут предотвратить ишиас:
- практика хорошей осанки
- практика основных силовых упражнений
- регулярные упражнения
- поддержание умеренного веса
- всегда использование правильной техники подъема
ишиас обычно проходит самостоятельно в пределах 4–6 недель.Тем временем люди могут использовать безрецептурные препараты, такие как НПВП, и домашние средства, такие как пакеты со льдом, чтобы контролировать боль.
