Боль в ягодице
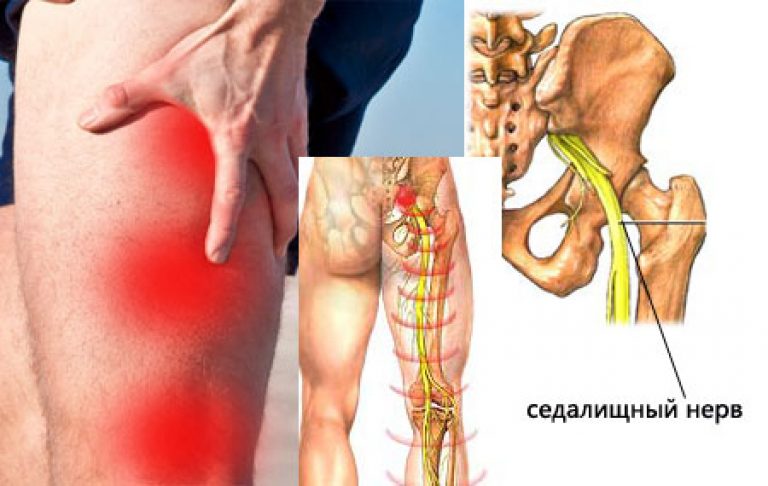
Боль в ягодице нередко появляется в результате защемления седалищного нерва грушевидной мышцей – группой мышечных волокон, начинающихся в области крестца внутри таза и крепящихся нижним сухожильным концом к бедренной кости. Эта мышца отвечает за наружную ротацию бедра и стопы. Синдром грушевидной мышцы часто сопровождает дегенеративные изменения в дисках пояснично-крестцового отдела с формированием картины радикулита.
Врачи «Клиники Остеомед» г. Санкт-Петербург практически ежедневно наблюдают проявления синдрома грушевидной мышцы, поскольку поясничный остеохондроз – самая часто встречающаяся проблема позвоночника у больных, независимо от их пола или возраста. И хотя сама по себе боль в ягодице не опасна, она сигнализирует о других нарушениях, которые нуждаются в незамедлительной коррекции. Опытные специалисты проводят осмотры и консультируют больных по этому поводу после предварительной записи на прием.
Причины возникновения синдрома грушевидной мышцы
Боль в ягодице возникает при ишиасе – раздражении седалищного нерва, что чаще всего наблюдается при пояснично-крестцовом остеохондрозе и его последствиях – протрузии диска, грыже диска или разрастании остеофитов в телах позвонков, а также при спондилезе и спондилолистезе.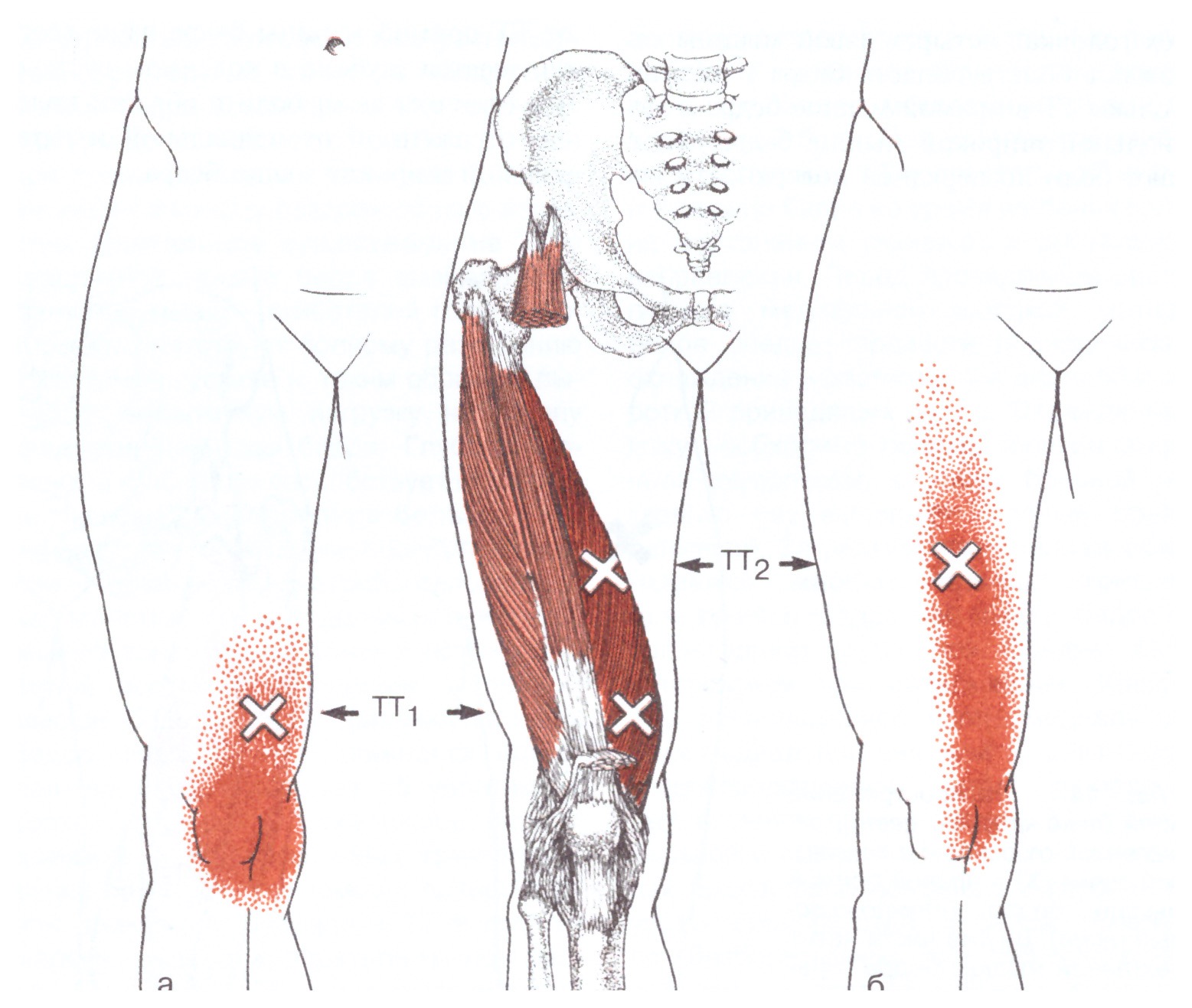 Внезапно возникающая болезненность вызывает рефлекторный спазм грушевидной мышцы, а именно в ее толще или под ней проходит седалищный нерв, который образован волокнами спинномозговых нервов, исходящих из позвоночного канала.
Внезапно возникающая болезненность вызывает рефлекторный спазм грушевидной мышцы, а именно в ее толще или под ней проходит седалищный нерв, который образован волокнами спинномозговых нервов, исходящих из позвоночного канала.
Таким образом, боль в ягодице может иметь два источника – компрессия корешков спинномозговых нервов у позвоночника и сдавливание ствола седалищного нерва грушевидной мышцей. Среди других причин синдрома грушевидной мышцы можно отметить:
- Травму грушевидной мышцы – при падении на ягодицы происходит ее ушиб, образование гематомы, болевой спазм – все это способствует раздражению седалищного нерва в ее толще;
- Последствия травмы – повреждение заживает, но мышечные волокна в зоне ушиба замещаются соединительнотканным рубцом, который сдавливает седалищный нерв – и снова формируется болевой синдром;
- Воспаление – миозит грушевидной мышцы – также может стать причиной боли в ягодице;
Боль часто имеет односторонний характер, но иногда поражаются обе стороны. При этом она достаточно выражена, иррадиирует на заднюю поверхность бедра, голень и стопу. Нарушений чувствительности кожи на ноге обычно не выявляется, иногда может быть легкое покалывание. Но больной старается беречь ногу, ему неудобно сидеть на больной стороне – как правило, человек держит ногу в приподнятом положении и не способен сесть ровно.
Диагностика при синдроме грушевидной мышцы
Кроме осмотра, проверки сухожильных рефлексов, осанки и походки, врач назначает пациенту инструментальные методы исследования. Среди них наиболее информативной считается рентгенография позвоночника в области поясницы, а также сочленений крестца с тазовыми костями. Кроме того, исчерпывающие результаты можно получить при магнитно-резонансном сканировании поясничного отдела и крестцовой зоны. Радиоизотопное сканирование применяется в случае подозрения на онкологический процесс или инфекцию в области грушевидной мышцы и близлежащих органов.
Четким подтверждением синдрома грушевидной мышцы является диагностическое введение раствора анестетика в мышцу, что можно сделать под контролем рентгена или компьютерной томографии. Если болевой синдром после инъекции исчезает, то диагноз ставится без сомнений.
Лечение синдрома грушевидной мышцы
Лечение при боли в ягодице консервативное и комплексное. Необходимо применение медикаментозной терапии, в которую входят:
- Противовоспалительные препараты нестероидного ряда – диклофенак, индометацин, ибупрофен и другие;
- Сильный болевой синдром может быть снижен приемом или введением анальгетиков;
- Миорелаксанты применяются в случае выраженного спазма мышцы;
- Препараты, улучшающие микроциркуляцию – помогают снизить степень воспаления.
Кроме лекарственной терапии с успехом используются локальные методики воздействия:
- Мануальная терапия – специальные приемы позволяют восстановить эластичность грушевидной мышцы;
- Лечебная физкультура – необходима для лучшего снятия спазма, растяжения грушевидной мышцы, ее разработки и укрепления;
- Физиотерапия – помогает улучшить трофику, снять спазм, вывести молочную кислоту и другие продукты патологического обмена веществ;
-
Иглоукалывание, введение ботокса и другие методики.

Боль в ягодице – возможные причины возникновения
Содержание
Ягодица состоит из мышц, жировых тканей и множества различных кровяных сосудов и нервных окончаний, повреждения которых чреваты опасностью для общего здоровья человека. Возникновение боли в ягодице может свидетельствовать о различных патологиях мышечной, нервной, соединительной или костной ткани. Они, в свою очередь, могут быть вызваны травмой пояснично-крестцового отдела, инфекционным и воспалительным процессом, заболеванием мышц и связок ягодичной области.
Болезненные ощущения способны возникать как непосредственно в самой ягодице, так и отдаваться в эту зону при поражениях других органов (внутренних органов, позвоночника, крестца, копчика). Также они могут распространяться на всю нижнюю конечность, бедро, поясницу, паховую область.
В зависимости от того, что явилось первопричиной боли в ягодице, характер болевого синдрома в данной области может сильно отличаться.
Почему может возникать боль в ягодице?
Рассмотрим основные причины болезненных ощущений в ягодичной области:
- Травма ягодицы. При ударах или падениях могут возникнуть ушибы мягких тканей ягодиц, которые характеризуются болью при сидении и нажатии на травмированную область. Движения также становятся болезненными. Однако спустя несколько дней такие боли обычно проходят. Куда опаснее вывихи или переломы бедер или тазовой области. В таких случаях боль в ягодицах нестерпимая, а любые движения становятся невозможными, и единственное действие в данном случае – это вызов скорой помощи. Также существует такой вид травм, как вывих или перелом копчика.

- Неправильное выполнение внутримышечного укола. Иногда после внутримышечной инъекции в зону ягодицы возникает боль, которая не проходит длительный срок. Это может быть следствием повреждения нервных окончаний, кровеносных сосудов, нерассасывания лекарственного средства, проникновения инфекции вместе с иглой. При таких симптомах, как покраснение кожи ягодицы в месте укола, пульсирующая боль, отек, уплотнение, нужно срочно обратиться к врачу, так как это чревато развитием абсцесса.
- Поражение структур ягодичной области. Воспалительным процессам подвержены следующие участки и составляющие этой зоны:
- Кожный покров. Из-за проникновения болезнетворных микроорганизмов могут возникать фурункулы, эктимы, язвочки.
- Подкожно-жировая клетчатка. При таком заболевании, как панникулит, могут образовываться инфильтраты, которые сдавливают кровеносные сосуды и нервы внутри.
- Сухожилия мышц. Боль характеризуется стиханием при отсутствии движения и усилением при ходьбе.
- Седалищный нерв. Воспаление седалищного нерва – ишиас, возникает при сдавливании этого нерва. Боль чувствуется во всей ягодичной зоне и отдает в ногу, усиливается во время сидения, может «простреливать» во время подъема со стула.
- Мышцы. К примеру, удар или неправильная техника укола может привести к гипер��онусу (стойкому перенапряжению) грушевидной мышцы, которая сдавит седалищный нерв и спровоцирует ишиас.
- Костная ткань. Речь идет о туберкулезной инфекции, гнойном, доброкачественном или злокачественном поражении. Боль в ягодице изначально может быть слабовыраженной, но сильно развиться по мере прогрессирования основного заболевания.
- Кожный покров. Из-за проникновения болезнетворных микроорганизмов могут возникать фурункулы, эктимы, язвочки.
- Остеохондроз поясничного и крестцового отдела позвоночника.
 Боль появляется в ягодицах, пояснице, бедрах, отдает в ноги. Возрастает во время ходьбы и при физических нагрузках. В мышцах ягодицы может возникнуть гипертонус.
Боль появляется в ягодицах, пояснице, бедрах, отдает в ноги. Возрастает во время ходьбы и при физических нагрузках. В мышцах ягодицы может возникнуть гипертонус. - Повышенная нагрузка на нижние конечности. Обычно боль в таком случае тянущая, сопровождающаяся и в пояснице и бедрах. Часто возникает у непривыкших к серьезным физическим нагрузкам людей.
Диагностика причин боли в ягодицах и их лечение
Чаще всего заболеваниями этой области занимаются хирурги, ортопеды, неврологи, травматологи, дерматологи. Изначально вы можете обратиться к врачу общего профиля – терапевту, который направит вас к соответствующему специалисту.
Для диагностики причины болей в ягодице применяют:
- общий анализ, биохимический анализ крови;
- биопсию ткани;
- исследование синовиальной жидкости;
- физикальный осмотр;
- рентгенографию;
- магнитно-резонансную томографию;
- компьютерную томографию;
- ультразвуковое исследование;
- электромиографию;
- проверку рефлексов и силы в нижних конечностях;
- туберкулиновую пробу.

Исходя из результатов выбранного комплекса диагностики, пациенту могут быть назначены:
Обращайтесь в медицинский центр «Шифа»!
В нашем медицинском центре мы используем лучшее диагностическое оборудование современных брендов, что позволяет нам проводить точные и достоверные исследования, не ошибаясь с диагнозом. После выяснения причин болезненного синдрома в зоне ягодиц вам будет назначено грамотное и профессиональное лечение.
Люмбоишалгия — лечение, симптомы, причины, диагностика
Люмбоишалгия это термин обозначающий боль в пояснице с иррадиацией в ягодицу, в ногу, по задней поверхности ноги. Боль может сопровождаться онемением и покалыванием в зоне иннервации седалищного нерва. Термин люмбоишалгия (синоним пояснично-крестцовый радикулит) обозначает только болевой синдром и не является диагнозом.
Для люмбоишалгии характерны один или несколько симптомов:
- Постоянные боли только ягодице или бедре с одной стороны (реже в обеих ногах)
- Боль усиливается при сидении
- Жжение или покалывание, распространяющееся вниз по ноге
- Слабость, онемение или нарушение движений в ноге
- Постоянная боль на одной стороне
- Острая боль, которая может затруднять вставание или ходьбу
Болевой синдром при люмбаишалгии может быть различной интенсивности в зависимости от основного заболевания, которое привело к развитию люмбоишалгии.
Седалищный нерв является самым крупным нервом в туловище и состоит из отдельных нервных корешков, которые начинаются в поясничном отделе позвоночника (на уровне L3) и в совокупности образуют «седалищный нерв». Cедалищный нерв проходит от поясничного отдела позвоночника к ноге. Части седалищного нерва, затем разветвляются в каждой ноге и иннервируют определенные части ноги — ягодицы, бедра, икры, стопы, пальцы ног.
Симптомы люмбоишалгии (пояснично-крестцового радикулита) такие как боль, в ноге, онемение, покалывание, слабость могут различаться в зависимости от того, где произошла компрессия нерва.
Заболеваемость люмбоишалгией (пояснично-крестцовым радикулитом) увеличивается в среднем возрасте. Люмбоишалгия редко встречается в возрасте до 20 лет, наиболее вероятны такие болевые синдромы в возрасте40- 50 лет, а в старшей возрастной группе вероятность люмбоишалгии снижается.
Часто, конкретные события или травмы не вызывают воспаление седалищного нерва, но со временем повреждения приводят к развитию ишалгии. У подавляющего пациентов консервативное лечение может быть достаточно эффективно, и болевой синдром значительно уменьшается в течение нескольких недель, но у определенного количества пациентов болевой синдром может оказаться стойким.
У подавляющего пациентов консервативное лечение может быть достаточно эффективно, и болевой синдром значительно уменьшается в течение нескольких недель, но у определенного количества пациентов болевой синдром может оказаться стойким.
Причины
Существует 6 наиболее распространенных причин люмбоишалгии:
Грыжа межпозвоночного диска в поясничном отделе позвоночника.
Грыжа межпозвоночного диска возникает, когда мягкое внутреннее ядро диска (пульпозное ядро) выпячивается через фиброзное внешнее кольцо что приводит к воздействию на близлежащие нервные корешки.
Остеохондроз
Дегенеративные изменения в межпозвонковых дисках это естественный инволюционный процесс, который происходит по мере старения организма. Дегенеративные изменения в дисках могут приводить к раздражению корешков и развитию болевого синдрома.
Спондилолистез
Это состояние возникает при повреждении дужек позвонка (спондилолиз) в результате чего происходит сползание одного позвонка по отношению к другому. Смещение позвонка вызывает повреждение и смещение межпозвонкового диска, что вкупе может приводить к раздражению нервных корешков и раздражению седалищного нерва.
Смещение позвонка вызывает повреждение и смещение межпозвонкового диска, что вкупе может приводить к раздражению нервных корешков и раздражению седалищного нерва.
Стеноз позвоночного канала поясничного отдела позвоночника
Это состояние обычно вызывает воспаление седалищного нерва вследствие сужения спинномозгового канала. Стеноз позвоночного канала в поясничном отделе, чаще всего, связан с естественными инволюционными изменениями в позвоночнике и встречается у пациентов старше 60 лет. Состояние обычно возникает в результате сочетания одного или более из следующих факторов: увеличение фасеточных суставов за счет костных разрастаний, разрастание мягких тканей (связочный аппарат), и выпячивания диска (грыжи диска).
Синдром грушевидной мышцы
Раздражение седалищного нерва может происходить в области прохождения в ягодице под грушевидной мышцей. При наличии спазма грушевидной мышцы или других изменений в этой мышце возможно воздействие на седалищный нерв с развитием болевого синдрома. И хотя это синдром является самостоятельным заболеванием, болевые проявления в ноге могут быть схожими с люмбоишалгией.
И хотя это синдром является самостоятельным заболеванием, болевые проявления в ноге могут быть схожими с люмбоишалгией.
Дисфункция крестцово-подвздошного сустава
Раздражение крестцово-подвздошного сустава также может вызвать раздражение L5 корешка, который выходит в верхней части крестцово-подвздошного сустава и при наличии проблем в этом суставе может возникать воспаление седалищного нерва и появление болей. Боль в ноге может быть аналогичной таковой, какая бывает при люмбоишалгии (пояснично-крестцовом радикулите).
Другие причины люмбоишалгии
Ряд других состояний и заболеваний могут вызвать воспаление седалищного нерва, в том числе:
- Беременность. Изменения в организме, которые происходят в организме во время беременности, в том числе вес, смещение центра тяжести и гормональные изменения, могут вызвать воспаление седалищного нерва во время беременности.
- Наличие рубцовой ткани. Если рубцовая ткань сдавливает нервные корешки, это может вызвать раздражение седалищного нерва
- Растяжение мышц.
В некоторых случаях воспаление, связанное с растяжением мышц может оказать давление на нервные корешки и вызывать воспаление седалищного нерва.
- Опухоли позвоночника. Опухоль в позвоночнике ( чаще всего метастатического генеза) может оказывать компрессионное воздействие на седалищный нерв.
- Инфекции. Инфекции достаточно редко возникают в позвоночнике, но также могут быть причиной воздействия на корешки с развитием воспаления седалищного нерва.
Симптомы
Как правило, при люмбоишалгии симптоматика бывает на одной стороне, и боль начинается от поясницы и проходит вниз по задней поверхности бедра вниз к стопе.
- Боль в пояснице обычно менее интенсивная, чем в ноге.
- Боль, как правило, с одной стороны поясницы с иррадиацией в ягодицу или бедра по ходу седалищного нерва — по задней поверхности бедра голени и стопы.
- Боль уменьшается при положении пациента лежа и при ходьбе и усиливается в положении стоя или сидя.

- Боль носит острый жгучий характер.
- Некоторые пациенты могут описывать ощущение покалывания, онемения или слабости в ноге.
- Слабость или онемение при перемещении ноги.
- Сильная или стреляющая боль в ноге, которая может приводить к затруднениям при стоянии или ходьбе.
- В зависимости от локализации воздействия на седалищный нерв боли могут быть и в стопе и пальцах стопы.
Симптомы при люмбоишалгии зависят от того, где произошла компрессия корешка.
Например:
- L4 корешок — симптомы обычно будут проявляться на бедре. Пациенты могут чувствовать слабость при выпрямлении ноги и, возможно, снижение коленного рефлекса.
- L5 корешок – симптомы могут проявляться в большом пальце стопы и лодыжке. Пациенты могут чувствовать боль или онемение в верхней части стопы ( между большим и вторым пальцем стопы).
- S1 корешок – симптомы могут проявляться на внешней части стопы с иррадиацией в пальцы стопы и мизинец.
 Пациенты могут испытывать слабость при подъеме стопы или попытке встать на цыпочки .Может быть также снижение рефлексов на лодыжке.
Пациенты могут испытывать слабость при подъеме стопы или попытке встать на цыпочки .Может быть также снижение рефлексов на лодыжке.
При компрессии нескольких корешков возможно комбинация симптомов.
Существует ряд симптомов, которые заслуживают особого внимания, так как требуют экстренной медицинской помощи, иногда вплоть до хирургического вмешательства. Эти симптомы следующие:
- Симптомы, которые продолжают прогрессировать, а не уменьшаться, что может свидетельствовать о возможном повреждение нервов, особенно при наличии прогрессировании неврологической симптоматики (например, появление слабости в ноге).
- Симптомы люмбоишалгии есть в обеих ногах и есть признаки нарушения функции кишечника или мочевого пузыря, что может быть признаком синдрома конского хвоста. При синдроме конского хвоста показано экстренное хирургическое вмешательство.
При наличии таких симптомов необходимо срочно обратиться за медицинской помощью
Лечение
В большинстве случаев консервативное лечение люмбоишалгии достаточно эффективно. Диапазон лечебных методов люмбоишалгии широкий и направлен на уменьшение компрессии нервных корешков и уменьшение болевых проявлений. Наиболее эффективно применение комплексного похода к лечению люмбоишалгии и применение комбинации различных методик лечения (физиотерапия, массаж, мануальная терапия, медикаментозное лечение, иглотерапия и ЛФК).
Диапазон лечебных методов люмбоишалгии широкий и направлен на уменьшение компрессии нервных корешков и уменьшение болевых проявлений. Наиболее эффективно применение комплексного похода к лечению люмбоишалгии и применение комбинации различных методик лечения (физиотерапия, массаж, мануальная терапия, медикаментозное лечение, иглотерапия и ЛФК).
Медикаментозное лечение. Применение противовоспалительных препаратов (ибупрофен, напроксен, вольтарен), ингибиторов ЦОГ-2 (целебрекс) может уменьшить воспаление, что приводит к уменьшению болевого синдрома.
Эпидуральные инъекции. При наличии сильной боли может быть проведена эпидуральная инъекция стероидов. Введение стероидов эпидурально отличается от перорального приема стероидов тем, что препараты вводятся непосредственно в болезненную область вокруг седалищного нерва, что позволяет быстро уменьшить воспаление и снять болевой синдром. Эффект от такой процедуры, как правило, временный, но помогает снять выраженный болевой синдром достаточно быстро.
Мануальная терапия
Современные мягкие техники мануальной терапии позволяют восстановить мобильность двигательных сегментов позвоночника, снять мышечные блоки, улучшить подвижность фасеточных суставов и подчас позволяют значительно уменьшить компрессию нервных волокон.
Иглорефлексотерапия также помогает уменьшить болевые проявления и позволяет восстановить проводимость по нервным волокнам.
Массаж
Лечебные методы массажа позволяют улучшить микроциркуляцию, снять мышечный спазм, а также увеличивают выработку организмом эндорфинов.
Физиотерапия. Существующие современные методики физиотерапии ( криотерапия лазеротерапия ультразвук электрофорез) позволяют уменьшить воспаление улучшить кровообращение и таким образом снижение болевых проявлений.
ЛФК. Физические упражнения, которые необходимо подключать после уменьшения болевых проявлений, позволяют восстановить мышечный корсет и нормализовать биомеханику позвоночника, улучшить кровообращение в двигательных сегментах.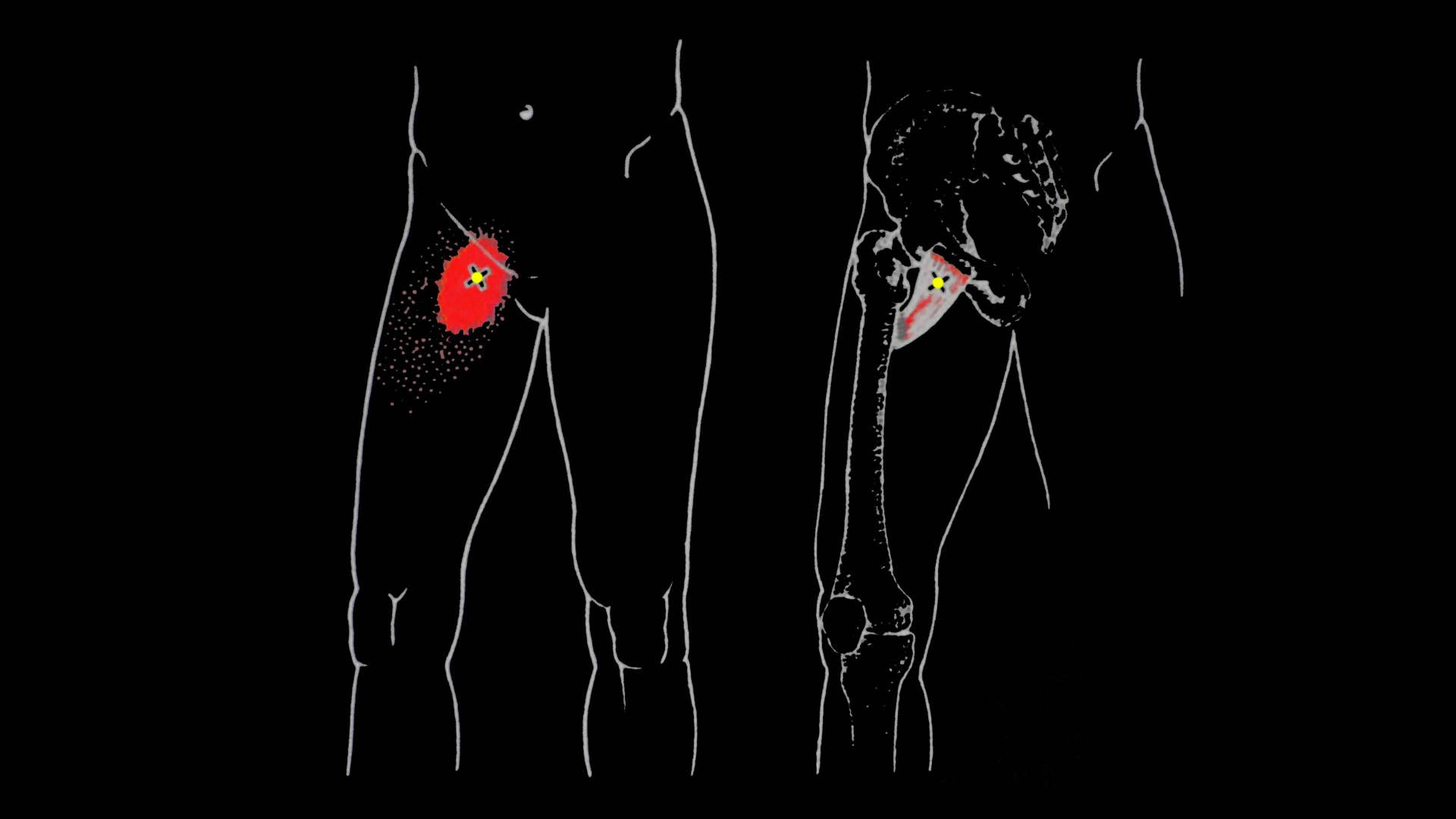 Физические упражнения включают как механотерапию (занятия на тренажерах), так и гимнастику, что позволяет развивать как мышцы, так и укреплять связочной аппарат. Упражнения при люмбоишалгии необходимо подбирать с врачом (инструктором) ЛФК, так как самостоятельные занятия нередко приводят к рецидиву симптоматики.
Физические упражнения включают как механотерапию (занятия на тренажерах), так и гимнастику, что позволяет развивать как мышцы, так и укреплять связочной аппарат. Упражнения при люмбоишалгии необходимо подбирать с врачом (инструктором) ЛФК, так как самостоятельные занятия нередко приводят к рецидиву симптоматики.
Хирургическое лечение
Показаниями к оперативному лечению являются следующие факторы:
- Сильная боль в ноге, которая держится в течение более 4 — 6 недель.
- Отсутствие эффекта от консервативного лечения и сохранение или усиление неврологической симптоматики.
- Болевой синдром значительно нарушает качество жизни пациента, способность пациента участвовать в повседневной деятельности
Срочная операция, как правило, необходимо, только если есть прогрессирующая неврологическая симптоматика (нарастающая слабость в ногах или внезапное нарушение функции кишечника или мочевого пузыря).
Тянущая боль в бедре, ягодице и паху
Бесплатный прием и диагностика мануального терапевта, остеопата, невролога
Тянущая боль в бедре
Бесплатный прием
и диагностика
Снятие боли
за 1-2 сеанса
Авторский метод
лечения
Стажировки в США,
Израиле, Германии
Болевой синдром в области бедер, ягодиц, паха является проявлением такого широкого спектра травматологических, неврологических, ревматологических, сосудистых и инфекционных заболеваний, что разобраться в этом многообразии и поставить правильный диагноз под силу лишь опытному врачу.
Позитивная динамика в 97% случаев
Результаты лечебного курса подтверждаются контрольными снимками МРТ.
2Отсутствие побочных эффектов
Методы, применяемые в нашей клинике, безопасны и не оказывают побочных действий.
3Долговременный эффект
Лечение минимизирует риск образования новых грыж в других сегментах, а также рецидив грыжи.
Основные причины тянущей боли в ноге, обусловленные поражением опорно-двигательного аппаратаЧаще всего болевые ощущения в области бедра, ягодицы, паху сопровождают многие заболевания с поражением позвоночника, мышц, сухожилий, нервных стволов и кровеносных сосудов нижних конечностей.
Остеохондроз пояснично-крестцового отдела позвоночникаПри дистрофических процессах в хрящевой ткани, которые происходят при остеохондрозе, отмечается уменьшение высоты межпозвоночных дисков. В результате усиливается давление на корешковые нервные стволы, объединяющиеся в седалищный нерв. Так как нерв проходит по задней поверхности ягодиц и бедер, то его раздражение приводит к неприятным ощущениям в этой зоне в виде тянущих болей и судорог в ноге. Боль усиливается при ходьбе и нагрузках.
Компрессионное давление на седалищный нерв может оказывать протрузия диска и межпозвоночная грыжа.
Артроз тазобедренного суставаДеформирующий остеоартроз — коксоартроз появляется в пожилом возрасте в результате дистрофических изменений хрящевых тканей тазобедренного сустава. Чаще страдают женщины.
Характерным признаком коксоартроза является ограничение двигательной активности пораженной конечности. Боль нарастает при активных движениях, успокаиваясь в покое.
Артрит тазобедренного суставаЗаболевание в тазобедренном суставе встречается редко, носит аутоиммунный характер и является вторичным на фоне текущего ревматизма или псориаза. Боли сильные и, как правило, двухсторонние.
ТрохантеритЭто воспаление или повреждение сухожилий, окружающих тазобедренный сустав. Наиболее частой причиной заболевания служит травма или перегрузка ног (лишний вес, ношение тяжестей, бег). Характерна боль при движении, локализованная на наружной поверхности бедер – область «галифе». Боли – ноющие постоянные, но в отличие от коксоартроза не наблюдается ограничения в подвижности ноги.
Асептический некроз головки бедренной костиСимптомы этой патологии во многом схожи с проявлениями коксоартроза – существенным отличием является лишь длительность развития заболевания. При коксоартрозе симптоматика развивается постепенно – годами, а при некрозе патологический процесс прогрессирует быстро, за несколько дней интенсивность боли стремительно нарастает, не давая покоя больному даже ночью. Кроме того, асептический некроз головки бедра чаще поражает молодых мужчин 20-45 лет, а женщины страдают этой патологией в 7-8 раз реже.
Синдром грушевидной мышцыПроявления этого синдрома связаны с компрессией ствола седалищного нерва и кровеносных сосудов при прохождении их через отверстие в подвздошной кости. Сдавление происходит за счет сокращения грушевидной мышцы.
Болезнь развивается, как осложнение ранее перенесенных травм, при неправильно проведенных инъекциях в ягодицу или в результате переохлаждения. Основным симптомом компрессии нерва является постоянная тянущая боль (иногда с прострелами), которая локализуется по задней поверхности бедра от ягодицы до стопы. Боль может сопровождаться чувством онемения или слабости в ноге.
Потенциальные причины тянущей боли в бедрах, не связанные с поражением опорно-двигательного аппарата- Лихорадочный синдром при гипертермии, сопровождающий простудные бактериальные и вирусные инфекции.
- Железодефицитная и гемолитическая анемия.
- Нарушения мозгового кровообращения, протекающие с парализацией нижних конечностей.
- Поражение кровеносных сосудов в области малого таза и мягких тканях бедра: варикозное расширение вен, облитерирующий эндартериит, атеросклероз сосудов ног.
- Лимфостаз и вторичное поражение лимфоузлов.
- Осложнения сахарного диабета в виде ангио- и нейропатий.
- Миграция в мышцах личинок кишечных паразитов.
- Заболевания, поражающие арахноидальные (паутинные) оболочки головного и спинного мозга: клещевой энцефалит, полиомиелит и другие инфекции.
- Дистрофия мышц, как следствие длительного отсутствия двигательной активности (обездвиженность).
- Недостаток в питании необходимых микроэлементов: калий, магний, кальций.
- Фибромиалгии.
- Судорожный синдром.
- Опухоли малого таза.
- Боль в бедре у беременных женщин носит физиологический характер связи с деформацией осевого скелета и самостоятельно проходит после родов.
Успех лечения на 90% зависит от опыта и квалификации врача.
Бесплатная консультация и диагностика врача
- Мануальный терапевт
- Вертебролог
- Остеопат
- Невролог
На консультации мы проводим тщательную диагностику всего позвоночника и каждого сегмента. Мы точно определяем какие сегменты и нервные корешки вовлечены и вызывают симптомы боли. По итогам консультации даем подробные рекомендации по лечению и если необходимо назначаем дополнительную диагностику.
1Проведем функциональную диагностику позвоночника
2Выполним манипуляцию, существенно облегчающую боль
3Составим индивидуальную программу лечения
Запишитесь на бесплатный прием
ДиагностикаВ клинике доктора Длина для постановки правильного диагноза пациенту с жалобами на боли в области бедер, ягодиц и паха назначают следующие методы обследования:
- Сбор анамнеза.
- Внешний осмотр с оценкой неврологического статуса.
- Анализ биомеханики опорно-двигательного аппарата: амплитуда движения в суставах, ограничения движения.
- Кинезиологическое тестирование суставов и мышечно-связочного аппарата.
- Общий и биохимический анализы крови, ревмопробы.
- Инструментальные методы: рентгенография, УЗИ, КТ, МРТ.
Так как тянущие боли в области бедер, ягодиц и паха могут быть обусловлены не только патологией опорно-двигательного аппарата, но и другими заболеваниями, пациенту в рамках дифференциальной диагностики назначается ряд дополнительных исследований и консультации различных специалистов.
ЛечениеБоль служит сигналом развития в организме патологических изменений. Если пациент длительное время игнорирует нарастающую симптоматику, пытается избавиться от боли с помощью различных обезболивающих средств и вовремя не обращается к специалистам – это может привести к тяжелым последствиям в виде инвалидизации с потерей самостоятельного передвижения.
Врачи клиники доктора Длина успешно лечат заболевания опорно-двигательного аппарата консервативными методами, которые не только снимают симптомы болезни, но и способны замедлить дальнейшее прогрессирование патологического процесса.
Схема комплексной терапии составляется для каждого пациента индивидуально в зависимости от диагноза, стадии заболевания, клинических проявлений.
В арсенал клиники доктора Длина, специализирующейся на лечении позвоночника и суставов, входят как традиционные способы терапии (медикаментозное), так и инновационные методы мануальной терапии.
Взяв за основу достижения зарубежных и российских ученых в области мануальной терапии, доктор Длин разработал авторскую методику Ди-Тазин терапии, состоящую из трех компонентов: мягкой мануальной техники, многокомпонентного электрофореза и фотодинамической лазеротерапии.
Применяя методику Ди-Тазин терапии, врач добивается следующих результатов в лечении пациентов:
- уменьшается интенсивность боли;
- снимается воспаление;
- усиливается микроциркуляция крови, а, следовательно, и трофика поврежденных тканей;
- улучшается отток лимфы;
- нормализуются обменные процессы;
- приостанавливается дальнейшее разрушение хрящевой и костной ткани;
- активизируются регенеративные процессы в области повреждения;
- стимулируются звенья местной иммунной защиты.
Лечебный эффект мягкой мануальной терапии состоит в том, что болезненно измененные мышцы и связки не растягиваются, как при выполнении классической техники, а сближаются, что ведет к быстрому прекращению боли, снятию спазма в мышцах, устранению ограничений в движении суставов.
За счет электрофореза фармакологические препараты вводятся в очаг поражения через неповрежденную кожу, причем терапевтическое действие лекарства продолжается в течение нескольких суток.
Фотодинамическая фототерапия выполняется в виде аппликации на кожу специального вещества (фотодитазина) в зоне локализации боли. Этот фоточувствительный препарат активируясь под действием определенного спектра волн, испускаемых светодиодной установкой, проникает вглубь тканей и действует на клеточном уровне, ускоряя процессы регенерации.
Методика доказала свою эффективность, не имеет противопоказаний, может применяться в лечении беременных, детей и пожилых людей.
Кроме того, в программу активной реабилитации включают лечебную физкультуру, массаж, кинезиотерапию.
Нас рекомендуют 94% пациентов.
Спасибо за доверие и ваш выбор.
Видео-отзывы пациентов
Грыжи в пояснице и в шееВ клинику доктора Длина я пришел с проблемами позвоночника. С двумя межпозвонковыми нижними грыжами и две межпозвонковые грыжи в шее. Мне была назначена комплексная программа из 10 шагов. За 4 месяца у меня полностью прошли нижние позвонки и исчезли хрусты в шее…
СМОТРЕТЬ ВИДЕООТЗЫВ Грыжа пояснично-крестцового отдела«Уже после первого раза спина перестала болеть. Я почувствовал облегчение. Сейчас уже прошел 7 сеансов и спина действительно не болит. Я забывать об этом стал. А вначале болело сильно.»
СМОТРЕТЬ ВИДЕООТЗЫВ Воспаление седалищного нерва«В течение 4 месяцев я страдала от тяжелейшего воспаления седалищного нерва с правой стороны. После первого посещения облегчение наступило сразу в течение шести часов. После 6 курсов боль практически прошла.»
Яковлева Наталья Михайловна
Заведующий отделением, врач хирург высшей категории, врач онколог-маммолог
Хочу высказать огромную благодарность за то, что меня поставили на ноги в прямом смысле этого слова. Пришла я в клинику полтора месяца назад с выраженными болями в пояснице и ноге. Достаточно длительного характера были эти жалобы и малоэффективным лечение, которое я применяла в прошлом. К счастью я оказалась в клинике доктора Длина и его команды супер профессионалов!
«Обратился 2 месяца назад с остеохондрозом шейного отдела позвоночника. У меня сидячая работа и очень сильно сводило мышцы шеи. Невозможно было работать. До этого обращался к другим докторам, но это проблему мою не решило. За 2 месяца у меня достаточно позитивная динамика. С каждой неделей становится все лучше и лучше.»
СМОТРЕТЬ ВИДЕООТЗЫВ Болезнь Бехтерева«У меня болезнь Бехтерева уже 10 лет. Стали съезжать позвонки, я стала сутулится. Обращалась к другим мануальным терапевтам, очень известным, медийным. В итоге результата я не получила. Уже после 2 сеанса я чувствовала себя гораздо лучше. Сейчас у меня ничего не болит.»
СМОТРЕТЬ ВИДЕООТЗЫВ Боли в позвоночнике«Я пришла с проблемами в спине, в шейном, грудном и поясничном отделе позвоночника. Мне назначили процедуры, сделали массаж, и назначали делать физкультуру дома. От этого мне стало намного легче. Я уже поворачиваю головой. У меня нет болевых ощущений.»
Я обратилась в клинику с сильной болью в плече. У меня не поднималась рука, я не могла спать по ночам, просыпалась от боли. После первого сеанса процедур мне стало значительно легче. Где-то в середине курса у меня стала подниматься рука, я стала спать по ночам.
СМОТРЕТЬ ВИДЕООТЗЫВ Артроз коленного сустава 2 степениОбратилась с очень серьезным заболеванием. Я не могла ходить, у меня артроз 2 степени коленного сустава. Прошла в Клинике курс лечения и сейчас я иду на полностью 100%.
СМОТРЕТЬ ВИДЕООТЗЫВ Межпозвоночная грыжа«Я пришла в клинику после того, как у меня возникли боли в спине, и оказалась межпозвоночная грыжа. Я обращалась в другие места, но там только снимали приступы боли. Надежду на возвращение к обычной жизни подарил только Сергей Владимирович, его золотые руки!»
СМОТРЕТЬ ВИДЕООТЗЫВ Сколиоз«С подросткового возраста меня беспокоил сколиоз в грудном отделе. Ощущал чувство дискомфорта, натяжения, периодические боли в позвоночнике. Обращался к различным специалистам, массажисту, остеопату, но сильного эффекта я не почувствовал. После лечения у Длина С.В. у меня практически сейчас ровный позвоночник. В настоящее время не чувствую никаких проблем и дискомфорта.»
СМОТРЕТЬ ВИДЕООТЗЫВ Межпозвоночная грыжа«На 5-6 сеанс пошло улучшение. Я чувствовала себя намного лучше. Боль исчезла. Улучшение прогрессировало с каждым разом все больше и больше. Сегодня 10 занятие. Я чувствую себя прекрасно.»
СМОТРЕТЬ ВИДЕООТЗЫВ Боли в поясничном и шейном отделе«Мне 21 год. В клинику я обратился с дискомфортом в поясничном и шейном отделе. Также у меня иногда появлялись острые боли. После прохождения терапии, я ощутил значительное улучшение в спине. У меня отсутствуют боли. Состояние в целом улучшилось.»
СМОТРЕТЬ ВИДЕООТЗЫВ Боли в спине«Вначале пути лечебного очень сильно болела спина. Я уже не могла ходить. Сделаю 5 шагов и останавливаюсь. Весь мой путь состоял из таких остановок. В первую же процедуру я вышла из кабинета с отсутствием боли в позвоночнике.»
СМОТРЕТЬ ВИДЕООТЗЫВ Грыжа шейного отдела«Обратился с проблемой в шее и правая рука у меня сильно заболела. Шея не поворачивалась, рука не поднималась. После 3-го сеанса почувствовал себя лучше. После 5-го пошла на уменьшение вся эта боль. Оказывается у меня в шейном позвонке 2 грыжи. После сеансов я сделал МРТ и одна грыжа уменьшилась. Сейчас стал двигаться, рука заработала.»
СМОТРЕТЬ ВИДЕООТЗЫВ Боли в шее«Я обратился к доктору Длину потому, что у меня очень сильно болела шея с правой стороны. Я 5 лет назад упал на сноуборде, ходил даже к остеопату, но как-то не особо помогло. Сейчас уже все хорошо, остались кое-какие последствия, мышцы были спазмированные. Я когда пришел стальные мышцы были, сейчас очень мягенькая шея.»
СМОТРЕТЬ ВИДЕООТЗЫВ Боли в грудном отделе«Обратился в клинику с болью в спине, а именно в грудном отделе. После 10 сеансов лечения, я мог уже спокойно совершать свои обычные дела, досидеть на работе до обеда, без того, чтобы завыть от боли. Сейчас уже я пришел на корректировку спустя 2 месяца. У меня все отлично, спина не болит.»
«В клинику обратился с грыжей L4-L5 и протрузией L5-S1. Сегодня закончился курс лечения. Болела поясница, сложно было нагибаться. После прохождения курса и получения наставлений в виде физических упражнений, стало намного легче. После месяца лечения не чувствую никаких скованности движений.»
СМОТРЕТЬ ВИДЕООТЗЫВ Боли в пояснице и тазобедренном суставе«Меня с молодых лет беспокоили боли спине. Когда они стали невыносимыми, я обратилась в клинику доктора Длина. Уже после первой процедуры из тазобедренного сустава ушла боль. После третей процедуры простреливающие боли в пояснице прекратились.»
СМОТРЕТЬ ВИДЕООТЗЫВ Очень эффективные процедурыПроцедуры очень эффектны оказались. Раньше обращалась в другие клиники и стопроцентно у меня боли не снимались, беспокоили меня. После этого специалиста у меня через три-четыре сеанса функции восстановились, в суставах боль прошла.
СМОТРЕТЬ ВИДЕООТЗЫВОбращение сегодня поможет
избежать операции завтра! Снимем боль и воспаление
После 2-3 лечебных процедур изматывающая боль уходит, вам становится легче.
Устраним причину болезниКомплексное оздоровление позвоночника улучшает самочувствие: вы ощущаете прилив сил и энергии.
Запустим процесс регенерацииНачинается процесс восстановления поврежденных тканей, грыжи и протрузии уменьшаются.
Укрепим мышечный корсетСильные мышцы спины поддерживают позвоночный столб, препятствуя повторному возникновению заболевания.
Боль в ягодичной мышце
Боль в ягодичной мышце
чаще всего ощущается именно в m. gluteus maximus (большой мышце), но также может локализоваться и в m. piriformis – грушевидной мышце и других структурных составляющих ягодицы. Причины болевого симптома разнообразны и могут быть как самостоятельными сигналами повреждения мышцы, так и отраженными болями при заболевании внутренних органов, позвоночного столба и сосудистой системы.
То, что мы подразумеваем под ягодицей – это одна из ягодичных мышц, gluteus maximus или большая ягодичная мышца. Ее функции разнообразны – она отвечает за разгибание бедра при подъеме вверх, за вращение колена, частично за прямохождение, особенно активно функционирует мышца при беге, прыжках, приседаниях.
Причины боли в ягодичной мышце
Наиболее распространенные причины боли в ягодичной мышце касаются патологий позвоночного столбе в пояснично-крестцовом отделе. Такие заболевания составляют около 75% причин, провоцирующих болевой симптом в области ягодиц, причем характер боли очень напоминает люмбалгию и ревматические патологии, что значительно затрудняет точную диагностику.
Основные причины боли в ягодичной мышце:
- Остеохондроз пояснично-крестцовой зоны, радикулопатия, межпозвоночная грыжа.
- Остеоартроз тазобедренного сустава.
- Заболевания суставов крестцово-подвздошной зоны (остеомиелит бедренной или подвздошной кости).
- Травмы позвоночника, крестца, копчика ( растяжение мышц, гематома, перелом).
- Компрессия седалищного нерва со стороны грушевидной мышцы (синдром грушевидной мышцы).
- Люмбаго, когда возникает гипертонус мышц поясничной зоны, а также бедер и ягодиц.
- Патологии органов малого таза у женщин – аднексит.
- Заболевания прямой кишки – проктит, парапроктит, геморрой, периректальный абсцесс.
- Миалгия как первичный синдром, связанный с инфекционными заболеваниями, переохлаждением.
- Миозит – воспалительный процесс в мышечной ткани ягодиц.
- Полимиозит.
- Различные виды артритов подвздошного сочленения, включая псориатический артрит.
- Поясничный стеноз.
- Окклюзия подвздошной артерий или аорты.
- Опухоли забрюшинной области.
- Синдром хронического сдавления ягодичных мышц.
- Злокачественные процессы – лимфосаркома, миеломная патология, метастазы подвздошной кости.
- Туберкулез кости.
Причины боли в ягодичной мышце также могут быть вторичными признаками таких заболеваний:
- Переломы шейки бедра.
- Паховая грыжа.
- Бурсит (вертельный).
- Ложная перемежающаяся хромота.
- Тендинит сухожилия, относящегося к средней ягодичной мышце.
Симптомы боли в ягодичной мышце
Ощущения, симптомы боли в ягодичной мышце очень отличаются в описаниях пациентов и могут быть такими:
- Боль в ягодице возникла спонтанно, отдает в спину, затем в ногу, усиливается, когда встаешь со стула, при ходьбе.
- Боль в ягодичной мышце не дает наступить на ногу, она онемела.
- Боль ощущается в середине ягодицы, она растекается по всей ноге вниз, сопровождается прострелом в пояснице.
- Боль в ягодице не стихает уже неделю, усиливается при подъеме по лестнице.
- Боль в ягодичной мышце постоянная, не стихает в положении лежа, ощущения тянущей, спазмирующей боли. Боль может уменьшаться от прогревания ягодицы.
Очевидно, что клинические проявления, симптомы боли в ягодичной мышце зависят от первопричины, времени возникновения, сопутствующих заболеваний. Приводим несколько вариантов описания симптоматики при следующих, наиболее распространенных патологиях:
Диагностика боли в ягодичной мышце
Диагностика боли в ягодичной мышце, прежде всего, должна быть дифференциальной, то есть ее первоочередная задача – исключение серьезных, угрожающих жизни патологий.
Общий, стандартный алгоритм обследования больных с болевыми ощущениями в области ягодиц, бедер после сбора анамнеза:
- Определение специфики боли – интенсивность, характер, продолжительность, зависимость от позы и так далее
- Определение тонуса мышц ягодиц и поясницы
- Обследование двигательной активности, чувствительности
- Биомеханические тесты, направленные на уточнение зоны поражения мышцы
Рентгенография
- Выявление возможных травм позвоночника
- Определение смещения межпозвоночных дисков или позвонков
- Определение возможных врожденных анатомических отклонений в строении позвоночника, таза
- Исключение возможного опухолевого процесса в позвоночнике
- Выявление остеопороза, остеохондроза
Компьютерная томография
КТ выполняет аналогичные рентгену задачи, но с более подробным визуальным результатом (поперечные и трехмерные срезы позвоночника)
МРТ – магнитно-резонансная томография
Позволяет выявить нарушения в мягких тканях, окружающих позвоночник, суставы
Изотопная контрастная сцинтиграфия
Выявляет метастазы, абсцессы, остеомиелит, несращение позвоночных дужек
ОАК, анализ мочи
Для исключения или подтверждения воспалительного процесса, ревматизма
ЭНМГ — электронейромиография
Определяет тонус мышц, нарушение иннервации при компрессионном синдроме
УЗИ тазобедренного сустава, пункция
Назначается строго по показаниям на опухолевый процесс
Этапы, которые предусматривает стандартная диагностика боли в ягодичной мышце, проводятся в такой последовательности:
- Беседа с пациентом.
- Осмотр.
- Пальпация мышечной ткани, мануальная диагностика.
- Определение объема активных и пассивных движений.
- Биомеханические тесты, мышечное тестирование, физикальные пробы (проба Тренделенбурга, проба Томаса, роба Патрика и другие).
- Метод стабилометрии – определение соотношения тонических и клонических рефлекторных сокращений мышц.
- Осмотр близлежащих к ягодицам зон.
- Рентген.
- Электромиография.
Остальные методы обследования могут быть назначены по результатам предыдущих действий.
Лечение боли в ягодичной мышце
Чаще всего лечение боли в ягодичной мышце – это коррекция первичного заболевания, сформировавшего мышечно-тонический синдром. Если источник болевого импульса блокируется, рефлекторная тоническая боль стихает, регрессирует. Если боль в ягодичной мышце является самостоятельным симптомом и одновременно источником болевого ощущения, лечение проводится с помощью местных и общих воздействий:
- Покой и иммобилизация позвоночника.
- Лечебное растяжение.
- Массаж пораженной мышцы.
- Согревающие компрессы.
- Согревающие физиотерапевтические процедуры.
- Мануальная терапия.
- Местное применение препаратов НПВП – нестероидных противовоспалительных препаратов.
- Назначение миелорелаксантов в таблетированной форме.
- Возможно назначение постизометрической релаксации (ПИР).
- Коррекция избыточного веса тела.
- Лечебная физкультура.
Если болевой симптом вызван серьезной патологией позвоночника, корешковым синдромом, могут быть назначены новокаиновые блокады.
Обобщая, можно сказать, что лечение боли в ягодичной мышце зависит от этиологии и патогенетических механизмов основного провоцирующего симптом заболевания. Терапевтическая тактика должна быть обусловлена не только интенсивностью боли и скоростью развития процесса, но и направлена на купирование болевых ощущений и нейтрализацию их рецидивов. К сожалению, мышечные боли в ягодичной, тазовой, поясничной области часто лечатся симптоматически, без учета серьезных последствий и осложнений, в том числе возможности хронизации болевого синдрома. Наиболее прогрессивные терапевтические комплексы назначаются после тщательного обследования и исключения угрожающих патологий, лечение включает в себя множество медикаментозных методов (основа – противовоспалительные нестероидные препараты, глюкокортикоиды, вазоактивные и антиоксидантные средства), а также немедикаментозных способов, включая так называемые народные методы. Лидерами в немедикаментозной терапии считаются массажи, мануальная постизометрическая релаксация (растяжение мышцы) и физиопроцедуры.
Хирургическое лечение боли в ягодичной мышце практически не применяется, редко такие меры нужны при безрезультатном длительном лечении пожилых пациентов в поражением тазобедренных суставов.
Профилактика боли в ягодичной мышце
Профилактические меры, препятствующие развитию болевого симптома в ягодицах, аналогичны действиям по предупреждению заболеваний позвоночника и окружающих его мягких тканей. В целом, можно отметить, что советы касаются общеизвестных истин – здорового образа жизни, двигательной активности, которые знакомы практически всем, но мало кто их придерживается.
Профилактика боли в ягодичной мышце, рекомендации:
- Регулярные занятия фитнесом, спортом. Систематически выполняемые упражнения позволяют укрепить мышечную ткань в целом, мышцы ягодиц в частности.
- При сохранении статических поз, обусловленных рабочим процессом (работа в офисе, сидя за столом), необходимо делать разминки каждые 20-30 минут. Перемена позы, ходьба, наклоны помогают восстановить кровоток, обеспечить питание мышечных тканей, снизить риск венозного застоя.
- При имеющихся заболеваниях позвоночника необходимо комплексно лечить основную патологию и минимизировать нагрузку на пояснично-крестцовую зону.
- Не следует подвергать тазовую область ягодицы переохлаждению. Это прежде всего касается представительниц прекрасного пола, пренебрегающих показаниями синоптиков и предпочитающих короткие юбки, и прочие модные новинки, несоответствующие погодным условиям.
- При первых болевых ощущениях не следует самостоятельно лечить ягодицы, поясницу. Более целесообразным будет обращение к врачу, выявление истинной причины боли и применение конкретных методов лечения. Самолечение может перевести острые боли в форму хронического, вялотекущего и плохо поддающегося терапии заболевания.
Боль в ягодичной мышце – это не заболевание, а симптом, указывающий на множество различных патологий, состояний. Некоторые из них лечатся довольно быстро и просто, другие требуют более длительной терапии, но в любом случае, только врач может определить степень тяжести повреждения мышцы столь важной для человека зоны тела. Именно поэтому основной совет по профилактике мышечных болей в ягодице таков: своевременный врачебный осмотр, диагностика является залогом успешного лечения и возвращения нормальной двигательной активности.
Все новости Предыдущая Следующая
Эндометриоз
Клиники IMMA оказывают услуги по обследованию, диагностике и лечению женских заболеваний. Один из наиболее частых поводов для обращения к доктору — подозрение на эндометриоз и жалобы на ухудшающееся в связи с этим самочувствие, проявление боли. Это действительно серьезный повод не только для визита к врачу, но и для назначения комплексного обследования. По статистике эндометриоз становится причиной почти 50% бесплодия у женщин детородного возраста. Ранняя диагностика и профилактические меры помогут справиться с этой проблемой с минимальными затратами сил, времени и средств. Ассоциация медицинских клиник IMMA включает 6 современных амбулаторно-поликлинических учреждений в разных районах Москвы. У нас можно обслуживаться всей семьей, в штате есть как специалисты широкого профиля, так и узкоспециализированные, для взрослых и детей.
В наших клиниках вы можете:Для уточнения подробностей и по любым вопросам обращайтесь по номеру, указанному на сайте.
Что такое эндометриоз
Чаще всего данное заболевание затрагивает женщин, однако, как показывают последние исследования в области гинекологии, есть некоторая вероятность, что и мужчин может быть эндометриоз.
Данное отклонение характеризуется патологическим повышенным разрастанием клеток, сходных по своему строению и свойствам с клетками эндометрия (внутреннего слоя матки), в несвойственных данной ткани местах. Патологический процесс может охватывать не только матку (может поражать мышечную ткань тела и шейки матки, проникая на различную глубину), но и другие органы: яичники, маточные связки, брюшину малого таза, соседние органы (мочевой пузырь, прямую кишку), описаны случаи поражения эндометриозом легких, послеоперационных рубцов. В зависимости от того, какой именно орган поражен болезнью, различают разные виды эндометриоза. Важно обратиться к врачу на ранних стадиях заболевания для проведения комплексной терапии и своевременного лечения.
Следует отметить основные факторы риска возникновения заболевания для женщин:
- тяжелые роды;
- беременность в возрасте старше 30 лет;
- анемия;
- перенесенные оперативные вмешательства (аборт, кесарево сечение, диатермокоагуляция шейки матки при лечении эрозии)
- хронические воспалительные процессы органов малого таза.
Основная группа риска — женщины в возрасте 25-44 лет. По статистике эндометриозом поражены 10-15% процентов дам детородного периода. Реже симптомы эндометриоза наблюдаются у мужчин и девушек младше 20 лет.
Причины возникновения эндометриоза
В настоящее время медицина не дает точного ответа на вопрос, по каким причинам возникает эндометриоз. Наблюдение за больными и медицинская статистика показывают, что перенесенные медицинские вмешательства нередко становятся причиной появления эндометриоза. Особенно сильно на развитие заболевания влияют операции, проведенные накануне наступления критических дней. Отрицательно влияют на сохранение женского здоровья гормональный дисбаланс, сниженный иммунитет, чрезмерные физические и эмоциональные нагрузки. Наблюдается также склонность к передаче болезни по наследству.
Эндометриоз развивается в том случае, когда клетки эндометрия вместе с кровью попадают туда, где они не должны находиться. Часто этому способствуют менструальные выделения. Если организм здоров, то посторонние клетки удаляются, а при любых нарушениях и ослаблении иммунной системы они могут закрепиться в тканях матки, придатков матки и соседних органов. В новых локусах клетки эндометриоидной ткани активно делятся, вокруг них возникает хронический воспалительный процесс, сопровождающийся повреждением тканей и образованием спаек с последующим нарушением функции пораженных органов и их взаиморасположения.
Следствием данного процесса является один из ведущих признаков болезни — периодически возникающая боль в области малого таза или живота, о которой необходимо рассказать врачу при осмотре.
Существует предположение, что с течением времени разросшиеся клетки эндометрия могут трансформироваться в ткани, пораженные онкологическими изменениями. Поэтому так важно не запускать болезнь, даже если ее внешние проявления не слишком заметны или доставляют не особенно много дискомфорта. Основа борьбы с эндометриозом и его осложнениями — своевременная диагностика на ранних стадиях, правильная профилактика, а также безотлагательно начатое лечение.
Повышают вероятность развития эндометриоза у людей обоих полов:
- курение;
- неумеренное употребление алкоголя;
- чрезмерное увлечение кофеиносодержащими напитками;
- беспорядочный характер половой жизни.
Эндометриоз у мужчин можно объяснить нарушениями на ранних стадиях развития плода. Патологические клетки эндометрия попадают в ткани еще до рождения, но процесс начинает развиваться позже при наличии других неблагоприятных факторов. Развитию заболевания у мужчин может способствовать стать прием эстрогенов, снижение иммунитета, воспалительные процессы в органах малого таза, наличие онкологических заболеваний и тяжелый процесс их лечения.
Как заподозрить наличие эндометриоза
В большинстве случаев эндометриоз отрицательно сказывается на качестве жизни, хотя симптоматика заболевания может быть смазанной. При обследовании необходимо исключить другие причины плохого самочувствия. Иногда эндометриоз у женщин протекает без очевидных симптомов и боли. Специфических признаков, по которым можно сразу догадаться о заболевании, нет. Однако целый ряд симптомов должны вас насторожить и дать повод для обращения к врачу.
Признаки эндометриоза:
- увеличение количества и выделений усиление болей в течение менструального цикла, преимущественно в последние 5-7 дней перед менструацией,
- болезненные ощущения внизу живота, распространяющиеся на пах и поясницу;
- появление или усиление боли при осмотре гинекологом, при половом акте или дефекации;
- нарушение периодичности менструации, обильные, длительные и/или болезненные менструации, мажущие кровянистые выделения из половых путей за несколько дней до начала менструации и после ее завершения.
- бесплодие.
В том случае, когда эндометриоз локализован вне гениталий и половых органов, могут наблюдаться кровотечения из носа, кровь в мокроте, кале, моче, слезах. Иногда можно заметить выделение крови из пупка, области послеоперационного рубца. Данные проявления имеют цикличность и часто синхронизированы со второй фазой менструального цикла. Любое отклонение от нормы должно вас насторожить. Регулярное посещение гинеколога для профилактических осмотров лучше всего проходить не реже, чем один раз в полгода. Врач может назначить УЗИ-диагностику и сдачу дополнительных анализов, только после этого будет начато лечение.
При подозрении на эндометриоз специалист постарается исключить возможность других заболеваний. Для этого назначаются такие обследования, как гистеросальпингографию, лапароскопию и гистероскопию.
Какой бывает эндометриоз
Эндометриоз тела матки
Один из видов заболевания – эндометриоз матки, который поражает стенки органа. Эндометриоз данной локализации также называют аденомиозом. Эпителий прорастает в мышечный слой матки, иногда клетки эндометрия проникают вплоть до серозной оболочки. Такой вид заболевания характеризуется повышенной кровопотерей при менструации, развитием анемии, значительным усилением болей в нижней части живота во время менструации. Часто эндометриоз матки становится причиной невынашивания плода или развития бесплодия.
Лечение зависит от степени повреждения органа заболеванием. Оно может ограничиваться назначением приема гормональных препаратов. При запущенной стадии показано оперативное вмешательство и хирургическое удаление или прижигание очагов разрастания эндометрия.
Эндометриоз шейки матки
При эндометриозе шейки матки клетки эндометрия разрастаются в толще шейки матки и на ее поверхности. Его причиной может стать проведенное ранее лечение шейки матки и хирургическое вмешательство на шейке матки. Такие операции не стоит назначать на предменструальный период. При данном расположении участков эндометриоза основными проявлениями станут кровянистые выделения в период между менструациями (чаще за 7-10 дней до ее начала), кровянистые выделения после полового контакта.
Лечение включает гормональную терапию и коагуляцию участков эндометриоза с помощью специальных приборов.
Эндометриоз яичников
При эндометриозе яичников орган поражается эндометриоидными кистами. При этом в первую очередь особая опасность заключается в истощении резерва фолликулов. При заболевании эндометриозом яичников страдает репродуктивная функция, нарушается процесс овуляции. Такой вид бесплодия практически неизлечим, поэтому при возникновении резких, колющих болей, ощущаемых внизу живота, надо срочно обратиться к врачу. Боли могут проявляться в ходе полового акта или сразу после него. Для диагностики применяется УЗИ, которое проводят несколько раз в течение менструального цикла.
Для лечения эндометриоза яичников используется метод лапароскопии, позволяющий максимально щадяще и аккуратно удалить кисту и пораженные ткани.
Эндометриоз брюшины
Когда эндометриоидные участки тканей разрастается вне матки, не брюшине малого таза, не затронув половые органы, патологический процесс называется перитональным эндометриозом брюшины. При эндометриозе брюшины ощущаются боли в области таза, усиливающиеся при посещении туалета, в ходе менструации и при половом акте.
Причина его возникновения — нарушения при ретроградной менструации, запущенный эндометриоз других органов, отклонения, возникшие в период развития плода. Это особенно сложный для диагностики вид заболевания.
Эндометриоз влагалища
Развитие клеток эндометрия во влагалище может затрагивать не только шейку матки, но и его стенки, а также наружные половые органы. Провоцируют развитие эндометриоза влагалища раны, ссадины, воспалительные процессы. При таком патологическом процессе ощущаются боли и кровянистые выделения при половом акте.
Болезнь выявляется при гинекологическом осмотре и лечится медикаментозно назначением гормональных препаратов и снятием воспаления. При отсутствии результата возможно проведение хирургических манипуляций.
Смешанный ректовагинальный эндометриоз
При такой форме эндометриоза наблюдается поражение тканей половых органов, влагалища, шейки матки и самой матки. Эндометриозные клетки прорастают в ткань прямой кишки. Болезнь характеризуется масштабным поражением органов, нарушением репродуктивной функции. Во время менструации в кале может обнаружиться кровь. Возникает повышенная болезненность при отправлении естественных потребностей организма. Диагностика проводится при осмотре и исследовании всех пораженных органов. В таком случае показано только хирургическое лечение.
Эндометриоз мочевого пузыря
Одна из самых редких форм заболевания — эндометриоз стенок мочевого. В качестве причины заболевания выступает ретроградная менструация и заброс клеток эндометрия вместе с кровью, а также прорастание через другие органы, пораженные болезнью. Поражение мочевого пузыря зачастую протекает бессимптомно, однако поскольку болезнь чаще всего начинается с матки или влагалища, чувствуется боль.
Во многих случаях причина заражения мочевого пузыря — запущенный эндометриоз, к которому приводит отсутствие своевременного обследования и пропуск регулярных осмотров у гинеколога. Своевременная диагностика проводится методом цистоскопии. При обследовании важно исключить цистит, который в части случаев имеет схожую клиническую картину.
Профилактика эндометриоза
Как и в случае других заболеваний, для каждой женщины важна профилактика эндометриоза. Необходимо поддерживать свою имунную систему, вести здоровый образ жизни, правильно питаться, включать в свой график физическую активность и отказаться от курения и алкоголя. При нарушениях менструального цикла, появлении болезненных ощущений необходимо пройти комплексную диагностику. Правильный подбор контрацептивов способен остановить развитие заболевания на ранних стадиях.
Важно! При эндометриозе значительно поражается репродуктивная функция женщины. Развивается бесплодие, нарушается процесс прикрепления плода к стенке матки, снижается вынашиваемость и повышается вероятность патологических родов, поэтому очень важно начать лечение на ранних стадиях заболевания.
Чтобы избежать длительного, сложного, а возможно, и хирургического лечения эндометриоза, возьмите за правило регулярное посещение семейного врача в одной из клиник IMMA. Своевременное обнаружение заболевания дает практически 100% гарантию излечения. Клиники IMMA оборудованы всем необходимым, а квалифицированные специалисты проведут весь цикл обледования в самые сжатые сроки.
Даже если эндометриоз развился после перенесенной операции, своевременное обнаружение поможет локализовать заболевание на ранней стадии и полностью сохранить все функции организма. Поэтому при возникновении малейших сомнений, усилении болезненных ощущений или появлении кровянистых выделений поспешите записаться к врачу. Ваше здоровье — самое важное и дорогое, что есть у вас в жизни.
Почему болят суставы и что при этом нужно делать
04.06.2014Почему болят суставы и что при этом нужно делать
Боли и припухлость суставов встречаются при множестве различных заболеваний. Чем раньше поставлен диагноз и начато правильное лечение, тем больший успех терапии.Артрит считается «ранним», если диагноз установлен в течение 6 месяцев от первых симптомов заболевания. В ряде стран Европы имеются клиники «Раннего артрита».
Симптомами артрита являются: боль в суставе, припухлость сустава, скованность движений, местное повышение температуры мягких тканей около сустава. Возможны такие общие симптомы, как слабость, повышение температуры, похудание. Для своевременной постановки диагноза и назначения правильного лечения пациенту надо обратиться к врачу-специалисту – ревматологу.
К сожалению, из-за широкой рекламы нетрадиционных методов лечения пациенты часто обращаются к мануальным терапевтам, остеопатам, гомеопатам – и время бывает упущено. В частности, при лечении ревматоидного артрита первые 3-6 месяцев заболевания называют «окном возможности» — это то время, когда правильное лечение может привести к стойкой и длительной ремиссии.
Теперь поговорим о симптомах наиболее часто встречающихся ревматологических заболеваний.
Остеоартроз
Остеоартроз – это наиболее распространенное заболевание суставов, возникающее, как правило, у лиц старше 40-45 лет. Женщины болеют остеоартрозом почти в 2 раза чаще мужчин.
Наиболее клинически значимыми и инвалидизирующими формами остеоартроза являются коксартроз (артроз тазобедренного сустава) и гонартроз (артроз коленного сустава). При узелковом остеоартрозе имеется поражение межфаланговых суставов кистей (боль и деформация).
Основным клиническим симптомом при остеоартрозе является боль в пораженном суставе при нагрузке. При арнтрозе коленного или тазобедренного сустава у пациента возникают боли при ходьбе, при вставании со стула, при ходьбе по лестнице (особенно при спуске), при ношении тяжестей. Помимо болей, пациента беспокоит ограничение движений в суставе, хруст при движениях.
Иногда появляется припухлость (выпот) коленного сустава (припухлось может быть и сзади, под коленом). Это симптом воспаления сустава.
В случае выпота (синовита) характер боли меняется: появляется боль в покое, не связанная с нагрузкой.
Ревматоидный артрит
Ревматоидным артритом, как правило, заболевают женщины среднего возраста. Наиболее характерными симптомами являются симметричные (на правой и левой конечности) артриты (боль, припухлость) лучезапястных суставов, мелких суставов кистей и стоп. Боли в суставах беспокоят сильнее утром. Пациенту трудно утром сжать кисть в кулак, поднять руку (причесаться), наступить на ноги (из-за болей под «подушечками» пальцев ног). Боли в суставах сопровождаются характерным симптомом – «утренней скованностью».
Пациенты описывают утреннюю скованность, как чувство «отечности, тугоподвижности в суставах», «руки в тугих перчатках». Помимо суставного синдрома для ревматоидного артрита характерны такие общие симптомы, как слабость, похудание, снижение веса, нарушение сна, температура.
Необходимо знать, что ревматоидный артрит – это хроническое заболевание. В случае поздней диагностики и неправильного лечения ревматоидный артрит может привести к потере трудоспособности. Часто заболевание начинается постепенно, нередко с артрита одного сустава, затем «присоединяются» другие суставы.
Чтобы использовать «окно возможности» и своевременно начать лечение при стойком артрите (2 -3 недели), особенно при артрите мелких суставов, необходимо обратиться к ревматологу. Для подтверждения диагноза используют иммунологические тесты, рентгенографию, МРТ.
Спондилоартриты
Это группа заболеваний, куда входят анкилозирующий спондилит (болезнь Бехтерева), псориатический артрит, спондилоартриты, связанные с воспалительными заболеваниями кишечника, реактивные артриты (связанные с урогенитальной или кишечной инфекцией), недифференцированный спондилоартрит.
Эту группу заболеваний объединяют общие гены и общие клинические симптомы. Спондилоартритом заболевают, как правило, лица молодого возраста (до 40 лет). Спондилит – это воспаление суставов позвоночника. Нередко первыми симптомами спондилита являются боли в пояснично-крестцовой области, перемежающие боли в ягодицах (то с одной, то с другой стороны). Эти боли носят воспалительный характер: усиливаются во второй половине ночи или по утрам, уменьшаются после разминки, не проходят в покое, сопровождаются утренней скованностью в позвоночнике. При спондилоартритах нередко поражаются тазобедренные суставы (первым симптомом часто является боль в паховой области).
Для спондилоартрита характерно наличие несимметричного артрита, преимущественно суставов нижних конечностей. К сожалению, правильный диагноз нередко устанавливается через 8-10 лет от начала заболевания, особенно в том случае, когда у пациента есть боли в позвоночнике, но нет артрита.
Эти пациенты длительно наблюдаются у неврологов и мануальных терапевтов с диагнозом «остеохондроз». Для правильной постановки диагноза необходимо дополнительное обследование: МРТ крестцово-подвздошных суставов, рентгенография таза, исследование крови на наличие определенного гена.
Подагра
Мужчины болеют подагрой примерно в 20 раз чаще женщин. Подагра развивается преимущественно в течение пятого десятилетия жизни.
«Классическим» симптомом подагры является приступообразный артрит, как правило, сустава I (большого) пальца стопы. Артрит возникает остро, чаще ночью или рано утром, после обильного застолья, приема алкоголя, а также после небольшой травмы, физической нагрузки.
Подагрический артрит сопровождается сильнейшими болями (пациент не может наступить на ногу, от болей не спит ночью, боль усиливается даже при касании сустава одеялом). Помимо сильнейших болей, имеется выраженная припухлость сустава, покраснение кожи над суставом, движения в воспаленном суставе практически невозможны. Артрит может сопровождаться высокой температурой. Приступ подагры проходит через несколько дней (в начале заболевания – даже без лечения).
У большинства больных вторая «атака» подагры наблюдается через 6-12 месяцев. В дальнейшем происходит постепенное учащение «приступов» артрита, имеется тенденция к более затяжному их характеру. Вовлекаются все новые суставы: коленный, голеностопный, локтевой. Без лечения у пациента развивается хроническая подагра: хронический артрит, поражение почек, подкожное образование тофусов (узелков со значительным скоплением кристаллов мочевой кислоты).
Подагра связана с нарушением обмена, повышением уровня мочевой кислоты. У большинства пациентов причиной заболевания является нарушение выведения мочевой кислоты почками. У больных подагрой, как правило, имеются и другие нарушения обмена: лишний вес, повышение артериального давления, повышение уровня холестерина, мочекаменная болезнь, ишемическая болезнь сердца. Это требует комплексного обследования и лечения.
Ревматическая полимиалгия
Заболевают лица старшего возраста (после 50 лет). На пике заболевания характерными являются боли и ограничение движений в трех анатомических областях: в плечевом поясе, тазовом поясе и шее. Пациенту бывает трудно определить, что у него болит: суставы, мышцы или связки.
При ревматической полимиалгии страдает общее состояние пациента, часто бывают такие симптомы, как повышение температуры, похудание, потеря аппетита, плохой сон, депрессивное состояние. Отмечается выраженное повышение СОЭ.
Пациентам, как правило, проводится тщательный онкопоиск. Если больной не обращается к ревматологу, то назначение правильного лечения «откладывается» на длительный срок. Необходимо отметить, что боли в суставах и артриты также являются симптомом более редких заболеваний ревматологического профиля – диффузных заболеваний соединительной ткани (системная красная волчанка, системная склеродермия, дерматомиозит, болезнь Шегрена, болезнь Бехчета, системные васкулиты).
Имеется целая группа заболеваний внесуставных мягких тканей, так называемых, «периартритов» (тендиниты, тендовагиниты, бурситы, энтезопатии).
Изменения мягких тканей могут быть одним из проявлений системных заболеваний, но значительно чаще они возникают вследствие локальных перегрузок, микротравм, перенапряжения. Воспалительные изменения мягких тканей, как правило, хорошо «поддаются» периартикулярному (околосуставному) введению лекарственных препаратов. Воспаление в суставах может возникать после травм, требовать хирургического вмешательства. Этими проблемами занимаются ортопеды.
Осложнением хронических заболеваний суставов может быть остеопороз. Для точной диагностики остеопороза требуется денситометрия.
Лечение остеопороза, связанного с заболеваниями суставов, также проводится ревматологом. И наконец, артриты могут быть симптомом других, не ревматологических, заболеваний.
Артриты встречаются при туберкулезе, саркоидозе, злокачественных новообразованиях, амилоидозе, эндокринных заболеваниях, болезнях системы крови и других патологиях.
В заключение хочется еще раз отметить, что диагностика заболеваний суставов проводится специалистом-ревматологом. Лечение суставной патологии должно быть комплексным и дифференцированным. При правильной своевременной постановке диагноза лечение будет более успешным.
В Многопрофильном профессорском медицинском центре «Сосудистая клиника на Патриарших» вы можете получить консультацию высококвалифицированного ревматолога с большим опытом работы в ведущей научной ревматологической организации СССР и России кандидата медицинских наук Губарь Елены Ефимовны. У нас также возможно провести любые виды лабораторных анализов, включая иммунологические, биохимические, общие, а также генетические тесты. В нашем собственном аптечном пункте имеются в продаже все необходимые для лечения заболеваний суставов препараты.Будем рады видеть вас с клинике.
Симптомы, причины, методы лечения, упражнения и многое другое
Синдром грушевидной мышцы — это необычное нервно-мышечное заболевание, которое возникает, когда грушевидная мышца сдавливает седалищный нерв. Грушевидная мышца — это плоская ленточноподобная мышца, расположенная в ягодицах около верхней части тазобедренного сустава. Эта мышца важна для движений нижней части тела, поскольку она стабилизирует тазобедренный сустав, приподнимает и поворачивает бедро от тела. Это позволяет нам ходить, переносить вес с одной ноги на другую и сохранять равновесие.Он также используется в спорте, который включает подъем и вращение бедер — короче говоря, почти при каждом движении бедер и ног.
Седалищный нерв — это толстый и длинный нерв в организме. Он проходит рядом или проходит через грушевидную мышцу, спускается по задней части ноги и в конечном итоге разветвляется на более мелкие нервы, которые заканчиваются на ступнях. Сдавление нерва может быть вызвано спазмом грушевидной мышцы.
Признаки и симптомы синдрома грушевидной мышцы
Синдром грушевидной мышцы обычно начинается с боли, покалывания или онемения в ягодицах.Боль может быть сильной и распространяться по длине седалищного нерва (так называемый ишиас). Боль возникает из-за того, что грушевидная мышца сжимает седалищный нерв, например, когда вы сидите на автокресле или бегаете. Боль также может возникнуть при подъеме по лестнице, сильном давлении непосредственно на грушевидную мышцу или при длительном сидении. Однако в большинстве случаев ишиас не связан с синдромом грушевидной мышцы.
Диагностика синдрома грушевидной мышцы
Не существует окончательного теста на синдром грушевидной мышцы.Во многих случаях в анамнезе имеется травма области, повторяющаяся, энергичная деятельность, такая как бег на длинные дистанции или длительное сидение. Диагноз синдрома грушевидной мышцы ставится на основании отчета пациента о симптомах и физического осмотра с использованием различных движений, вызывающих боль в мышце грушевидной мышцы. В некоторых случаях при физическом осмотре можно обнаружить сокращенную или болезненную мышцу грушевидной мышцы.
Поскольку симптомы могут быть схожими при других состояниях, могут потребоваться радиологические тесты, такие как МРТ, чтобы исключить другие причины компрессии седалищного нерва, такие как грыжа межпозвоночного диска.
Лечение синдрома грушевидной мышцы
Если боль вызвана сидением или определенными действиями, старайтесь избегать положений, вызывающих боль. Покой, лед и тепло могут помочь облегчить симптомы. Врач или физиотерапевт может предложить программу упражнений и растяжек, которые помогут уменьшить компрессию седалищного нерва. Остеопатическое манипулятивное лечение использовалось для облегчения боли и увеличения диапазона движений. Некоторые медицинские работники могут порекомендовать противовоспалительные препараты, миорелаксанты или инъекции кортикостероидов или анестетиков.Некоторые врачи опробовали другие методы лечения, такие как ионофорез, при котором используется слабый электрический ток, и инъекции ботулотоксина (ботокса). Некоторые считают, что инъекции ботокса, использующие паралитические свойства ботулотоксина, снимают мышечное напряжение и сдавление седалищного нерва для минимизации боли.
В крайнем случае может быть рекомендовано хирургическое вмешательство.
Профилактика синдрома грушевидной мышцы
Поскольку синдром грушевидной мышцы обычно вызывается занятиями спортом или движением, которое постоянно нагружает грушевидную мышцу, например бегом или выпадом, профилактика часто связана с хорошей формой.Избегайте бега или упражнений на холмах или неровных поверхностях. Перед занятиями хорошо разминайтесь и постепенно увеличивайте интенсивность. Сохраняйте правильную осанку во время бега, ходьбы или физических упражнений. Если возникает боль, прекратите занятия и отдохните, пока боль не утихнет. При необходимости обратитесь к врачу.
Почему болит область между моими яйцами и ягодицами? История успеха мужской тазовой боли Тайлера
Когда я впервые обсудил, как поделиться историей Тайлера в этом блоге, мы говорили о том, почему мужчины не знают о ЛТ тазового дна.Мы говорили о том, что большинство веб-сайтов перечисляют «хронический простатит» или «синдром мужской тазовой боли» для определения его симптомов. Он поделился со мной тем, что мужчины, скорее всего, набирают в Google, когда ищут лечение от симптомов, похожих на его. Он сказал: «Я бы поискал« почему болит область между моими яйцами и моей задницей? »Отсюда и название этого блога! Это история моего пациента, Тайлера (имя было изменено для анонимности пациента), включая краткие вопросы и ответы.
История боли Тайлера и как он его нашел PHRC
Тайлер, 30-летний мужчина, впервые обратился в PHRC с острой болью в копчике, промежности, стержне полового члена и мошонке, которая началась три-четыре года назад. .Он чувствовал эту боль всем, что вызывало напряжение в его тазу, включая эрекцию, дефекацию и переход из положения сидя в положение стоя. За шесть-двенадцать месяцев до первого приема он также начал испытывать эректильную дисфункцию, частое мочеиспускание и просыпался по ночам, чтобы пописать (также известная как никтурия). В то время Тайлер мочился каждые 1-1,5 часа в течение дня (обычно 3-4 часа) и просыпался 1 раз ночью, и временами он чувствовал боль в левой части полового члена и левом яичке.Он давил и напрягался, чтобы в течение дня совершить 1 дефекацию, которая часто была болезненной и не ощущалась полной. В дополнение к этим симптомам он испытывал стреляющую боль в левом бедре и ноге, которая совпадала с болью в копчике.
О чем вы подумали в первую очередь, когда появились эти симптомы?
Сначала я не заметил своих симптомов, так как они постепенно проявлялись. Я страдал от незначительной боли в пояснице значительную часть своей жизни, а затем однажды у меня начал болеть копчик, но я объяснил это старением.Хотя в то время я еще не был стар, мне было чуть больше 20, но я знал, что мое тело с возрастом начнет катиться вниз, поэтому я просто подумал, что это часть процесса. Затем у меня начинаются короткие, но резкие спазмы в промежности при мочеиспускании; это был знак того, что что-то не так. Сначала я подумал, что это ИППП, и поговорил с другом, и сразу упомянул о некоторых других болях, которые у меня были, и он сразу сказал, что боль — это ненормально. Именно тогда я решил обсудить эту проблему со своим лечащим врачом, когда мне было чуть больше 30.
К кому вы обратились в первую очередь с этой проблемой? Можете ли вы вкратце рассказать о нескольких следующих шагах, которые были предприняты до того, как вы узнали о физкультуре тазового дна?
Я пошел к своему терапевту и рассказал о своих проблемах. Он сразу же спросил, почему я не упомянул об этих болях раньше, но я ответил, что, по моему мнению, это то, что пришло с возрастом. Он придумал план:
-
- Тест на ИППП — отрицательный
- Сходить к урологу, чтобы узнать, есть ли проблема с простатой — Нет проблем
- Обратиться к специалисту по копчикам — получил мрт, ничего плохого
- См. ПТ тазового дна — своего рода последняя мысль моего основного лечащего врача, но стоит продолжить, если ничто другое не помогло.Я никогда не слышала об этом, и мой врач сказал, что большинство пациентов — женщины, как правило, во время или после беременности. Он не рекомендовал этот путь пациентам-мужчинам.
После направления к урологу и ортопеду Тайлер наконец задумался о физиотерапии тазового дна. Его врач случайно оказался по соседству со специалистом по эндометриозу, который часто обращался к физиотерапевту тазового дна. Его врач пересказал [мне] историю на мероприятии, посвященном здоровью таза, о том, как в конце концов выключилась лампочка, когда он понял, что у мужчин тоже может быть дисфункция тазового дна.Он призвал Тайлера пройти обследование в Центр здоровья и реабилитации тазовых органов.
О чем вы впервые подумали, когда врач порекомендовал физическую терапию для тазового дна?
Надеюсь, работает. В этот момент я жил с постоянной болью (управляемой, но очень раздражающей), и я делал все, чтобы разрешить проблемы и боль. Я не проводил исследований и пошел вслепую.
Физический осмотр и оценка
После полной оценки, включая внешний и внутренний осмотр, я понял, почему Тайлер испытывает эти симптомы.У Тайлера было очень гипертоническое тазовое дно. В тот первый день я с трудом сдал внутренний экзамен. Его гипертоническое тазовое дно было причиной боли в копчике. Его мускулы, казалось, были в полном спазме. Это имеет смысл, если подумать о вещах, которые усугубили его симптомы. Тазовое дно сокращается, когда мужчина достигает эрекции и когда мы напрягаемся, например, переходя из положения сидя в положение стоя. Мышцы тазового дна также прикрепляются к кончику копчика (копчик) и втягивают копчик в сгибание; представьте себе собаку с хвостом между ног.Это сгибание копчика может помешать нормальному, здоровому и безболезненному опорожнению кишечника. Поскольку его тазовое дно было сильно гипертоническим, я включил в свой план, что ему, вероятно, потребуется фармакологическая помощь (миорелаксанты), чтобы уменьшить напряжение мышц тазового дна. В дополнение к гипертонусу тазового дна, у Тайлера были значительные ограничения соединительной ткани вокруг таза и миофасциальные ограничения с повышенным мышечным напряжением, затрагивающим его квадратную мышцу поясницы, ягодичные мышцы и мышцы-вращатели бедра.Все это способствовало его дисфункции тазового дна. Тайлер путешествовал по миру почти 10 лет, и я считаю, что плохое питание, частая смена часовых поясов и расписания привели к запорам, длительные периоды сидения и плохие привычки мочевого пузыря, включая частое мочеиспускание, стали причиной его гипертонуса тазового дна. У него также была история боли в пояснице, которая уменьшилась за последние 5 лет с помощью упражнений, и, хотя у него не было боли в спине во время его посещения, история боли в пояснице может быть основной причиной его гипертонуса тазового дна. .
Оглядываясь назад, есть ли в вашей жизни или образе жизни в то время, когда у вас началась боль, есть вещи, которые, как вы теперь думаете, связаны с тем, почему у вас была эта боль с самого начала?
Теперь я уделяю первоочередное внимание своему здоровью питанию и фитнесу. Когда вначале началась боль, я не очень заботился о себе, и я считаю, что это усугубляло боль. Возможно, это напрямую не ухудшило ситуацию, но если вы будете контролировать свое тело, это только улучшит результаты. Мне жаль, что я не начал заниматься болью и заботиться о себе раньше.Чем дольше вы ждете, тем труднее становится.
Что вы подумали после той первой встречи? Что побудило вас вернуться на будущие встречи?
Только когда я прибыл в офис PT, меня проинформировали о внутренней работе. Это то, о чем мне должна была сообщить моя основная медицинская помощь. Сначала меня это немного смутила, но я был настроен так, что если это поможет мне стать лучше физически, то стоит попробовать.
Первые несколько посещений были болезненными и не такими, как вы думаете.Было больно, потому что мышцы таза были сокращены… постоянно. Так что работа с этой частью моего тела будет похожа на лечение боли в спине или боли в шее. Как и в случае с этими видами лечения, улучшение наступает не сразу. Это было после четвертого сеанса, когда я почувствовал небольшое улучшение. Я лечусь уже четыре месяца и вижу, что конец близок. Сейчас я чувствую себя намного лучше, и трудно вспомнить, на что была похожа боль. У меня почти нет боли в спине и копчике, и я больше не получаю стреляющую боль в нижней части тела.
Мой план и цели для Тайлера
Мне было ясно, что причиной симптомов Тайлера был опорно-двигательный аппарат. Мой план был физиотерапией один раз в неделю в течение восьми недель. С каждым пациентом мы внимательно следим за его прогрессом при каждом посещении, чтобы убедиться, что он идет так, как ожидалось. Вот почему мы ставим перед пациентами краткосрочные и долгосрочные цели.
Моими краткосрочными целями были:
- Уменьшить гипертонус ПФ до умеренного, чтобы уменьшить боль и улучшить функцию.
- Пациент переносит внутреннюю мануальную терапию.
- Пациенту проводят 1 КМ в день без толчков и напряжений.
- Пациент мочится каждые два-три часа в течение дня без боли.
Моими долгосрочными целями были:
- Нормализовать тонус PFM для устранения боли в копчике и улучшения сексуальной функции.
- Пациент мочится каждые три-четыре часа в течение дня и ноль раз просыпается ночью.
- Опорожнение кишечника безболезненное.
Когда я увидел Тайлера на втором приеме, я столкнулся с той же проблемой при попытке трансректально проработать мышцы его тазового дна; они были настолько тугими, что он с трудом переносил введение или пальпацию. Я быстро понял, что мне понадобится подкрепление, и связался с его врачом. Я спросил, сможет ли он прописать 10-миллиграммовый валиумный суппозиторий, что он быстро и сделал, так как искал какой-либо способ помочь Тайлеру в его ситуации. Я посоветовал ему использовать эти суппозитории в то время, когда он испытывал значительную боль или дискомфорт (в день, когда у него было затрудненное опорожнение кишечника, занимался сексом или он больше сидел), и в ночь перед тем, как войти в ФТ.
В дополнение к ПК для тазового дна и валиумным суппозиториям я порекомендовал Тайлеру изменить образ жизни. Я проинструктировал его, как правильно наносить валик из поролона на внутреннюю поверхность бедра и область ягодиц. Я научил его, как выполнять опускание мышц тазового дна, правильно работать с кишечником и мочевым пузырем, и посоветовал ему начать упражнения на растяжку, такие как определенные позы йоги (поза ребенка, собака вниз, счастливый ребенок и т. Д.). Для получения дополнительной информации об упражнениях при тазовой боли щелкните здесь. У него были проблемы с объяснением симптомов со стороны мочевого пузыря, поэтому я также попросила Тайлера заполнить дневник мочевого пузыря, чтобы лучше понять его обычные привычки.
Поворотный момент в выздоровлении Тайлера
После шести посещений я заметил, что внешние данные значительно улучшились, и Тайлер сообщил об улучшении его позывов к мочеиспусканию, мочеиспускания и никтурии; тем не менее, его гипертонус тазового дна сохранялся, и его самой большой жалобой оставалась боль в копчике. На этот раз я посоветовал нам попробовать 30-минутные встречи два раза в неделю вместо 60-минутной встречи один раз в неделю. На каждом 30-минутном сеансе я сосредотачивался исключительно на его внутреннем тонусе тазового дна и подвижности копчика.По прошествии первой недели он заметил снижение интенсивности боли в копчике на 10%. Спустя две недели я заметил значительное улучшение его тонуса PF, и он сообщил, что боль уменьшилась с острой до тупой, но все еще оставалась очень постоянной. После пяти недель встреч два раза в неделю Тайлер приехал, проехав несколько часов в машине без боли в копчике накануне. Это было огромным достижением! В конечном счете, увеличение частоты посещений стало поворотным моментом в его плане лечения.После шестой недели посещений раз в две недели я рекомендовал нам вернуться к еженедельным приемам, чтобы начать снижать частоту его ПК и улучшить его независимое управление болью. Вот где мы сейчас находимся в его плане. На данный момент мы устранили его резкую стреляющую боль, никтурию, боль при дефекации и боль в копчике.
Было ли что-нибудь из того, что вам давали в PT, вашим врачом или другими поставщиками медицинских услуг, что, по вашему мнению, значительно помогло вашему выздоровлению?
Уверенность в том, что лечение поможет.Противостоять любой физиотерапии может быть сложно физически и морально, но цель оправдывает средства. Я хотел бы сделать это раньше, потому что моя жизнь значительно улучшилась. Моя подвижность стала лучше, и я не испытываю постоянной боли, которая меня сбивает.
В заключение я поделюсь последними комментариями и советами Тайлера:
— Для мужчин внутренняя работа может не начаться из-за личных причин или того, что думают друзья и семья. Я имел дело с этим, и всякий раз, когда меня дразнят по поводу внутренней работы, я всегда переворачиваю ситуацию на них.Например, я бы сказал: «Если бы у вас была постоянная боль и был бы немного неудобный способ ее исправить, вы бы?» Ответ всегда положительный.
— Если вы считаете, что можете страдать от дисфункции таза, я бы посоветовал изучить симптомы. Я понятия не имел, и мне пришлось посетить множество специалистов, прежде чем я узнал, что у меня дисфункция таза. Хотелось бы, чтобы это касалось меня больше, но я считаю, что большинство профессионалов думают, что любые проблемы в этой области обычно связаны с простатой. Поэтому, если с вашей простатой нет проблем, вам может не повезти, если только специалист не знает о дисфункции тазового дна у мужчин.
Я надеюсь, что те, кто читает это, найдут проблеск надежды в своей текущей боли или симптомах. Симптомы мочевого пузыря, кишечника и сексуальной дисфункции вполне реальны, физические проблемы и их можно лечить. Случай Тайлера — яркий тому пример. Чтобы узнать больше о мужской тазовой боли, ознакомьтесь с нашей книгой «Объяснение тазовой боли». Если вы страдаете от подобных симптомов, не стесняйтесь обращаться за помощью непосредственно к своему врачу, поставщику медицинских услуг или физиотерапевту. Во многих штатах направление к врачу не требуется, чтобы пройти обследование у физиотерапевта, поэтому я предлагаю позвонить непосредственно физическому специалисту, чтобы обсудить, подходит ли вам это лечение.
Дополнительная литература, ресурсы, подкасты и видео:
______________________________________________________________________________________________________________________________________
Вы не можете приехать к нам лично? Предлагаем виртуальные встречи!
Мы понимаем, что из-за COVID-19 люди могут предпочесть пользоваться нашими услугами из дома. Мы также понимаем, что многие люди не имеют доступа к физиотерапии тазового дна, и мы здесь, чтобы помочь! Центр здоровья и реабилитации тазовых органов — это многогородская компания, в которой работают высококвалифицированные и специализированные физиотерапевты тазового дна, которые стремятся помочь людям улучшить здоровье тазовых органов и устранить тазовые боли и дисфункции.Мы здесь для вас и готовы помочь, будь то лично или онлайн.
Виртуальные сеансы доступны с физиотерапевтами PHRC по тазовому дну через нашу видеоплатформу Zoom или по телефону. Стоимость этой услуги составляет 75 долларов США за 30 минут. Для получения дополнительной информации и расписания посетите нашу страницу цифрового здравоохранения.
Помимо виртуальной консультации с нашими физиотерапевтами, мы также предлагаем комплексные медицинские услуги с Jandra Mueller, DPT, MS. Джандра — физиотерапевт тазового дна, также имеет степень магистра в области комплексного здоровья и питания.Она предлагает такие услуги, как тестирование на гормоны с помощью теста DUTCH, комплексное тестирование стула при проблемах со здоровьем желудочно-кишечного тракта, а также комплексный инструктаж по здоровью и планирование питания. Для получения дополнительной информации о ее услугах и расписании посетите нашу страницу веб-сайта Integrative Health.
Спросите доктора Роба о синдроме грушевидной мышцы
Обычное состояние — первоначальная боль в ягодицах
Что это?
Синдром грушевидной мышцы — болезненное состояние, развивающееся из-за раздражения или сжатия седалищного нерва возле грушевидной мышцы.Грушевидная мышца соединяет самые нижние позвонки с верхней частью ноги после прохождения «седалищной выемки», отверстия в тазовой кости, которое позволяет седалищному нерву проникать в ногу. Здесь мышца и нерв прилегают друг к другу, и из-за этой близости могут развиться проблемы.
Состояние относительно обычное. По оценкам, около 5% случаев ишиаса (раздражение седалищного нерва, вызывающее иррадирующую боль из спины или ягодиц в ногу, икру и ступню) вызваны синдромом грушевидной мышцы.Кажется, это чаще встречается у женщин, хотя причина этого не известна.
Симптомы и признаки
Типичный пациент с синдромом грушевидной мышцы жалуется на «радикулит», то есть острую, сильную, иррадирующую боль из нижней части спины или ягодиц вниз по задней поверхности ноги в бедро, икру и ступню. Симптомы могут быть связаны с бурситом тазобедренного сустава или грыжей межпозвоночного диска («сползание межпозвоночного диска»), но осмотр врача помогает определить истинную причину, потому что с синдромом грушевидной мышцы у человека также есть:
- трудности при сидении или поднятии веса на ягодицу на боку
- Спазм грушевидной мышцы
- Боль в грушевидной мышце при ректальном исследовании
- Боль по типу ишиаса, когда бедро движется и поворачивается наружу, преодолевая сопротивление.
Причины синдрома грушевидной мышцы
К признанным причинам синдрома грушевидной мышцы относятся:
- Травма
- Аномальное развитие или расположение грушевидной мышцы или седалищного нерва
- Аномальное положение позвоночника (например, сколиоз)
- Несоответствие длины ног (при разной длине ног)
- Длительное сидение, особенно при ношении толстого кошелька в кармане непосредственно за грушевидной мышцей
- Предыдущая операция на бедре
- Необычно интенсивные упражнения
- Проблемы со стопами, включая неврому Мортона.
Во многих случаях причину установить невозможно.
Диагноз
Диагноз является «клиническим», что означает, что он основан на симптомах и физическом обследовании. Специального анализа крови, биопсии или визуализации для подтверждения диагноза не существует. По этой причине трудно точно знать, есть ли у человека это заболевание, и существуют некоторые разногласия по поводу того, насколько оно распространено. Это особенно верно, потому что заболевание позвоночника и диска может вызывать похожие симптомы, а синдром грушевидной мышцы может присутствовать наряду с другими состояниями, такими как бурсит бедра.
Ожидаемая продолжительность
Продолжительность синдрома грушевидной мышцы непостоянна. Часто оно непродолжительное, особенно если правильное лечение начинается вскоре после появления симптомов.
Профилактика
Не существует надежного способа предотвратить синдром грушевидной мышцы. Для людей, у которых была эта или другие проблемы со спиной, стандартные рекомендации включают домашние упражнения и растяжку, подтяжку пяток (если ноги разной длины), не носить бумажник в заднем кармане, избегать длительного сидения и лечиться от другие сопутствующие заболевания (например, артрит позвоночника или проблемы со стопами).
Лечение
Хотя могут быть рекомендованы лекарства, такие как болеутоляющие, миорелаксанты и противовоспалительные препараты, основой лечения синдрома грушевидной мышцы являются физиотерапия, упражнения и растяжка. Специальные процедуры могут включать:
- коррекции походки
- Улучшение подвижности крестцово-подвздошных суставов
- Растяжка для снятия напряжения в мышцах грушевидной мышцы и мышц, окружающих бедро
- Укрепление отводящих мышц бедра (мышцы, отводящие бедро от тела)
- применение тепла
- иглоукалывание.
Если эти меры не эффективны, можно рассмотреть более инвазивное лечение, например:
- инъекции местного анестетика (аналогичного новокаину), ботулинического токсина и / или кортикостероидного агента — эти инъекции обычно проводятся с помощью ультразвука, рентгеновских лучей или электромиограммы (которая определяет мышечную и нервную активность), чтобы убедиться, что игла находится в нужном месте.
- хирургия — Хотя это и является крайней мерой, удаление части грушевидной мышцы или ее сухожилия, как сообщается, дает облегчение в рефрактерных случаях.
Прогноз
При своевременной диагностике и лечении прогноз неплохой. Однако состояние может стать хроническим; плохой исход может быть более вероятным, если диагноз и лечение откладываются.
Итог
Синдром грушевидной мышцы может быть самой частой причиной боли в спине седалищного типа, о которой вы никогда не слышали; или это может быть редко, никто не уверен. Если у вас стойкая необъяснимая боль в ягодицах, которая распространяется и на ногу, перестаньте носить кошелек в заднем кармане, постарайтесь не сидеть так много и обратитесь к врачу.У вас может быть проблема с диском или другая распространенная проблема со спиной; но у вас может быть синдром грушевидной мышцы, и обнаружение этого раньше, чем позже, может иметь значение.
— Роберт Х. Шмерлинг, MD
Роберт Х. Шмерлинг, доктор медицины, адъюнкт-профессор медицины Гарвардской медицинской школы и клинический руководитель ревматологии в Медицинском центре Бет Исраэль Дьяконесса в Бостоне, где он преподает в резидентуре по внутренним болезням. Он также является программным директором стипендии ревматологов.Он является практикующим ревматологом более 25 лет.
Чтобы понять, почему возникает боль в спине и какие методы лечения, скорее всего, помогут, получите специальный отчет Гарварда о состоянии здоровья Боль в спине: поиск решений для вашей боли в спине.
Изображение: Eraxion / Getty Images
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного контента.Обратите внимание на дату последнего обзора или обновления всех статей. На этом сайте нет контента, независимо от даты, никогда не следует использовать вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Настоящая боль в заднице — [𝗣] 𝗥𝗲𝗵𝗮𝗯
18 февраля Синдром грушевидной мышцы: настоящая боль в заднице
Автор Шериф Элнаггар PT, DPT, OCSВы столкнулись с ноющей болью в ягодицах, которая просто не проходит? Вы все перепробовали.Лед, тепло, массирую зону, но ничего не получается! Это раздражение, связанное с болью в задней части бедра, может быть вызвано состоянием, известным как «синдром грушевидной мышцы», который является своего рода загадкой в области здравоохранения. Это состояние может быть настоящей головной болью (каламбур). В этой статье мы обсудим синдром грушевидной мышцы и то, что вы можете сделать, чтобы облегчить боль, которая может быть вызвана этим «состоянием».
Что такое синдром грушевидной мышцы
Что такое грушевидная мышца?
Проще говоря, грушевидная мышца — это одна из мышц бедра, которая играет ключевую роль в вращении, сгибании и отведении (перемещении от средней линии) бедра .Он также обеспечивает устойчивость позы при стоянии и ходьбе.
Мышечное начало (где мышца начинается в теле) находится в переднем крестце (передней части копчика) и проходит по диагонали к внешней стороне бедренной кости (бедренной кости). Вы можете найти эту мышцу, поместив руку на копчик ниже поясницы, а затем слегка переместив руку в сторону ягодиц по диагонали вниз.
Анатомия мышц грушевидной мышцы
из SemiSport
Большой нерв, о котором вы, возможно, слышали, известный как седалищный нерв , проходит под этой мышцей и может быть причиной боли у людей с синдромом грушевидной мышцы.Кроме того, существует анатомических вариаций , которые могут существовать от одного человека к другому. Например, не у всех одинаковая длина туловища или голени, у всех разный анатомический состав! Что касается седалищного нерва и его связи с грушевидной мышцей, когда он движется вниз по задней части ноги, он может идти по тому же пути не у всех людей, которые показаны на рисунке выше. О том, действительно ли имеют значение эти анатомические вариации, мы поговорим позже.
Ноющая боль в ягодицах? Исправьте это с помощью Hip [P] Rehab!
Программа реабилитации тазобедренного сустава [P] — это пошаговая программа, разработанная физиотерапевтом, которая научит вас, как улучшить здоровье тазобедренного сустава. Эта трехэтапная программа предложит вам различные упражнения для укрепления и стабилизации бедер и нижней части тела, подтвержденные наукой. Эта программа защитит ваши бедра от всего, что бросает вам жизнь! Узнайте больше ЗДЕСЬ!
Изменение номенклатуры: синдром глубоких ягодичных мышц
Это состояние было впервые описано в 1928 году, а термин впервые был введен в 1947 году.Вы можете подумать, что, поскольку этот термин существует уже долгое время, его причины будут хорошо поняты; однако это не так. В рамках научных исследований и здравоохранения по-прежнему возникает много вопросов относительно этого клинического диагноза. Современное определение синдрома грушевидной мышцы — это состояние , которое характеризуется сочетанием симптомов, включая боль в ягодицах или бедрах . Более того, этот синдром вызывает сжатие седалищного нерва из-за чрезмерного сокращения грушевидной мышцы .Патологии грушевидной мышцы, которые могут вызывать эту седалищную боль, включают:
- Повреждение грушевидной мышцы в результате острой травмы или травмы
- Анатомические изменения грушевидной мышцы, включая коварную гипертрофию (рост мышц)
- Вариации хода седалищного нерва по отношению к грушевидной мышце
- Слабость окружающей мускулатуры бедра, вызывающая более эксцентрическую нагрузку (удлинение мышц против силы тяжести) на грушевидную мышцу
Более того, в недавней литературе произошли сдвиги в отношении номенклатуры этого диагноза, поскольку вы также можете слышать термин «синдром глубокой ягодицы».Martin et. В журнале Journal of Hip Preservation Surgery он определил это как «наличие боли в ягодицах, вызванной недискогенным и внетазовым ущемлением седалищного нерва». Что отличает этот недавний сдвиг в сторону синдрома глубокой ягодицы как более объективный термин по сравнению с синдромом грушевидной мышцы, так это то, что в бедре больше структур, которые могут вызвать защемление седалищного нерва. Сюда входят фиброзные связки кровеносных сосудов, ягодичные мышцы, мышцы подколенного сухожилия, глубокие внешние и внутренние вращатели бедра и другие поражения, занимающие пространство.С учетом этих различий в терминологии, общий подход к лечению остается неизменным в отношении улучшения симптомов боли в ягодицах.
Как узнать, есть ли оно у меня? Диагноз по исключению
Поскольку этот общий термин не всегда имеет «четкую» причину, диагноз обычно ставится путем исключения, что означает, что все другие возможности возникновения боли вокруг задней стороны бедра в ногах исключены . К другим патологиям, которые могут вызвать боль в задней части бедра и ноге, относятся:
- Боль в крестцово-подвздошном суставе (SI-сустав)
- Стеноз позвоночного канала (сужение позвоночного отверстия)
- Направление боли от фасеток (суставов) поясничного отдела позвоночника
Поскольку это диагноз исключения, практикующие врачи должны провести тщательную оценку, чтобы убедиться, что никакие другие конкурирующие диагнозы не влияют на симптомы пациента.В статье Danazumi et. другие авторы обсуждали, что примерно 5% людей, у которых диагностирована боль в пояснице, были неправильно диагностированы, поскольку у них действительно был синдром грушевидной мышцы. Да, это небольшое количество; однако клиницисты должны сохранить этот диагноз в своем дифференциальном списке при расшифровке, почему пациент может испытывать определенные симптомы в ягодицах и / или ногах.
Что такое синдром грушевидной мышцы?
Общие признаки и симптомы синдрома грушевидной мышцы включают:
- Возможное усиление боли в области ягодиц при ходьбе и / или беге
- Боль при длительном сидении , особенно на твердых поверхностях
- Боль может передаваться из ягодицы в заднюю часть бедра и даже по всей задней стороне ноги в распределении седалищного нерва, если она более сильная
- Боль может воспроизводиться, когда бедро находится в ПРАВИЛЬНОМ положении (сгибание, приведение и внутреннее вращение)
- Боль можно воспроизвести с помощью теста подъема прямой ноги (прикладывание напряжения к седалищному нерву)
- Боль при пальпации (давление) на грушевидную мышцу.Также при пальпации могут быть увеличены спазмы и «триггерные точки» этой мышцы.
Дифференциация боли в ягодицах
Анатомические вариации седалищного нерва и грушевидной мышцы: имеет ли это значение?
Из журнала ортопедических исследований
Некоторые исследования, которые включают изучение анатомии грушевидной мышцы и того, как с ней взаимодействует седалищный нерв, включали гипотезы о наличии анатомических вариаций, которые могут подвергнуть человека риску развития синдрома грушевидной мышцы.В одном исследовании Битон и Энсон изучили 240 трупных рассечений взаимосвязи между грушевидной мышцей и седалищным нервом. Результатами исследования стали:
- 90% трупов имели нормальную анатомию с седалищным нервом, проходящим ниже (под) грушевидной мышцы
- Остальные 10% трупов имели вариации, которые включали:
- Седалищный нерв, который расщепляется и проходит через грушевидную мышцу и ниже ее
-
- Седалищный нерв, который расщепляется и проходит выше и ниже грушевидной мышцы
-
- Седалищный нерв, который проходит напрямую через грушевидную мышцу
Другой метаанализ 18 исследований с более чем 6500 трупами продемонстрировал аномалии в этих анатомических отношениях у 16.9% их выборки. Как вы можете видеть на изображении выше, другие исследования подтвердили даже больше вариаций, чем перечисленные нами! Итак, реальный вопрос … действительно ли эти анатомические вариации предрасполагают кого-то к развитию синдрома грушевидной мышцы? По данным литературы, № . Результаты обоих этих исследований показали, что не было статистически значимой разницы в распространенности этого состояния между людьми, у которых были анатомические вариации, и теми, у кого их не было. .При этом все же полезно понимать, что эти анатомические вариации действительно существуют, и могут дать некоторый контекст относительно того, почему кто-то испытывает их симптомы.
Как справиться с радикулитом? Найдите облегчение с помощью нашей программы для поясницы
Независимо от того, как долго вы страдаете от проблем со спиной, никогда не поздно почувствовать себя лучше. Мы поняли, мы тоже занимались проблемами поясницы! Программа реабилитации поясницы [P] — это пошаговая программа, разработанная физиотерапевтом, которая сочетает в себе научные данные о физических упражнениях, текущие данные, наш клинический опыт и наш личный опыт, чтобы предоставить вам окончательное решение! Узнайте больше ЗДЕСЬ!
Как уменьшить боль в ягодицах?
В настоящее время варианты лечения людей с синдромом грушевидной мышцы включают упражнения, мануальную терапию, такие методы, как ударно-волновая терапия, сухие иглы или инъекции. Нет четкого консенсуса в отношении того, какой вариант лечения является лучшим в настоящее время из-за отсутствия доказательств в этой области практики . Тем не менее, несколько исследований подтвердили, что физиотерапия и специальные упражнения помогают модулировать симптомы, связанные с синдромом грушевидной мышцы. Ниже мы покажем вам несколько упражнений, которые помогут вам преодолеть тянущую боль!
Растяжка грушевидной мышцы на спине
Пример видео с упражнением по программе реабилитации бедра [P]
- КАК: Лежа лицом вверх на полу, скрестите одну ногу через другую.Чем ближе вы поднесете ступню к попе на ноге, стоящей на полу, тем дальше вы вытянете противоположное бедро. Если этого недостаточно, вы можете продеть нитку в иглу, приподняв ногу, которая стояла на полу, и притянув голень к груди. Если скрещенная нога соскальзывает, удерживайте ее противоположной рукой.
- ОЩУЩЕНИЕ: Вы почувствуете глубокое растяжение заднего бедра на перекрещивающейся ноге. Чем ближе вы обнимаете ноги, тем сильнее растяжка.
Растяжка грушевидной мышцы сидя
Это еще одна вариация, которую вы можете выполнять в дополнение к растяжке на спине.
Слайдер для седалищного нерва на спине
Пример видео с упражнением по программе реабилитации поясницы [P]
Как упоминалось ранее, иногда синдром грушевидной мышцы может вызывать симптомы в задней части бедра из-за сжатия или раздражения седалищного нерва.Это упражнение поможет облегчить эти симптомы, увеличив подвижность нерва.
Растяжка бедра 90/90 — динамическая
В этом упражнении самое главное — иметь длинный торс и относительно прямую спину, насколько это возможно, особенно когда вы переносите вес вперед. Мы хотим двигаться через бедро, а не через поясницу.
Кроме того, ваша голень НЕ должна быть полностью перпендикулярна бедру.Некоторые люди пытаются усилить это движение, что увеличивает нагрузку на коленный сустав и может вызвать дискомфорт . Всегда двигайтесь в пределах возможностей своего тела!
Пенный валик для ягодиц
Вот несколько советов по катанию с пеной в ягодичной области:
- Вы можете скрестить задействованную ногу над противоположной ногой, чтобы получить динамическую растяжку во время катания с пеной
- Наклоняясь к пораженной стороне, это помогает усилить давление на грушевидную мышцу
- Вы также можете использовать что-то с меньшей площадью поверхности , которое будет более фокусным и локализованным в мышцах, например мяч для лакросса
- Иногда меньше значит лучше, вы можете отступить от области, вызывающей боль в ноге или нервных симптомов, поскольку это может иметь отрицательный отсроченный эффект (иначе, вы почувствуете свою боль позже после этого!)
Только растяжка — не ответ!
Плотная мышца грушевидной мышцы, которая часто находится в спазме, может получить облегчение от растяжения, которое было показано в приведенных выше упражнениях, но это может не помочь в решении проблемы ремоделирования тканей и облегчения кровотока , а преимущества, которые вы можете получить, могут быть кратковременными! В дополнение к растяжке, выполнение мышечной активации и специальных упражнений на укрепление также принесет больше преимуществ в долгосрочной перспективе , а не только растяжка! Вы можете узнать больше о растяжке, послушав наш подкаст ниже!
СЛУШАЙТЕ: СКОЛЬКО НАМ НУЖНО РАСТЯНУТЬСЯ?
Сдвиг в сторону укрепления мышц бедра и перевоспитания при синдроме грушевидной мышцы
Наиболее распространенные гипотезы о том, почему человек страдает синдромом грушевидной мышцы, связаны с укорочением, сжатием или спазмом мышцы.Однако были также противоположные мнения, что эта мышца может работать в более чем удлиненном положении, что делает ее эксцентрично подверженной более высоким нагрузкам во время повседневной активности . Также существует мнение, что действительно напряженная / спазматическая мышца — это, как правило, мышца, которая перегружена или сильно утомлена!
В статье из журнала «Ортопедия и спортивная физиотерапия» Тонли и др. Кроме того, авторы обсуждали, есть ли слабость нашей большой и / или средней ягодичных мышц (которые разгибают и отводят бедро соответственно), наши бедра могут чрезмерно приводить (перемещаться ближе к средней линии) и вращаться внутри, в конечном итоге удлиняясь и создавая большую нагрузку. на грушевидной мышце. Авторы также сообщили, что другие исследования, посвященные синдрому грушевидной мышцы, также обнаружили, что отводящие бедра имеют дефицит силы у людей, страдающих этим заболеванием, что является ключевой мышцей, помогающей стабилизировать наш таз при нагрузочной деятельности, такой как ходьба или Бег.
Таким образом, мы хотим, чтобы не пренебрегали укреплением и переобучением мышц , так как это может быть ключевым, лежащим в основе нарушениями, приводящим к боли в ягодицах.Ниже мы покажем вам некоторые из наших любимых укрепляющих упражнений для бедра!
Используйте кондиционирование функционального диапазона для увеличения мышечной активности!
Чтобы задействовать мышечную активацию бедер, определенные упражнения на кондиционирование функционального диапазона (FRC) могут помочь облегчить этот процесс. FRC — это особый режим упражнений , который помогает улучшить подвижность за счет использования силы и нервно-мышечного контроля .
P прогрессивная угловая изометрическая нагрузка (PAIL) и регрессивная угловая изометрическая нагрузка (RAIL) — это особые типы упражнений FRC.Эти методы помогают научить центральную нервную систему (ЦНС) контролировать и функционировать в новых диапазонах . Использование изометрического сокращения учит нервную систему активному контролю над определенным диапазоном (то есть укороченным или удлиненным положением). Эти методы помогают расширить доступный диапазон движений. Кроме того, PAILs и RAILs помогут развить силу и адаптацию тканей как в сокращенном, так и в удлиненном диапазоне движений. Ключевым компонентом при выполнении PAIL и RAIL является облучение , , что означает создание напряжения по всему телу .
ВЕДРО / РЕЛЬС
Для выполнения этого упражнения вы будете статически удерживать положение бедер 90-90 в течение примерно 2 минут. По истечении 2 минут вы облучаете (создаете напряжение) по всему телу и выполняете сокращение PAIL одной ногой, вбивая ногу в землю, увеличивая напряжение до 100% к концу 10-секундного счета.
После сокращения PAIL, вы затем переключитесь на сокращение RAIL — снова, увеличивая напряжение до 100% усилия в течение 10-секундного счета — активно продвигаясь дальше в новый диапазон.После завершения этого цикла (удерживайте позицию: 2 минуты, затем сокращение PAIL / RAIL) вы заметите, что приобрели новый, улучшенный диапазон! Затем вы можете повторить эту точную последовательность.
Боковая планка
Упражнение с толчком бедра — одно из лучших упражнений для активации большой ягодичной мышцы , что способствует разгибанию бедра! В нашей библиотеке упражнений есть множество вариантов тяги бедра!
Нужна помощь при выполнении тяги бедра? Посмотрите это видео!
Что еще мы можем сделать? Избегайте длительного сидения!
Люди, страдающие болью в ягодицах, часто жалуются на то, что продолжительное сидение ухудшает симптомы, особенно на твердых поверхностях.Если мы остаемся в одном положении в течение нескольких часов подряд, может произойти адаптивное позиционирование , когда такие мышцы, как наша грушевидная мышца, связки, сухожилия и другие мягкие ткани, сжимаются / удлиняются в определенных положениях, что приводит к дефициту подвижности и / или боль. Мы знаем, что «идеальной осанки не бывает»; однако мы можем добиться успеха, сделав ежедневные частые движения частью нашего образа жизни. Купите постоянный стол — отличный вариант, или установите напоминания на свой телефон или компьютер не реже 1-2 раз в час.Модификации активности имеют большое значение для преодоления ваших симптомов!
ЧИТАЙТЕ: СУЩЕСТВУЕТ ИДЕАЛЬНАЯ ПОЛОЖЕНИЕ РАБОЧЕГО СТОЛА?
Заключительные мысли
Синдром грушевидной мышцы до сих пор остается аномалией в сфере здравоохранения. Люди обычно жалуются на тянущую боль в ягодицах или бедрах, которая может распространяться вниз по задней части ноги. Это происходит из-за повышенного напряжения и / или спазма этой мышцы грушевидной мышцы, что затем вызывает сжатие и раздражение седалищного нерва.Произошел сдвиг в сторону термина «глубокий ягодичный синдром», поскольку более недавние исследования подтвердили, что в бедре больше структур, которые могут вызывать компрессию седалищного нерва в дополнение к грушевидной мышце. Все диагнозы, которые могут вызвать боль в бедре или ноге, должны быть исключены до подтверждения этого синдрома в качестве диагноза.
Что касается лечения, мануальная терапия и специальные упражнения, а также изменение активности показали многообещающие результаты, однако для определения наилучшего подхода к лечению этого состояния необходимы дополнительные доказательства.Растяжка и работа с мягкими тканями могут обеспечить временное облегчение; Тем не менее, упражнения для активации и укрепления здоровья принесут долгосрочную пользу. Если вы страдаете от боли в области ягодиц или бедер и не проходили формальную оценку, обратитесь за консультацией к физиотерапевту или ортопеду, который сможет дифференциально диагностировать ваши конкретные симптомы!
Чувствуют ли ваши бедра напряженными? Разблокируйте свою мобильность с помощью нашего капитального ремонта Hip Mobility!
Программа капитального ремонта [P] реабилитации тазобедренного сустава — это идеальный ресурс для тех, кто хочет улучшить подвижность бедра.Естественный дизайн бедра позволяет ему служить ключом к основному движению. Если мы начинаем терять доступ к этой подвижности, мы теряем значительный двигательный потенциал и увеличиваем риск травмы бедра, а также областей выше и ниже, таких как поясница, колени и ступни. С помощью этой программы вы восстановите доступ к подвижности бедра и будете наслаждаться жизнью, полной безграничных движений! Узнайте больше ЗДЕСЬ!
Список литературы
- Битон Л.А., Энсон Б.Дж.Седалищный нерв и грушевидная мышца: их взаимосвязь, возможная причина кокцигодинии. J Bone Joint Surg. 1938; 20 (3): 686-688.
- Natsis K, Totlis T, Konstantinidis GA, Paraskevas G, Piagkou M, Koebke J. Анатомические различия между седалищным нервом и грушевидной мышцей: вклад в хирургическую анатомию при синдроме грушевидной мышцы. Хирург Радиол Анат. 2014; 36 (3): 273-280.
- Данадзуми, М. С. (2020). Эффект интегрированной техники нервно-мышечного торможения в лечении синдрома грушевидной мышцы: отчет о клиническом случае. Ближневосточный журнал реабилитации и медицинских исследований .
- Тонли, Дж. К., Юн, С. М., Кочевар, Р. Дж., Дай, Дж. А., Фаррохи, С., и Пауэрс, К. М. (2010). Лечение человека с синдромом грушевидной мышцы с упором на укрепление мышц бедра и перевоспитание движений: отчет о болезни. Журнал ортопедии и спортивной физиотерапии, 40 (2), 103-111.
- Мартин, Х. Д., Редди, М., и Ойос, Дж. Г. (2015). Синдром глубоких ягодиц. Журнал хирургии сохранения тазобедренного сустава, 2 (2), 99-107.
Об авторе
Шериф Эльнаггар, PT, DPT, OCS
[P] Rehab Заведующий отделом содержания
Шериф окончил Университет Темпл со степенью бакалавра наук и со специализацией в кинезиологии. Затем он получил степень доктора физиотерапии в Университете ДеСейлс, получив диплом с отличием награды за профессиональное мастерство и награды за выдающиеся достижения в области исследований.После учебы в аспирантуре он работал главным резидентом программы ординатуры по ортопедической физиотерапии Святого Луки. Шериф — сертифицированный клинический ортопедический специалист. Шериф сосредотачивается на понимании того, как двигательные нарушения влияют на функцию, а также способствует изменению образа жизни, чтобы предотвратить повторение травм. Его ранние интересы в лечении включают травмы, связанные с бегом, спортивную реабилитацию для подростков и реабилитацию ACL у спортсменов нижних конечностей. Он также участвовал в тренировках юных футболистов.Помимо работы физиотерапевтом, он любит путешествовать, бегать и кататься на велосипеде, следить за спортивными командами Филадельфии и проводить время со своей семьей.
Заявление об ограничении ответственности — Содержимое здесь предназначено только для информационных и образовательных целей и не предназначено для медицинских консультаций.
3 типа боли в ягодицах и что вы можете с этим поделать
Буквальная боль в ягодицах — не самое приятное занятие; это может затруднить и неудобно ходить, сидеть и спать.Это определенно то, от чего хотелось бы избавиться как можно скорее, но иногда мы неосознанно усугубляем проблему, пытаясь растянуть травмированный участок. У этих видов практик есть особое название — анга бангха . По сути, это означает, что вы хотите сделать что-то хорошее, но в конечном итоге навредите себе. Сегодня мы рассмотрим три типа боли в ягодицах и то, как можно избежать практики anga bangha .
Боль в ягодице №1: Боль в нижней части ягодиц.
Много лет назад я готовился к соревнованиям по фитнесу и в мой распорядок был включен шпагат. Однажды, будучи молодым и глупым, я сразу же плюхнулся в шпагат и услышал «Crrkkhh» внизу моей правой ягодицы. «Хм, подумал я, это звучит не очень хорошо». Мне удалось выбраться из сплита, но в итоге пару недель я хромал, а потом месяцами боролся с болью в ягодицах.
Местоположение: это боль, которую вы испытываете прямо в ягодичной складке на задней стороне бедра.Это может доставить вам неприятности при ходьбе, но становится особенно заметным, когда вы наклоняетесь вперед с прямыми ногами.
Правонарушитель: сухожилие (и) подколенного сухожилия
Причина: этот тип боли обычно является признаком травмы сухожилия (й), прикрепляющего подколенные сухожилия к тазу. Обычно это результат чрезмерного натяжения подколенных сухожилий, особенно если они не были должным образом разогреты. Когда практикующие йогу настаивают на том, чтобы ноги оставались прямыми в наклонах вперед, а затем заставляют себя принять позу, они могут повредить сухожилие.Учителя йоги, которые много демонстрируют на своих занятиях, также подвергаются риску, поскольку они с большей вероятностью примут трудную позу без надлежащей подготовки.
Распространенное лекарство: вот парадокс — при травме сухожилия мышцы подколенного сухожилия естественным образом сокращаются, пытаясь предотвратить дальнейшее повреждение сухожилия. И мы думаем — мои подколенные сухожилия кажутся напряженными и болезненными, если я их только растяну, боль уйдет. Поэтому вместо того, чтобы позволить сухожилию зажить, мы продолжаем восстанавливать его, активно растягивая подколенные сухожилия.Этот цикл может продолжаться очень долго.
Лучшее решение: дайте сухожилиям шанс зажить. Это означает сокращение подколенных сухожилий для увеличения кровообращения в этой области, сильное сгибание коленей в наклонах вперед и только очень легкое растяжение, если оно есть. После того, как острая фаза прошла, можно приступать к постепенной растяжке.
Восстановите здоровье подколенных сухожилий
Попробуйте эту короткую трехэтапную практику йоги, чтобы постепенно вылечить поврежденные подколенные сухожилия.Вы также можете использовать эту практику, чтобы снять хроническое напряжение в подколенных сухожилиях.
Боль в ягодице №2: Боль в наружной / верхней части ягодиц.
Ко мне обратилась клиентка с жалобой на боль в бедре, которая мешала ей ходить и спать. Она была у терапевта, который предложил укрепить мышцы кора, у хирурга-ортопеда, который диагностировал у нее синдром грушевидной мышцы, и у LMT, который лечил ее от тугой ИТ-группы. После тщательного исследования мы определили, что локализация и симптомы ее боли указывали на ослабленные отводящие мышцы, что вызвало смещение таза и множество моделей компенсации мышц.Мы начали работать над укреплением ее похитителей, и вскоре после этого ее боль прошла.
Местоположение: Этот тип боли обычно проявляется в верхней или внешней области ягодиц и может резонировать вниз по бокам ноги. Обычно становится хуже при ходьбе и ночью в положении лежа на пораженном боку.
Преступник: слабый похититель (-ы), тесная IT-повязка могут быть способствующими факторами
Причина: эта боль часто возникает из-за асимметричного движения, которое продолжается в течение длительного периода времени (подробнее о дисбалансе приводящей / отводящей мышцы).
Распространенное лекарство: эту боль часто воспринимают как проблему с IT-браслетом, и ее можно лечить, растягивая IT-бандаж или используя валик, чтобы надавить на него. Это может быть очень полезно, но не решает корня проблемы — слабых отводящих средств. Пока они не будут усилены, проблема будет продолжать появляться.
Лучшее решение. Вам нужно усилить отводящие мышцы, используя их в стабилизирующей роли (стоя на одной ноге) и в подвижной роли (отводя ногу в сторону, желательно против силы тяжести).Вот пример практики укрепления абдуктора.
Боль в ягодицах №3: Боль в центре ягодиц.
Когда выставка Body Worlds приехала в город, одной из причин, по которой я пошел, было проверить структуру бедра, поскольку у меня нет доступа к трупам. Да, временами это было жутковато, но и увлекательно. Например, меня поразило, насколько велик седалищный нерв — да, это самый длинный нерв в вашем теле, идущий от нижней части позвоночника до стопы, но он также очень толстый — примерно толщиной с ваш мизинец. — между позвоночником и бедрами.
Поскольку нерв такой большой и длинный, его можно защемить в разных местах, вызывая знакомую всем боль в седалищном нервах. Два распространенных места удара — это нижняя часть спины (между поясничными позвонками) и под напряженной грушевидной мышцей.
Грушевидная мышца — это небольшая мышца, которая может доставить много проблем, если будет напрягаться. Он расположен глубоко внутри бедра, и его задача — вращать бедро наружу и отводить ногу, когда бедро согнуто. Сама по себе плотная грушевидная мышца может вызвать боль в ягодице, но ситуация ухудшается, если она давит на седалищный нерв, который проходит под (а у некоторых людей прямо) грушевидной мышцей.
Местоположение: Боль может проявляться в середине ягодиц, в нижней части спины или в любом месте на пути прохождения нерва. Это также может проявляться онемением или слабостью в ноге.
Правонарушитель: грыжа межпозвоночных дисков, костные шпоры на позвонках или плотная грушевидная мышца
Причина: много сидения или вождения, дегенеративные изменения позвоночника с возрастом
Распространенное средство: если боль в седалищном поясе вызвана грыжей межпозвоночного диска, это гораздо более серьезная проблема, которая выходит за рамки этой статьи.Укрепление корпуса под руководством физиотерапевта — лучшее решение. Если боль вызвана напряжением грушевидной мышцы, мы можем поработать над снятием мышечного напряжения. Наиболее часто рекомендуемая поза для плотной грушевидной мышцы — это поза голубя. К сожалению, для многих людей с таким типом боли это слишком, слишком рано. В позе голубя грушевидная мышца находится в максимально растянутом положении, а также сильно натягивается седалищный нерв. Это означает, что если боль острая, то попадание на Голубя может усугубить ее.
Лучшее решение: гораздо разумнее использовать наш обычный принцип «контракт-расслабление-растяжение».
Шаг 1. Мы начинаем с сокращения ОКРУЖАЮЩИХ мышц (особенно большой ягодичной мышцы), чтобы увеличить приток крови к общей области.
Шаг 2. Затем мы можем мягко сократить саму грушевидную мышцу, попросив ее снять хроническое сокращение (только если это не вызывает боли) в сочетании с легким растяжением. Такие позы, как Вирабхадрасана 2, Уттхита Парсваконасана и разновидности раковины моллюска, будут сокращать грушевидную мышцу, в то время как простые скручивания стоя со стулом и Ардха Матсиендрасана будут хорошими вариантами для ее растяжения (поскольку они помещают вашу ногу в согнутую / приведенную позицию без элемента внешнего вращения , что мягче для грушевидной мышцы).
Шаг 3. Когда вы будете готовы добавить элемент внешнего вращения к растяжке, лучше выбрать позу «Нить в иглу» вместо «Голубь» или «Гомукасана на спине» вместо полной формы позы, которая будет применяться меньше. усилие против вашей грушевидной мышцы. Только после их выполнения вы будете готовы к Голубю или Гомукасане (а некоторые ученики не будут готовы долго, если вообще когда-либо).
Кроме того, имеет смысл уменьшить хроническое сокращение приводящих мышц, поскольку плотные приводящие мышцы могут вращать ногу изнутри, создавая дополнительную нагрузку на грушевидную мышцу.Плотные подколенные сухожилия также могут раздражать седалищный нерв, поэтому полезно снимать там напряжение. Имейте в виду, что даже простейшая растяжка подколенного сухожилия может быть очень болезненной для ученика с ишиасом, поэтому лучше всего следовать тому же принципу для работы подколенного сухожилия, который мы описали в Боль в ягодицах # 1.
Итак, вот оно. Имейте в виду, что иногда может происходить несколько событий, поэтому, если ваша боль не проходит, несмотря на все ваши усилия, вероятно, пора обратиться за профессиональной помощью.
Испытываете ли вы дискомфорт в ягодицах или напряжение в бедрах? Это может происходить по разным причинам, но почти всегда сопровождается хроническим сокращением мышц в области бедер и несбалансированным развитием мышц. Йога может помочь! Ознакомьтесь с этой шестинедельной серией занятий йогой, которая постепенно снимает хроническое сокращение мышц и восстанавливает сбалансированные отношения между различными мышцами, которые двигаются и поддерживают бедра.
Эта серия йоги от дискомфорта в ягодицах и напряжения бедер для вас, если вы:
- Испытайте ноющий дискомфорт в средней, боковой или нижней части ягодиц;
- Много сидите или водите машину и выполняйте другие повторяющиеся действия, от которых ваши бедра становятся болезненными и жесткими;
- Хотите, чтобы ваши бедра оставались сильными и сбалансированными, систематически и систематически работая со всеми мышцами, поддерживающими тазобедренный сустав;
- Хотите получить больше идей о том, как работать с бедрами на уроках йоги и частных занятиях, доступным для большинства студентов.
Похоже на то, что вы могли бы использовать? В этой серии вы получите 6 видео-практик и 6 распечаток практик, а также небольшую бонусную практику. Начни заботиться о своих бедрах уже сегодня!
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ: Отличная статья о радикулите и практике йоги
Синдром грушевидной мышцы — это то же самое, что ишиас?
Если вы когда-либо испытывали боль, покалывание и / или онемение вдоль седалищного нерва, вы, вероятно, слышали термины «синдром грушевидной мышцы» и ишиас.
Хотя эти два термина иногда используются как синонимы, синдром грушевидной мышцы и ишиас не одно и то же и различаются по причинам, симптомам и методам лечения.
Основные причины различны
Ишиас, и синдром грушевидной мышцы могут вызывать симптомы в нижней части спины, ягодицах и / или ногах, но их основные причины различны.
- Синдром грушевидной мышцы — это заболевание, при котором седалищный нерв раздражается или сдавливается грушевидной мышцей глубоко в тазу.Седалищный нерв обычно проходит рядом с этой мышцей. Симптомы синдрома грушевидной мышцы могут влиять на ваши ягодицы и бедра и распространяться по седалищному нерву в бедро и ногу.
Подробнее о симптомах и диагностике синдрома грушевидной мышцы
- Ишиас — это набор симптомов, возникающих, когда заболевание, такое как грыжа межпозвоночного диска или стеноз позвоночника, раздражает или сдавливает один или несколько корешков спинномозгового нерва в нижней части позвоночника (а не сам седалищный нерв).Эти нервные корешки позже сливаются вместе, образуя седалищный нерв. Медицинский термин для ишиаса — радикулопатия (Radix — это латинский термин, обозначающий корень, так как корень спинномозгового нерва, а пафос — греческий термин, обозначающий болезнь).
Подробнее о симптомах ишиаса
реклама
Синдром грушевидной мышцы может быть вызван анатомическими изменениями грушевидной мышцы и / или седалищного нерва, травмой бедра или ягодицы или длительным сидением. 1 Ишиас может быть вызван рядом проблем, которые могут повлиять на корешки нижних спинномозговых нервов, например грыжей межпозвоночных дисков, стенозом позвоночника или спондилолистезом. 2
Определение проблемы на основе ваших симптомов
Некоторые симптомы синдрома радикулита и грушевидной мышцы частично совпадают, и вы можете не понимать истинный источник боли в спине и ногах.
Вот несколько уникальных указателей, которые помогут вам понять, откуда может исходить ваша боль:
- Болезненные участки:
- При синдроме грушевидной мышцы боль в ягодицах и бедрах обычно встречается чаще, чем боль в пояснице. 1 , 3
- При ишиасе боль в ногах обычно сильнее боли в пояснице, и боль может отдавать в пальцы ног. 4 , 5 Пораженная нога также может ощущаться тяжелой. 2
- Эффект движения:
Неврологические симптомы, такие как покалывание и онемение, обычно возникают в местах, где ощущается боль. Хотя это относительно общие шаблоны, фактическое представление может значительно отличаться, что затрудняет самодиагностику.
См. Боль в ногах и онемение: что могут означать эти симптомы?
Варианты лечения синдрома грушевидной мышцы и ишиаса различаются
Важно, чтобы основная причина боли в спине, ягодицах и / или ногах была правильно диагностирована медицинским работником, чтобы помочь сформулировать эффективный план лечения. Успешное лечение зависит от устранения основной причины раздражения или сжатия седалищного нерва или корешков спинномозгового нерва.
См. Диагностика причины ишиаса
объявление
По этой причине лечение синдрома грушевидной мышцы обычно значительно отличается от плана лечения ишиаса, вызванного проблемой поясничного отдела позвоночника (например, грыжей или дегенерированным межпозвоночным диском).Симптомы могут усугубиться, если вы выполните растяжку, предназначенную для синдрома грушевидной мышцы, если у вас есть поясничная грыжа межпозвоночного диска.
См. Лечение синдрома грушевидной мышцы
Проконсультируйтесь с врачом для точного диагноза проблемы с поясницей, чтобы понять, исходит ли ваша боль от нижней части позвоночника или от грушевидной мышцы. Врач может провести соответствующие медицинские тесты, чтобы диагностировать вашу боль и составить эффективный план лечения.
Подробнее:
Растяжка и физиотерапия грушевидной мышцы
Седалищный нерв и радикулит
Список литературы
- 1.Хикс Б.Л., Синдром Варакалло М. Пириформис. [Обновлено 16 декабря 2019 г.]. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2019 Янв. Доступно по адресу: https://www.ncbi.nlm.nih.gov/books/NBK448172/
- 2. Дэвис Д., Васудеван А. Ишиас. [Обновлено 15 ноября 2019 г.]. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2019 Янв. Доступно по адресу: https://www.ncbi.nlm.nih.gov/books/NBK507908/
- 3. Хопайян К., Сонг Ф., Риера Р., Самбандан С. Клинические особенности синдрома грушевидной мышцы: систематический обзор.Eur Spine J. 2010; 19 (12): 2095–2109. DOI: 10.1007 / s00586-010-1504-9
- 4.Stynes S, Konstantinou K, Ogollah R, Hay EM, Dunn KM. Клиническая диагностическая модель радикулита, разработанная для пациентов первичной медико-санитарной помощи с болью в ногах, связанной с поясницей. PLoS One. 2018; 13 (4): e0191852. Опубликовано 5 апреля 2018 г. doi: 10.1371 / journal.pone.0191852
- 5.Коэс Б.В., ван Тулдер М.В., Пёль В. Диагностика и лечение радикулита. BMJ. 2007. 334 (7607): 1313–1317. doi: 10.1136 / bmj.39223.428495.BE
Ягодицы — обзор | Темы ScienceDirect
Комментарий
Для описания травм диска используются различные термины.Общепринятый термин грыжа пульпозного ядра, является довольно широким и должен быть уточнен с помощью специальной номенклатуры, чтобы более точно описать травму. Три общепринятые категории определения HNP: выступающая, выдавленная и секвестрированная. При протрузии диска ядро выступает против неповрежденного фиброзного кольца (рис. 8-178). Выдавленный диск характеризуется ядром, проходящим через фиброзное кольцо, но ядерный материал остается ограниченным задней продольной связкой (рис. 8-179).Наконец, в изолированном диске ядро свободно внутри канала (рис. 8-180).
При хромоте ягодиц с сосудистым паттерном (боль быстро усиливается при ходьбе, но быстро исчезает при остановке) необходимо учитывать диагноз стеноза аорты, гипогастральных или подвздошных артерий. Так же обстоит дело и с бедром болью, возникающей только через некоторое расстояние. В этом отношении, поскольку объемные аневризмы подвздошных артерий могут вызывать как ишемию верхнего ягодичного нерва после усилий, так и хроническое сжатие нерва, продолжающаяся слабость ягодичных мышц в состоянии покоя не должна исключать артериальную причину боли, поскольку это может быть связано с хронической компрессией аневризмы верхнего ягодичного нерва (Berthelot et al, 2007).
ОРТОПЕДИЧЕСКАЯ ГАММА 8-55Клиническая картина посттравматической (спинномозговой эпидуральной) гематомы представляет собой тяжелый болезненный эпизод, а затем прогрессирующие симптомы острого сдавления спинного мозга с неврологическими нарушениями, включая сенсорную, моторную или сфинктерную дисфункцию. Время между появлением симптомов и провоцирующим событием варьируется от минут до месяцев. Прогрессирующее поражение спинного мозга может привести к параплегии, квадриплегии или даже смерти (Hsieh et al, 2007).
КЛАССИФИКАЦИЯ ЗАБОЛЕВАНИЙ ПОЯСНИЧНОГО ДИСКА
Разновидность модели классификации заболеваний поясничного диска выглядит следующим образом:
- •
-
Протрузия диска
- периферийная выпуклость
- •
- кольцевая •
- •
-
Тип II: локализованная кольцевая выпуклость
- •
-
Грыжа межпозвонкового диска
- •
-
Тип I: межпозвоночный диск с выпадением
3
- межпозвонковый
- •
- периферийная выпуклость
- •
-
Тип III: секвестрированный межпозвоночный диск
КАТЕГОРИИ НИЗКОЙ БОЛИ В СПИНЕ
- 1.
-
Висцерогенная боль: Боль, возникающая из-за почек, крестцово-подвздошных поражений, поражений таза и забрюшинных опухолей. Этот тип боли не усиливается при физической активности и не уменьшается после отдыха.
- 2.
-
Нейрогенная боль: Боль, обычно вызываемая нейрофибромами, кистами и опухолями нервных корешков в поясничном отделе позвоночника.
- 3.
-
Сосудистая боль: Боль, характеризующаяся перемежающейся хромотой из-за аневризм и заболеваний периферических сосудов.
- 4.
-
Спондилогенная боль: Боль, непосредственно связанная с болью, исходящей от мягких тканей позвоночника и крестцово-подвздошного сустава.
- 5.
-
Психогенная боль: Боль, которая встречается довольно редко и объясняется неорганическими причинами.
СПИНАЛЬНАЯ ЭПИДУРАЛЬНАЯ ГЕМАТОМА
Спинальные эпидуральные гематомы (SEHs) — редкое заболевание и остаются проблемой для клинической диагностики.Травматическая SEH встречается реже, чем спонтанное поражение, и частота составляет от менее 1% до 1,7% всех травм позвоночника. К травматическим причинам относятся:
- •
-
Переломы позвонков (рис. 8-181)
- •
-
Акушерская родовая травма
- •
-
Поясничные проколы 03
- •
-
Эпидуральная анестезия
- •
-
Ракетные ранения
00
00
ФАКТОРЫ РИСКА ДЛЯ СПИНАЛЬНОЙ ЭПИДУРАЛЬНОЙ ГЕМАТОМЫ
82Болезнь Педжета
Анкилозирующий спондилит
Пациенты со спинальной эпидуральной гематомой могут иметь непонятную историю.У них может быть отрицательная история болезни, но они могут испытывать сильную боль в спине после недавнего падения. Симптомы могут улучшиться без лечения, но за ними следует прогрессирующая слабость в двусторонних нижних конечностях. Двусторонняя параплегия нижних конечностей и потеря чувствительности не редкость. Медицинский осмотр обычно важен для выявления слабости в двусторонних нижних конечностях (оценка силы мышц всего 1/5), гиперрефлексии при коленных рефлексах и клонусе голеностопного сустава (4+) и положительных симптомов Бабинского, а также недержания мочи и кала.Дифференциальный диагноз должен учитывать грыжу межпозвоночного диска, острую компрессию позвоночника, отек пуповины, ушиб пуповины, субдуральное и субарахноидальное кровоизлияние.
Человеческие нервы приспосабливаются к движениям конечностей за счет растяжения и скольжения, что позволяет изменять длину нервного ложа. В то время как здоровые нервы относительно хорошо переносят сжатие и растяжение, поврежденные или воспаленные нервы чрезвычайно чувствительны к механическим раздражителям и могут вызывать острую боль при движении. Это обстоятельство объясняет, почему тест SLR у здорового человека безболезнен, тогда как он может быть чрезвычайно болезненным при поражении нервного корешка (Babbage et al, 2007).
Боль, которая распространяется вниз по задней части ноги, называется ишиасом, независимо от того, связана ли она с LBP. Боль может передаваться от спины вдоль бедра к стопе и пальцу ноги. И наоборот, радикулит также может быть вызван отраженной болью, которая излучается в противоположном направлении, от стопы вверх. В некоторых случаях ишиаса можно продемонстрировать наличие триггерных зон в нижней части спины. Эти триггерные области при сжатии вызывают боль вдоль седалищного отдела.
Хотя грыжа межпозвонковых дисков считается причиной большинства случаев ишиаса, они не объясняют все такие симптомы. Диагноз должен основываться на тщательном неврологическом обследовании и, при необходимости, диагностической визуализации и других исследованиях.
Тест SLR не патогномоничен. Случаи возникают, когда, хотя диск находится в центре и отсутствуют симптомы давления на нервный корешок, развивается седалищное излучение боли, и выпадение диска считается причиной ишиаса.
Ишиас возникает по разным причинам, некоторые из которых вызывают этот тип боли в задней части ноги без поражения седалищного нерва или его корней.
ORTHOPEDIC GAMUT 8-59SCIATICA
Происхождение ишиаса:
- 1.
-
Выпадение давления на межпозвоночный диск, инфекция и травматический неврит седалищного нерва, периневральный фиброзит, инфекции 910 и опухоли спинного мозга. 2.
Растяжение и напряжение пояснично-крестцового и крестцово-подвздошного отделов, дегенерирующие межпозвонковые диски, фиброзит, остеомиелит, заболевание тазобедренного сустава и вторичные карциноматозные отложения в кости
- 3.
-
Нефролитиаз, заболевание предстательной железы, почек и анального канала
- 4.
-
Токсические и метаболические расстройства, конверсионная истерия и артериальная недостаточность
ПРОЦЕДУРА
- •
- Когда пациент находится на спине
положение, когда обе нижние конечности лежат прямо на столе, тыльное сгибание большого пальца ноги вызывает боль в ягодичной области (рис.
