лечение и диагностика причин, симптомов в Москве
Общее описание
Крестец представляет собой костное образование, состоящее из пяти неподвижно соединенных позвонков и соединяющее поясничный отдел позвоночника, копчик и тазовые кости. Крестец имеет пирамидообразную форму, основание которой обращено вверх и образует сустав с пятым поясничным позвонком, боковые стороны формируют крестцово-подвздошные сочленения, а вершина смотрит вниз и соединяется с копчиком. Передняя поверхность крестца имеет вогнутую форму и обращена в полость таза, а задняя обращена наружу и выгнута. Крестец играет значительную роль в процессе родоразрешения, поэтому у женщин он короче, шире и менее изогнутый.
Основные причины болей в крестце
- Остеохондроз поясничного отдела позвоночника;
- Грыжи межпозвоночных дисков;
- Сакроилеит – воспаление крестцово-подвздошного сочленения;
- Травмы и ушибы крестца и копчика;
- Новообразования;
- Гинекологические заболевания;
- Послеоперационная боль.
Диагностика боли в крестце
- рентгенография (позволяет оценить состояние костных структур, суставов, суставных хрящей по ширине суставное щели)
- КТ/МРТ (позволяет более детально оценить состояние костных структур и суставов в случаях, когда рентгенографии оказывается недостаточно, МРТ хорошо визуализирует мягкие ткани)
- лабораторная диагностика (выявляет патологические изменения в крови, в том числе маркеры ревматических заболеваний)
- УЗИ (диагностика органов брюшной полости и малого таза)
Лечение боли в крестце в ФНКЦ
Лечение боли в крестце направлено на диагностику и устранение причины боли. Как правило, это длительный процесс, поэтому параллельно проводится симптоматическое лечение, то есть обезболивание сустава.
Подход к лечению боли в крестце комплексный и включает в себя работу мультидисциплинарной команды врачей, в том числе которых ортопед-травматолог, реабилитолог, специалист по лечению боли, физиотерапевт и другие специалисты.
Ключевые методы лечения боли в крестце
- консервативная терапия (подбор эффективной и безопасной схемы обезболивающих препаратов)
- малоинвазивные методики (лечебно-диагностические блокады, радиочастотная денервация — РЧД)
- хирургические методики
- вспомогательные методики (лечебная физкультура, физиотерапия, мануальная терапия)
Консервативная терапия
Для каждого пациента подбирается индивидуальная схема обезболивающей терапии, исходя из причин заболевания, особенностей болевого синдрома, возможных противопоказаний и лекарственного взаимодействия. На протяжении всего лечения схема консервативной терапии корректируется в зависимости от клинической ситуации.
Малоинвазивные методики
Лечебная блокада
Лечебные блокады производятся путем введения анестетика в область периферического нерва или спазмированной мышцы. Блокада не только снимает боль, но и способствует расслаблению мышц, нормализации кровотока и улучшению трофики тканей.
Радиочастотная денервация (РЧД)
Радиочастотная денервация (РЧД) — современный и безопасный нехирургический метод, подходящий пациентам, для которых малоэффективны или невозможны другие методы лечения.
Когда используется эта методика
- При неэффективности лекарственной консервативной терапии — когда обезболивающие препараты, даже самые мощные, помогают недостаточно или не могут быть назначены из-за побочных действий;
- При длительном ожидании операции — часто пациент оказывается в ситуации, когда операцию приходится ждать больше нескольких месяцев. В этом случае проведение РЧД позволяет уменьшить интенсивность боли и сделать ожидание операции более комфортным;
- При невозможности провести операцию — когда наличие тяжелых сопутствующих заболеваний или иные причины не позволяют выполнить радикальную хирургическую операцию, РЧД является самой эффективной и безопасной альтернативой;
Как проводится радиочастотная денервация — РЧД
После стандартного осмотра специалистом-альгологом, дополнительного обследования и диагностики в случае необходимости, принимается решение о проведении радиочастотной денервации.
- Процедура выполняется амбулаторно. В стерильных условиях врач под контролем рентгена проводит специальные иглы в область, на которую требуется оказать терапевтическое воздействие. После того, как врач убеждается, что кончик иглы находится строго в нужном месте, вводится местный анестетик, чтобы денервация прошла безболезненно. После этого через канал иглы вводится тонкий электрод, который подключается к радиочастотному генератору и кончик иглы нагревается до заданной температуры. Пациент, как правило, не испытывает при этом дискомфорта, самым болезненным моментом процедуры является обычный укол.
В некоторых случаях сначала выполняется лечебно-диагностическая блокада для того чтобы определить, насколько методика будет эффективна для данного конкретного случая. В стерильных условиях под контролем рентгенографической системы иглы прецизионно устанавливаются в область, на которую требуется оказать терапевтическое воздействие. Для уменьшения дискомфорта все манипуляции проводятся с применением местной анестезии.
Преимущества лечения боли в ФНКЦ ФМБА
Клиника лечения боли является одним из ключевых направлений деятельности крупнейшего многопрофильного медицинского Центра федерального уровня ФНКЦ ФМБА России. Мы совмещаем в одном месте все этапы лечения боли, начиная от профильной диагностики, выявления причин и купирования болевого синдрома, заканчивая полным избавлением от боли и причин, вызвавших её.
Вы можете быть уверены в том, что с вами будут работать настоящие профессионалы. Наши врачи проходили подготовку в области лечения болевых синдромов в ведущих клиниках Израиля.
С болью можно и нужно бороться. Мы знаем как и умеем это делать!
Многопрофильный центр
врачи разных специальностей в одном месте
Командная работа
консилиум из нескольких врачей оперативно решает вашу проблему
Международный уровень лечения
наши врачи учились и работали в Израиле
Точный диагноз
мы используем самые современные методики, оборудование ведущих мировых производителей
Снимаем боль за 30 минут в день обращения
Вызов скорой помощи при необходимости в любое время суток
Персональный консультант, который сопровождает вас во время диагностики, прохождения консультаций
Школа лечения боли
мы проводим семинары и вебинары для пациентов Клиники
После лечения у нас вы возвращаетесь к нормальной жизни!
ЕСЛИ БОЛИТ СПИНА
Если болит спина. ..
..
Услышать жалобы о больной спине можно повсюду и совершенно от разных людей — это и молодые, и пожилые, и спортсмены, и домоседы. Каковы причины?Диагнозом «остеохондроз» уже никого не удивишь. Но чем опасно данное заболевание? Как правильно себя вести?И можно ли заниматься спортом?
С этими и другими вопросами мы обратилиссь к нейрохирургу,зав.нейрохирургическим отд.ТГКБСМП им.Д.Я.Ваныкина Авдееву Сергею Александровичу
Причин возникновения боли в спине множество: новообразования (опухоли), остеомиелит позвоночника (гнойное поражение позвонка), компрессионные переломы, грыжа поясничного диска, поясничный стеноз (сужение позвоночного канала со сдавлением невральных структур) и анкилозирующий спондилит (поражение межпозвонковых суставов). Последние три группы заболеваний объединяются одним термином – дегенеративно-дистрофическое заболевание позвоночника или остеохондроз .
По характеру болей можно заподозрить то или иное заболевание. Так, например, боли в поясничной области, иррадиирующие («простреливающие») по задней или боковой поверхности бедра, голени более характерны для грыжи межпозвоночного диска. В ряде случаев подобные боли могут сопровождаться чувством онемения в стопах или даже мышечной слабостью.
Боли, преимущественно локализующиеся в поясничной области, сопровождающиеся утренней скованностью и не проходящие в положении на спине, характерны для анкилозирующего спондилита.
Если боль в спине сопровождается болью и слабостью в ногах, нарастающей при ходьбе, чувством онемения и похолодания ног, в таких случаях можно думать о стенозе позвоночного канала.
Каковы причины его развития?
Однозначно назвать причины развития остеохондроза нельзя, но можно обозначить ряд факторов, способствующих возникновению этого заболевания: слабое физическое развитие, нарушение обмена веществ в организме, генетическая предрасположенность, неправильная осанка, длительное пребывание в одной позе (к примеру, перед монитором компьютера, за рулем), гиподинамия, излишне мягкая постель, плоскостопие. Как правило, эти причины сочетаются с
Как правило, эти причины сочетаются с
Что делать, если появились боли в спине?
Самое главное правило — не заниматься самолечением!
Первоначально необходимоприйти на прием кврачу-неврологуили нейрохирургу. Для установки точного диагноза необходимо всестороннее обследование пациента, обязательно включающее в себя рентгенографию позвоночника и томографию(магнитно-резонансную или рентгенкомпьютерную. Назначение того или иного исследования должно производиться только лечащим врачом исходя из конкретной клинической картины.
Медикаментозная помощьостеохондроза позвоночника включает в себя не только снятие болевого синдрома, но и, по возможности, устранение первопричин.
Комплекснаятерапевтическая помощь при остеохондрозе включает коррекцию питания и образа жизни (здоровый и активный образ жизни, оптимальный объем занятий физкультурой), назначение, в ряде случаев — препаратов группы хондропротекторов, улучшающих состояние хрящевой ткани.
Основным показанием к хирургическому лечению по поводу дегенеративно-дистрофического заболевания позвоночника является неэффективность консервативной медикаментозной терапии в течение 4-6 недель, некупируемый болевой синдром, а так же нарастающая слабость в ногах, которая в ряде случаев может сопровождаться недержанием мочи. Несвоевременное и неправильное лечение при таких ситуациях может повлечь за собой целый ряд нежелательных последствий и осложнений, вплоть до инвалидизации.
Отделение нейрохирургии ГУЗ «ТГКБСМП им..Д.Я..Ваныкина» занимается хирургическим лечением практически всех заболеваний позвоночника с 2007 года, когда был образован Городской центр нейрохирургии и травматологии. Современное оснащение операционной позволяет выполнять сложнейшие современные хирургические вмешательства. Применение современных технологий и имплантов, в том числе импортного производства, позволяет добиваться хороших результатов в лечении пациентов даже с запущенными формами заболеваний.С 2015г.отделение имеет лицензию на оказание высокотехнологической помощи.
В настоящее время в условиях отделения применяется микрохирургическая техника оперативных вмешательств на позвоночнике, а также навигационная система, что позволяет свести к минимуму риск осложнений и в кратчайшие сроки вернуть пациента к нормальной жизни с привычным уровнем активности и без боли. Одним из принципов микрохирургии является малотравматичность. Так, например, у пациентов с неосложненными грыжами поясничного отдела позвоночника размер послеоперационного рубца составляет около 2-3 см.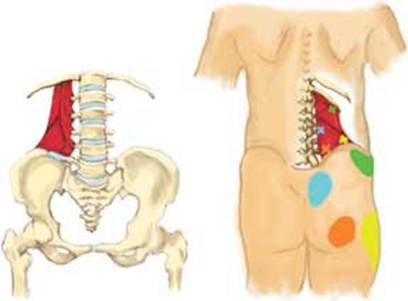 Со следующего дня после операции человек начинает ходить. Однако с целью профилактики отдаленных осложнений мы рекомендуем своим пациентам ношение корсета на протяжении 2-4 месяцев (в зависимости от вида исходной патологии) и соблюдение щадящего ортопедического режима.
Со следующего дня после операции человек начинает ходить. Однако с целью профилактики отдаленных осложнений мы рекомендуем своим пациентам ношение корсета на протяжении 2-4 месяцев (в зависимости от вида исходной патологии) и соблюдение щадящего ортопедического режима.
В 2014-2015гг в отделении проведено более 50 операций при грыжах поясничного отдела позвоночника.
Консультативный прием специалистов отделения проводится два раза в неделю, во вторник и четверг с 11 час. На прием обязательно взять с собой направление из поликлиники, документы (паспорт, полис ОМС, СНИЛС), а так же результаты всех исследований, проведенных ранее. В ходе консультации врачом отделения будет определена тактика дальнейшего лечения, при необходимости даны рекомендации по дообследованию, а так же определена возможность хирургического лечения.
А какова профилактика?
Правильный режим труда и отдыха, физических нагрузок. Плавание, ходьба, пилатес, аквааэробика помогут вам чувствовать себя хорошо. Но надо помнить, что не всякий спорт полезен при остеохондрозе! Так, тренировки, требующие резких поворотов или быстрого поднятия тяжестей, напротив, только навредят.
Насколько актуальна проблема остеохондроза для Тульской области?
В жизни каждый человек хотя бы раз испытывает боли в спине. По данным мировой статистики, около 80% населения в той или иной степени страдают данным заболеванием. Поэтому проблема остеохондроза актуальна для всех регионов, и Тула не исключение!
Боль в пояснице: причины и лечение
Боль в пояснице: причины и лечение
Один из наиболее часто встречающихся болевых синдромов связан с поясницей. По мнению некоторых специалистов, боль в нижней части спины – своеобразная расплата человечества за прямохождение, когда наибольшая нагрузка ложится на поясничный отдел позвоночника, несущий основное бремя массы человеческого тела. Пагубное влияние оказывают также гиподинамия, неправильное питание, ожирение, стрессы. Для многих боль в пояснице (люмбалгия) – настолько привычное явление, что становится частью повседневной жизни. Она может возникнуть только однажды и исчезнуть без следа, а может возвращаться снова и снова, причиняя немалые страдания.
Для многих боль в пояснице (люмбалгия) – настолько привычное явление, что становится частью повседневной жизни. Она может возникнуть только однажды и исчезнуть без следа, а может возвращаться снова и снова, причиняя немалые страдания.
Многих из нас хоть раз, но тревожила боль в пояснице. Статистика говорит, что такого рода боли возникают у 90% населения. Поясница может болеть при заболеваниях желудочно-кишечного тракта, почек, половых органов, сопровождать менструацию у женщин. Но чаще всего такие боли вызваны остеохондрозом – дегенеративно-дистрофическими изменениями в позвоночнике. И среди всех многочисленных болевых синдромов остеохондроза боль в пояснице занимает лидирующее положение.
Боли в пояснице могут быть различного характера – ноющие, возникающие после долгой статической нагрузки при сидения или во время сна, или острые стреляющие, которые возникают при резком движении или застают в неудобной позе.Все они связаны с защемлением нервных корешков, а так же спазмом, отеком и раздражением мышц и связок в поясничном отделе, которые возникают при остеохондрозе.
Причины боли в пояснице
На пояснично-крестцовый отдел позвоночника приходятся максимальные нагрузки, и межпозвоночные диски (прокладки между позвонками) изнашиваются здесь гораздо быстрее. Есть множество причин возникновения остеохондроза в пояснице, но две основные из них: тяжелая, длительная статическая нагрузка и резкая максимальная нагрузка, возникающая обычно при наклоне с подъемом тяжестей. Вот несколько цифр. По данным биомеханики в положении лежа межпозвонковые диски испытывают давление 50 кг, в положении стоя — 100, в положении сидя с выпрямленной спиной без опоры — 150, и сидя ссутулившись – 220.
А теперь подсчитайте, сколько Вы сидите за день… И сколько из этого времени ссутулившись, с круглой спиной…
Еще цифры: при наклоне туловища вперед всего на 20° без груза в руках — 150, а с грузом всего в 10 килограмм (пара сумок с продуктами) — 200 кг, а если наклонится еще ниже, под углом 70°, то нагрузка возрастет до 300 кг. Например, по данным биомеханики, при поднятии человеком в положении наклона вперед тяжести массой 50 кг нагрузка на позвоночник составляет 700 кг. А теперь ответьте себе на вопрос: Вы поднимаете тяжелые вещи? А с пола? А с наклоном и поворотом?
Например, по данным биомеханики, при поднятии человеком в положении наклона вперед тяжести массой 50 кг нагрузка на позвоночник составляет 700 кг. А теперь ответьте себе на вопрос: Вы поднимаете тяжелые вещи? А с пола? А с наклоном и поворотом?
Боль в спине можно разделить на первичную и вторичную. Как известно, позвоночник – это ряд позвонков, связанных между собой эластичными тканями – мышцами и связками. Они (кроме костной ткани) содержат нервные окончания и способны стать источником боли в спине.
Причины первичной боли в пояснице обусловлены патологией позвоночного столба – дистрофическими и функциональными изменениями в суставах позвонков, межпозвонковых дисках, мышцах, сухожилиях, связках.
Вторичный синдром боли в нижней части спины связан с травматическими поражениями позвоночника, опухолевыми и инфекционными процессами, заболеваниями внутренних органов, остеопорозом и другой патологией. Это своеобразный сигнал тревоги о неполадках в организме.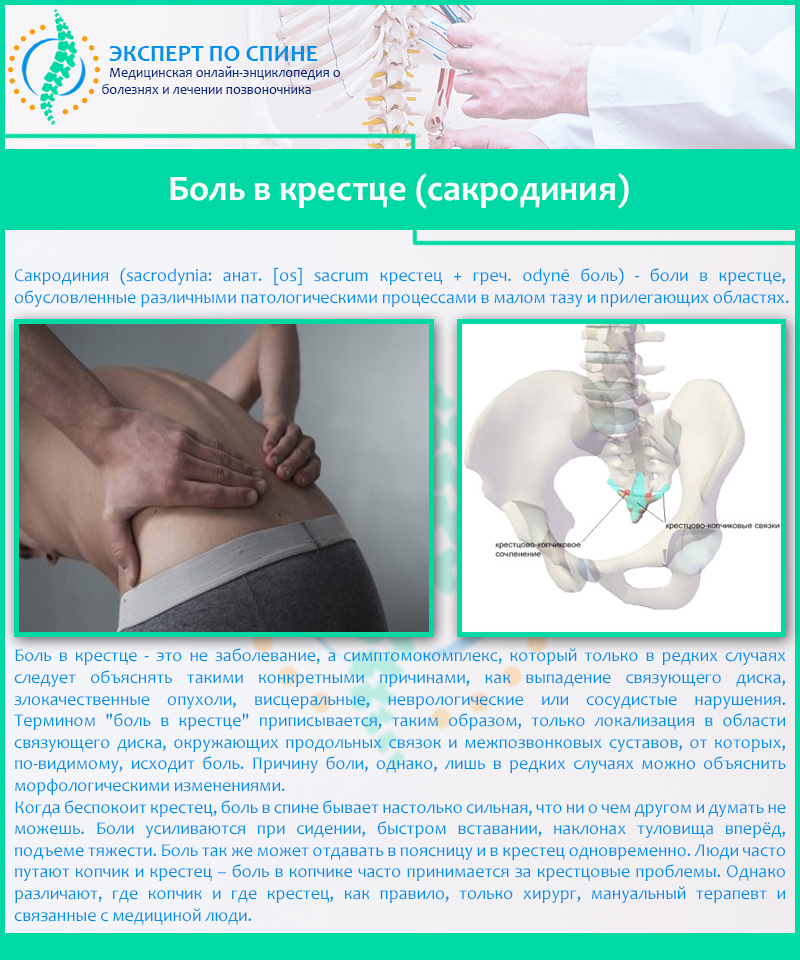 Особенно распространенные причины постоянной боли в пояснице – доброкачественные и злокачественные заболевания тазовых органов (эндометриоз, миома матки, дисменорея, поражения крупных сосудов, почек, хронический простатит, некоторые болезни нервной системы).
Особенно распространенные причины постоянной боли в пояснице – доброкачественные и злокачественные заболевания тазовых органов (эндометриоз, миома матки, дисменорея, поражения крупных сосудов, почек, хронический простатит, некоторые болезни нервной системы).
Существуют 5 самых распространенных причин болей в пояснице:
Остеохондроз (дорсопатия) – наиболее частый источник боли в нижней части спины. При обследовании обнаруживают деге неративные заболевания позвоночника – остеоартрит, остеоартроз, остеопороз. Уменьшается высота межпозвонковых дисков, что приводит к нарушениям механического баланса между структурами позвоночного столба – отсюда и постоянная, вполне терпимая, но периодически усиливающаяся боль в пояснице.
Мышечный спазм. При выполнении непривычной для вас интенсивной и избыточной физической нагрузки возникла острая боль в пояснице? Предрасполагающий фактор – длительное статическое неправильное положение тела (за компьютером, на корточках, согнувшись пополам во время дачных работ). В результате развивается мышечный спазм, ограничивающий подвижность определенного отдела позвоночника. Зажатые мышцы становятся источником страдания, запускающим порочный круг “боль в пояснице – мышечный спазм – боль”. Такое состояние может сохраняться длительное время и причиняет немало неприятных минут. Внимание! При постоянной боли в пояснице, особенно если она начинает быстро и остро, обратитесь к врачу, чтобы выявить вызвавшие её заболевания и разработать современное и правильное лечение.
В результате развивается мышечный спазм, ограничивающий подвижность определенного отдела позвоночника. Зажатые мышцы становятся источником страдания, запускающим порочный круг “боль в пояснице – мышечный спазм – боль”. Такое состояние может сохраняться длительное время и причиняет немало неприятных минут. Внимание! При постоянной боли в пояснице, особенно если она начинает быстро и остро, обратитесь к врачу, чтобы выявить вызвавшие её заболевания и разработать современное и правильное лечение.
Грыжа межпозвонкового диска, сдавливающая корешки спинного мозга, особенно часто встречается у мужчин старше 40 лет. Первый симптом неблагополучия – люмбалгия в сочетании с рядом дополнительных признаков: болью по ходу корешка от ягодицы до стопы при кашле, чихании и смехе, трудностями при наклонах и разгибании позвоночника в поясничном отделе (особенно наглядно это проявляется при надевании носков и обуви), усилением неприятных ощущений при поднятии прямой ноги лежа на спине. Эту боль в пояснице часто называют устаревшим термином “радикулит” или просторечным словом “прострел”. Боль усиливается в вертикальном положении и утихает в горизонтальном.
Эту боль в пояснице часто называют устаревшим термином “радикулит” или просторечным словом “прострел”. Боль усиливается в вертикальном положении и утихает в горизонтальном.
Нестабильность позвоночника – типичная проблема женщин среднего возраста. Проявляется болью в спине, усиливающейся при длительной физической нагрузке и стоянии. При этом возникает ощущение усталости и желание прилечь. Заболевание обусловлено поражением диска или межпозвоночного сустава и часто протекает на фоне умеренного ожирения. Таким больным тяжело не согнуться, а разогнуться, делать “лишние” движения.
Узкий позвоночный канал. Самый частый симптом – боль в покое в сочетании с болью при ходьбе. Она распространяется по ходу корешка от ягодицы до стопы, при этом больно всегда, даже лежа или сидя, вплоть до того, что сидеть на “больной” ягодице невозможно. Синдром узкого позвоночного канала – следствие дегенеративных изменений, разрастания костных и суставных структур позвоночника, что приводит к ущемлению корешков спинномозговых нервов.
Также, у вас есть реальный шанс испытать боль в спине на “собственной шкуре”, если:
— Страдаете избыточным весом
— Увлекаетесь дачными работами
— Проводите много времени за рулем автомобиля или компьютером
— Ведете преимущественно сидячий (офисные работники) или стоячий (продавцы, официанты, служащие уличной рекламы, хирурги) образ жизни
— Чрезмерно нагружаете себя в тренажерном зале или фитнес-клубе. Будьте предельно осторожны, если начали тренироваться недавно
— Занимаетесь динамическим физическим трудом с резкой сменой положения тела (особенно если ваша специальность связана с тяжелой физической нагрузкой)
Дополнительный риск для женщин:
— Вы беременны или недавно рожали
— Достигли постменопаузы, располагающей к развитию остеопороза
Что делать при боли в пояснице:
А теперь, исходя из вышеизложенных причин, те самые обещанные советы для тех, кто хочет уменьшить хронический поясничный дискомфорт, а так же предотвратить появление боли в пояснице.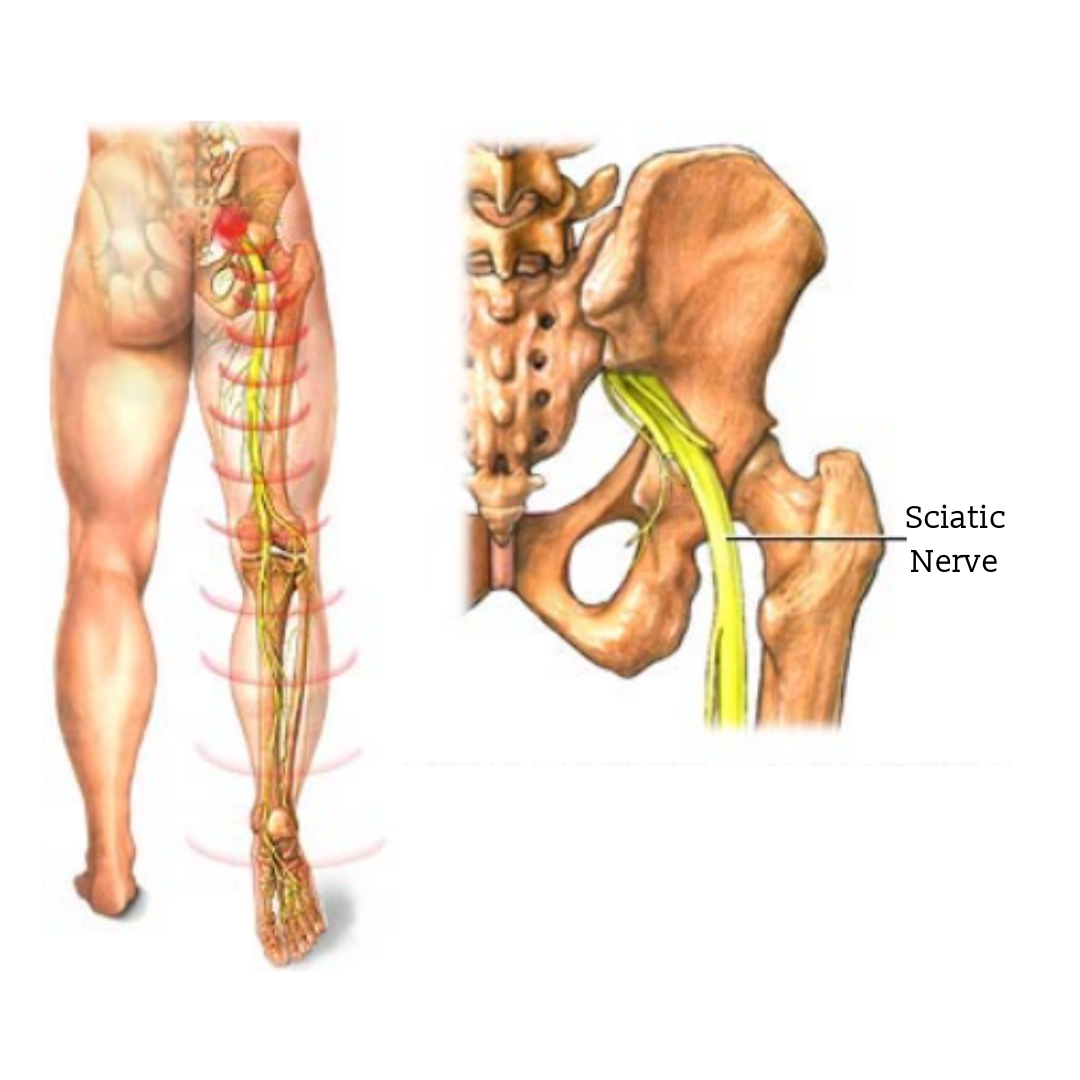
1. Старайтесь меньше времени проводить в положении сидя. А если все же приходится, то сидите в правильном положении.
2. Если Вы сидите подолгу, обязательно делайте перерывы каждый час для того, чтобы сделать несколько движений (разгибания, наклоны, простая ходьба и т.д.).
3. Не поднимайте тяжелые вещи. Если поднимать их все же приходиться, пользуйтесь правилами для подъема тяжелых вещей.
4. Подтягивайте мышцы живота, как-будто застегиваете молнию на узких брюках. Мышцы пресса поддерживают поясничный отдел позвоночника и напрягая живот, Вы слегка снимите нагрузку с поясницы.
5. Регулярно выполняйте упражнения для позвоночника и укрепления мышечного корсета. Сильные мышцы помогут Вам снимать избыточную нагрузку с поясницы при любом положении тела. А гибкий позвоночник позволит избежать передавливания сосудов и нервных окончаний.
Также, при боли в пояснице врач как правило порекомендует:
— Специалист может назначить миорелаксанты, чтобы снять мышечный спазм, а также мочегонные и сосудистые препараты – для уменьшения отека нервного корешка и улучшения кровообращения в пораженном участке.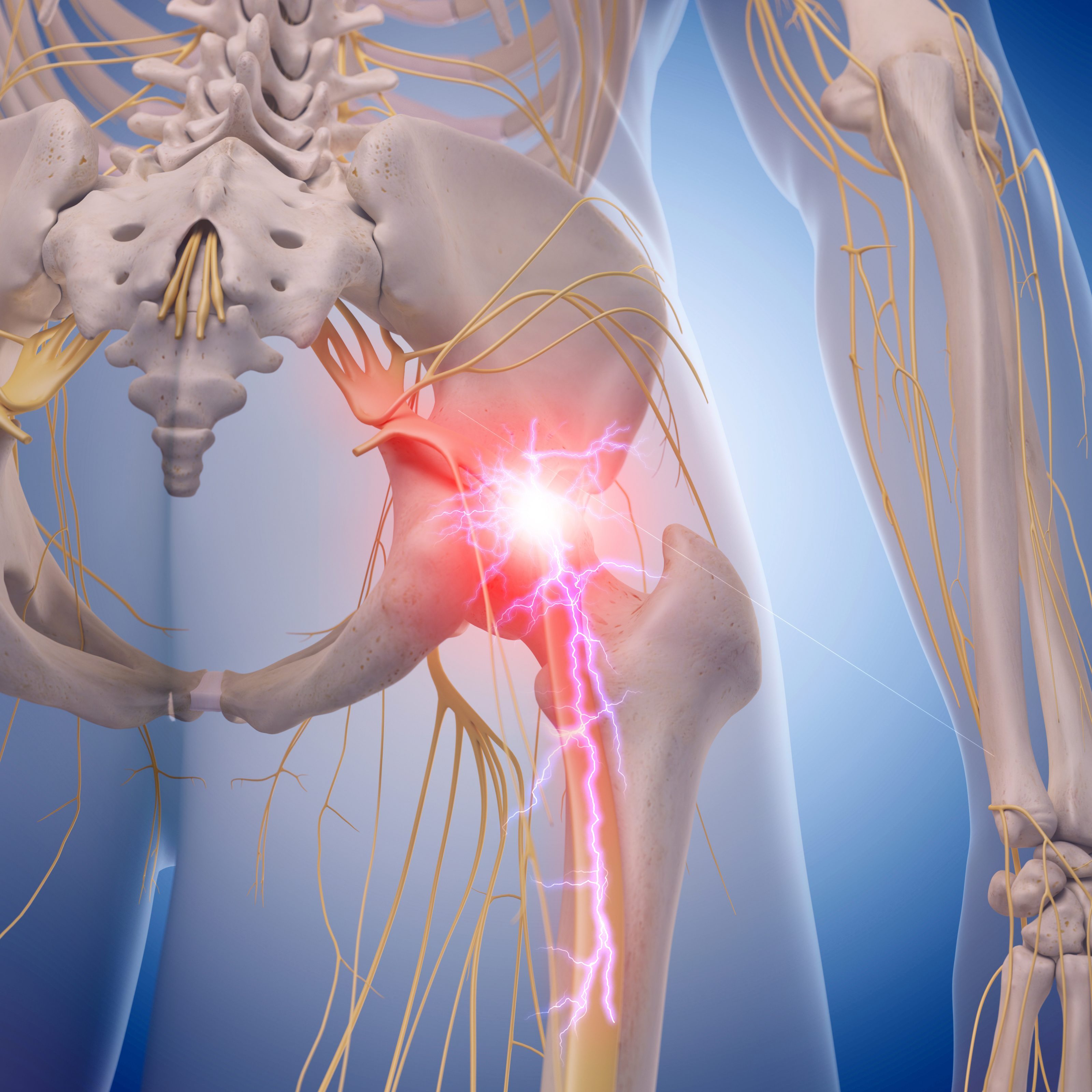
— Отдохнуть 2–5 дней. Как правило, речь идет о постельном режиме на твердой ровной поверхности.
— Принимать обезболивающие и снимающие воспаление лекарства – нестероидные противовоспалительные препараты. Наиболее эффективны кетопрофен, диклофенак, ибупрофен и другие. Их выпускают в таблетках, растворах для инъекций и в виде мазей.
— Носить специальный бандаж, если это необходимо.
— Пройти курс физиотерапии для закрепления положительного эффекта, когда ваше самочувствие улучшится. Физиотерапевтические процедуры (магнитотерапия, электрофорез, фонофорез), а также массаж и лечебная физкультура снимают мышечное напряжение, улучшают кровообращение и прекращают воспалительный процесс
— Прибегнуть к местной терапии мазями и гелями, содержащими обезболивающие, противовоспалительные или согревающие компоненты.
В последнее время в распоряжении врачей появились средства двойного действия – болеутоляющиие и миорелаксирующие (расслабляющие мышцы), что очень важно при лечении болевого синдрома при патологии опорно-двигательного аппарата и мышечного спазма. Это Катадолон (флупиртин), оказывающий тройной эффект – обезболивающий, миорелаксирующий и нейропротективный (защита нервных клеток от повреждений). По сути дела речь идет о принципиально новом подходе к лечению боли в спине.
Это Катадолон (флупиртин), оказывающий тройной эффект – обезболивающий, миорелаксирующий и нейропротективный (защита нервных клеток от повреждений). По сути дела речь идет о принципиально новом подходе к лечению боли в спине.
Какова бы ни была причина боли в пояснице, определить ее самому с точностью невозможно. Если спина не дает покоя ни днем, ни ночью, лучше своевременно обратиться к специалисту, который подскажет тактику лечения. Все эти советы позволят Вам предотвратить и уменьшить дискомфорт в поясничном отделе позвоночника. Но если у вас появились острые боли в пояснице и крестце, не откладывайте обращение к врачу. Окончательный диагноз предоставьте специалисту! У боли в нижней части спины множество причин, не обязательно связанных с патологией позвоночника. При боли в пояснице и люмбаго рекомендуется пройти компьютерную (показывает состояние костных тканей позвоночника) и магнитно-резонансную ( позволяет оценить состояние мягких тканей) томографию. Как правило, большинство пациентов выздоравливают в течение 2–3 месяцев, лишь у небольшого числа больных при жалобах на люмбалгию выявляются серьезные заболевания.
Остеохондроз пояснично-крестцового отдела
Остеохондроз пояснично-крестцового отдела
World Travel Real EstateОстеохондроз пояснично-крестцового отдела
Он встречается чрезвычайно часто, как у мужчин, занятых тяжелым физическим трудом, так и у женщин, сидящих за столом или за компьютером. Особенность этого заболевания возраст пациентов от 30 до 50 лет.
Прежде всего, пациентов беспокоят боли в области поясницы, крестца, нижних конечностей. Боль в пояснице называется люмбалгия, боль в пояснице и конечностях — люмбоишиалгия, боль только в конечностях — ишиалгия. Вне периода обострения боль ноющая, тупая. Она усиливается при движениях в позвоночнике, при длительном вынужденном положении туловища. После отдыха в положении лежа боль уменьшается и стихает. Если пациент поднимает тяжесть, а иногда просто после неловкого движения, переохлаждения, стрессовой ситуации боли обостряются, становятся сильными.
В области поясницы возникает мышечное напряжение. Организм пытается с помощью напряжения мышц удержать пораженный сегмент позвоночника в неподвижном состоянии. Иногда в области поясницы возникает искривление позвоночника (сколиоз). Это тоже следствие напряжения мышц. Движения в поясничном отделе позвоночника резко ограничиваются. Иногда больной не может сидеть из-за боли, поворачиваться в постели.
Организм пытается с помощью напряжения мышц удержать пораженный сегмент позвоночника в неподвижном состоянии. Иногда в области поясницы возникает искривление позвоночника (сколиоз). Это тоже следствие напряжения мышц. Движения в поясничном отделе позвоночника резко ограничиваются. Иногда больной не может сидеть из-за боли, поворачиваться в постели.
При обострении заболевания пациент сохраняет вынужденную позу, которая уменьшает боль. В зависимости от пораженного нервного корешка обнаруживаются снижение чувствительности в тех областях кожи, которые иннервирует этот корешок. Появляется сухость кожи больной конечности, шелушение, кожа может быть синюшного оттенка.
При осмотре обнаруживается сколиоз в поясничной области или уменьшение поясничного лордоза (изгиба позвоночника в поясничной области дугой назад), напряжение мышц в поясничной области в виде валика, болезненность при надавливании на остистые отростки пораженных позвонков. Если надавить на голову или плечи пациента, боль возникает в области поясничного отдела позвоночника.
Для уточнения диагноза проводят рентгеновские снимки поясничного отдела позвоночника в двух проекциях. Грыжи диска на рентгенограмме не видны, поскольку это мягкая ткань и она прозрачна для рентгеновского излучения, поэтому в таких случаях проводится компьютерная и магниторезонансная томография.
Среди некорешковых (рефлекторных) проявлений поясничного остеохондроза выделяют люмбаго, люмбалгию и люмбоишалгию.
Люмбаго («прострел») — острая интенсивная боль в поясничной области, возникающая внезапно во время подъема тяжести, кашля, чиханья. Многие больные могут показать болевую точку. При осмотре обнаруживают резкое ограничение движений поясничной области, сглаженность лордоза, умеренное напряжение и болезненность мышц в этой области.
Люмбалгия — подострая или хроническая тупая ноющая боль в поясничной области. Возникает после физической нагрузки, длительного пребывания в неудобной позе, охлаждения, ОРВИ и т. д. Боль носит тупой характер и усиливается при физической нагрузке, наклонах, поворотах туловища, после длительного пребывания в положении стоя, сидя или ходьбе. Выявляют уплощение поясничного лордоза или рефлекторный поясничный кифоз («сгорбленность»), ограничение движений, легкую болезненность паравертебральных (околопозвоночных) точек в поясничной области.
Выявляют уплощение поясничного лордоза или рефлекторный поясничный кифоз («сгорбленность»), ограничение движений, легкую болезненность паравертебральных (околопозвоночных) точек в поясничной области.
Люмбоишиалгия — боль в поясничной области, отдающая в одну или обе ноги.
Различают следующие ее формы:
— мышечно-тоническая. Преобладают напряжение (спазм) поясничных мышц,
— изменение поясничного изгиба, резкое ограничение движений в поясничном отделе;
— вегетативно-сосудистая. Характерно сочетание боли жгучего характера с онемением ноги, особенно стопы, ощущением жара, холода или зябкости в ней. Неприятные болевые ощущения возникают при переходе из горизонтального положения в вертикальное;
— нейродистрофическая. Боль носит жгучий характер и обычно усиливается в ночное время. На ноге проявляются истончение кожи, гиперкератоз стоп (утолщение кожи на ступнях), иногда язвы;
при дискогенной люмбоишиалгии возможны сочетания мышечно-тонической формы с нейродистрофической или вегетативно-сосудистой с нейродистрофической.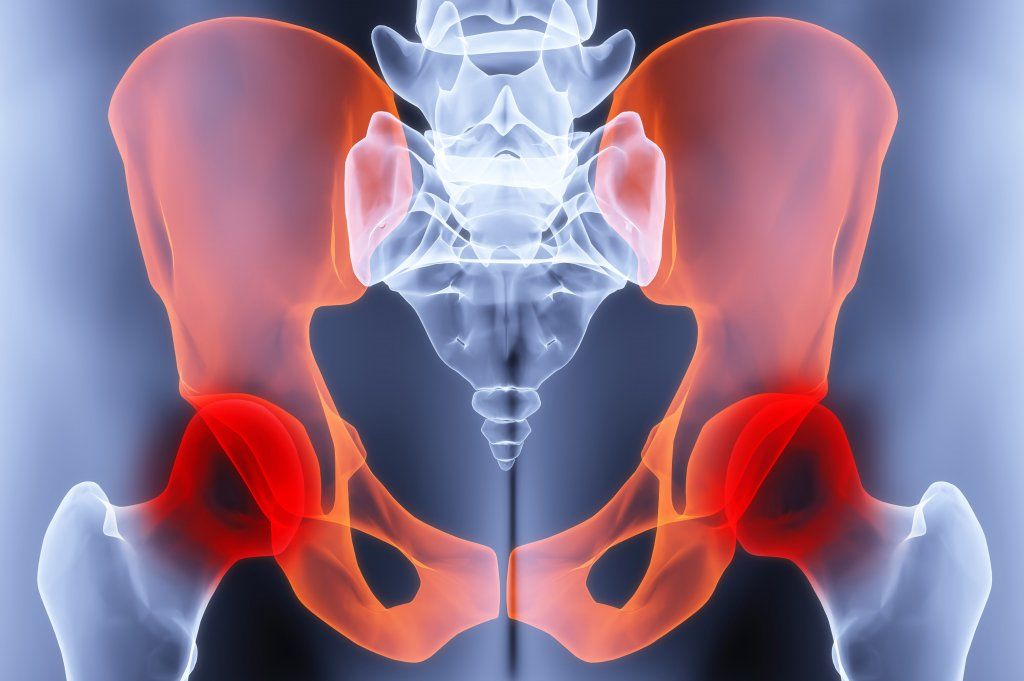
Люмбоишиалгия проявляется рядом клинических синдромов:
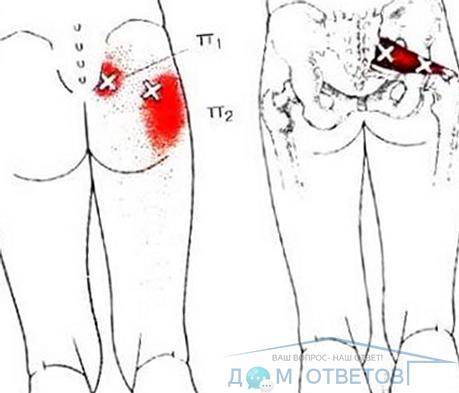
синдром грушевидной мышцы. Она находится под большой ягодичной мышцей, осуществляет отвод бедра в сторону и поворот стопы носком наружу. Рефлекторное напряжение в мышце вызвано обычно раздражением первого крестцового корешка. При ее спазме зажимается седалищный нерв, и больного беспокоят боли по задней поверхности ягодичной области, обязательно отдающие по задней поверхности бедра и, в зависимости от тяжести, могущие достигать подколенной области. После сидения боли, как правило, усиливаются (особенно при сидении за рулем) и уменьшаются после вставания и непродолжительной ходьбы. Кроме этого, боли могут усиливаться при долгом стоянии или долгой ходьбе. При спазме грушевидной мышцы больной обычно не хромает, это может начинаться только при выраженном болевом синдроме, когда просто больно двигать ногой;
синдром крестцово-подвздошного периартроза проявляется болью в нижнепоясничном отделе спины (не только позвоночника) обычно как поперечная «болевая полоса», включающая верхнюю половину крестца. Боль ноющая, иногда напоминает суставную;
Боль ноющая, иногда напоминает суставную;
кокцигодиния характеризуется периодически возникающей ноющей болью, которая локализуется в области копчика. Боль усиливается при длительном сидении (особенно на жестком стуле), при тяжелой физической работе и во время менструации. Более чем в половине случаев боль отдает в крестец, прямую кишку, промежность, а также в правое или левое бедро. Иногда затруднено разведение ног. У женщин наблюдается в 2,5 раза чаще, чем у мужчин;
синдром тазобедренного периартрита (перикоксартрит) развивается сначала в соединительной ткани около тазобедренных суставов, а затем и в самом суставе. В начальный период боль проецируется в поясницу, крестец или паховую область, а иногда в голеностопный сустав или пятку. Некоторые больные жалуются на повышенную утомляемость при ходьбе, они не могут бегать. В дальнейшем не удается присесть на корточки из-за боли в бедре, появляется затруднение при подъеме на высокую ступеньку;
синдром канала малоберцового нерва. Больных беспокоит ноющая нерезкая боль в середине и нижней части голени и по наружно-верхнему краю стопы. Чаще отмечается онемение кожи на наружной поверхности голени, реже по наружному краю стопы. Боль носит глубинный характер и иногда переходит в зуд. При осмотре определяются уплотнения и гипотрофия мышц на голени, очаги нейрофибриоза в верхней части мышцы (плотные бляшки размером до копеечной монеты). При обострении поясничнокрестцового радикулита боль локализуется в передне-наружной части голени, анев пояснице;
Больных беспокоит ноющая нерезкая боль в середине и нижней части голени и по наружно-верхнему краю стопы. Чаще отмечается онемение кожи на наружной поверхности голени, реже по наружному краю стопы. Боль носит глубинный характер и иногда переходит в зуд. При осмотре определяются уплотнения и гипотрофия мышц на голени, очаги нейрофибриоза в верхней части мышцы (плотные бляшки размером до копеечной монеты). При обострении поясничнокрестцового радикулита боль локализуется в передне-наружной части голени, анев пояснице;
калькано-ахиллодиния развивается при сдавлении грыжей корешков пятого
поясничного и первого крестцового позвонков. Больные жалуются на боль в пятке, изредка — на боль в ахилловом сухожилии. Иногда боль усиливается ночью. При осмотре определяются нерезкая болезненность в пяточной кости, небольшое утолщение (отечность) и болезненность ахиллова сухожилия. Этот синдром может быть похож на пяточные шпоры.
Чаще всего проявляется остеохондроз четвертого и пятого поясничных межпозвонковых дисков. Для проведения правильного лечения необходима точная диагностика пораженного нервного корешка, частичного или полного поражения тех нервов, которые образуются из корешков пояснично-крестцового сплетения.
Для проведения правильного лечения необходима точная диагностика пораженного нервного корешка, частичного или полного поражения тех нервов, которые образуются из корешков пояснично-крестцового сплетения.
Дальнейшее развитие нелеченного остеохондроза приводит к сдавлению и воспалению корешков — начинается радикулит пояснично-крестцового отдела. Корешковые синдромы при поражении корешков определенных позвонков см. в разделе «Пояснично-крестцовый радикулит».
При обострении болей в поясничной области назначается постельный режим в течение 3 дней. Для уменьшения боли назначаются обезболивающие и нестероидные противовоспалительные препараты (диклофенак, вольтарен, окситен, ксефокам, нимесулид и др.), мочегонные (фуросемид), венотоники (эуфиллин, троксевазин, анавенол), витамины группы В, никотиновая кислота, трентал. Затем может быть назначена ходьба с помощью костылей для разгрузки позвоночника, сухое и подводное вытяжение грузами. Проводятся паравертебральные новокаиновые блокады и блокады с глюкокортикоидами длительного действия (обезболивание вокруг болезненных позвонков).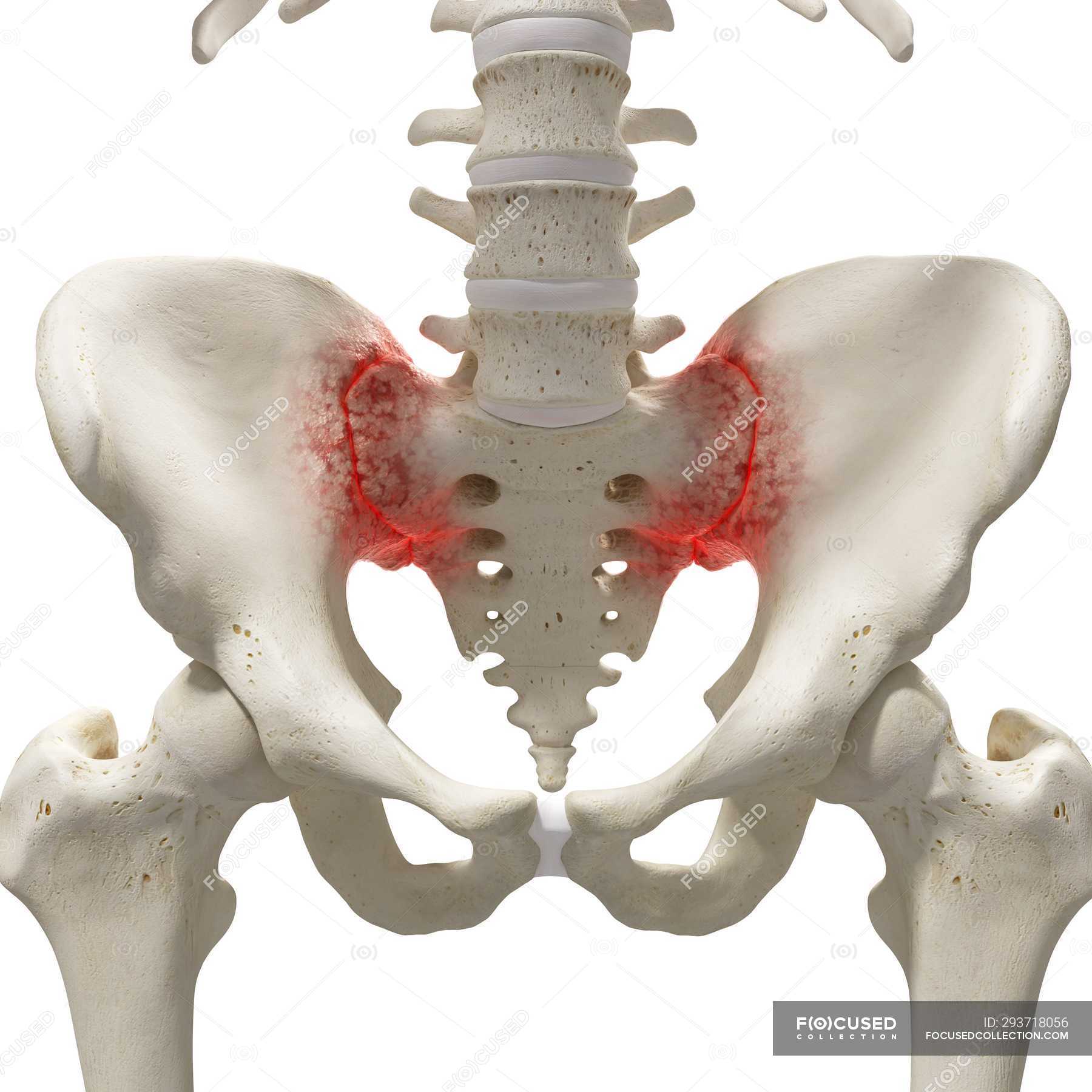
Назначается физиотерапевтическое лечение (ультрафиолетовое облучение, диадинамические и синусоидальные токи, электрофорез лекарственных веществ, лазеротерапия). Обязательно назначается лечебная физкультура, причем разработаны комплексы как для стадии обострения, так и после стихания острых болей.
Хороший эффект дает санаторно-курортное лечение (радоновые, сероводородные, йодобромные ванны в условиях климатических курортов).
Операции назначаются, если у пациента не удается снять боль консервативными методами в течение длительного времени, при развитии нарушений мочеиспускания и дефекации, при парезах (ослабленной функции) мышц нижних конечностей. Грыжу диска удаляют, позвоночный сегмент укрепляют.
Занятия физической культурой должны быть систематическими и регулярными. Только в этом случае можно рассчитывать на максимальный положительный эффект. При этом необходимо учитывать свои возможности, состояние здоровья, уровня тренированности и рекомендации лечащего врача.
Упражнения для восстановления подвижности пояснично-крестцового отдела:
— Стоя на коленях, упереться ладонями в пол. Вдохнуть и медленно одновременно поднимать выпрямленную правую руку и левую ногу. Держать эту позу 5-7 секунд. Дыхание произвольное. Выполнить то же самое для левой руки и правой ноги.
Цель упражнения: продержаться в этой позе как можно дольше, постепенно доведя время до 1-2 минут.
— Встать на колени у стула, положить вытянутые руки на сиденье. Сделать глубокий вдох, втянуть мышцы живота и выгнуть спину. Выдохнуть, расслабиться, прогнуть спину. Выполнять 8-10 раз.
— Встать на колени, упереться ладонями в пол. Вдохнуть и медленно, не отрывая рук от
пола, повернуть корпус вправо. Выдохнуть, вернуться в исходную позицию. Повторить это упражнение для левой стороны. По мере уменьшения скованности увеличивать амплитуду наклонов в стороны.
Все эти упражнения помогают только в том случае, если их выполняют систематически, а не раз от раза!
TransportБоль в крестце (боли в области крестца)
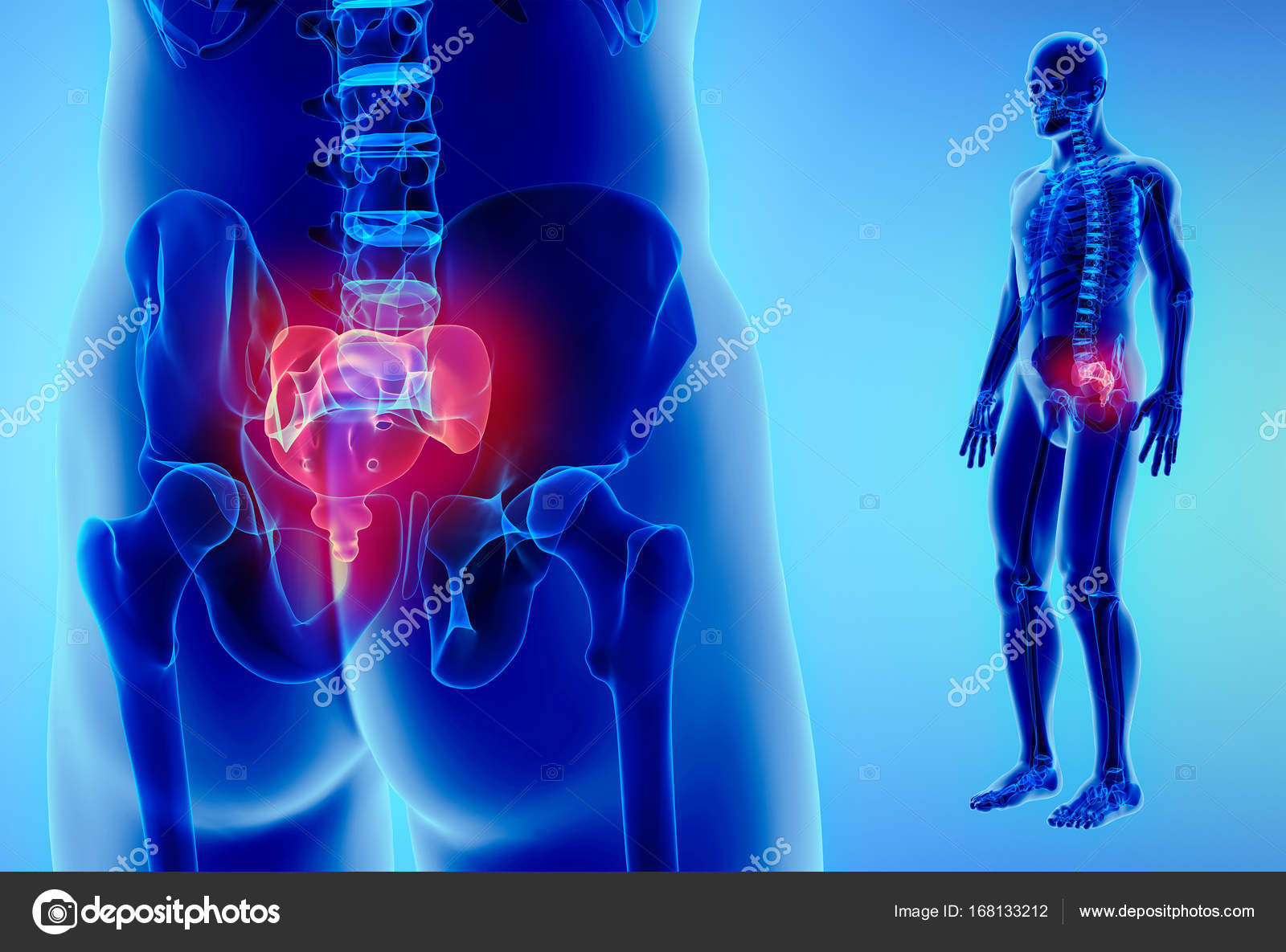
Крестцом называется крупная кость треугольной формы, находящаяся в основании позвоночника и образующая верхнюю заднюю часть тазовой полости.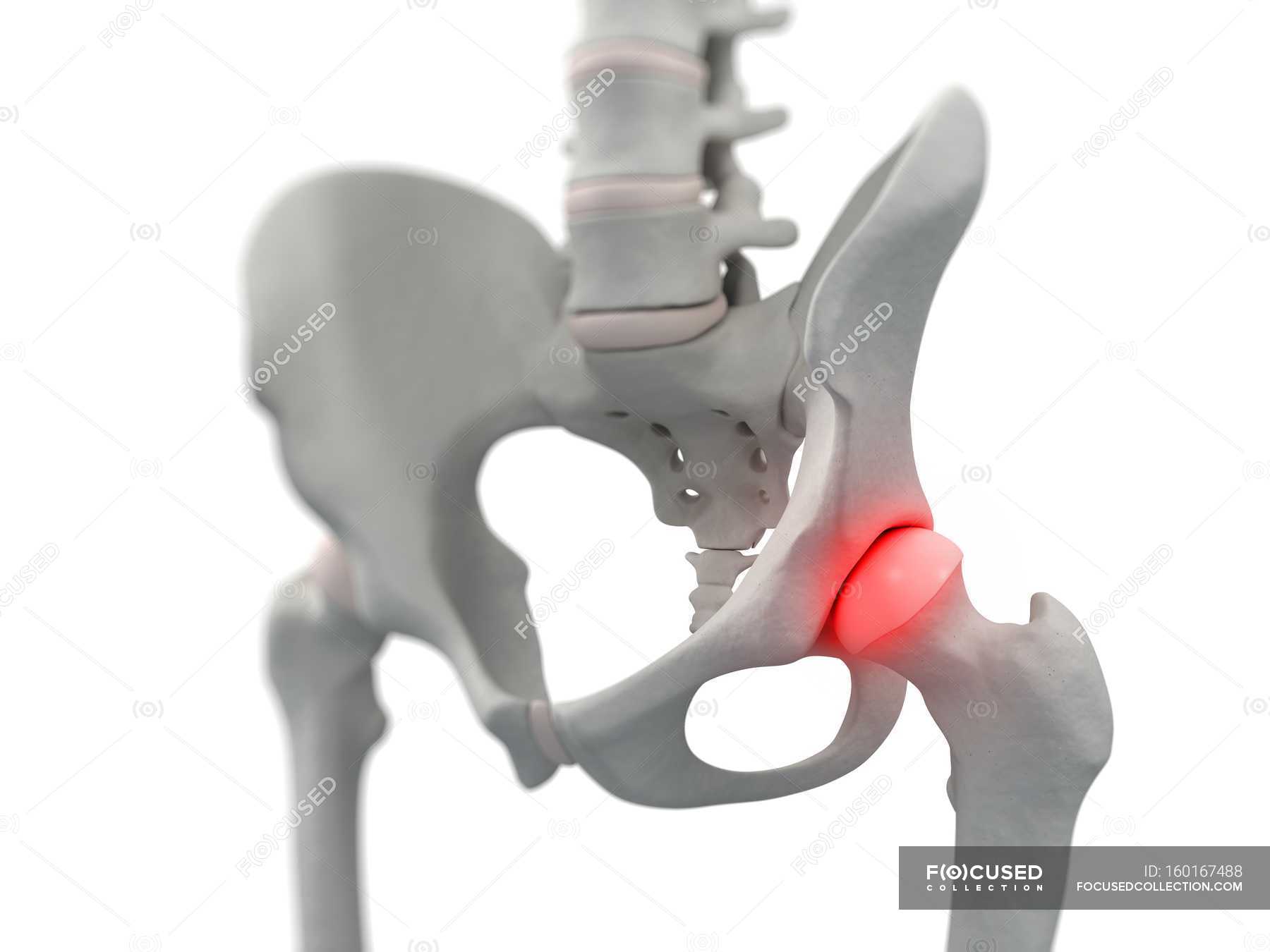 Крестец, подобно клину, расположен между тазовыми костями. Верхняя часть крестца соединена с последним позвонком в поясничном отделе позвоночника, а нижняя – с копчиком.
Крестец, подобно клину, расположен между тазовыми костями. Верхняя часть крестца соединена с последним позвонком в поясничном отделе позвоночника, а нижняя – с копчиком.
У взрослого человека пять крестцовых позвонков срастаются в одну кость, называемую крестцом. В структуре крестца выделяют несколько частей: задняя и передняя поверхность, 2 боковых края, широкую часть, находящуюся сверху, называют основанием, а узкую часть, обращенную вниз, называют вершиной. Через всю кость, от основания и к вершине, проходит крестцовый канал изогнутой формы. Плоскость крестца, расположенная впереди, имеет вогнутую форму и обращена в тазовую полость, благодаря чему её и называют тазовой поверхностью. На тазовой поверхности остаются следы сращения крестцовых позвонков: четыре параллельные поперечные линии, а кнаружи от этих линий находятся по четыре тазовых отверстия с каждой стороны. Тазовые отверстия ведут в полость крестцового канала и вмещают в себе передние ветви крестцовых нервов спинного мозга, а также сосуды, сопровождающие их.
Боли в крестце бывают разными: может болеть правое, либо левое сочленение или сам крестец.
При нарушении в правом крестцово-подвздошном сочленении происходит смещение, нарушающее циркуляцию крови правой ноги. Из-за этого смещения могут возникать боли в мышцах и судороги. Это называется смещением правых тазовых костей. Такое заболевание вызывает не только болевые ощущения в крестце вследствие неправильного сочленения, но и нарушения функции печени, кишечника и желудка, а также понос и похудение человека. У женщин, в таких случаях, часто встречаются заболевания гинекологического характера.
Когда тазовые кости смещаются слева, у человека наблюдается тучность, запоры, нарушения функций легких и сердца, а также сниженная сопротивляемость простудным заболеваниям.
Сакродиния – боли, локализующиеся в крестце, которые вызваны различными патологиями малого таза и прилегающих областей.
Боль в крестцовой области – является симптомокомплексом, а не заболеванием. Данный симптомокомплекс очень редко удается объяснить конкретными причинами, такими, как злокачественные опухоли, выпадение связующего диска, неврологические, висцеральные, либо сосудистые нарушения. Таким образом, термин «боль в области крестца» подразумевает боль, локализуется которая в области связующего диска, межпозвонковых суставов и окружающих продольных связок, от которых, скорее всего, и исходит боль. Объяснение же причины боли морфологическими изменениями возможно лишь в редких случаях.
Данный симптомокомплекс очень редко удается объяснить конкретными причинами, такими, как злокачественные опухоли, выпадение связующего диска, неврологические, висцеральные, либо сосудистые нарушения. Таким образом, термин «боль в области крестца» подразумевает боль, локализуется которая в области связующего диска, межпозвонковых суставов и окружающих продольных связок, от которых, скорее всего, и исходит боль. Объяснение же причины боли морфологическими изменениями возможно лишь в редких случаях.
При проблемах с крестцом боль, локализующаяся в спине, может быть очень интенсивной. Люди склонны путать копчик и крестец, принимая болевые ощущения в копчике за проблемы с крестцом. На самом деле, крестец располагается ниже копчика. Точно определить источник боли поможет специалист.
Основные причины боли в области крестца:
- Часто боли, локализованные в области крестца, наблюдаются при заболеваниях гинекологического характера: наружном эндометриозе, расположенном позади шейки матки, либо на крестцово-маточных связках.
 Болевые ощущения, при эндометриозе, характеризуются цикличностью и усилением при менструации.
Болевые ощущения, при эндометриозе, характеризуются цикличностью и усилением при менструации. - Если боль в крестцовой области усиливается во время нагрузок – это может быть признаком хронического заднего параметрита, который вызывает сморщивание прямокишечно-маточных связок.
- Аномалии в развитии позвоночника тоже могут вызывать боли в области крестца. Наиболее часто аномалии встречаются в переходном пояснично-крестцовом позвонке. Болевые ощущения, как правило, возникают внезапно после физических нагрузок на позвоночник, при падении на ноги, наклонах в стороны туловища, при неловких движениях.
- Боли ноющего характера в области крестца, зачастую, сигнализируют о смещении в переднезаднем направлении V поясничного позвонка – спондилолистезе. Данное заболевание может также возникать при патологиях, локализующихся в мышцах ягодичной области, а также нарушениях в крестцово-подвздошных связках.
- Тромбофлебит тазовых и подвздошных вен может вызывать боли, отдающие в крестец и спину.
- У беременных боли в области крестца могут возникать, когда плод размещен в заднем (затылочном) положении, при котором затылок ребенка давит на крестцовую кость беременной. Также подобные боли могут появиться и после другого положения плода, либо при смене положения с заднего на переднее. Причина таких болей – повышенное напряжение мышц.
- Серьезной проблемой являются боли, локализующиеся в пояснично-крестцовом сочленении и в области крестца. Практически во всех случаях, особенно у женщин, болевые ощущения связаны с дисгормональными или воспалительными процессами в области малого таза. Несмотря на то, что состояние позвоночника, в подобных случаях, далеко не идеально, боль, чаще всего, провоцируется иными причинами, а состояние позвоночника лишь является «точкой минимального сопротивления» для проявления боли. У мужчин, в особенности пожилого возраста, также часто проявляются крестцовые боли, вызываемые процессами в простате, либо прямой кишке.
- Травматические повреждения крестца.
 Жалующиеся на боль в области крестца пациенты, зачастую, из-за спазма крестцово-позвоночных мышц, принимают вынужденные положения тела. Обычно боль локализуется в нижней части спины и проходит за несколько дней, при условии нахождения больного в состоянии покоя.
Жалующиеся на боль в области крестца пациенты, зачастую, из-за спазма крестцово-позвоночных мышц, принимают вынужденные положения тела. Обычно боль локализуется в нижней части спины и проходит за несколько дней, при условии нахождения больного в состоянии покоя. - Опухолевые, метаболические и инфекционные заболевания. Метастатический рак легкого, молочной железы, щитовидной и предстательной желез, желудочно-кишечного тракта, почек, множественная лимфома и миелома являются злокачественными опухолями, наиболее часто поражающими крестец. Первичная локализация этих опухолей может протекать бессимптомно, либо быть незамеченной, больные, обращаясь к врачу, могут жаловаться на боли в крестцовой области. Такая боль носит ноющий постоянный характер и не проходит после отдыха. Ночью возможно увеличение интенсивности боли.
- К инфекционным поражениям крестца обычно относится заражение пиогенными микроорганизмами (колиподобные бактерии и стафилококки), либо возбудителем туберкулеза, что тяжело распознается на основании клинически полученной информации.
 Больные высказывают жалобы на хроническую или подострую боль в области крестца, усиливающуюся из-за движений, но не прекращающуюся во время отдыха.
Больные высказывают жалобы на хроническую или подострую боль в области крестца, усиливающуюся из-за движений, но не прекращающуюся во время отдыха. - Метаболические заболевания (остеомаляция или остеопароз) могут вызывать значительньную утрату костного вещества, не сопровождающуюся каими-либо симптомами. Но большая часть больных данными заболеваниями жалуются на тупую, продолжительную боль, характеризующуюся невысокой интенсивностью, в крестцовой области.
- Боль в области крестца может быть обусловлена гинекологическими или урологическими заболеваниями. Случаи возникновения заболеваний в тазовой области, вызывающих неясную боль в области крестца, достаточно редки, но так способны проявляться заболевания гинекологического характера. Менее чем треть патологических изменений в тазовой области, которым сопутствуют болевые ощущения, вызваны воспалительными процессами. Иными причинами, провоцирующими боль, могут быть ретроверсия матки, расслабление поддерживающих матку структур, отек придатков яичника, варикозное расширение тазовых вен.
 Также важны психические заболевания во многих случаях, когда причина болевых ощущений нераспознана.
Также важны психические заболевания во многих случаях, когда причина болевых ощущений нераспознана. - Боль в крестцовой области может возникать при менструации. Такая боль слабо локализована, имеет характер колик и способна к распространению в нижние конечности. Чаще всего хроническая боль в крестцовой области, иррадирующая из тазовых органов, обусловлена нарушениями в маточно-крестцовых связках.
- Рак матки (эндометриоз) может поражать, как тело, так и шейку, а нестандартное положение матки вызывает их натяжение. Боль локализуется в центральной части крестца, ниже пояснично-крестцового сочленения, тем не менее, болевые ощущения могут быть более выраженными с одной стороны крестцовой кости. Эндометриозом вызывается боль, возникающая перед менструацией, продолжающаяся определенный отрезок времени и переходящая в боль во время менструации. По мнению некоторых исследователей, неправильное положение матки (выпадение, опущение или отклонение кзади) вызывает боли в области крестца, наиболее проявляясь после продолжительного пребывания на ногах.
- Хронический простатит, подтверждающийся нарушениями в функционировании предстательной железы, увеличением частоты мочеиспускания, жжением при мочеиспускании, небольшим снижением потенции, может сопровождаться болевыми ощущениями ноющего характера, локализующимися в крестцовой области. Болевые ощущения могут быть более выраженными с одной из сторон крестца, а также распространяться на одну из ног, в случаях, когда семенной пузырек вовлечен в воспалительный процесс.
- Еще одной, довольно распространенной, причиной болей в области крестца, либо в пояснице является рак предстательной железы, с наличием метастазов в нижнюю область позвоночника. В подобных случаях жжение при мочеиспускании и его учащение может не наблюдаться. Клетки опухоли способны инфильтровать спинномозговые нервы, также возможно сдавливание спинного мозга, когда поражается эпидуральное пространство. Для постановки диагноза применяется исследование прямой кишки, определение активности кислой фосфатазы, при радиоизотопном сканировании позвоночника, а также рентгенологические исследования.

- Боль в пояснчно-крестцовом позвоночном отделе способна усиливаться вследствие расширения ампулы сигмовидной кишки, которое вызывается обострением колита, либо скоплением каловых масс.
Определение
Это заболевание, при котором один позвонок «соскальзывает» вперед по отношению к другому.
Суставный отросток, который расположен в задней части позвоночника, подобно, кольцу фиксирует вышележащий и нижележащий позвонок. При его врожденном дефекте или травме, дегенеративном изменении и других факторах, вышележащий позвонок соскальзывает вперед по отношению к нижележащему позвонку.
Симптомы
Боль в районе крестца и ноге при ходьбе или смене положения.
- 1.Отсутствие боли в сидячем положении, невралгия седалищного нерва в результате сдавливания нерва в стоячем положении и при ходьбе.
- 2.Онемение ног, потеря чувствительности, парализация.
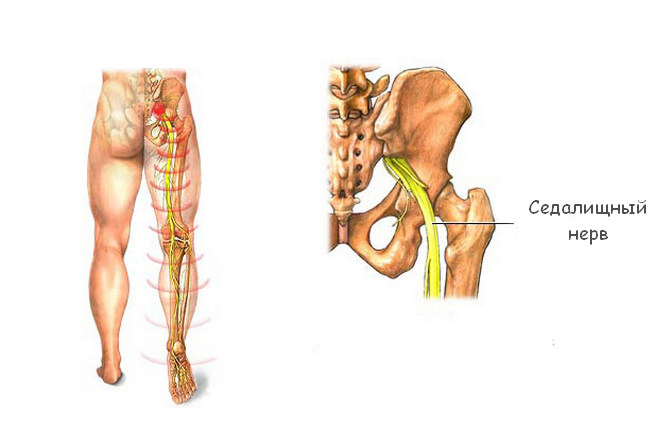
- 3.Мгновенное появление боли при разгибании поясницы назад или в лежачем положении.
- 4.Онемение и ноющая боль в ногах, при каждом движении.
- 5.В начале появляется боль в пояснице, которая в последующем сопровождается усилением боли в области крестца.
- 6.Боль в пояснице от долгого сидения в одной позе.
Причины
Врожденный спондилолистез
Приобретенный спондилолистез
Дегенеративный спондилолистез
 Особенно, это касается заднего позвоночного сустава. Это приводит к нестабильности позвоночника, тело позвонка «соскальзывает» по отношению к другому, несмотря на то, что костная дуга позвонка в норме.
Особенно, это касается заднего позвоночного сустава. Это приводит к нестабильности позвоночника, тело позвонка «соскальзывает» по отношению к другому, несмотря на то, что костная дуга позвонка в норме.Лечение
Диагностика : рентгенография, КТ, МРТ.
Безоперационное лечение
- Отдых
- Медикаментозное лечение
- Физиотерапия
- Инъекционная терапия
- Ношение ортодеза
- Лечебная физкультура
- Нейропластика
Хирургическое лечение
- Артопластика искуственных связок.
Лечение боли в пояснице — Новая Больница
Боль, прострелы, постоянная тяжесть, Вам знакомы такие ощущения в спине?
Безобидная тянущая боль часто бывает признаком опасного заболевания. В нашей статье мы разберем все причины заболевания.
Время чтения 7 минут, уделите их своему здоровью.
Причины
1. Заболевания позвоночника и костей таза.- Остеохондроз (поражение межпозвонковых дисков (протрузии, грыжи дисков)
- Спондилит (воспалительное заболевание позвоночника)
- Спондилоартроз (артроз межпозвонковых суставов)
- Спондилез (костные разрастания)
- Спондилоартрит (воспаление в межпозвонковых суставах)
- Миозит (воспаление в мышцах)
- Остеопроз (снижение плотности костной ткани ) с компрессионными переломами позвонков и других костных структур
- Травма позвоночника и костей таза (переломы, трещины)
- Сакроилеит (воспаление в крестцово-подвздошных суставах)
- Опухоли костных структур и мягких тканей
2. Отраженная боль в поясничном отделе, связана с заболеваниями органов брюшной полости и малого таза (воспалительные заболевания и опухоли) эта боль часто сопровождается болью в животе.

Характер боли может быть различным:
- Острая – это боль возникшая быстро, внезапно
- Хроническая — боль более 2 месяцев, возникает при прогрессировании заболеваний позвоночника
- При воспалительных патологиях мочеполовой системы, органов брюшной полости (при хроническом гастрите, панкреатите, холецистите, энтероколите)
Интенсивность боли
от дискомфорта до выраженного болевого синдромаПри острой и интенсивной боли в животе с иррадиацией в поясничный отдел всегда надо исключать хирургическую патологию, которая требует неотложного оперативного вмешательства ( желудочно-кишечные кровотечения, аппендицит, перитонит и др).
Интенсивная боль в поясничном отделе позвоночника
Может быть рефлекторной ( спазм мышц, обусловленный раздражением рецепторов в паравертебральных мышцах ).Человеку больно кашлять, чихать, все движения соповождаются болью. При сдавлении нервного корешка ( протрузией диска, грыжей диска) боль распространяется на нижние конечности, чаще с одной стороны.
Миофасциальный синдром
Обусловлен раздражением болевых рецепторов в мышцах и фасциях. Происходит формирование триггеров ( болевых узлов) в мышцах, болевой синдром хронический , часто рецидивирующий.
Любая травма мягких тканей или костных структур также сопровождается интенсивным болевым синдромом.
В каких случаях нужно обращаться к врачу?
Любой случай возникновения боли в поясничном отделе требует обращения к врачу.Это поможет выявить причину боли и принять меры.
Боль у мужчин, женщин
При заболеваниях половой системы, болевой синдром отличается у мужского и женского пола.Для мужчин при патологии простаты характерна тянущая, ноющая боль, часто сопровождается нарушением мочеиспускания.
У женщин симптом чаще бывает острым, выраженным. При апоплексии яичника или внематочной беременности боль нестерпимая. Обычно интенсивнее синдром на пораженной стороне.
При эндометриозе, миоме матки – ощущения ноющие, тянущие.
Если боль связана с патологией позвоночника, интенсивность боли не зависит от пола. Замечено, что мужчины обращаются к врачу позднее.
Осмотр специалистов
- вертеброневролог
- гастроэнтеролог
- нейрохирург
- хирург
- гинеколог
- уролог
- ревматолог
- онколог
Лабораторные методы
- общий анализ крови (для исключения восполительного процесса уровень лейкоцитов, СОЭ), исключение анемии (уровень гемоглобина)
- общий анализ мочи: исключения восполительного процесса в мочевом пузыре, почках (бактерии ,лейкоциты, эритроциты)
- анализ кала на скрытую кровь
- биохимия крови: ревмотологические пробы для исключения системного восполения (СРБ, РФ, мочевая кислота), оценка функции печени (алт аст билирубин) оценка функции почек (креатинин мочевина), функции поджелудочной железы (амилаза) и др.
Инструментальные методы исследования
- рентгенография поясничного отдела позвоночника и костей таза обзорная рентгенография брюшной полости (исключение кишечной непроходимости)
- УЗИ органов брюшной полости и малого таза
- ФГДС
- колоноскопия
- МРТ (КТ) поясничного отдела позвоночника, МРТ (КТ) поясничного отдела с контрастированием
- МРТ (КТ) органов брюшной полости и малого таза , МРТ (КТ) органов брюшной полости и малого таза с контрастированием
Лечение
При выявлении опухоли ,в зависимости от локализации и характера опухоли определяется тактика лечения, оперативное вмешательство или др. (наблюдение и лечение в нейрохирургическом, хирургическом стационаре , онкологическом диспансере)Медикаментозное лечение
Заболевания позвоночника (чаще в рамках остеохондроза):- НПВС
- миорелаксанты
- опиоидные анальгетики
- мочегонные препараты
- сосудистые препараты
- антибактериальные препараты
- лечебно-медикаментозная блокада с новокаином, лидокаином и дипроспаном
Немедикаментозные методы
В основном используются при лечении заболеваний позвоночника- физиотерапия (магнитолазер, магнитотерапия, СМТ с новокаином и др)
- иглорефлексотерапия
- аппаратное вытяжение поясничного отдела позвоночника
- мануальная терапия
- массаж
- бальнеотерапия (аппликации грязевые, озокерит)
- ЛФК
Профилактика заболеваний желудочно-кишечного тракта: диета, режим питания, режим труда и отдыха.
Если у вас боль в поясничном отделе обращайтесь в многопрофильную клинику «Новая больница». Мы поможем выявить причину и выбрать тактику лечения.
В нашей больнице есть все специалисты и все методы диагностики представленные в этой статье. Также есть отделения стационара: гастроэнтерологическое отделение и городской вертебрологический центр.
Используются все методы лечения, кроме хирургического. Вы можете наблюдаться, проводить обследование и лечение амбулаторно, т.е вне стационара.
Цены на лечение Способы оплаты: оплата наличными средствами; оплата пластиковыми банковскими картами МИР, VISA, MastercardWorldwide
25 лет
успешной работы
> 20
медицинских направлений
1400
ежедневно оказываемых услуг
Наши специалисты
Андрей Андреевич
Морозов
Зав. отделением
Игорь ВалерьевичКолобов
Врач — невролог
Наталья НиколаевнаУланова
Врач — невролог
Леонид ФедоровичКонюхов
Врач — невролог
Елена ВикторовнаБарсукова
Врач — невролог
Юлия МихайловнаМальцева
Врач — невролог
Мария ВладимировнаПравдина
Врач — невролог
Боль в крестцово-подвздошном суставе | Michigan Medicine
Крестцово-подвздошный сустав (SI-сустав) — это сустав, который соединяет позвоночник с тазом и служит в первую очередь для несения веса. Когда SI-сустав болезненен, такие действия, как ходьба, сидение и стояние, могут вызвать его стресс, вызывая усиление боли.
Существует несколько распространенных причин боли в подвздошном суставе:
- Дегенеративный артрит (остеоартрит), вызванный трением костей друг о друга при их повреждении или износе
- Заболевания воспалительного артрита, такие как анкилозирующий спондилит
- Беременность, которая оказывает дополнительное давление на кости или вызывает изменение походки человека
- Любое состояние, изменяющее обычную схему ходьбы
Симптомы
Типичные симптомы включают:
- Боль в пояснице, обычно ниже пояса
- Боль, отдающая в ягодицу и заднюю часть бедра
- Боль может чаще ощущаться на одной стороне тела, но может возникать на обеих сторонах
Диагностика
Чтобы диагностировать ваше состояние, мы изучим историю болезни и проведем медицинский осмотр.Основываясь на наших выводах, мы также можем использовать следующие диагностические инструменты:
- Визуализация, такая как рентген, хотя убедительные рентгенологические данные редко бывают коррелированными с болью в крестцово-подвздошных суставах
- Диагностическая инъекция в сустав для определения его как генератора боли
Лечение
Крестцово-подвздошный сустав трудно поддается лечению из-за различных нервных волокон, которые влияют на его чувствительность. В системе здравоохранения Мичиганского университета мы располагаем новейшими технологиями, позволяющими длительное время обезболивать, например:
- Лекарства
- Физиотерапия: Специальные физиотерапевтические упражнения могут исправить лежащую в основе биомеханическую аномалию, вызывающую боль в SI-суставе.Пациентам, как правило, нужно выполнять домашние упражнения, чтобы улучшить физиотерапию. Терапевт может использовать различные виды мануальной терапии («руки») для растяжения плотных структур и нормализации механики сустава. Терапевт также может попросить пациента избегать определенных действий, чтобы предотвратить повторные травмы.
- Трудотерапия: Трудотерапия может быть назначена для обучения повседневной деятельности, включая механику тела и сидячие или спящие позы для предотвращения рецидивов.
- Инъекционная терапия в позвоночник: Это можно рассмотреть, если боль слишком сильна для физиотерапии или если терапия неэффективна.
- Радиочастотная абляция (РЧА): РЧА боковых ветвей крестцово-подвздошного сустава может лечить поражения нервов в большинстве нервов, кровоснабжающих заднюю часть сустава. Это часто дает месяцы облегчения боли.
Свяжитесь с нами
Вы собираетесь принять важное решение, и мы хотим помочь вам принять правильное.Наши сотрудники будут рады поговорить с вами о ваших возможностях и о том, как мы можем помочь. Пожалуйста, посетите нашу страницу Назначить встречу для получения дополнительной информации.
Сага о боли в крестцово-подвздошном суставе
Кристи Коллинз — молодая женщина, которой нужно рассказать важную историю о боли и дисфункции в крестцово-подвздошных суставах. Учитывая распространенность боли в пояснице и множество причин, некоторые врачи не рассматривают дисфункцию подвздошного сустава как часть диагностической картины. К счастью для Кристи, ей поставили правильный диагноз в самом начале пути к выздоровлению. SpineUniverse обратилась к Кристи, чтобы поделиться своей историей.
Хуже всего были не только физические симптомы, но и неуверенность в том, что жить с болью в крестцово-подвздошных суставах. Источник фото: 123RF.com.
Расскажите о травме, которую вы получили, и о том, когда это произошло .
Кристи: Моя первая травма произошла в 2011 году. Было несколько факторов, которые вместе повлияли на мою травму.
В то время у меня была травма колена.У меня были проблемы с ходьбой, а это означало, что я мало двигался. Когда я двигался, я хромал с ненормальными движениями. Я тоже был не в форме. Оба фактора могут вызывать дисфункцию SI-сустава сами по себе.
Однако решающий момент наступил, когда я был в больнице, чтобы сделать рентген колен. У меня были проблемы с ходьбой и сильная боль, поэтому я попросила маму подтолкнуть меня в инвалидной коляске. Я позволил себе резко плюхнуться на стул, думая, что вот-вот приземлюсь на мягкую подушку. Я действительно упал на тонкий кусок ткани, натянутый на металлический стержень.Моя правая бедренная кость сильно ударилась о металл. Теперь я знаю, что удар был моментом, когда мои связки поясничного сустава были окончательно растянуты.
Каковы были ваши первоначальные симптомы, изменились ли они или ухудшились с течением времени?
Кристи : Изначально я не могла сказать , что мне могло причинить боль. Я встал после того, как врезался в инвалидную коляску, и, казалось, шел нормально. Я пытался забыть об этом и посмотреть, пройдет ли боль.
Но две недели спустя все последствия инцидента с инвалидной коляской проявились в полной мере.Я шел через свой дом, когда внезапно почувствовал ощущение «скольжения» в задней части правого бедра. Затем последовала тупая боль в правой части поясницы.
Боль была не такой уж сильной, но я заметил, что у меня проблемы с движением правой ноги. Я чувствовал, что не могу полностью контролировать это, когда пытаюсь ходить. Когда я поднимался по ступенькам, я не мог поднять правую ногу достаточно высоко, чтобы поставить ее на ступеньку перед собой. Подняться пришлось только левой ногой. Я знаю, что это был первый раз, когда один из моих суставов заблокировался.
Когда вы обратились за медицинской помощью?
Кристи : Я действительно планировала посетить своего мануального терапевта на следующий день, поэтому я постаралась не паниковать и дождалась встречи. Когда я описал ему свои симптомы, он сразу понял, о чем я говорю.
Он объяснил, что боль исходит из крестцово-подвздошного сустава и что моя правая бедренная кость застряла в основании моего позвоночника. Это была причина, по которой у меня были проблемы с перемещением ноги.
Он смог быстро решить проблему с помощью своего активатора. Когда я вышел из его офиса, я мог нормально ходить. Проблема заключалась в том, что вещи никогда не могли оставаться на месте надолго.
Не могли бы вы рассказать нам, как вы пришли к практикующему врачу, который диагностировал вашу проблему как связанную с синусоидальным суставом?
Кристи : В течение первых нескольких лет мой мануальный терапевт был единственным человеком, который, казалось, понимал, что я переживаю. В традиционном медицинском учреждении я проконсультировался со своим лечащим врачом, а также с несколькими физиотерапевтами и одним ортопедом.Мой лечащий врач, похоже, не понимал, о чем я говорю, и даже специалисты высказались немного скептически. Единственный совет, который я получил в то время, заключался в том, чтобы продолжать ходить к хиропрактику, если это поможет.
Меня также несколько раз направляли на физиотерапию, но мне потребовались годы (и 7 разных людей), прежде чем я нашел человека, который действительно смог бы мне помочь.
Делали ли вы когда-нибудь инъекцию в SI для диагностики и / или уменьшения воспаления и боли?
Кристи : Мне никогда не делали укол.Я знаю, что они могут быть полезны, но один врач, который предложил мне сделать это, не казался уверенным в своей способности лечить дисфункцию подвздошного сустава. Это не внушало мне доверия, поэтому я решила придерживаться более консервативного подхода к укреплению и физиотерапии.
Были ли поражены оба ваших SI-сустава?
Кристи : Да. Сначала пострадала только правая (та, которая выдержала всю тяжесть удара, когда я врезался в инвалидную коляску).Однако все в тазу связано, и два сустава SI работают как единое целое. Итак, примерно через неделю мой левый SI-сустав тоже пострадал. В течение следующих нескольких лет моя «плохая» сторона менялась в зависимости от стресса, который испытывал мое тело.
Некоторые люди предрасположены к нарушениям опорно-двигательного аппарата, которые могут вызывать боли в спине и ногах. Есть ли у вас врожденное заболевание, поражающее SI-суставы?
Кристи : Мне повезло, что у меня нет заболевания мягких тканей, такого как болезнь Элерса-Данлоса.
Однако ортопед сказал мне, что многие суставы в моем теле гипермобильны. Это означает, что форма моих суставов менее стабильна, чем у других людей, и это делает меня предрасположенным к травмам. Я считаю, что то же самое верно и для моих подвздошных суставов, и это может быть причиной того, что мне потребовалось так много времени, чтобы зажить.
Чему вас научила хиропрактика и почему это не стало для вас долгосрочным решением?
Кристи : Я видел несколько хиропрактиков в ходе своего путешествия и обнаружил, что в хиропрактике есть разные школы.Некоторые хиропрактики считают, что их приспособления могут вылечить что угодно или даже заменить традиционную медицинскую помощь. Я не рекомендую этот тип.
Однако некоторые хиропрактики более тесно связаны с традиционной медициной. Их цель — использовать приспособления для лечения скелетно-мышечной боли, и я думаю, им есть что предложить.
Я многое узнал о механике самого сустава SI от этих мануальных терапевтов. В ходе своих посещений я научился определять, заблокированы ли мои суставы, потому что я мог попросить кого-нибудь диагностировать мои симптомы, а затем научился определять, как это ощущается в моем собственном теле.
Однако сами доработки не были для меня долгим решением. Во-первых, я никогда не поправился бы, если бы не набрал достаточно мышечной силы, чтобы снять напряжение с растянутых связок.
Я также обнаружил, что из-за слишком большого количества коррекций хиропрактики мои суставы стали менее стабильными. Я уехал в отпуск на 3 недели и не смог увидеть своего мануального терапевта. Вместо этого я сам использовал технику мышечной энергии, чтобы выровнять суставы.Я был шокирован, обнаружив, что вернулся домой из отпуска лучше, а не хуже. Именно тогда я понял, что корректировки хиропрактики дали обратный эффект. Хотя они технически ставили мои суставы в нужное место, они слишком сильно нагружали мои связки и мешали моему телу поддерживать чувство равновесия. Так что я перестал их получать.
Я не рекомендую людям просто прекращать ходить к мануальному терапевту, если их суставы действительно застревают. Я не думаю, что можно делать нужные вам укрепляющие упражнения, если ваши суставы не двигаются должным образом.
Но я действительно рекомендую людям исследовать альтернативы, такие как техника мышечной энергии, которая была одним из ключей к моему выздоровлению.
Что такое техника мышечной энергии?
Кристи : Техника мышечной энергии — это набор корректировок, которые обученный профессионал, например физиотерапевт, может выполнить на вас или научить выполнять на себе. Это включает в себя использование ваших собственных мышечных сокращений, чтобы мягко перестроить ваши SI-суставы, вернув бедренные кости в правильное положение.По моему опыту, это намного проще для тела, чем хиропрактика, потому что вы сами контролируете уровень силы.
Ключевым моментом в моем выздоровлении было научиться регулировать собственные суставы SI. Это дало мне гораздо больше свободы жить своей жизнью, не полагаясь на моего мануального терапевта для регулярных корректировок.
Как боль в подвздошном суставе повлияла на вашу жизнь?
Кристи : Это повлияло на нее всеми мыслимыми способами. Хуже всего были не только физические симптомы, но и неуверенность.У меня было заболевание, которое, казалось, понимал только мой мануальный терапевт — все остальные врачи, которых я видел, были настроены скептически. Долгое время меня смущала эта проблема, и часть меня задавалась вопросом, сумасшедший ли я. Отчасти поэтому мне потребовалось много времени, чтобы серьезно отнестись к проблеме и изучить все возможные варианты.
Вы думали об операции?
Кристи : Да. В 2016 году я начал серьезно его рассматривать. Я начал сомневаться, смогу ли я когда-нибудь поправиться.
Я начал свой блог My Sacroiliac Joint Saga , в основном, чтобы делать заметки для себя.Вся моя жизнь была в подвешенном состоянии, поэтому я чувствовал, что мне нечего терять. Я решил относиться к своему исследованию, как к работе, часами записывая каждую статью и видео, которые мне попадались.
В своем исследовании я наткнулся на другого блоггера, который упомянул, что, по мнению хиропрактики, корректировка может дестабилизировать SI-сустав. Это то, что посеяло семена в моей голове для прозрения, которое у меня будет после отпуска, и почему я позже смог выздороветь без операции.
Что вам помогло вылечиться?
Кристи : Моему выздоровлению способствовало несколько факторов.Оглядываясь назад, можно сказать, что наиболее важными компонентами были:
- Укрепление мышц с помощью водной терапии
- Изменение движений во избежание повторного растяжения связок
- Изучение того, как перестроить мои суставы SI с помощью техники мышечной энергии
Что вы посоветуете человеку с болью в подвздошном суставе и дисфункцией?
Кристи : Во-первых, вы не одиноки. Если для меня были ответы, то они будут и для вас.
Рекомендую вести дневник или блог. Оглядываясь назад, я хотел бы начать свою раньше. И только когда я начал делать тщательные, подробные записи, все действительно стало становиться на свои места.
В частности, с точки зрения выздоровления, я рекомендую водные упражнения / водную физиотерапию каждому человеку, который обращается ко мне за советом. Честно говоря, не уверен, что без него я бы выздоровел.
Посетите блог Кристи, My Sacroiliac Joint Saga , чтобы узнать больше о ее приключении с болью в подвздошном суставе.
Центр боли в крестцово-подвздошном суставе
Дисфункция крестцово-подвздошного сустава — частая причина боли в пояснице. Другие термины для этого состояния включают сакроилеит, воспаление SI-сустава, синдром SI-сустава, дисфункцию крестцово-подвздошного сустава и деформацию SI. Это состояние может затруднить повседневную деятельность, например сидение, стояние, ходьбу и даже сон.
При исследовании боли в пояснице дисфункция крестцово-подвздошного сустава была обнаружена более чем у 30% пациентов.Источник фото: 123RF.com. При исследовании боли в пояснице дисфункция крестцово-подвздошного сустава была обнаружена более чем у 30% пациентов. 1 К сожалению, многие пациенты с болью в подвздошном суставе могут провести месяцы или годы без правильного диагноза. Это связано с тем, что иногда трудно диагностировать дисфункцию крестцово-подвздошного сустава. Поскольку SI-суставы расположены так близко к тазобедренным костям и поясничному отделу (пояснице), дисфункцию SI-сустава часто принимают за другие причины боли в пояснице, такие как грыжа или выпуклость межпозвоночного диска.
Симптомы дисфункции крестцово-подвздошного сустава
Если у вас болит поясница, вашему врачу может быть очень сложно сначала определить точный источник вашей боли. Однако есть несколько ключевых симптомов дисфункции крестцово-подвздошного сустава, о которых вам следует знать. Основным признаком дисфункции крестцово-подвздошного сустава является боль в пояснице. Но дисфункция SI-сустава также может вызывать боль в бедрах, ягодицах, бедрах или паху. Иногда боль в подвздошном суставе может быть настолько сильной, что даже просто надавить на нее больно.
Другие симптомы дисфункции крестцово-подвздошного сустава включают:
- Боль при выполнении повседневных дел, таких как подъем по лестнице или вставание со стула
- Боль, усиливающаяся при стоянии или ходьбе в течение длительного времени, но уменьшающаяся в положении лежа
- Скованность или ощущение жжения в тазу
Причины дисфункции крестцово-подвздошного сустава
Различные состояния могут вызвать дисфункцию SI-сустава.К наиболее распространенным относятся:
- Артрит: Боль в суставах SI может быть вызвана спондилезом (остеоартритом позвоночника) — когда хрящ вокруг суставов SI изнашивается, кости могут начать тереться друг о друга. Анклилозирующий спондилит, тип воспалительного артрита, поражающий позвоночник, также может вызывать дисфункцию SI-сустава.
- Беременность: Беременные женщины могут испытывать боль в пояснице или тазу из-за дисфункции крестцово-подвздошного сустава, поскольку во время беременности крестцово-подвздошные суставы могут растягиваться и расшатываться.Кроме того, гормональные изменения и дополнительный вес, набранный во время беременности, могут создать дополнительную нагрузку на SI-суставы.
- Травма: Внезапный удар, например автомобильная авария или сильное падение, может повредить ваши SI-суставы
- Инфекция: Инфекция встречается крайне редко, но это еще одна возможная причина боли в подвздошном суставе
Хотя дисфункция SI-сустава может быть очень болезненной, имейте в виду, что существует множество вариантов лечения, которые могут помочь уменьшить или даже предотвратить боль в пояснице.
Ссылка
1. Weksler, Velan, et al. Роль крестцово-подвздошной (SI) суставной дисфункции в возникновении боли в пояснице: очевидное не всегда верно. Хирургическая установка для лечения травм ортопедической дуги . 2007 декабрь; 10 (127) 858-888.
Обновлено: 24.12.19
Крестцово-подвздошная (SI) боль в суставах: симптомы, причины и лечение
Если вы встаете со стула и чувствуете боль в пояснице, это может быть ваш SI-сустав. . Не позволяйте этому одолеть вас! Составьте план лечения, приносящий облегчение.
Что такое SI Joint?
Полное название — крестцово-подвздошный сустав. Их два в пояснице, и они располагаются по бокам от позвоночника. Их основная работа — нести вес вашей верхней части тела, когда вы стоите или идете, и перекладывать эту нагрузку на ваши ноги.
Как ощущается боль?
Может быть тупым или острым. Он начинается в подвздошном суставе, но может перейти к ягодицам, бедрам, паху или верхней части спины.
Иногда вставание вызывает боль, и часто вы чувствуете ее только на одной стороне поясницы.Вы можете заметить, что утром он беспокоит вас больше, а днем становится лучше.
Это чаще, чем вы думаете. Около 15–30% людей, страдающих подобными травмами, имеют проблемы с крестообразным суставом.
Почему это происходит?
Боль начинается при воспалении подвздошного сустава. Это могло произойти по нескольким причинам. Вы можете повредить его, когда занимаетесь спортом или если упадете. Вы также можете получить эту проблему из-за деятельности, которая дает регулярные удары по этой области, например, бега трусцой.
Шагаете ли вы неравномерно из-за того, что одна из ваших ног длиннее другой? Это могло быть причиной боли в подвздошном суставе.
Иногда вы начинаете болеть, когда повреждаются связки, скрепляющие SI-сустав, что может привести к неправильному движению сустава.
Артрит может стать причиной проблемы. Тип, поражающий позвоночник, называемый анкилозирующим спондилитом, может привести к повреждению подвздошного сустава. Вам также будет больно, когда с возрастом хрящ над поясничным суставом медленно изнашивается.
Боль в суставах SI может также начаться, если вы беременны. Ваше тело выделяет гормоны, которые заставляют ваши суставы расслабляться и больше двигаться, что приводит к изменениям в их движении.
Как мне получить облегчение?
У вас есть много вариантов лечения. Первый шаг — просто прекратить то, что причиняет вам боль. Врач посоветует вам прекратить занятия спортом, вызывающим воспаление суставов. Они также могут прописать некоторые обезболивающие.
Другие способы улучшить самочувствие:
Физиотерапия. Упражнения могут улучшить силу и сделать вас более гибкими. Вы научитесь исправлять любые привычки, которые у вас возникли, когда вы пытались избежать боли, например, прихрамывая или наклоняясь в сторону. Ваш терапевт может попробовать ультразвук, тепловые и холодные процедуры, массаж и растяжку.
Инъекции. Вам могут сделать укол кортизона, чтобы уменьшить воспаление в суставе. Если это не поможет, врач может обезболить нервы вокруг поясничного сустава, чтобы вам было легче.
Ваш врач может также ввести в ваш сустав раствор из натуральных ингредиентов, таких как физиологический раствор и обезболивающие. Вы можете услышать, как они называют это «пролотерапией». Считается, что он помогает подтянуть ослабленные связки, если это является причиной проблем с подвздошным суставом.
Продолжение
Хиропрактика. Поправки мануального терапевта могут помочь облегчить боль. Они будут использовать техники, которые двигают ваши мышцы и суставы.
Лечение нервов. Ваш врач может использовать иглу для необратимого повреждения нерва, который посылает болевые сигналы от вашего SI-сустава к вашему мозгу.Они также могут заморозить его с помощью инъекции, хотя этот метод мало используется.
Что делать, если мне не поможет?
Эти процедуры обычно уменьшают воспаление и боль в суставе. Но в редких случаях, если вам все еще больно, врач может порекомендовать операцию. В операции, называемой сращением SI, хирург использует штифты и имплантаты для соединения костей рядом с суставом.
Руководство по физиотерапии при дисфункции крестцово-подвздошного сустава
Руководство ChoosePT
Дисфункция крестцово-подвздошного сустава (КПС) возникает, когда крестцово-подвздошные суставы таза становятся жесткими или слабыми.Заболевание может развиться в любом возрасте. Симптомы обычно ощущаются на одной стороне спины. Дисфункция КПС обнаруживается у 10-25% людей, которые жалуются на боли в пояснице. Чаще всего диагностируется у женщин. Физиотерапевты лечат дисфункцию КПС, чтобы уменьшить боль и восстановить движения.
Что такое дисфункция крестцово-подвздошного сустава?
КПС — это сустав между крестцом (большой костью у основания позвоночника) и подвздошной костью (костью в верхней части таза.) Две стороны крестцово-подвздошного сустава обычно работают вместе. Дисфункция КПС может возникнуть при:
- Одна сторона соединения становится жесткой, что приводит к нарушению координации.
- Одна сторона сустава становится слишком рыхлой (слабой). Это состояние может возникнуть у женщин детородного возраста из-за гормональных изменений.
- Развиваются мышечный дисбаланс и проблемы с бедрами.
- Присутствует артрит, вызывающий воспаление.
- Одна или обе стороны сустава травмированы.
Причины повреждения КПС могут включать:
- Падение, при котором вы приземляетесь на одну сторону тела, изменяя положение сустава
- Перетренированность спортсмена, вызывающая слишком большую нагрузку на сустав
Каково это?
Если у вас дисфункция КПС, вы можете почувствовать:
- Острая, колющая или тупая боль с одной стороны таза / поясницы, паха или копчика
- Боль, отдающая до колена
- Боль при стоянии из сидячего положения, повороте в постели, сгибании или скручивании
- Напряжение и болезненность мышц в области бедер / ягодиц
- Боль при ходьбе, стоянии и длительном сидении
- Боль, усиливающаяся при стоянии и ходьбе и облегчающаяся в положении сидя или лежа
Как это диагностируется?
Если вы сначала обратитесь к физиотерапевту, он или она проведет тщательное обследование и изучит вашу историю болезни.Иногда дисфункция КПС вызывается единственной травмой. Однако чаще всего это состояние, которое развивается из-за многократного раздражения. Ваш физиотерапевт соберет информацию о вашем состоянии из заполненных вами форм и собеседования.
Интервью будет специально для вас, чтобы помочь физиотерапевту понять, что вы переживаете. Вопросы могут включать:
- Травма произошла?
- Как вы до сих пор заботились о своем состоянии?
- Заказывали ли другие практикующие врачи визуализацию (например, МРТ или компьютерную томографию) или другие тесты?
- Каковы ваши текущие симптомы и как они влияют на ваш день?
- Если вы испытываете боль, каково место и интенсивность вашей боли?
- Меняется ли у вас боль в течение дня?
- Какие действия, если таковые имеются, вам трудно выполнить?
- Какие действия вы не можете выполнять после травмы?
- Какие действия или позы облегчают вашу боль?
- (для женщин): Вы беременны или недавно родили? (Дисфункция КПС может быть связана с беременностью и родами).
После собеседования ваш физиотерапевт проведет медицинский осмотр. Он или она может:
- Посмотрите, как вы ходите, ступаете по лестнице, приседаете или балансируете на одной ноге
- Проверьте подвижность (движение) и силу позвоночника, таза и бедра, чтобы определить, где лечение может улучшить ваше состояние.
- Осторожно и умело коснитесь передней, боковой и задней части позвоночника, таза и бедра, чтобы определить, где присутствуют симптомы.
После собеседования и медицинского осмотра ваш физиотерапевт обсудит с вами результаты.Он или она вместе с вами разработают индивидуальную программу лечения для начала вашего выздоровления.
Чем может помочь физиотерапевт?
Ваш физиотерапевт разработает целевую программу лечения, чтобы максимально восстановить ваши силы и функции. Ваше лечение поможет вам безопасно вернуться к повседневной деятельности. Ваша программа может включать:
Обучение пациентов. Ваш физиотерапевт будет работать с вами, чтобы определить и изменить любые внешние факторы, вызывающие вашу боль.Может быть обсужден тип и количество упражнений, которые вы выполняете, ваша спортивная активность или ваша обувь. Он или она предложит улучшения в вашей повседневной деятельности.
Обезболивание. Ваш физиотерапевт разработает план лечения для снятия боли, включающий прикладывание льда к пораженному участку. Они могут использовать ультразвук, электрическую стимуляцию и / или другие методы, чтобы контролировать вашу боль. Ваш физиотерапевт может порекомендовать уменьшить некоторые виды деятельности, вызывающие боль.Физиотерапевты являются экспертами в назначении методов обезболивания, которые уменьшают или устраняют потребность в лекарствах, включая вызывающие привыкание опиоиды.
Подтяжки. Ваш физиотерапевт может порекомендовать использовать бандаж, например крестцово-подвздошный пояс. Ремень обеспечивает стабильность во время повседневных занятий, так как ваша сила возвращается, а гибкость улучшается.
Кузовная механика. То, как вы используете свое тело для повседневной работы и других видов деятельности, может способствовать дисфункции КПС и возникновению боли.Ваш физиотерапевт научит вас, как улучшить ваше уникальное движение (механику тела). Он или она может помочь вам улучшить то, как вы сидите, поднимаете или переносите предметы.
Мануальная терапия. Практическая (мануальная) терапия, такая как массаж, может помочь исправить дисфункцию КПС. Ваш физиотерапевт выберет, какие методы лучше всего подходят для улучшения вашего состояния.
Упражнения на гибкость. Ваш физиотерапевт разработает индивидуальную программу упражнений в соответствии с вашими потребностями.Упражнения на растяжку могут быть назначены для улучшения гибкости мышц и улучшения движений.
Укрепляющие упражнения. Укрепляющие упражнения улучшают стабильность крестцово-подвздошных и спинных суставов. Они также помогают уменьшить боль. Ваш физиотерапевт научит вас упражнениям для лечения любых слабых мышц, в том числе в области живота или ягодиц.
Функциональный тренинг. Как только ваша боль, сила и движения улучшатся, вам нужно будет безопасно вернуться к полноценному спорту и / или повседневной активности.Чтобы уменьшить напряжение и напряжение в крестцово-подвздошном суставе, вам нужно научиться безопасным контролируемым движениям. Эта тренировка также снизит риск повторных травм. Ваш физиотерапевт научит вас правильно использовать и двигать своим телом в зависимости от вашего уникального физического состояния.
Можно ли предотвратить эту травму или состояние?
Чтобы избежать дисфункции КПС, важно поддерживать правильную осанку и здоровый уровень активности, а также не допускать падений.Ваш физиотерапевт будет работать с вами, чтобы укрепить и растянуть правильные суставы и мышцы, чтобы предотвратить возникновение таких состояний, как дисфункция КПС. Физиотерапевты являются экспертами в обучении людей достижению и поддержанию их максимальной силы и функционального уровня.
Чтобы предотвратить возвращение дисфункции КПС после завершения физиотерапевтического лечения, вы должны сохранять свою силу и гибкость. Для этого вам нужно будет продолжать выполнять программу домашних упражнений, разработанную для вас физиотерапевтом.Повышенная мышечная сила обеспечивает стабильность крестцово-подвздошному суставу и пояснице.
Какой физиотерапевт мне нужен?
Все физиотерапевты подготовлены на основе образования и опыта для лечения дисфункции КПС. Однако вы можете принять во внимание:
- Физиотерапевт, имеющий опыт лечения пациентов с дисфункцией КПС. Некоторые физиотерапевты специализируются на дисфункции КПС.
- Физиотерапевт, который является сертифицированным клиническим специалистом, сертифицированным мануальным терапевтом или имеет ординатуру или стажировку в области здоровья таза или ортопедической физиотерапии. Этот человек обладает передовыми знаниями, опытом и навыками, которые могут быть применимы к вашему состоянию.
Вы можете найти физиотерапевтов, обладающих этими и другими полномочиями, с помощью Find a PT, онлайн-инструмента, предоставляемого Американской ассоциацией физиотерапии. Вы можете искать физиотерапевтов с конкретным клиническим опытом в вашем географическом регионе.
Общие советы при поиске физиотерапевта (или любого другого поставщика медицинских услуг) включают:
- Попросите семью, друзей и других поставщиков медицинских услуг порекомендовать PT.
- Когда вы обращаетесь в физиотерапевтическую клинику для записи на прием, спросите об опыте физиотерапевтов в помощи людям с дисфункцией КПС.
- Во время первого посещения физиотерапевта будьте готовы описать свои симптомы как можно подробнее и объяснить, что ухудшает ваши симптомы.
Дальнейшее чтение
Американская ассоциация физиотерапии (APTA) считает, что у вас должен быть доступ к информации, которая поможет вам принять решение о медицинском обслуживании и подготовиться к визиту к поставщику медицинских услуг.
В следующих статьях представлены одни из лучших научных данных, касающихся физиотерапевтического лечения дисфункции крестцово-подвздошных суставов. В статьях сообщается о последних исследованиях и дается обзор стандартов практики как в Соединенных Штатах, так и во всем мире.Заголовки статей связаны либо с рефератом статьи в PubMed *, либо с бесплатным полным текстом, чтобы вы могли прочитать его или распечатать копию и принести с собой к своему врачу.
Фолей Б.С., Бушбахер Р.М. Боль в крестцово-подвздошных суставах: анатомия, биомеханика, диагностика и лечение. Am J Phys Med Rehabil. 2006; 85 (12): 997–1006. Резюме статьи на PubMed.
Bronlinson PJ, Kozar AJ, Cibor G. Дисфункция крестцово-подвздошного сустава у спортсменов. Curr Sports Med Rep. 2003; 2 (1): 47–56. Резюме статьи на PubMed.
Цибулка MT. Лечение компонента крестцово-подвздошного сустава при боли в пояснице: клинический случай. Phys Ther. , 1992; 72: 917–922. Бесплатная статья.
* PubMed — это бесплатный онлайн-ресурс, разработанный Национальным центром биотехнологической информации (NCBI). PubMed содержит миллионы ссылок на биомедицинскую литературу, включая ссылки из базы данных MEDLINE Национальной медицинской библиотеки.
Автор: Кристин Драйден, PT, DPT, сертифицированный клинический специалист по ортопедической физиотерапии.
Отредактировано Susan Reischl, PT, DPT, сертифицированным клиническим специалистом по ортопедической физиотерапии.
Отзыв Стива Райшля, PT, DPT, сертифицированного клинического специалиста по ортопедической физиотерапии от имени Академии ортопедической физиотерапии.
о боли в суставах SI | РТИ Симметрия
Есть много способов воспаления или травмы подвздошного сустава, даже если он просто изнашивается.
Возможно, у вас была одна из частых причин боли в поясничном суставе или вам поставили диагноз, но также возможна боль в подвздошном суставе без четкой причины.
Сакроилеит
Сакроилеит — это просто способ сказать, что SI-суставы воспалены. Это полезно только потому, что указывает на отсутствие конкретной травмы, подобной одной из причин, перечисленных ниже. Когда у вас сакроилеит, боль в поясничном суставе часто распространяется вниз по ногам или в ягодицу и усиливается, когда вы долгое время стоите.
Артроз
Это то, что большинство людей имеют в виду, когда говорят «артрит», и это происходит, когда хрящ, защищающий ваши суставы, изнашивается, так что кости трутся друг о друга и вызывают боль.Когда это происходит с суставом SI, это обычно вызывает боль в пояснице.
Травма
Каждый раз, когда вы получаете травму спины или таза, ваш SI-сустав может быть поражен. Одними из наиболее распространенных причин такого рода травм являются падения, автомобильные аварии и спортивные травмы.
Схема для ходьбы
Все, что заставляет вас ходить не так, как обычно, может вызвать нагрузку на SI-суставы и в конечном итоге вызвать проблемы с SI-суставами.Возможные причины измененной походки могут быть такими, как травмы лодыжки или колена, но также могут включать в себя то, что одна нога длиннее другой, или такое состояние, как сколиоз (слишком большой изгиб позвоночника).
Инфекция
Инфекция SI-сустава возможна, но это случается довольно редко. Если это происходит, обычно это означает, что у вас жар и часто сильная боль в бедрах при ходьбе. Если вы думаете, что это так, немедленно обратитесь к врачу.
Операция поясничного артродеза
Многие люди с болями в поясничном суставе могли уже перенести поясничный артродез (операцию на спине по сращению двух позвонков). Поскольку этот вид хирургии позвоночника меняет то, как ваш позвоночник распределяет вес, он может вызвать напряжение в поясничном суставе — или возможно, что часть боли в спине, которую вы надеялись исправить с помощью поясничного спондилодеза, на самом деле является болью в поясничном суставе. Дисфункция SI-сустава часто сочетается с проблемами поясницы. Фактически, предыдущая операция на пояснице иногда способствует дисфункции SI-сустава.* * DePalma, ey al. Этиология Хроническая боль в пояснице у пациентов, перенесших лечение боли в поясничном отделе спондилодеза 2011; 12: 732–739
Беременность
Во время беременности связки в тазу растягиваются, а это означает, что SI-суставы могут двигаться больше и могут вызывать боль. У большинства женщин связки впоследствии возвращаются в нормальное состояние, но у некоторых они остаются расшатанными, что может означать продолжающуюся боль. Беременность также может заставить вас по-другому ходить, что может усугубить проблему.
Подвздошно-подвздошный сустав | Техасский центр позвоночника
Факты о крестцово-подвздошных суставах
«Сакроиллиак» — одно из тех странно звучащих слов, которые мы все слышали раньше, но, вероятно, никогда не знали, что и где оно расположено на нашем теле. Это до тех пор, пока это не станет болезненным, и мы быстро найдем его. Повреждение крестцово-подвздошного или крестцово-подвздошного сустава может быть мучительным и ухудшаться при наклоне вперед, надевании обуви, скрещивании одной ноги над другой, вставании со стула или с постели.У вас два крестцово-подвздошных сустава. Они соединяют ваш таз с нижней частью позвоночника. Суставы SI не похожи на суставы в плечах и коленях, которые имеют широкий диапазон движений. Его основная задача — стабилизировать и поддерживать ваш таз, помогать переносить вес верхней части тела на ноги и действовать как «амортизатор» при ходьбе или беге. Таким образом, крестцово-подвздошная кость вращается и вращается очень незначительно. Суставы покрыты хрящевым слоем, чтобы обеспечить защиту и плавное движение между суставами.Повреждение этого хряща в результате травмы или артрита приводит к прямому контакту костей и трению друг о друга. Это может вызвать боль и воспаление, изменить движение и вызвать компенсацию, при этом нагрузка на другие структуры должна взять на себя функцию поддержки сустава. Крестцово-подвздошный сустав может быть травмирован разными способами, из-за чего даже простые действия, такие как сидение, ходьба или подъем по лестнице, становятся болезненными. Боль в крестцово-подвздошном суставе может возникать постепенно и обычно ощущается с одной стороны, но боль может возникать с обеих сторон, даже если поражена только одна сторона.Это часто связано с простым движением, которое сочетает в себе наклон вперед, наклон таза и скручивание туловища, как короткий удар в гольф. Боль может присутствовать или не присутствовать в пояснице, но некоторая степень боли обычно ощущается в ноге или бедре.Причины
Наиболее частой причиной дисфункции SI-сустава является травма в результате автомобильной аварии или падения. Но это также может произойти из-за:- Спортивные травмы, например, при попадании в мяч
- Постоянное напряжение или травма сустава, например, в результате многолетнего бега трусцой
- Пожилой возраст
- Одна нога короче другой
- Травма позвоночника
- Сколиоз (аномальное искривление позвоночника)
- Хирургия позвоночника, особенно операции сращения нижней части позвоночника, называемой крестцом
- Беременность.Гормоны, которые организм женщины вырабатывает во время родов, могут вызвать расслабление таза и изменение положения. Увеличение веса, изменение осанки и процесс родов также могут вызвать проблемы в суставах.
- Связки, поддерживающие крестцово-подвздошный сустав, намеренно смягчаются гормонами организма, чтобы суставы раздвигались. Это может вызвать боль.
- Крестцово-подвздошные суставы во время беременности испытывают дополнительные физические нагрузки и нагрузки.Таз должен значительно расшириться, чтобы ребенок мог выйти на свет. В этих суставах происходит движение.
Симптомы
Боль часто является основным симптомом, обычно в пояснице и ягодицах, а иногда и в спине и верхней части ноги. Боль, связанная с крестцово-подвздошными суставами, называется дисфункцией, синдромом суставов, растяжениями, растяжениями, артритом, перекосами и воспалением. На крестцово-подвздошный сустав могут косвенно повлиять условия, которые изменяют нормальную механику ходьбы и стояния.Существуют состояния, которые изменяют длину ног из-за смещения суставов, мышечного спазма, фактического увеличения или уменьшения длины кости ноги, а также проблем с нижними суставами, такими как бедра, колени, лодыжки и ступни. Это может привести к боли в крестцово-подвздошных суставах и пояснице. Некоторые люди также чувствуют боль в поясничном суставе в паху, животе и даже ногах. Боли от дисфункции SI-сустава обычно появляются на одной стороне тела, а не на обеих сторонах. Боль в пояснице и ногах может быть вызвана множеством причин, поэтому вам нужно будет проконсультироваться с врачом, чтобы выяснить, является ли ваш поясничный сустав причиной боли.Когда происходит повреждение сустава, что приводит к измененным и чрезмерным движениям, возникает тенденция к боли в крестцово-подвздошном суставе и воспалению, поскольку сустав становится нестабильным. Стабилизация суставов помогает облегчить боль. Например, состояние, называемое «анкилозирующий спондилит», поражает сустав, вызывая воспаление и чрезмерное движение, вызывающее боль. По мере прогрессирования состояния суставы срастаются, и боль прекращается. Другие состояния, которые связаны с артритом, поражающим суставы, — это подагра, псориатический артрит и ревматоидный артрит.Обнаружение дисфункции SI-сустава
Если есть воспалительная причина проблемы, необходимо сделать рентген и сканирование. Они могут проявлять характерные изменения в суставе, такие как сакроилеит, тип воспаления, наблюдаемый при анкилозирующем спондилите. Рентген также может показать остеоартроз суставов. Эти изменения также называют артропатией крестцово-подвздошного сустава. При подозрении на нестабильность можно предложить сделать рентген, стоя на одной ноге. Однако, как и большинство тестов на боль в пояснице, сканирование и рентгеновские лучи чаще всего являются нормальными или просто показывают обычные возрастные изменения.Что может помочь?
Это зависит от типа проблемы и от того, вызвана ли она беременностью.- Стабилизирующие упражнения обычно рекомендуются, если суставы слишком подвижны или есть подозрение на нестабильность.
- Манипуляции с суставами могут быть полезны, если суставы жесткие.
- Могут помочь обезболивающие, такие как лекарства, массаж и тепло.
- Иглоукалывание и / или ЧЭНС также могут помочь облегчить боль (не для беременных).
- Корсеты и корсеты предлагаются во время беременности.
- Могут быть предложены обезболивающие инъекции и хирургическое вмешательство в крайнем случае, если сустав очень нестабилен.
- Медицинское или физиотерапевтическое обследование важно для определения типа проблемы с крестцово-подвздошным отделом и внесения правильных предложений по ее лечению.
