симптомы и лечение, диагностика и профилактика
Описание патологии. Патогенез
Синдром лестничных мышц обусловлен анатомией этого места. Узнав детали, вы сразу поймёте — кто виноват и что делать?
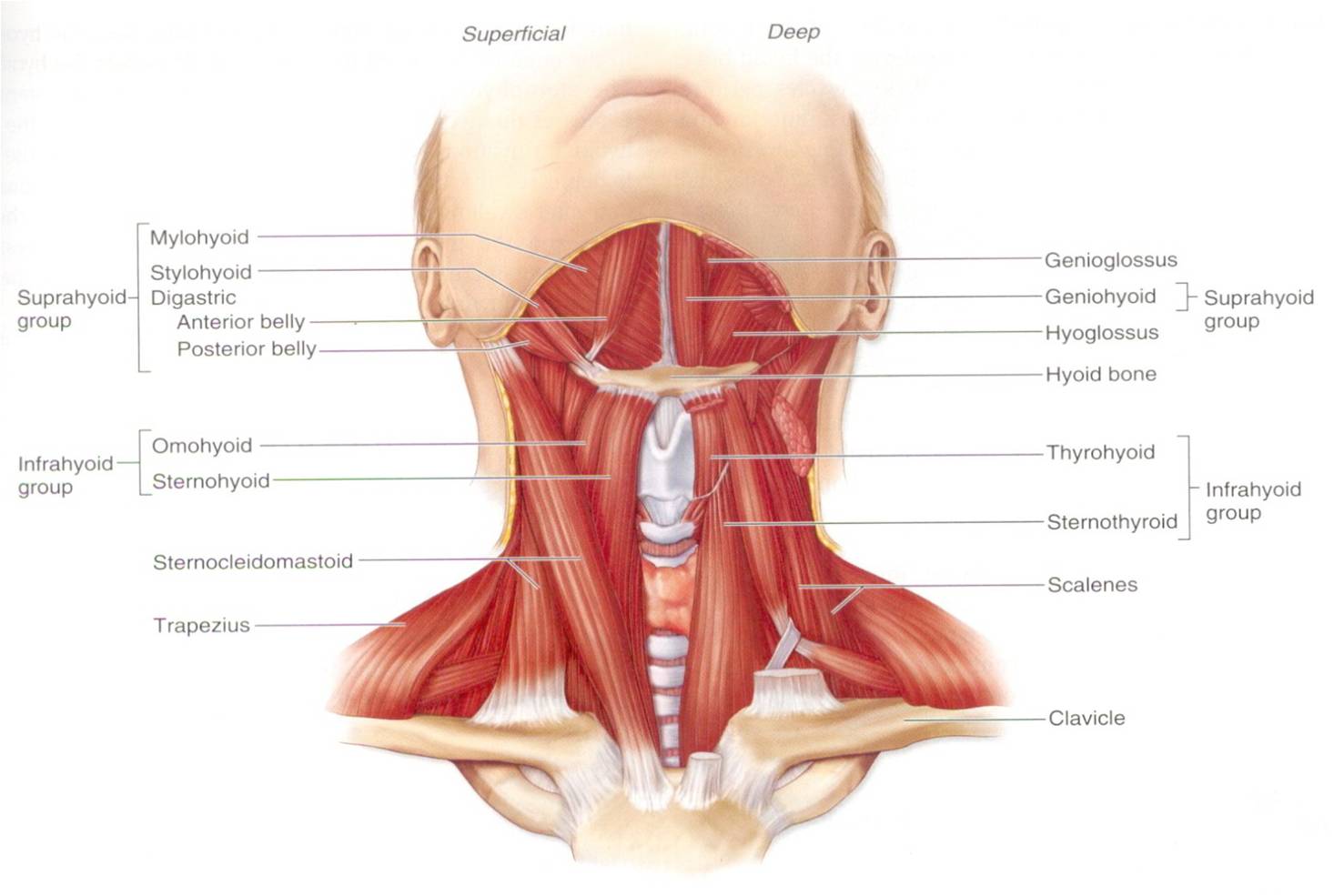
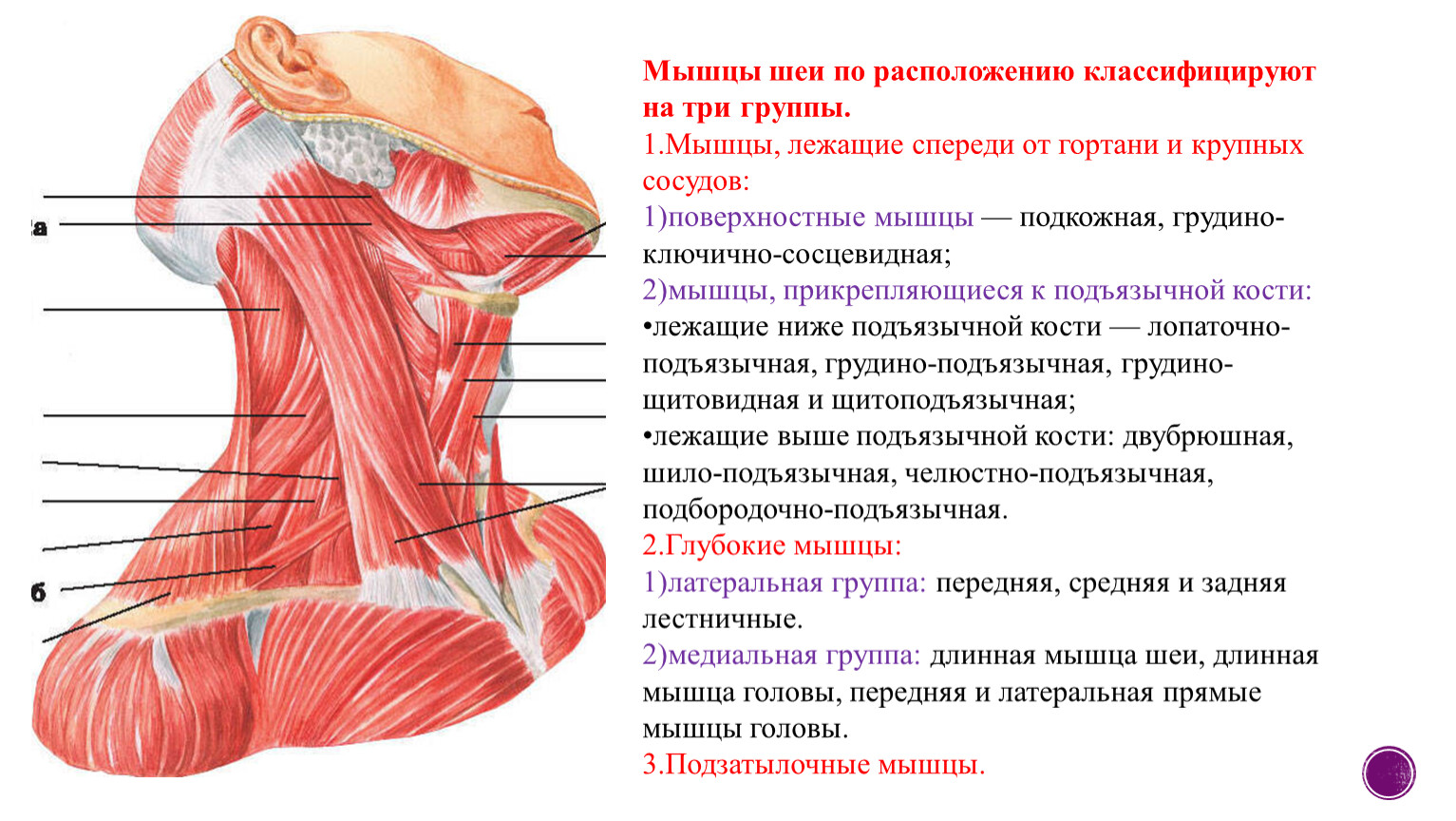
Лестничные мышцы расположены вертикально вдоль позвоночника. Своими верхними концами они прикрепляются к боковым сторонам позвонков, а нижними – к двум верхним рёбрам, которые находятся в самой верхней части грудной клетки в глубине за ключицей. Именно здесь — сверху и сзади ключицы, на границе шеи и грудной клетки, развивается синдром передней лестничной мышцы. Своим названием лестничные мышцы обязаны своеобразному расположению — уступами. Если бы человек лежал на спине, то мышцы выглядели бы, как ступени. Нижняя ступень – это задняя лестничная мышца, вторая – средняя, а самая верхняя ступень – передняя лестничная мышца. Именно так древнеримские анатомы увидели эти мышцы и дали им соответствующее название.
Между передней и средней лестничными мышцами расположены подключичная артерия и нервы, которые идут из позвоночника в руку.
Таким образом, при синдроме передней лестничной мышцы пациент ощутит на себе один из двух возможных вариантов развития этой патологии. Первый – относительно лёгкий. При нём возникает мышечно-тонический (миофасциальный) синдром. В мышце появляются триггерные точки, запускающие отражённую боль в зоне шеи, плеча, груди, лопатки и руки. Второй – более тяжёлый.
Для справки: scalenus – лестничная (лат). Говард Кристиан Наффцигер американский нейрохирург, одним из первых описавший нейроваскулярную патологию, вызванную передней лестничной мышцей.
Симптомы синдрома
Как было сказано выше – симптомы синдрома передней лестничной мышцы могут быть либо чисто болевыми, из-за спазма мышцы, либо – к боли присоединяются ещё и нейроваскулярные нарушения, из-за зажима нервов и подключичной артерии.
Боль – это первый и самый изнуряющий симптом; она распространяется от плечевого сустава вниз по руке и может доходить до мизинца и безымянного пальца. Иногда боль переходит на грудную клетку или затылок. Усиление боли часто происходит ночью. Также боль усиливается при повороте головы, при отведении руки в сторону и при глубоком вдохе. Лестничные мышцы являются вспомогательными мышцами вдоха. При глубоком вдохе они сокращаются и тянут за собой верхние рёбра и грудную клетку вверх. Благодаря этому грудь вздымается и в лёгкие попадает больше воздуха. Вот почему синдром передней лестничной мышцы часто развивается, из-за её длительной перегрузки, у людей страдающих одышкой или какими-то заболеваниями дыхательной системы, например — простудными. Кстати, не только одышка или простуда могут вызвать перенапряжение мышцы. Существует, так называемый, гипервентиляционный синдром, когда на фоне психосоматических, тревожных или психовегетативных расстройств нарушается диафрагмальное дыхание. В этих случаях вспомогательные дыхательные мышцы, в первую очередь – лестничные, вынуждены полностью брать на себя выполнение дыхательных движений. Это является для них непомерной нагрузкой, причиной перенапряжения и отправной точкой развития синдрома передней лестничной мышцы.
Иногда боль переходит на грудную клетку или затылок. Усиление боли часто происходит ночью. Также боль усиливается при повороте головы, при отведении руки в сторону и при глубоком вдохе. Лестничные мышцы являются вспомогательными мышцами вдоха. При глубоком вдохе они сокращаются и тянут за собой верхние рёбра и грудную клетку вверх. Благодаря этому грудь вздымается и в лёгкие попадает больше воздуха. Вот почему синдром передней лестничной мышцы часто развивается, из-за её длительной перегрузки, у людей страдающих одышкой или какими-то заболеваниями дыхательной системы, например — простудными. Кстати, не только одышка или простуда могут вызвать перенапряжение мышцы. Существует, так называемый, гипервентиляционный синдром, когда на фоне психосоматических, тревожных или психовегетативных расстройств нарушается диафрагмальное дыхание. В этих случаях вспомогательные дыхательные мышцы, в первую очередь – лестничные, вынуждены полностью брать на себя выполнение дыхательных движений. Это является для них непомерной нагрузкой, причиной перенапряжения и отправной точкой развития синдрома передней лестничной мышцы.
Вторая группа симптомов синдрома передней лестничной мышцы проявляется ощущениями напряжения шейных мышц, тяжести, онемения и слабости в руке, вплоть до грубых парезов (неполных параличей) кисти и атрофии мышц. Правда, нужно отметить, что парезы и атрофия кисти встречаются крайне редко — только в очень запущенных случаях.
Третья группа – сосудистые симптомы синдрома передней лестничной мышцы: отечность руки, её синюшность, похолодание, ослабление пульса, вплоть до полного его исчезновения при подъеме руки вверх или наклоне и повороте головы. Кроме подключичной артерии, нередко страдают и лимфатические сосуды. Их зажим нарушает циркуляцию лимфы. Это приводит к застою и отёку, который проявляется припухлостью в надключичной ямке (псевдоопухоль Ковтуновича).
И четвёртая группа – вегетативно-трофические симптомы синдрома передней лестничной мышцы проявляются ломкостью ногтей и уменьшением волосяного покрова на руке. Однако проявление вегетативных симптомов, тоже, отмечается только на фоне длительных и далеко зашедших случаев, что, к счастью, случается нечасто. Современный человек, тем более живущий в крупном городе, крайне редко станет дотягивать обращение к врачу до такой стадии.
Что произойдет, если «запустить» синдром лестничной мышцы
Самое опасное осложнение синдрома передней лестничной мышцы – тромбоз в системе подключичной артерии. Для лучшего понимания нужно сказать, что от левой и правой подключичной артерии отходят позвоночные артерии, от которых, в свою очередь, начинаются артерии головного мозга. Тромбоз в этой системе является по-настоящему смертельно опасным осложнением синдрома передней лестничной мышцы и требует немедленного хирургического вмешательства.
Вторым серьёзным осложнением — является парез (неполный паралич) и атрофия мышц кисти.
Ещё одним ярким и неприятным осложнением является нарушение биомеханики шеи и тела в целом. Этот момент немного сложен для понимания неспециалиста, но сейчас мы разберёмся и в нём. Итак. При длительном напряжении лестничных мышц происходит их укорочение. Это усиливает шейный лордоз и смещает голову вперед. Чтобы компенсировать равновесие и центр тяжести, мышцы задней части шеи вынуждены напрягаться и, соответственно, перегружаться. В скором времени, из-за перегрузки, в задних мышцах шеи будут формироваться вторичные болевые триггерные точки, и развиваться миофасциальный синдром. Далее, при отсутствии лечения, усиление шейного лордоза приведёт к компенсаторному искривлению позвоночника в грудном и поясничном отделах, ведь он вынужден искать равновесие. Искривление позвоночника нарушает распределение осевых нагрузок на межпозвонковые диски и, таким образом, открывает дорогу к формированию протрузий и грыж дисков не только в шее, но и в любом другом компенсаторно перегруженном месте позвоночника.
Этот момент немного сложен для понимания неспециалиста, но сейчас мы разберёмся и в нём. Итак. При длительном напряжении лестничных мышц происходит их укорочение. Это усиливает шейный лордоз и смещает голову вперед. Чтобы компенсировать равновесие и центр тяжести, мышцы задней части шеи вынуждены напрягаться и, соответственно, перегружаться. В скором времени, из-за перегрузки, в задних мышцах шеи будут формироваться вторичные болевые триггерные точки, и развиваться миофасциальный синдром. Далее, при отсутствии лечения, усиление шейного лордоза приведёт к компенсаторному искривлению позвоночника в грудном и поясничном отделах, ведь он вынужден искать равновесие. Искривление позвоночника нарушает распределение осевых нагрузок на межпозвонковые диски и, таким образом, открывает дорогу к формированию протрузий и грыж дисков не только в шее, но и в любом другом компенсаторно перегруженном месте позвоночника.
Миофасциальный синдром лестничной мышцы
Вот почему своевременное обращение к врачу, раннее выявление и правильное лечение позволяют избежать всех этих серьёзных осложнений синдрома передней лестничной мышцы.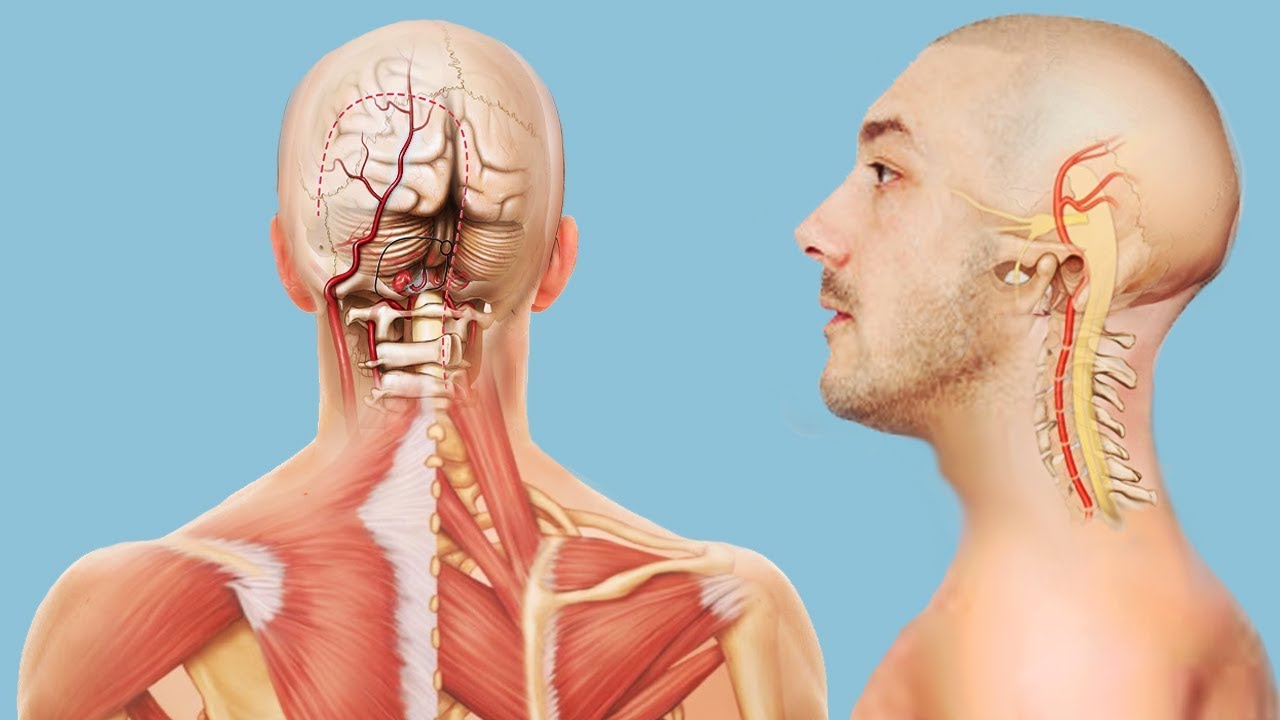
Диагностика
Диагностика синдрома передней лестничной мышцы основывается на типичной клинической картине и всегда начинается с осмотра. Во время такого осмотра у большинства пациентов выявляется припухлость надключичной области. Это, так называемый, псевдотумор (псевдоопухоль) Ковтуновича. Он возникает из-за сдавливания передней лестничной мышцей лимфатических сосудов. Также во время осмотра обращаем внимание на кисть – она может быть отечна и немного синюшна. В запущенных случаях будут отмечаться более выраженные изменения, вплоть до трофических.
При пальпации передней лестничной мышцы, она будет резко напряжена и болезненна, к тому же это вызовет усиление боли в шее с возможным распространением в руку.
Неврологический осмотр – проверка чувствительности, рефлексов и т.д. — выявляет чувствительные, двигательные и вегетативные нарушения.
Проба на спазм. Её проводят для выявления миофасциального синдрома лестничных мышц.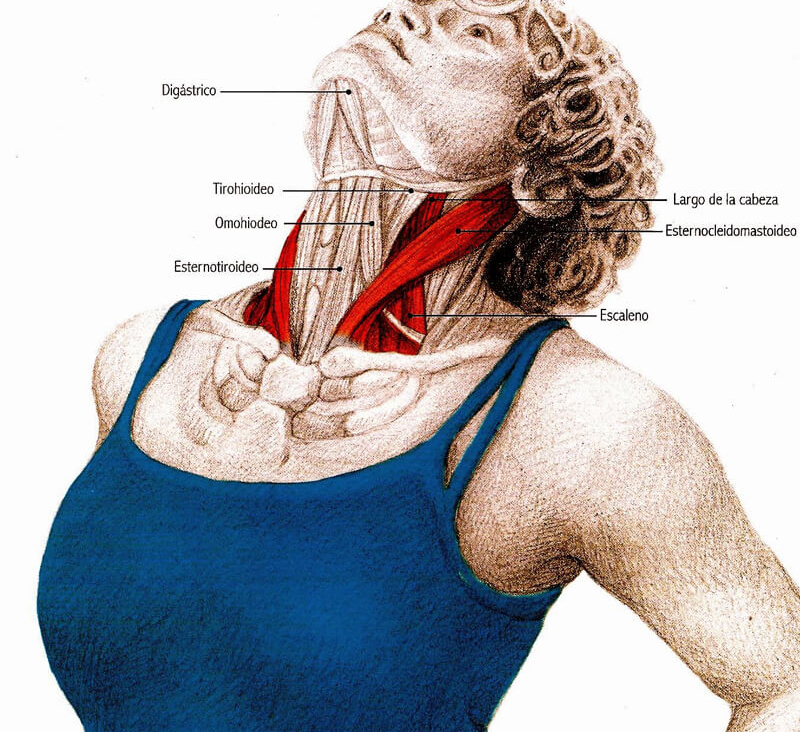 Нужно максимально повернуть голову в больную сторону и сильно прижать подбородок к ключице. Лестничные мышцы сократятся и триггерные точки в них активируются. В результате пациент почувствует усиление боли.
Нужно максимально повернуть голову в больную сторону и сильно прижать подбородок к ключице. Лестничные мышцы сократятся и триггерные точки в них активируются. В результате пациент почувствует усиление боли.
Проба Адсона: если на стороне синдрома передней лестничной мышцы поднять руку и сюда же наклонить голову, то там, где обычно проверяют пульс на запястье — пульса не будет.
Допплерография (УЗДГ) сосудов шеи также обладает определённой диагностической ценностью, особенно, принимая во внимание то, что от подключичной — отходит позвоночная артерия, питающая заднюю часть головного мозга. И вся эта сосудистая сеть может пострадать от сдавливания подключичной артерии, что в свою очередь, грозит нарушением мозгового кровообращения или тромбозом.
Электронейромиография (ЭНМГ) считается общепризнанным методом диагностики. Хотя, на начальных стадиях патологии её информативность недостаточно высока, а порой даже чревата ошибочными выводами.
Поэтому самым лучшим видом исследования на всех этапах синдрома передней лестничной мышцы является старое доброе мануальное мышечное тестирование.
Запишитесь на диагностику лестничных мышц
- Пройдите комплексную диагностику лестничных мышц. Проведём пальпацию, неврологический осмотр, пробу на спазм, пробу Адсона и мануальное мышечное тестирование: протестируем мышцы на наличие активных и латентных триггерных точек.
- Продолжительность диагностики — 30 минут. Это полноценное обследование, а не 2-х минутные «ощупывания» для галочки.
- Диагностику проводит лично доктор Власенко А.А., врач с 30-летним опытом, эксперт в области лечения миофасциального и корешкового синдромов.
Лечение синдрома лестничной мышцы
Эффективное лечение синдрома лестничной мышцы предусматривает чёткое понимание причины и механизма болезни, а также — комплексный подход к лечению.
Для лечения синдрома передней лестничной мышцы используются: медикаментозное лечение, физиотерапия, ЛФК, массаж, оперативные методы и мануальная терапия. Начинать, разумеется, следует с консервативных методов, среди которых ключевое место занимает мануальная терапия. Но, обо всём по порядку.
Начинать, разумеется, следует с консервативных методов, среди которых ключевое место занимает мануальная терапия. Но, обо всём по порядку.
Мануальная терапия
Не стоит думать, что мануальная терапия синдрома лестничных мышц – это вправление позвонков или что-то в этом роде. Если вы так считали – вы глубоко заблуждались. Современная мягкая мануальная терапия – это комплекс методов направленных на устранение боли, нормализацию мышечного тонуса и восстановление полного объёма движений поражённого региона и всей опорно-двигательной системы в целом.
Все методы мануальной терапии синдрома лестничных мышц можно разделить на прямые и непрямые; активные и пассивные; мягкие и трастовые. Но, так или иначе, основную часть составляют, так называемые, нейромышечные методы, при выполнении которых воздействие происходит через мягкие ткани: мышцы, фасции и др.
При мануальной терапии синдрома лестничных мышц используют, в основном, именно нейромышечные методы. Они включают: постизометрическую релаксацию, реципрокное торможение, изотонические концентрические и эксцентрические сокращения, техники позиционного расслабления, стрейн-контрстрейн, миофасциальный релиз и др. А также прямые мануальные методы: ишемическую компрессию, давление на триггерные точки, акупрессуру, поперечное трение, мягкотканную мобилизацию, глубокий тканевой массаж и др.
Они включают: постизометрическую релаксацию, реципрокное торможение, изотонические концентрические и эксцентрические сокращения, техники позиционного расслабления, стрейн-контрстрейн, миофасциальный релиз и др. А также прямые мануальные методы: ишемическую компрессию, давление на триггерные точки, акупрессуру, поперечное трение, мягкотканную мобилизацию, глубокий тканевой массаж и др.
Правильное и адекватное применение всех этих многочисленных мягких методов даёт потрясающий лечебный эффект при мануальной терапии синдрома лестничных мышц.
Преимущества лечения в клинике «Спина Здорова»
- Гарантия полноценного и квалифицированного лечения. Слово «полноценное» является ключевым в нашей работе.
- Высокая квалификация и большой практический опыт — 30 лет.
- Каждый случай мы рассматриваем индивидуально и всесторонне — никакого формализма.
- Эффект синергии.
- Гарантия честного отношения и честной цены.

- Расположение в двух шагах от метро в самом центре Москвы.
Иные методы лечения. Физиотерапия
Физиотерапия синдрома лестничной мышцы – это вспомогательный вид лечения. Чаще всего выбирают следующие процедуры:
Синусоидальные модулированные токи (СМТ) или – второе название – амплипульстерапия. Данная процедура отлично справляется с болью и спазмом мышц, одновременно восстанавливая их кровоснабжение и питание.
Электрофорез – классика физиотерапии. Менее мощный, но более мягкий способ лечения. Подойдёт там, где имеются противопоказания для СМТ-терапии.
Ультразвук (УЗТ) – является, по сути, микромассажем. Распространяясь вглубь ткани, ультразвук передаёт свои колебания этим тканям, улучшая тем самым их дренажные и трофические функции. Исчезают глубокие отёки, застой и воспаление, нормализуется кровообращение и питание ткани. За счёт этого снижается болевой синдром.
Магнитотерапия – увеличивает микроциркуляцию, благодаря чему происходит устранение застоя, отёков, воспаления и снижение болевого синдрома.
Оперативное лечение
Оперативное лечение синдрома лестничной мышцы применяют только в далеко зашедших случаях нейроваскулярной стадии синдрома, когда сдавливание нервов и подключичной артерии не удалось устранить иными способами. Как мы уже говорили выше — консервативное лечение не всегда способно решить проблему, и тогда единственным выходом становится операция.
В ходе оперативного лечения синдрома лестничной мышцы производят рассечение самой мышцы и соседних тканей, сдавливающих нерв и артерию. Для предупреждения рецидивов резекцию мышцы осуществляют на возможно большем участке.
Ещё раз обращаем внимание – вопрос об оперативном лечение синдрома лестничной мышцы целесообразно рассматривать только тогда, когда полностью исчерпаны все консервативные методы лечения.
Не запускайте свою болезнь! Своевременное обращение к врачу позволяет избежать операции!
Профилактика
Профилактика синдрома лестничной мышцы направлена на предотвращение обстоятельств, приводящих к возникновению синдрома. Какие же это обстоятельства?
Какие же это обстоятельства?
Во-первых, синдром лестничной мышцы очень часто возникает, как одно из звеньев патологии межпозвонковых дисков шейного отдела позвоночника. Следовательно, своевременное обращение к врачу и устранение любой патологии позвоночника и дисков на ранних этапах, служит важнейшим профилактическим действием.
Во-вторых – поскольку главным провоцирующим фактором развития синдрома служит длительное вынужденное положение головы и рук, что обычно бывает при сидячей работе, значит, необходимо делать регулярные перерывы. Имейте в виду, оптимальное время непрерывной работы – 45 минут, как школьный урок (плюс-минус 15 минут). Иными словами, старайтесь менять положение тела – неважно, как именно — вставать, разминаться, прохаживаться — главное делать краткосрочную смену положения. В общем, подойдите к этому вопросу творчески и действуйте по обстоятельствам.
В-третьих, очень часто синдром лестничной мышцы возникает на фоне спортивной перетренированности, поэтому людям, которые активно занимаются спортом необходимо об этом знать и быть внимательными к сигналам своего тела.
Вообще, это пожелание не только для любителей активной жизни, а для всех — не игнорируйте «язык тела», ведь многие проблемы возникают из-за пренебрежения к этим сигналам. Как показывает практика, почти все пациенты, которые обращаются к врачу с синдромом лестничной мышцы, описывают начало болезни одинаково: «Всё началось давно и поначалу сильно не беспокоило». Это классическое начало – постепенное и не очень болезненное. Именно так организм посылает нам сигналы, давая возможность всё быстро исправить. А мы заедаем сигналы анальгинами, думая, что «всё само рассосётся». Увы, это не так. С определённого момента болезнь понесётся, как стремительная лавина, и её будет очень трудно останавливать и устранять последствия. Поэтому, ещё раз обращаем ваше внимание — не пренебрегайте «сигналами тела», не запускайте себя и не доводите ситуацию до кризиса.
причины и лечение. Как избавиться от сильных болей в шее?
Поскольку шея соединяет голову с телом, к болезненным ощущениям в ней следует отнестись внимательно.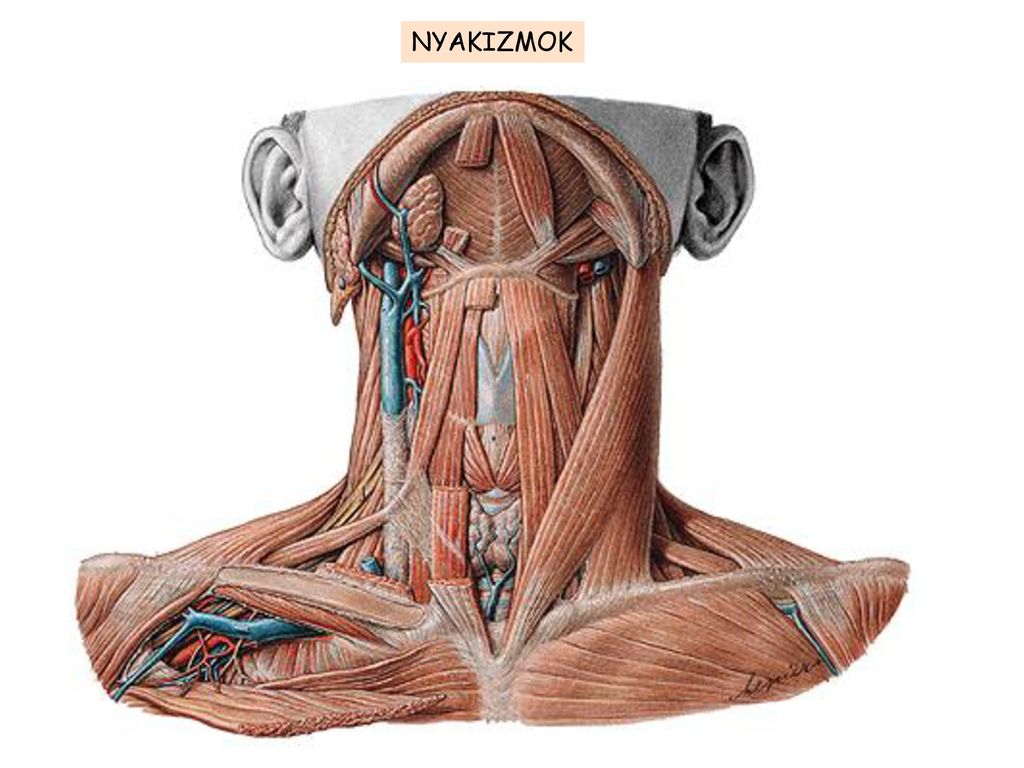 Через шею проходят лимфатические сосуды, крупные нервы и артерии, спинной мозг. В костно-мышечной полости шеи находится щитовидная железа, а также глотка, начало пищевода, гортань, часть трахеи. Шейные мышцы участвуют в движении головы, плеч и челюстей.
Через шею проходят лимфатические сосуды, крупные нервы и артерии, спинной мозг. В костно-мышечной полости шеи находится щитовидная железа, а также глотка, начало пищевода, гортань, часть трахеи. Шейные мышцы участвуют в движении головы, плеч и челюстей.
Иными словами, при появлении болей в шее необходимо срочно обратиться к врачу, чтобы выяснить их причину и предотвратить целый ряд проблем.
Виды боли в области шеи
Различают шейную боль (цервикалгию) и шейный прострел (цервикаго). Цервикалгия может быть поверхностной соматической (связанной с повреждениями кожи), глубокой соматической (обусловленной поражением шейных мышц и позвонков), висцеральной (рассеянной, возникающей в результате инфекции или патологии внутренних органов). Цервикалгию, захватывающую соседние области, подразделяют на два типа:
- цервикобрахиалгия — шейно-плечевой синдром с распространением боли от шеи к плечам;
- цервикокраниалгия — боль начинается в шее или затылочной области и распространяется на голову.
Цервикалгия всех типов может протекать в острой или хронической форме. Острая форма длится около 10 дней, но без лечения может перейти в хроническую. Хронической считается боль, длящаяся более трех месяцев[1].
Цервикаго — это всегда острая боль, локализованная в шее и не позволяющая повернуть голову.
Если боль обусловлена нейропатическими причинами, она может быть центральной (поврежден столб спинного мозга) или периферической (повреждены периферические нервы).
Причины боли в области шеи
Боли в шее могут быть обусловлены целым рядом разнообразных патологий:
- Избыточное мышечное напряжение, возникающее при статических или динамических нагрузках (долгое сидение за компьютером или за рулем, подъем тяжестей, занятия спортом). Возможно развитие миофасциального синдрома — возникновения уплотнений и шишек в местах постоянных мышечных спазмов.
- Фибромиалгия — болезненность и повышенная чувствительность мышц, суставов, сухожилий.

- Остеохондроз и остеоартроз, искривления позвоночника, нестабильность позвонков, грыжа межпозвонковых дисков.
- Иммунные нарушения, в результате которых страдает костная ткань.
- Стеноз позвоночного канала, связанный с давлением на спинной мозг и нервные корешки костных структур и хрящей.
- Инфекции позвонков, органов шеи, оболочек головного мозга.
- Заболевания внутренних органов.
- Перенесенные травмы или операции на позвоночнике и шее.
- Опухолевые образования и метастазы.
Спровоцировать развитие болевого синдрома могут переохлаждение, стресс, инфекционные заболевания, физические нагрузки.
Подходы классической медицины к диагностике и лечению
Современная европейская медицина располагает целым рядом технологичных методов диагностики, помогающих выяснить причину болей в шее.
- МРТ — наиболее информативный диагностический метод, позволяет определить наличие патологий в межпозвонковых дисках, мышцах, сосудах (во всех мягких тканях).
 К недостаткам можно отнести высокую стоимость, необходимость использования специальных аппаратов МРТ для страдающих клаустрофобией.
К недостаткам можно отнести высокую стоимость, необходимость использования специальных аппаратов МРТ для страдающих клаустрофобией. - КТ — выявляет патологии в позвонках. Недостатком метода является необходимость в использовании контрастного вещества для визуализации сосудов, которое у некоторых людей вызывает аллергические реакции.
- УЗИ — делается для исследования артериального кольца и лимфатических сосудов шеи. Позволяет определить проходимость сосудов и состояние близлежащих тканей. Не подходит для комплексного осмотра всех тканей области шеи.
- ЭКГ — проводится, чтобы исключить атипичное течение инфаркта миокарда, при котором могут возникать боли в шее.
- Клинический анализ крови — дополнительный метод исследования, выявляющий инфекционные и воспалительные процессы.
Лечение болей в шее при любом диагнозе должно быть комплексным, включающим медикаментозную и физиотерапевтическую составляющие. Иногда приходится прибегать и к хирургическим методам, однако обычно начинают с консервативных подходов к лечению:
Иногда приходится прибегать и к хирургическим методам, однако обычно начинают с консервативных подходов к лечению:
- Инъекции. При острой боли в шее может быть назначена обезболивающая блокада. Используются такие лекарственные средства, как «Диклофенак», «Мидокалм», «Кеторолак» и другие. Также лекарства могут вводиться через капельницу. Поступая непосредственно в кровь, обезболивающие препараты снимают приступ быстрее всего. После того как острая боль снята, используют противовоспалительные таблетки и мази. Метод имеет противопоказания, например: беременность, заболевания свертываемости крови.
- Прием антидепрессантов. Дает выраженный обезболивающий эффект при постоянных жгучих болях в шее[2].
- Стимуляция нервных окончаний. Немедикаментозный вариант обезболивания при помощи электрических импульсов, блокирующих болевые ощущения. Не имеет побочных эффектов.
- Лечебная физкультура и массаж шейно-воротниковой зоны.
 Помогают снять мышечные зажимы, спазмы, улучшить кровообращение, повысить подвижность. Рекомендуются как в комплексной терапии, так и для профилактики.
Помогают снять мышечные зажимы, спазмы, улучшить кровообращение, повысить подвижность. Рекомендуются как в комплексной терапии, так и для профилактики. - Хирургическое удаление грыж и новообразований. Назначается в случаях, когда консервативное лечение не дало результата в течение нескольких месяцев. Используются методы лазерной и эндоскопической хирургии, в тяжелых случаях приходится делать обычную операцию. После любого хирургического вмешательства требуется длительный реабилитационный период[3].
Общее оздоравливающее действие оказывает курортно-санаторное лечение, включающее прием грязевых ванн.
Методы традиционной китайской медицины
Особенность диагностики при обращении к специалисту национальной китайской медицины — создание комплексной картины состояния любого пациента на основании следующих данных:
- Осмотр. Оценивается состояние кожи, волос, ногтей, языка. Имеет значение осанка пациента, его манера двигаться.

- Опрос. Пациенту потребуется ответить на вопросы о его образе жизни, отношениях с близкими и коллегами, социальной активности.
- Пальпация. Обязательно исследуется сценарий пульса (китайские врачи различают до 28 сценариев).
- Выслушивание. Тембр голоса и ритм речи также важны.
Если учесть, что боли в шее могут иметь самые разнообразные причины, становится ясно, что создание опытным врачом общей картины может быть более эффективным для диагностики, чем последовательность аппаратных исследований.
Китайская традиционная медицина работает со всем спектром заболеваний внутренних органов и жизненно важных систем организма. Она основана на представлениях о системе меридианов — каналов, по которым курсирует жизненная энергия. Если этот процесс в каком-то месте «сбит», это ведет к заболеваниям одного или нескольких органов. При этом врачу необходимо обратиться к первопричине патологии, то есть восстановить энергетический баланс в организме. При болях в шее наиболее эффективны следующие методы:
При болях в шее наиболее эффективны следующие методы:
- Иглоукалывание. Обезболивающее и успокаивающее действие этой процедуры облегчает состояние пациента при обострениях. Стерильные иглы вводятся в биологически активные точки — места, в которых меридианы наиболее близки к поверхности тела. Стимуляция точек восстанавливает циркуляцию энергии в теле, снимает болевой синдром, нормализует работу нервной системы. Усилить воздействие игл в современных условиях помогает импульсный электрический ток (электроиглотерапия).
- Массаж. Китайский массаж туйна способствует разогреву мышц, снятию мышечных спазмов, восстановлению кровоснабжения, высвобождению защемленных нервов. Его отличает глубокое воздействие на кожу, мышцы, связки, кости и суставы.
- Моксотерапия. Это прогревание биоактивных точек моксом — полынной сигарой. Оно расслабляет мышцы, снимает боль, а полынный дым оказывает дезинфицирующее и успокаивающее действие.
Противопоставлять китайскую и европейскую медицину нет ни малейшего смысла. Современный врач, практикующий в сфере традиционной китайской медицины, имеет такую же базовую подготовку, как и европейский, только усиленную древними методами, давно уже признанными Всемирной организацией здравоохранения. Поэтому к нему можно прийти и с рентгеновскими снимками, и с результатами МРТ[4]. Если вы пришли с запущенным случаем, когда уже требуется хирургическое вмешательство, вас направят на госпитализацию в обычную больницу, а вернуться к китайским методам терапии можно будет в реабилитационный период.
Современный врач, практикующий в сфере традиционной китайской медицины, имеет такую же базовую подготовку, как и европейский, только усиленную древними методами, давно уже признанными Всемирной организацией здравоохранения. Поэтому к нему можно прийти и с рентгеновскими снимками, и с результатами МРТ[4]. Если вы пришли с запущенным случаем, когда уже требуется хирургическое вмешательство, вас направят на госпитализацию в обычную больницу, а вернуться к китайским методам терапии можно будет в реабилитационный период.
Какие бы методики не назначил специалист, многое будет зависеть от квалификации врача, к которому вы обратитесь, и вашего следования его рекомендациям. Помните, что лечение болей в шее требует индивидуального подхода и доверительного общения с врачом.
Почему болит шея и что с этим делать
Если в шее покалывает, пощёлкивает, простреливает, её сводит судорогой, можете выдыхать: с вероятностью 99% ничего жуткого с вами не происходит. Лишь 1% болей в шее вызван действительно тревожными причинами. И чаще всего эти опасные заболевания проявляют себя не слишком сильно.
И чаще всего эти опасные заболевания проявляют себя не слишком сильно.
Когда боль в шее действительно опасна
Иногда боль в шее может быть симптомом аутоиммунного заболевания, опухолей, воспалений, защемления нерва, проблем с кровеносными сосудами или повреждения спинного мозга. Предположить неприятное заболевание можно, если вы наблюдаете у себя сразу три важных признака.
- Дискомфорт или боль в шее не прекращается минимум несколько дней.
- Неприятные ощущения нарастают.
- У вас есть как минимум один «отягчающий фактор»:
- возраст старше 55 или младше 20 лет;
- усиливающаяся болезненность при постукивании;
- лихорадка, тошнота или общее недомогание;
- потеря веса;
- регулярные головные боли;
- скованность в простейших движениях;
- онемение, покалывание, слабость в других частях тела — руках или ногах.
При совпадении всех трёх пунктов постарайтесь как можно быстрее обратиться к терапевту.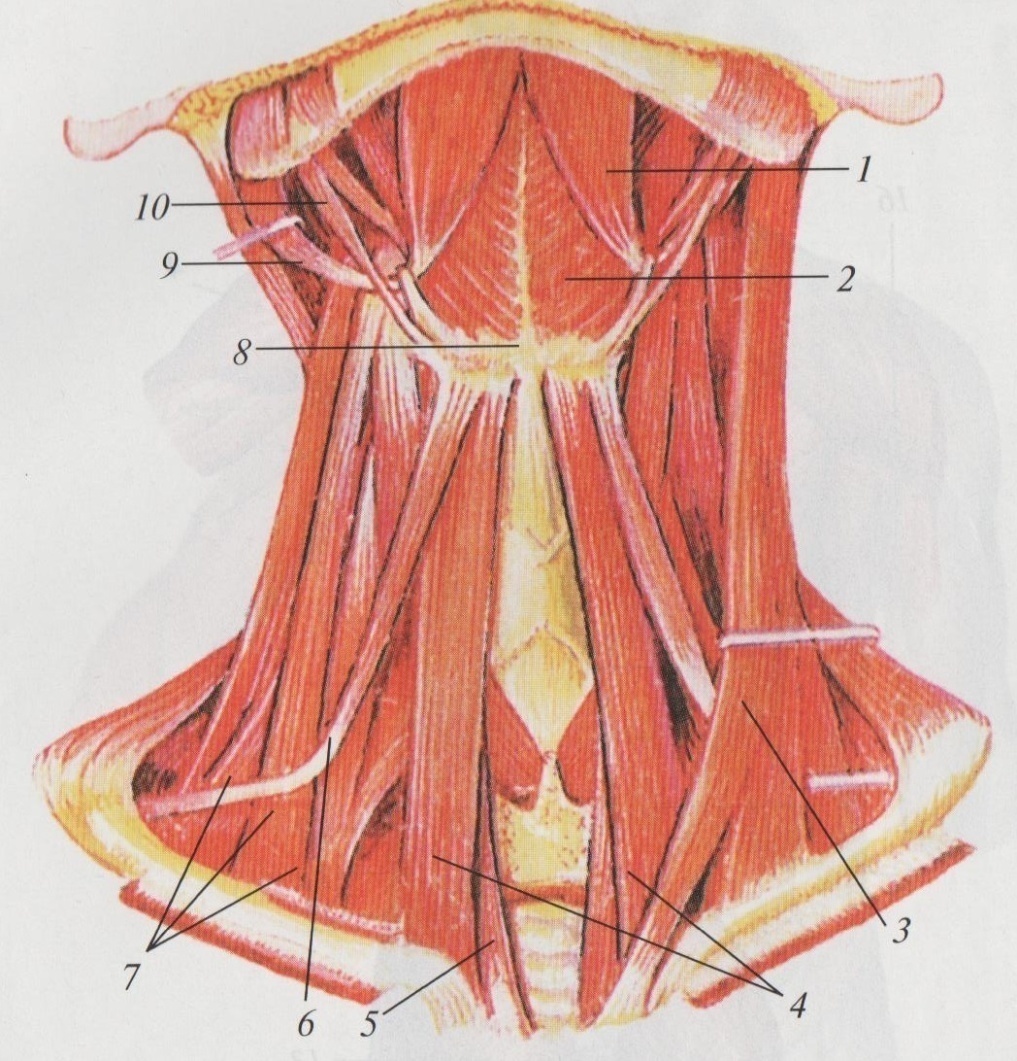 Врач назначит вам анализы и, возможно, направит к узким специалистам для уточнения причин и постановки диагноза.
Врач назначит вам анализы и, возможно, направит к узким специалистам для уточнения причин и постановки диагноза.
Существует ещё одна очевидная ситуация, когда боль нельзя оставлять без немедленного внимания: если вы попали в ДТП, упали с велосипеда, лыж, сноуборда или травмировались другим способом и острые болезненные ощущения в шее возникли сразу после этого. Тут можно немедля обращаться в травмпункт или к хирургу.
Почему болит шея
Шея тонкая и гибкая, а ей приходится держать увесистую голову, которая ещё и крутится туда-сюда, нарушая равновесие. В общем, напряжения хватает. Но в некоторых ситуациях нагрузка увеличивается и появляется боль. Кроме того, нередко свою роль в возникновении последней играют и другие факторы.
Мышечное напряжение
С ним знакомы почти все, кто проводит много времени за компьютером или столом. Сидя, мы неосознанно подаёмся вперёд, вынося голову за плечевой пояс. Чтобы удержать её в таком нефизиологичном положении, мышцам приходится всерьёз напрягаться.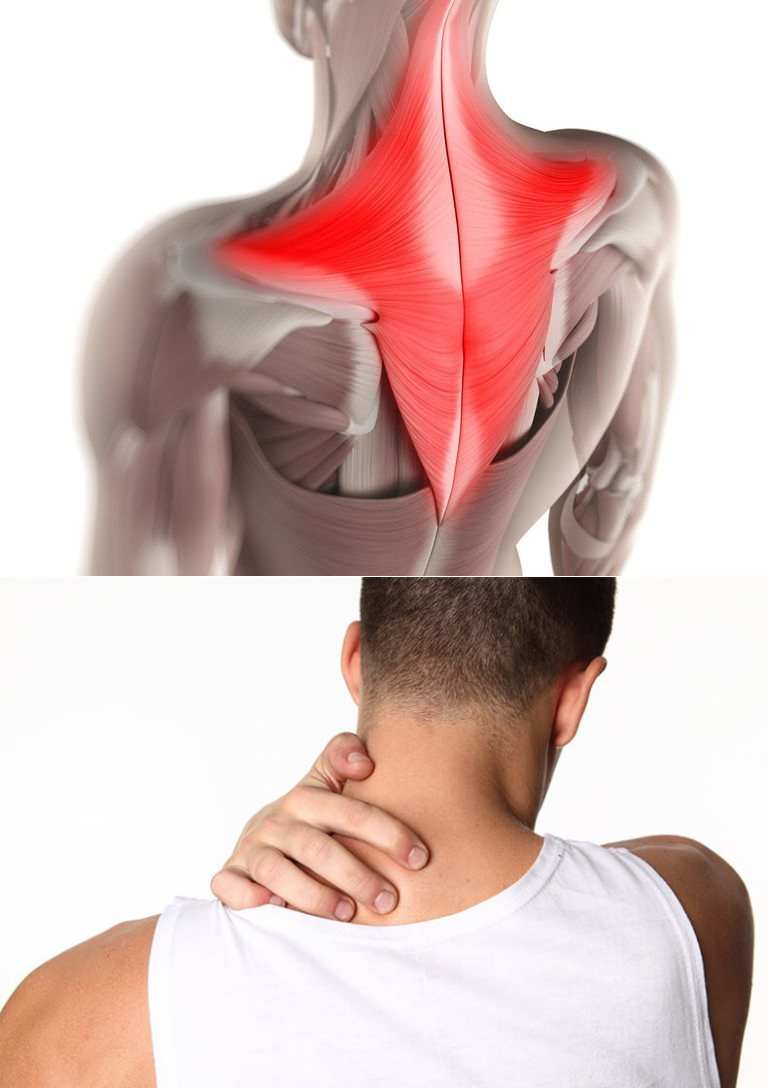 Если это длится часами, шея начинает болеть.
Если это длится часами, шея начинает болеть.
Есть и дополнительный нюанс: со временем мускулы привыкают находиться в неправильном положении и их уже не так просто расслабить. А значит, боли напряжения становятся регулярными.
Кстати, мускулы шеи перегружают даже такие, на первый взгляд, безобидные вещи, как чтение в постели или привычка стискивать зубы.
Изношенные суставы
Как и другие суставы в теле, шейные изнашиваются с возрастом. Прокладки между ними — эластичные хрящи, которые обеспечивают необходимую амортизацию при нагрузках и мягкие повороты, — становятся тоньше, а иногда и вовсе разрушаются.
Из-за истончившихся хрящей суставы при движении трутся один о другой. Это вызывает скованность и болезненность.
Хлыстовые травмы
Едете вы, например, в маршрутке, и в какой-то момент она резко тормозит. Ваша голова по инерции подаётся вперёд, а затем откидывается назад и снова движется вперёд, на грудь.
Нагрузка на мышцы увеличивается, они резко растягиваются, появляются микроразрывы. Ортопеды называют это хлыстовой травмой из-за характерного движения шеи.
Ортопеды называют это хлыстовой травмой из-за характерного движения шеи.
Воспаление мышц
Побегал без шарфика зимой или посидел на сквозняке — и вот, шею продуло. Говоря медицинскими терминами, из-за воздействия холода воспалились мышцы — начался миозит .
Мышцы шеи могут воспалиться также на фоне инфекционных заболеваний: ОРВИ, гриппа, вирусной ангины… Чаще всего миозит не опасен и в течение нескольких дней проходит сам собой. Однако важно отслеживать симптомы, перечисленные в пункте «Когда боль в шее действительно опасна», чтобы при необходимости вовремя обратиться к врачу.
Воспаление лимфатических узлов
Строго говоря, в данном случае болит не сама шея, а скопления лимфатических клеток. Увеличившиеся, болезненные лимфоузлы — верный признак того, что организм борется с инфекцией , сосредоточенной в области шеи и головы.
Чаще всего речь идёт о простудных заболеваниях — гриппе, ОРВИ, инфекциях уха. Но иногда причиной воспаления лимфоузлов в районе шеи может быть и «экзотика».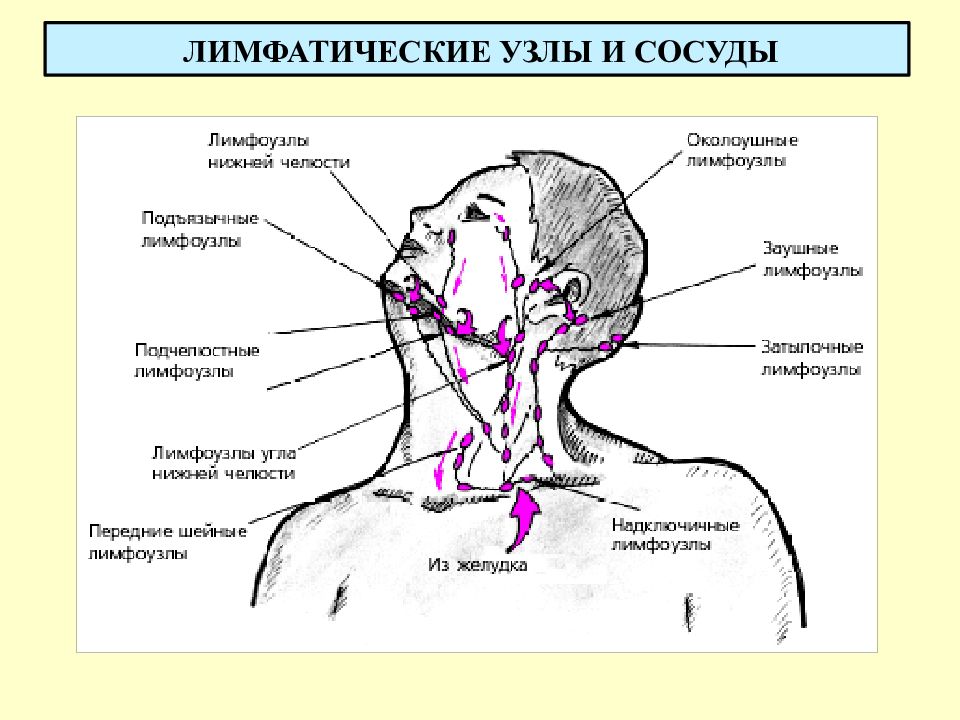 Например, развивающийся кариес в одном из зубов, начинающаяся корь, расстройства иммунитета и даже ВИЧ.
Например, развивающийся кариес в одном из зубов, начинающаяся корь, расстройства иммунитета и даже ВИЧ.
Установить точную причину может только квалифицированный врач, поэтому тщательно отслеживайте своё состояние, чтобы не пропустить опасные признаки и вовремя проконсультироваться со специалистом.
Что делать, если шея болит прямо сейчас
Абсолютное большинство проблем с шеей связано либо с мышечными болями напряжения, либо с изношенностью суставов. Эти ситуации не требуют специального лечения. Дискомфорт, как правило, проходит в течение нескольких дней.
Облегчать боль, если она совсем уж портит вам жизнь, медики рекомендуют так:
- Примите обезболивающее — аспирин, ибупрофен или парацетамол.
- Приложите к шее завёрнутый в тонкое полотенце пакет со льдом или замороженными овощами — это в том числе поможет снять отёчность, если она есть. Использовать холод можно в течение первых 2–3 дней.
- Если дискомфорт не прошёл через 2–3 дня, облегчать состояние лучше с помощью влажного тепла.
 Например, принимая горячий душ или прикладывая к шее смоченное в горячей воде полотенце.
Например, принимая горячий душ или прикладывая к шее смоченное в горячей воде полотенце. - Делайте упражнения, которые помогут мягко растянуть мышцы шеи и улучшить кровообращение. Учтите, тренировки запрещены при острой боли или подозрении на заболевания шейного отдела позвоночника — защемление нерва, грыжу и так далее. Ещё раз сверьте свои ощущения с пунктом «Когда боль в шее действительно опасна» и при малейших сомнениях как можно быстрее проконсультируйтесь с врачом.
Что делать, чтобы шея не болела
Самый эффективный способ борьбы с болью в шее — профилактика. Чтобы облегчить жизнь этой важной части тела, выполняйте следующие рекомендации.
- Следите за осанкой. Когда вы стоите или сидите, убедитесь, что ваши плечи расположены прямо над бёдрами, а уши — над плечами.
- Делайте перерывы и разминку. Если вы много работаете за компьютером или путешествуете сидя, при каждом удобном случае вставайте, двигайтесь, разминайте плечи и вытягивайте шею.
- Отрегулируйте высоту стола и стула, монитора и клавиатуры компьютера. Дисплей должен находиться на уровне ваших глаз, а колени — чуть ниже бёдер. Клавиатура — лежать на столе так, чтобы вы могли комфортно работать на ней, положив локти на подлокотники кресла.
- Избавьтесь от привычки держать телефон между ухом и плечом во время разговора. Если руки заняты, используйте гарнитуру или громкую связь.
- Если вы курите, вот вам ещё один повод бросить. Курение ухудшает состояние питающих мышцы кровеносных сосудов и хрящевой ткани. В итоге повышается риск развития болей в шее.
- Не носите тяжёлые сумки на ремнях через плечо.
- Спите так, чтобы голова и шея находились на одном уровне с телом — это уменьшит нагрузку на позвоночник. В идеале спать на спине, подложив под шею небольшой валик, а под бёдра — плоскую подушку.
- Следите за своим меню, даже если прямо сейчас у вас ничего не болит. Сбалансированный рацион обеспечит питанием мышцы и продлит здоровье суставов.
- Будьте осторожны, избегайте сквозняков и травм.
- Тщательно следите за здоровьем в простудный сезон. Лайфхакер уже советовал, как не подхватить грипп.
Читайте также 😦
причины, симптомы, профилактика и лечение
Не терпите головную боль, слабость, ухудшение зрения, проблемы со сном. Возможно, вам требуется помощь невролога
Невролог – это врач, специализирующийся на заболеваниях нервной системы головного и спинного мозга, периферических нервов и мышечной системы. На прием к неврологу чаще всего отправляют врачи общей специализации – терапевты, если у них есть подозрение на нарушение работы нервной системы у пациента.
Головные боли
Почти каждый человек периодически страдает от головных болей – из-за чрезмерного умственного и физического напряжения или, например, во время простуды. Однако у некоторых людей головные боли могут быть очень сильными – так проявляются, например, мигрени. В других случаях боли могут быть вызваны более серьезными причинами: кровоизлиянием в мозг, опухолью или повышенным внутричерепным давлением.
Однако у некоторых людей головные боли могут быть очень сильными – так проявляются, например, мигрени. В других случаях боли могут быть вызваны более серьезными причинами: кровоизлиянием в мозг, опухолью или повышенным внутричерепным давлением.
Если сильные головные боли беспокоят вас постоянно, не откладывайте визит к неврологу.
Хроническая боль
Постоянную боль в шее и спине обычно списывают на усталость и неудачно поднятые тяжести, ожидая, что она пройдет сама. Однако, если боль приобретает хронический характер, стоит посетить невролога.
Помните, что подобные недомогания могут оказаться симптомами травмы позвоночника или нарушения работы нервной системы.
Головокружение
Постоянные головокружения и потеря равновесия могут говорить о нарушениях работы головного мозга, а также различных неврологических или сердечно-сосудистых заболеваниях.
Если головокружения появляются регулярно, обязательно обратитесь к терапевту и неврологу.
Онемение или покалывание
Как и головокружение, онемение и покалывание могут быть симптомами многих заболеваний.
Наиболее настораживающий симптом – покалывание или онемение с одной стороны тела, связанное с мышечной слабостью или затруднением движений. Это может оказаться симптомом нарушения работы периферических нервов или даже признаком нарушения мозгового кровообращения, а значит, визит к врачу откладывать не стоит ни в коем случае.
Слабость
Слабость нередко путают с усталостью, но эти два состояния очень важно различать.
При мышечной слабости человек не в состоянии, например, поднять рукой чашку, несмотря на все старания. При усталости человек может это сделать, пусть и ценой значительных усилий. Кроме того, слабость обычно распространяется на отдельные группы мышц, а усталость влияет на все мышцы.
Боль в шее может застать даже на рабочем месте. Существуют эффективные упражнения, которые можно выполнять прямо за рабочим столом.
Существуют эффективные упражнения, которые можно выполнять прямо за рабочим столом.
Понимать разницу между этими состояниями очень важно, так как усталость может свидетельствовать о недостатке сна, перетренированности или простудном заболевании, а слабость – о более серьезных проблемах: инсульте или нервно-мышечных заболеваниях.
Если слабость сочетается с онемением и распространяется на одну половину тела, это может быть признаком инсульта или других серьезных неврологических проблем. Все они требуют немедленного обращения к неврологу.
Проблемы с движением
Нарушения движения могут включать в себя неуклюжесть, тремор, замедленность движений, непреднамеренные движения или трудности при ходьбе.
Если подобные симптомы проявляются регулярно – они могут говорить о нарушении работы головного мозга и являются поводом для срочного визита к неврологу.
Проблемы со зрением
Постепенная потеря остроты зрения, развивающаяся с возрастом, требует наблюдения у офтальмолога. В то время как внезапное значительное снижение зрения нередко становится следствием неврологических нарушений.
В то время как внезапное значительное снижение зрения нередко становится следствием неврологических нарушений.
Также поводом посетить невролога могут стать эпизоды двоения в глазах, а также появление в обоих глазах зрительных аномалий, не проходящих после закрытия одного глаза.
Нарушение мышления
Трудности в интеллектуальной деятельности могут выражаться по-разному: проблемы в поиске слов или при разговоре, проблемы с памятью, изменение личности и спутанность сознания. Эти проблемы требуют обращения к неврологу, ведь у взрослых они могут быть признаками нейродегенеративных заболеваний.
Также визит к неврологу необходим, если проблемы с мышлением и памятью наблюдаются у ребенка.
Проблемы со сном
Нарушения сна очень распространены, и многие из них требуют вмешательства терапевта, лора или пульмонолога.
Если бессонница сочетается с другими неврологическими симптомами (головными болями, болями в шее, признаками нарушения памяти), вам надо обратиться к неврологу.
«Зажатая» шея
Этот немедицинский термин часто используется для описания неприятных ощущений в шее, с которыми человек встает после сна в неудобном положении.
Подобные симптомы встречаются и у тех, кто просидел за компьютером без перерыва в течение продолжительного времени или неожиданно резко дернул головой.
«Зажатая» шея – это не диагноз, и у этой проблемы могут быть совершенно разные причины. Обычно к ощущению скованности приводит мышечный спазм или зажим нерва в результате смещения межпозвонкового диска.
Неприятные ощущения обычно проходят после отдыха в удобной позе и занятий лечебной физкультурой. Внимание: если симптомы наблюдаются дольше недели, не откладывайте визит к врачу.
Последствия мышечного перенапряжения
Боли в мышцах шеи – это результат травм мышц спины. Они могут быть вызваны статическим напряжением, спровоцированным неправильной позой, подъемом тяжестей, требующим резких движений в области талии.
Основные симптомы – снижение гибкости и ограничение подвижности шеи, боль.
Длительный отдых и смена деятельности обычно избавляют от неприятных ощущений, однако, если боль имеет острый характер и не проходит в течение нескольких дней, следует обратиться к врачу.
Растяжение связок шеи
Связки – это своеобразные тяжи из соединительной ткани, которые удерживают кости вместе, в том числе и кости позвоночника.
Растяжение связок может произойти в результате падения или внезапных резких поворотов головы, которые излишне растягивают и перегружают связки. Еще одна причина – хроническое напряжение из-за длительного нахождения в неправильной позе.
Если в шее появилась резкая боль, ограничение подвижности и отек, особенно после падения, положите человека на спину на жесткую поверхность и немедленно вызовите скорую помощь.
Грыжа межпозвонкового диска
Грыжа межпозвонкового диска развивается, когда в результате травмы студенистое ядро, находящееся под твердой фиброзной оболочкой диска, выпячивается в просвет между позвонками. Это приводит к защемлению нервных корешков и даже повреждению спинного мозга.
Лечение межпозвонковых грыж в домашних условиях невозможно! При появлении описанных выше симптомов следует незамедлительно обратиться к врачу. Имейте в виду, что в отдельных случаях может потребоваться оперативное вмешательство.
При защемлении корешков в шейном отделе позвоночника появляется сильная боль, слабость и онемение в руке, а также головокружение и головные боли.
Появление межпозвонковых грыж провоцируют травмы, а также сильное перенапряжение, например подъем тяжелого груза с искривленным позвоночником.
Статья подготовлена по материалам портала takzdorovo.ru Министерства здравоохранения РФ
Почему болит шея спереди под подбородком и что с этим делать?
Пациент, жалующийся на то, что у него болит шея спереди под подбородком, не такой уж редкий случай в практике современных врачей. Сами же больные, столкнувшиеся с неприятными или болезненными ощущениями в районе горла, нередко начинают паниковать и рисовать себе страшные картины возможных недугов. Сложность состоит в том, что не всякий человек детально знаком со строением шеи, не представляет, какие системы, располагающиеся внутри этой части тела, могут дать сбой и привести к возникновению боли.
Что располагается в передней части шеи?
Прежде всего это, конечно же, мышцы. Они представляют собой своеобразный каркас, благодаря которому удерживаются расположенные внутри органы. За мышечными волокнами следует щитовидная железа – важнейшая система, продуцирующая жизненно необходимые гормоны. Помимо этого, в передней части шеи находится сразу несколько групп лимфатических узлов и часть дыхательной системы, именуемая трахеей.
Причины боли в мышцах шеи
Существует сразу несколько видов патологических состояний, которые, в числе прочих неприятных симптомов, могут повлечь за собой возникновение боли в передней части шеи под подбородком.
Заболевания позвоночника
Сюда относится прежде всего остеохондроз – одно из наиболее распространенных болезненных состояний, поражающих огромное количество населения. В группе риска – офисные работники, люди старшего поколения, женщины в период менопаузы и после нее. Другими частыми патологиями выступают грыжа позвоночного диска либо протрузия. Они являются следствием разрыва фиброзного кольца, окружающего каждый отдельно взятый позвонок. Заболевания эти причиняют человеку сильные постоянные боли (иногда даже не купируемые противовоспалительными препаратами), а при отсутствии лечения быстро прогрессируют и приводят к инвалидности.
Воспалительные болезни шеи
Воспаление, которое возникает в органах, расположенных под мышечным каркасом шеи – одна из наиболее частых причин, вследствие которых у человека болит шея спереди под подбородком. Обычно недомогание становится следствием вирусных заболеваний, которые поражают трахею и другие органы верхних дыхательных путей, но иногда болезнь развивается вследствие патогенной активности инфекционных микроорганизмов.
Нарушение кровоснабжения в мышцах шеи
Причины такого состояния могут быть самыми разнообразными: иногда это лишь временное нарушение (как говорят в народе, «затекла шея» при нахождении в одном и том же положении). В других ситуациях нормальная циркуляция крови становится невозможной ввиду появления бляшек на внутренней поверхности сосудов (атеросклероз), а в отдельных случаях боли на шее под подбородком являются следствием защемления нервных окончаний.
Наследственные болезни мышечного аппарата
Болезни, передающиеся по наследству, часто проявляются уже в раннем детском возрасте и, при отсутствии терапии, могут «обрастать» новой симптоматикой. Например, мышечная кривошея – врожденное заболевание – диагностируется у младенцев уже в возрасте нескольких недель, характеризуется асимметрией лица и головы, деформацией скелета. Часто вследствие кривошеи болит шея под подбородком.
Устранение боли в мышцах шеи спереди
Поскольку данное состояние относится к разряду патологических, оно требует как можно более оперативного лечения. Наилучшим вариантом является обращение к врачу, поскольку именно этот специалист обладает всеми необходимыми знаниями, касающимися борьбы с воспалительными и иными заболеваниями, возникающими в области шейного отдела. Если у вас спереди под подбородком болит шея, позвоните и запишитесь на прием к высококвалифицированным опытным врачам клиники «Энерго». Телефон для связи указан на сайте в разделе «Контакты», запись осуществляется на любой удобный вам день и время суток.
Медикаментозное лечение
Собрав анамнез, проведя осмотр и выяснив, почему у вас болит шея спереди под подбородком, наш невролог распишет максимально подробный план лечения болезни и проинструктирует, что надо будет делать, чтобы заболевание не обострилось вновь. Наиважнейшим пунктом будет прием медикаментов — болеутоляющих и противовоспалительных средств, лекарств, действие которых направлено на поддержание оптимального состояния мышечного каркаса и костной системы.
Массаж и лечебная физкультура
Проводятся строго в присутствии мануального терапевта, массажиста или врача кабинета ЛФК. Шея – орган достаточно нежный, ее нельзя передавливать, а зачастую и усиленно прогревать, так как это может спровоцировать ухудшение состояния. Вместе с тем мягкий, расслабляющий массаж поможет снять мышечное напряжение, нормализует кровоток.
Хирургическое лечение
Необходимо в тех ситуациях, когда состояние угрожает нормальному течению жизни человека. Например, при увеличенной щитовидной железе и отсутствии эффекта от лекарственных препаратов пораженный орган удаляют в хирургическом стационаре. После операции необходимо придерживаться рекомендаций лечащего врача, регулярно проходить осмотр у эндокринолога, принимать гормоны.
Народная медицина
Эффективна при воспалительных заболеваниях, но должна применяться только в качестве дополнительной меры лечения. Проверенным народным средством является отвар ромашки или календулы – он применяется при простудных заболеваниях, для снятия спазма горла. В ситуациях, когда у человека болит шея под подбородком как следствие патологий щитовидки, неплохой результат приносит фитотерапия: в отдельных лекарственных растениях содержатся компоненты, положительно влияющие на состояние гормональной системы.
Профилактика
Не допустить обострения и возвращения болезни помогут разнообразные профилактические мероприятия. Прежде всего, это поддержание здорового образа жизни. Ведите умеренную физическую активность, не допускайте употребления в пищу вредных продуктов в избыточном количестве. Если у вас периодически болит шея под подбородком, то не забывайте посещать врача и консультироваться с ним еще до того, как почувствуете очередной болевой синдром. Откажитесь от курения или сократите количество сигарет, выкуриваемых в течение суток. Старайтесь не злоупотреблять алкоголем и лекарственными препаратами, не назначенными напрямую врачом.
Боль после травмы
«ОСТЕОМЕД» с успехом лечит посттравматические состояния после травм позвоночника и черепно-мозговых травм.
Шейно-черепной синдром — это болезненное состояние шейно-затылочного перехода, возникающее в результате травмы головы или шеи (шейного отдела позвоночника) с раздражением болевых рецепторов в связочном аппарате, капсулах межпозвонковых суставов, мышцах шейного отдела позвоночника и апоневроза в затылочной части черепа.
Источником возникновения боли в шее и затылке служит травма опорных структур этой области (травма или ушиб шейного отдела позвоночника). Травма шейного отдела позвоночника по времени возникновения может быть как острой (в результате автомобилных аварий, падений, ударов головой или ударов по голове, ушиба шеи и затылка при падении), так и хронической (сидячая работа, кормление или длительное ношение ребёнка на руках и т.д.). Острая травма шеи (шейного отдела позвоночника) и шейно-затылочного перехода возникает при падении, столкновении с другим подвижным или неподвижным объектом, человеком (при катании на лыжах, сноуборде и т.д.). От подобного механизма травмы или ушиба шейного отдела позвоночника происходит резкое движение в шейно-затылочном переходе и межпозвонковых сочленениях. В результате этой травма шейного отдела позвоночника происходит растяжение связок и мышц шеи (задняя, передняя, боковая группа и их сочетания).
Иногда это движение в шее может быть в объёме больше, чем физиологическая норма для шейного отдела позвоночника. Тогда вероятны разрывы связок и мышц с подвывихами межпозвонковых суставов и зубовидного отростка шейного позвонка. Хлыстовой механизм травмы связок и мышц шеи и головного мозга во время автомобильной аварии или столкновении при катании на коньках, роликах, лыжах или сноуборде, ушибе шеи и затылка при падении.(к рисунку) В зависимости от интенсивности боли в затылке и шее при травме или ушибе шейного отдела позвоночника пациент не может подобрать удобное положение для сна.
Хроническая травма шеи (шейного отдела позвоночника) и шейно-затылочного перехода формируется статической нагрузкой от монотонных усилий в течение длительного периода времени (сидячая работа). При этом на протяжении некоторого количества времени человек испытывает дискомфорт в шее и затылке. Обострение боли в шейном отдела позвоночника может вызвать переохлаждение, резкое движение головой (поворот головы в сторону или назад), неудобное положение шеи во сне.
На фоне травмы и боли в шейном отделе позвоночника происходит раздражение позвоночных артерий, которые проходят в поперечных отделах шейных позвонков.
Следует учесть, что помимо боли шее и голове (затылок, виски, темя), пациенты могут испытывать и вестибулярные расстройства, как результат раздражения позвоночных артерий, которые выражаются головокружением и шаткостью при ходьбе, тошнотой и рвотой, что иногда приводит к ошибочной диагностике сотрясения головного мозга. Так же возможны жалобы на появление шума (звона в ушах и голове), онемение лица, языка, затылка, в области уха. Головная боль становится постоянной, изнуряющей.
Возникает быстрая утомляемость. Утром после сна нет чувства того, что удалось выспаться. Иногда может на этом фоне может возникать бессоница. Снижается общая работоспособность и внимание, возникает раздражительность.
ДиагностикаДля диагностики травмы шеи (шейного отдела позвоночника) и шейно-черепного синдрома следует обратиться к врачу на неврологический осмотр, на котором должна быть оценена биомеханика шейного отдела позвоночника (объём движений, тонус и сила мышц, наличие миофасциальных триггеров в мышцах шеи и т.д.).
По результатам осмотра может быть поставлен клинический диагноз и предложено лечение. В случае неутонченного диагноза могут быть даны дополнительные диагностические назначения:
- РЭГ, УЗДГ сосудов шей и головного мозга
- рентгенография шейного отдела позвоночника с функциональными пробами
- КТ шейного отдела позвоночника
- МРТ шейного отдела позвоночника
При травме шейного отдела позвоночника в мышци шеи и межпозвонковые суставы могут быть произведены лечебные блокады, когда обычное лечение не даёт положительного эффекта. Для этого достаточно низких доз анестезирующего средства (лидокаин, новокаин) и кортизона, вводимого в просвет поражённого сустава.
При сочетании с правильно подобранным режимом физиотерапии, эти инъекции могут дать хороший и долгосрочный эффект при головных болях и болях в шее после травмы шейного отдела позвоночника.
В зависимости от тяжести проявлений боли у пациента в шее, затылке и головокружения полсе травмы головы или шеи (шейного отдела позвоночника) с шейно-черепным синдромом, возможны следующие лечебные действия:
- ношение шейного бандажа или корсета (шина Шанца, филадельфийский воротник)
- медикаментозная терапия (НПВС, анальгетики, гормоны)
- мануальная терапия
- кинезиотейпирование
- лечебная гимнастика
- иглоукалывание
- ОСТЕОПАТИЧЕСКОЕ ЛЕЧЕНИЕ
Ношение специального шейного корсета или шейного бандажа ограничивает объём движений в растянутых связках и травмированных суставах шеи при шейно-черепном синдроме (травме шейного отдела позвоночника). При этом шейный корсет и шейный бандаж создаёт дополнительную разгрузку напряжённым и защитно-спазмированным мышцам в результате перенесённой травмы шеи.
На фоне ограничения движений при ношении шейного корсета или шейного бандажа болевой симптом в шее и затылке при шейно-черепном синдроме устранается значительно быстрее, что приводит к быстрому восстановлению прежнего объёма движений в растянутых связках и травмированных суставах шейного отдела позвоночника после травмы шейного отдела позвоночника.
Только в нашей клинике успешно лечит посттравматические состояния Муравьев Олег Иванович, невролог, мануальный терапевт, рефлексотерапевт, специалист по кинезиотейпированию и изготовлению индивидуальных ортопедических стелек. Олег Иванович — специалист с большим опытом работы (более 27 лет), у которого можно пройти полный цикл лечения. Индивидуальный подход и грамотное сочетание методов лечения позволяют добиваться положительных и стойких результатов.
Все, что вы должны знать о осложнениях хирургии шейного отдела позвоночника
Осложнения возникают во всех типах операций, но варьируются от типа к типу. В случае травмы шейного отдела позвоночника осложнения возникают, когда операция проводится вблизи позвоночника, и нет никаких гарантий, что пациент восстановится после первой операции.
Осложнения возникают во всех типах операций, но варьируются от типа к типу. В случае травмы шейного отдела позвоночника осложнения возникают, когда операция проводится вблизи позвоночника, и нет никаких гарантий, что пациент восстановится после первой операции. Вероятность того, что пациент перенесет операцию после первой операции, очень высока. Риски, такие как паралич, потеря контроля над чашей, неспособность чувствовать ноги и ходьбу — также некоторые из общих осложнений.
Другой формой осложнений являются анестетические осложнения, при которых у пациента могут проявляться реакции на препарат. Большинство операций на позвоночнике требуют от пациента общей анестезии, которая заставляет их спать на протяжении всей операции, а с помощью специальных машин они могут дышать. Проблемы с легкими не возникнут, если о пациенте позаботятся после операции. Отсутствие легких упражнений после операции может привести к плохому содержанию кислорода в крови и развитию инфекции в легких, которая называется пневмонией.
Инфекции возникают почти во всех операциях, если раны не очищены должным образом, и о них не заботятся. Если рана становится красной и опухает, пациент должен как можно скорее сообщить об этом врачу, поскольку это симптомы инфицированной раны. С увеличением инфекции в ране боль также усиливается, и рана может сочиться желтым гноем. Такие инфекции можно лечить с помощью антибиотиков, а также удаления швов с кожи. У некоторых пациентов также возникают аллергические реакции на антибиотики, поэтому, если вы один из них, немедленно сообщите об этом врачу.
Наиболее важным осложнением операции на шейном отделе позвоночника является повреждение спинного мозга. Каждый раз, когда оперируют позвоночник, есть большие шансы, что позвоночник получит серьезные травмы. Как известно, у позвоночника много нервов, которые связаны с мозгом. Во время операции, если какой-либо из нервов поврежден, человек может быть парализован, и мозг больше не будет получать информацию через нервы от позвоночника. Спинной мозг — это позвоночник человека, травмы, причиненные ему, не заживают быстро, и даже после операции могут возникать постоянные боли. Если боль не поддается контролю, вам необходимо как можно скорее связаться с врачом.
Осложнения хирургии шеи
Операция на шее часто называют последней инстанцией после того, как консервативное лечение не уменьшило боль в шее. Хирургия шеи имеет свои собственные осложнения, и врачи объясняют риски и побочные эффекты операции на шее, прежде чем рекомендовать пациенту пройти операцию. Осложнения включают кровотечение, инфекции, повреждение нервной системы спинного мозга, утечку спинномозговой жидкости из головного мозга, боль и тугоподвижность шеи после операции и другие осложнения, связанные с операцией, выполняемой спереди или сзади. шеи. Хирургия шеи не всегда является лучшим решением для лечения боли в шее. В большинстве случаев это рекомендуется только тогда, когда инвазивные методы лечения были бесполезны.
Хирургия шейного отдела позвоночника
Риски Риски, связанные с операцией на позвоночнике, должны восприниматься как пациентом, так и врачом серьезно. Пациент может столкнуться с тромбами после операции, и это может развиться в вене ног пациента. После операции механизм свертывания тела активен, поскольку он пытается остановить кровотечение, вызванное операцией. Свертывание происходит вокруг хирургического участка. Разрыв в дурале возникает, когда тонкая защита, покрывающая спинной мозг и нервы, повреждена во время хирургической процедуры. Тем не менее, большинство слёз Дюрал, как правило, заживают без инцидентов. Следует отметить, что если после операции у вас начались головные боли, скажите об этом своему врачу, так как вам может потребоваться повторная операция, чтобы исправить разрыв твердой мозговой оболочки. Признаки, о которых вы должны знать, и сообщите своему врачу: покраснение и припухлость в области раны, усиление боли, лихорадки и запаха на месте раны. Типы операций на шее. Существует несколько операций на шее, которые зависят от Несколько факторов, которые включают в себя причину текущего состояния пациента, рекомендации врача и личные предпочтения пациента.
Шейного отдела позвоночника
FusionTwo позвонков соединены в один с помощью шейного слияния. Он используется, когда часть шеи нестабильна или движение в конце пораженного участка вызывает боль. Для удержания двух позвонков также используются металлические шурупы и пластины. Передняя шейная дискэктомия и фьюжн-АКДФ. Этот тип операции проводится для лечения защемления нерва или сдавления спинного мозга. В этом типе хирургии разрез делается в передней части шеи и удаляется диск или кость, вызывающая боль у пациента. Для придания устойчивости области выполняется слияние позвоночника.
Передняя шейная корэктомия и фьюжн ACCF
Эта операция похожа на операцию ACDF и проводится для лечения сдавления спинного мозга. В процессе, как в ACDF, разрез делается в передней части шеи, но здесь диск не удаляется. Часть позвонков спереди и любые костные шпоры из окружения удаляются. Оставшееся пространство заполнено небольшими кусочками слияния костей и позвоночника, и этот процесс требует более длительного времени восстановления.
ламинэктомия
Операция отвечает за удаление костной области, расположенной в спинном мозге, которая называется пластинкой. Цель состоит в том, чтобы снять давление со стороны спинного мозга и нервов. Здесь, разрез делается в задней части шеи, а затем удаляется костная область в задней части позвонков. С помощью процесса удаления, ламинэктомия предоставляет достаточно места для спинного мозга. Обычно у людей, у которых была ламинэктомия, также имелось слияние позвоночника. Хирургия ламинэктомии имеет четыре типа, а именно, шейную ламинэктомию, люмбальную ламинэктомию, крестцовую ламинэктомию и торакальную ламинэктомию. ЛаминопластикаЭта хирургическая процедура была разработана в качестве альтернативы цервикальной ламинэктомии. Термин «ламинопластика» просто означает «создать шарнир для поднятия пластинки». Процесс надреза в задней части шеи похож на процесс ламинэктомии. Здесь хирург делает дверной шарнир вместо удаления пластинки. Они используют шарнир, чтобы открыть пластинку и уменьшить компрессию спинного мозга. Чтобы держать петли на месте, используются металлические имплантаты. Преимущество этой операции заключается в том, что она допускает определенный диапазон движений, но если движение вызывает боль в шее, то эта операция не рекомендуется.
Хирургические подходы к шейному отделу позвоночника. Шейная хирургия представляет собой прикладную анатомию, где операция не проводится регулярно, и пациент может ухудшиться и даже парализоваться, если врач выберет неправильный процесс или сделает ошибки во время операции. Существует три типа подходов: Передний доступ: здесь, как следует из названия, доступ к позвоночнику осуществляется с передней части тела и проходит прямо через брюшную полость пациента. Задний доступ: в этом случае разрез делается в спина пациента. Боковой доступ: в этом методе доступ к позвоночнику осуществляется с боков пациента. Но какой из них имеет более высокий риск? Наиболее рискованные подходыСамыми рискованными подходами среди этих трех являются передний подход и задний подход. Как мы читали выше, передний доступ имеет два типа ACDF и ACCF, и разрез сделан с передней части шеи. В случае заднего доступа, разрез делается сзади. Небольшая ошибка в направлении или глубине разреза может привести к серьезным рискам для пациента. Меньше рискованных подходов При боковом подходе разрез сделан с боков, имеет меньшие риски и безопаснее по сравнению с двумя другими подходы. Боковой подход чаще предлагается. Во время любой операции безопасность имеет большее значение, и хирург, и пациент выбирают подход, который менее рискован, чем другие, а в случае операции на позвоночнике боковой доступ оказался менее рискованным. Была разработана подробная и точная деталь об операции на позвоночнике, осложнениях и подходах. Мы надеемся, что это содержание предоставило ответы на все ваши вопросы и сняло все ваши сомнения относительно операции на шейном отделе позвоночника. Хирургические операции сопряжены с риском, дело не в том, где и когда, а в том, какой тип операции проходит пациент. Когда есть менее рискованные подходы, лучше принять их, чем рисковать всем этим.
Причины, лечение, профилактика и др.
В шее находятся артерии, нервы и другие структуры, которые жизненно важны для выживания. Ощущение стеснения в передней части шеи может иметь относительно доброкачественную причину или может указывать на проблему с одной или несколькими из этих структур.
В этой статье обсуждается анатомия шеи, а также различные причины стеснения в передней части шеи. В нем также описаны способы предотвращения стеснения в шее и даны советы о том, когда следует обратиться к врачу.
Шея — это часть тела, которая соединяет голову с туловищем. На шее находится ряд важных структур, включая:
- трахею или трахею, которая позволяет человеку дышать
- голосовые связки, которые позволяют человеку говорить
- пищевод или пищевод, который соединяет рот и желудок
- щитовидная железа, которая помогает регулировать обмен веществ в организме
- верхний или шейный отдел позвоночника, который соединяет мозг и позвоночник и поддерживает голову
Ниже мы перечисляем пять потенциальных причин стеснения спереди шеи, а также связанные с ними методы лечения.
Аллергическая реакция
Аллергии являются обычным явлением, от них ежегодно страдают более 50 миллионов человек в Соединенных Штатах. По данным Американской академии аллергии, астмы и иммунологии, многие люди не осознают, что у них аллергия, пока не испытывают серьезную аллергическую реакцию, известную как анафилаксия.
Одним из возможных симптомов анафилаксии является чувство сдавления в горле. Другие возможные симптомы включают:
Некоторые из распространенных триггеров аллергии:
Лечение
Любому, кто страдает анафилаксией, следует обратиться за неотложной медицинской помощью.Без своевременного лечения состояние может быть опасным для жизни.
Длительное лечение аллергии частично зависит от тяжести аллергии и вероятности контакта человека с аллергеном в будущем.
В некоторых случаях врач может направить человека к аллергологу, который проведет диагностические тесты для определения причины аллергической реакции.
Возможные варианты лечения могут включать:
Globus pharyngeus
Globus pharyngeus (GP) — обычно безболезненное ощущение комка в горле.Хотя исследователи не знают, что вызывает это состояние, следующие факторы могут иметь значение:
Помимо ощущения комка в горле, другие возможные симптомы GP включают:
- чувство сжатия или удушья в горле
- зуд в горле
- ощущение необходимости часто откашливаться
- кашель, который может вызывать или не выделять мокроту
- хриплый голос
Лечение
Лечение GP будет частично зависеть от наличия идентифицируемой причины.Например, человек, который регулярно страдает изжогой, может получать лекарства, чтобы контролировать изжогу.
Если врач не может определить причину GP, он может просто порекомендовать избегать возможных триггеров. Примеры включают:
В некоторых случаях человек может получить направление на речевую и языковую терапию. Согласно обзору 2015 года, такие методы лечения могут помочь облегчить некоторые симптомы GP.
Зоб
Зоб — это медицинский термин, обозначающий опухоль щитовидной железы.Эта железа в форме бабочки расположена в передней части шеи и вырабатывает гормоны, которые помогают регулировать обмен веществ.
Зоб не всегда вызывает симптомы. Однако возможные симптомы включают:
- ощущение стеснения в шее
- охриплость
- затруднение глотания и дыхания
- кашель
Ниже приведены некоторые из потенциальных причин зоба:
Лечение
Некоторые зоб могут исчезают сами по себе.Если симптомы у человека не тяжелые, его врач может порекомендовать период наблюдения или бдительного ожидания.
Врач может порекомендовать операцию при зобе, который вызывает серьезные симптомы, такие как затрудненное глотание или дыхание. В случаях, когда операция не является подходящим вариантом, врач может предложить терапию радиойодом, чтобы уменьшить или разрушить клетки щитовидной железы, чтобы снизить уровень гормонов, производимых щитовидной железой.
Изжога
Изжога относится к ощущению жжения в груди или горле.Это результат утечки желудочного сока из желудка обратно в пищевод.
Другие симптомы изжоги включают:
- кислый привкус в задней части рта
- откашливание и охриплость горла
- ощущение комка в горле
- спазмы в горле
- кашель
- затрудненное дыхание
- хрипы
- тошнота и рвота
ГЭРБ — медицинский термин, обозначающий частую изжогу. Это обычное заболевание, от которого страдают миллионы людей во всем мире.К факторам риска ГЭРБ относятся:
Лечение
Некоторые методы лечения изжоги в домашних условиях включают:
- отказ от жирной, жирной или кислой пищи
- употребление небольших приемов пищи
- отказ от приема пищи или закусок на ночь
- приподнятие головы кровати
- отказ от курения
- снижение потребления алкоголя
Если домашнее лечение неэффективно, человек должен поговорить со своим врачом. Врач может порекомендовать лекарства для нейтрализации кислоты в желудке или замедления ее выработки.Примеры включают:
В некоторых случаях врач может порекомендовать операцию для контроля ГЭРБ. Однако около 50% людей, перенесших такую операцию, в будущем потребуют повторной операции.
Тонзиллит
Тонзиллит — это медицинский термин, обозначающий инфекцию и воспаление миндалин. Наиболее частыми причинами тонзиллита являются вирус простуды и тип бактериальной инфекции, называемой стрептококковой инфекцией.
Симптомы тонзиллита включают:
Лечение
В большинстве случаев тонзиллит проходит самостоятельно.Однако люди могут принимать нестероидные противовоспалительные препараты, чтобы уменьшить отек и уменьшить боль.
При необходимости врачи могут назначить кортикостероиды для уменьшения воспаления или антибиотики для устранения бактериальной инфекции. В редких случаях врачи могут порекомендовать операцию по удалению миндалин.
Не всегда удается предотвратить ощущение стеснения в горле, особенно если человек не может определить причину.
Если герметичность является результатом аллергической реакции, людям следует избегать любых известных триггеров аллергии.Если симптом вызван зобом или изжогой, люди могут обнаружить, что определенные изменения образа жизни помогают облегчить их симптомы.
В некоторых случаях стеснение в горле может быть результатом инфекции. Люди могут помочь предотвратить инфекции, соблюдая надлежащие правила гигиены, такие как регулярное мытье рук, в том числе в следующих ситуациях:
- до, во время и после приготовления пищи
- до и после еды
- после прикосновения к мусору
- после использования туалет или смена подгузника
- после сморкания, кашля или чихания
- до и после оказания помощи человеку, у которого рвота или диарея
- до и после лечения любых ран
- после прикосновения к животному, отходам животного происхождения, или корм для животных
Если мыло и вода недоступны, человек должен использовать дезинфицирующее средство для рук, содержащее не менее 60% спирта.
Есть много потенциальных причин стеснения в передней части шеи. Именно поэтому для постановки диагноза важно обратиться к врачу.
Врач, скорее всего, изучит полную историю болезни и проведет медицинский осмотр. Они могут пальпировать шею, чтобы проверить наличие признаков болезненности или онемения. Они также могут попросить человека двигать головой вверх и вниз и из стороны в сторону, чтобы проверить диапазон движений шеи.
При необходимости врач назначит дополнительные анализы для определения причины герметичности.Примеры таких тестов:
- Рентген: Эти визуализационные тесты могут помочь выявить проблемы с костями и суставами шеи.
- КТ или МРТ: Эти подробные визуализационные тесты могут помочь выявить проблемы с костями и более мягкими структурами шеи.
- Электромиография: Этот тест включает использование игл для стимуляции различных мышц и измерение их электрического ответа. Врачи могут использовать этот тест для оценки функции нервов шеи.
- Анализы крови: Некоторые анализы могут потребоваться для оценки функции щитовидной железы или для выявления других воспалительных или инфекционных причин стеснения в шее.
Врач будет использовать результаты любых анализов, чтобы определить возможные варианты лечения.
Людям следует обратиться к врачу, если они испытывают сильные, стойкие или повторяющиеся ощущения стеснения в шее.
Внезапное и сильное чувство стеснения в шее может быть признаком анафилаксии. Любой, у кого наблюдаются симптомы анафилаксии, должен позвонить в службу экстренной помощи.Если человек получил рецепт на EpiPen, ему следует сделать себе инъекцию, ожидая прибытия машины скорой помощи.
Стеснение в передней части шеи может возникнуть в результате аллергии, воспаления или инфекции. Это также может произойти в ответ на расстройство пищеварения, такое как изжога или ГЭРБ.
Некоторые причины стеснения в шее могут исчезнуть без лечения. Тем не менее, пациенты должны проконсультироваться с врачом, если симптом серьезный, стойкий или ухудшается с течением времени.
В некоторых случаях врач может провести тесты, чтобы определить причину стеснения в шее. Сюда могут входить анализы крови, медицинские визуализационные тесты или тесты для оценки функции нервов. Врач будет использовать результаты любых анализов, чтобы определить курс лечения.
Причины, лечение, профилактика и др.
В шее находятся артерии, нервы и другие структуры, жизненно важные для выживания. Ощущение стеснения в передней части шеи может иметь относительно доброкачественную причину или может указывать на проблему с одной или несколькими из этих структур.
В этой статье обсуждается анатомия шеи, а также различные причины стеснения в передней части шеи. В нем также описаны способы предотвращения стеснения в шее и даны советы о том, когда следует обратиться к врачу.
Шея — это часть тела, которая соединяет голову с туловищем. На шее находится ряд важных структур, включая:
- трахею или трахею, которая позволяет человеку дышать
- голосовые связки, которые позволяют человеку говорить
- пищевод или пищевод, который соединяет рот и желудок
- щитовидная железа, которая помогает регулировать обмен веществ в организме
- верхний или шейный отдел позвоночника, который соединяет мозг и позвоночник и поддерживает голову
Ниже мы перечисляем пять потенциальных причин стеснения спереди шеи, а также связанные с ними методы лечения.
Аллергическая реакция
Аллергии являются обычным явлением, от них ежегодно страдают более 50 миллионов человек в Соединенных Штатах. По данным Американской академии аллергии, астмы и иммунологии, многие люди не осознают, что у них аллергия, пока не испытывают серьезную аллергическую реакцию, известную как анафилаксия.
Одним из возможных симптомов анафилаксии является чувство сдавления в горле. Другие возможные симптомы включают:
Некоторые из распространенных триггеров аллергии:
Лечение
Любому, кто страдает анафилаксией, следует обратиться за неотложной медицинской помощью.Без своевременного лечения состояние может быть опасным для жизни.
Длительное лечение аллергии частично зависит от тяжести аллергии и вероятности контакта человека с аллергеном в будущем.
В некоторых случаях врач может направить человека к аллергологу, который проведет диагностические тесты для определения причины аллергической реакции.
Возможные варианты лечения могут включать:
Globus pharyngeus
Globus pharyngeus (GP) — обычно безболезненное ощущение комка в горле.Хотя исследователи не знают, что вызывает это состояние, следующие факторы могут иметь значение:
Помимо ощущения комка в горле, другие возможные симптомы GP включают:
- чувство сжатия или удушья в горле
- зуд в горле
- ощущение необходимости часто откашливаться
- кашель, который может вызывать или не выделять мокроту
- хриплый голос
Лечение
Лечение GP будет частично зависеть от наличия идентифицируемой причины.Например, человек, который регулярно страдает изжогой, может получать лекарства, чтобы контролировать изжогу.
Если врач не может определить причину GP, он может просто порекомендовать избегать возможных триггеров. Примеры включают:
В некоторых случаях человек может получить направление на речевую и языковую терапию. Согласно обзору 2015 года, такие методы лечения могут помочь облегчить некоторые симптомы GP.
Зоб
Зоб — это медицинский термин, обозначающий опухоль щитовидной железы.Эта железа в форме бабочки расположена в передней части шеи и вырабатывает гормоны, которые помогают регулировать обмен веществ.
Зоб не всегда вызывает симптомы. Однако возможные симптомы включают:
- ощущение стеснения в шее
- охриплость
- затруднение глотания и дыхания
- кашель
Ниже приведены некоторые из потенциальных причин зоба:
Лечение
Некоторые зоб могут исчезают сами по себе.Если симптомы у человека не тяжелые, его врач может порекомендовать период наблюдения или бдительного ожидания.
Врач может порекомендовать операцию при зобе, который вызывает серьезные симптомы, такие как затрудненное глотание или дыхание. В случаях, когда операция не является подходящим вариантом, врач может предложить терапию радиойодом, чтобы уменьшить или разрушить клетки щитовидной железы, чтобы снизить уровень гормонов, производимых щитовидной железой.
Изжога
Изжога относится к ощущению жжения в груди или горле.Это результат утечки желудочного сока из желудка обратно в пищевод.
Другие симптомы изжоги включают:
- кислый привкус в задней части рта
- откашливание и охриплость горла
- ощущение комка в горле
- спазмы в горле
- кашель
- затрудненное дыхание
- хрипы
- тошнота и рвота
ГЭРБ — медицинский термин, обозначающий частую изжогу. Это обычное заболевание, от которого страдают миллионы людей во всем мире.К факторам риска ГЭРБ относятся:
Лечение
Некоторые методы лечения изжоги в домашних условиях включают:
- отказ от жирной, жирной или кислой пищи
- употребление небольших приемов пищи
- отказ от приема пищи или закусок на ночь
- приподнятие головы кровати
- отказ от курения
- снижение потребления алкоголя
Если домашнее лечение неэффективно, человек должен поговорить со своим врачом. Врач может порекомендовать лекарства для нейтрализации кислоты в желудке или замедления ее выработки.Примеры включают:
В некоторых случаях врач может порекомендовать операцию для контроля ГЭРБ. Однако около 50% людей, перенесших такую операцию, в будущем потребуют повторной операции.
Тонзиллит
Тонзиллит — это медицинский термин, обозначающий инфекцию и воспаление миндалин. Наиболее частыми причинами тонзиллита являются вирус простуды и тип бактериальной инфекции, называемой стрептококковой инфекцией.
Симптомы тонзиллита включают:
Лечение
В большинстве случаев тонзиллит проходит самостоятельно.Однако люди могут принимать нестероидные противовоспалительные препараты, чтобы уменьшить отек и уменьшить боль.
При необходимости врачи могут назначить кортикостероиды для уменьшения воспаления или антибиотики для устранения бактериальной инфекции. В редких случаях врачи могут порекомендовать операцию по удалению миндалин.
Не всегда удается предотвратить ощущение стеснения в горле, особенно если человек не может определить причину.
Если герметичность является результатом аллергической реакции, людям следует избегать любых известных триггеров аллергии.Если симптом вызван зобом или изжогой, люди могут обнаружить, что определенные изменения образа жизни помогают облегчить их симптомы.
В некоторых случаях стеснение в горле может быть результатом инфекции. Люди могут помочь предотвратить инфекции, соблюдая надлежащие правила гигиены, такие как регулярное мытье рук, в том числе в следующих ситуациях:
- до, во время и после приготовления пищи
- до и после еды
- после прикосновения к мусору
- после использования туалет или смена подгузника
- после сморкания, кашля или чихания
- до и после оказания помощи человеку, у которого рвота или диарея
- до и после лечения любых ран
- после прикосновения к животному, отходам животного происхождения, или корм для животных
Если мыло и вода недоступны, человек должен использовать дезинфицирующее средство для рук, содержащее не менее 60% спирта.
Есть много потенциальных причин стеснения в передней части шеи. Именно поэтому для постановки диагноза важно обратиться к врачу.
Врач, скорее всего, изучит полную историю болезни и проведет медицинский осмотр. Они могут пальпировать шею, чтобы проверить наличие признаков болезненности или онемения. Они также могут попросить человека двигать головой вверх и вниз и из стороны в сторону, чтобы проверить диапазон движений шеи.
При необходимости врач назначит дополнительные анализы для определения причины герметичности.Примеры таких тестов:
- Рентген: Эти визуализационные тесты могут помочь выявить проблемы с костями и суставами шеи.
- КТ или МРТ: Эти подробные визуализационные тесты могут помочь выявить проблемы с костями и более мягкими структурами шеи.
- Электромиография: Этот тест включает использование игл для стимуляции различных мышц и измерение их электрического ответа. Врачи могут использовать этот тест для оценки функции нервов шеи.
- Анализы крови: Некоторые анализы могут потребоваться для оценки функции щитовидной железы или для выявления других воспалительных или инфекционных причин стеснения в шее.
Врач будет использовать результаты любых анализов, чтобы определить возможные варианты лечения.
Людям следует обратиться к врачу, если они испытывают сильные, стойкие или повторяющиеся ощущения стеснения в шее.
Внезапное и сильное чувство стеснения в шее может быть признаком анафилаксии. Любой, у кого наблюдаются симптомы анафилаксии, должен позвонить в службу экстренной помощи.Если человек получил рецепт на EpiPen, ему следует сделать себе инъекцию, ожидая прибытия машины скорой помощи.
Стеснение в передней части шеи может возникнуть в результате аллергии, воспаления или инфекции. Это также может произойти в ответ на расстройство пищеварения, такое как изжога или ГЭРБ.
Некоторые причины стеснения в шее могут исчезнуть без лечения. Тем не менее, пациенты должны проконсультироваться с врачом, если симптом серьезный, стойкий или ухудшается с течением времени.
В некоторых случаях врач может провести тесты, чтобы определить причину стеснения в шее. Сюда могут входить анализы крови, медицинские визуализационные тесты или тесты для оценки функции нервов. Врач будет использовать результаты любых анализов, чтобы определить курс лечения.
Причины, лечение, профилактика и др.
В шее находятся артерии, нервы и другие структуры, жизненно важные для выживания. Ощущение стеснения в передней части шеи может иметь относительно доброкачественную причину или может указывать на проблему с одной или несколькими из этих структур.
В этой статье обсуждается анатомия шеи, а также различные причины стеснения в передней части шеи. В нем также описаны способы предотвращения стеснения в шее и даны советы о том, когда следует обратиться к врачу.
Шея — это часть тела, которая соединяет голову с туловищем. На шее находится ряд важных структур, включая:
- трахею или трахею, которая позволяет человеку дышать
- голосовые связки, которые позволяют человеку говорить
- пищевод или пищевод, который соединяет рот и желудок
- щитовидная железа, которая помогает регулировать обмен веществ в организме
- верхний или шейный отдел позвоночника, который соединяет мозг и позвоночник и поддерживает голову
Ниже мы перечисляем пять потенциальных причин стеснения спереди шеи, а также связанные с ними методы лечения.
Аллергическая реакция
Аллергии являются обычным явлением, от них ежегодно страдают более 50 миллионов человек в Соединенных Штатах. По данным Американской академии аллергии, астмы и иммунологии, многие люди не осознают, что у них аллергия, пока не испытывают серьезную аллергическую реакцию, известную как анафилаксия.
Одним из возможных симптомов анафилаксии является чувство сдавления в горле. Другие возможные симптомы включают:
Некоторые из распространенных триггеров аллергии:
Лечение
Любому, кто страдает анафилаксией, следует обратиться за неотложной медицинской помощью.Без своевременного лечения состояние может быть опасным для жизни.
Длительное лечение аллергии частично зависит от тяжести аллергии и вероятности контакта человека с аллергеном в будущем.
В некоторых случаях врач может направить человека к аллергологу, который проведет диагностические тесты для определения причины аллергической реакции.
Возможные варианты лечения могут включать:
Globus pharyngeus
Globus pharyngeus (GP) — обычно безболезненное ощущение комка в горле.Хотя исследователи не знают, что вызывает это состояние, следующие факторы могут иметь значение:
Помимо ощущения комка в горле, другие возможные симптомы GP включают:
- чувство сжатия или удушья в горле
- зуд в горле
- ощущение необходимости часто откашливаться
- кашель, который может вызывать или не выделять мокроту
- хриплый голос
Лечение
Лечение GP будет частично зависеть от наличия идентифицируемой причины.Например, человек, который регулярно страдает изжогой, может получать лекарства, чтобы контролировать изжогу.
Если врач не может определить причину GP, он может просто порекомендовать избегать возможных триггеров. Примеры включают:
В некоторых случаях человек может получить направление на речевую и языковую терапию. Согласно обзору 2015 года, такие методы лечения могут помочь облегчить некоторые симптомы GP.
Зоб
Зоб — это медицинский термин, обозначающий опухоль щитовидной железы.Эта железа в форме бабочки расположена в передней части шеи и вырабатывает гормоны, которые помогают регулировать обмен веществ.
Зоб не всегда вызывает симптомы. Однако возможные симптомы включают:
- ощущение стеснения в шее
- охриплость
- затруднение глотания и дыхания
- кашель
Ниже приведены некоторые из потенциальных причин зоба:
Лечение
Некоторые зоб могут исчезают сами по себе.Если симптомы у человека не тяжелые, его врач может порекомендовать период наблюдения или бдительного ожидания.
Врач может порекомендовать операцию при зобе, который вызывает серьезные симптомы, такие как затрудненное глотание или дыхание. В случаях, когда операция не является подходящим вариантом, врач может предложить терапию радиойодом, чтобы уменьшить или разрушить клетки щитовидной железы, чтобы снизить уровень гормонов, производимых щитовидной железой.
Изжога
Изжога относится к ощущению жжения в груди или горле.Это результат утечки желудочного сока из желудка обратно в пищевод.
Другие симптомы изжоги включают:
- кислый привкус в задней части рта
- откашливание и охриплость горла
- ощущение комка в горле
- спазмы в горле
- кашель
- затрудненное дыхание
- хрипы
- тошнота и рвота
ГЭРБ — медицинский термин, обозначающий частую изжогу. Это обычное заболевание, от которого страдают миллионы людей во всем мире.К факторам риска ГЭРБ относятся:
Лечение
Некоторые методы лечения изжоги в домашних условиях включают:
- отказ от жирной, жирной или кислой пищи
- употребление небольших приемов пищи
- отказ от приема пищи или закусок на ночь
- приподнятие головы кровати
- отказ от курения
- снижение потребления алкоголя
Если домашнее лечение неэффективно, человек должен поговорить со своим врачом. Врач может порекомендовать лекарства для нейтрализации кислоты в желудке или замедления ее выработки.Примеры включают:
В некоторых случаях врач может порекомендовать операцию для контроля ГЭРБ. Однако около 50% людей, перенесших такую операцию, в будущем потребуют повторной операции.
Тонзиллит
Тонзиллит — это медицинский термин, обозначающий инфекцию и воспаление миндалин. Наиболее частыми причинами тонзиллита являются вирус простуды и тип бактериальной инфекции, называемой стрептококковой инфекцией.
Симптомы тонзиллита включают:
Лечение
В большинстве случаев тонзиллит проходит самостоятельно.Однако люди могут принимать нестероидные противовоспалительные препараты, чтобы уменьшить отек и уменьшить боль.
При необходимости врачи могут назначить кортикостероиды для уменьшения воспаления или антибиотики для устранения бактериальной инфекции. В редких случаях врачи могут порекомендовать операцию по удалению миндалин.
Не всегда удается предотвратить ощущение стеснения в горле, особенно если человек не может определить причину.
Если герметичность является результатом аллергической реакции, людям следует избегать любых известных триггеров аллергии.Если симптом вызван зобом или изжогой, люди могут обнаружить, что определенные изменения образа жизни помогают облегчить их симптомы.
В некоторых случаях стеснение в горле может быть результатом инфекции. Люди могут помочь предотвратить инфекции, соблюдая надлежащие правила гигиены, такие как регулярное мытье рук, в том числе в следующих ситуациях:
- до, во время и после приготовления пищи
- до и после еды
- после прикосновения к мусору
- после использования туалет или смена подгузника
- после сморкания, кашля или чихания
- до и после оказания помощи человеку, у которого рвота или диарея
- до и после лечения любых ран
- после прикосновения к животному, отходам животного происхождения, или корм для животных
Если мыло и вода недоступны, человек должен использовать дезинфицирующее средство для рук, содержащее не менее 60% спирта.
Есть много потенциальных причин стеснения в передней части шеи. Именно поэтому для постановки диагноза важно обратиться к врачу.
Врач, скорее всего, изучит полную историю болезни и проведет медицинский осмотр. Они могут пальпировать шею, чтобы проверить наличие признаков болезненности или онемения. Они также могут попросить человека двигать головой вверх и вниз и из стороны в сторону, чтобы проверить диапазон движений шеи.
При необходимости врач назначит дополнительные анализы для определения причины герметичности.Примеры таких тестов:
- Рентген: Эти визуализационные тесты могут помочь выявить проблемы с костями и суставами шеи.
- КТ или МРТ: Эти подробные визуализационные тесты могут помочь выявить проблемы с костями и более мягкими структурами шеи.
- Электромиография: Этот тест включает использование игл для стимуляции различных мышц и измерение их электрического ответа. Врачи могут использовать этот тест для оценки функции нервов шеи.
- Анализы крови: Некоторые анализы могут потребоваться для оценки функции щитовидной железы или для выявления других воспалительных или инфекционных причин стеснения в шее.
Врач будет использовать результаты любых анализов, чтобы определить возможные варианты лечения.
Людям следует обратиться к врачу, если они испытывают сильные, стойкие или повторяющиеся ощущения стеснения в шее.
Внезапное и сильное чувство стеснения в шее может быть признаком анафилаксии. Любой, у кого наблюдаются симптомы анафилаксии, должен позвонить в службу экстренной помощи.Если человек получил рецепт на EpiPen, ему следует сделать себе инъекцию, ожидая прибытия машины скорой помощи.
Стеснение в передней части шеи может возникнуть в результате аллергии, воспаления или инфекции. Это также может произойти в ответ на расстройство пищеварения, такое как изжога или ГЭРБ.
Некоторые причины стеснения в шее могут исчезнуть без лечения. Тем не менее, пациенты должны проконсультироваться с врачом, если симптом серьезный, стойкий или ухудшается с течением времени.
В некоторых случаях врач может провести тесты, чтобы определить причину стеснения в шее. Сюда могут входить анализы крови, медицинские визуализационные тесты или тесты для оценки функции нервов. Врач будет использовать результаты любых анализов, чтобы определить курс лечения.
Причины, лечение, профилактика и др.
В шее находятся артерии, нервы и другие структуры, жизненно важные для выживания. Ощущение стеснения в передней части шеи может иметь относительно доброкачественную причину или может указывать на проблему с одной или несколькими из этих структур.
В этой статье обсуждается анатомия шеи, а также различные причины стеснения в передней части шеи. В нем также описаны способы предотвращения стеснения в шее и даны советы о том, когда следует обратиться к врачу.
Шея — это часть тела, которая соединяет голову с туловищем. На шее находится ряд важных структур, включая:
- трахею или трахею, которая позволяет человеку дышать
- голосовые связки, которые позволяют человеку говорить
- пищевод или пищевод, который соединяет рот и желудок
- щитовидная железа, которая помогает регулировать обмен веществ в организме
- верхний или шейный отдел позвоночника, который соединяет мозг и позвоночник и поддерживает голову
Ниже мы перечисляем пять потенциальных причин стеснения спереди шеи, а также связанные с ними методы лечения.
Аллергическая реакция
Аллергии являются обычным явлением, от них ежегодно страдают более 50 миллионов человек в Соединенных Штатах. По данным Американской академии аллергии, астмы и иммунологии, многие люди не осознают, что у них аллергия, пока не испытывают серьезную аллергическую реакцию, известную как анафилаксия.
Одним из возможных симптомов анафилаксии является чувство сдавления в горле. Другие возможные симптомы включают:
Некоторые из распространенных триггеров аллергии:
Лечение
Любому, кто страдает анафилаксией, следует обратиться за неотложной медицинской помощью.Без своевременного лечения состояние может быть опасным для жизни.
Длительное лечение аллергии частично зависит от тяжести аллергии и вероятности контакта человека с аллергеном в будущем.
В некоторых случаях врач может направить человека к аллергологу, который проведет диагностические тесты для определения причины аллергической реакции.
Возможные варианты лечения могут включать:
Globus pharyngeus
Globus pharyngeus (GP) — обычно безболезненное ощущение комка в горле.Хотя исследователи не знают, что вызывает это состояние, следующие факторы могут иметь значение:
Помимо ощущения комка в горле, другие возможные симптомы GP включают:
- чувство сжатия или удушья в горле
- зуд в горле
- ощущение необходимости часто откашливаться
- кашель, который может вызывать или не выделять мокроту
- хриплый голос
Лечение
Лечение GP будет частично зависеть от наличия идентифицируемой причины.Например, человек, который регулярно страдает изжогой, может получать лекарства, чтобы контролировать изжогу.
Если врач не может определить причину GP, он может просто порекомендовать избегать возможных триггеров. Примеры включают:
В некоторых случаях человек может получить направление на речевую и языковую терапию. Согласно обзору 2015 года, такие методы лечения могут помочь облегчить некоторые симптомы GP.
Зоб
Зоб — это медицинский термин, обозначающий опухоль щитовидной железы.Эта железа в форме бабочки расположена в передней части шеи и вырабатывает гормоны, которые помогают регулировать обмен веществ.
Зоб не всегда вызывает симптомы. Однако возможные симптомы включают:
- ощущение стеснения в шее
- охриплость
- затруднение глотания и дыхания
- кашель
Ниже приведены некоторые из потенциальных причин зоба:
Лечение
Некоторые зоб могут исчезают сами по себе.Если симптомы у человека не тяжелые, его врач может порекомендовать период наблюдения или бдительного ожидания.
Врач может порекомендовать операцию при зобе, который вызывает серьезные симптомы, такие как затрудненное глотание или дыхание. В случаях, когда операция не является подходящим вариантом, врач может предложить терапию радиойодом, чтобы уменьшить или разрушить клетки щитовидной железы, чтобы снизить уровень гормонов, производимых щитовидной железой.
Изжога
Изжога относится к ощущению жжения в груди или горле.Это результат утечки желудочного сока из желудка обратно в пищевод.
Другие симптомы изжоги включают:
- кислый привкус в задней части рта
- откашливание и охриплость горла
- ощущение комка в горле
- спазмы в горле
- кашель
- затрудненное дыхание
- хрипы
- тошнота и рвота
ГЭРБ — медицинский термин, обозначающий частую изжогу. Это обычное заболевание, от которого страдают миллионы людей во всем мире.К факторам риска ГЭРБ относятся:
Лечение
Некоторые методы лечения изжоги в домашних условиях включают:
- отказ от жирной, жирной или кислой пищи
- употребление небольших приемов пищи
- отказ от приема пищи или закусок на ночь
- приподнятие головы кровати
- отказ от курения
- снижение потребления алкоголя
Если домашнее лечение неэффективно, человек должен поговорить со своим врачом. Врач может порекомендовать лекарства для нейтрализации кислоты в желудке или замедления ее выработки.Примеры включают:
В некоторых случаях врач может порекомендовать операцию для контроля ГЭРБ. Однако около 50% людей, перенесших такую операцию, в будущем потребуют повторной операции.
Тонзиллит
Тонзиллит — это медицинский термин, обозначающий инфекцию и воспаление миндалин. Наиболее частыми причинами тонзиллита являются вирус простуды и тип бактериальной инфекции, называемой стрептококковой инфекцией.
Симптомы тонзиллита включают:
Лечение
В большинстве случаев тонзиллит проходит самостоятельно.Однако люди могут принимать нестероидные противовоспалительные препараты, чтобы уменьшить отек и уменьшить боль.
При необходимости врачи могут назначить кортикостероиды для уменьшения воспаления или антибиотики для устранения бактериальной инфекции. В редких случаях врачи могут порекомендовать операцию по удалению миндалин.
Не всегда удается предотвратить ощущение стеснения в горле, особенно если человек не может определить причину.
Если герметичность является результатом аллергической реакции, людям следует избегать любых известных триггеров аллергии.Если симптом вызван зобом или изжогой, люди могут обнаружить, что определенные изменения образа жизни помогают облегчить их симптомы.
В некоторых случаях стеснение в горле может быть результатом инфекции. Люди могут помочь предотвратить инфекции, соблюдая надлежащие правила гигиены, такие как регулярное мытье рук, в том числе в следующих ситуациях:
- до, во время и после приготовления пищи
- до и после еды
- после прикосновения к мусору
- после использования туалет или смена подгузника
- после сморкания, кашля или чихания
- до и после оказания помощи человеку, у которого рвота или диарея
- до и после лечения любых ран
- после прикосновения к животному, отходам животного происхождения, или корм для животных
Если мыло и вода недоступны, человек должен использовать дезинфицирующее средство для рук, содержащее не менее 60% спирта.
Есть много потенциальных причин стеснения в передней части шеи. Именно поэтому для постановки диагноза важно обратиться к врачу.
Врач, скорее всего, изучит полную историю болезни и проведет медицинский осмотр. Они могут пальпировать шею, чтобы проверить наличие признаков болезненности или онемения. Они также могут попросить человека двигать головой вверх и вниз и из стороны в сторону, чтобы проверить диапазон движений шеи.
При необходимости врач назначит дополнительные анализы для определения причины герметичности.Примеры таких тестов:
- Рентген: Эти визуализационные тесты могут помочь выявить проблемы с костями и суставами шеи.
- КТ или МРТ: Эти подробные визуализационные тесты могут помочь выявить проблемы с костями и более мягкими структурами шеи.
- Электромиография: Этот тест включает использование игл для стимуляции различных мышц и измерение их электрического ответа. Врачи могут использовать этот тест для оценки функции нервов шеи.
- Анализы крови: Некоторые анализы могут потребоваться для оценки функции щитовидной железы или для выявления других воспалительных или инфекционных причин стеснения в шее.
Врач будет использовать результаты любых анализов, чтобы определить возможные варианты лечения.
Людям следует обратиться к врачу, если они испытывают сильные, стойкие или повторяющиеся ощущения стеснения в шее.
Внезапное и сильное чувство стеснения в шее может быть признаком анафилаксии. Любой, у кого наблюдаются симптомы анафилаксии, должен позвонить в службу экстренной помощи.Если человек получил рецепт на EpiPen, ему следует сделать себе инъекцию, ожидая прибытия машины скорой помощи.
Стеснение в передней части шеи может возникнуть в результате аллергии, воспаления или инфекции. Это также может произойти в ответ на расстройство пищеварения, такое как изжога или ГЭРБ.
Некоторые причины стеснения в шее могут исчезнуть без лечения. Тем не менее, пациенты должны проконсультироваться с врачом, если симптом серьезный, стойкий или ухудшается с течением времени.
В некоторых случаях врач может провести тесты, чтобы определить причину стеснения в шее. Сюда могут входить анализы крови, медицинские визуализационные тесты или тесты для оценки функции нервов. Врач будет использовать результаты любых анализов, чтобы определить курс лечения.
Грудинно-ключично-сосцевидная боль: диагностика, причины и лечение
Грудинно-ключично-сосцевидная мышца — это большая мышца в передней части шеи. Он простирается от уха и челюсти до ключицы. Боль в грудино-ключично-сосцевидном отростке может вызвать болезненность шеи и головные боли.
Человек с болью в грудино-ключично-сосцевидной мышце может заметить триггерные точки сбоку или спереди на шее. Однако часто боль из этой мышцы излучается в другом месте, вызывая боль в ухе, глазах или носовых пазухах.
Продолжайте читать, чтобы узнать больше о причинах, диагностике и лечении грудино-ключично-сосцевидной боли.
Грудино-ключично-сосцевидная мышца — это поверхностная мышца, что означает, что она находится прямо под кожей, а не глубоко в шее. Он прикрепляется к сосцевидному отростку, который представляет собой часть кости сразу за челюстью и под ухом.Мышца простирается по длине шеи и заканчивается там, где соединяются ключица и грудина.
Грудинно-ключично-сосцевидная мышца помогает движению и равновесию головы. Мышца видна, когда человек двигает головой из стороны в сторону. Он также играет роль в повороте, наклоне и разгибании головы и шеи.
Поскольку он играет важную роль в поддержании головы, любые проблемы, влияющие на осанку и положение головы, могут вызвать раздражение этой мышцы. Резкие движения головой, удары по голове и другие виды травм также могут вызывать боль и травмы.
У большинства людей с грудинно-ключично-сосцевидной мышцей боль развивается медленно из-за сочетания проблем, связанных с образом жизни. Когда этой мышце приходится удерживать голову в неудобном положении, она может постепенно раздражаться и болеть.
Некоторые причины грудино-ключично-сосцевидной боли включают:
- ношение тяжелого предмета, такого как ребенок или рюкзак, в неудобном положении
- плохая осанка, например, когда человек проводит долгие дни, сгорбившись над компьютером или напрягая шею дотянуться до вещей в саду
- неудобная компоновка рабочего места, заставляющая человека держать шею в неудобном положении
- напряжение или травма других мышц плеч, шеи или спины
- держать телефон между ухом и плечом
- спать в неудобном положении или на неудобной подушке
Реже боли в грудино-ключично-сосцевидной мышце могут вызывать некоторые другие факторы.К ним относятся:
- Травма: Падение, удар в шею сбоку или автомобильная авария могут повредить мышцы шеи, что приведет к растяжениям, растяжениям и другим травмам. Однако человеку не обязательно падать или получать серьезную травму, чтобы получить повреждение этой части тела. В отчете о случае 2014 года подробно описан разрыв грудино-ключично-сосцевидной мышцы после эпилептического припадка.
- Артрит: Артрит позвоночника может вызывать отраженную боль в грудино-ключично-сосцевидной мышце.Это также может привести к тому, что человек изменит позу или повернет голову таким образом, что повысит риск получения травмы.
- Миофасциальный болевой синдром: Миофасциальный болевой синдром — это тип мышечной боли, которая вызывает триггерные точки в мышце. При нажатии на эти триггерные точки человек может чувствовать боль, излучающуюся в другие области. Большинство людей с миофасциальной болью испытывают симптомы после травмы или из-за хронических проблем, связанных с образом жизни, таких как плохая осанка.
Обычно люди с травмой грудино-ключично-сосцевидной мышцы не чувствуют боли в месте травмы.Вместо этого боль имеет тенденцию распространяться на другие части тела. Наиболее частые симптомы включают:
- необъяснимую боль в ухе, которая может проявляться болезненностью, ноющей болью или чувством заложенности в ухе
- болью в лице или передней части головы
- болью в глазах или над глазами
- головокружение
- тошнота
- боль в горле при глотании
- головная боль, в том числе мигренеподобная головная боль
- боль в носовых пазухах или носу
- скованность шеи, в том числе затрудненное вращение головы из стороны в сторону
- покалывание в лице, голове , или шея
Врач начнет диагностику грудино-ключично-сосцевидной мышцы с того, что расспросит пациента об их симптомах, его недавнем анамнезе и деятельности.Важно сообщить врачу обо всех симптомах, даже если они кажутся несвязанными, поскольку травмы этой мышцы могут вызвать широкий спектр, казалось бы, несвязанных симптомов.
Затем врач проведет медицинский осмотр, попросив пациента выполнить произвольные движения. Они могут выявить болезненность или жесткость мышц из-за неправильной осанки, хронической мышечной слабости или подъема тяжелых предметов.
Врачу может потребоваться визуализация, чтобы детально изучить мышцы и окружающие их структуры.Ультразвук может помочь им диагностировать травму грудино-ключично-сосцевидной мышцы, а рентген может исключить переломы костей.
Существуют различные методы лечения боли в грудино-ключично-сосцевидной мышце, при этом тип и причина травмы определяют наилучший вариант. Возможные подходы к лечению включают:
- Изменение образа жизни: Когда неправильная осанка или ношение тяжелых предметов вызывают боль в грудино-ключично-сосцевидной мышце, устранение этой проблемы может предотвратить усиление боли.
- Обезболивание: Отдых, лед, тепло и нестероидные противовоспалительные препараты могут помочь уменьшить боль.Некоторые люди считают полезным чередование тепла и льда.
- Физиотерапия: Физическая терапия может помочь человеку восстановить силы в шее и голове. Это также может помочь предотвратить хронические травмы.
- Хирургия: Если другие методы лечения неэффективны, человеку может потребоваться операция, особенно при разрыве грудино-ключично-сосцевидной мышцы.
- Хиропрактика: Хиропрактика входит в число альтернативных методов лечения, которые могут помочь некоторым людям уменьшить боль.
Мягкие растяжки и упражнения могут помочь восстановить силу шеи и уменьшить скованность. Перед тренировкой важно проконсультироваться с врачом или физиотерапевтом. Некоторые упражнения могут усугубить травму, особенно если человек не использует правильную технику.
Следующие упражнения могут помочь при боли в шее:
- Сгибание шейки матки: Сядьте прямо на стул и медленно наклоните голову вперед, а затем снова назад. Повторите это движение несколько раз, но держите его ровно, чтобы избежать дополнительного напряжения.
- Сгибание в шейном отделе: Сядьте прямо на стул и медленно наклоните голову в одну сторону, а затем в другую. Повторите это движение контролируемым образом.
- Вращение шейки матки: Сядьте прямо на стул и медленно поверните голову так, чтобы она смотрела в одну сторону, а затем в другую. Повторите это движение несколько раз, поворачивая голову только настолько, насколько вам удобно.
- Подбородок: Сядьте прямо на стул и медленно втяните подбородок внутрь, держа голову прямо.Выполняйте повторения равномерно, чтобы не напрягать шею.
Человек может не заметить травму грудино-ключично-сосцевидной мышцы, потому что симптомы обычно распространяются на голову и лицо.
Во многих случаях они могут подумать, что у них ушная инфекция, приступ мигрени, проблемы со здоровьем глаз или другая не связанная с этим проблема. Поэтому важно обращаться к врачу при появлении любых необъяснимых симптомов со здоровьем.
При соответствующем лечении боль в грудино-ключично-сосцевидной мышце обычно проходит.
Грудинно-ключично-сосцевидная боль: диагностика, причины и лечение
Грудинно-ключично-сосцевидная мышца — это большая мышца в передней части шеи. Он простирается от уха и челюсти до ключицы. Боль в грудино-ключично-сосцевидном отростке может вызвать болезненность шеи и головные боли.
Человек с болью в грудино-ключично-сосцевидной мышце может заметить триггерные точки сбоку или спереди на шее. Однако часто боль из этой мышцы излучается в другом месте, вызывая боль в ухе, глазах или носовых пазухах.
Продолжайте читать, чтобы узнать больше о причинах, диагностике и лечении грудино-ключично-сосцевидной боли.
Грудино-ключично-сосцевидная мышца — это поверхностная мышца, что означает, что она находится прямо под кожей, а не глубоко в шее. Он прикрепляется к сосцевидному отростку, который представляет собой часть кости сразу за челюстью и под ухом. Мышца простирается по длине шеи и заканчивается там, где соединяются ключица и грудина.
Грудинно-ключично-сосцевидная мышца помогает движению и равновесию головы.Мышца видна, когда человек двигает головой из стороны в сторону. Он также играет роль в повороте, наклоне и разгибании головы и шеи.
Поскольку он играет важную роль в поддержании головы, любые проблемы, влияющие на осанку и положение головы, могут вызвать раздражение этой мышцы. Резкие движения головой, удары по голове и другие виды травм также могут вызывать боль и травмы.
У большинства людей с грудинно-ключично-сосцевидной мышцей боль развивается медленно из-за сочетания проблем, связанных с образом жизни.Когда этой мышце приходится удерживать голову в неудобном положении, она может постепенно раздражаться и болеть.
Некоторые причины грудино-ключично-сосцевидной боли включают:
- ношение тяжелого предмета, такого как ребенок или рюкзак, в неудобном положении
- плохая осанка, например, когда человек проводит долгие дни, сгорбившись над компьютером или напрягая шею дотянуться до вещей в саду
- неудобная компоновка рабочего места, заставляющая человека держать шею в неудобном положении
- напряжение или травма других мышц плеч, шеи или спины
- держать телефон между ухом и плечом
- спать в неудобном положении или на неудобной подушке
Реже боли в грудино-ключично-сосцевидной мышце могут вызывать некоторые другие факторы.К ним относятся:
- Травма: Падение, удар в шею сбоку или автомобильная авария могут повредить мышцы шеи, что приведет к растяжениям, растяжениям и другим травмам. Однако человеку не обязательно падать или получать серьезную травму, чтобы получить повреждение этой части тела. В отчете о случае 2014 года подробно описан разрыв грудино-ключично-сосцевидной мышцы после эпилептического припадка.
- Артрит: Артрит позвоночника может вызывать отраженную боль в грудино-ключично-сосцевидной мышце.Это также может привести к тому, что человек изменит позу или повернет голову таким образом, что повысит риск получения травмы.
- Миофасциальный болевой синдром: Миофасциальный болевой синдром — это тип мышечной боли, которая вызывает триггерные точки в мышце. При нажатии на эти триггерные точки человек может чувствовать боль, излучающуюся в другие области. Большинство людей с миофасциальной болью испытывают симптомы после травмы или из-за хронических проблем, связанных с образом жизни, таких как плохая осанка.
Обычно люди с травмой грудино-ключично-сосцевидной мышцы не чувствуют боли в месте травмы.Вместо этого боль имеет тенденцию распространяться на другие части тела. Наиболее частые симптомы включают:
- необъяснимую боль в ухе, которая может проявляться болезненностью, ноющей болью или чувством заложенности в ухе
- болью в лице или передней части головы
- болью в глазах или над глазами
- головокружение
- тошнота
- боль в горле при глотании
- головная боль, в том числе мигренеподобная головная боль
- боль в носовых пазухах или носу
- скованность шеи, в том числе затрудненное вращение головы из стороны в сторону
- покалывание в лице, голове , или шея
Врач начнет диагностику грудино-ключично-сосцевидной мышцы с того, что расспросит пациента об их симптомах, его недавнем анамнезе и деятельности.Важно сообщить врачу обо всех симптомах, даже если они кажутся несвязанными, поскольку травмы этой мышцы могут вызвать широкий спектр, казалось бы, несвязанных симптомов.
Затем врач проведет медицинский осмотр, попросив пациента выполнить произвольные движения. Они могут выявить болезненность или жесткость мышц из-за неправильной осанки, хронической мышечной слабости или подъема тяжелых предметов.
Врачу может потребоваться визуализация, чтобы детально изучить мышцы и окружающие их структуры.Ультразвук может помочь им диагностировать травму грудино-ключично-сосцевидной мышцы, а рентген может исключить переломы костей.
Существуют различные методы лечения боли в грудино-ключично-сосцевидной мышце, при этом тип и причина травмы определяют наилучший вариант. Возможные подходы к лечению включают:
- Изменение образа жизни: Когда неправильная осанка или ношение тяжелых предметов вызывают боль в грудино-ключично-сосцевидной мышце, устранение этой проблемы может предотвратить усиление боли.
- Обезболивание: Отдых, лед, тепло и нестероидные противовоспалительные препараты могут помочь уменьшить боль.Некоторые люди считают полезным чередование тепла и льда.
- Физиотерапия: Физическая терапия может помочь человеку восстановить силы в шее и голове. Это также может помочь предотвратить хронические травмы.
- Хирургия: Если другие методы лечения неэффективны, человеку может потребоваться операция, особенно при разрыве грудино-ключично-сосцевидной мышцы.
- Хиропрактика: Хиропрактика входит в число альтернативных методов лечения, которые могут помочь некоторым людям уменьшить боль.
Мягкие растяжки и упражнения могут помочь восстановить силу шеи и уменьшить скованность. Перед тренировкой важно проконсультироваться с врачом или физиотерапевтом. Некоторые упражнения могут усугубить травму, особенно если человек не использует правильную технику.
Следующие упражнения могут помочь при боли в шее:
- Сгибание шейки матки: Сядьте прямо на стул и медленно наклоните голову вперед, а затем снова назад. Повторите это движение несколько раз, но держите его ровно, чтобы избежать дополнительного напряжения.
- Сгибание в шейном отделе: Сядьте прямо на стул и медленно наклоните голову в одну сторону, а затем в другую. Повторите это движение контролируемым образом.
- Вращение шейки матки: Сядьте прямо на стул и медленно поверните голову так, чтобы она смотрела в одну сторону, а затем в другую. Повторите это движение несколько раз, поворачивая голову только настолько, насколько вам удобно.
- Подбородок: Сядьте прямо на стул и медленно втяните подбородок внутрь, держа голову прямо.Выполняйте повторения равномерно, чтобы не напрягать шею.
Человек может не заметить травму грудино-ключично-сосцевидной мышцы, потому что симптомы обычно распространяются на голову и лицо.
Во многих случаях они могут подумать, что у них ушная инфекция, приступ мигрени, проблемы со здоровьем глаз или другая не связанная с этим проблема. Поэтому важно обращаться к врачу при появлении любых необъяснимых симптомов со здоровьем.
При соответствующем лечении боль в грудино-ключично-сосцевидной мышце обычно проходит.
Грудинно-ключично-сосцевидная боль: диагностика, причины и лечение
Грудинно-ключично-сосцевидная мышца — это большая мышца в передней части шеи. Он простирается от уха и челюсти до ключицы. Боль в грудино-ключично-сосцевидном отростке может вызвать болезненность шеи и головные боли.
Человек с болью в грудино-ключично-сосцевидной мышце может заметить триггерные точки сбоку или спереди на шее. Однако часто боль из этой мышцы излучается в другом месте, вызывая боль в ухе, глазах или носовых пазухах.
Продолжайте читать, чтобы узнать больше о причинах, диагностике и лечении грудино-ключично-сосцевидной боли.
Грудино-ключично-сосцевидная мышца — это поверхностная мышца, что означает, что она находится прямо под кожей, а не глубоко в шее. Он прикрепляется к сосцевидному отростку, который представляет собой часть кости сразу за челюстью и под ухом. Мышца простирается по длине шеи и заканчивается там, где соединяются ключица и грудина.
Грудинно-ключично-сосцевидная мышца помогает движению и равновесию головы.Мышца видна, когда человек двигает головой из стороны в сторону. Он также играет роль в повороте, наклоне и разгибании головы и шеи.
Поскольку он играет важную роль в поддержании головы, любые проблемы, влияющие на осанку и положение головы, могут вызвать раздражение этой мышцы. Резкие движения головой, удары по голове и другие виды травм также могут вызывать боль и травмы.
У большинства людей с грудинно-ключично-сосцевидной мышцей боль развивается медленно из-за сочетания проблем, связанных с образом жизни.Когда этой мышце приходится удерживать голову в неудобном положении, она может постепенно раздражаться и болеть.
Некоторые причины грудино-ключично-сосцевидной боли включают:
- ношение тяжелого предмета, такого как ребенок или рюкзак, в неудобном положении
- плохая осанка, например, когда человек проводит долгие дни, сгорбившись над компьютером или напрягая шею дотянуться до вещей в саду
- неудобная компоновка рабочего места, заставляющая человека держать шею в неудобном положении
- напряжение или травма других мышц плеч, шеи или спины
- держать телефон между ухом и плечом
- спать в неудобном положении или на неудобной подушке
Реже боли в грудино-ключично-сосцевидной мышце могут вызывать некоторые другие факторы.К ним относятся:
- Травма: Падение, удар в шею сбоку или автомобильная авария могут повредить мышцы шеи, что приведет к растяжениям, растяжениям и другим травмам. Однако человеку не обязательно падать или получать серьезную травму, чтобы получить повреждение этой части тела. В отчете о случае 2014 года подробно описан разрыв грудино-ключично-сосцевидной мышцы после эпилептического припадка.
- Артрит: Артрит позвоночника может вызывать отраженную боль в грудино-ключично-сосцевидной мышце.Это также может привести к тому, что человек изменит позу или повернет голову таким образом, что повысит риск получения травмы.
- Миофасциальный болевой синдром: Миофасциальный болевой синдром — это тип мышечной боли, которая вызывает триггерные точки в мышце. При нажатии на эти триггерные точки человек может чувствовать боль, излучающуюся в другие области. Большинство людей с миофасциальной болью испытывают симптомы после травмы или из-за хронических проблем, связанных с образом жизни, таких как плохая осанка.
Обычно люди с травмой грудино-ключично-сосцевидной мышцы не чувствуют боли в месте травмы.Вместо этого боль имеет тенденцию распространяться на другие части тела. Наиболее частые симптомы включают:
- необъяснимую боль в ухе, которая может проявляться болезненностью, ноющей болью или чувством заложенности в ухе
- болью в лице или передней части головы
- болью в глазах или над глазами
- головокружение
- тошнота
- боль в горле при глотании
- головная боль, в том числе мигренеподобная головная боль
- боль в носовых пазухах или носу
- скованность шеи, в том числе затрудненное вращение головы из стороны в сторону
- покалывание в лице, голове , или шея
Врач начнет диагностику грудино-ключично-сосцевидной мышцы с того, что расспросит пациента об их симптомах, его недавнем анамнезе и деятельности.Важно сообщить врачу обо всех симптомах, даже если они кажутся несвязанными, поскольку травмы этой мышцы могут вызвать широкий спектр, казалось бы, несвязанных симптомов.
Затем врач проведет медицинский осмотр, попросив пациента выполнить произвольные движения. Они могут выявить болезненность или жесткость мышц из-за неправильной осанки, хронической мышечной слабости или подъема тяжелых предметов.
Врачу может потребоваться визуализация, чтобы детально изучить мышцы и окружающие их структуры.Ультразвук может помочь им диагностировать травму грудино-ключично-сосцевидной мышцы, а рентген может исключить переломы костей.
Существуют различные методы лечения боли в грудино-ключично-сосцевидной мышце, при этом тип и причина травмы определяют наилучший вариант. Возможные подходы к лечению включают:
- Изменение образа жизни: Когда неправильная осанка или ношение тяжелых предметов вызывают боль в грудино-ключично-сосцевидной мышце, устранение этой проблемы может предотвратить усиление боли.
- Обезболивание: Отдых, лед, тепло и нестероидные противовоспалительные препараты могут помочь уменьшить боль.Некоторые люди считают полезным чередование тепла и льда.
- Физиотерапия: Физическая терапия может помочь человеку восстановить силы в шее и голове. Это также может помочь предотвратить хронические травмы.
- Хирургия: Если другие методы лечения неэффективны, человеку может потребоваться операция, особенно при разрыве грудино-ключично-сосцевидной мышцы.
- Хиропрактика: Хиропрактика входит в число альтернативных методов лечения, которые могут помочь некоторым людям уменьшить боль.
Мягкие растяжки и упражнения могут помочь восстановить силу шеи и уменьшить скованность. Перед тренировкой важно проконсультироваться с врачом или физиотерапевтом. Некоторые упражнения могут усугубить травму, особенно если человек не использует правильную технику.
Следующие упражнения могут помочь при боли в шее:
- Сгибание шейки матки: Сядьте прямо на стул и медленно наклоните голову вперед, а затем снова назад. Повторите это движение несколько раз, но держите его ровно, чтобы избежать дополнительного напряжения.
- Сгибание в шейном отделе: Сядьте прямо на стул и медленно наклоните голову в одну сторону, а затем в другую. Повторите это движение контролируемым образом.
- Вращение шейки матки: Сядьте прямо на стул и медленно поверните голову так, чтобы она смотрела в одну сторону, а затем в другую. Повторите это движение несколько раз, поворачивая голову только настолько, насколько вам удобно.
- Подбородок: Сядьте прямо на стул и медленно втяните подбородок внутрь, держа голову прямо.Выполняйте повторения равномерно, чтобы не напрягать шею.
Человек может не заметить травму грудино-ключично-сосцевидной мышцы, потому что симптомы обычно распространяются на голову и лицо.
Во многих случаях они могут подумать, что у них ушная инфекция, приступ мигрени, проблемы со здоровьем глаз или другая не связанная с этим проблема.
