Почему болит в запястье при сгибании
Читайте в статье:
Для бытовых дел и физической работы на предприятии большое значение играет то, насколько подвижна кисть. Важно, чтобы ее движения были полноценными, благодаря чему можно не иметь ограничений в выполнении любой деятельности. В ином случае это приводит к следующим последствиям:
- трудоспособность снижается;
- человеку сложно адаптироваться в социуме;
- самооценка понижается;
- ухудшается эмоциональное состояние.
Особенности запястной зоны
Что собой представляется запястная зона? В ней неподвижно расположены 8 косточек, которые соединяют кисть и предплечье. Это способствует стабильной функциональности руки, которая сможет иметь дело с тяжелыми предметами – удерживать их и поднимать. В то же время проксимальная сторона служит для формирования сочленения, которое является подвижным – это лучезапястный сустав. Также это запястная область.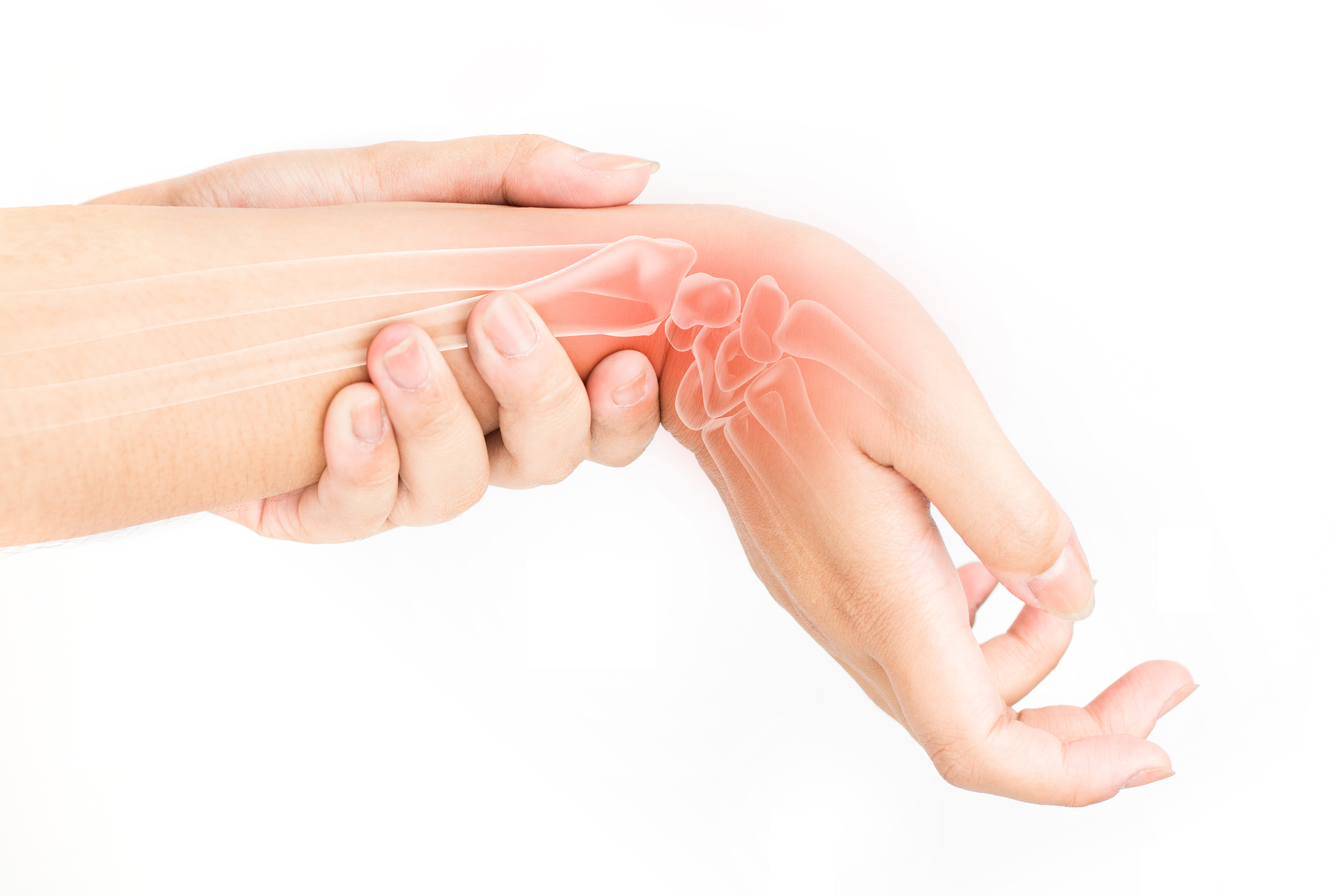
Кисть может вращаться, сгибаться и разгибаться благодаря суставу. Без этих функций сложно представить себе полноценную работу в быту, ведь для нее нужно разгибать и сгибать руку. Поэтому если возникает боль в запястье при сгибании, то человеку становится по-настоящему трудно выполнять какую-либо деятельность. При такой боли любой предмет взять пальцами становится настоящей проблемой, а особенно тяжело его удерживать.
Вместе с болью возникают сопутствующие патологические признаки, из-за которых возможности больного заметно снижаются. Могут
- почему возникает боль в запястье правой руки при сгибании;
- в чем опасность таких ситуаций;
- способы диагностики;
- возможная терапия.

Из чего состоит запястье?
В состав запястной зоны (не считая 8 косточек) входит сочленение, которое называется лучезапястным. Костные структуры, из которых он состоит, содержат гиалиновый хрящик, покрывающий кости, которые движутся. Прочная капсула окутывает этот сустав, а специальная жидкость (нужна, чтобы костные структуры свободно скользили) вырабатывается синовиальной оболочкой.
Запястье имеет важные образования с внутренней стороны, которые играют большую роль в подвижности руки. Поперечные связки фиксируют и защищают кровеносные сосуды. Также к образованиям можно отнести нервные стволы и мышцы-сгибатели. Жировая клетчатка и кожа покрывает лучезапястную область.
Зачем нам необходима информация об этих анатомических структурах? Дело в том, что некоторые из них стают источниками боли, когда возникают патологии. Конечно же, болеть может каждая из них. Из-за этого формируются некоторые заболевания
- воспалительными;
- дегенеративными;
- аллергическими;
- аутоиммунными.
При травмах может разрушаться любой из элементов, будь-то нервные стволы или костные структуры. Все зависит от ситуации.
Из-за слабой иммунной системы, аллергенов и инфекционных агентов могут возникать воспалительные реакции. В основном от дегенеративных процессов страдают люди среднего возраста
Характерные боли
Когда лучезапястная область заболевает, то выделяется сразу несколько патологических процессов. К примеру, воспаление характеризуется изменением кровоснабжения, усилением боли, активизацией иммунитета и разрушением тканей. Хрящевой слой деформируется, костная ткань разрастается, когда происходят изменения в суставе, связанные с возрастом. Фиброз начинает быстрее выделяться, что влияет на ухудшение микроциркуляции.
Нервные окончания первыми реагируют на то, что возникают патологические процессы в запястной зоне. Каждая часть тела, кроме костей обладает болевыми рецепторами. Поэтому если проявляются деструктивные процессы, то может начаться боль в запястье руки при сгибании. Все зависит от того, каким видом заболевания страдает больной. При этом боль может быть не такой выраженной на ранней стадии. Если речь идет, к примеру, об артрозе, то патологические процессы почти безболезненны.
Есть несколько групп заболеваний, при которых болит запястье. Вот основные:
- повреждения травматического характера;
- процесс воспаления;
- дегенеративные и дистрофические проявления.
Каждая патология имеет свою характерную боль. Определенные ситуации могут ее усиливать или ослаблять. Она может или распространяться, или нет. Дополнительно к ней проявляются другие симптомы, которые можно выявить клиническим или лабораторным методом. Также для этого используются инструментальные методы. Благодаря этому можно точно диагностировать болезнь и оказать соответствующую медицинскую помощь.
Также для этого используются инструментальные методы. Благодаря этому можно точно диагностировать болезнь и оказать соответствующую медицинскую помощь.
Травмы
Боль в запястье левой руки при сгибании часто бывает из-за травм
Среди наиболее легких видов травм можно назвать ушибы, при которых нет особых деформаций. Отечность может возникать, если человек вывихнул или сломал запястье.
Как производится диагностика травматических повреждений? В первую очередь к этому вопросу нужно подойти серьезно, ведь для каждой ситуации есть свои нюансы.
Если речь идет о вывихах, переломах или растяжениях, то их лечение довольно длительное. Иногда необходимо будет пойти к хирургу. После того, как кости срастутся, важно пройти соответствующую реабилитацию, чтобы восстановить подвижность сустава.
Процесс воспаления
Боль в левом запястье при сгибании часто возникает из-за процесса воспаления.
- инфекционным;
- аллергическим;
- аутоиммунным.
Когда такое происходит? В основном при травмах, когда повреждается кожа. Тогда в организм попадают бактериальные инфекции.
При повышенной чувствительности организм к определенным веществам может возникать аллергический воспалительный процесс.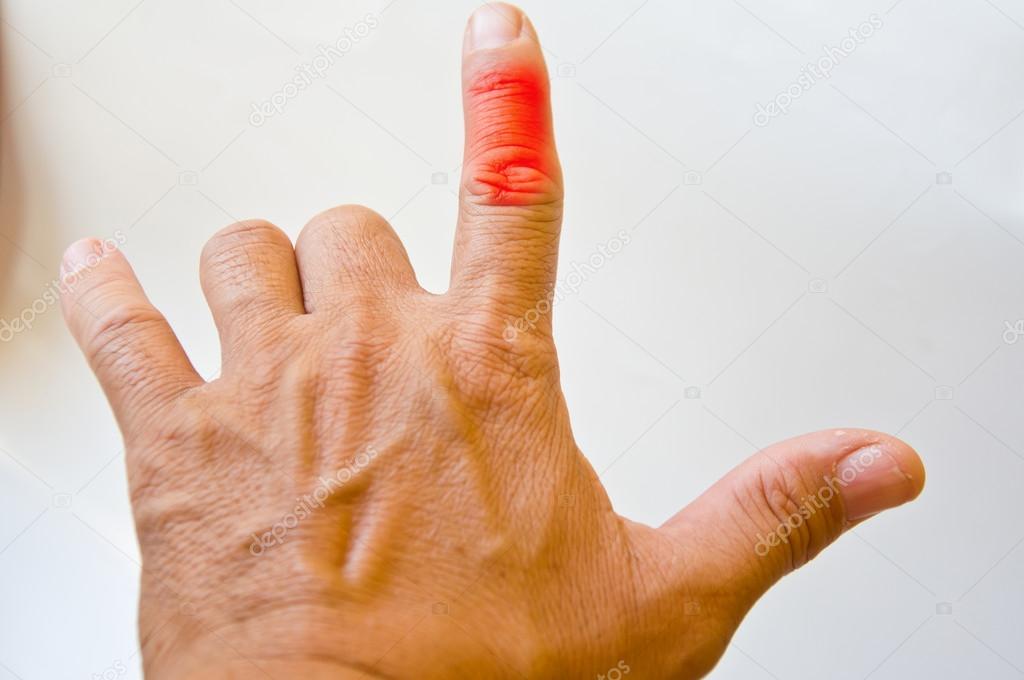 Редко можно столкнуться с аутоиммунным воспалением. К этому приводят обменные нарушения, например, подагра.
Редко можно столкнуться с аутоиммунным воспалением. К этому приводят обменные нарушения, например, подагра.
Независимо от сути воспалительного процесса, он имеет одно название –
Артрит имеет яркий признак – боль. Вначале она проявляется во время движений руки, а затем становится сильной, даже когда человек не двигается. При этом трудно сгибать, разгибать и вращать кисть. В результате она становится совсем неподвижной. Если артрит инфекционный, то это приводит к синдрому интоксикации, когда человек страдает сильной слабостью и головной болью.
С помощью лабораторных исследований можно определиться с типом артрита. Больному потребуется прохождение клинического и биохимического анализа крови
 По этому можно определить, где именно протекает воспаление.
По этому можно определить, где именно протекает воспаление.
Лечить такие патологии довольно сложно. Врачи обычно пользуются для предписаний гормональными и нестероидными препаратами от воспаления, а также обезболивающими и поливитаминами. Если же артрит инфекционный, то потребуется использование антибактериальных средств.
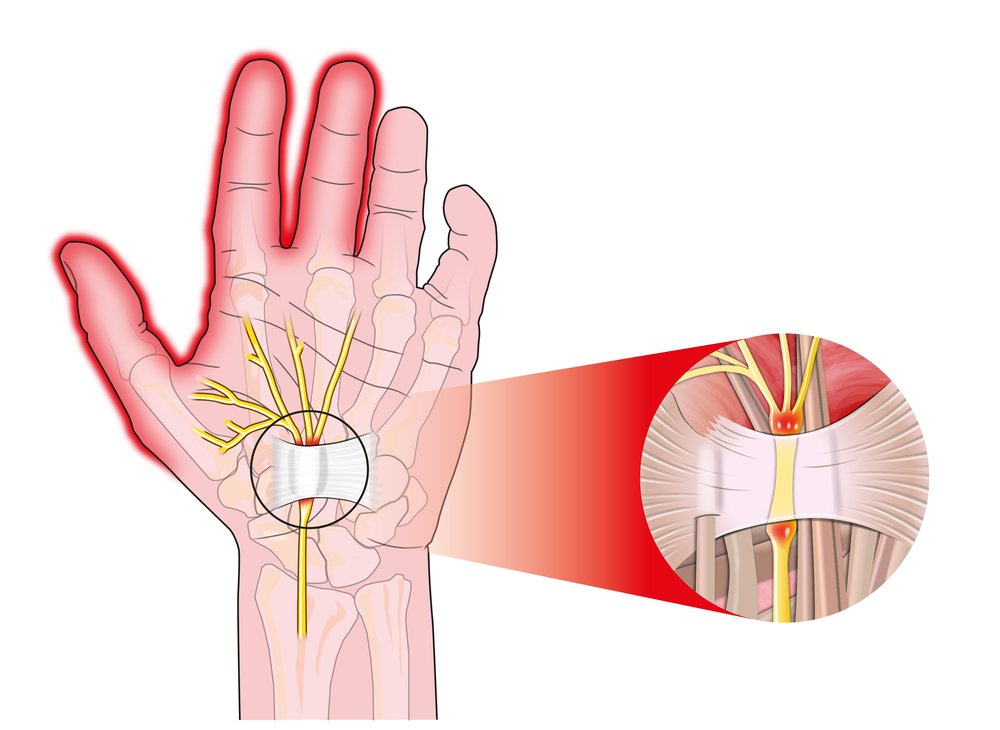
Синдром запястного канала
Это заболевание, при котором возникает боль в запястье при сгибании большого пальца, диагностируют довольно часто. Другое его название – туннельный синдром. Корни у него травматические и воспалительные.
Если больной правша, то при этом заболевании у него будет сильно болеть запястье правой руки. Особенно боль усиливается ночью, из-за чего человек не высыпается. Иногда кисть и пальцы могут онеметь, появляться «мурашки» и покалывания. Кроме боли возникает еще и отечность, а также затрудненное сгибание. Кожа становится бледного или синеватого оттенка. Это происходит из-за того, что нарушена микроциркуляция.
Это происходит из-за того, что нарушена микроциркуляция.
Если синдром выявили на ранней стадии, то в основном рекомендуют использовать лечебные ортезы и изменить род деятельности. Благодаря этому запястье можно разгрузить. Не обойдется и без обезболивающих препаратов и тех, которые восстанавливают нервные ткани. Иногда может потребоваться и операция.
Дегенеративные процессы
Речь идет о возрастных процессах, поэтому ими страдают пожилые люди. Это приводит к тому, что развивается артроз суставов. Однако люди, молодые и среднего возраста, также могут страдать от этой патологии, что в последнее время бывает довольно часто.
Когда человек страдает артрозом, то проблемы возникают вначале в суставном гиалиновом хряще. В нем нет нервных окончаний, а поэтому он не вызывает боли. Больной чувствует скованность в суставах, отечность. А при физической нагрузке возникает боль, которая исчезает в состоянии покоя.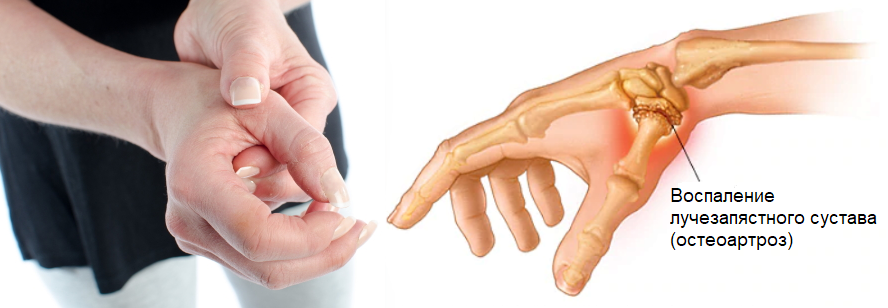
Чтобы лечить артроз используется комплексная терапия в течение нескольких лет. Человек должен активно заниматься физиопроцедурами, массажем, лечебной гимнастикой.
Читайте также статьи:ПОЧЕМУ МОЖЕТ ВОЗНИКАТЬ БОЛЬ В МЫШЦАХ НОГ? 10 СОВЕТОВ КАК ОТ НЕЕ ИЗБАВИТЬСЯ
ПРИЧИНЫ НОЮЩИХ БОЛЕЙ В ОБЛАСТИ КОЛЕНЕЙ
КАК ПРОСТЫЕ НАКЛОНЫ ВЛИЯЮТ НА НАШЕ ЗДОРОВЬЕ?
перелом, вывих, растяжение, воспаление, артрит / артроз, гигрома – Лечение и восстановление
Лучезапястный сустав — это костное сочленение, которое образуют лучевая кость и три кости запястья: полулунная, ладьевидная и трехгранная. Данный сустав соединяет кисть и предплечье. С наружной стороны сустав укрыт прочной оболочкой (суставной сумкой). Суставная сумка с помощью связок прикрепляется с одной стороны к костям кисти, а с другой – к лучевой кости и суставному диску. Лучезапястный сустав – особо подвижное соединение костей верхней конечности: предплечья и кисти человека. Этот сустав является сложным по составу входящих в него костей, отвечает за многообразие действий в руке (вращательную функцию кисти руки, за сгибание, разгибание, отведение и приведение кисти) и принимает на себя различные силовые нагрузки, поэтому данный участок очень уязвим.
Этот сустав является сложным по составу входящих в него костей, отвечает за многообразие действий в руке (вращательную функцию кисти руки, за сгибание, разгибание, отведение и приведение кисти) и принимает на себя различные силовые нагрузки, поэтому данный участок очень уязвим.
Виды повреждений
К часто встречающимся повреждениям лучезапястного сустава можно отнести следующие виды:
- Переломы. Особенно часто травмируется лучевая кость. Существует два вида перелома лучевой кости в лучезапястном суставе:
- Перелом Смита (сгибательный перелом). Причиной травмы служит падение на вытянутую руку, на ее тыльную сторону. Кость ломается и при этом происходит смещение костных отломков в сторону ладони.
- Перелом Коллеса (разгибательный перелом). Повреждение случается при падении человека на ладонь, наблюдается смещение костных отломков в сторону большого пальца и тыльной поверхности кисти.
- Растяжение связок.
 При растяжении происходит повреждение волокон связок в результате их чрезмерного натяжения, ткани при этом остаются целыми, но на определенное время утрачивается работоспособность сустава.
При растяжении происходит повреждение волокон связок в результате их чрезмерного натяжения, ткани при этом остаются целыми, но на определенное время утрачивается работоспособность сустава. - Вывихи. При вывихах в области лучезапястного сустава происходит смещение суставных концов, в результате чего они полностью теряют контакт друг с другом. Вывихи бывают патологическими (вследствие заболеваний костей и суставов) и травматическими (вследствие травмы).
- Воспалительные заболевания. Могут возникать на фоне перенесенных травм, гормональных нарушений, чрезмерного напряжения сустава, инфекций и др.
- Тендовагинит –воспалительное поражение сухожилий и окружающих оболочек в области запястья.
- Стилоидит – воспаление связок, прикрепляющихся к шиловидным отросткам лучевой или локтевой костей.
- Синовит – воспалительное поражение синовиальной оболочки сустава.
- Бурсит – воспалительное заболевание синовиальных сумок с образованием и накоплением в ее полости жидкости.

- Артрит – воспалительное патологическое заболевание суставов (ведущее к их разрушению) и всего организма в целом. Различают следующие основные виды заболевания (в зависимости от причины возникновения): ревматоидный артрит, остеоартроз, псориатический, подагрический, инфекционный и реактивный артриты. Воспаление при артритах распространяется на все элементы лучезапястного сустава (начинается в синовиальной оболочке сустава, потом распространяется на хрящ, капсулу сустава, связки сухожилия и сумки).
- Артроз – возрастное дегенеративное хроническое заболевание, при котором суставы деформируются или истираются. Чаще всего встречаются посттравматические артрозы, формирующиеся после вывихов и переломов костей запястья. Как правило, артроз – это изолированная патология, которая затрагивает только лучезапястный сустав.
- Гигрома (ганглий) лучезапястного сустава – опухолевидное новообразование в виде кисты на запястье, содержащее жидкость серозно-слизистого или серозно-фибринозного характера.
 Гигромы чаще всего образуются и развиваются на суставах, испытывающих регулярные однообразные физические нагрузки, трение и сдавливание. Гигрома не является злокачественным образованием. Гигромы могут возникать в любом возрасте, в том числе у пожилых людей и детей.
Гигромы чаще всего образуются и развиваются на суставах, испытывающих регулярные однообразные физические нагрузки, трение и сдавливание. Гигрома не является злокачественным образованием. Гигромы могут возникать в любом возрасте, в том числе у пожилых людей и детей.
Симптоматика и локация боли
Для каждого вида из вышеперечисленных повреждений существуют характерные симптомы, опираясь на которые квалифицированный специалист установит точный диагноз и назначит необходимое лечение. К основным признакам повреждения лучезапястного сустава можно отнести:
- Боли в суставе различной интенсивности и локализации
- Отек и припухлость травмированного участка
- Изменение внешнего вида кисти и запястья
- Покраснение кожи в поврежденной области
- Кровоизлияние в месте травмы
- Контрактура сустава (резкое ограничение подвижности сустава)
- Повышение общей температуры
- Слабость, недомогание, озноб
- Появление шишек (при гигромах)
К какому врачу обращаться
В зависимости от признаков проявляющегося заболевания следует обратиться за помощью и консультацией к следующим специалистам:
- Травматологу, хирургу (при переломах, ушибах, вывихах, растяжениях, гигромах, синовитах)
- Ревматологу, терапевту, дерматологу, урологу (при различных видах артрита, артрозах, бурситах).

Диагностика
Диагностика различных видов заболеваний лучезапястного сустава в основном включает в себя:
- Первоначальный осмотр у специалиста
- Анализы мочи и крови
- УЗИ
- КТ или МРТ
- Рентген кисти
- Направление на консультации к профильным специалистам (с назначением необходимого дополнительного обследования)
Лечение
Лечение зависит от степени серьезности заболевания (возможны два варианта: консервативное или хирургическое). По показаниям лечащего врача назначается необходимый в каждом конкретном случае вариант лечения (восстановление поврежденного сустава с помощью медикаментов, физиотерапии, лечебной физкультуры или проведение хирургической операции). При любом варианте лечения пациенту необходима последующая реабилитация для скорейшего выздоровления и возвращения работоспособности.
МРТ кисти в Челябинске
Настоящим я, далее – «Субъект Персональных Данных», во исполнение требований Федерального закона от 27. 07.2006 г. № 152-ФЗ «О персональных данных» (с изменениями и дополнениями) свободно, своей волей и в своем интересе даю свое согласие ООО Медицинский Центр «Парк Мед» (далее – «Парк Мед», юридический адрес: 454030, Челябинская область, город Челябинск, ул. Краснопольский проспект, д. 15Б) на обработку своих персональных данных, указанных при заполнении веб-формы на сайте Парк Мед parkmed.ru (далее – Сайт), направляемой (заполненной) с использованием Сайта.
07.2006 г. № 152-ФЗ «О персональных данных» (с изменениями и дополнениями) свободно, своей волей и в своем интересе даю свое согласие ООО Медицинский Центр «Парк Мед» (далее – «Парк Мед», юридический адрес: 454030, Челябинская область, город Челябинск, ул. Краснопольский проспект, д. 15Б) на обработку своих персональных данных, указанных при заполнении веб-формы на сайте Парк Мед parkmed.ru (далее – Сайт), направляемой (заполненной) с использованием Сайта.
Под персональными данными я понимаю любую информацию, относящуюся ко мне как к Субъекту Персональных Данных, в том числе мои фамилию, имя, отчество, контактные данные (телефон), иную другую информацию. Под обработкой персональных данных я понимаю сбор, систематизацию, накопление, уточнение, обновление, изменение, использование, распространение, передачу, в том числе трансграничную, обезличивание, блокирование, уничтожение, бессрочное хранение), и любые другие действия (операции) с персональными данными.
Обработка персональных данных Субъекта Персональных Данных осуществляется исключительно в целях регистрации Субъекта Персональных Данных в базе данных Парк Мед с последующим направлением Субъекту Персональных Данных почтовых сообщений и смс-уведомлений, в том числе рекламного содержания, от Парк Мед, его аффилированных лиц и/или субподрядчиков, информационных и новостных рассылок, приглашений на мероприятия Парк Мед и другой информации рекламно-новостного содержания, а также с целью подтверждения личности Субъекта Персональных Данных при посещении мероприятий Парк Мед.
Датой выдачи согласия на обработку персональных данных Субъекта Персональных Данных является дата отправки регистрационной веб-формы с Сайта Парк Мед.
Обработка персональных данных Субъекта Персональных Данных может осуществляться с помощью средств автоматизации и/или без использования средств автоматизации в соответствии с действующим законодательством РФ и внутренними положениями Парк Мед.
Парк Мед принимает необходимые правовые, организационные и технические меры или обеспечивает их принятие для защиты персональных данных от неправомерного или случайного доступа к ним, уничтожения, изменения, блокирования, копирования, предоставления, распространения персональных данных, а также от иных неправомерных действий в отношении персональных данных, а также принимает на себя обязательство сохранения конфиденциальности персональных данных Субъекта Персональных Данных. Парк Мед вправе привлекать для обработки персональных данных Субъекта Персональных Данных субподрядчиков, а также вправе передавать персональные данные для обработки своим аффилированным лицам, обеспечивая при этом принятие такими субподрядчиками и аффилированными лицами соответствующих обязательств в части конфиденциальности персональных данных.
Я ознакомлен(а), что:
- настоящее согласие на обработку моих персональных данных, указанных при регистрации на Сайте Парк Мед, направляемых (заполненных) с использованием Cайта, действует в течение 10 (десяти) лет с момента регистрации на Cайте Парк Мед;
- согласие может быть отозвано мною на основании письменного заявления в произвольной форме;
- предоставление персональных данных третьих лиц без их согласия влечет ответственность в соответствии с действующим законодательством Российской Федерации.
Гигрома — Сеть МЦ «Доктор Боголюбов»
Гигрома – осумкованное опухолевидное образование, наполненное серозно-фибринозной или серозно-слизистой жидкостью. Представляет собой доброкачественную кистозную опухоль. Располагается рядом с суставами или сухожильными влагалищами, чаще всего – в области лучезапястного сустава, на кисти, в области стопы и голеностопного сустава. Причины развития до конца не изучены, однако прослеживается наследственная предрасположенность и связь с повторной травматизацией. Небольшие гигромы обычно не причиняют никаких неудобств, кроме эстетических. При их увеличении или расположении рядом с нервами появляются боли; в некоторых случаях возможно нарушение чувствительности. Гигромы никогда не озлокачествляются и не представляют опасности для жизни больного. Консервативная терапия малоэффективна, рекомендуется хирургическое лечение – удаление гигромы.
Гигрома – доброкачественная кистозная опухоль, состоящая из плотной стенки, образованной соединительной тканью, и вязкого содержимого. Содержимое по виду напоминает прозрачное или желтоватое желе, а по характеру представляет собой серозную жидкость с примесью слизи или фибрина. Гигромы связаны с суставами или сухожильными влагалищами и располагаются поблизости от них. В зависимости от локализации могут быть либо мягкими, эластичными, либо твердыми, по плотности напоминающими кость или хрящ.
Чаще развиваются у молодых женщин. Составляют примерно 50% от всех доброкачественных опухолей лучезапястного сустава. Прогноз при гигромах благоприятный, однако, риск развития рецидивов достаточно высок по сравнению с другими видами доброкачественных опухолей.
Анатомия и механизм образования
Широко распространена точка зрения, что гигрома представляет собой обычное выпячивание неизмененной суставной капсулы или сухожильного влагалища с последующим ущемлением перешейка и образованием отдельно расположенного опухолевидного образования. Это не совсем верно.
Гигромы действительно связаны с суставами и сухожильными влагалищами, а их капсула состоит из соединительной ткани. Но есть и различия: клетки капсулы гигромы дегенеративно изменены. Предполагается, что первопричиной развития такой кисты является метаплазия (перерождение) клеток соединительной ткани. При этом возникает два вида клеток: одни (веретенообразные) образуют капсулу, другие (сферические) наполняются жидкостью, которая затем опорожняется в межклеточное пространство.
Именно поэтому консервативное лечение гигромы не обеспечивает желаемого результата, а после операций наблюдается достаточно высокий процент рецидивов. Если в области поражения остается хотя бы небольшой участок дегенеративно измененной ткани, ее клетки начинают размножаться, и болезнь рецидивирует.
Причины и частота развития
Установлено, что такие образования чаще появляются у кровных родственников, то есть, имеет место наследственная предрасположенность. Чуть более, чем в 30% случаев, возникновению гигромы предшествует однократная травма. Многие исследователи считают, что существует связь между развитием гигромы и повторной травматизацией или постоянной высокой нагрузкой на сустав или сухожилие.
У женщин гигромы наблюдаются почти в три раза чаще, чем у мужчин. При этом подавляющая часть случаев их возникновения приходится на молодой возраст – от 20 до 30 лет. У детей и пожилых людей гигромы развиваются достаточно редко.
Теоретически гигрома может появиться в любом месте, где есть соединительная ткань. Однако на практике гигромы обычно возникают в области дистальных отделов конечностей. Первое место по распространенности занимают гигромы на тыльной поверхности лучезапястного сустава. Реже встречаются гигромы на ладонной поверхности лучезапястного сустава, на кисти и пальцах, а также на стопе и голеностопном суставе.
Симптомы гигромы
Вначале в области сустава или сухожильного влагалища возникает небольшая локализованная опухоль, как правило, четко заметная под кожей. Обычно гигромы бывают одиночными, но в отдельных случаях наблюдается одновременное или почти одновременное возникновение нескольких гигром.
Встречаются как совсем мягкие, эластичные, так и твердые опухолевидные образования. Во всех случаях гигрома четко отграничена. Ее основание плотно связано с подлежащими тканями, а остальные поверхности подвижны и не спаяны с кожей и подкожной клетчаткой. Кожа над гигромой свободно смещается.
При давлении на область гигромы возникает острая боль. В отсутствие давления симптомы могут различаться и зависят от размера опухоли и ее расположения (например, соседства с нервами). Возможны постоянные тупые боли, иррадиирующие боли или боли, появляющиеся только после интенсивной нагрузки. Примерно в 35% случаев гигрома протекает бессимптомно.
Достаточно редко, когда гигрома расположена под связкой, она может долгое время оставаться незамеченной. В таких случаях пациенты обращаются к врачу из-за болей и неприятных ощущений при сгибании кисти или попытке обхватить рукой какой-то предмет.
Кожа над гигромой может как оставаться неизмененной, так и грубеть, приобретать красноватый оттенок и шелушиться. После активных движений гигрома может немного увеличиваться, а затем в покое снова уменьшаться.
Возможен как медленный, почти незаметный рост, так и быстрое увеличение. Обычно размер опухоли не превышает 3 см, однако в отдельных случаях гигромы достигают 6 см в диаметре. Самостоятельное рассасывание или самопроизвольное вскрытие невозможно. При этом гигромы никогда не перерождаются в рак, прогноз при них благоприятный.
Отдельные виды гигром
Гигромы в области лучезапястного сустава обычно возникают на тыльной стороне, по боковой или передней поверхности, в области тыльной поперечной связки. Как правило, они хорошо заметны под кожей. При расположении под связкой опухолевидное образование иногда становится видимым только при сильном сгибании кисти. Большинство таких гигром протекает бессимптомно и лишь у некоторых пациентов возникает незначительная боль или неприятные ощущения при движениях.
Реже гигромы появляются на ладонной поверхности лучезапястного сустава, почти в центре, чуть ближе к лучевой стороне (стороне большого пальца).
По консистенции гигромы в области лучезапястного сустава могут быть мягкими или плотноэластичными.
На тыльной стороне пальцев гигромы обычно возникают в основании дистальной фаланги или межфалангового сустава. Кожа над ними натягивается и истончается. Под кожей определяется небольшое плотное, округлое, безболезненное образование. Боли появляются только в отдельных случаях (например, при ушибе).
На ладонной стороне пальцев гигромы образуются из сухожильных влагалищ сгибателей. Они крупнее гигром, расположенных на тыльной стороне, и нередко занимают одну или две фаланги. По мере роста гигрома начинает давить на многочисленные нервные волокна в тканях ладонной поверхности пальца и нервы, расположенные по его боковым поверхностям, поэтому при такой локализации часто наблюдаются сильные боли, по своему характеру напоминающие невралгию. Иногда при пальпации гигромы выявляется флюктуация.
Реже гигромы возникают у основания пальцев. В этом отделе они мелкие, величиной с булавочную головку, болезненные при надавливании.
В дистальной (удаленной от центра) части ладони гигромы также возникают из сухожильных влагалищ сгибателей. Они отличаются небольшим размером и высокой плотностью, поэтому при осмотре их иногда путают с хрящевыми или костными образованиями. В покое обычно безболезненны. Боль появляется при попытке крепко обхватить твердый предмет, что может мешать профессиональной деятельности и доставлять неудобства в быту.
На нижней конечности гигромы обычно появляются в области стопы (на тыльной поверхности плюсны или пальцев) или на передне-наружной поверхности голеностопного сустава. Как правило, они безболезненны. Боли и воспаление могут возникать при натирании гигромы обувью. В отдельных случаях болевой синдром появляется из-за давления гигромы на расположенный поблизости нерв.
Диагностика гигромы
Обычно диагноз выставляется на основании анамнеза и характерных клинических проявлений. Для исключения костно-суставной патологии может быть назначена рентгенография. В сомнительных случаях выполняют УЗИ, или пункцию гигромы.
Ультразвуковое исследование дает возможность не только увидеть кисту, но и оценить ее структуру (однородная или наполненная жидкостью), определить, есть ли в стенке гигромы кровеносные сосуды и т.д. Преимуществами УЗИ являются простота, доступность, информативность и невысокая стоимость.
При подозрении на узловые образования пациента могут направить на магнитно-резонансную томографию. Данное исследование позволяет точно определить структуру стенки опухоли и ее содержимого. Недостатком методики является ее высокая стоимость.
Лечение гигромы
В прошлом гигрому пытались лечить раздавливанием или разминанием. Ряд врачей практиковали пункции, иногда – с одновременным введением энзимов или склерозирующих препаратов в полость гигромы. Применялось также физиолечение, лечебные грязи, повязки с различными мазями и т.д. Некоторые клиники используют перечисленные методики до сих пор, однако эффективность такой терапии нельзя назвать удовлетворительной.
Процент рецидивов после консервативного лечения достигает 80-90%, в то время как после оперативного удаления гигромы рецидивируют всего в 8-20% случаев. Исходя из представленной статистики, единственным эффективным методом лечения на сегодняшний день является хирургическая операция.
Показания для хирургического лечения:
- Боль при движениях или в покое.
- Ограничение объема движений в суставе.
- Неэстетичный внешний вид.
- Быстрый рост образования.
Особенно рекомендовано хирургическое вмешательство при быстром росте гигромы, поскольку иссечение крупного образования сопряжено с рядом трудностей. Гигромы нередко располагаются рядом с нервами, сосудами и связками. Из-за роста опухоли эти образования начинают смещаться, и ее выделение становится более трудоемким.
Иногда хирургическое вмешательство выполняют в амбулаторных условиях. Однако во время операции возможно вскрытие сухожильного влагалища или сустава, поэтому пациентов лучше госпитализировать.
Операция обычно проводится под местным обезболиванием. Конечность обескровливают, накладывая резиновый жгут выше разреза. Обескровливание и введение анестетика в мягкие ткани вокруг гигромы позволяет четче обозначить границу между опухолевидным образованием и здоровыми тканями. При сложной локализации гигромы и образованиях большого размера возможно использование наркоза или проводниковой анестезии.
В процессе операции очень важно выделить и иссечь гигрому так, чтобы в области разреза не осталось даже небольших участков измененной ткани. В противном случае гигрома может рецидивировать.
Опухолевидное образование иссекают, уделяя особое внимание его основанию. Внимательно осматривают окружающие ткани, при обнаружении выделяют и удаляют маленькие кисты. Полость промывают, ушивают и дренируют резиновым выпускником. На область раны накладывают давящую повязку. Иммобилизация показана при больших гигромах в области суставов, а также при гигромах в области пальцев и кисти. Выпускник удаляют через 1-2 суток с момента операции. Швы снимают на 7-10 сутки.
В последние годы наряду с классической хирургической методикой иссечения гигромы многие клиники практикуют ее эндоскопическое удаление. Преимуществами данного способа лечения являются небольшой разрез, меньшая травматизация тканей и более быстрое восстановление после операции.
По всем вопросам лечения и диагностики гигром вы можете обратится к нашим врачам травматологам ортопедам
Кисть
ХРОНИЧЕСКАЯ ТРАВМА ОТ ПОВТОРЯЮЩЕГОСЯ НАПРЯЖЕНИЯ
(в западной литературе Repetitive Strain Injury, RSI)
При работе с клавиатурой компьютера пользователь прикладывает незначительные физические усилия и, казалось бы, они никак не могут стать причиной заболевания. Тем не менее, кисти рук испытывают довольно ощутимую нагрузку. Постоянное напряжение верхних конечностей при наборе текста и перемещения компьютерной мышки может вызвать — RSI (хроническую травму кистей рук — repetitive strain injury). РСИ представляет собой типичное профессиональное заболевание программистов, работников офисов и всех тех, кто длительное время проводит за компьютером. В основе RSI лежат серьезные нейромышечные расстройства. В эту группу западная страховая медицина объединила все хронические патологии верхней конечности:
Нейроваскулярный синдром –собирательный термин, объединяющий многочисленные проявления сдавливания плечевого сплетения и вены подключичной при их выходе из грудной клетки. Встречается довольно часто, а характерными пациентами становятся преимущественно взрослые люди с комплексом хронических заболеваний.
СИНДРОМ ЗАПЯСТНОГО КАНАЛА (АНГЛ. CARPAL TUNNEL SYNDROME, CTS)
Синдром запястного канала — это заболевание, вызванное сдавлением срединного нерва на уровне запястья, это наиболее частая компрессионная нейропатия верхней конечности.
ПРИЧИНЫ СИНДРОМА ЗАПЯСТНОГО КАНАЛА
- Деятельность, которая требует повторяющегося сгибания/разгибания кисти или сопровождается воздействием вибрации (например, сборка техники).
- Отёк или травма любого вида (например, при переломах), которые сдавливают срединный нерв.
- Сдавление срединного нерва при отёках у беременных или принимающих контрацептивы женщин.
- Существует устойчивая зависимость между чрезмерной массой тела и наличием синдрома запястного канала. Кроме того, люди низкого роста более предрасположены к заболеванию.
- Акромегалия, ревматоидный артрит, подагра, туберкулёз, почечная недостаточность, снижение функции щитовидной железы, ранний период после менопаузы (а также после удаления яичников), амилоидоз, возможна связь с сахарным диабетом.
- Для синдрома характерна генетическая предрасположенность, в частности из-за множества наследуемых характеристик (например, квадратное запястье, толщина поперечной связки, комплекция).
Запястный канал – самое узкое место на пути срединного нерва от плечевого сплетения до пальцев, поэтому сдавление чаще всего происходит именно на этом уровне.
Канал сформирован костями запястья и ладонной связкой, 20 мм длиной и 20/10мм шириной в самом узком месте, он содержит 10 важнейших анатомических структур: 8 сгибателей пальцев (4 глубоких и 4 поверхностных), длинный сгибатель большого пальца и срединный нерв. Довольно много для такого узкого туннеля.
СИМПТОМЫ Характерными симптомами являются онемение, чувство покалывания, жжения, мурашки в пальцах кисти. Срединный нерв отвечает за чувствительную иннервацию большого, указательного и среднего пальца, однако не всегда неприятные ощущения возникают именно в этих пальцах, варианты возможны. Симптомы могут появляться по ночам, при напряжении и кропотливой работе.
По мере прогрессирования заболевания онемение может стать постоянным, присоединяется слабость, из рук могут выпадать предметы. Некоторые жалуются на невозможность застегнуть пуговицы, взять мелкие вещи со стола, необходимость встряхнуть руку, помассировать пальцы. При длительном сдавлении начинают страдать мышцы кисти – западает возвышение большого пальца (тенар).
Стенозирующий тендовагинит Де кервена
Мышцы, работающие на кисти длинные и начинаются на предплечье чуть ниже локтя. Сократительная часть мышцы (брюшко) находится на предплечье, а сухожилие (тонкий тяж, соединяющий мышцу с костью) проходят мимо запястья в специальных костно-фиброзных каналах. Для мышц-разгибателей их шесть. Наиболее чувствительным к тендиниту на запястье является первый, в нем проходят длинная мышца, отводящая первый палец и короткий разгибатель первого пальца. При избыточной нагрузке возникает хроническое воспаление и канал становится тесным для свободного проскальзывания сухожилия, что и вызывает боль.
Тендинит Де Кервена – одна из наиболее частых причин болей в запястье, которая легко поддается диагностике и лечению. Основным симптомом заболевания является боль при нагрузке на большой палец несколько выше его основания. Поскольку болезненная точка находится в проекции шиловидного отростка лучевой кости (по-латыни – стилоид), можно также встретить термин «стилоидит лучезапястного сустава». Суть проблемы от этого не меняется.
Боль в запястье
Боль в запястьеЗапястье представляет собой отдел верхней конечности, образованный восемью костями, соединяющий между собой кости предплечья (лучевую и локтевую) и пястные кости (пясть).
Кости запястья расположены в два ряда: дистальный ряд сочленяется с пястными костями, проксимальный — с лучевой костью.
При наличии хронической боли в области запястья либо острой боли, возникшей в результате повреждения руки, необходимо незамедлительно обратиться за консультацией к врачу. Ревматолог, хирург, либо травматолог, обратитесь к ним за консультацией.
Причины
- поражение костей и суставов;
- поражение нервов и кровеносных сосудов;
- поражение связок суставов;
- поражение мышц и пространств запястья.
Классификация
В зависимости от клинического течения:
- молниеносная боль в запястье,
- острая кратковременная (быстро проходящая) боль в запястье,
- острая повторяющаяся боль в запястье,
- хроническая прогрессирующая боль в запястье,
- непрогрессирующая хроническая боль в запястье;
В зависимости от интенсивности:
- боль в запястье слабая,
- боль в запястье средняя,
- боль в запястье сильная;
В зависимости от вида раздражителя:
- психогенная боль — боль в запястье без видимой связи с наличием патологических процессов,
- физическая боль – боль в запястье вследствие повреждения тканей;
В зависимости от объёма болевого восприятия:
- местная (локализованная) боль в запястье,
- системная (общая, разлитая) боль в запястье.
В зависимости от происхождения:
- боль в запястье центрального генеза,
- боль в запястье периферического генеза;
В зависимости от субъективных ощущений:
- боль в запястье приступообразная и пульсирующая,
- боль в запястье тупая и режущая, стреляющая и давящая, сжимающая и рвущая, дергающая и сверлящая,
- боль в запястье проекционная и иррадиирующая, перемежающаяся и отражённая, фантомная.
Признаки
При туннельном синдроме:
- жжение и боль в кисти и запястье;
- связь с длительной однообразной работой;
- иррадиация в указательный и средний пальцы;
При переломе или вывихе костей запястья:
- наличие травмы в анамнезе;
- припухлость запястья;
- острая боль в запястье;
- ограничение подвижности;
При теносиновиите де Кервена:
- боль в запястье с иррадиацией в шиловидный отросток лучевой кости;
- утолщение сухожилий длинной мышцы, отводящей большой палец;
- усиление боли при форсированном сгибании или отведении большого пальца кисти;
При ишемической контрактуре Фолькманна:
- боль в запястье;
- сгибательная деформация в лучезапястном суставе;
- сгибательная деформация в локтевом суставе;
- цианотичность руки;
- болезненное разгибание пальцев;
При контрактуре Дюпюитрена:
- прогрессирующее утолщение ладонной фасции;
- фиброз пальмарной фасции;
- сопутствующие алкоголизм, прием антиэпилептических средств;
- двусторонняя симметрия;
- боль в запястье;
При артрозе лучезапястного сустава или артрите:
- деформация запястья,
- тугоподвижность запястья,
- припухание суставов запястья,
- боль в запястье;
При подагре:
- боль в запястье;
- наличие подкожных «шариков» — тофусов;
- усиление боли в утренние часы, связь с погодой;
При воспалении шейно – плечевого нервного сплетения или повреждении шейного отдела позвоночника:
- боль в запястье;
- травма или остеохондроз шейного отдела позвоночника в анамнезе;
- воспаление шейно – плечевого нервного сплетения.
При каких заболеваниях возникает
- перелом или вывих костей запястья;
- растяжение связок запястья;
- теносиновит де Кервена;
- синдром запястного канала;
- ишемическая контрактура Фолькманна;
- контрактура Дюпюитрена;
- воспаление шейно – плечевого нервного сплетения;
- повреждение шейного отдела позвоночника;
- артроз лучезапястного сустава;
- суставной ревматизм;
- артрит лучезапястного сустава;
- болезнь Бехтерева;
- подагра.
К каким врачам необходимо обратиться
- ревматолог;
- травматолог;
- хирург;
- невролог.
| Прием (осмотр, консультация, подоскопия) врача травматолога-ортопеда первичный |
Записаться 1500 ₽ |
| Прием (осмотр, консультация) врача травматолога-ортопеда повторный |
Записаться 1200 ₽ |
| Кинезиотейпирование 1 категория сложности, 1 процедура |
Записаться 1300 ₽ |
| Кинезиотейпирование 2 категория сложности, 1 процедура |
Записаться 2600 ₽ |
| Кинезиотейпирование 3 категория сложности, 1 процедура |
Записаться 3900 ₽ |
| Коррекция плоскостопия 1 степени: кинезиотерапия, ортопедические стельки, кинезиотейпирование №5 |
Записаться 31000 ₽ |
| Коррекция плоскостопия 2 степени: кинезиотерапия №2, ортопедические стельки, кинезиотейпирование №10 |
Записаться 52000 ₽ |
| Блокада ортопедическая с препаратом «Дипроспан», 1 степень сложности |
Записаться 4550 ₽ |
| Блокада ортопедическая с препаратом «Дипроспан», 2 степень сложности |
Записаться 5850 ₽ |
| Блокада ортопедическая с препаратом «Дипроспан», 3 степень сложности |
Записаться 7800 ₽ |
| Внутрисуставное введение препарата «Ферматрон» |
Записаться 13000 ₽ |
| Внутрисуставное введение препарата «Ферматрон плюс» |
Записаться 19500 ₽ |
| Внутрисуставное введение препарата «Гиалган» |
Записаться 11050 ₽ |
| Коррекция осанки 1 степени сложности (функциональные нарушения в 1, 2 плоскостях): остеопатия, теплотерапия, кинезиотерапия, индивидуальные ортопедические стельки |
Записаться 16000 ₽ |
| Коррекция осанки 2 степени сложности (сколиозы, патологические кифозы и лордозы):остеопатия №2-5, теплотерапия №2-5, кинезиотейпирование №2-5, кинезиотерапия №2-5 |
Записаться 32000 ₽ |
| Коррекция осанки 3 степени сложности (сколиозы, патологические кифозы и лордозы): остеопатия №3-7, теплотерапия №3-7, кинезиотейпирование №3-7, кинезиотерапия №3-7 |
Записаться 55000 ₽ |
| Комплексное лечение артроза крупных суставов: блокада с Дипроспаном №1, ИВТ №5, остеопатия №3, интраартикулярная инъекция препаратов гиалуроновой кислоты (Ферматрон) №3, плазмолифтинг №3, индивидуальные ортопедические стельки |
Записаться 54000 ₽ |
| Подокоррекция |
Записаться 15600 ₽ |
| Операция на костях переднего отдела стопы 1 степени сложности |
Записаться 35100 ₽ |
| Операция на костях переднего отдела стопы 2 степени сложности |
Записаться 49400 ₽ |
| Операция на костях переднего отдела стопы 3 степени сложности |
Записаться 65000 ₽ |
| Импульсно-волновая терапия, 1 сеанс |
Записаться 4000 ₽ |
Тендинит сгибателей большого пальца и пальцев
Что такое тендинит сгибателей?
Это припухлость сухожилия (ов), изгибающего пальцы. Тендинит сгибателей также называют «спусковым крючком пальца». Сухожилия сгибателей представляют собой гладкие толстые веревки, которые позволяют пальцу сгибаться и выпрямляться. На пальцах нет мускулов. Вместо этого сухожилия соединяют мышцы предплечья с костями пальцев, а мышцы тянут за сухожилия, чтобы сгибать пальцы. Обычно поражает большой и безымянный пальцы, но может поражать и другие пальцы.
Что вызывает тендинит сгибателей?
Набухание и воспаление сухожилий возникает в результате повторяющихся нагрузок и физических нагрузок, затрагивающих пальцы и большой палец. Воспаление сужает пространство вокруг пораженного сухожилия, оно утолщается и может образовывать узелки у основания пораженных пальцев. По мере того как ткань сухожилия расширяется (набухает), она сталкивается с сухожилием, вызывая боль и ограничение движения. Причина неизвестна, но определенные заболевания, такие как ревматоидный артрит и диабет, повышают риск развития триггерного пальца.Триггерный палец обычно поражает фермеров, музыкантов и промышленных рабочих.
Каковы симптомы триггерного пальца?
Основные симптомы: болезненность и припухлость ладони у основания пораженных пальцев; скованность, боль и щелчки в пораженных суставах пальцев. Без лечения триггерный палец перейдет к блокировке пораженного пальца. Скованность и запирание обычно ухудшаются после пробуждения. В тяжелых случаях палец блокируется и застревает в согнутом положении.
Как диагностируется палец на спусковом крючке?
Ваш лечащий врач Орто-Иллинойс обсудит ваши симптомы и проведет физический осмотр, чтобы проверить жесткость, болезненность, отек и диапазон движений.
Как лечится?
Консервативные меры, включая отдых, лед, шинирование и легкие упражнения на растяжку, помогают уменьшить скованность и улучшить диапазон движений. Лекарства, отпускаемые без рецепта, могут помочь уменьшить боль и воспаление.
Инъекции стероидов могут быть рекомендованы для уменьшения воспаления и улучшения симптомов, а также для временного предотвращения хирургического вмешательства. Если это не поможет, будет рассмотрена возможность хирургического вмешательства.
Когда операция — хороший вариант?
Если консервативное лечение не дает результатов, возникает сильная боль и потеря функции, может быть рекомендовано хирургическое вмешательство. Однако, если ваш палец застрял в согнутом положении, операция может освободить сухожилие и предотвратить постоянное сгибание и жесткость.
Хирургия — это амбулаторная процедура, называемая чрескожным высвобождением, выполняемая под местной анестезией для снятия сужения сухожилия.В более тяжелых случаях проводится операция у основания пораженного пальца.
Большинство пациентов, перенесших операцию, избавятся от боли и скованности. Для восстановления диапазона движений и снятия скованности после операции может быть рекомендована физиотерапия.
Боль в тыльной стороне кисти
Боль в тыльной стороне руки может быть вызвана множеством причин. Часто вы можете облегчить боль самостоятельно. Но обратитесь к терапевту, если боль не уменьшится.
Как самому облегчить боль в тыльной стороне руки
Если вы обратитесь к терапевту, он обычно предлагает вам попробовать следующее:
Делать
- отдохни, когда сможешь
- поместите пакет со льдом (или пакет с замороженным горошком) в полотенце и кладите его на тыльную сторону руки на срок до 20 минут каждые 2-3 часа
- принимать парацетамол, чтобы облегчить боль
- снимите украшения, если у вас опухла рука
- оберните повязку вокруг руки, чтобы поддержать ее — подробнее о том, как наложить повязку
Не
- не используйте ибупрофен в первые 48 часов после травмы
- не используйте тепловые компрессы и не принимайте горячие ванны в течение первых 2-3 дней после травмы
Вы можете спросить у фармацевта о:
- лучшее обезболивающее
- способов лечения распространенных кожных проблем
- , если вам нужно увидеть GP
Несрочный совет: обратитесь к терапевту, если:
- боль мешает вам заниматься нормальной деятельностью
- боль усиливается или возвращается снова
- Боль не уменьшилась после лечения в домашних условиях в течение 2 недель
- у вас есть покалывание или потеря чувствительности в руке
- у вас диабет — проблемы с руками могут быть более серьезными, если у вас диабет
- Тяжелая боль:
-
- всегда там и так плохо, что трудно думать или говорить
- ты не можешь спать
- очень трудно двигаться, вставать с постели, сходить в ванную, умываться или одеваться
- Умеренная боль:
-
- всегда рядом
- затрудняет концентрацию или сон
- вы можете встать, умыться или одеться
- Слабая боль:
-
- приходит и уходит
- раздражает, но не мешает вам заниматься такими вещами, как работа
Коронавирус (COVID-19): как связаться с GP
По-прежнему важно получить помощь от терапевта, если она вам нужна.Чтобы связаться с вашим терапевтом:
- посетите их веб-сайт
- используйте приложение NHS
- позвоните им
Узнайте об использовании NHS во время COVID-19
Срочный совет: обратитесь в центр неотложной помощи или в отделение неотложной помощи, если вы:
- сильная боль
- слабость, головокружение или тошнота от боли
- слышал щелчок, скрежет или хлопок во время травмы
- не может двигать рукой или держать вещи
- имеют руку, изменившую форму или цвет, например синюю или белую.
Это могут быть признаки сломанной руки.
Найти пункт неотложной помощи
Что мы подразумеваем под сильной болью- Тяжелая боль:
-
- всегда там и так плохо, что трудно думать или говорить
- ты не можешь спать
- очень трудно двигаться, вставать с постели, сходить в ванную, умываться или одеваться
- Умеренная боль:
-
- всегда рядом
- затрудняет концентрацию или сон
- вы можете встать, умыться или одеться
- Слабая боль:
-
- приходит и уходит
- раздражает, но не мешает вам заниматься такими вещами, как работа
Распространенные причины боли в тыльной части руки
Боль в тыльной стороне руки часто возникает из-за ушиба или травмы руки.
Ваши симптомы также могут дать вам представление о том, что вызывает боль в тыльной стороне руки.
| Симптомы | Возможная причина |
|---|---|
| Боль, отек и скованность, которые продолжаются долгое время, может быть трудно пошевелить пальцами, может быть опухоль | тендинит или артрит |
| Внезапная резкая боль, отек, хлопок или щелчок во время травмы | Сломанная кость кисти |
| Гладкая шишка возле сустава или сухожилия, может быть болезненной | ганглиозная киста |
| Ноющая боль, усиливающаяся ночью, онемение или уколы иглами, слабость большого пальца или трудности с захватом | синдром запястного канала |
| Кожа зудящая и болезненная, сыпь | чесотка |
Не беспокойтесь, если вы не уверены, в чем проблема.Следуйте советам на этой странице и обратитесь к терапевту, если боль не пройдет через 2 недели.
Вы также можете прочитать о боли в других областях руки.
Последняя проверка страницы: 1 мая 2019 г.
Срок следующего рассмотрения: 1 мая 2022 г.
Клинический подход к диагностике боли в запястье
ТОДД А. ФОРМАН, доктор медицины, магистр медицины, Медицинская школа им. Кека, Университет Южной Калифорнии, Лос-Анджелес, Калифорния
СКОТТ К.ФОРМАН, доктор медицины, Ньюпорт-Бич, Калифорния
НИКОЛАС Э. РОУЗ, доктор медицины, Харбор-университет Калифорнии, Лос-Анджелес, Медицинский центр, Торранс, Калифорния
Am Fam Physician. 1 ноября 2005 г .; 72 (9): 1753-1758.
Один только подробный анамнез может привести к постановке конкретного диагноза примерно у 70 процентов пациентов, страдающих болью в запястье. Пациенты, у которых возникает спонтанная боль в запястье, у которых имеется неопределенная или отдаленная история травм или деятельность которых состоит из повторяющихся нагрузок, может быть несращение костей запястья или аваскулярный некроз.Кисть и запястье можно пальпировать, чтобы локализовать болезненность в определенной анатомической структуре. Специальные тесты могут помочь в подтверждении конкретных диагнозов (например, тест Финкельштейна, тест на растирание, тест на лунно-трехгранный сдвиг, тест Макмеррея, тест на подъем супинации, тест Ватсона). Когда показана рентгенография, задне-передняя и боковая проекции важны для оценки костной архитектуры и выравнивания, ширины и симметрии суставных щелей и мягких тканей. Когда диагноз остается неясным или когда клиническое течение не улучшается при консервативных мерах, показаны дополнительные методы визуализации, включая УЗИ, сканирование с технецием костей, компьютерную томографию и магнитно-резонансную томографию.Если все исследования отрицательны и клинически значимая боль в запястье сохраняется, пациента может потребоваться направление к специалисту для дальнейшего обследования, которое может включать кинерентгенографию, диагностическую артрографию или артроскопию.
Врачи первичной медико-санитарной помощи часто первыми оценивают и лечат пациента с болью в запястье. Хотя запястье состоит из сложной группы костных суставов и мягких тканей, многие семейные врачи часто используют такие диагнозы, как «растяжение запястья» или «тендинит», которые мало помогают определить истинную патологию этого состояния.Несмотря на проблемы, которые представляет этот комплекс суставов, врачи лучше понимают патофизиологию запястья благодаря множеству диагностических возможностей.
Обычно причины боли в запястье можно разделить на три категории: механические, неврологические и системные. В Таблице 11–11 перечислены общие механические причины боли в запястье, их клинические проявления и предложены методы визуализации. В таблице 21,2 перечислены другие распространенные причины боли в запястье. Психосоциальные факторы также могут иметь сильное влияние на боль в запястье, особенно когда пациент может иметь право на компенсацию работникам.
Просмотр / печать таблицы
ТАБЛИЦА 1Механические причины боли в запястье
| Причина | Клиническая картина | Визуализация | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Перелом | Болезненность | Болезнь и боль в костях 9000 Рентгенография | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Скрытые переломы, выявленные с помощью отсроченной рентгенографии, КТ, МРТ или сканирования костей | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Несращение ладьевидной кости или крючка гамата | Анамнез травмы анатомической области с ТТП в анамнезе ладьевидной кости) и проксимальной области гипотенара на 1 см дистальнее сгибательной складки запястья (хамате) | Рентгенография («вид ладьевидной кости» [ладьевидная кость] или канал запястья и наклонная проекция супинации [хамате]) | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| МРТ | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Аваскулярный некроз ладьевидной кости (болезнь Прейзера) или луны te (болезнь Кинбёка) | Вариабельный анамнез травмы с ТТП на ладьевидной или полулунной кости | Отсроченная рентгенография | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| МРТ | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| ТТР в дистальной полости между гороховидной и локтевой шиловидной | МРТ | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Артроскопия может потребоваться для исключения ложноотрицательной МРТ | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Боль, нестабильность с радиоульнарным «растиранием» | Рентгенография (расширенное пространство в дистальном лучеоуловом суставе при взгляде на ЛА — обычно нормальное) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| МРТ, кинероентгенография или артроскопия 39 | 18 5 | 185 | 185 902 Нестабильность запястья 9 0218 | Midcarpal TTP с болезненным и слышимым «хлопком» при локтевом отклонении | Cineroentgenography | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Скафолунатная диссоциация | TTP | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Теносиновит Де Кервена | ТТП вдоль радиальной части дистальной лучевой кости | Ультразвуковое исследование может выявить синовиальное утолщение 32 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 ВДП и крепитация вдоль дорсальной поверхности дистального отдела лучевой кости | — | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Новообразование или ганглиоз | Масса и ВДП | 9027 Ультразвуковое исследование 902 9027 Механическое УЗИ 902 278
Просмотр / печать таблицы ТАБЛИЦА 20000 Дополнительные причины боли в запястье
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
