Симфизит у беременных! Что делать? Как рожать?
Специалисты центра профилактической медицины «ВинАльфаМед» консультируют.
Боли в области таза, лобковой кости, паху, копчике, бедре начинают беспокоить беременных женщин в третьем триместре беременности. В норме в этот период в яичниках и плаценте выделяется вещество релаксин, обладающее специфическим релаксирующим (расслабляющим) эффектом. Под действием релаксина и женских половых гормонов суставные хрящи и связки подготавливаются к рождению ребенка — набухают, разрыхляются, в суставах появляются дополнительные щели, наполненные жидкостью, в результате чего происходит увеличение подвижности в суставах таза и увеличение расстояния между костями, образующими каждый сустав. Эти процессы вызывают дискомфорт у женщины. Особенно такие изменения выражены в лонном сочленении — происходит усиление кровоснабжения, ширина лонного членения увеличивается, возможны небольшие движения суставных концов лонных костей вверх и вниз.
В послеродовом периоде все эти изменения постепенно ликвидируются – хрящи в суставах уплотняются, связки приобретают прежнюю эластичность и плотность, ширина суставной щели уменьшается.
При чрезмерном расслаблении, расхождении и повреждении лонного сочленения во время беременности, родов и в послеродовом периоде развивается СИМФИЗИТ. Опасность симфизита заключается в том, что при сильной выраженности в последнем триместре беременности велик риск расхождения лонного сочленения во время родов, что в будущем потребует длительной реабилитации. Большую роль в развитии симфизита играют положение плода, осанка беременной, травмы таза у женщины, а также токсикоз беременности.
Симфизит может не проявляться до родов, так как во второй половине беременности соотношение лобковых костей сдерживается напряжением мышц брюшного пресса за счет увеличения матки. Сразу после родов наступает дряблость мышц брюшного пресса и расхождение лобковых костей может возрастать.
Если симфизит развивается при первой беременности, то почти в 100% случаев он будет беспокоить женщину и при последующих. На развитие и здоровье будущего ребенка симфизит не оказывает никакого влияния.
КАК СТАВЯТ ДИАГНОЗ СИМФИЗИТ?
Диагноз уточняется рентгенологическим и ультразвуковым методом диагностики.
Во время беременности предпочтение отдается ультразвуковой диагностике, учитывая вредное влияние рентгеновских лучей на плод.
Преимуществами ультразвуковой диагностики являются возможность без вредного влияния на плод оценить не только степень расхождения симфиза, но и, в отличие от рентгенологического метода, определить какой патологический процесс происходит в лонном суставе, состояние мягких тканей, оценить изменение кровоснабжения. При выявлении признаков симфизита УЗД позволяет наблюдать за развитием процесса в динамике, оценивать эффективность лечения.
что происходит, развитие плода, вес ребенка, УЗИ
На сроке 34 недели беременности до родов еще довольно долго — около полутора месяцев, однако женский организм уже сейчас начинает активно готовиться к родам и лактации. Большой округлый живот не позволяет сомневаться в том, сколько месяцев будущая мама уже вынашивает ребенка — идет восьмой месяц. Важно сохранять спокойствие и готовиться к родам.
Важно сохранять спокойствие и готовиться к родам.
34 неделя беременности: что происходит с женщиной?
Беременность 34 недели явно отражается на женской фигуре — она округляется. Будущей маме становится труднее передвигаться, хочется больше отдыхать. Однако, несмотря на повышенную усталость, многие женщины на сроке беременности 34 недели чувствуют эмоциональный подъем и активно занимаются приготовлениями к рождению ребенка. Ведь теперь, когда малыш постоянно проявляет свое присутствие шевелениями и иканием, а сам живот такой явный, появляется понимание того, что рождение крохи произойдет совсем скоро.
Будущей маме все труднее найти комфортное положение, поэтому врачи рекомендуют купить специальную подушку или валик для отдыха и сна.
Что еще происходит на 34-й неделе беременности? Если вас тошнит, болит спина и часто наваливается усталость — это нормальные признаки, ведь развитие плода продолжается. Но даже если женщину тошнит, на 34-й неделе беременности она относится к этому спокойнее, чем на начальных сроках вынашивания.
Но даже если женщину тошнит, на 34-й неделе беременности она относится к этому спокойнее, чем на начальных сроках вынашивания.
Беременность 34 недели сопровождается множеством новых ощущений. Если болит лобковая кость, не стоит паниковать. Соединения тазовых костей сейчас становятся более рыхлыми. Ведь организм вырабатывает гормоны, способствующие повышению эластичности связок и тканей. Это обеспечит максимальное расширение родовых путей и облегчит появление малыша на свет. Однако, если боли сильно выражены и мешают ходить, стоит проконсультироваться со специалистом.
На этом сроке необходимо тщательно следить за состоянием здоровья и обращаться за помощью к специалисту в любых необычных ситуациях.
Беременность 34 недели часто сопровождается ложными схватками. В отличие от истинных, свидетельствующих о начале родовой деятельности, ложные схватки характеризуются нерегулярностью, отсутствием нарастания и проходят самостоятельно. Чтобы облегчить неприятные ощущения при этом, рекомендуется помассировать поясничную область.
- ухудшение аппетита: прием пищи может вызывать неприятные ощущения в желудке, поэтому пропадает желание есть;
- тяжесть и боль в области спины;
- тошнота;
- давление матки на грудную клетку, что может вызывать затруднение дыхания;
- появление онемения в конечностях;
- болезненные ощущения в области лобковой кости;
- учащенное мочеиспускание, которое нарушает ночной сон;
- частое возникновение так называемых ложных схваток.
34-я неделя беременности: развитие, рост и вес плода
Какой месяц соответствует 34-й неделе беременности? Это восьмой месяц. Происходит дальнейшее развитие плода. На данном этапе норма веса ребенка составляет от двух килограммов. Конечно, это усредненный вес плода. В каждом конкретном случае он индивидуален в зависимости от особенностей организма матери и наследственности. Рост малыша находится в пределах 42–45 см. Более подробно о размерах плода расскажет таблица ниже.
Таблица средних значений размеров плода по УЗИ на 34 неделе
| Рост, см | Вес, кг | Длина бедра, мм | Диаметр грудной клетки, мм |
| 42–45 | 2–2,5 | 60–70 | 83–88 |
На сроке 34 недели вес ребенка по нормам не должен превышать 2,5 кг. Если малыш крупнее, женщине будет предписана диета.
В данный период вынашивания ребенок может часто икать после принятия пищи. Переживать из-за этого не стоит. Но если женщине кажется, что ребенок слишком часто икает, стоит проконсультироваться со специалистом.
Переживать из-за этого не стоит. Но если женщине кажется, что ребенок слишком часто икает, стоит проконсультироваться со специалистом.
Часто в 34 недели беременности плод уже принимает положение, в котором будет находиться непосредственно при родах. Но если этого не произошло, будущая мама не должна переживать. У крохи еще есть время занять правильную позицию. А выполнение женщиной специальных упражнений, рекомендованных специалистом, поможет малышу.
Должны ли быть шевеления?
34-я неделя беременности часто сопровождается уменьшением шевеления плода. Большинство женщин сильно переживают по поводу того, что ребенок мало шевелится. Это не значит, что малыш плохо себя чувствует. Все дело в том, что у него осталось совсем мало места, и перемещаться становится все сложнее. Чтобы привлечь внимание малыша, будущей маме нужно скушать что-то сладкое, и кроха активизируется. Если ощущений нет длительное время, необходимо посетить специалиста и сделать внеплановое УЗИ, чтобы убедиться в отсутствии проблем.
Все дело в том, что, учитывая размеры малыша на этом сроке (о них дает представление таблица выше), двигаться ему становится все сложнее, так как у него осталось совсем мало места.
Беременность 34 недели — замечательное время. У мамы еще достаточно времени до родов, но, в то же время, «час икс» не за горами. Важно соблюдать рекомендации специалистов по питанию и физической активности, сохранять спокойствие и уверенность в благополучном течении и завершении незабываемого периода вынашивания малыша.
Понравилась статья?
Оцени ее на нашем канале в Яндекс Дзен!
Влияние сексуальной жизни женщины на беременность
Беременность — это волшебная пора в жизни каждой женщины. В организме с каждым мгновением происходят ощутимые изменения, которые полностью меняют отношение будущей мамы к жизни и окружающим. При наступлении беременности в организме женщины происходят сильнейшие гормональные изменения.
В приемном отделении КМКБ№4 в течение 6 мес. 2016 года проводилось исследование по выяснению причинно-следственной связи между угрозой прерывания беременности и половым актом.
Целью нашего исследования явилась оценка влияния полового акта на течение беременности.
Ввиду широкой распространенности диагноза: угрожающий выкидыш, самопроизвольный аборт, данная проблема на сегодняшний день заслуживает особого внимания. Причины угрозы выкидыша могут быть самые разнообразные. Согласно статистическим данным до 20% беременностей завершаются выкидышем.
Различают следующие причины прерывания беременности в ранние сроки:
1. Генетические дефекты у эмбриона, которые не совместимы с жизнью. Согласно статистике около 70% именно эта причина представляет угрозу выкидыша. Генетические расстройства не являются наследственными, а возникают в результате определенных мутаций в половых клетках мужчины и женщины вследствие действия экзогенных факторов (вирусы, алкоголь, лекарственные средства). Предупредить выкидыш, связанный с генетическими мутациями не представляется возможным, можно лишь заранее, до беременности, уменьшить риск возникновения генетических дефектов у плода, исключив мутагенные факторы.
2. Гормональные расстройства у женщины, связанные с недостаточной выработкой гормона прогестерона, необходимого для возникновения, поддержания и прогрессирования беременности. Предотвратить выкидыш, связанный с недостатком прогестерона возможно, если своевременно определить причинный фактор и устранить его. Также высокий уровень андрогенов в организме беременной может способствовать угрозе выкидыша, т.к. эти гормоны подавляют секрецию женских гормонов – прогестерона и эстрогена, необходимых для беременности. Дисбаланс гормонов надпочечников и щитовидной железы в организме беременной также способствуют угрозе выкидышу.
Предотвратить выкидыш, связанный с недостатком прогестерона возможно, если своевременно определить причинный фактор и устранить его. Также высокий уровень андрогенов в организме беременной может способствовать угрозе выкидыша, т.к. эти гормоны подавляют секрецию женских гормонов – прогестерона и эстрогена, необходимых для беременности. Дисбаланс гормонов надпочечников и щитовидной железы в организме беременной также способствуют угрозе выкидышу.
3. Резус-конфликт, возникающий в результате отторжения организмом резус-отрицательной женщины организм резус-положительного плода. При такой проблеме с целью предупреждения выкидыша часто назначают прогестерон.
4. Инфекционные болезни у женщины, вызванные неспецифическими и специфическими инфекциями. К неспецифическим болезням относят – грипп, гепатиты, пневмонии, пиелонефриты, аппендицит и др. К специфическим инфекциям принадлежат – гонорея, хламидиоз, трихомониаз, токсоплазмоз, герпес — и цитомегаловирусная инфекции. Учитывая высокий риск выкидыша вследствие инфекционных причин, рекомендуется до наступления беременности обследоваться и при необходимости, пройти необходимый курс терапии, чтобы в последующем наступившая беременность протекала без осложнений.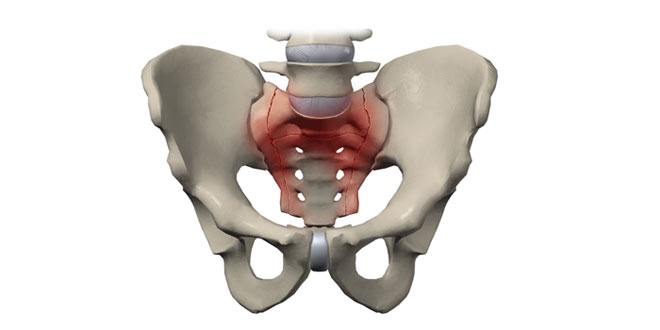
5. Предшествующие аборты могут быть причиной выкидыша, поскольку аборт – это манипуляция, которая является стрессовой для организма женщины и нарушает работу ее половых органов.
6. Прием лекарственных препаратов и трав могут вызвать угрозу выкидыша.
7. Психо-эмоциональные расстройства.
8. Ведение неправильного образа жизни, которое заключается в приеме наркотических веществ, спиртных напитков, в том числе курение и прием кофеин содержащих напитков.
Угрозе выкидыша также способствуют физически тяжелые нагрузки, падения, удары в живот.
Причинными факторами угрозы выкидыша в поздние сроки беременности, кроме вышеописанных, могут также являться:
нарушения свертываемости крови,
патология плаценты – отслойка либо предлежание,
преэклампсия и эклампсия – повышение артериального давления, нарушение функции почек, что сопровождается потерей белка с мочой и появлением отеков,
многоводие,
наличие истмико-цервикальной недостаточности, которая возникает после предшествующих травматичных родов, абортов, операций на шейке матки.
Учитывая огромное количество причин, которые способствуют возникновению угрозы выкидыша, как в ранние, так и в поздние сроки беременности, мы решили проанализировать одну из причин выкидыша это половой акт. При половом акте вырабатывается гормон окситоцин и мы рассмотрим в нашем исследовании влияние данного гормона на женскую половую систему.
Окситоцин оказывает стимулирующее действие на гладкую мускулатуру матки, повышает сократительную активность и, в меньшей степени, тонус миометрия. В малых концентрациях окситоцин увеличивает частоту и амплитуду сокращений матки, в больших концентрациях способствует повышению тонуса матки, учащению и усилению её сокращений (вплоть до тетанических сокращений или развития тонической контрактуры матки). Окситоцин вызывает чувство удовлетворения, снижения тревоги и чувство спокойствия рядом с партнером. Многие исследования доказали связь окситоцина в человеческих отношениях, повышении доверия и уменьшения страха. Это позволило предположить, что окситоцин может влиять на области мозга, ответственные за поведение, страх и тревогу.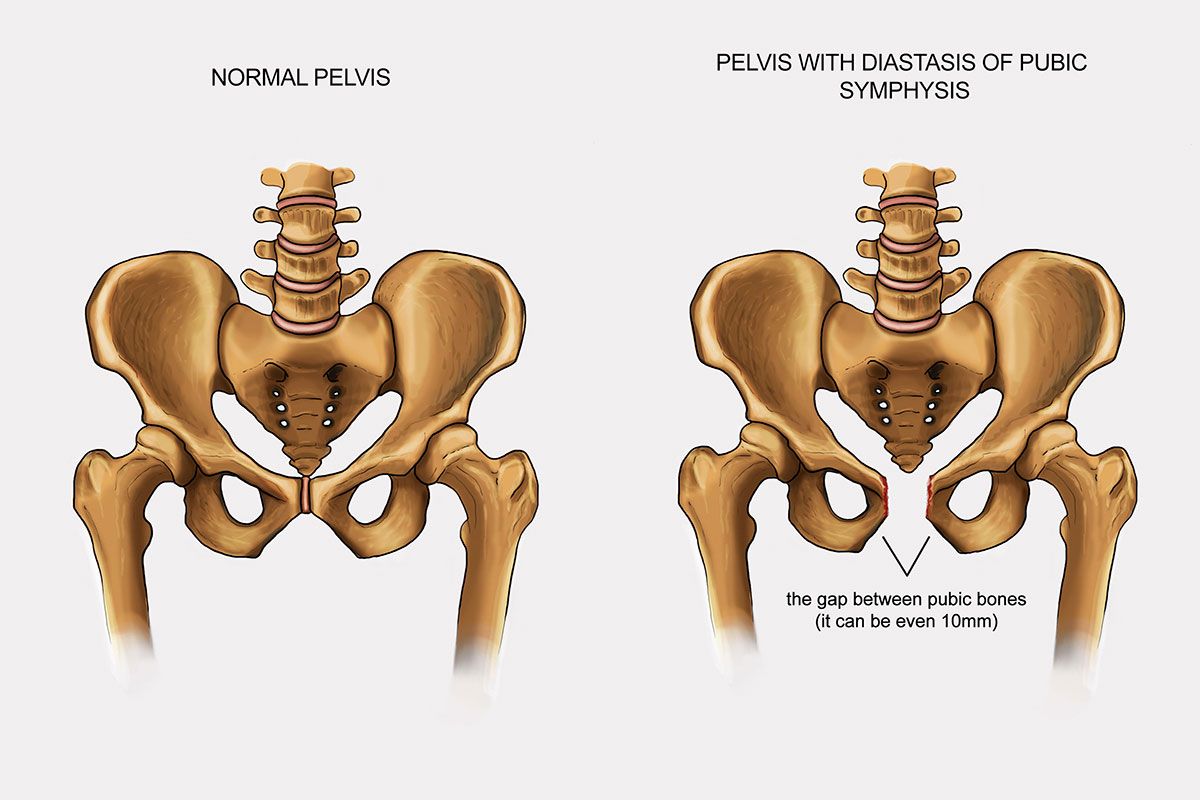
Чтобы развеять сомнения будущих мам, литературные данные свидетельствуют: оргазм полезен будущему ребенку. Так, во время оргазма происходит сокращение стенок матки, а это приводит к усилению кровотока, также усиливается циркуляция крови в плаценте. Таким образом, плод обеспечивается большим количеством питательных веществ и кислородом, усиливается обмен веществ. Помимо этого, гормоны удовольствия — эндорфины и энкефалины, которые вырабатываются в организме на пике удовольствия, — также положительно сказываются как на маме, так и на малыше. Еще одним фактором в пользу оргазма при беременности является то, что сокращение мускулатуры матки во время оргазма становится тренировочным моментом родовой деятельности.
Однако чрезмерная сексуальная активность не всегда может быть полезной. Неблагоприятно может сказаться оргазм, если есть угроза прерывания беременности — в этом случае придется быть максимально осторожной и лучше не жить половой жизни до купирования угрозы. Также следует отказаться от секса за 2-3 недели до предполагаемой даты родов — в этот период оргазм может вызвать схватки.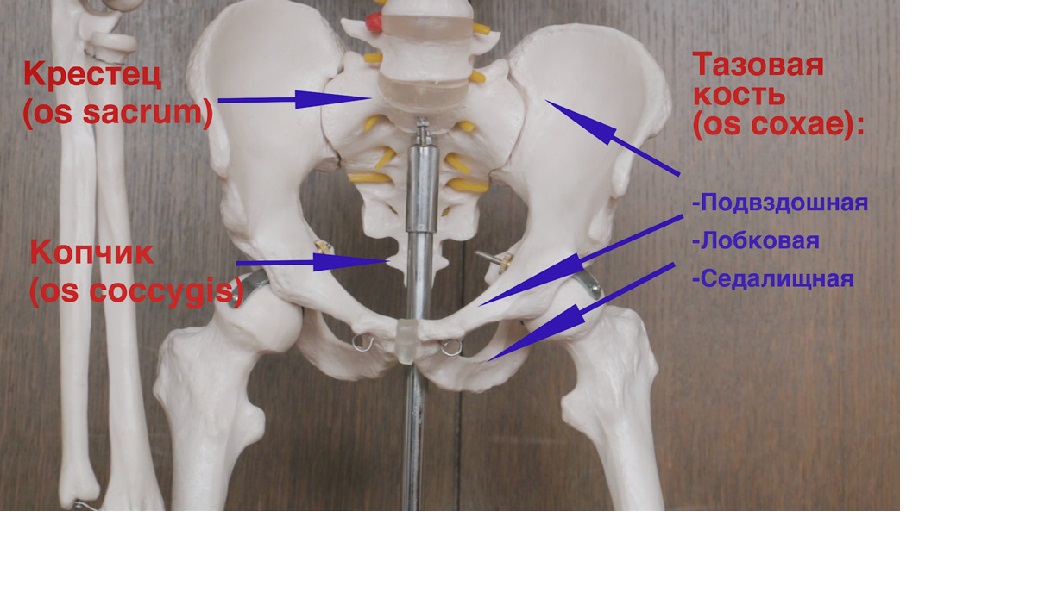 А вот если срок родов уже подошел, а малыш все никак не желает показаться маме с папой на глаза, оргазм может оказать хорошую услугу и стать приятным началом родового процесса за счет сокращения матки с помощью окситоцина который вырабатывается при оргазме, а так же воздействием эякулята на шейку матки, т.к. в эякуляте имеются простагландины которые способствуют подготовке к родам.
А вот если срок родов уже подошел, а малыш все никак не желает показаться маме с папой на глаза, оргазм может оказать хорошую услугу и стать приятным началом родового процесса за счет сокращения матки с помощью окситоцина который вырабатывается при оргазме, а так же воздействием эякулята на шейку матки, т.к. в эякуляте имеются простагландины которые способствуют подготовке к родам.
Одним из главных факторов половой жизни при беременности является контроль инфекций передающиеся половым путем.
В приемном отделении КГБУЗ «КМКБ№4» нами проведен анализ обращений 200 пациенток поступивших по экстренным показаниям с жалобами на острые боли внизу живота, кровянистые выделения из половых путей, отметим что данная группа выявлена путем опроса при сборе анамнеза. Путем анкетирования пациенток, выяснено: что у 80%(160) женщин жалобы появились на фоне полного благополучия, у всех пациенток беременность раннего срока до 12 недель. 10% (20) женщин жалобы появились после активной физической нагрузки, так же у всех пациенток беременность раннего срока до 12 недель. 6% (12 чел) женщин жалобы появились после пережитого стресса. 4% (8) женщин отмечали тянущие боли внизу живота, сукровичные выделения из половых путей, после полового акта отмечается усиление болей и кровянистых выделений с данными жалобами пациентки поступили в стационар. Всем пациенткам задавался вопрос: был ли у них половой акт при данной беременности — 90% ответили «Да», 10% ответили «Нет». Пациенткам задан следующий вопрос, были ли какие то боли или кровянистые выделения после полового акта? 98% ответили что не было, 2% что появились незначительные тянущие боли внизу живота. Из двухсот пациенток 150 госпитализировано в стационар, 50 направлено в дневной стационар.
6% (12 чел) женщин жалобы появились после пережитого стресса. 4% (8) женщин отмечали тянущие боли внизу живота, сукровичные выделения из половых путей, после полового акта отмечается усиление болей и кровянистых выделений с данными жалобами пациентки поступили в стационар. Всем пациенткам задавался вопрос: был ли у них половой акт при данной беременности — 90% ответили «Да», 10% ответили «Нет». Пациенткам задан следующий вопрос, были ли какие то боли или кровянистые выделения после полового акта? 98% ответили что не было, 2% что появились незначительные тянущие боли внизу живота. Из двухсот пациенток 150 госпитализировано в стационар, 50 направлено в дневной стационар.
Вывод: Активная сексуальная жизнь не влияет отрицательно на протекание беременности, а даже в некоторых аспектах влияет положительно на течение беременности и развитие плода, но при наличии противопоказаний с медицинской стороны половая жизнь категорически противопоказана при наличии признаков угрозы прерывания беременности.
Список литературы
1. Гинекология: национальное руководство /под ред. В.И. Кулакова, И.Б. Манухина, Г.М. Савельевой. – М.: ГЭОТАР Медиа, 2007. С.1072.
2. Акушерство. Национальное руководство — Айламазян Э.К., Кулаков В.И. и др. — 2009 год — 1200.
3. Беременность малого срока и ретрохориальная гематома: диагностика, лечение и прогнозы на современном этапе развития акушерства. Торчинов А.М., Умаханова М. М., Доронин Г.Л., Рон М.Г. //Молодой ученый. 2013. №4. С. 659-662.
4. Беременность высокого риска. Макацария А.Д. 2015.
5. Диагностический алгоритм при кровотечении в ранние сроки беременности. Вихарева О.Н.1,2, Тетруашвили Н.К., Воеводин С.М., Демидов В.Н., Шмаков Р.Г., Юсупов К.Ф.
6. Выкидыши в ранние сроки беременности: диагностика и тактика ведения. Адамян Л.В., Смольнова Т.Ю., Артымук Н.В.
Курбанисмаилов Р.Б., Кучугура О.А.
КГБУЗ «КМКБ №4», приемное отделение
Болит лобковая кость при беременности, боли лобковой кости при беременности
Беременной женщине свойственно испытывать болезненные ощущения, которые могут носить различный характер. В случае, если беременность протекает нормально и отсутствуют осложнения, боли могут быть отнесены к разряду нормальных, которые не угрожают развитию беременности и здоровью малыша или матери. Если боль не сильно выражена и не длится слишком долго, то она может быть объяснена физиологическим процессом, то есть, постепенной перестройкой организма к грядущим родам и изменениями, которые в связи с этим происходят.
В случае, если беременность протекает нормально и отсутствуют осложнения, боли могут быть отнесены к разряду нормальных, которые не угрожают развитию беременности и здоровью малыша или матери. Если боль не сильно выражена и не длится слишком долго, то она может быть объяснена физиологическим процессом, то есть, постепенной перестройкой организма к грядущим родам и изменениями, которые в связи с этим происходят.
Список наиболее популярных жалоб будущих мамочек включает в себя жалобу на то, что возникают болезненные ощущения в области лобковой кости. Эта ситуация может считаться как разновидностью нормы, так и явным поводом для беспокойства. Так или иначе, если у вас заболела лобковая кость, то нужно постараться запланировать посещение специалиста и вместе с ним попытаться определить, существует ли в связи с болью какой-либо риск, или же это банальная подготовка организма в появлению на свет младенца.
Почему же всё-таки возникают болевые ощущения в лобке при беременности?
Для второй половины беременности характерно размягчение костей и суставов лонного сочленения, что вызывает некоторые боли.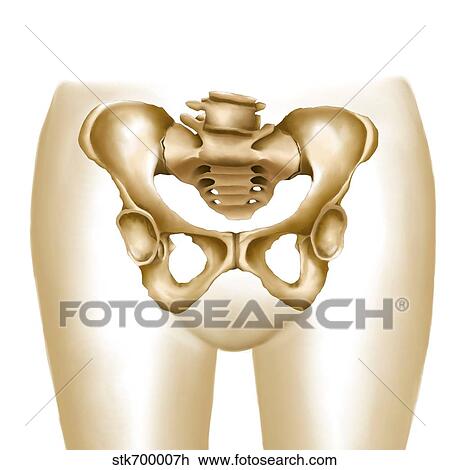 Такое изменение поясняется необходимостью обеспечения проходимости ребёнка по родовым путям. Обратившись к анатомии, мы увидим, что лобковая кость является парной и в то же время, одной из трёх, которые образуют тазовую кость. Из этих трёх костей лобковая считается передней тазовой и она имеет форму валика, а по толщине её можно сравнить с большим пальцем руки. При беременности (а особенно – во второй половине этого процесса) лобковая кость, равно как и любая другая часть организма женщины, готовится к грядущим родам. Если более конкретно, то под действием гормона под названием релаксин она понемногу размягчается, а вместе с ней размягчаются связки и хрящи. В результате лобковая кость превращается в податливую и подвижную, а именно это необходимо для того, чтобы роды были лёгкими.
Такое изменение поясняется необходимостью обеспечения проходимости ребёнка по родовым путям. Обратившись к анатомии, мы увидим, что лобковая кость является парной и в то же время, одной из трёх, которые образуют тазовую кость. Из этих трёх костей лобковая считается передней тазовой и она имеет форму валика, а по толщине её можно сравнить с большим пальцем руки. При беременности (а особенно – во второй половине этого процесса) лобковая кость, равно как и любая другая часть организма женщины, готовится к грядущим родам. Если более конкретно, то под действием гормона под названием релаксин она понемногу размягчается, а вместе с ней размягчаются связки и хрящи. В результате лобковая кость превращается в податливую и подвижную, а именно это необходимо для того, чтобы роды были лёгкими.
Бывает и так, что боль в лобковой кости слишком сильна и не даёт женщине покоя, тем самым принося огромное количество неудобств. При всём этом боль может усиливаться во время ходьбы, переворотов и боку на бок или при подъёме ног. Из-за болей походка женщины может измениться и теперь напоминает утиную. Именно такие симптомы свидетельствуют о том, что происходит расхождение лонных костей, или симфизит. Такой диагноз можно установить после посещения гинеколога, хирурга и травматолога. Иногда может дополнительно потребоваться проведения УЗИ лонного сочленения. Наверняка установить точную причину симфизита в разных случаях для врачей будет сложно. Иногда он провоцируется переизбытком релаксина в организме, либо же малым содержанием кальция. Периодически симфизит является результатом приобретённых, либо же наследственных проблем женщины с опорно-двигательным аппаратом.
Из-за болей походка женщины может измениться и теперь напоминает утиную. Именно такие симптомы свидетельствуют о том, что происходит расхождение лонных костей, или симфизит. Такой диагноз можно установить после посещения гинеколога, хирурга и травматолога. Иногда может дополнительно потребоваться проведения УЗИ лонного сочленения. Наверняка установить точную причину симфизита в разных случаях для врачей будет сложно. Иногда он провоцируется переизбытком релаксина в организме, либо же малым содержанием кальция. Периодически симфизит является результатом приобретённых, либо же наследственных проблем женщины с опорно-двигательным аппаратом.
Так или иначе, но симфизит ни для кого не сталит приятным диагнозом, и когда он уточнён, может быть назначено кесарево сечение, потому что при сильном расхождении лонных костей естественные роды женщине противопоказаны, потому что в будущем это может отразиться неспособностью к самостоятельной ходьбе. Для малыша же симфизит совершенно не представляет угрозы.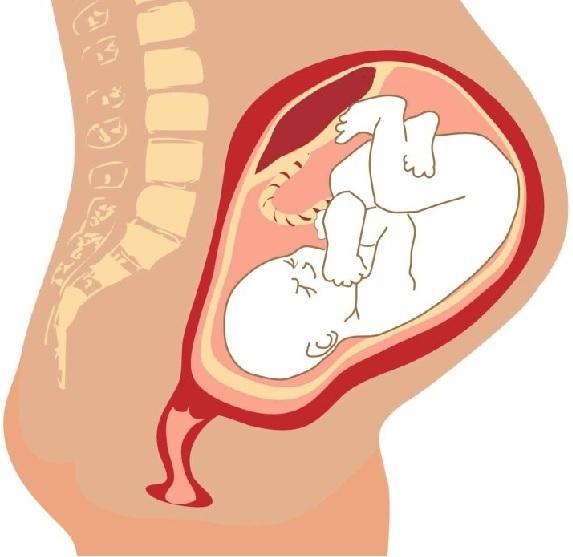
Если в качестве причины болевых ощущений установлен симфизит, то непременно потребуется ношение специального ортопедического бандажа, а также исключение любых физических нагрузок, чтобы предупредить дальнейшее расхождение костей. Совершенно не лишним будет проведение корректировки своего рациона. Теперь полезнее всего станет употребление продуктов, в больших количествах содержащих кальций. Возможно, вам потребуется употреблять его дополнительно. Дабы избежать сильной боли, нужно предельно ограничить активность, то есть, как можно меньше ходить и как можно больше лежать.
Автор публикации: Алексей Кулагин Почему болит лобковая кость при беременности / Mama66.ru
Во время беременности женщины часто сталкиваются с новыми ощущениями. Состояние, когда болит лобковая кость при беременности, можно объяснить физиологическими изменениями — расхождением костей малого таза, связанным с подготовкой родовых путей к прохождению ребенка.
Это состояние вполне естественно, только если боль не усиливается и не вызывает выраженного дискомфорта. В противном случае, необходимо рассказать врачу о своих ощущениях, чтобы определить степень расхождения лобковой кости и дальнейшую тактику действий.
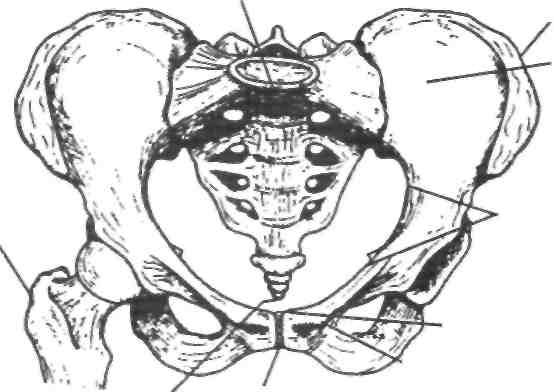
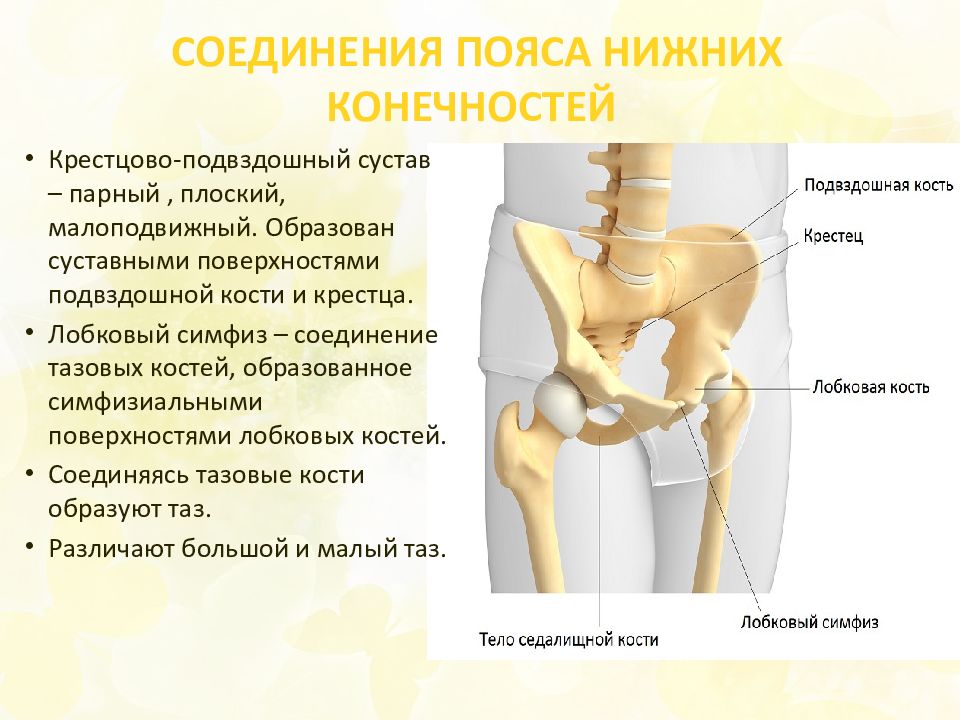
Что такое расхождение лонного сочленения?
У лобка в медицине есть два названия — симфиз и лонное сочленение. По сути это хрящевая ткань, которая соединяет лобковые кости. Симфиз соединяется с костями связками. В норме они неподвижны, но во время беременности гормон релаксин расслабляет связочный аппарат, на фоне чего кости лонного сочленения приобретают подвижность, возможно развитие воспаления и боли.
У здоровой женщины расстояние между костями лобка варьируется в пределах 5 мм, во время беременности это расстояние может увеличиться на 2-3 мм и составлять 7-8 мм. Если расхождение лобковой кости при беременности составило 10 мм, речь идет о симфизите. Это считается начальной стадией заболевания, но оно не представляет опасности для матери и плода, вызывая лишь дискомфорт у женщины.
Если патология не прогрессирует — волноваться не о чем. Женщина нуждается лишь в более внимательном наблюдении со стороны врача, чтобы при развитии возможных осложнений выбрать правильную тактику лечения и родоразрешения.
Если расхождение между лонным сочленением составляет от 10 до 20 мм, речь идет о второй стадии симфизита. В случае, если лобковая кость при беременности расходится на 20 мм и более, говорят о третьей стадии патологии.
Симптомы
При развитии симфизита будущая мама сталкивается со следующими симптомами:
- острые болевые ощущения во время ходьбы, при сидении, разведении ног в стороны, поворотах тела и прочей смене положения тела;
- хромота или походка, напоминающая утиную, благодаря которой боли в области лобковой кости при беременности минимизируются;
- боль при нажатии на лобковую кость;
- посторонние звуки в виде щелчков, треска и пр.
Боль способна переходить на копчиковую, поясничную, паховую и бедренную область.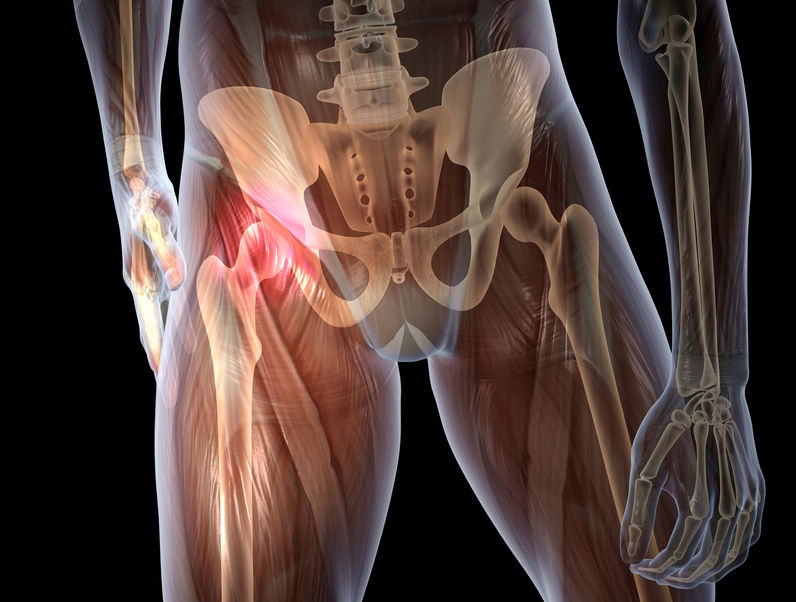 В норме боль может иметь ноющий или тянущий характер, местом ее локализации является область паха, клитора и лобка, с частичным переходом на внутреннюю поверхность бедер. Если речь идет о патологии, симфизите, то женщина не может поднимать в положении лежа прямую ногу вверх — в этом случае необходима врачебная помощь.
В норме боль может иметь ноющий или тянущий характер, местом ее локализации является область паха, клитора и лобка, с частичным переходом на внутреннюю поверхность бедер. Если речь идет о патологии, симфизите, то женщина не может поднимать в положении лежа прямую ногу вверх — в этом случае необходима врачебная помощь.
Чтобы выяснить степень расхождения лобковой кости при беременности, рекомендуется проведение УЗИ. На его основании врач ставит соответствующий диагноз и уточняет степень патологического процесса.
Чем опасно игнорирование симптомов?
При наличии у будущей мамы явных признаков симфизита необходимо как можно скорее определиться с правильным диагнозом и подобрать врачебную тактику. Многие женщины считают, что если болит лобковая кость перед родами до 40 недели беременности — это вариант нормы, неудобства при котором нужно перетерпеть. Подобное отношение к проблеме чревато неоправданным риском для собственного здоровья.
Само смещение лонного сочленения, связанного с ослаблением связок, не угрожает беременности. Но при развитии симфизита и присоединения воспалительного процесса необходимо лечение. Воспаление может стать причиной развития преждевременной родовой деятельности, нарушения питания плода.
Но при развитии симфизита и присоединения воспалительного процесса необходимо лечение. Воспаление может стать причиной развития преждевременной родовой деятельности, нарушения питания плода.
Воспалительный процесс может протекать с развитием местного отека тканей лобка, увеличением температуры тела — все это приводит к формированию дополнительной нагрузки на организм женщины, риску инфицирования околоплодных вод и плода.
Также возможен разрыв симфиза — еще одно тяжелейшее осложнение симфизита. Обычно это происходит на 37-40 неделе беременности, когда головка плода уже опустилась в малый таз, и давление на воспаленные и ослабленные связки усиливается. Разрыв может случится как до, так и в процессе родовой деятельности. Это состояние вызывает сильнейший болевой шок.
Причины
Почему болит и даже ломит лобковая кость при беременности? Причина в симизите, который в свою очередь провоцируется следующими факторами:
- Гормональные расстройства, которые обычно развиваются на фоне излишнего синтеза релаксина.
 Он способствует размягчению связок лобковой кости, подготавливая таким образом родовые пути к рождению малыша.
Он способствует размягчению связок лобковой кости, подготавливая таким образом родовые пути к рождению малыша. - Крупный плод, низкое положение головки плода или многоводие. Эти состояния усиливают нагрузку на лонное сочленение и вызывают его более выраженное расхождение, что и объясняет, почему болит лобковая кость.
- Недостаточное поступление в организм кальция и витамина D, дисбаланс магния, кальция и фосфора.
- Склонность к заболеваниям опорно-двигательного аппарата (травмы таза в анамнезе и пр.).
Лечение
Как такового лечения при расхождениях лобковой кости у будущей мамы не проводится. После рождения ребенка связочный аппарат примет свое первоначальное состояние, и ситуация нормализуется. Чтобы лобковая кость меньше болела, врач может назначить Но-шпу или растирание лобка Меновазином.
При отечности лобка на фоне возникшего воспаления женщине могут быть выписаны препараты с обезболивающим и противовоспалительным эффектом типа Беталгона или Хондроксида. Чтобы восполнить нехватку кальция в организме, необходим прием препаратов кальция.
Чтобы восполнить нехватку кальция в организме, необходим прием препаратов кальция.
Если болит лобковая кость с 32 недели беременности или после родов, женщине могут быть назначены антибиотики и УФ-облучение зоны лобка с противовоспалительной целью. Если воспаление отсутствует, то с положением нужно смириться и ожидать родов.
Профилактика
Чтобы предупредить сильное расхождение лобковой кости, нужно выполнять следующие рекомендации:
- Минимизировать такие физические нагрузки, как хождение по ступенькам и длительные пешие прогулки.
- Нельзя находиться в сидячем положении более часа — положение тела нужно менять.
- Нельзя переносить вес тела то на одну, то на другую ногу — нагрузка должна быть равномерной на обе ноги.
- Поворачиваясь в постели, нельзя совершать резких движений — сначала нужно повернуть верхнюю часть тела, затем — таз.
Ортопед или хирург при симфизите могут рекомендовать ношение специального бандажа, который не позволит лонному сочленению сильно расходиться и снизит болевые ощущения у женщины. Тазовый бандаж надежно фиксирует кости таза, мешая их дальнейшему смещению.
Тазовый бандаж надежно фиксирует кости таза, мешая их дальнейшему смещению.
Роды при боли в лобковой кости
Если расхождение лонного сочленения составляет 10 мм и более, возможно проведение планового кесарева сечения. При расхождении более 20 мм речь идет об обязательном проведении оперативных родов, так как есть риск разрыва связочного аппарата лобковой кости. Если разрыв произойдет, это чревато полным обездвиживанием женщины до момента, пока связки не срастутся, а на это может уйти не менее 3 месяцев, проведенных в гипсе.
С диагнозом «симфизит второй стадии» большинство женщин рожают самостоятельно, без осложнений и последствий для своего здоровья. После родов им рекомендуется соблюдать постельный режим не менее 3 суток, при этом туго перетянув таз эластичным бинтом. Затем рекомендуется ношение специального корсета в течение 3 месяцев, фиксирующего кости таза в том положении, которое не позволит им разойтись. Если сильные боли отсутствуют, необходимости в ношении корсета нет.
Если расстояние между костями на 40 неделе беременности меньше 1 см, таз не узкий, плод не крупный, а сама будущая мама чувствует себя хорошо — роды проводятся естественным путем. К пятому дню после родов боль утихнет, а полного ее исчезновения можно ожидать через 2 месяца после рождения ребенка.
Перечисленные рекомендации помогут устранить дискомфорт и снять боль. Не нужно бояться своих ощущений и «накручивать» себя, если доктор не видит серьезной проблемы. Симфизит не причиняет вреда ни будущей матери, ни ребенку, если относиться к этому заболеванию правильно и выполнять все врачебные рекомендации.
Автор: Ольга Рогожкина, врач,
специально для Mama66.ru
Полезное видео о показаниях к проведению кесарева сечения
Медицинская редакция:
Эксперты сайта
Автор портала Mama66. ru
Администрация сайта не осуществляет деятельность в сфере медицинских услуг. Консультации и рекомендации носят информационный характер и не являются полноценной медицинской помощью. Любая медицинская помощь осуществляется только в специализированных медицинских учреждениях. При любых недомоганиях обратитесь к врачу.
Если мама вдруг упала / Жду малыша
В межсезонье дороги становятся скользкими. И будущим мамам следует быть особенно осторожными: ведь для них страшнее всего не столько возможность самой получить травму, сколько потревожить того, кто живёт в животике.
Естественная защита
«Поскользнулась», «ушиблась», «столкнулась с кем-то» — форумы для будущих мам буквально пестрят тревожными вопросами «что теперь будет?» и «не навредила ли я крохе?».
Конечно же, падение — очень неприятное событие во время беременности. И будущей маме нужно всячески остерегаться ситуаций связанных с любыми травмами. Ведь в некоторых случаях падения и травмы действительно приводят к очень печальным последствиям. Однако в реальности трудно найти хотя бы одну беременную, которая все девять месяцев ни разу не столкнулась с кем-то или по неосторожности не ударилась чем-то о свой живот. Именно поэтому особая защита малыша в животе у мамы заложена природой.
От механических повреждений кроху спасает околоплодный пузырь, оболочки которого состоят из плотной соединительной ткани и амниотическая жидкость, количество которой в зависимости от срока беременности колеблется от 0,5 до 1 литра. Ко всему прочему малыша защищают эластичные мышцы матки, стенки брюшной полости, а на ранних сроках ещё и кости таза. Поэтому его практически невозможно повредить при падении. Только к пятому месяцу беременности матка увеличивается настолько, что выходит за границу, защищаемую костями таза, отчего вероятность механических повреждений увеличивается. Однако это вовсе не значит, что естественная защита малыша стопроцентная, и падение исключает возможности серьёзных последствий, таких как выкидыш или начало преждевременных родов. Последствия неуклюжести будущей мамы могут оказаться отсроченными во времени и довольно неприятными. Однако, возникают они лишь в тех редких случаях, когда прямое травмирующее воздействие оказывается непосредственно на беременную матку (падение прямо на живот, автомобильная авария, несчастный случай), причем риск возникновения неблагоприятных последствий прямо пропорционален сроку беременности.
Только к пятому месяцу беременности матка увеличивается настолько, что выходит за границу, защищаемую костями таза, отчего вероятность механических повреждений увеличивается. Однако это вовсе не значит, что естественная защита малыша стопроцентная, и падение исключает возможности серьёзных последствий, таких как выкидыш или начало преждевременных родов. Последствия неуклюжести будущей мамы могут оказаться отсроченными во времени и довольно неприятными. Однако, возникают они лишь в тех редких случаях, когда прямое травмирующее воздействие оказывается непосредственно на беременную матку (падение прямо на живот, автомобильная авария, несчастный случай), причем риск возникновения неблагоприятных последствий прямо пропорционален сроку беременности.
КАК ДЕЙСТВОВАТЬ ПРИ ПАДЕНИИ
Если вы упали или сильно ударились животом, стоит, как следует прислушаться к своему самочув¬ствию. He стоит сразу же подниматься на ноги: посидите или полежите несколько минут, не обращая внимания на реакцию прохожих. Придите в себя и не паникуйте. Паника ничем не поможет в данной ситуации.
Придите в себя и не паникуйте. Паника ничем не поможет в данной ситуации.
Если вы ощущаете любые боли, головокружение или появились выделения из влагалища, отошли воды и начались схватки — срочно звоните в скорую или зовите на помощь.
ЧТО ДОЛЖНО НАСТОРОЖИТЬ:
Появление кровянистых выделений из влага¬лища (этот симптом может свидетельствовать об отслоении плаценты).
Воды из половых путей (возможно травмирован плодный пузырь).
Ощущение резкой боли внизу живота, в пояснице или спазмы матки.
ПОМОЖЕТ ВРАЧ
Если же вы не ощущаете каких-либо изменений, у вас ничего не болит и малыш шевелится в своем прежнем режиме: не стоит обзванивать подруг и слушать сомнительные «страшилки». Лучше на¬нести визит наблюдающему вас гинекологу и исключить все «а вдруг что-то не так» окончательно. Доктор послушает сердцебиение малыша, в случае необходимости назначит ультразвук, допплерографическое исследование и кардиотокографию, чтобы полностью убедиться в том, что с вашим маленьким всё хорошо.
Но прежде всего, стоит обработать возможные ссадины на руках или ногах, которые могут появиться при падении. Подобные действия исключат возможность попадания инфекций в ваш организм.
Врач-консультант Независимой лаборатории ИНВИТРО Нона Овсепян
Травмы, падения во время беременности могут быть не только вследствие несчастного случая, столкновения с чем-то или кем-то, а также по причине определенных изменений, происходящих в организме будущей мамы. Дело в том, что изменившийся общий гормональный фон во время беременности влияет на перераспределение кровотока, когда часть кровотока направляется на питание будущего малыша и растущей матки. Такое состояние может привести к снижению артериального давления, что в свою очередь часто сопровождается гипоксией (недостаток кислорода). Этим объясняются частые обмороки у беременных. Особо осторожными должны быть те женщины, у которых еще до беременности было пониженное артериальное давление и имели место частые обмороки.
Слабость, утомляемость, частые головокружения, приводящие к падениям, могут возникать при анемиях (снижение уровня гемоглобина), это одно из частых патологических состояний беременности.
Следовательно, устранение соматических (органических) причин падения во время беременности значительно снижает риск различных травм, ушибов в период беременности.
9 советов будущей маме
1. Отправляясь на прогулку всегда берите с собой мужа или подругу, не гуляйте в одиночку.
2. На лестницах и эскалаторах держитесь за поручни. Если опасаетесь турникетов в метро — входите через «багажный» проход.
3. Поднимаясь и спускаясь по лестницам, держитесь за перила и ставьте ногу на всю ступню.
4. Откажитесь от ношения обуви на каблуках и высокой танкетке.
5. При ходьбе не держите руки в карманах.
6. Выбирайте сумки на длинных ремнях через плечо, чтобы ваши руки всегда были свободны.
7. По сомнительной и скользкой поверхности передвигайтесь маленькими шажками на чуть согнутых ногах.
8. Научитесь группироваться: голову прижмите к груди и пытайтесь упасть боком, на бедро.
9. Если вы все-таки упали, не стоит резко вскакивать, лучше несколько секунд поприходить в себя и уже потом постепенно подниматься. И не стесняйтесь просить помощи у окружающих.
И не стесняйтесь просить помощи у окружающих.
ПЕРВАЯ ПОМОЩЬ
Место ушиба и (или) повреждения кожного по¬крова (раны или ссадины) следует промыть проточной водой и обработать перекисью водорода или зелёнкой. Следует помнить о том, что нельзя обрабатывать саму рану йодом, так как он обладает прижигающим действием, в результате чего заживление проходит медленнее. После нанесения слабой бинтовой повязки на место ушиба можно приложить что-нибудь холодное. Лучше, конечно, если это будет лёд, но можно воспользоваться куском мяса из морозильной камеры или пластиковой бутылкой с холодной водой.
При сильной боли можно принять обезболивающий препарат — конечно, если боль локализуется не внизу живота, а в области повреждения. В качестве обезболивающего препарата можно использовать таблетку баралгина.
Помимо физических последствий падений и ушибов, будущую маму может беспокоить стресс. А стресс, как известно, сопровождается выбросом в кровь адреналина, который действует на все органы и системы организмы: учащается число сердечных сокращений, сосуды суживаются, происходит централизация кровотока, т. е. кровь устремляется к жизненно важным органам — сердцу и головному мозгу. При этом матка и плод оказываются в относительно неблагоприятных условиях. Поэтому если вы чувствуете, что дрожь и сердцебиение долго не унимаются, примите лёгкий успокаивающий препарат на основе трав, например вале¬риану (1-2 таблетки) или пустырник (1 таблетку или 1 чайную ложку, в зависимости от того, какая форма препарата имеется в наличии).
е. кровь устремляется к жизненно важным органам — сердцу и головному мозгу. При этом матка и плод оказываются в относительно неблагоприятных условиях. Поэтому если вы чувствуете, что дрожь и сердцебиение долго не унимаются, примите лёгкий успокаивающий препарат на основе трав, например вале¬риану (1-2 таблетки) или пустырник (1 таблетку или 1 чайную ложку, в зависимости от того, какая форма препарата имеется в наличии).
Лилия Егорова
Как избежать или держать под контролем боли в тазу при беременности
Боли в тазу при беременности: как избежать или держать под контролем
Меня зовут Федака Анна, я преподаватель йоги для беременных, обучаю преподавателей Перинатальной йоги с 2012 года, реабилитолог. У меня трое детей и в момент написания материала я была беременна четвертым. Именно случай из моей жизни и практики послужил причиной разработать новый комплекс для беременных и написать эту статью.
Многие беременные испытывают неприятные ощущения в области таза, в тазобедренных суставах, в нижней части живота и в области промежности. Степень боли бывает разной: от легких покалываний в начале движения, до серьезных болей, которые могут мешать ходить. Чем больше срок беременности и меньше общая физическая активность, тем раньше появляются эти симптомы. Иногда к родам беременная с трудом ходит, встает со стула, переворачивается в постели.
Степень боли бывает разной: от легких покалываний в начале движения, до серьезных болей, которые могут мешать ходить. Чем больше срок беременности и меньше общая физическая активность, тем раньше появляются эти симптомы. Иногда к родам беременная с трудом ходит, встает со стула, переворачивается в постели.
Есть тип женщин, которые больше других склонны к такому состоянию. Это женщины гинекоидного типа – с фигурой типа «яблоко»: с широкими бедрами и узкими плечами. Таким женщинам проще рожать из-за подвижности тазовых костей и общего строения тела, нервной и гормональной системы. Но именно они испытывают дискомфорт и выраженные боли в тазу задолго до родов.
Такое явление иногда называют симфизитом, но это конечно же еще не он, это увеличивающаяся в беременность подвижность тазовых костей, подготовка организма к родам.
Симфизит – воспаление тканей лонного сочленения при беременности и расхождение лобковых костей.
Проявляется болями над лобком разной степени выраженности. Боли усиливаются при ходьбе, подъеме по лестнице, переворотах в постели, других физических нагрузках. Боли вызывают изменения походки, иногда становится невозможным выполнить некоторые движения. Для лечения используют препараты кальция, противовоспалительные и анальгезирующие средства. При тяжелой степени выбирают кесарево сечение как наиболее предпочтительный способ родоразрешения.
В организме с первых дней беременности появляется специальный гормон, релаксин, его содержание в этот период в 10 раз превышает небеременную норму. Он способствует размягчению всех суставов: в основном его влиянию подвергается крестцово-подвздошные и лобковое сочленения, тазобедренные и суставы позвоночника. Из-за него же у беременных увеличивается размер стопы. До определенной степени неприятные ощущения нормальны, однако хочется им минимизировать и держать под контролем.
Я сама через это прохожу каждую беременность.
На разных сроках первые три раза в зависимости от количества набранных килограммов и физической активности были неприятные ощущения в тазобедренных суставах и сочленениях таза, а также в области тазовой диафрагмы. Моя личная статистика: первая беременность ощущения появились на 38 неделе (нарастали до конца 42), во вторую – на 35-36, в третью – еще на две недели раньше, и вот в четвертую беременность – на 29 неделе. Это объяснимо, чем старше женщина и чем больше беременностей было, тем сильнее выражены все симптомы. Но как же рано в этот раз – до родов еще как минимум 3 месяца. Перспектива ползать, а не ходить, и переворачиваться в постели в четыре этапа с отдыхом меня никак не устраивала. Да и выхода не оставалось, надо было что-то делать: боли были сильные, а подвижность значительно ограничена.
Спровоцировать такое состояние может быстрый набор веса и недостаточная или, наоборот, излишняя физическая нагрузка.
В этот раз у меня была длительная и большая бытовая нагрузка.
Я собирала семью к отъезду на море на все лето, готовила дом к нашему отсутствию, меняла местами зимние и летние вещи, сортировала, перекладывала, много ездила за рулем, еще и домработница ушла в незапланированный отпуск. Так почти две недели. Уже в конце перед самым отъездом я начала чувствовать тяжесть в тазовом дне и небольшие боли в лобковом сочленении, но решила не обращать на это внимания. Я подвязывалась слингом и продолжала свою активность. Пусковым механизмом стала длительная поездка, в положении сидя я провела больше 8 часов. На следующий день после перелета уже не могла передвигаться без довольно жесткого подвязвания, отдыхала каждые 20 минут, и ходила уже еле-еле. Боли нарастали, сложности движения тоже. Но зато такое издевательство над собой позволило мне понять, что в таком состоянии надо делать, а чего избегать. Я составила свод правил жизни и комплекс упражнений, которые помогут справиться с болями или значительно их облегчить.
Правила жизни в остром периоде:
- Не сидеть.
 Ни на мягком, ни на твердом, ни в коем случае не ездить на машине сидя. Сидение моментально усугубляет ситуацию, заставляет кости таза расходится сильнее, обостряет боли. Зато можно стоять, ходить или лежать.
Ни на мягком, ни на твердом, ни в коем случае не ездить на машине сидя. Сидение моментально усугубляет ситуацию, заставляет кости таза расходится сильнее, обостряет боли. Зато можно стоять, ходить или лежать. - Ходить мелкими шагами, стараясь прокатывать всю стопу по поверхности пола, задействовать в ходьбе ягодичные мышцы. Есть еще специальные кроссовки МВТ, в них сразу становится понятно, какие мышцы должны работать при ходьбе.
- Когда вы стоите, необходимо работать стопой, вытягивать большие пальцы, распределять нагрузку между внешним краем всей стопы, внутренним краем пятки и подушечкой под большим пальцем, поднимать внутреннюю лодыжку, не заваливать свод стопы. В общем стоять предпочтительно в Тадасане, сильно работая мышцами стоп и бедер.
- Если есть что-то, на что можно опереться руками или грудью – надо опираться – тогда у вас получится Ардха Уттанасана, и тут тоже надо работать ногами.
- Когда совсем тяжело, во время любого передвижения нужно подвязываться слингом.
 Слинг должен проходить через плечи.
Слинг должен проходить через плечи.Еще очень важный момент при подвязывании – задача не столько убрать тяжесть живота, сколько стянуть таз между подвздошными костями и тазобедренными суставами.
Кстати, в Японии это рутинная поддержка во время беременности. Она отличается от бандажа, который чаще всего используют в России. То есть первое время нижняя часть слинга проходит в этом месте, поддерживает живот и лямками ложится на плечи. Когда острый период миновал и боли уменьшились, можно подвязываться только в районе таза широким мягким ремнем или платком.
- Принимать гомеопатическую Калькарею Фосфорику 30 по 3 раза в день по 3 горошины 3 дня или пока есть боли.
Комплекс в остром периоде:
- Ваджрасана с опорой на голени, 3 раза по 20 секунд.
- Тадасана с акцентом на работу мышц стоп и ног, 1 мин.
- Ардха Уттанасана с тем же акцентом, 3 мин.
- Адхо Мукха Шванасана на веревках, с пятками на полу, 3 мин.
- Сету бандха сарвангасана в динамике, 8-10 повторений.

- Сарвангасана со стулом, 5 мин.
- Випарита карани на болстере у стены, 6 мин.
Желательно делать этот комплекс 2 раза в день. В течение дня нужно практиковать Тадасану всегда, когда стоите, Ардха Уттанасану всегда, когда стоите и есть на что опереться. И позу для снятия напряжения в течение 2-3 минут после каждого эпизода активности. В течение 2-3 дней должно наступить значительное облегчение.
После того как наступит облегчение, все равно есть некоторые правила.
- Заниматься йогой как минимум 3 раза в неделю по 90 минут, обязательно включая асаны из комплекса. Не знаете как – идите к преподавателю на женскую практику или практику для беременных, я рекомендую йогу Айенгара.
 Любая другая йога, может и полезная в обычной ситуации, сейчас разболтает суставы еще больше.
Любая другая йога, может и полезная в обычной ситуации, сейчас разболтает суставы еще больше. - Периодически выполнять «Позу, снимающую напряжение с тазового дна» около 10 минут в день.
- Выполнять Випарита карани перед сном каждый день минимум по 5 минут.
- Наращивать двигательную активность, постепенно довести ее до 10 тысяч шагов в день. Во время увеличения продолжительности ходьбы следить за ощущениями, предупреждать усталость, дробить периоды ходьбы, отдыхать в положении лежа. Подвязываться, если боли усиливаются.
- Ходить по пересеченной местности, чтобы во время ходьбы работали мышцы ног и ягодиц, в небольшую горку, по лестницам с невысокими ступенями. После такой ходьбы должно быть облегчение болевых ощущений. Если их нет, то значит рано начали, надо еще подождать. Можно ходить в обуви МВТ.
- Избегать длительного сидения до конца беременности, сидеть не более 20 минут. Лучше лежать, полулежать или стоять.
- Плавать в бассейне кролем, с руками на доске, работать ногами.
 Брассом плавать медленно и симметрично. Просто много проводить времени в воде.
Брассом плавать медленно и симметрично. Просто много проводить времени в воде. - Спать с подушкой между ног всегда. Или на спине, если нет симптомов со стороны нижней полой вены.
- Не допускать ассиметричного положения таза стоя, сидя или лежа. Не стоять с нагрузкой на одну ногу, не сидеть «нога на ногу», не лежать на боку без подушки между бедрами.
- Есть достаточно белка (не менее 1,2 г на 1 кг веса), включить в пищу или пить отдельно омега-3, 6, 9, употреблять достаточно насыщенных жиров (около 1 г на 1 кг веса) и костных бульонов. Исключить простые углеводы, не выходить за свою норму калорийности, у большинства беременных это 2500-3000 кКал в сутки.
Желаю вам активной и бодрой беременности!
Автор: Анна Федака
Руководитель курсов Детской и Перинатальной йоги Школы инструкторов йоги ФЙР. Более 10 лет занимается исследованиями в области холистических методов лечения, медицины, домашнего акушерства, женских практик. Мама четверых детей, двое из которых рождены дома.
Пожалуйста, поделитесь статьей с друзьями:
Боль в лобковой кости при беременности
Боль в лобковых костях при беременности встречается довольно часто. Эту боль часто вызывает состояние, известное как диастаз лобкового симфиза (ДЛС). На более поздних сроках беременности гормон релаксин вызывает расшатывание таза, особенно в области лобковой кости. В общем, это хорошо: это облегчает роды для мамы и малыша. Однако иногда это разделение преувеличено. Это может быть довольно болезненным и сохраняться в раннем послеродовом периоде.
Веривелл / Нуша АшджаиСимптомы
Когда в суставе наблюдается слишком сильная слабость, может возникнуть нестабильность и боль.Наиболее частый симптом ШРЛ — боль в лобковой кости. Большая часть боли сосредоточена спереди в области лобковой кости, выше лобковой кости (ниже лобковых волос). Для некоторых женщин определенные движения могут быть болезненными: вставание с постели, попадание в ванну или машину, надевание штанов, длительное сидение или выполнение повторяющихся задач.
Вы также можете заметить припухлость в области лобковой кости, переварить ногу при ходьбе или заметить, что ваши ноги не совсем сходятся.Вы можете заметить, что можете почувствовать или услышать щелкающий звук при ходьбе или движении ног. Ваш врач или акушерка могут помочь вам лучше понять симптомы.
Перевязание, часто связанное с беременными женщинами, также часто является результатом расслабления и ослабления связок таза.
Факторы риска
У вас может быть больше шансов испытать боль в лобковых костях, если вы вынашиваете нескольких детей, если это не ваш первый ребенок или если у вас очень большой ребенок.Наличие ШПЛ во время предыдущей беременности также является фактором риска.
Диагностика
Поскольку рентген не рекомендуется во время беременности, ваш врач может назначить ультразвуковое исследование. Ультразвук позволяет исследовать пространство между костями таза. Однако чаще ставят диагноз только на основании ваших симптомов. Если у вас уже родился ребенок, но боль все еще сохраняется, рентгеновский снимок — лучший доступный диагностический тест.
Если у вас уже родился ребенок, но боль все еще сохраняется, рентгеновский снимок — лучший доступный диагностический тест.
Лечение
Хотя ШПЛ обычно проходит после рождения ребенка, существуют некоторые методы лечения, когда вы все еще беременны.
- Опора для поясницы и таза : Максимально стабилизируйте таз с помощью связующего для беременных / беременных, которое также может помочь облегчить боль в спине. Вы также можете попробовать использовать мексиканский платок ребозо. Исследования показывают, что гибкий ремень или переплет работает лучше, чем жесткий. Это также может помочь вам предотвратить дальнейшие травмы из-за менее стабильного таза.
- Физиотерапия и / или иглоукалывание : Спросите своего врача или акушерку об этих методах лечения.Они могут помочь в долгосрочной перспективе. Хотя они могут потребовать много времени, многие считают, что оно того стоит. Спросите своего терапевта или акупунктуриста о том, что вы можете сделать дома, чтобы уменьшить количество посещений.
- Избегание : Избегайте ситуаций, которые вызывают боль. Например, присядьте, чтобы надеть штаны, или сядьте на край ванны и перекатитесь на обе ноги вместе.
- Ограниченная стоянка : Также лучше не стоять в течение длительного времени. Если вам необходимо встать, наденьте удобную обувь и попытайтесь передвигаться, даже если это означает, что вы просто время от времени переключаетесь с ноги на ногу.Вы также можете использовать небольшой табурет или ящик, чтобы подпирать одну ногу, когда вы стоите.
- Упражнение : Определенные виды упражнений могут помочь.Попросите своего врача, акушерку или физиотерапевта, какие движения вы можете выполнять. Например, плавучесть, связанная с плаванием, может облегчить боль.
- Лекарство : Иногда уместны обезболивающие. Однако это следует делать под наблюдением врача, так как некоторые анальгетики противопоказаны при беременности и кормлении грудью, а некоторые лекарства нельзя принимать на более поздних сроках беременности.

Хорошая новость заключается в том, что вскоре после родов вы должны почувствовать себя намного лучше, поскольку выработка релаксина прекращается. Если через несколько недель вы не почувствуете заметного улучшения, попросите своего врача о дополнительном обследовании. Возможно, вам придется добавить дополнительные методы лечения, например физиотерапию, чтобы укрепить мышцы в области лобковой кости.
Слово от Verywell
Боль в лобковых костях во время беременности может немного усложнить выполнение самых простых жизненных задач.Поговорите со своим врачом или акушеркой, чтобы понять, что вы можете сделать, чтобы уменьшить боль. В большинстве случаев это связано с изменением образа жизни и ожиданием рождения ребенка, но могут быть и другие формы помощи.
36 недель беременности — симптомы, развитие ребенка, советы
Насколько велик ваш ребенок в 36 недель?
На этой неделе ваш ребенок 18,7 дюйма в длину и весит 5,8 фунта. Это размером с мешок Bugles.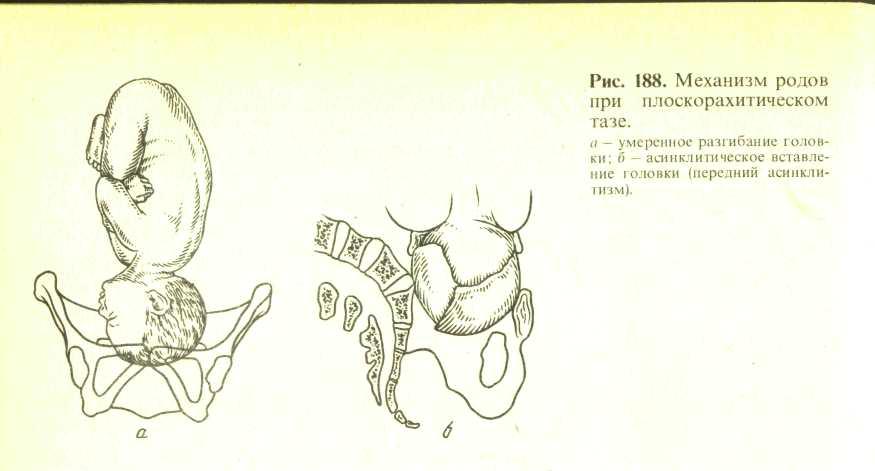
Вот что еще нужно знать на 36 неделе беременности:
Развитие вашего ребенка на 36 неделе
Примерно 36 недель ребенок готовится к своему торжественному выходу.Они могут начать двигаться или полностью находиться в положении «головой вниз», и вы можете почувствовать, как они опускаются, что в основном означает, что они опускаются в область вашего таза, чтобы подготовиться к родам. Узнайте больше о том, что происходит с вашим малышом в 36 недель.
- Кровоток: Ваш ребенок готовится к жизни! К настоящему времени их кровообращение полностью налажено.
- Пищеварение: Одна система в развитии ребенка нуждается в дополнительной помощи: пищеварение.Поскольку ваш ребенок еще не ел молока и не будет пить его до тех пор, пока не родится, его желудку потребуется некоторое время, чтобы полностью набрать скорость. Подайте сигнал о срыве.
- Выпадение: Пушистые волосы на теле ребенка отслаиваются, как и первородная казеоза (помните сырный лак, который защищал кожу?).

- Голова опущена: К этому моменту ваш ребенок должен находиться в головном или опущенном положении. Если нет, то еще есть время; поговорите со своим врачом о том, как вы можете попытаться перевернуть ребенка в ближайшие несколько недель.Некоторым мамам повезет с иглоукалыванием.
Что происходит, когда ваш ребенок «капает»?
Примерно сейчас ребенок падает из-за вашей грудной клетки ближе к вашему тазу, чтобы подготовиться к своему появлению в мире. Это захватывающее изменение называется падением, вовлечением или «молниеносностью». Это может произойти от 36 до 38 недель или даже позже.
Хотя это и является одним из признаков приближения родов, это не обязательно означает, что они неизбежны.До начала активных родов могут пройти несколько недель, хотя у некоторых людей ребенок роняет прямо перед началом схваток, особенно если это не их первый ребенок.
Иногда будет очевидно, что ваш ребенок упал, даже если разница настолько велика, что люди могут это прокомментировать.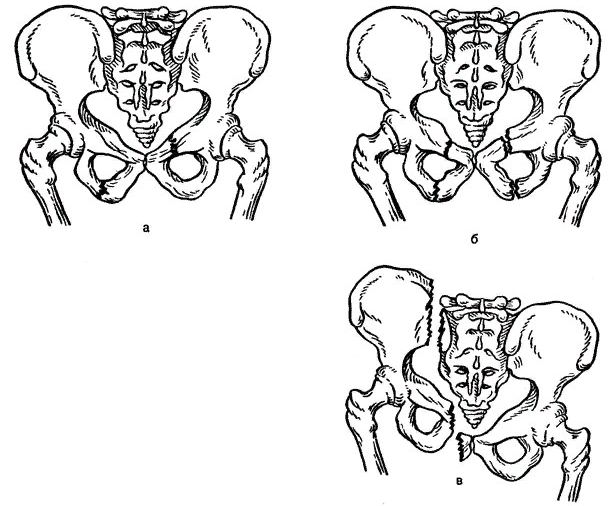 Но при некоторых беременностях вы можете этого не заметить. Несколько способов узнать:
Но при некоторых беременностях вы можете этого не заметить. Несколько способов узнать:
- Вы можете вздохнуть с облегчением. Поскольку ребенок теперь сидит ниже в матке, возможно, давление на диафрагму будет меньше.
- Возможно, вам придется писать чаще. Меньшее давление на диафрагму означает большее давление на мочевой пузырь.
- Меньше изжоги. Если вы испытали этот симптом беременности, вы будете счастливы узнать, что, как только ваш ребенок упадет, изжога должна исчезнуть, поскольку ваша матка не будет давить на живот так сильно.
- Можете гулять. Поскольку ваш ребенок теперь болтается в области вашего таза, вы можете заметить, что вы немного по-другому ходите (привет, пингвин!), Так как ваши бедра немного раздвинуты, чтобы приспособиться к ребенку.Вы можете испытывать приступы тазовой боли и усиление давления в этой области.
💛 Поздравления 💛
У вас осталось всего четыре недели!
УЗИ беременности, 36 недель
Ваше тело: симптомы беременности на 36 неделе
Последняя часть третьего триместра приносит с собой совершенно новый мир симптомов. Когда ваш ребенок падает и готовится к дебюту, ваше тело тоже готовится. Вот чего ожидать на 36 неделе беременности.
Когда ваш ребенок падает и готовится к дебюту, ваше тело тоже готовится. Вот чего ожидать на 36 неделе беременности.
- Боли и боли в области таза: Если ваш ребенок упал, вы можете почувствовать боль в тазу — технический термин для обозначения этого — «боль в тазовом поясе». Когда связки ослабляются, и ваш ребенок оказывает большее давление на таз, многим беременным становится действительно некомфортно. Если у вас есть доступ к бассейну, попробуйте поплавать или расслабиться в нем, чтобы немного снизить давление.
- Изменение походки: По происхождению ребенка также может появиться характерная черта беременности. Более широкий таз означает более широкую стойку, поэтому ваша походка может резко измениться.На 36 неделе беременности пора обнимать своего внутреннего пингвина.
- Выделения из влагалища: Регулярные выделения могут увеличиваться на 36 неделе, но следите за всем, что выглядит не так, как обычно.
 Кровь или водянистые выделения требуют обращения к доктору — вода на самом деле могла быть околоплодными водами. Если это слизь (которая иногда бывает с кровяным оттенком), это может быть слизистая пробка, которая обычно исчезает через 37 недель. Потеря слизистой пробки — это не проблема, но это признак того, что у вас скоро начнутся схватки.(Также «скоро» максимально приближено к оценке — это могут быть часы или недели!)
Кровь или водянистые выделения требуют обращения к доктору — вода на самом деле могла быть околоплодными водами. Если это слизь (которая иногда бывает с кровяным оттенком), это может быть слизистая пробка, которая обычно исчезает через 37 недель. Потеря слизистой пробки — это не проблема, но это признак того, что у вас скоро начнутся схватки.(Также «скоро» максимально приближено к оценке — это могут быть часы или недели!) - Проблемы со сном: Хороший ночной сон на поздних сроках беременности может быть трудным. У вас большой живот, и вам неудобно. Возможно, вы страдаете изжогой, судорогами в ногах или заложенностью носа. И вы все время вставаете, чтобы пописать Некоторые будущие мамы говорят, что они просто не спят по ночам. История гласит, что эти бессонные ночи — это естественный способ подготовки к рождению новорожденного — все мы знаем, что детский сон происходит короткими циклами.Не то, чтобы это помогло, когда вы встаете в 2 часа ночи.
Гормоны при беременности: что изменится
За последние восемь месяцев почти все боли и симптомы, которые у вас были, можно отнести к гормонам беременности.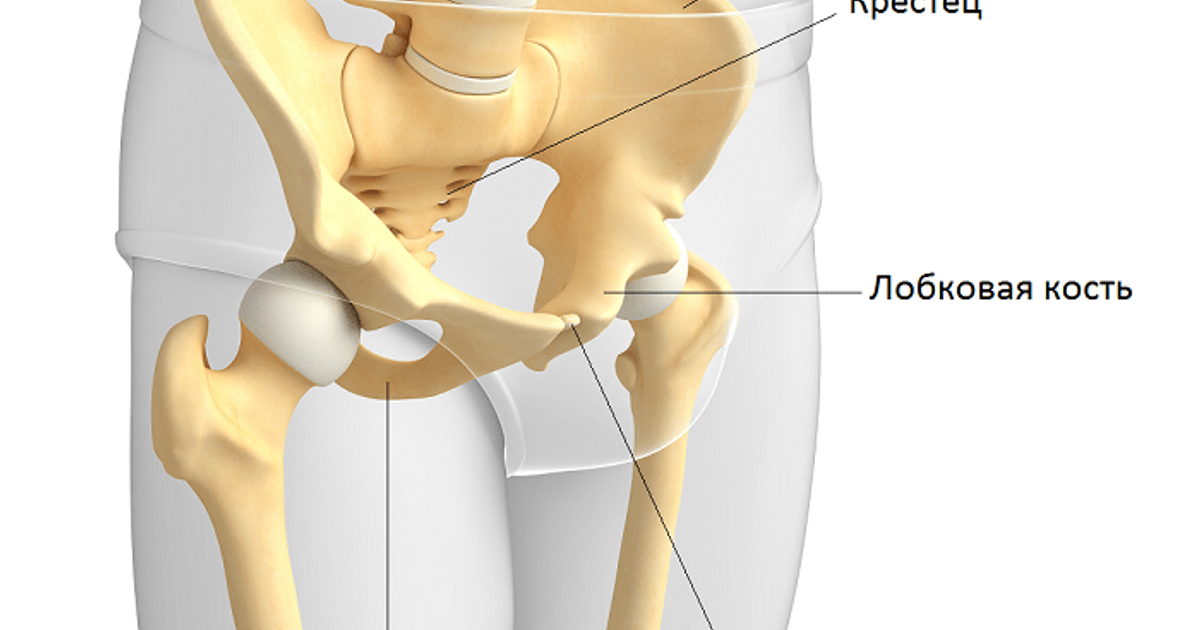 Итак, теперь, когда вы выходите на финишную прямую, что дальше?
Итак, теперь, когда вы выходите на финишную прямую, что дальше?
Хорошая новость заключается в том, что после родов некоторые симптомы беременности могут исчезнуть почти сразу, например отек и вызванный беременностью канал запястья. Но реальность такова, что ваши гормоны снова изменятся, когда ваш ребенок родится, и они будут довольно нестабильными в течение шести-восьми недель после родов — даже дольше, если вы кормите грудью.
Прогестерон сразу упадет, а эстроген резко подскочит, вызывая множество забавных новых симптомов, таких как усталость, выпадение волос, беспокойство, детская хандра и, у некоторых женщин, послеродовая депрессия. Пролактин, гормон, отвечающий за выработку грудного молока, может замедлять метаболизм, а также вызывать капризность и усталость.
Мы не пытаемся вас напугать! Все это важно знать, чтобы: а) Вы не нервничали, когда в душе выпадают прядки волос. Он вырастет снова. Б) Вы понимаете, что просить о помощи — это нормально и даже необходимо. И C) Потому что любой может быть затронут послеродовой депрессией — фактически каждая седьмая мама. Если вы обнаружите, что хандра сохраняется более двух недель после родов или вы испытываете сильные чувства, немедленно обратитесь к врачу. В этом нет ничего постыдного, и знайте, что вы не одиноки.
И C) Потому что любой может быть затронут послеродовой депрессией — фактически каждая седьмая мама. Если вы обнаружите, что хандра сохраняется более двух недель после родов или вы испытываете сильные чувства, немедленно обратитесь к врачу. В этом нет ничего постыдного, и знайте, что вы не одиноки.
Ваша жизнь на 36 неделе беременности
Недели идут, и вы, возможно, чувствуете себя более беременной, чем когда-либо. Даже когда вы готовитесь к встрече с малышом, не забывайте проявлять доброту к себе.Помните: это у вас есть.
- Главный совет: Запланируйте последнее ура перед родами с друзьями. Пройдет немного времени, прежде чем вы сможете поболтать со своими друзьями, не отвлекаясь на миллион и одного младенца. Наслаждайтесь их компанией и знайте, что в конце концов их ждет еще много встреч — с вашим ребенком и без него.
- Хорошо для вашего тела: Знаете вы это или нет, ваше тело уже готовится к предстоящим родам.
 Но несколько нежных движений каждый день тоже могут помочь.Сделайте паузу для растяжки кошки-коровы и растяжки «бабочка», чтобы расслабить таз. Глубокие приседания с плоскостопием, при котором ягодица находится на высоте нескольких сантиметров от пола, помогают расширить пространство для таза.
Но несколько нежных движений каждый день тоже могут помочь.Сделайте паузу для растяжки кошки-коровы и растяжки «бабочка», чтобы расслабить таз. Глубокие приседания с плоскостопием, при котором ягодица находится на высоте нескольких сантиметров от пола, помогают расширить пространство для таза. - Забегая вперед: Если в первые несколько недель после установленного срока у вас будут какие-либо события (например, дни рождения, годовщины, свадебные души), вы можете купить подарки или написать открытки прямо сейчас. Или нет. Ставить себя на первое место — это нормально. Расставьте приоритеты по самым важным случаям и оставьте все остальное.
- Семейные дела: Ближайшие члены семьи и хорошие друзья хотят поддержать молодых родителей в их жизни. Когда они предлагают помощь, пусть! Один из самых простых и эффективных способов сделать это — принести еду через несколько недель после родов. Составьте расписание — или еще лучше попросите одного из них сделать это — чтобы получать пользу от свежих или замороженных блюд в большинстве случаев.
Home Stretch! Есть все необходимое?
С помощью Babylist вы можете легко добавить любой элемент из любого магазина в ОДИН реестр.Вы также получите коробку Hello Baby с бесплатными (потрясающими!) Вкусностями и 15% скидку на заполнение реестра почти на все, что есть в магазине Babylist.
Ваш 36-недельный беременный живот
Как эта шишка к тебе относится? В этот момент вы можете почувствовать себя ходячим животом. Ваш общий набор веса, вероятно, близок к тому, к чему вы стремились (в среднем от 25 до 35 фунтов), и вы можете устать от ежедневных переноски лишнего веса. С этого момента вы, вероятно, будете набирать только полфунта в неделю.
Полезный совет для 36 недель беременности
Постарайтесь не беспокоиться о няне или детском саду. Половина родителей Babylist сказали, что им потребовалось более четырех месяцев, чтобы чувствовать себя комфортно с уходом за детьми, но почти 70 процентов заявили, что в конечном итоге они нашли для своей семьи самый лучший уход за детьми. Это довольно хорошие шансы.
Считаете ли вы, что это содержание полезно? Сообщите нашим редакторам!
Контрольный список для 36 недель беременности
- Отметьте свой календарь! Начиная с 36 недели беременности, ваш врач будет видеть вас каждую неделю.
- Добавьте завершающие штрихи к вашей детской.
- Закончите упаковывать свою больничную сумку, если вы еще этого не сделали. Вот несколько идей о том, что брать с собой и что можно оставить дома.
- Запланируйте последнее свидание перед родами с лучшими подругами или группой ближайших друзей.
Боль в тазу, давление и дискомфорт во время беременности
Если у вас болит таз, вы не одиноки. До 80 процентов беременных женщин в какой-то момент испытывают боль в области таза, в основном в последнем триместре, когда нагрузка на тазовую область особенно велика.
Это становится еще более заметным, когда происходит осветление (когда ваш ребенок падает в область таза при подготовке к родам, обычно за две-четыре недели до родов, если это ваш первый ребенок — хотя многие женщины не испытывают этого, пока не родятся ранние фазы родов).
Боль, однако, может возникать практически в любой момент беременности, и ее воздействие может варьироваться от незначительного (несколько приступов боли или общего чувства тяжести и давления в области таза) до изнурительного (обжигающее ощущение, которое охватывает вокруг спины и змеи внизу под растущим животом).
Точно определить, что это такое (или, скорее, что это не так), сложно, потому что это настолько обширная проблема, которую иногда трудно описать вашему акушерскому врачу.
Это давление в области таза или боль?
Важно знать разницу между тазовой болью и тазовым давлением, поскольку последнее сигнализирует о начале сглаживания и расширения шейки матки, т. Е. Родов.
Тазовое давление в области таза и прямой кишки ощущается как спазмы (похожие на менструальные спазмы) и дискомфорт в паху, и часто сопровождается болью в пояснице.Это также более вероятно при второй и более поздних беременностях.
Симптомы боли в области таза, напротив, включают мучительную боль (как будто ваш таз разваливается) и дискомфорт при ходьбе. Она может быть кратковременной (например, боль в круглых связках, которая иногда возникает во втором триместре).
Это также может быть прерывистым, усугубляющимся определенными позициями (ваше или вашего маленького пассажира) или действиями, такими как кашель, поднятие чего-то тяжелого или определенные сексуальные позы.
Лучшая еда во время беременности
Что вызывает боль в тазу (боль в паху во время беременности)?
Ваш все более тяжелый ребенок зарывается глубже в ваш таз, готовясь к родам, и эта маленькая (или не такая уж маленькая) головка теперь (сильно) прижимается (сильно) к вашему мочевому пузырю, прямой кишке, бедрам и костям таза.
Результат — постоянно увеличивающаяся нагрузка на суставы, мышцы и органы таза и спины.
С другой стороны, как только ваш ребенок упадет, ваша матка перестанет давить на диафрагму и легкие, что позволит вам (наконец) дышать чаще и глубже.Вы также можете почувствовать облегчение боли в ребрах, которая мучила вас в течение многих месяцев.
Что нужно знать о тазовой боли во время беременности
Тазовая боль отличается от дисфункции лобкового симфиза (SPD) тем, что дискомфорт носит более общий характер и не обязательно вызван расшатыванием связок.
Это также не похоже на ишиас, поскольку боль не вызвана давлением на седалищный нерв. Это означает, что он более локализован в области вашего таза (и не поражает ваши ноги).
Что вы можете сделать с болью в паху во время беременности?
Есть несколько вещей, которые могут облегчить вам боль в области таза во время беременности. Попробуйте эти советы и посмотрите, помогут ли они:
- Сделайте некоторые упражнения для таза (например, наклоны таза) или расслабьтесь, приподняв бедра.
- Примите теплую ванну (это избавит вас от действия силы тяжести).
- Прикладывайте грелку к пояснице на 20 минут за раз, делая как минимум 20-минутный перерыв перед повторным нанесением.
- Купите пояс для живота (специально разработанный крестообразный ремень из эластичной ткани, который выдерживает вес вашего живота), который также может уменьшить влияние силы тяжести. Спросите у своего врача рекомендации или проверьте онлайн.
- Сделайте пренатальный массаж (у терапевта, сертифицированного по лечению беременных женщин — обязательно проверьте его лицензию и рекомендации).
- Иглоукалывание — все более популярный способ облегчить все виды недугов при беременности, включая боль в области таза.
- Поговорите со своим врачом о безопасных для беременности обезболивающих или миорелаксантах, если боль сильная.
Тазовая боль при беременности — NHS
У некоторых женщин во время беременности развиваются боли в области таза. Иногда это называют болью в тазовом поясе, связанной с беременностью (PGP), или дисфункцией лобкового сочленения (SPD).
PGP — это набор неприятных симптомов, вызванных ригидностью тазовых суставов или суставов, движущихся неравномерно в задней или передней части таза.
Симптомы PGP
PGP не вреден для вашего ребенка, но может быть болезненным и затруднять передвижение.
Женщины с PGP могут чувствовать боль:
- над лобковой костью спереди в центре, примерно на уровне бедер
- через 1 или обе стороны нижней части спины
- в области между влагалищем и анусом ( промежность)
- распространяется на бедра
Некоторые женщины чувствуют или слышат щелчки или скрежеты в области таза.
Боль может усиливаться, когда вы:
- ходите
- поднимаетесь или спускаетесь по лестнице
- стоите на одной ноге (например, когда одеваетесь)
- переворачиваетесь в постели
- двигаете ноги врозь (например, когда вы выходите из машины)
У большинства женщин с PGP могут быть естественные роды.
Несрочный совет: позвоните своей акушерке или терапевту, если у вас болит таз и:
- вам трудно передвигаться
- больно выходить из машины или переворачиваться в постели
- больно подниматься или спускаться по лестнице
Это могут быть признаки боли в тазовом поясе, связанной с беременностью.
Важный: Обновление коронавируса (COVID-19)
Если вы здоровы, очень важно, чтобы вы ходили на все приемы и осмотрели здоровье вас и вашего ребенка.
Если вы беременны, больницы и клиники позаботятся о том, чтобы вам было безопасно ходить на прием.
Если у вас появились симптомы COVID-19 или вы нездоровы из-за чего-то другого, кроме COVID-19, поговорите со своей акушеркой или родильным отделением.Они посоветуют, что делать.
Узнайте больше о беременности и COVID-19
Лечение PGP
Как можно более ранняя диагностика поможет свести боль к минимуму и избежать длительного дискомфорта.
Вы можете попросить у своей акушерки направление к физиотерапевту, который специализируется на акушерских проблемах с тазовыми суставами.
Физиотерапия направлена на облегчение или облегчение боли, улучшение мышечной функции и улучшение положения и стабильности тазового сустава.
Это может включать:
- мануальную терапию, чтобы убедиться, что суставы вашего таза, бедра и позвоночника нормально двигаются
- упражнения для укрепления мышц тазового дна, живота, спины и бедра
- упражнения в воде
- советы и предложения , включая позы для родов, ухода за ребенком и позы для секса
- Обезболивающее, например, оборудование TENS
- , при необходимости, такое как костыли или ремни для поддержки таза
Эти проблемы, как правило, не решаются полностью до тех пор, пока ребенок рождается, но лечение опытного врача может улучшить симптомы во время беременности.
Вы можете связаться с Pelvic Partnership для получения информации и поддержки.
Как справиться с тазовой болью во время беременности
Ваш физиотерапевт может порекомендовать пояс для поддержки таза, чтобы облегчить боль, или костыли, чтобы помочь вам передвигаться.
Это может помочь спланировать свой день и избегать действий, которые причиняют вам боль. Например, не поднимайтесь и не спускайтесь по лестнице чаще, чем нужно.
Сеть тазовой, акушерской и гинекологической физиотерапии (POGP) также предлагает этот совет:
- будьте как можно активнее в пределах своих болевых пределов и избегайте действий, которые усугубляют боль
- отдыхайте, когда можете
- получить помощь домашние дела вашего партнера, семьи и друзей
- носите поддерживающую обувь на плоской подошве
- присядьте, чтобы одеться — например, не вставайте на одну ногу, надевая джинсы
- держите колени вместе при входе и выходе в машине — полиэтиленовый пакет на сиденье может помочь вам повернуть сон
- в удобное положение — например, на боку с подушкой между ног
- попробуйте разные способы перевернуться в постели — например, перевернуться с колени вместе и сжимая ягодицы
- поднимайтесь по лестнице по одной, или поднимайтесь по лестнице задом наперед или на ягодицу
- , если вы используете костыли, возьмите небольшой рюкзак для переноски вещей в 9 0028
- , если вы хотите заняться сексом, подумайте о различных положениях, например, стоя на четвереньках
POGP рекомендует избегать:
- стоять на одной ноге
- сгибаться и скручиваться, чтобы поднять, или носить ребенка на одном бедре
- скрестить ноги
- сидеть на полу или сидеть скрюченным
- сидеть или стоять в течение длительного времени
- поднимать тяжести, такие как пакеты для покупок, влажная стирка или малыш
- пылесосить
- толкать тяжелые предметы, такие как тележка для супермаркета
- , несущая что-либо в одной руке (попробуйте использовать небольшой рюкзак)
Физиотерапевт должен быть в состоянии дать совет о том, как справиться с эмоциональным воздействием жизни с хронической болью, например, используя техники релаксации.Если ваша боль вызывает у вас серьезные страдания, сообщите об этом своему терапевту или акушерке. Вам может потребоваться дополнительное лечение.
Загрузить буклет POGP Боль в тазовом поясе, связанная с беременностью, для будущих и молодых мам.
Дополнительную информацию об управлении повседневной деятельностью с помощью PGP можно получить в Pelvic Partnership.
Роды и роды с тазовой болью
Многие женщины, страдающие тазовой болью во время беременности, могут иметь нормальные вагинальные роды.
Планируйте заранее и обсудите свой план родов со своим партнером по рождению и акушеркой.
Напишите в своем плане родов, что у вас есть PGP, чтобы люди, поддерживающие вас во время схваток и родов, знали о вашем состоянии.
Подумайте о наиболее удобных для вас позах при рождении и запишите их в свой план родов.
Пребывание в воде может снизить нагрузку на суставы и позволить вам двигаться более легко, так что вы можете подумать о рождении в воде.Вы можете обсудить это со своей акушеркой.
Ваш «безболезненный диапазон движений»
Если вы испытываете боль, когда открываете ноги, определите свой безболезненный диапазон движений.
Для этого лягте на спину или сядьте на край стула и максимально широко раздвиньте ноги без боли.
Ваш партнер или акушерка может измерить расстояние между вашими коленями с помощью рулетки. Это ваш безболезненный диапазон.
Чтобы защитить суставы, старайтесь не открывать ноги шире, чем это указано, во время схваток и родов.
Это особенно важно, если вам назначена эпидуральная анестезия для снятия боли во время схваток, поскольку вы не будете ощущать боли, которая предупреждает вас о том, что вы слишком далеко расставляете ноги.
Если у вас эпидуральная анестезия, убедитесь, что ваша акушерка и родовой партнер знают о вашем безболезненном диапазоне движений ваших ног.
Во время второго периода родов вам может быть полезно лечь на бок.
Это предотвратит слишком большое расхождение ног. При желании вы можете оставаться в этом положении до рождения ребенка.
Иногда может потребоваться раздвинуть ноги шире, чем ваш безболезненный диапазон, чтобы безопасно родить ребенка, особенно если у вас есть вспомогательные роды (например, с помощью пылесоса или вентхауса).
Даже в этом случае можно ограничить разделение ног. Убедитесь, что ваша акушерка и врач знают, что у вас PGP.
Если вы выйдете за пределы безболезненного диапазона, ваш физиотерапевт должен осмотреть вас после родов.
Будьте особенно внимательны, пока они не оценят и не проконсультируют вас.
Кто страдает тазовой болью во время беременности?
По оценкам, PGP в той или иной степени поражает до 1 из 5 беременных женщин.
Точно неизвестно, почему боль в области таза возникает у некоторых женщин, но считается, что она связана с рядом проблем, включая предыдущее повреждение таза, неравномерное движение тазовых суставов, а также вес или положение ребенка.
Факторы, которые могут повысить вероятность развития PGP у женщины, включают:
- боль в пояснице или тазовом поясе в анамнезе
- предыдущая травма таза (например, в результате падения или несчастного случая)
- наличие PGP в предыдущая беременность
- физически тяжелая работа
- избыточный вес
- многоплодная беременность
разговор о здоровье.org проводит интервью с женщинами, которые рассказывают об их опыте боли в области таза во время беременности.
Узнайте больше о том, как справиться с типичными проблемами беременности, включая тошноту, изжогу, усталость и запоры.
Найдите услуги по беременности и родам или физиотерапевтические услуги поблизости от вас.
Контент сообщества от HealthUnlockedСильная тазовая боль на 35 неделе беременности
По большей части у меня была идеальная беременность. Мне потребовалось время, чтобы даже осознать, что я беременна, потому что у меня не было ни одного из классических симптомов, которые вы видите в фильмах — ни гонок к ближайшему мусорному ведру, чтобы выбросить свой завтрак, ни странной тяги к мороженому и соленым огурцам.Однако по мере того, как приближались недели, я чувствовал себя слишком удачливым. Конечно, у меня было несколько неровностей на дороге, таких как опухшие ноги и несколько периодов быстрого набора веса, но в начале третьего триместра я все еще чувствовал себя хорошо и получал положительные отзывы на еженедельных осмотрах.
Затем, однажды утром, которое было началом моей 35-й недели беременности, я проснулась, чувствуя себя совершенно нормально, насколько это возможно в данных обстоятельствах. Я неуклюже выбрался из постели и встал. Но когда я сделал шаг, я упал на матрас, согнувшись от боли.К счастью, это не было тревожной внутренней болью. Не было ощущения, что со мной или моим будущим ребенком случилось что-то действительно плохое. Но я этого не ожидал. Меня никогда не предупреждали об этой боли. . . тупой, но удушающий спусковой крючок, который сработал внезапно и никуда не исчезал. Проще говоря, это была болезненность, которую можно было получить только в результате какой-то больной тренировки, когда я сидел, расставив ноги, в конце дорожки для боулинга, в то время как кто-то продолжал наносить удары.
Я еле мог ходить.С каждым шагом постоянная тупая боль в тазу разносилась во все стороны. Я пытался растянуться. Я пробовала сидеть на мяче для упражнений. Пробовал грелки. Пробовала холодные компрессы. Я пыталась надавить на таз голыми руками, как будто пытаясь заставить ребенка перестать пытаться высунуть голову. Ничего не помогло.
Затем я обратился в Google. Я искал «сильная тазовая боль на 35 неделе» и, о чудо, я был не один. Одна за другой я нашла доски объявлений, на которых беременные женщины спрашивали, что, черт возьми, творится с их телами.Сотни из них, объединившись в незапланированной боли, взывали к ответам.
Хорошая новость: это нормально. Но, к сожалению, как я узнал от врача, на этом хорошие новости заканчиваются.
Хотя не все женщины проходят через это, и большинство женщин, которые действительно испытывают боль, делают это на очень низком уровне, для некоторых это мучительно. . . и истощает (и для меня хуже, чем мои возможные схватки).
Вызывается надоедливым гормоном релаксином, его цель — растянуть внутриматочные связки, позволяя матке и тазу расширяться при подготовке к опусканию ребенка по родовым путям.В некоторых случаях релаксин выполняет свою работу слишком хорошо, и связки вокруг тазовой кости становятся особенно расшатанными и даже нестабильными.
Что касается того, как уменьшить боль, это плохие новости. Для некоторых он уйдет сам по себе, но не рассчитывайте на это. Когда я спросила своего врача, что я могу сделать, чтобы почувствовать себя лучше, она ответила: «Рожайте». Отлично.
И хотя некоторые женщины начинают ощущать ужасные эффекты релаксина уже на 32-й неделе беременности или на 38-й неделе, это не означает, что роды неизбежны.Таким образом, вы можете быть обременены зубной болью в долгосрочной перспективе.
Мой лучший совет — перед началом третьего триместра приготовиться к удару. Если вы относитесь к числу немногих неудачников, которые испытывают эту боль, она будет серьезной, и вам придется найти другие способы скоротать время, помимо неспешных прогулок в парке. И знайте, что мой врач был прав: обычно боль проходит сразу после родов. Его место занимает всего несколько вещей. . .
Тазовая боль при беременности (SPD)
Если вы получите правильный совет и лечение, оно действительно может помочь, так что не стесняйтесь обсудить это с вашей акушеркой или врачом.
Ежедневные советы, которые помогут упростить PGP
- Старайтесь избегать действий, которые усугубляют боль. Например, если боль усиливается при расставании ног, скатывайтесь с кровати и поднимайтесь по лестнице по очереди.
- Получите помощь в заботе о других детях, если это возможно.
- Если у вас есть малыш, возьмите его в коляске, чтобы вы могли использовать его, чтобы поддержать себя во время ходьбы (и не носить его с собой), и постарайтесь не заходить слишком далеко, если возвращаться будет болезненно.
- Носите поддерживающую обувь на плоской подошве.
- Делайте покупки в Интернете или попросите кого-нибудь сделать для вас покупки.
- Избегайте брасс, если вы плаваете, и будьте осторожны с другими плавными движениями.
- Одевайся сидя.
Могу ли я заниматься спортом, если у меня есть PGP?
Помимо лечебной физкультуры, вам следует продолжать оставаться активным любым способом, который не причиняет вам боли. Ваш уровень активности, скорее всего, будет зависеть от степени боли. Если вы раньше были активны, это может быть очень неприятно, когда вы обнаружите, что вам нужно прекратить или уменьшить тренировку.
Если можете, пробуйте разные упражнения, пока не найдете то, что работает. Некоторые женщины говорят, что езда на велосипеде не вызывает боли, тогда как ходьба очень болезненна, для других плавание или водные упражнения могут обеспечить некоторый комфорт.Если вы записываетесь на занятия по акванатальному лечению, спросите инструктора, есть ли у них опыт работы с PGP.
Во время плавания избегайте грудного поглаживания, так как это может вызвать еще большую боль.
Главное запомнить — прекратить любую деятельность, которая вызывает боль.
Как PGP влияет на роды?
Вы можете попросить физиотерапевта и акушерку помочь вам учесть PGP в вашем плане родов.
Рождение в воде может быть полезным, потому что вода может поддержать вас и облегчить передвижение.Вы также можете найти некоторые рабочие места лучше, чем другие, и они могут посоветовать вам, какие из них могут быть лучшими.
Сколько времени нужно, чтобы PGP исчезла после рождения?
Это будет зависеть от тяжести PGP, но большинство женщин могут ожидать улучшения своих симптомов через 2-6 недель после родов, поскольку их гормоны и организм восстанавливаются после беременности.
Это может расстраивать, когда у вас есть новорожденный, но найдите время отдохнуть и примите любую помощь, которую вам предлагают. Во время беременности вам, возможно, захочется подумать о том, какая поддержка вам понадобится после рождения ребенка и кто сможет помочь вам, пока вы выздоравливаете.
Если вы все еще испытываете боль при посещении терапевта на 6-недельном обследовании, сообщите ему, потому что он может направить вас на физиотерапию.
Узнайте больше о своем теле после рождения.
Эмоциональное воздействие тазовой боли при беременности
«Очень важно получить помощь раньше, чем позже, поскольку это временами истощает физически и психически». Молли
Ежедневная физическая боль может действительно утомить вас эмоционально, особенно если вам тоже трудно заснуть.Если вы чувствуете, что PGP влияет на ваше настроение, и вы расстраивались чаще, чем обычно, в течение двух или более недель, поговорите со своей акушеркой или врачом.
План благополучияТомми поможет вам выразить свои чувства словами, если вы не знаете, с чего начать разговор.
Дополнительная информация
Тазовые, акушерские и гинекологические физиотерапевты (POGP)
POGP — это филиал Chartered Society of Physiotherapy, чьи проверенные члены должны быть доступны, если вам потребуется совет, дополнительная информация или лечение.
Тазовое партнерство
The Pelvic Partnership предоставляет женщинам и медицинским работникам информацию о передовых методах лечения и ведения PGP, связанных с беременностью. Посетите веб-сайт pelvicpartnership.org.uk для получения информации и поддержки.
BabyCentre UK
Поделитесь своим опытом работы с PGP и обменивайтесь советами с другими участниками дружной группы поддержки PGP BabyCentre.
Ой! Снятие родовых болей
Мы все видели те сцены из фильмов, когда женщина в инвалидном кресле врывается в двери больницы после того, как у нее отошла вода.Смена плана — будущая мать кричит изо всех сил, выталкивая ребенка. Затем произошел денежный выстрел в новых родителей, которые с обожанием смотрели на своего новорожденного. Но в реальной жизни роды могут занять намного больше времени, чем несколько минут отредактированного экранного времени, и есть множество способов справиться с болью, возникающей при рождении ребенка.
Эрика Ву, сертифицированная медсестра-акушерка в Калифорнийском университете в Сан-Диего, рассказывает о стадиях родов, боли, связанной с процессом, и доступных вмешательствах — как медикаментозных, так и немедикаментозных.
Как беременная узнает, что у нее роды?
Труд очень загадочен, и никогда нельзя точно знать, когда он начнется. У большинства женщин различные признаки схваток появляются за несколько часов или недель даже до официального начала родов. К ним могут относиться:
- Увеличенные выделения из влагалища — коричневые, розовые или увеличенные слизистые выделения в целом являются хорошим признаком того, что шейка матки начинает созревать и слизистая пробка, закрытый вход в матку, высвобождается.
- Многие женщины замечают усиление давления в тазу, когда голова ребенка опускается в таз.Некоторые называют это «осветлением», и это может произойти за несколько недель до начала схваток.
- У некоторых женщин усиливается тошнота, жидкий стул или даже диарея, когда организм готовится к родам.
- Наиболее частым признаком родов является учащение спазмов, связанных с сжатием живота или синдромом Брэкстона. Эти ранние сокращения обычно начинаются в нижней части живота / лобковой области и распространяются в сторону поясницы. Их частота и продолжительность начинают увеличиваться, становясь более регулярными и ритмичными.Иногда эти сокращения могут начаться и быстро нарастать, но в большинстве случаев это может занять несколько часов или даже несколько дней. Мы рассчитываем схватки от начала одного до начала следующего сокращения. Когда они все еще нерегулярны и с интервалом более пяти минут, большинство женщин все еще находятся на стадии созревания шейки матки / очень ранней стадии родов. Эти нерегулярные схватки могут даже замедлиться или прекратиться, чтобы дать маме отдохнуть. Когда частота начинает увеличиваться и схватки разделяются на пять минут или меньше в течение часа или более, наблюдается тенденция к расширению шейки матки и изменениям, знаменующим начало раннего прогрессирования родов.
Какие стадии родов и какие боли связаны с каждой стадией?
Первый период родов — раскрытие шейки матки или раскрытие шейки матки от 0 до 10 сантиметров. Ранние роды — это когда шейка матки начинает расширяться с закрытой до пяти сантиметров при регулярных сокращениях. Ранние схватки, как правило, немного короче (60 секунд или меньше) и более похожи на менструальные спазмы в нижней части живота и спине. Ранние роды могут длиться несколько часов, а то и день или больше.
Когда схватки усиливаются, охватывают верхнюю часть живота и с интервалом в две-три минуты, скорее всего, начинаются активные схватки, то есть на стадии от 6 до 10 сантиметров. Активные схватки намного сильнее, продолжительнее (продолжительностью от одной до двух минут) и почти всегда требуют большего внимания, дыхания и смены положения / поддержки родов. У женщин также обычно наблюдается более регулярное расширение шейки матки с интервалом в среднем один или несколько сантиметров в час. Конечно, все роды могут быть разными для каждой женщины, так что это может быть переменный континуум.
Как только женщина достигает 10 сантиметров, начинается второй период родов, и начинается толчок, пока ребенок не родится. Это может занять от нескольких минут до часов в зависимости от положения ребенка, усилий матери и анестезиологического вмешательства.
Третий период родов — это когда ребенок рождается и рождается плацента.
Какие виды немедикаментозных вмешательств обеспечивает UC San Diego Health при родовой боли?
Кадр Кэтрин Хейгл и Сета Рогена из Universal Picture Новорожденный .
Множественные изменения положения : ходьба, выпады, приседания, шарики для родов, стулья для родов и использование Rebozos (тканевый платок, родом из Мексики, который при правильном размещении может помочь поднять вес нижней части живота с лобковой кости, сжать бедра при работе со спиной или помочь на этапе толкания, натягивая ткань в разных положениях (сидя, на корточках или стоя). Все эти положения помогают переместить ребенка в положение, в котором он спускается по родовым путям, помогая женщине справиться с схватками.Женщины часто могут сосредоточиться на движении, а не на сокращении.
Doulas : Женщины могут нанять частных доул или попросить одного из наших волонтеров Программа «Сердца и руки». Доулы полезны во многих отношениях, но, в частности, они обеспечивают непрерывную немедицинскую поддержку в родах, включая помощь в дыхательных техниках, противодавлении, изменении положения и массаже, и могут быть сторонником ваших предпочтений в отношении родов и родов.
Гидротерапия (родовые ванны) : Плавучесть может помочь сохранить свободу движений во время схваток.Теплая вода помогает расслабиться между схватками, облегчает боли в теле, в том числе боли в спине, улучшает кровообращение и является безопасным и эффективным средством снятия боли.
Душ : теплая вода помогает расслабиться и снижает материнское напряжение во время пика схваток. Партнерам предлагается присоединиться, чтобы помочь с поддержкой.
Водонепроницаемые беспроводные мониторы : Они позволяют роженицам принимать душ для облегчения боли, сохраняя при этом преимущества гидротерапии и тщательного наблюдения за ребенком.Беспроводные мониторы также позволяют женщинам легко менять положение и свободно ходить по своим комнатам или по коридорам, если они того пожелают.
Какие виды медикаментозных вмешательств предоставляет UC San Diego Health при родовой боли?
Закись азота : Закись азота — это газ, который женщины вдыхают через маску во время схваток. Женщины по-прежнему осознают схватки, но закись азота помогает уменьшить беспокойство во время них. Некоторые женщины вначале могут испытывать тошноту или головокружение, но обычно они проходят через несколько минут.Это вмешательство обеспечивает свободу движений, например, стоя или сидя на мяче для родов, чтобы помочь ребенку спуститься по родовому каналу. Женщины могут использовать закись азота как единственную форму обезболивания или ее также можно использовать как мост к другим формам обезболивания по мере прогрессирования родов. Это безопасно и эффективно как для мамы, так и для малыша. Он не такой сильный, как газ, который вы получаете при посещении стоматологического кабинета, и вы не будете смеяться во время родов. Его можно использовать в любое время во время родов, на стадии толчка или даже во время заживления ран, если у матери нет лекарств.
Внутривенное обезболивающее : Наркотики или опиоиды помогают расслабить ум и тело во время пика схваток. Это помогает уменьшить болевые ощущения и, в зависимости от стадии родов, может даже позволить женщине немного отдохнуть и поспать. Он действительно передается ребенку через плаценту, но со временем, как и мать, он проходит и имеет небольшие побочные эффекты. Некоторые женщины также чувствуют первоначальное головокружение и тошноту, но это часто проходит со временем.Мы часто комбинируем наркотик с противорвотным (против тошноты) лекарством, чтобы помочь, а также продлить время обезболивания. Существуют разные виды наркотиков, которые используются на разных этапах родов, чтобы уменьшить побочные эффекты у новорожденного в случае быстрых родов.
Региональная анестезия (эпидуральная анестезия) : это метод обезболивания, который уменьшает болевые ощущения в области живота и ниже, путем введения небольшой трубки в область, окружающую спинной мозг в нижней части спины, которая подсоединяется к помпе.
