симптомы и лечение у женщин
Ревматоидный артрит – патология суставов, которая при отсутствии правильной терапии приводит к полному обездвиживанию конечностей. Заболевание чаще всего диагностируется у женщин. Это связано с регулярными гормональными изменениями и другими факторами. Как возникает ревматоидный артрит, каковы симптомы и лечение у женщин – вот темы этой статьи.
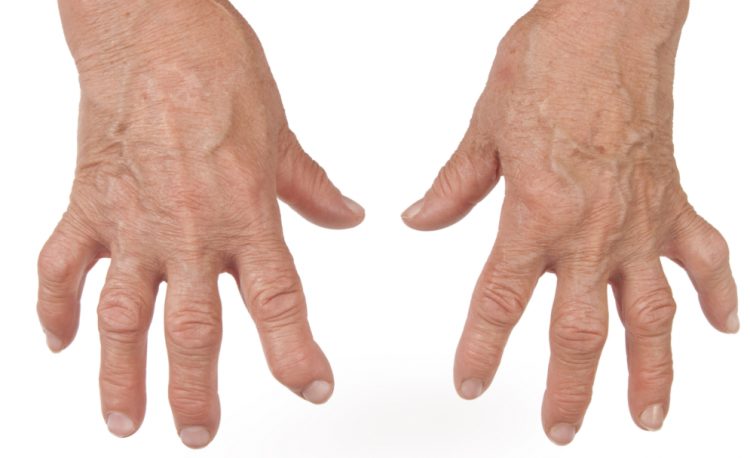
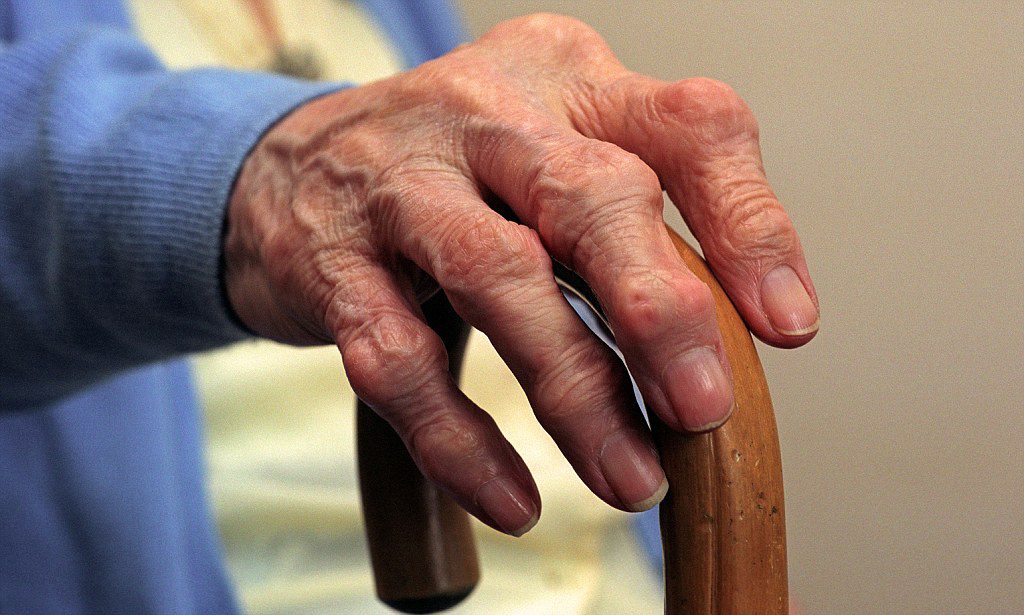
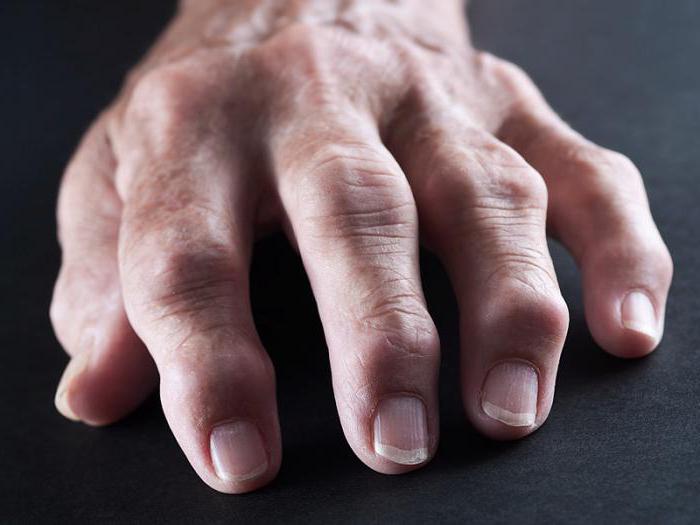
 Как выглядят руки при ревматоидном артрите
Как выглядят руки при ревматоидном артритеЧто такое ревматоидный артрит?
Ревматоидный артрит – патология, при которой иммунитет организма разрушает соединительную ткань, вследствие чего развивается воспалительный процесс. Это приводит к потере подвижности суставов, а при отсутствии своевременного лечения к полному разрушению хряща и поражению внутренних органов.
Выделяют два вида патологии:
- Серопозитивный артрит. Заболевание характеризуется медленным течением и присутствием в крови ревматоидного фактора. Такая болезнь диагностируется чаще всего.
- Серонегативный артрит. В крови пациента отсутствует ревматоидный фактор. Патология характеризуется быстрым течением. Болезнь начинает развитие с кистей рук или коленного сустава.
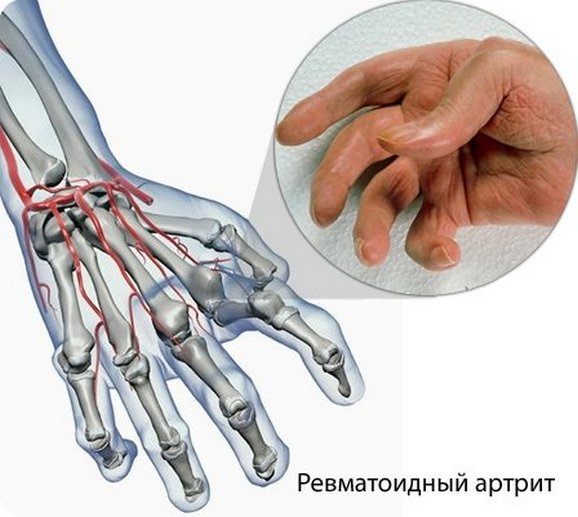
 Специалисты выделяют два вида патологии
Специалисты выделяют два вида патологииКогда наступает обострение, ревматоидный артрит поражает и лимфоузлы. В результате патологии их размеры увеличиваются, структура становится более плотной. При пальпации лимфоузлы становятся подвижными. Болевой синдром не возникает.
Из-за поражения лимфоузлов появляются такие проблемы:
- увеличивается температура тела;
- учащается пульс;
- затрудняется дыхание.
Почему женщины болеют чаще?
Патология диагностируется у женщин чаще, чем у мужчин из-за регулярных гормональных сбоев. В частности, на возникновение заболевания влияет кортизол – биологически активный глюкокортикостероидный гормон стероидной природы.
На протяжении всей жизни женский организм испытывает изменения гормонального фона, и именно этот фактор приводит к развитию патологии. Гормональный дисбаланс связан с менструацией, периодом вынашивания малыша, лактацией и менопаузой.
 Патология чаще всего встречается у женщин
Патология чаще всего встречается у женщинПо результатам клинических исследований было установлено, что в случае понижения уровня кортизола в крови соединительная ткань подвергается атакам иммунной системы. Выводы сделаны по результатам анализа крови женщин в период вынашивания младенца и менопаузы.
Исследование показало, что в первом триместре беременности концентрация гормона увеличивается. Это приводит к тому, что симптоматика патологии пропадает и болезнь переходит в стадию ремиссии. После появление малыша на свет уровень кортизола уменьшается. После этого начинается обострение заболевания.
Когда у женщины наступает климакс, риск возникновения ревматоидного артрита увеличивается в несколько раз. Это связано не только с уменьшением концентрации гормона, но и с возрастными изменениями.
Симптомы
Первые признаки ревматоидного артрита женщины могут не заметить. Это связано с тем, что симптоматика патологии неярко выражена. На первых стадиях развития болезни появляются такие признаки:
- раздражительность;
- быстрая утомляемость;
- гиперпотливость;
- общее ухудшение самочувствия.

 Симптоматика на начальной стадии болезни не ярко выраженная
Симптоматика на начальной стадии болезни не ярко выраженнаяПосле этого появляются ярко выраженные симптомы:
- скованность суставов в утренние часы;
- покраснение эпидермиса в проблемной области;
- отёчность мягких тканей;
- увеличение местной температуры в области поражения сустава;
- болевой синдром, который усиливается во время движений.
При отсутствии полноценной терапии далее происходит деформация суставов, травмирование внутренних органов и эпидермиса.
Если патология поражает кисти рук, происходит искривление пальцев. Со временем большой палец полностью перестаёт двигаться, что лишает пациентку возможности удерживать нормально в руках какие-либо предметы.
На поздних стадиях развития патологии появляются следующие признаки:
- трофические язвы на эпидермисе рук и ног;
- высыпания коричневого оттенка на ладонях;
- коленная киста, внутри которой находится жидкость – такое образование при ревматоидном артрозе может вскрываться самостоятельно;
- снижение плотности костной ткани.
Симптоматика патологии разнообразна и помимо специфических симптомов возникают системные проявления, особенно, если не была проведена своевременная терапия.
При поражении ступни над 2-м и 3-м пальцем появляются такие признаки:
- отёчность мягких тканей;
- воспалительный процесс;
- покраснение эпидермиса;
- болевой синдром, который усиливается во время движений, в особенности при ношении неудобной обуви и пары на каблуках;
- деформация пальцев;
- уплотнения над поражённым суставом;
- потеря чувствительности всей ступни по мере развития патологии.
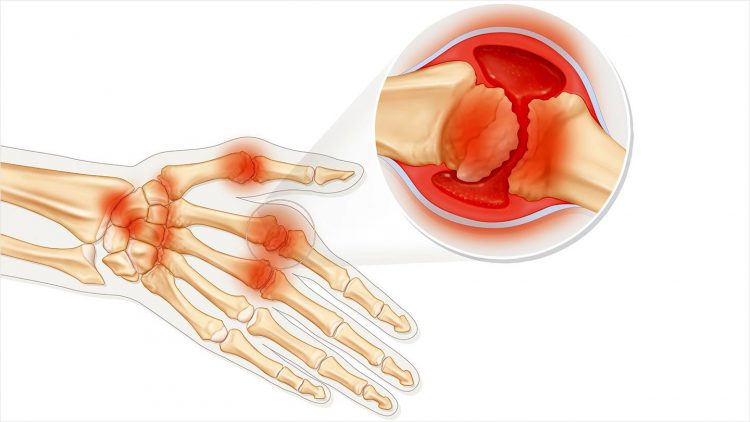
 Деформация суставов при артрите
Деформация суставов при артритеПри поражении голени возникает:
- отёчность мягких тканей;
- скованность суставов в утренние часы;
- болевой синдром, который усиливается, когда пациентка в течение длительного времени пребывает в положении стоя.
Симптомы поражения коленного сустава будут следующими:
- отёчность мягких тканей, окружающих коленный сустав;
- болевой синдром, который усиливается при движении коленом;
- скованность суставов в утренние часы;
- коленная киста, внутри которой находится жидкость.
При поражении тазобедренного и крестцово-подвздошного суставов появляется болевой синдром. Боль усиливается во время движения и отдаёт в пах и ягодицы.
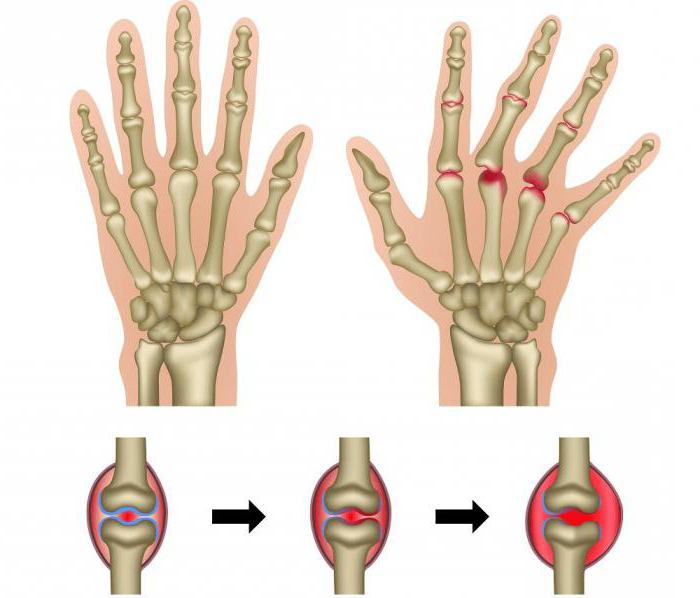
Степени и виды болезни
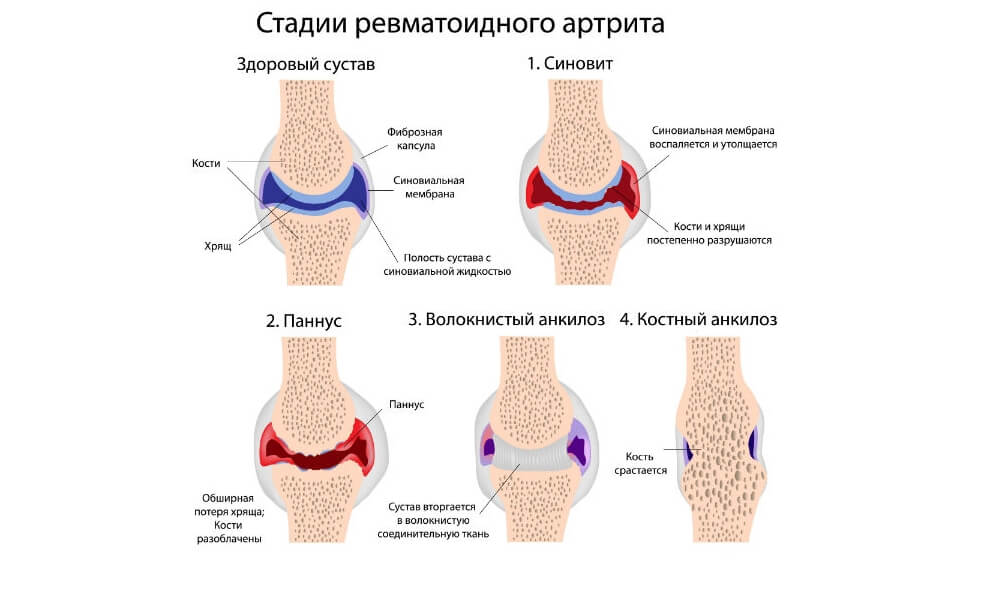
Независимо от причины возникновения артрита у женщин, выделяют четыре стадии развития патологии:
- Первая стадия. Это начальная форма развития патологии. Разновидность характеризуется утончением костных и уплотнением мягких тканей. Такие виды патологии отличаются медленным течением и отсутствием характерной симптоматики в течение продолжительного периода.
- Вторая стадия. Мышца атрофируются, но сустав не изменяется. Стадия характеризуется возникновением болевого синдрома и скованностью движений. Появляется также слабость и увеличивается местная температура тела.
- Третья стадия. Происходит разрушение хрящевой ткани, мышцы полностью атрофируются, а суставы деформируются. Каждое движение причиняет боль, которая не проходит даже в состоянии покоя.
- Четвёртая стадия. Конечность полностью теряет подвижность. Возникают такие осложнения, как эрозии, кисты, остеопороз.
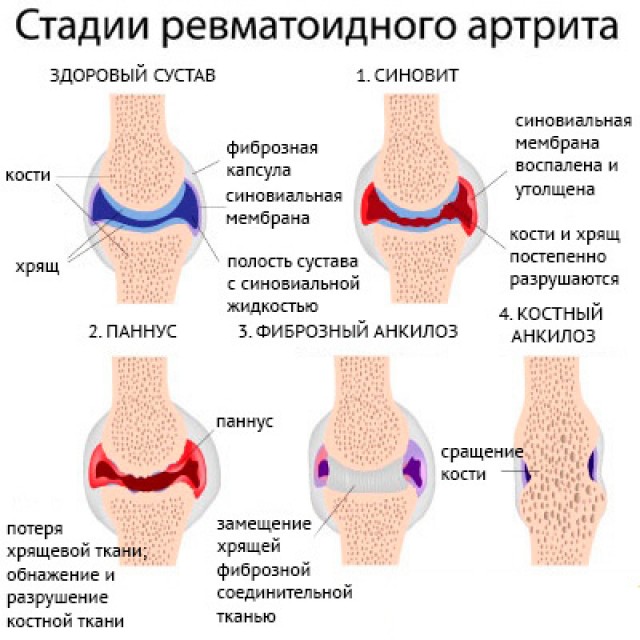
 Специалисты выделяют 4 стадии развития патологии
Специалисты выделяют 4 стадии развития патологииУзелки при ревматоидном артрите появляются на второй стадии развития патологии. Чтобы избежать возникновения осложнений, рекомендуется проводить лечение сразу после возникновения заболевания.
Причины заболевания
До сих пор не выявлены истинные причины возникновения болезни. Врач выделяют только факторы, подталкивающие возникновение заболевания:
- генетическая предрасположенность;
- гормональные нарушения, вызванные менструацией, беременностью, менопаузой;
- патологии аутоиммунного характера;
- плохие экологические условия;
- заболевания ЖКТ, спровоцированные инфекциями;
- нестабильный эмоциональный фон.

 Существует несколько факторов, которые могут спровоцировать развитие заболевания
Существует несколько факторов, которые могут спровоцировать развитие заболеванияПрофилактика заболевания
Чтобы избежать возникновения патологии, врачи советуют придерживаться таких профилактических мероприятий:
- правильного питания;
- здорового образа жизни – рекомендуется отказаться от вредных привычек, заняться спортом и закаливанием;
- регулярно проходить медосмотр;
- вовремя лечить патологии, спровоцированные инфекциями и вирусами;
- не допускать переохлаждения;
- использовать лекарственные препараты только по назначению врача.
Диагностика
Чтобы определить патологию, выполняется диагностика, ЛФК и лечение ревматоидного артрита назначается только после выявления заболевания.
 При первых симптомах заболевания следует обратиться к врачу
При первых симптомах заболевания следует обратиться к врачуИнструментальная
Для диагностики заболевания назначают такие исследования:
- Рентген. Позволяет обнаружить болезнь на ранней стадии развития. Это один из самых доступных методов диагностики ревматоидного артрита.
- УЗИ. Назначают для выявления заболевания крупных суставов.
- МРТ. Исследование помогает диагностировать заболевание на ранней стадии. МРТ показывает, какие изменения происходят в мягких и хрящевых тканях.
Лабораторная (Анализы)
Чтобы правильно диагностировать ревматоидный артрит, также назначают анализ крови. На патологию указывают следующие показатели:
- повышенная скорость оседания эритроцитов;
- снижение концентрации эритроцитов и гемоглобина;
- повышение С-реактивного белка и Гамма-глобулина;
- уменьшается концентрация тромбоцитов в крови;
- обнаруживается ревматоидный фактор – только при определённой разновидности заболевания.
 Пациенту необходимо сдать анализ крови
Пациенту необходимо сдать анализ кровиТрадиционное лечение
Лечение ревматоидного артрита назначает врач после диагностики патологии. Чтобы избавиться от симптоматики, используется комплексная терапия. Лечить болезнь рекомендуется медикаментозными средствами, а также выполнить специальные упражнения. В некоторых случаях требуется оперативное вмешательство.
Медикаментозное
Чтобы остановить процесс разрушения хрящевой ткани и восстановить клетки, которые не были полностью уничтожены, назначается базисная терапия. Такое лечение основывается на приёме следующих препаратов:
- хондропротекторов;
- цитостатиков;
- биологических средств.


Для избавления от симптоматики врачи назначают такие средства:
- Нестероидные препараты, обладающие противовоспалительными свойствами. Такие средства купируют болевой синдром, снимают отёчность мягких тканей, возвращают суставам подвижность. Чаще всего врач-ревматолог назначает Диклофенак, Ибупрофен и Напроксен.
- Кортикостероидные средства от артрита. Это препараты, приготовленные на основе гормонов. Продукты назначают только в том случае, если НПВС доказали свою неэффективность. Такие средства быстро избавляют от симптоматики болезни. Применяют кортикостероиды только по назначению врача.
Хирургическое
Оперативное вмешательство проводят только при полном обездвиживании суставов. Обычно это происходит при разрушении хрящевой ткани на последних стадиях развития патологии. В этом случае повреждённый сустав меняют на протез.

Лечебная гимнастика ЛФК
Медикаментозная терапия не даст желаемого результата, если не выполнять специальные упражнения, которые назначаются врачом. Упражнения подбираются в зависимости от характера болезни и субъективных особенностей пациентки. Физкультура улучшает микроциркуляцию крови и помогает вернуть суставам подвижность. ЛФК противопоказан только после проведения оперативного вмешательства.
Терапия и процедуры
Для лечения болезни, в комплексе с медикаментозной терапией и специальными упражнениями, назначаются физиолечение и другие процедуры. Избавиться от симптоматики помогают:
- лазерная терапия;
- иглоукалывание;
- облучение ультрафиолетовыми лучами и другие подобные процедуры.

 Иглоукалывание поможет снять неприятные симптомы болезни
Иглоукалывание поможет снять неприятные симптомы болезниПитание
Для повышения эффективности лечения, рекомендуется придерживаться специальной диеты:
- из рациона убирают все вредные продукты: жареное, копченое, жирное, острое и соленое, а также ограничивают потребление мучного и сладкого;
- в меню вводят больше свежих овощей, фруктов и ягод, разрешается употреблять постное мясо, белую рыбу, каши, молоко и кисломолочные продукты с минимальной массовой долей жирности;
- соблюдают режим питья – в день выпивают минимум 1,5 литра чистой воды без газа;
- кушают часто, но маленькими порциями;
- полностью исключают употребление спиртных напитков.

 Больному необходимо пересмотреть свой рацион питания
Больному необходимо пересмотреть свой рацион питанияНародное лечение
Народная медицина предлагает свои методы терапии заболевания. Использование любого препарата рекомендуется согласовывать с врачом.
Растирки и ванны
Снять симптоматику патологии помогают растирки. Для этого используют специальные средства, которые втирают в пораженные области. Это помогает улучшить микроциркуляцию крови и возвращает суставам подвижность. Рекомендуется использовать средство, приготовленное из следующих компонентов:
- сок черной редьки – 3 стакана;
- водка – 1 стакан.

 Из черной редьки можно приготовить растирку
Из черной редьки можно приготовить растиркуОба продукта соединяют, и полученный состав используют для втирания в проблемные области несколько раз в день.
Для избавления от симптоматики рекомендуется использовать соляные ванны. Для этого в воде разводят в морскую соль. После этого ванную принимают в течение 15 минут. Соль содержит большое число полезных элементов, которые положительно сказываются на состоянии хрящевой ткани.
Настои и отвары
Для лечения заболевания рекомендуется также использовать настои и отвары, приготовленные на основе лекарственных растений. Такие средства употребляют внутрь и используют для компрессов и растирок.
Быстро избавиться от признаков болезни помогают отвар, приготовленный из таких продуктов:
- плоды шиповника – 2 большие ложки;
- хвоя – 50 гр;
- вода – 1 л.

 Для лечения болезни можно использовать отвар шиповника
Для лечения болезни можно использовать отвар шиповникаВсе продукты кладут в эмалированную емкость и заливают водой. Средство кипятят в течение часа, охлаждают и фильтруют. Препарат принимают по стакану один раз в день.
Компрессы
Компрессы, приготовленные на основе лекарственных растений, дают такой результат:
- способствуют восстановлению хрящевой ткани;
- избавляют от отёчности и болевого синдрома;
- возвращают суставам подвижность.
Хорошо зарекомендовали себя средства из лопуха или капусты. Листья обдают кипятком, прикладывают к больному месту и сверху фиксируют полиэтиленовую пленку и шерстяную ткань. Компресс держат в течение 12 часов. Рекомендуется проводить процедуру перед сном и оставлять средство до утра.
Ревматоидный артрит при отсутствии правильной терапии может привести человека к инвалидности. По этой причине нельзя игнорировать заболевание. Рекомендуется обращаться к врачу после возникновения первых симптомов.
Признаки ревматоидного артрита у женщин: отличия от мужчин
Ревматоидный артрит – это заболевание, которое сопровождается хроническим воспалением. Во время его развития наибольшему поражению подвергаются суставы человека, что приводит к нарушению их функций.
Инвалидность при ревматоидном артрите у женщин проявляется довольно часто. Если не лечить болезнь, то человек потеряет трудоспособность в течение пяти лет с момента обнаружения первых признаков заболевания. Данная статистика наблюдается в 75 % всех случаев.
Выделяют несколько гипотез происхождения такого вида артрита, однако все они подтверждают аутоиммунный характер болезни, которая сопровождается активным воспалительным процессом в мелких периферических суставах кистей.
Помогут лучше понять особенности ревматоидного артрита следующие факты о нем:
- Заболевание чаще наблюдается у женщин в возрасте 30-40 лет. Реже патология диагностируется у мужчин после сорока.
- Ревматологи делают успехи в лечении артрита, однако точных причин его развития до сих пор не выявлено. Выделяют несколько явных факторов, которые могут вызвать данную патологию (травма, ранее перенесенная инфекция).
- Заболевание способно поражать детей и людей пожилого возраста.
- Артрит часто сопровождается волнообразным протеканием с периодами ремиссии и вторичных обострений.
- Болезнь имеет тенденцию к парному поражению суставов рук.
- Симптомы ревматоидного артрита у женщин во многом зависят от скорости развития патологии. Чем быстрее болезнь прогрессирует, тем опаснее ее проявления.
- Наиболее эффективно лечение, если оно начинается до момента перехода заболевания в хроническую форму.
- Очень редко, но бывают случаи спонтанного самоизлечения, когда у пациента наступает полная ремиссия.
- Артрит может в течение длительного периода протекать вообще без заметных симптомов.
- Болезнь оказывает негативное воздействие на качество жизни человека: пациентам приходится оставлять работу из-за потери физической активности.
- При артрите воспаление поражает все элементы сустава: связки, мышцы, хрящи, суставная жидкость.
Данный вид артрита может поражать любых людей, вне зависимости от образа жизни. Заболевание нередко диагностируется сразу у нескольких членов семьи, которые правильно питаются и проводят спортивные тренировки. Это только доказывает возможность генетической склонности к патологии.
«Женские» причины
Важно знать! Врачи в шоке: «Эффективное и доступное средство от АРТРИТА существует…» Читать далее…
Вероятные причины ревматоидного артрита у женщин:
- Ранее перенесенный инфекционный артрит, который развивается вследствие переохлаждения либо травм.
- Различные аутоиммунные болезни, когда при быстром прогрессировании патологии иммунные клетки организма «сбиты с толку». В подобном состоянии вместо того, чтобы бороться с вирусом, иммунитет начинает атаковать здоровые ткани.
К подобному состоянию приводят ангина, длительные ОРВИ, грипп. Дополнительные факторы:
- Проживание в неблагоприятной экологической среде, наличие вредных привычек (курение, прием спиртного).
- Употребление вредной пищи, насыщенной опасными химическими элементами.
- Индивидуальная наследственная предрасположенность женщины к данному заболеванию.
- Инфекционное поражение (вирусом краснухи).
- Сильное психоэмоциональное перенапряжение и стресс могут значительно повысить риск развития данного заболевания.
Факторы риска:
- наличие у женщины гормональных или эндокринных нарушений;
- возраст более сорока лет;
- длительная депрессия;
- лечение некоторыми лекарственными средствами.
Первые признаки
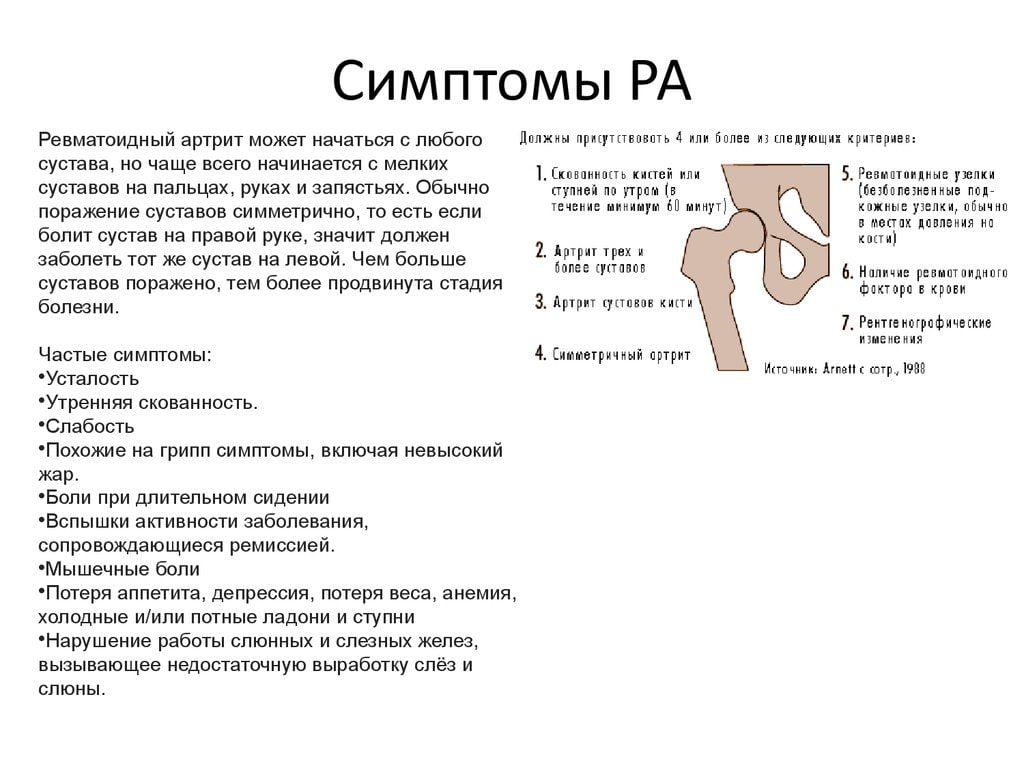
Первично ревматоидный артрит провоцирует так называемые суставные проявления:
|
Симптом |
Особенности проявления |
| Болезненность в суставах | В самом начале прогрессирования патологии боль будет беспокоить женщину только при физических нагрузках либо движении мелкими суставами кисти. По мере развития заболевания болезненность начнет усугубляться и становиться более выраженной. Нередко от ноющей боли женщины страдают в ночное время |
| Скованность | Чаще всего наблюдается ощущение скованности в суставах утром. В таком состоянии пациентка не сможет осуществлять полные движения пораженным суставом. Это является весомым признаком именно ревматоидной формы артрита |
| Отек | Спустя несколько недель после появления боли пораженный сустав может покраснеть, приобрести отечность. При пальпации будет заметно уплотнение. Сама покрасневшая кожа станет более чувствительной, истонченной на вид |
| Нарушение двигательных функций | Вследствие того, что женщина будет страдать от сильной боли, она сознательно уменьшит подвижность пораженного сустава, что повлечет более быстрое развитие деформации. При развитии контрактуры есть риск потери возможности сгибания и разгибания сустава |
| Атрофирование мышц | Ослабление и атрофирование мышц наблюдается при снижении подвижности сустава. Состояние нередко возникает при переходе воспалительного процесса на мышцы |
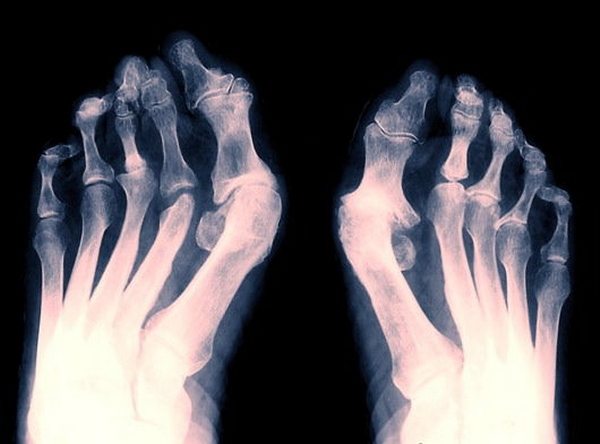
| Деформация | Приводит к выраженному изменению сустава из-за отеков и последующих подвывихов. Может возникать вальгусная деформация большого пальца ноги, «паукообразная» кисть либо перегибание пальцев рук. Признаки будут зависеть от конкретного пораженного сустава |
| Анкилоз | Такой симптом наблюдается в запущенных стадиях артроза. Он приводит к полному разрушению хряща и развитию неподвижности сустава |
Внесуставные симптомы
Признаки ревматоидного артрита у женщин могут проявляться не только в виде болей и отека. Нередко они провоцируют системные ухудшения в организме:
- Повышение температуры тела.
- Сильная утомляемость, недомогание.
- Сброс веса. В некоторых случаях наблюдается истощение организма.
- Склонность к воспалению мышц.
- Появление некрозных очагов на коже, сухость и шелушение эпидермиса.
- Образование черных пятен на ногтях.
- Сыпь красного цвета, частые подкожные кровоизлияния.
- Склонность к кровотечениям.
- Развитие инфаркта.
- Увеличение и болезненность лимфоузлов.
- Приобретение кожей стоп синего оттенка.
- Образование ревматоидных узлов и шишек. Они безболезненные, плотные на ощупь.
- Развитие сердечной недостаточности.
- Снижение аппетита.
Нарушения в системах организма
Вследствие того, что эта форма артрита является аутоиммунным заболеванием, она негативно отображается на работе всех систем организма. У человека могут поражаться почки и печень, приводя к развитию гепатита.
В пищеварительной системе сбои проявляются при лечении НПВС. Возможны боли в животе, тошнота и рвота, образование эрозий на слизистой желудка.
В нервной системе могут возникать отклонения в виде снижения чувствительности и парестезии.
Дополнительные нарушения при прогрессировании заболевания:
- покраснение глаз;
- ломкость ногтей;
- атрофия мышц;
- метеоризм и колит.
Вследствие такого большого количества возможных симптомов выявить ревматоидный артрит непросто. Для этого пациентке нужно пройти полный перечень диагностических процедур.
Стадии
Данная форма артрита может протекать в четырех стадиях, каждая из которых сопровождается своими характерными нарушениями.
Начальная форма заболевания приводит к утончению кости, которое можно заметить на снимке рентгена. Мягкие ткани при этом будут уплотнены. В таком состоянии заболевание может протекать годами, до того момента, пока оно не начнет активно прогрессировать.
Вторая стадия сопровождается нарушением подвижности сустава и болезненностью. Хрящевые ткани пока не деформированы, однако мышцы начинают атрофироваться. Может повышаться температура тела, наблюдаться сильная слабость.
На третьей стадии деформируется сустав. Мышцы будут атрофированы полностью, а хрящ разрушен. Из-за активного воспалительного процесса совершать движение больным суставом очень сложно.
Последняя стадия приводит к остеопорозу, образованию кист и эрозий. Сустав полностью деформирован и обездвижен. Больной человек страдает от постоянных болей. Также заболевание способно поразить несколько суставов.
Диагностика
Для подтверждения диагноза, а также определения степени его запущенности пациентке следует провести следующие диагностические процедуры:
- Рентгенография. Она выявит состояние костей, наличие щелей в них и эрозий. Чаще всего выполняется рентген кистей и стоп.
- Анализ на СОЭ при ревматоидном артрите у женщин. Данное исследование предусматривает забор крови из пальца для выявления ревматоидного фактора. Показатель обнаруживает процесс воспаления в организме, который происходит именно во время ревматоидного артрита. При подтверждении диагноза уровень СОЭ будет выше 25 мм/час.
- УЗИ и кардиограмма используются в качестве дополнительных диагностических процедур.
Во время выявления такого заболевания может потребоваться консультации и осмотр ревматолога, хирурга, терапевта и ортопеда.
Лечебная терапия подбирается для каждого пациента индивидуально, с учетом запущенности его заболевания и первопричины патологии. Традиционное лечение:
- назначение противовоспалительных препаратов;
- применение иммунодепрессантов эффективно при тех причинах артрита, которые связанны с психическими нарушениями;
- использование анальгетиков и средств для снятия отека;
- назначение хондропротекторов;
- симптоматическое лечение;
- проведение физиотерапии;
- соблюдение диеты;
- народное лечение.
Народная терапия
Лечение народными средствами ревматоидного артрита у женщин показывает неплохие результаты. С его помощью можно улучшить обмен веществ, снизить воспаление и болезненность.
Лучшие рецепты народной терапии:
- Натереть сырой картофель, обдать его кипятком. Положить смесь в бинтовую повязку и перемотать ею больной сустав. Оставить компресс на ночь. Он поможет снять воспаление.
- Ложку уксуса смешать с 300 мл воды. Смочить в готовом растворе бинтовую повязку и приложить к пораженному суставу на пару часов.
- Залить 2 ложки шиповника и 50 граммов хвои 2 л воды. Прокипятить, настоять в течение часа. Процедить и принимать перорально по стакану в день.
- Смешать стакан водки и три стакана сока черной редьки. Добавить ложку соли. Втирать смесь в сустав при активном воспалении.
- Смешать желток и яблочный уксус. Готовой смесью смазывать пораженное место перед сном.
- Выжать сок из чеснока, принимать его по ложке вместе с молоком.
- Проводить обертывания с распаренным листом лопуха.
- Нанести на кожу жирный крем, прикладывать к больному месту марлю, смоченную в чесночном растворе.
- Взять три ложки сирени и залить ее 500 мл водки. Настоять в течение месяца. Использовать для растираний пораженного сустава.
Чтобы не ухудшить свое состояние, перед использованием любых рецептов народной медицины женщине нужно проконсультироваться с наблюдающим врачом. Заниматься бесконтрольным лечением строго запрещено.
Прогноз
Быстро прогрессирующий ревматоидный артрит способен сократить продолжительность жизни пациентки от трех до двенадцати лет. Не столько опасно само заболевание, сколько его осложнения.
Женщины с данной болезнью больше подвержены ожирению и развитию патологий сердечно-сосудистой системы.
Общий прогноз при таком артрите зависит от степени запущенности патологии и проводимых лечебных мер. Чем раньше будет начата терапия, тем выше шанс на стабилизацию состояния.
Похожие статьи
Как забыть о болях в суставах и артрите?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРИТА существует! Читать далее >>>
загрузка…
Ревматоидный артрит у женщин: лечение, причины, симптомы
Такая суставная болезнь, как ревматоидный артрит, встречается часто у женщин вне зависимости от возрастной категории. В первую очередь его распространенность связана с особенностями женского гормонального фона на всех этапах жизни. Сопутствующие недуги, инфекции и травмы только усугубляют ситуацию, и провоцируют аутоиммунную реакцию защитной функции организма.

Причины и механизм развития
Вне зависимости от первопричины, которая спровоцировала развитие патологического процесса, в организме происходит конкретная дегенеративная реакция. Под действием раздражителя иммунная система человека вырабатывает антитела, что направлены на утилизацию патогенных агентов. При развитии воспалительного процесса их количество заметно возрастает. В этот период в работе защитной функции происходит сбой. Антитела ошибочно атакуют здоровые клетки своего организма. Подобная аутоиммунная реакция провоцирует ревматоидный артрит. При этом выделяются лейкоциты, которые проникают в суставную полость и близко лежащие мягкие ткани, что приводит к развитию воспалительного процесса.
Основная причина развития болезни до сих пор не установлена. Но существует ряд факторов, которые провоцируют начало патологии:
- генетическая предрасположенность;
- частые стрессовые ситуации;
- сопутствующие болезни аутоиммунного характера;
- инфекции различного генеза;
- экологический фактор;
- травмы.
Как у женщин молодого, так и пожилого возраста, спусковым механизмом для развития артрита срабатывают нарушения гормонального фона. В климактерический период это объясняется резким понижением уровня эстрогена. В более молодом возрасте — скачками показателей половых гормонов под действием негативных факторов. Любые проявления гормональных сбоев считаются благоприятными условиями для развития недуга.
Вернуться к оглавлениюСимптомы артрита
 Вскоре после начала развития патологии женщина начинает чувствовать боли в сочленениях.
Вскоре после начала развития патологии женщина начинает чувствовать боли в сочленениях.На начальных этапах болезнь не проявляется, и больной не подозревает про разрушительные изменения в суставах. Первые признаки артрита у женщин проявляются через несколько месяцев после начала дегенеративно-дистрофических нарушений. За это время в костно-хрящевой ткани происходят множественные изменения патологического характера.
Выделяют следующие основные симптомы ревматоидного артрита:
- болезненные ощущения в пораженных суставах;
- нарушение подвижности, ощущение скованности;
- припухлость и гиперемия околосуставных кожных покровов;
- нарушение функциональности мышц;
- визуальные деформации суставов.
Изначально поражаются стопы. Далее воспаление распространяется вверх по нижней конечности, и позже, в патологический процесс втягиваются остальные крупные суставы и все отделы позвоночника. При этом появляются другие симптомы артрита, такие как образование подкожных узелков в области пораженных участков. Они хорошо прощупываются, и при пальпации могут вызывать неприятные ощущения. При серьезных дегенеративных изменениях отмечается увеличение и воспаление лимфатических узлов, особенно в области шеи. Такое состояние может сопровождаться общим ухудшением самочувствия, слабостью и повышением температуры тела. Нередко поражаются такие органы, как печень и селезенка. Тогда у женщин резко возникает риск развития гепатита. При этом отмечается нарушение пищеварения, тошнота, горечь во рту, снижение аппетита.
Вернуться к оглавлениюМетоды диагностики
 Для выявления патологии нужно сдавать кровь на биохимический анализ.
Для выявления патологии нужно сдавать кровь на биохимический анализ.Иногда диагностировать артрит у женщин сложнее, чем у мужчин. Связано это с потребностью проведения дополнительных анализов для определения состояния гормонального фона. В основном для диагностики артрита используют следующие исследования:
- Общий и биохимический анализ крови. Способствует выявлению признаков воспаления в организме. Определяет ревматоидный фактор путем исследований показателей СОЭ.
- Рентгенографию. Определяет наличие структурных повреждений в костно-хрящевой ткани.
- КТ и МРТ. Диагностируют очаговые эрозийные образования в суставной полости и околосуставных мягких тканях.
- УЗД. Определяет анатомические особенности строения суставов.
Как при ревматоидном артрите у женщин проводится лечение?
Лечебные мероприятия при ревматоидном артрите у женщин практически не отличаются от тех, что применяются для лечения мужчин. В первую очередь назначаются нестероидные противовоспалительные средства, которые направлены на устранение болевого синдрома и снижение воспалительной реакции. Длительный прием таких препаратов негативно сказывается на состоянии слизистых оболочек органов пищеварения и микрофлоры кишечника. Поэтому в комплексе назначаются лекарства, что направлены на устранение негативной симптоматики. В запущенных случаях, когда дегенеративно-дистрофические процессы активно прогрессируют, применяются кортикостероиды. Эффект заметен уже на вторые сутки после начала лечения. Обязательно назначаются минеральные и витаминные комплексы, а также препараты для нормализации регенерации клеток костно-хрящевой ткани.
Женщинам с нарушением гормонального фона назначаются корректирующие препараты на основе фитогормонов.
 Для облегчения состояния больной успешно применяется бальнеотерапия.
Для облегчения состояния больной успешно применяется бальнеотерапия.Широко применяется физиотерапия. Процедуры способствуют улучшению местной трофики, снижению воспаления и болевых ощущений. С такой целью применяют:
- УФО;
- электрофорез;
- лазеротерапию;
- различные бальнеологические процедуры.
А также показаны занятия ЛФК. Физические упражнения способствуют улучшению кровообращения, устранению застойных явлений и увеличению амплитуды движений в пораженных суставах. Массаж применяется в период ремиссии для улучшения местной циркуляции и снижения ревматических проявлений. В тяжелых случаях, когда все методы лечения не эффективны, проводится оперативное вмешательство по замене сустава.
Вернуться к оглавлениюПрогнозы при болезни
Раннее диагностирование недуг дает возможность купировать ревматоидные процессы, тем самым сохранив работоспособность пораженных суставов. При активном прогрессировании болезни в костно-хрящевой ткани происходят сложные дистрофически-дегенеративные процессы, которые втягивают в патологический процесс большую часть опорно-двигательного аппарата и другие внутренние органы. Подобное осложнение приводит к инвалидности. Нередко у молодых женщин в период беременности приостанавливались разрушительные ревматоидные процессы, что связывают с ростом такого гормона, как кортизол.
Вернуться к оглавлениюПрофилактические меры
Профилактика ревматоидного артрита заключается в полноценной минерализации костно-хрящевой ткани. С такой целью применяются биологически активные добавки, в составе которых кальций и витамин D. Особое внимание уделяется питанию. Чтобы минимизировать риск развития суставных болезней в рацион вводятся свежие овощи, жирные сорта рыбы и молочные продукты. Для активизации иммунной системы применяются витаминные комплексы и иммуностимуляторы. Важно вовремя лечить вирусные и инфекционные болезни, чтобы не возникало сопутствующих осложнений. Для профилактики артрита важно избавиться от вредных привычек и увеличить количество пеших прогулок на свежем воздухе. Женщинам рекомендуется контролировать состояние гормонального фона.
ВАЖНО ЗНАТЬ! Даже ‘запущенные’ суставы можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Валентин Дикуль читать рекомендацию…
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с воспалением хрящевой ткани пока не на вашей стороне…
И вы уже думали о стационарном лечении? Оно и понятно, ведь боли в суставах — очень опасный симтом, который при несвоевременном лечении может закончиться ограниченной подвижностью. Подозрительный хруст, скованность после ночного отдыха, кожа вокруг проблемного места натянута, отеки на больном месте… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать статью о современных методах лечения суставов… Читать статью >>
Первые признаки ревматоидного артрита: описание, диагностика и особенности лечения
Из всех болезней суставов в настоящее время чаще всего встречается ревматоидный артрит. У некоторых проявления впервые фиксируются в раннем детстве, хотя преимущественно жертвы патологии – люди старше 30. Не наблюдается связи между распространенностью болезни, полом, положением в обществе. Некоторое время назад по этому заболеванию специалисты ВОЗ подвели неутешительную статистику – из года в год число случаев увеличивается на два процента. Предполагают, что тенденция сохранится. Чтобы вовремя заметить у себя заболевание и принять меры по сохранению качества жизни, нужно знать, что такое ревматоидный артрит, признаки, которыми он себя проявляет.
Болезнь: важные особенности
Причины болезней суставов для медицины и по сей день темная область. Предполагают, что дело в понижении иммунитета. Обычно при такой проблеме человек подвержен инфекционным болезням, что и приводит к артриту. Роковую роль могут сыграть полученные в разном возрасте травмы. Бытует мнение, что причиной может стать аллергия, но эта теория спорная и официального подтверждения пока не получила.
Болезнь считается сложной и для пациента, и для лечащего врача. Первого мучают боли при ревматоидном артрите, второму крайне сложно подобрать терапию, которая бы помогла против этого заболевания. Известно, что при артрите сильно страдает синовиальная оболочка сустава, возникают деформации. В некоторых случаях это может привести к полной потере способности трудиться.
Откуда корни растут?
Считается, что первые признаки ревматоидного артрита могут появиться у тех, кому свойственен слабый иммунитет, а также у переживших разнообразные травмы. Инфицирование организма также представляет собой серьезную опасность для здоровья суставов.
Артрит – это такая патология суставов, которая спровоцирована продуцированием аутоиммунных тел, быстро делящихся в здоровых тканях. Артрит нередко провоцируется гепатитом, стенокардией. Негативные изменения суставов, свойственные заболеванию, в некоторых случаях необратимы.
Артрит: бывает разный
Симптомы и первые признаки ревматоидного артрита отличаются от свойственных моноартриту, поражающему лишь один сустав. При ревматоидном варианте под ударом оказываются многочисленные небольшие суставы. Сильно страдают лодыжки, пальцы на руках. Зачастую болезнь поражает коленные, тазобедренные суставы, плечи. Обычно проявления болезни симметричны.
Симптомы ревматоидного артрита у женщин, мужчин развиваются постепенно, медленно, поначалу совершенно незаметно для больного. Но невнимательность к первым признакам болезни может плохо закончиться – если не начать лечение сразу же, в будущем высока вероятность сильной необратимой деформации.
Симптомы: на что обратить внимание?
Признаки и симптомы ревматоидного артрита сходны с проявлениями артритов других типов. В первую очередь это болевой синдром, ощущение дискомфорта в пораженной зоне. Болезненность суставов со временем нарастает, становится практически непереносимой. С самого начала больные ощущают скованность движений по утрам. Причина – отек мышц.
Прогрессирование болезни сопровождается:
- лихорадкой;
- сонливостью;
- отсутствием аппетита;
- болезненностью суставов ночью, днем;
- атрофией мышц;
- отеками;
- повышенным потоотделением в пораженных зонах.
Заметив у себя ранние признаки и симптомы ревматоидного артрита, необходимо срочно посетить врача. Чем раньше начинается лечение, тем больше шансов на благополучный исход и сохранение качества жизни. Затянув с обращением за медицинской помощью, можно оказаться в ситуации, когда повреждения суставов уже не устранить.
Ревматоидный артрит: симптомы и лечение
Народные средства при этом заболевании показывают очень низкую эффективность. Действительно хорошего результата можно добиться лишь комплексной терапией под контролем врача. Необходимы клинические, лабораторные ремиссии. Основная задача докторов – предупредить деструкцию суставов, чтобы человек не стал инвалидом.
Лечение болезни – это сочетание лекарственных препаратов, в том числе анальгетиков, а также профилактических, лечебных реабилитационных мероприятий. Из лекарств в первую очередь помогают нестероидные противовоспалительные – они внимают воспаление, устраняют инфекцию, снимают боль. Самые часто используемые медикаменты – «Кетопрофен», «Диклофенак», «Ибупрофен».
Особенности лекарственных препаратов
Из всех средств, показывающих большую или меньшую эффективность при артрите, наибольшее распространение получил «Метотрексат». Средство цитостатическое, фармакологическое, предотвращает разрушение здоровых клеток, борется со злокачественными. При артрите применение этого средства – эталонное лечение.
Недопустимо самостоятельное назначение себе медикаментов против болезней суставов. Дозу, длительность курса, конкретный препарат подбирает квалифицированный врач, учитывая при этом индивидуальные особенности организма больного. «Метотрексат» имеет противопоказания, не применяется при наличии инфекционных болезней в хронической, острой формах, при язвах, беременности. Его нельзя использовать при слабом иммунитете и недостаточной активности почек, печени.
Артрит: страдают даже дети
Взрослые должны знать, каковы признаки ревматоидного артрита у детей. Это позволит при первых проявлениях болезни принять меры по защите будущего ребенка. Развивающийся в юном возрасте артрит называют «ювениальным». Он встречается в возрасте до 16 лет и обычно протекает в хронической форме. Причина, как правило, в генетике.
Среди прочих болезней суставов среди молодежи ревматоидный артрит – на первом месте. У каждого пятитысячного ребенка диагностируют симптомы болезни. Заметить болезнь в самом начале очень сложно, поэтому родители должны быть предельно внимательны к своим чадам. У детей признаки ревматоидного артрита следующие:
- нездоровая, неправильная походка;
- неловкие, неточные движения рук;
- неправильная моторика плеч.
Больным детям сложно поворачивать голову, многие жалуются на боли в суставах.
Полиартрит: как заметить?
Полиартрит – заболевание, при котором одновременно страдают разные ткани сустава. Обычно причина в повреждении синовиальной суставной оболочки. Выделяют следующие подвиды полиартрита:
- инфекционный;
- ревматоидный;
- кристаллический;
- псориатический.
Классические проявления: не спутать ни с чем
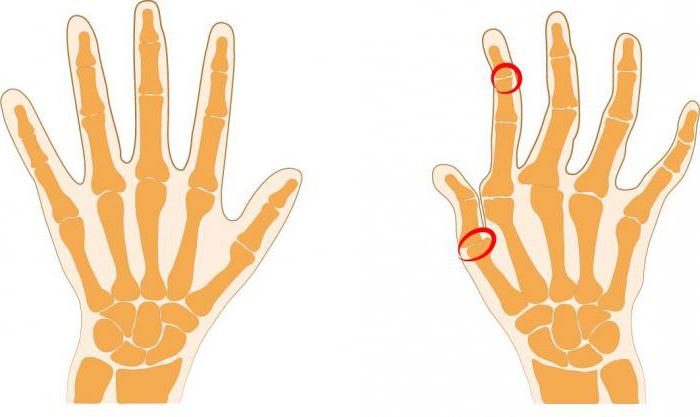
Первые признаки ревматоидного артрита довольно яркие, не похожие на другие болезни. Пястно-фаланговые суставы опухают и воспаляются. Наиболее заметно это по среднему, указательному пальцам. Несколько реже воспаляется лучезапястный сустав. На обеих руках поражения одинаковые, процесс проходит симметрично. Вместе с этим мучает болевой синдром, активизирующийся в ночное время и по утрам. Чаще боли характерны для первой половины суток, а вот после полудня сходят на нет. Пик боли приходится на три часа ночи.

При артрите часто страдают небольшие суставы на ногах. Наиболее подвержена болезни область основания пальцев. Нажимать на подушечки пальцев становится больно. Со временем прогрессирующая патология охватывает крупные суставы. Впрочем, это зависит еще и от формы артрита: бывает так, что страдают все суставы, но есть и такие формы, когда болезнь влияет только на крупные.
Заметно в домашних условиях
Предположить артрит несложно. Если по утрам преследует ощущение отечности, затекшести, если кажется, будто бы надеты слишком тесная обувь, перчатки, вероятно, дело в болезни суставов. Скованность сохраняется часами после пробуждения, но со временем исчезает.
Со временем можно обнаружить уплотнения под кожей. Они формируются вблизи стоп, локтей, определяются на ощупь. Врачи называют их ревматоидными узелками. Такие формирования сильно не разрастаются, похожи на горошины, особенного неудобства не доставляют, иногда пропадают, потом появляются вновь.
Болезнь: чем еще проявляется?
Признаки ревматоидного артрита второй степени включают в себя интоксикацию. Это выражается в слабости, уменьшении аппетита, дестабилизации температуры. Многие отмечают уменьшение веса. Одновременно с этим пальцы, руки деформируются. Врачи именуют процесс «ульнарной девиацией». Этим термином отмечают ситуацию, когда происходит отклонение наружу пальцев, а вместе с ними и рук. При такой деформации теряется подвижность, руки постоянно зафиксированы в анатомически неправильном положении. Это, в свою очередь, приводит к проблемам кровотока, нарушается иннервация, кожа бледнеет, мышцы постепенно атрофируются.
Прогрессирование болезни выражается в поражении большего числа суставов. Чем больше пострадавшая зона, тем тяжелее положение больного. Воспаления, возникающие в крупных суставах, особенно проблематичны. При этом человек с трудом двигается, не может жить полноценной жизнью. Это приводит к развитию кисты Бейкера, то есть такого новообразования вблизи колена, которое спровоцировано излишками жидкости в этой области – из-за них ткани растягиваются.
Дополнительные симптомы
Довольно часто ревматоидный артрит проявляется дополнительными проблемами:
- жжет в глазах;
- воспаляется слюнная железа;
- на вдохе болит в груди;
- повышается потоотделение;
- конечности немеют;
- при долгом сохранении сидячей позы возникают боли;
- преследует ощущение усталости;
- часто появляется ОРВИ;
- болезненность мышц;
- депрессия.
Проявления: от чего зависит?
Ревматоидный артрит – системная болезнь, от которой страдают многие ткани организма. Степень тяжести определяется по ряду признаков. Врачи оценивают сложность лечения, определяют, какие зоны оказались поражены и делают прогнозы, насколько обратимы изменения. Также обязательно обращают внимание на то, есть ли осложнения, каковы патологические изменения в организме больного.
До 70% случаев активируются в холодный сезон. Артрит провоцируют инфекции, бактерии, операции и травмы. Со временем суставная болезнь поражает другие ткани, что приводит к несуставным проявлениям патологии.
Болезнь начинается: как это происходит?
Начало болезни бывает острым, подострым. Второй вариант встречается чаще, проявляется болевым синдромом, причем боль ноющая, преследует постоянно, волнообразно усиливается (зависит от времени суток).

При остром воспалении больной ощущает сильную мышечную боль, приступы длительные, ощущения ноющие. Может начаться лихорадка, показывающая, что в организме присутствует воспаление. Обычно врачи прописывают глюкокортикоиды, за счет которых экссудат уменьшается в объеме, проходит воспаление. У здорового человека такие гормоны вырабатываются в достаточном количестве самостоятельно, пик приходится на утро.
Почти у всех больных артритом страдают кисти. Наиболее чувствительная к болезни зона – вблизи пясти, межфаланговые суставы. Страдает запястье. Сперва заметны отеки, воспаления, затем теряется подвижность, не удается сжать руку в кулак. Если вовремя не начать лечить нарушение, со временем оно распространяется на другие органы.
Народные средства
Лечение симптомов ревматоидного артрита у женщин, мужчин народными средствами предполагает применение настоек, мазей, отваров, изготовленных из трав. Кроме того, рекомендуют перейти на полностью натуральное питание и тщательно следить за диетой. Одно из наиболее эффективных средств – это картофель. Из него делают различные домашние препараты, в той или иной степени избавляющие от проявлений заболевания.
Если замечены описанные выше симптомы ревматоидного артрита у женщин, мужчин, детей, можно взять несколько картофелин, очистить, натереть, положить в льняной мешок, минуту поварить, дать стечь воде и приложить к больному месту. Рекомендовано повторять эту процедуру не менее двух недель ежедневно перед сном.
Что еще применить?
Народная медицина знает довольно много рецептов, рекомендованных при артрите. Например, можно лечиться каштанами. Когда дерево зацветет, собирают цветы и заливают их водкой: на 300 г соцветий приходится 200 мл спиртного напитка. Вместо водки можно взять предварительно разбавленный чистой водой спирт. Настойку ставят в темное место на 2 недели, после чего 10 дней подряд трижды в сутки пьют по столовой ложке перед приемом пищи.
Еще один рецепт предполагает использование лаврового листа. 30 г сухих листьев тщательно измельчают, заливают полулитром кипяченой воды и дают настояться в течение полусуток. Напиток пьют перед приемом пищи каждый день десять дней подряд. Доза – 100 мл.
Устранить признаки ревматоидного артрита помогает сабельник. Растение сушат, измельчают, заливают водкой в расчете литра на 200 г травы. В качестве альтернативы можно использовать изготовленный в домашних условиях самогон. Смесь настаивают 3 недели, процеживают, используют в пищу по столовой ложке перед приемом пищи. Длительность курса – две недели. Вместо сабельника можно взять бузину, почки березы или кору ивы.
Признаки ревматоидного артрита у женщин
Симптомы и лечение ревматоидного артрита у женщин

Ревматоидный артрит – патология суставов, которая при отсутствии правильной терапии приводит к полному обездвиживанию конечностей. Заболевание чаще всего диагностируется у женщин. Это связано с регулярными гормональными изменениями и другими факторами. Как возникает ревматоидный артрит, каковы симптомы и лечение у женщин – вот темы этой статьи.
Как выглядят руки при ревматоидном артрите
Что такое ревматоидный артрит?
Ревматоидный артрит – патология, при которой иммунитет организма разрушает соединительную ткань, вследствие чего развивается воспалительный процесс. Это приводит к потере подвижности суставов, а при отсутствии своевременного лечения к полному разрушению хряща и поражению внутренних органов.
Выделяют два вида патологии:
- Серопозитивный артрит. Заболевание характеризуется медленным течением и присутствием в крови ревматоидного фактора. Такая болезнь диагностируется чаще всего.
- Серонегативный артрит. В крови пациента отсутствует ревматоидный фактор. Патология характеризуется быстрым течением. Болезнь начинает развитие с кистей рук или коленного сустава.
Специалисты выделяют два вида патологии
Когда наступает обострение, ревматоидный артрит поражает и лимфоузлы. В результате патологии их размеры увеличиваются, структура становится более плотной. При пальпации лимфоузлы становятся подвижными. Болевой синдром не возникает.
Из-за поражения лимфоузлов появляются такие проблемы:
- увеличивается температура тела;
- учащается пульс;
- затрудняется дыхание.
Почему женщины болеют чаще?
Патология диагностируется у женщин чаще, чем у мужчин из-за регулярных гормональных сбоев. В частности, на возникновение заболевания влияет кортизол – биологически активный глюкокортикостероидный гормон стероидной природы.
На протяжении всей жизни женский организм испытывает изменения гормонального фона, и именно этот фактор приводит к развитию патологии. Гормональный дисбаланс связан с менструацией, периодом вынашивания малыша, лактацией и менопаузой.
Патология чаще всего встречается у женщин
По результатам клинических исследований было установлено, что в случае понижения уровня кортизола в крови соединительная ткань подвергается атакам иммунной системы. Выводы сделаны по результатам анализа крови женщин в период вынашивания младенца и менопаузы.
Исследование показало, что в первом триместре беременности концентрация гормона увеличивается. Это приводит к тому, что симптоматика патологии пропадает и болезнь переходит в стадию ремиссии. После появление малыша на свет уровень кортизола уменьшается. После этого начинается обострение заболевания.
Когда у женщины наступает климакс, риск возникновения ревматоидного артрита увеличивается в несколько раз. Это связано не только с уменьшением концентрации гормона, но и с возрастными изменениями.
Симптомы
Первые признаки ревматоидного артрита женщины могут не заметить. Это связано с тем, что симптоматика патологии неярко выражена. На первых стадиях развития болезни появляются такие признаки:
- раздражительность;
- быстрая утомляемость;
- гиперпотливость;
- общее ухудшение самочувствия.
Симптоматика на начальной стадии болезни не ярко выраженная
После этого появляются ярко выраженные симптомы:
- скованность суставов в утренние часы;
- покраснение эпидермиса в проблемной области;
- отёчность мягких тканей;
- увеличение местной температуры в области поражения сустава;
- болевой синдром, который усиливается во время движений.
При отсутствии полноценной терапии далее происходит деформация суставов, травмирование внутренних органов и эпидермиса.
Если патология поражает кисти рук, происходит искривление пальцев. Со временем большой палец полностью перестаёт двигаться, что лишает пациентку возможности удерживать нормально в руках какие-либо предметы.
На поздних стадиях развития патологии появляются следующие признаки:
- трофические язвы на эпидермисе рук и ног;
- высыпания коричневого оттенка на ладонях;
- коленная киста, внутри которой находится жидкость – такое образование при ревматоидном артрозе может вскрываться самостоятельно;
- снижение плотности костной ткани.
Симптоматика патологии разнообразна и помимо специфических симптомов возникают системные проявления, особенно, если не была проведена своевременная терапия.
При поражении ступни над 2-м и 3-м пальцем появляются такие признаки:
- отёчность мягких тканей;
- воспалительный процесс;
- покраснение эпидермиса;
- болевой синдром, который усиливается во время движений, в особенности при ношении неудобной обуви и пары на каблуках;
- деформация пальцев;
- уплотнения над поражённым суставом;
- потеря чувствительности всей ступни по мере развития патологии.
Деформация суставов при артрите
При поражении голени возникает:
- отёчность мягких тканей;
- скованность суставов в утренние часы;
- болевой синдром, который усиливается, когда пациентка в течение длительного времени пребывает в положении стоя.
Симптомы поражения коленного сустава будут следующими:
- отёчность мягких тканей, окружающих коленный сустав;
- болевой синдром, который усиливается при движении коленом;
- скованность суставов в утренние часы;
- коленная киста, внутри которой находится жидкость.
При поражении тазобедренного и крестцово-подвздошного суставов появляется болевой синдром. Боль усиливается во время движения и отдаёт в пах и ягодицы.
Степени и виды болезни
Независимо от причины возникновения артрита у женщин, выделяют четыре стадии развития патологии:
- Первая стадия. Это начальная форма развития патологии. Разновидность характеризуется утончением костных и уплотнением мягких тканей. Такие виды патологии отличаются медленным течением и отсутствием характерной симптоматики в течение продолжительного периода.
- Вторая стадия. Мышца атрофируются, но сустав не изменяется. Стадия характеризуется возникновением болевого синдрома и скованностью движений. Появляется также слабость и увеличивается местная температура тела.
- Третья стадия. Происходит разрушение хрящевой ткани, мышцы полностью атрофируются, а суставы деформируются. Каждое движение причиняет боль, которая не проходит даже в состоянии покоя.
- Четвёртая стадия. Конечность полностью теряет подвижность. Возникают такие осложнения, как эрозии, кисты, остеопороз.
Специалисты выделяют 4 стадии развития патологии
Узелки при ревматоидном артрите появляются на второй стадии развития патологии. Чтобы избежать возникновения осложнений, рекомендуется проводить лечение сразу после возникновения заболевания.
Причины заболевания
До сих пор не выявлены истинные причины возникновения болезни. Врач выделяют только факторы, подталкивающие возникновение заболевания:
- генетическая предрасположенность;
- гормональные нарушения, вызванные менструацией, беременностью, менопаузой;
- патологии аутоиммунного характера;
- плохие экологические условия;
- заболевания ЖКТ, спровоцированные инфекциями;
- нестабильный эмоциональный фон.
Существует несколько факторов, которые могут спровоцировать развитие заболевания
Профилактика заболевания
Чтобы избежать возникновения патологии, врачи советуют придерживаться таких профилактических мероприятий:
- правильного питания;
- здорового образа жизни – рекомендуется отказаться от вредных привычек, заняться спортом и закаливанием;
- регулярно проходить медосмотр;
- вовремя лечить патологии, спровоцированные инфекциями и вирусами;
- не допускать переохлаждения;
- использовать лекарственные препараты только по назначению врача.
Диагностика
Чтобы определить патологию, выполняется диагностика, ЛФК и лечение ревматоидного артрита назначается только после выявления заболевания.
При первых симптомах заболевания следует обратиться к врачу
Инструментальная
Для диагностики заболевания назначают такие исследования:
- Рентген. Позволяет обнаружить болезнь на ранней стадии развития. Это один из самых доступных методов диагностики ревматоидного артрита.
- УЗИ. Назначают для выявления заболевания крупных суставов.
- МРТ. Исследование помогает диагностировать заболевание на ранней стадии. МРТ показывает, какие изменения происходят в мягких и хрящевых тканях.
Лабораторная (Анализы)
Чтобы правильно диагностировать ревматоидный артрит, также назначают анализ крови. На патологию указывают следующие показатели:
- повышенная скорость оседания эритроцитов;
- снижение концентрации эритроцитов и гемоглобина;
- повышение С-реактивного белка и Гамма-глобулина;
- уменьшается концентрация тромбоцитов в крови;
- обнаруживается ревматоидный фактор – только при определённой разновидности заболевания.
Пациенту необходимо сдать анализ крови
Традиционное лечение
Лечение ревматоидного артрита назначает врач после диагностики патологии. Чтобы избавиться от симптоматики, используется комплексная терапия. Лечить болезнь рекомендуется медикаментозными средствами, а также выполнить специальные упражнения. В некоторых случаях требуется оперативное вмешательство.
Медикаментозное
Чтобы остановить процесс разрушения хрящевой ткани и восстановить клетки, которые не были полностью уничтожены, назначается базисная терапия. Такое лечение основывается на приёме следующих препаратов:
- хондропротекторов;
- цитостатиков;
- биологических средств.
Для избавления от симптоматики врачи назначают такие средства:
- Нестероидные препараты, обладающие противовоспалительными свойствами. Такие средства купируют болевой синдром, снимают отёчность мягких тканей, возвращают суставам подвижность. Чаще всего врач-ревматолог назначает Диклофенак, Ибупрофен и Напроксен.
- Кортикостероидные средства от артрита. Это препараты, приготовленные на основе гормонов. Продукты назначают только в том случае, если НПВС доказали свою неэффективность. Такие средства быстро избавляют от симптоматики болезни. Применяют кортикостероиды только по назначению врача.
Хирургическое
Оперативное вмешательство проводят только при полном обездвиживании суставов. Обычно это происходит при разрушении хрящевой ткани на последних стадиях развития патологии. В этом случае повреждённый сустав меняют на протез.
Лечебная гимнастика ЛФК
Медикаментозная терапия не даст желаемого результата, если не выполнять специальные упражнения, которые назначаются врачом. Упражнения подбираются в зависимости от характера болезни и субъективных особенностей пациентки. Физкультура улучшает микроциркуляцию крови и помогает вернуть суставам подвижность. ЛФК противопоказан только после проведения оперативного вмешательства.
Терапия и процедуры
Для лечения болезни, в комплексе с медикаментозной терапией и специальными упражнениями, назначаются физиолечение и другие процедуры. Избавиться от симптоматики помогают:
- лазерная терапия;
- иглоукалывание;
- облучение ультрафиолетовыми лучами и другие подобные процедуры.
Иглоукалывание поможет снять неприятные симптомы болезни
Питание
Для повышения эффективности лечения, рекомендуется придерживаться специальной диеты:
- из рациона убирают все вредные продукты: жареное, копченое, жирное, острое и соленое, а также ограничивают потребление мучного и сладкого;
- в меню вводят больше свежих овощей, фруктов и ягод, разрешается употреблять постное мясо, белую рыбу, каши, молоко и кисломолочные продукты с минимальной массовой долей жирности;
- соблюдают режим питья – в день выпивают минимум 1,5 литра чистой воды без газа;
- кушают часто, но маленькими порциями;
- полностью исключают употребление спиртных напитков.
Больному необходимо пересмотреть свой рацион питания
Народное лечение
Народная медицина предлагает свои методы терапии заболевания. Использование любого препарата рекомендуется согласовывать с врачом.
Растирки и ванны
Снять симптоматику патологии помогают растирки. Для этого используют специальные средства, которые втирают в пораженные области. Это помогает улучшить микроциркуляцию крови и возвращает суставам подвижность. Рекомендуется использовать средство, приготовленное из следующих компонентов:
- сок черной редьки – 3 стакана;
- водка – 1 стакан.
Из черной редьки можно приготовить растирку
Оба продукта соединяют, и полученный состав используют для втирания в проблемные области несколько раз в день.
Для избавления от симптоматики рекомендуется использовать соляные ванны. Для этого в воде разводят в морскую соль. После этого ванную принимают в течение 15 минут. Соль содержит большое число полезных элементов, которые положительно сказываются на состоянии хрящевой ткани.
Настои и отвары
Для лечения заболевания рекомендуется также использовать настои и отвары, приготовленные на основе лекарственных растений. Такие средства употребляют внутрь и используют для компрессов и растирок.
Быстро избавиться от признаков болезни помогают отвар, приготовленный из таких продуктов:
- плоды шиповника – 2 большие ложки;
- хвоя – 50 гр;
- вода – 1 л.
Для лечения болезни можно использовать отвар шиповника
Все продукты кладут в эмалированную емкость и заливают водой. Средство кипятят в течение часа, охлаждают и фильтруют. Препарат принимают по стакану один раз в день.
Компрессы
Компрессы, приготовленные на основе лекарственных растений, дают такой результат:
Ревматоидный артрит симптомы и лечение у женщин
Ревматоидный артрит – это аутоиммунное заболевание с приступообразным течением, проявляющееся воспалением мелких суставов. Заболевание встречается у людей среднего возраста, женщины болеют чаще, чем мужчины. Ревматоидный артрит у женщин приводит к ранней инвалидности и потере трудоспособности. Патология сложно диагностируется на раннем этапе, поэтому важно обратиться к врачу при первых тревожных симптомах.
Особенности заболевания
Ревматоидный артрит – распространенная патология, которой страдает около 1% населения. Обычно первые симптомы отмечаются в возрасте старше 40 лет, но известны случаи развития ревматоидного артрита в молодом возрасте. Несмотря на то что механизм развития патологии хорошо изучен, точные причины ее возникновения до их пор остаются под вопросом.
Заболевание характеризуется поражением мелких суставов. Они воспаляются, деформируются, появляется выраженный болевой синдром. В подавляющем большинстве случаев страдают пальцы на руках.
Патология развивается медленно и протекает в хронической форме. Воспалительный процесс периодически обостряется, что приводит к отеку суставной капсулы, выраженной гиперемии кожи, сильному болевому синдрому. При отсутствии своевременного лечения артрит может приводить к инвалидности. В то же время, из-за особенностей течения, болезнь сложно поддается раннему диагностированию, что в значительной мере осложняет терапию.
Болезнь не лечится полностью, но «залечивается». Терапия направлена на устранение симптоматики, достижение стойкой ремиссии и предотвращение обострений воспалительного процесса. Все это повышает качество жизни пациента и помогает надолго сохранить трудоспособность.
Ревматоидный артрит относится к системным заболеваниям. Он поражает не только суставы, но и ткани вокруг них и может приводить к нарушению в работе внутренних органов. Патология дает осложнения на печень, почки, зрение, сердечно-сосудистую систему.
Болезнь поражает мелкие составы, а на более поздних стадиях сказывается на работе других систем и органов
Причины развития болезни у женщин
Точные причины развития ревматоидного артрита у женщин до сих пор не выявлены. Большинство врачей сходятся во мнении, что эта болезнь обусловлена генетическими нарушениями. Патология встречается у женщин почти в 4 раза чаще, чем у мужчин. Возможная причина такой избирательности – наследование определенных генов, передающихся по материнской линии детям женского пола.
Причины ревматоидного артрита у женщин также могут быть связаны с особенностями гормонального фона, влияющего на выработку коллагена.
При ревматоидном артрите наблюдается выделение в кровь особых антител, влияющих на коллаген в соединительной ткани и провоцирующих воспалительные процессы.
Известно, что у женщин ревматоидный артрит протекает в более тяжелой форме с частыми приступами, и чаще приводит к инвалидности в молодом возрасте, чем у мужчин.
Артрит у женщин в молодом возрасте
Ревматоидный артрит развивается вследствие иммунных нарушений. По неизвестным до сих пор причинам иммунитет начинает вырабатывать особые соединения, атакующие коллаген в суставных капсулах и разрушающие его. Это приводит к нарушению в подвижности суставов и вызывает воспалительный процесс, проявляющийся сильной болью.
Ревматоидный артрит может развиваться годами и протекать бессимптомно. В среднем от начала иммунопатологического процесса до появления первых симптомов проходит около года.
Причины развития патологии у женщин молодого возраста точно неизвестны. Склоняясь к наследственной теории возникновения этого заболевания, можно выделить несколько факторов, увеличивающих риски развития воспаления. К ним относят:
- перенесенные инфекционные заболевания;
- сильнейшие интоксикации организма химическими веществами;
- особенности гормонального фона;
- период вынашивания ребенка.
Ревматоидный артрит может активизироваться под действием некоторых вирусов, бактерий и грибков, проникающих в суставную сумку. Инфицирование сустава приводит к нарушению выработки синовиальной жидкости, что повышает нагрузку на сочленение и может провоцировать воспаление. При наследственной предрасположенности к ревматоидному артриту, инфицирование сустава запускает иммунопатологические процессы, приводящие к атаке клеток иммунитета на соединительную ткань. Результатом станет переход заболевания из инфекционной формы воспаления в ревматоидный артрит.
Интоксикации тяжелыми металлами приводят к нарушению работы всего организма в целом и могут выступать так называемым триггером активизации аутоиммунных процессов. В некоторых случаях это может стать причиной развития ревматоидного артрита.
При нарушениях в выработке гормонов происходит изменение метаболических процессов. Это приводит к изменениям в работе иммунной системы и может становиться причиной начала патологического процесса в суставах.
Болезнь поражает женщин в 5 раз чаще, чем мужчин
Патология также может проявляться из-за сильных эмоциональных переживаний и волнений. Как известно, сильный стресс часто играет роль спускового механизма в развитии различных заболеваний с хроническим течением.
Во время беременности женский организм претерпевает изменения. Из-за изменения в балансе половых гормонов, после родов могут обостряться различных хронические заболевания.
Интересный факт: во время беременности симптомы ревматоидного артрита стихают, патологический процесс идет на спад, но вновь обостряется спустя некоторое время после родов. Это позволяет предположить влияние гормонального фона на развитие артрита.
Артрит у женщин старше 50 лет
Несмотря на то что артрит может встречаться и у молодых людей, чаще всего эта патология поражает пациентов старше 50 лет. Причины развития заболевания у женщин этого возраста:
- гормональные изменения, происходящие из-за менопаузы;
- переохлаждение организма;
- инфекции, ОРВИ, грипп;
- сильные стрессы;
- хронические заболевания.
Уменьшение объема эстрогена влечет за собой снижение скорости выработки коллагена. Именно это изменения является одним из основополагающих факторов активизации аутоиммунного процесса, приводящего к воспалению в мелких суставах. Изменения в выработке гормонов негативно сказываются на внешнем виде – кожа становится тусклой, теряет упругость, появляются морщины. Такие же изменения, только невидимые глазу, происходят и в суставах. Суставы становятся менее подвижными, хрящи теряют эластичность, уменьшается количество синовиальной жидкости. Любое переохлаждение или травма сустава приводят к повреждению суставной капсулы, что может приводить к выработке антител, провоцирующих ревматоидное воспаление.
Начало воспалительного процесса может быть обусловлено эпизодом сильного снижения иммунитета, что происходит на фоне перенесенных заболеваний, включая грипп или банальные ОРВИ. Грипп может давать осложнения на суставы, что проявляется воспалением.
Менопауза – серьезное испытание для организма. Пока он не адаптируется к изменениям гормонального фона, повышается риск развития различных заболеваний. Организм становится восприимчив к малейшим изменениям в работе внутренних органов и нервной системы. Например, сильные стрессы и неврозы могут приводить к развитию системных нарушений в работе всего организма, включая ревматоидный артрит.
Хронические заболевания, на фоне которых возможно развитие воспаления суставов – псориаз и васкулит. Наличие этих патологий повышает риск развития артрита.
При наступлении менопаузы многократно возрастает риск развития многих заболеваний
Первые признаки артрита у женщин
Ревматоидный артрит отличается медленным развитием и длительным бессимптомным течением. Обнаружить патологию на досимптомной стадии можно случайно при исследовании анализа крови на ревматоидный фактор.
Изменения в крови не всегда обнаруживаются при артрите. Например, при серонегативной форме патологии присутствуют специфические симптомы, но ревмо-фактор отсутствует.
Системный ревматоидный артрит поражает весь организм в целом, поэтому характеризуется рядом симптомов, не связанных напрямую с функцией суставов. В числе первых признаков ревматоидного артрита у женщин:
- долгое заживление ран на руках;
- онемение пальцев рук после сна;
- постоянная усталость в ногах;
- нарушение зрения;
- астенический синдром.
Эти симптомы не затрагивают непосредственно функцию суставов, поэтому часто остаются без внимания. Женщины склонны предполагать сильную усталость, связывать дискомфорт в ногах с неудобной обувью, а боль в руках и онемение пальцев – с работой по дому.
Со временем к симптомам присоединяются судороги, вегетативные нарушения. Женщины, работающие за компьютером, часто сталкиваются с тоннельным синдромом запястья – сильной болью, спровоцированной компрессией нерва.
Перечисленные симптомы начальной стадии артрита могут сохраняться очень долго и годами оставаться без внимания. Отсутствие лечения на начальной стадии болезни приводит к ее прогрессированию и усилению симптоматики.
В постоянной усталости ног трудно распознать первые признаки серьезной болезни
Симптомы ревматоидного артрита
По мере прогрессирования заболевания, патология переходит в более выраженную форму, и дискомфорт переходит на суставы рук. Среди специфических симптомов ревматоидного артрита у женщин:
- сильная боль в суставах пальцев после сна;
- отек сустава и видимое увеличение его размера;
- изменения кожи в пораженной области;
- повышение температуры тела.
Заболевание сопровождается оцепенением после сна. Это проявляется невозможностью осуществления простых действий пальцами из-за их онемения. Спустя 10-20 минут онемение сменяется сильной болью.
Характерная особенность ревматоидного артрита – уменьшение болевого синдрома после нагрузки на воспаленные суставы. Это позволяет отличить болезнь от хондроза или артроза.
При обострении болезни происходит скопление синовиальной жидкости в суставной капсуле, что проявляется выраженным отеком. Пальцы увеличиваются в размерах, опухают, кожа может краснеть. Нередко в области воспаления появляется сыпь, похожая на аллергическую реакцию.
Температура при ревматоидном артрите у женщин повышается до 38 С, к этому добавляются симптомы общего недомогания, возрастающая усталость, ухудшение настроения. На фоне ревматоидного артрита может отмечаться сухость слизистой оболочки глаз, носа, уменьшения выделения слезной жидкости.
По мере прогрессирования, ревматоидный артрит распространяется с мелких суставов пальцев на крупные сочленения – коленный и локтевой сустав. Это сопровождается выраженным нарушением движения конечностей.
Поражение суставов обычно симметрично. Боль проявляется одновременно и в левой, и в правой руке. По мере прогрессирования воспалительного процесса, в него вовлекаются сухожилия, что проявляется блокадой суставов. Характерные симптомы такого нарушения – невозможность согнуть ногу в колене (если поражен коленный сустав), либо сложности при сгибании руки в локте или нарушение двигательной активности пальцев. Со временем вокруг пораженных суставов образуются небольшие узелки, размером со спичечную головку, которые могут то появляться, то исчезать.
Постепенно воспаление поражает крупные суставы с двух сторон
Диагностика
Обратиться к врачу необходимо сразу же, как только женщина обнаружила начальные проявления и первые признаки ревматоидного артрита. Чем раньше начато лечение, тем благоприятнее прогноз.
Для постановки диагноза необходимы следующие обследования:
- общий и биохимический анализ крови;
- иммунологическое обследование;
- рентгенография пораженных суставов;
- УЗИ, МРТ и КТ сустава для оценки распространения патологического процесса.
По результатам обследований и анализов врач ставит диагноз и подбирает оптимальную схему терапии. Лечить артрит необходимо комплексно, самолечение не допускается.
Принцип лечения
Лечение при артрите включает симптоматическую терапию, прием базисных противоревматических препаратов и современных иммунодепрессантов (цитостатики).
Симптоматическая терапия:
- нестероидные противовоспалительные препараты;
- глюкокортикостероиды для наружного применения;
- инъекции глюкокортикостероидов.
НПВП применяются в различных формах выпуска. Таблетки диклофенака и нимесулида эффективны на начальных стадиях, при умеренно выраженном болевом синдроме. Инъекции и мази с противовоспалительными компонентами применяют при сильной боли и воспалении сустава.
Глюкокортикостероиды назначат лишь в тяжелых случаях, так как они оказывают системное действие на весь организм в целом. Чаще всего практикуется введение таких препаратов непосредственно в суставную капсулу. Это позволяет быстро купировать воспалительный процесс, снять болевой синдром и вернуть нормальную подвижность сустава.
Симптоматическая терапия не лечит артрит, а лишь облегчает его течение. Чтобы остановить заболевание, необходим прием препаратов специальных групп, включая иммунодепрессанты. Препараты первой линии выбора – это цитостатики. Такие средства относятся к противоопухолевым препаратам, которые останавливают патологическое деление клеток. Препараты этой группы влияют на аутоиммунные процессы, снижая скорость прогрессирования артрита у женщин. При тяжелых формах болезни целесообразно применять биоактивные средства, например, моноклональные антитела. Они эффективно борются с ревматоидным артритом, влияя на причину его возникновения. Единственны минус – высокая стоимость таких препаратов и недостаточная распространенность на территории СНГ.
Дополнительно врач может назначить специальные упражнения для восстановления подвижности сустава, физкультуру или мануальную терапию.
Осложнения, прогноз, инвалидность
Сильная деформация суставов становится причиной инвалидности
Ревматоидный артрит – опасная патология, которая сокращает длительность жизни пациентов. Чаще всего заболевание дает осложнения на сердечно-сосудистую систему и печень, которая подвергается сильной нагрузке из-за постоянного воспалительного процесса. На фоне ревматоидного артрита с возрастом развивается печеночная недостаточность, нарушение работы миокарда, атеросклеротические изменения в сосудах.
Отсутствие своевременной терапии приводит к деформации суставов. Руки сильно видоизменяются, пальцы не могут справляться со своей функцией, человек теряет способность к самообслуживанию. По характеру осложнений и изменений в работе суставов, артрит делят на 4 стадии:
- 1 стадия: незначительные изменения с полным сохранением возможности самообслуживания и профессиональной деятельности;
- 2 стадия: изменения в суставах средней степени тяжести, сохранение возможности самообслуживания с нарушением профессиональной деятельности;
- 3 стадия: выраженные изменения, сохранение способности самообслуживания с полной потерей возможности профессиональной деятельности;
- 4 стадия: тяжелые изменения, приводящие к невозможности самообслуживания и инвалидности.
Инвалидность при ревматоидном артрите у женщин ставится при выраженной деформации суставов. Это сопровождается необратимыми нарушениями, которые приводят к нарушению или потере двигательной функции в воспаленном суставе.
Точный прогноз может сделать только врач-ревматолог. Дальнейшее развитие заболевания зависит от своевременной постановки диагноза, адекватной терапии и ее эффективности. Лечение артрита на ранней стадии позволяет остановить прогрессирование болезни. Тяжелые формы заболевания вызывают серьезные осложнения на другие органы и сокращают длительность жизни пациента сроком от 3 до 11 лет.
Ревматоидный артрит – патология суставов, которая при отсутствии правильной терапии приводит к полному обездвиживанию конечностей. Заболевание чаще всего диагностируется у женщин. Это связано с регулярными гормональными изменениями и другими факторами. Как возникает ревматоидный артрит, каковы симптомы и лечение у женщин – вот темы этой статьи.
Как выглядят руки при ревматоидном артрите
Что такое ревматоидный артрит?
Ревматоидный артрит – патология, при которой иммунитет организма разрушает соединительную ткань, вследствие чего развивается воспалительный процесс. Это приводит к потере подвижности суставов, а при отсутствии своевременного лечения к полному разрушению хряща и поражению внутренних органов.
Выделяют два вида патологии:
- Серопозитивный артрит. Заболевание характеризуется медленным течением и присутствием в крови ревматоидного фактора. Такая болезнь диагностируется чаще всего.
- Серонегативный артрит. В крови пациента отсутствует ревматоидный фактор. Патология характеризуется быстрым течением. Болезнь начинает развитие с кистей рук или коленного сустава.
Специалисты выделяют два вида патологии
Когда наступает обострение, ревматоидный артрит поражает и лимфоузлы. В результате патологии их размеры увеличиваются, структура становится более плотной. При пальпации лимфоузлы становятся подвижными. Болевой синдром не возникает.
Из-за поражения лимфоузлов появляются такие проблемы:
- увеличивается температура тела;
- учащается пульс;
- затрудняется дыхание.
Почему женщины болеют чаще?
Патология диагностируется у женщин чаще, чем у мужчин из-за регулярных гормональных сбоев. В частности, на возникновение заболевания влияет кортизол – биологически активный глюкокортикостероидный гормон стероидной природы.
На протяжении всей жизни женский организм испытывает изменения гормонального фона, и именно этот фактор приводит к развитию патологии. Гормональный дисбаланс связан с менструацией, периодом вынашивания малыша, лактацией и менопаузой.
Патология чаще всего встречается у женщин
По результатам клинических исследований было установлено, что в случае понижения уровня кортизола в крови соединительная ткань подвергается атакам иммунной системы. Выводы сделаны по результатам анализа крови женщин в период вынашивания младенца и менопаузы.
Исследование показало, что в первом триместре беременности концентрация гормона увеличивается. Это приводит к тому, что симптоматика патологии пропадает и болезнь переходит в стадию ремиссии. После появление малыша на свет уровень кортизола уменьшается. После этого начинается обострение заболевания.
Когда у женщины наступает климакс, риск возникновения ревматоидного артрита увеличивается в несколько раз. Это связано не только с уменьшением концентрации гормона, но и с возрастными изменениями.
Симптомы
Первые признаки ревматоидного артрита женщины могут не заметить. Это связано с тем, что симптоматика патологии неярко выражена. На первых стадиях развития болезни появляются такие признаки:
- раздражительность;
- быстрая утомляемость;
- гиперпотливость;
- общее ухудшение самочувствия.
Симптоматика на начальной стадии болезни не ярко выраженная
После этого появляются ярко выраженные симптомы:
- скованность суставов в утренние часы;
- покраснение эпидермиса в проблемной области;
- отёчность мягких тканей;
- увеличение местной температуры в области поражения сустава;
- болевой синдром, который усиливается во время движений.
При отсутствии полноценной терапии далее происходит деформация суставов, травмирование внутренних органов и эпидермиса.
Если патология поражает кисти рук, происходит искривление пальцев. Со временем большой палец полностью перестаёт двигаться, что лишает пациентку возможности удерживать нормально в руках какие-либо предметы.
На поздних стадиях развития патологии появляются следующие признаки:
- трофические язвы на эпидермисе рук и ног;
- высыпания коричневого оттенка на ладонях;
- коленная киста, внутри которой находится жидкость – такое образование при ревматоидном артрозе может вскрываться самостоятельно;
- снижение плотности костной ткани.
Симптоматика патологии разнообразна и помимо специфических симптомов возникают системные проявления, особенно, если не была проведена своевременная терапия.
При поражении ступни над 2-м и 3-м пальцем появляются такие признаки:
- отёчность мягких тканей;
- воспалительный процесс;
- покраснение эпидермиса;
- болевой синдром, который усиливается во время движений, в особенности при ношении неудобной обуви и пары на каблуках;
- деформация пальцев;
- уплотнения над поражённым суставом;
- потеря чувствительности всей ступни по мере развития патологии.
Деформация суставов при артрите
При поражении голени возникает:
- отёчность мягких тканей;
- скованность суставов в утренние часы;
- болевой синдром, который усиливается, когда пациентка в течение длительного времени пребывает в положении стоя.
Симптомы поражения коленного сустава будут следующими:
- отёчность мягких тканей, окружающих коленный сустав;
- болевой синдром, который усиливается при движении коленом;
- скованность суставов в утренние часы;
- коленная киста, внутри которой находится жидкость.
При поражении тазобедренного и крестцово-подвздошного суставов появляется болевой синдром. Боль усиливается во время движения и отдаёт в пах и ягодицы.
Степени и виды болезни
Независимо от причины возникновения артрита у женщин, выделяют четыре стадии развития патологии:
- Первая стадия. Это начальная форма развития патологии. Разновидность характеризуется утончением костных и уплотнением мягких тканей. Такие виды патологии отличаются медленным течением и отсутствием характерной симптоматики в течение продолжительного периода.
- Вторая стадия. Мышца атрофируются, но сустав не изменяется. Стадия характеризуется возникновением болевого синдрома и скованностью движений. Появляется также слабость и увеличивается местная температура тела.
- Третья стадия. Происходит разрушение хрящевой ткани, мышцы полностью атрофируются, а суставы деформируются. Каждое движение причиняет боль, которая не проходит даже в состоянии покоя.
- Четвёртая стадия. Конечность полностью теряет подвижность. Возникают такие осложнения, как эрозии, кисты, остеопороз.
Специалисты выделяют 4 стадии развития патологии
Узелки при ревматоидном артрите появляются на второй стадии развития патологии. Чтобы избежать возникновения осложнений, рекомендуется проводить лечение сразу после возникновения заболевания.
Причины заболевания
До сих пор не выявлены истинные причины возникновения болезни. Врач выделяют только факторы, подталкивающие возникновение заболевания:
- генетическая предрасположенность;
- гормональные нарушения, вызванные менструацией, беременностью, менопаузой;
- патологии аутоиммунного характера;
- плохие экологические условия;
- заболевания ЖКТ, спровоцированные инфекциями;
- нестабильный эмоциональный фон.
Существует несколько факторов, которые могут спровоцировать развитие заболевания
Профилактика заболевания
Чтобы избежать возникновения патологии, врачи советуют придерживаться таких профилактических мероприятий:
- правильного питания;
- здорового образа жизни – рекомендуется отказаться от вредных привычек, заняться спортом и закаливанием;
- регулярно проходить медосмотр;
- вовремя лечить патологии, спровоцированные инфекциями и вирусами;
- не допускать переохлаждения;
- использовать лекарственные препараты только по назначению врача.
Диагностика
Чтобы определить патологию, выполняется диагностика, ЛФК и лечение ревматоидного артрита назначается только после выявления заболевания.
При первых симптомах заболевания следует обратиться к врачу
Инструментальная
Для диагностики заболевания назначают такие исследования:
- Рентген. Позволяет обнаружить болезнь на ранней стадии развития. Это один из самых доступных методов диагностики ревматоидного артрита.
- УЗИ. Назначают для выявления заболевания крупных суставов.
- МРТ. Исследование помогает диагностировать заболевание на ранней стадии. МРТ показывает, какие изменения происходят в мягких и хрящевых тканях.
Лабораторная (Анализы)
Чтобы правильно диагностировать ревматоидный артрит, также назначают анализ крови. На патологию указывают следующие показатели:
- повышенная скорость оседания эритроцитов;
- снижение концентрации эритроцитов и гемоглобина;
- повышение С-реактивного белка и Гамма-глобулина;
- уменьшается концентрация тромбоцитов в крови;
- обнаруживается ревматоидный фактор – только при определённой разновидности заболевания.
Пациенту необходимо сдать анализ крови
Традиционное лечение
Лечение ревматоидного артрита назначает врач после диагностики патологии. Чтобы избавиться от симптоматики, используется комплексная терапия. Лечить болезнь рекомендуется медикаментозными средствами, а также выполнить специальные упражнения. В некоторых случаях требуется оперативное вмешательство.
Медикаментозное
Чтобы остановить процесс разрушения хрящевой ткани и восстановить клетки, которые не были полностью уничтожены, назначается базисная терапия. Такое лечение основывается на приёме следующих препаратов:
- хондропротекторов;
- цитостатиков;
- биологических средств.
Для избавления от симптоматики врачи назначают такие средства:
- Нестероидные препараты, обладающие противовоспалительными свойствами. Такие средства купируют болевой синдром, снимают отёчность мягких тканей, возвращают суставам подвижность. Чаще всего врач-ревматолог назначает Диклофенак, Ибупрофен и Напроксен.
- Кортикостероидные средства от артрита. Это препараты, приготовленные на основе гормонов. Продукты назначают только в том случае, если НПВС доказали свою неэффективность. Такие средства быстро избавляют от симптоматики болезни. Применяют кортикостероиды только по назначению врача.
Хирургическое
Оперативное вмешательство проводят только при полном обездвиживании суставов. Обычно это происходит при разрушении хрящевой ткани на последних стадиях развития патологии. В этом случае повреждённый сустав меняют на протез.
Лечебная гимнастика ЛФК
Медикаментозная терапия не даст желаемого результата, если не выполнять специальные упражнения, которые назначаются врачом. Упражнения подбираются в зависимости от характера болезни и субъективных особенностей пациентки. Физкультура улучшает микроциркуляцию крови и помогает вернуть суставам подвижность. ЛФК противопоказан только после проведения оперативного вмешательства.
Терапия и процедуры
Для лечения болезни, в комплексе с медикаментозной терапией и специальными упражнениями, назначаются физиолечение и другие процедуры. Избавиться от симптоматики помогают:
- лазерная терапия;
- иглоукалывание;
- облучение ультрафиолетовыми лучами и другие подобные процедуры.
Иглоукалывание поможет снять неприятные симптомы болезни
Питание
Для повышения эффективности лечения, рекомендуется придерживаться специальной диеты:
- из рациона убирают все вредные продукты: жареное, копченое, жирное, острое и соленое, а также ограничивают потребление мучного и сладкого;
- в меню вводят больше свежих овощей, фруктов и ягод, разрешается употреблять постное мясо, белую рыбу, каши, молоко и кисломолочные продукты с минимальной массовой долей жирности;
- соблюдают режим питья – в день выпивают минимум 1,5 литра чистой воды без газа;
- кушают часто, но маленькими порциями;
- полностью исключают употребление спиртных напитков.
Больному необходимо пересмотреть свой рацион питания
Народное лечение
Народная медицина предлагает свои методы терапии заболевания. Использование любого препарата рекомендуется согласовывать с врачом.
Растирки и ванны
Снять симптоматику патологии помогают растирки. Для этого используют специальные средства, которые втирают в пораженные области. Это помогает улучшить микроциркуляцию крови и возвращает суставам подвижность. Рекомендуется использовать средство, приготовленное из следующих компонентов:
- сок черной редьки – 3 стакана;
- водка – 1 стакан.
Из черной редьки можно приготовить растирку
Оба продукта соединяют, и полученный состав используют для втирания в проблемные области несколько раз в день.
Для избавления от симптоматики рекомендуется использовать соляные ванны. Для этого в воде разводят в морскую соль. После этого ванную принимают в течение 15 минут. Соль содержит большое число полезных элементов, которые положительно сказываются на состоянии хрящевой ткани.
Настои и отвары
Для лечения заболевания рекомендуется также использовать настои и отвары, приготовленные на основе лекарственных растений. Такие средства употребляют внутрь и используют для компрессов и растирок.
Быстро избавиться от признаков болезни помогают отвар, приготовленный из таких продуктов:
- плоды шиповника – 2 большие ложки;
- хвоя – 50 гр;
- вода – 1 л.
Для лечения болезни можно использовать отвар шиповника
Все продукты кладут в эмалированную емкость и заливают водой. Средство кипятят в течение часа, охлаждают и фильтруют. Препарат принимают по стакану один раз в день.
Компрессы
Компрессы, приготовленные на основе лекарственных растений, дают такой результат:
- способствуют восстановлению хрящевой ткани;
- избавляют от отёчности и болевого синдрома;
- возвращают суставам подвижность.
Хорошо зарекомендовали себя средства из лопуха или капусты. Листья обдают кипятком, прикладывают к больному месту и сверху фиксируют полиэтиленовую пленку и шерстяную ткань. Компресс держат в течение 12 часов. Рекомендуется проводить процедуру перед сном и оставлять средство до утра.
Ревматоидный артрит при отсутствии правильной терапии может привести человека к инвалидности. По этой причине нельзя игнорировать заболевание. Рекомендуется обращаться к врачу после возникновения первых симптомов.
Источник
Симптомы ревматоидного артрита у женщин — первые признаки, причины и лечение
Симптомы ревматоидного артрита у женщин развиваются в более молодом, возрасте, чем у мужчин и отличаются своим многообразием, тяжелее поддаются терапии. Согласно исследованиям американских учёных, у представительниц прекрасного пола данное заболевание диагностируется в 3 раза чаще. А если женщина страдает фибромиалгией – вероятность развития болезни возрастает в разы.
По их наблюдениям ревматоидный артрит возникает на фоне гормональных сдвигов – обычно после беременности или в период менопаузы. Зарубежные клиницисты утверждают, что при повторной беременности симптоматика стихает, но после родов выявляется снова. При кормлении грудью в течение двух и более лет риск развития поражения суставов уменьшается вдвое.
Этиология
Ревматоидный артрит – это заболевание, при котором иммунитет атакует собственную соединительную ткань с последующим её воспалением. Болезни присущи и системные поражения осложнения, которые у женщин наиболее выражены.
На заметку!
Данное заболевание не стоит путать с ревматизмом, при котором в первую очередь атакуется сердце, а суставы поражаются вторично.
Общие причины развития ревматоидного артрита:
- Отягощённая наследственность – по наблюдениям клиницистов, если данная патология суставов выявлялась у родителей, то ребёнок находится в группе риска,
- Вирусные заболевания – последние исследования доказали чёткую совместимость вирусных атак с ревматоидным артритом,
- Частые бактериальные инфекции – строение мембраны некоторых микробов имеет сходство с фрагментами соединительной ткани человека, которая подвергается аутоиммунной атаке.
Согласно исследованиям отечественных и зарубежных медиков, к дополнительным причинам ревматоидного артрита у женщин относятся триггерные факторы. Это условия, которые могут вызвать ревматоидный артрит у предрасположенных женщин:
- Возраст – болезнь может развиться у девушек, но в основном поражаются женщины от 30 до 50 лет,
- Гормональные перестройки в связи с беременностью или менопаузой,
- Эмоциональный фактор – доказана взаимосвязь частых стрессов и артритов,
- Периодические переохлаждения, диагностированная фимбралгия,
- Частые повреждения суставов,
- Курение и алкоголь.
Как развивается патология
Механизм развития данной болезни очень сложный. В основе заболевания лежит ошибочная реакция иммунитета, который атакует здоровые суставы. Под действием причинных факторов происходит выработка клетками множественных факторов воспаления, а также специальных антител, способных атаковать соединительную ткань.
Под их влиянием происходит разрушение суставного хряща, расширение кровеносных сосудов, выход жидкой части крови с последующим отёком. Повышается температура тела, появляется озноб и слабость. При длительном течении патологии в суставах происходит разрастание капилляров и особой ткани, называемой паннусом. Последняя является доброкачественной опухолью, которая приводит к деформации суставов и нарушению подвижности.
Почему женщины болеют чаще
Весь секрет заключается в женских половых гормонах, особенно в гормоне кортизоле. К такому выводу пришли учёные, проводя его анализ у беременных женщин и в начальных периодах менопаузы.
По их данным при пониженной концентрации этого гормона соединительная ткань становится наиболее уязвимой к иммунным атакам. В первой половине беременности его уровень увеличивается, ревматоидный артрит переходит в стадию ремиссии. После родов, при снижении кортизола болезнь возобновляется снова.
К периоду менопаузы помимо гормональных перестроек клиника отягощается старением организма, что отражается в первую очередь на опорно-двигательном аппарате.
Интересно!
По гипотезам некоторых клиницистов данное поражение суставов связано с эмоциональностью, когда женщины, подверженные частым стрессам склонны к развитию ревматоидного артрита.
Клиническая картина
Ревматоидный артрит проявляется суставными и внесуставными симптомами. К первым относится симметричное поражение суставов, преимущественно мелкого калибра.
Внесуставные поражения характеризуются вовлечением в патологию кожи, внутренних органов. Разберём более подробно протекание заболевания у женщин – от первых клинических проявлений до разгара симптоматики и наступления ремиссии.
Первые симптомы болезни
Первые признаки ревматоидного артрита у женщин появляются не сразу, нередко им предшествует период предвестников, которой выражается общей слабостью, повышенным потоотделением, нервозностью и раздражительностью. Этот период выявляется не у всех женщин, а скорее у более эмоциональных, однако при консультации грамотного врача становится возможным предпринять определённые меры по защите суставов от ревматоидной атаки.
Позднее появляются первые проявления артрита, которые характеризуются:
- Появлением утренней скованности в мелких суставах, обычно в пальцах стоп или кистей,
- Поражение носит симметричный характер, на правой и левой ноге,
- Возникает покраснение и отёк, появляется боль при движениях,
- Повышается местная температура.
По данным ревматологов различают суставы-исключения, которые никогда не подвергаются атаке. На нижней конечности к таким относятся:
- Дистальные межфаланговые – располагаются позади ногтя,
- Суставы в основании мизинца и большого пальца.
На следующих стадиях болезненность усиливается, сковываются движения, возникают деформации. С прогрессированием ревматоидного артрита в патологию вовлекаются остальные суставы, поражаются внутренние органы, кожа.
Симптомы при длительном течении заболевания
Поскольку ревматоидный артрит у женщин характеризуется обилием симптоматики, помимо поражения суставов патология осложняется системными проявлениями. Поражение нижних конечностей начинается с суставов стоп, поднимаясь постепенно вверх.
Поражение стопы
В патологию вовлекаются суставы основания 2-4 пальцев. Над поражённой областью можно наблюдать:
- Отёк и воспаление, распространяющийся на тыльную поверхность стопы,
- Болезненность, которая усиливается при ходьбе, особенно на каблуках, при ношении тесной обуви вставании на цыпочки,
- Подвывихи в суставах, вальгусные деформации и «молоткообразные» пальцы,
- Ревматоидные узелки – плотные образования, появляются обычно над поражёнными суставами и исчезают в периоды ремиссии,
- Потерю чувствительности, колющие боли – возникают при распространении воспаления на соседние ткани, в результате чего сдавливаются нервные окончания.
Поражение голеностопного сустава
Ревматоидный артрит голеностопа характеризуется отёком и болью, нарушением подвижности. Болезненность усиливается при осевой нагрузке – во время стояния, при подпрыгивании. При данном поражении женщина не может ходить на каблуках, поскольку в данной позиции сустав максимально напряжён.
При прогрессировании болезни могут появиться ревматоидные узелки, а также онемение стоп при сдавливании подошвенного нерва. При воспалении сухожилий отмечается сильная болезненность, если пациентку попросить пошевелить пальцами.
Поражение коленного сустава
Симптомы ревматоидного артрита коленного сустава у женщин характеризуются отёком в области колена, болью, которая усиливается во время сгибания, при физических нагрузках. В тяжёлых случаях развивается контрактура в полусгибательной позиции и формируется так называемая киста Бейкера – сильное выпячивание в задних отделах сустава. При длительном течении появляются ревматоидные узелки, развивается атрофия мышц бедра.
Поражение тазобедренного и крестцово-подвздошного суставов
Встречаются крайне редко, только если были их повреждения во время родовой деятельности. Характеризуются болью, которая усиливается при вращении бедра, распространяется в паховую и ягодичную зоны.
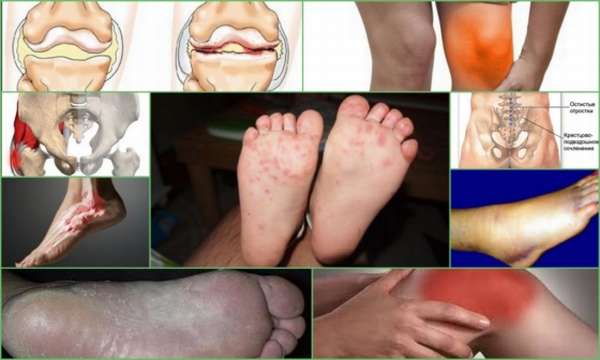
Системные проявления ревматоидного артрита
В отличие от мужчин, у женщин клиническая картина дополняется обилием внесуставных проявлений:
- Поражение мышц – появление боли, отягощающие движения, преимущественно в ягодичной области и сгибателях бедра,
- Появление кожных кровоизлияний, ломкости ногтей,
- Увеличение лимфатических узлов,
- Поражение желудочно-кишечного тракта – боли в животе, вздутие, тошнота и рвота,
- Осложнения со стороны дыхательной системы – возможно развитие пневмонии и воспаления плевры,
- Появление сердечной и почечной недостаточности,
- Развитие анемии, конъюнктивита, расстройств центральной нервной системы.
Диагностика ревматоидного артрита у женщин
Ключевую роль в постановке диагноза играет рентгенологическое исследование и лабораторные показатели, свидетельствующие в пользу ревматоидного артрита.
Внимание!
После родов, во время лактации рентгенологическое исследование противопоказано. Его рекомендовано заменить на МРТ или УЗИ.
Список лабораторных методов, свидетельствующих в пользу ревматоидного артрита:
- Общий анализ крови – повышение скорости оседания эритроцитов, сдвиг лейкоцитарной формулы влево,
- Биохимический анализ крови – повышение уровня С-реактивного белка и ряда других ферментов,
- Иммунологическое исследование крови – повышение уровня ревматоидного фактора.
Женщинам нежелательно сдавать анализы крови во время месячных, так как они могут дать частично ложные результаты.
Для завершения диагностики проводят рентген, а при наличии противопоказаний – МРТ или УЗИ, на которых отображаются конкретные признаки ревматиоидного артрита.
Лечение
Совсем вылечить данное заболевание невозможно, терапия носит симптоматическую направленность и замедляет прогрессирование патологии.
Важно!
Большинство медикаментов обладают выраженными побочными эффектами – применение их во время беременности или лактации опасно как для матери, так и для ребёнка.
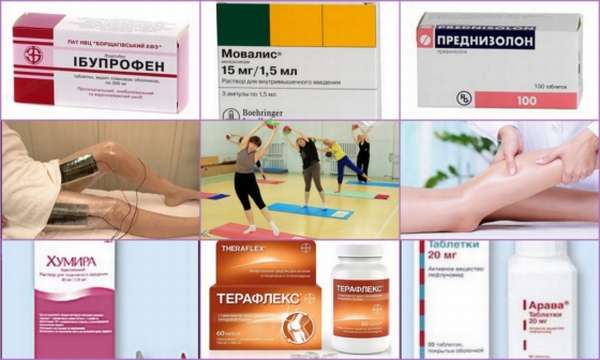
Симптоматическая терапия
Лечение артрита включает приём обезболивающих препаратов:
- Нестероидные противовоспалительные препараты (НПВС) – обладают обезболивающим эффектом, снимают отёки, нормализуя движения в суставе (Мелоксикам, Мовалис, Диклофенак, Ибупрофен),
- Кортикостероиды – назначаются при неэффективности НПВС (Дексаметазон, Бетаметазон, Преднизолон).
Базисная терапия
Направлена на замедление разрушения ткани суставов и восстановление тех изменений, которые ещё обратимы. Для данного вида терапии применяется:
- Цитостатики (Метотрексат, Арава, Ремикейд),
- Биологические препараты (Ритуксимаб, Этанерцепт, Хумира, Оренция),
- Хондропротекторы (Артра, Терафлекс, Алфлутоп).
Физиотерапевтические процедуры
Большинство физиопроцедур абсолютно безопасны и могут применяться женщинами во время беременности, лактации и менопаузы. Во время ремиссии рекомендован электрофорез, массаж, лечебная физкультура.
Ревматоидный артрит у женщин имеет несколько особенное течение, чем у мужчин. Более тяжёлые поражения суставов приводят к выраженным системным проявлениям, что требует ответственного подхода к терапии.
Симптомы ревматоидного артрита у женщин
Что такое ревматоидный артрит?
Ревматоидный артрит (РА) — это аутоиммунное заболевание, поражающее суставы. При аутоиммунных заболеваниях иммунная система по неизвестным причинам пытается разрушить здоровые ткани в организме. При РА иммунная система атакует слизистую оболочку суставов, в результате чего суставы воспаляются, опухают и становятся болезненными. Однако РА носит системный характер, то есть он может поражать не только суставы, но и другие части тела.
По данным Arthritis Foundation, около 1,5 миллиона американцев страдают РА, и от этого заболевания страдают в три раза больше женщин, чем мужчин. Прислушивайтесь к подсказкам своего тела для выявления симптомов РА.
РА часто считают состоянием, связанным с возрастом, но это не всегда так. По данным Arthritis Foundation, РА в среднем возникает в возрасте от 30 до 60 лет, и дети также могут заразиться этим.
РА — это хроническое заболевание, которое со временем прогрессирует с периодами повышенной активности заболевания, называемыми обострениями, и периодами ремиссии.Симптомы РА варьируются от человека к человеку в зависимости от тяжести состояния.
Общие несуставные симптомы, такие как усталость, субфебрильная температура и потеря аппетита, являются ранними симптомами РА. Эти предупреждающие признаки обычно предшествуют болезненным суставным симптомам, обычно связанным с РА.
Периодические приступы усталости вместе с общим чувством плохого самочувствия могут возникать за недели и месяцы до появления других симптомов. По мере прогрессирования заболевания эти симптомы могут сопровождать симптомы, связанные с суставами, во время обострения.
Утренняя скованность суставов — явный признак РА. Жесткость суставов обычно длится от одного до двух часов, а иногда и дольше. Это также может произойти после длительных периодов отдыха или бездействия, например, во время сна или просмотра телевизора.
Жесткость и ограниченный диапазон движений могут в конечном итоге затруднить выполнение простых повседневных задач, таких как застегивание рубашки или открытие банки.
При активной болезни пораженные суставы становятся красными, опухшими, болезненными и становятся теплыми на ощупь.На ранних стадиях РА в первую очередь поражаются более мелкие суставы кистей, запястий и стоп. Со временем могут поражаться более крупные суставы коленей, плеч, бедер и локтей.
Что отличает РА от других типов артрита, так это то, что симптомы РА атакуют симметрично. Это означает, что если воспалено левое запястье, вероятно, воспаляется и правое запястье.
По данным Центра артрита Джонса Хопкинса, у 20-30 процентов больных РА развиваются ревматоидные узелки, твердые комки ткани, которые растут под кожей в точках давления на кости.
Ревматоидные узелки чаще всего встречаются на локтях, но могут быть обнаружены и на других частях тела, например, на пальцах, на позвоночнике или на пятках. Обычно они безболезненны и могут появляться по отдельности или группами.
Хроническое воспаление, вызванное РА в течение длительного времени, может вызвать повреждение хрящей, сухожилий и связок. На поздних стадиях РА может привести к эрозии костей и деформации суставов. Признак тяжелого РА — скрученные пальцы рук и ног, согнутые под неестественным углом.
Сильно изуродованные руки могут нарушить мелкую моторику и затруднить выполнение повседневных задач. Деформация также может повлиять на запястья, локти, колени и лодыжки.
В тяжелых случаях РА стойкое воспаление может поражать другие части тела, такие как глаза, легкие, сердце и кровеносные сосуды. Длительное воспаление может вызвать:
- сильную сухость глаз и рта
- ревматоидное воспаление слизистой оболочки легких (плеврит)
- воспаление оболочки сердца (перикардит)
- уменьшение количества здоровых эритроцитов ( анемия)
- очень редкое, но серьезное воспаление кровеносных сосудов, которое может ограничивать кровоснабжение тканей, приводя к их гибели (васкулит)
Симптомы ревматоидного артрита (РА) у женщин
Ревматоидный артрит чаще поражает женщин, чем мужчин, и женские гормоны могут играть роль в начале заболевания. Симптомы ревматоидного артрита у мужчин и женщин в основном одинаковы, но есть ключевые различия в том, когда и почему они появляются впервые.
Ревматоидный артрит (РА) вызывает воспаление суставов, что может привести к ряду симптомов, таких как боль и скованность. Эти симптомы могут поражать многие участки тела.
РА влияет на каждого человека по-разному, но обычно симптомы приходят и уходят. Люди с этим заболеванием, как правило, испытывают обострения, когда их симптомы ухудшаются, и ремиссии, когда болезнь поддается лечению.
Неясно, что вызывает РА, но существуют экологические и генетические факторы риска, в том числе избыточный вес и курение. Гормональные факторы также могут вносить свой вклад, поскольку около 75 процентов людей с РА — женщины.
В этой статье мы более подробно рассмотрим симптомы РА у женщин и объясним, как они могут различаться на разных этапах жизни.
У женщин, как правило, развивается РА в более молодом возрасте, чем у мужчин, симптомы обычно появляются в возрасте от 30 до 50 лет.
Симптомы РА могут поражать многие различные части тела. Наиболее часто поражаются области, указанные ниже:
Суставы
Поделиться на Pinterest Симптомы RA часто затрагивают самые мелкие суставы, например суставы пальцев.Основные симптомы РА включают боль, ломоту и скованность в суставах. Обычно они начинаются в более мелких периферических суставах тела, например, в пальцах рук и ног.РА — это симметричное заболевание, поражающее обе стороны тела.
Многие люди часто ощущают скованность в суставах пальцев рук, ног, коленей, лодыжек или локтей, особенно в начале дня. Однако, если скованность сохраняется более 30 минут, это может быть ранним признаком РА.
Симптомы поздней стадии РА включают отек и покраснение вокруг пораженных суставов. Суставы могут быть болезненными при прикосновении, и двигать ими может быть сложно и болезненно.
Кожа
Примерно у 20 процентов женщин с РА могут развиться ревматоидные узелки.Это твердые приподнятые шишки под кожей.
Узелки часто появляются на тех участках тела, где есть давление на кожу, например на локтях.
Глаза и рот
RA может вызвать сухость и раздражение глаз и рта. Это раздражение также может повлиять на десны, которые могут быть более подвержены риску инфицирования.
Заболевание также может приводить к изменению светочувствительности и зрения.
Легкие и сердце
У людей с РА легкие могут воспаляться или образовываться рубцами, что может привести к затруднению дыхания.Воспаление также может поражать сердце и кровеносные сосуды.
Воспаление вокруг сердца может вызвать боль в груди или жар, а воспаленные кровеносные сосуды могут повредить кожу или органы.
Все тело
РА может вызывать другие физические симптомы, такие как потеря веса, ограниченная подвижность суставов и мышечная слабость.
Болезнь также может влиять на психическое здоровье и благополучие. Люди с РА имеют более высокий риск усталости и депрессии.
Поделиться на Pinterest Гормональные изменения до и после родов могут повлиять на риск развития РА у женщины.У женщин существует связь между гормонами и началом РА. Авторы обзора 2017 года предположили, что эстроген, прогестерон и андрогены влияют на развитие РА.
Однако гормоны сложны, и их роль в РА остается неясной. Кажется, что в одних случаях они могут увеличивать риск РА, а в других — снижать.
Уровни различных гормонов в организме меняются на протяжении всей жизни женщины. Ниже мы рассмотрим, как РА может влиять на различные жизненные события и наоборот:
Беременность
У беременных женщин меньше шансов заболеть РА, чем у тех, у кого нет.Если женщина с РА забеременеет, у нее может быть меньше симптомов болезни во время беременности.
Послеродовой период
Женщины имеют более высокий риск развития РА в первый год после родов. Специалисты считают, что это может быть связано с резким изменением уровня гормонов в организме в это время.
Грудное вскармливание
Грудное вскармливание сроком до 1 года может снизить риск развития РА. Тем не менее, эксперты по-прежнему расходятся во мнениях относительно того, увеличивает ли грудное вскармливание более 1 года риск РА для женщины.
Менопауза
Уровни эстрогена имеют тенденцию к снижению после 40 лет. Женщины имеют более высокий риск развития РА после 40 лет, и те, кто переживает раннюю менопаузу, также более подвержены риску. РА, возникающий после менопаузы, может прогрессировать быстрее.
Эндометриоз
Эндометриоз — это состояние, при котором ткань эндометрия присутствует в других частях тела, кроме полости матки. Хотя женские гормоны стимулируют рост этой подкладки, состояние также может иметь отношение к иммунной системе.
Эндометриоз может вызывать ряд симптомов, включая боль и проблемы с фертильностью. Женщины с эндометриозом могут быть более подвержены риску развития РА.
Синдром поликистозных яичников (СПКЯ)
СПКЯ влияет на уровень гормонов в организме и может вызвать нерегулярные периоды и проблемы с фертильностью. СПКЯ может увеличить риск развития РА, но эта возможная причинная связь сложна и требует дополнительных исследований.
Антиэстрогеновые препараты
Антиэстрогеновые препараты могут помочь в лечении бесплодия, рака груди и остеопороза после менопаузы.В зависимости от дозировки это лекарство может увеличить риск развития РА у женщины.
Любой, у кого наблюдаются симптомы РА, должен обратиться к врачу.
Врач обычно выполняет первичный медицинский осмотр, прежде чем направить его к ревматологу. Ревматологи специализируются на заболеваниях суставов и соединительной ткани.
Ревматолог задаст вопросы об истории болезни и симптомах пациента.
Обычно они проверяют суставы, а при необходимости могут также заказать тесты.
Анализ крови может измерить воспаление и подтвердить наличие специфических антител. Визуализирующие обследования, такие как рентген, могут выявить любые повреждения суставов или воспаления в окружающих тканях.
Основной целью лечения РА обычно является предотвращение или уменьшение воспаления.
Контроль воспаления при РА может снизить вероятность повреждения суставов или органов. Если признаков воспаления мало или они отсутствуют, врачи описывают РА как ремиссию.
Уменьшение отека должно позволить больший диапазон движений, если предыдущие обострения болезни не повредили суставы.
Врачи часто прописывают лекарства для облегчения симптомов и уменьшения воспаления. Они могут порекомендовать нестероидные противовоспалительные препараты (НПВП) в форме таблеток для перорального приема или крема для нанесения на суставы.
В некоторых случаях человеку может потребоваться операция по восстановлению или замене суставов. Хирургия может помочь уменьшить боль и улучшить диапазон движений.
РА — тяжелое заболевание, которое может поражать все тело, часто вызывая боль и инвалидность.
Центры по контролю и профилактике заболеваний (CDC) рекомендуют людям с РА поддерживать здоровый вес и бросить курить. Избыточный вес и курение с РА могут ухудшить его симптомы и увеличить вероятность развития факторов риска, таких как высокое кровяное давление, для других заболеваний.
Существует связь между женскими гормонами и началом РА, который обычно возникает раньше у женщин, чем у мужчин.Гормональные изменения, которые могут происходить на протяжении всей жизни женщины, например, во время беременности или менопаузы, могут повлиять на симптомы заболевания.
Женщины могут ограничить влияние РА на свою жизнь, обратившись за ранним лечением и следуя советам врача при устранении симптомов.
.Ревматоидный артрит: симптомы и варианты лечения
Медицинская проверка проведена Leigh Ann Anderson, PharmD. Последнее обновление: 3 января 2019 г.
На этой странице
Обзор
Ревматоидный артрит — это хроническое аутоиммунное заболевание, которое вызывает отек суставов (воспаление), боль, покраснение, тепло и скованность. Чаще всего поражаются запястья, пальцы, колени, ступни и лодыжки. Причина ревматоидного артрита неизвестна. Ревматоидный артрит обычно поражает суставы с обеих сторон тела одинаково и со временем развивается медленно.Это также может повлиять на другие органы тела. Начало лечения при постановке диагноза может помочь ограничить необратимое разрушение суставов.
Течение ревматоидного артрита у разных людей разное.
- Люди с положительной реакцией на ревматоидный фактор или подкожными узелками (припухлости под кожей), по-видимому, имеют более тяжелую форму заболевания.
- Люди, у которых ревматоидный артрит развивается в более молодом возрасте, также имеют более быстро прогрессирующее течение.
- Ремиссия (временное уменьшение симптомов) наиболее вероятно в первый год.Вероятность со временем уменьшается. К 10-15 годам после постановки диагноза только около 20% людей достигают ремиссии.
В то время как болезнь носит хронический характер с возможностью серьезных осложнений, использование модифицирующих болезнь биологических препаратов в последние годы значительно улучшило результаты лечения пациентов с ревматоидным артритом.
Ревматоидный артрит отличается от остеоартрита, наиболее распространенного типа артрита, который возникает из-за износа суставов и хрящей с течением времени.Остеоартрит обычно поражает руки, колени, бедра и позвоночник.
Причины ревматоидного артрита
Причина этого явления неизвестна, но могут иметь место изменения факторов окружающей среды. Дальнейшие исследования продолжаются.
- Ревматоидный артрит считается аутоиммунным заболеванием.
- При аутоиммунном заболевании организм путает здоровые ткани с чужеродными веществами. Когда это происходит, организм по ошибке «атакует» собственные ткани.
- Иммунная система обычно борется с инородными захватчиками, такими как вирусы или бактерии.
Кто подвергается риску?
Около 1%, или 1 из 100 человек, страдают ревматоидным артритом. Это может произойти в любом возрасте, но обычно наблюдается у людей в возрасте от 25 до 55 лет. Женщины страдают в три раза больше, чем мужчины.
Наличие определенного типа гена (варианта гена лейкоцитарного антигена человека) также может повысить ваш риск диагностирования этого заболевания; однако это не считается наследственным заболеванием. Инфекция и гормоны также могут способствовать развитию болезни.
Курение сигарет и стрессовые жизненные события (такие как травма или горе) также являются факторами риска возникновения ревматоидного артрита. Продолжение курения может усилить тяжесть заболевания. Если вы курите и у вас диагностирован ревматоидный артрит, вам следует составить план отказа от курения.
Какие симптомы?
Симптомы ревматоидного артрита обычно начинаются постепенно с:
- усталость
- Скованность и боль в суставах (хуже утром или после некоторого неподвижного состояния)
- мышечные боли
- сустав красный, горячий, воспаленный
- потеря аппетита
- потеря веса
- парестезии (онемение или покалывание в пальцах или руках)
- субфебрильная температура
- проблемы со сном
- слабость.
Часто сначала поражаются суставы пальцев рук и ног. Боль в суставах часто ощущается с обеих сторон тела. Могут быть поражены запястья, локти, плечи, лодыжки, колени, бедра и позвоночник. Хотя обычно поражаются суставы, могут воспаляться и другие ткани или органы, такие как глаза, легкие, сердце или нервы.
Когда сустав не используется какое-то время, он может стать теплым, нежным и жестким. Когда слизистая оболочка сустава (синовиальная оболочка) воспаляется, она выделяет больше жидкости, и сустав становится опухшим.
Симптомы могут появляться и исчезать со временем или ухудшаться. Когда симптомы исчезают, это называется ремиссией. У большинства пациентов курс непостоянен и непредсказуем.
Деструкция сустава может произойти в течение 1-2 лет после появления болезни. Могут возникнуть деформации рук и ног, ограниченный диапазон движений и трудности с нормальной повседневной деятельностью.
Как диагностируется ревматоидный артрит?
Ваш врач проведет физический осмотр на предмет отека и покраснения суставов.Могут быть проверены ваши суставная сила, гибкость и рефлексы. Могут быть заказаны рентгеновские снимки, МРТ или другие методы визуализации. Часто диагностирует ревматолог
- Ревматоидный артрит диагностируется на основании результатов рентгена суставов и теста на ревматоидный фактор (который дает положительный результат примерно у 70% людей с симптомами). Он также может быть обнаружен у людей без ревматоидного артрита, поэтому обычно не используется для диагностики.
- Также можно заказать более специфический анализ крови, известный как антициклический цитруллинированный пептид (анти-ЦЦП).Люди, положительные на анти-КПК, обычно болеют ревматоидным артритом.
- Скорость оседания эритроцитов (скорость седиментации) может быть повышена, что указывает на воспалительный процесс в организме. Общий анализ крови (CBC) может показать низкий гематокрит (анемию) или аномальное количество тромбоцитов.
- Тест на С-реактивный белок также может быть положительным у пациентов без обнаруживаемого ревматоидного фактора. Анализ синовиальной жидкости может использоваться для диагностики причины боли и отека в суставах.
Лечение ревматоидного артрита
Не существует известного способа предотвращения развития ревматоидного артрита. Однако правильное раннее лечение может предотвратить дальнейшее повреждение суставов.
Ревматоидный артрит обычно требует пожизненного лечения:
- лекарства
- физиотерапия
- регулярные упражнения
- образование
- Возможная операция при терминальной стадии
Ревматоидный артрит — это заболевание с переменным прогнозом, которое может ухудшить качество вашей жизни.Следовательно, раннее агрессивное лечение ревматоидного артрита может отсрочить разрушение суставов и улучшить вашу повседневную деятельность. За последние несколько десятилетий лечение ревматоидного артрита значительно продвинулось вперед.
После подтверждения диагноза ревматоидный артрит лечение следует начинать как можно скорее, даже если рентгеновские изменения еще не наблюдаются. В дополнение к отдыху, укрепляющим упражнениям и нестероидным противовоспалительным препаратам (НПВП) для снятия боли, в настоящее время стандартом лечения является агрессивная терапия с модифицирующими течение заболевания противоревматическими препаратами (DMARD).
Цель лечения — минимизировать повреждение суставов, вызвать ремиссию заболевания и улучшить качество вашей жизни. Этот подход привел к более раннему использованию БПВП, как небиологических, так и биологических агентов. Лечение должно позволить вам поддерживать нормальную повседневную деятельность с минимальным количеством побочных эффектов лекарств.
Лекарства
Полный список лекарств, доз и побочных эффектов можно найти в отдельных монографиях по лекарствам.
Противоревматические препараты, модифицирующие болезнь (DMARD)
- DMARD уменьшают воспаление, уменьшают повреждение суставов и помогают поддерживать их функцию.Небиологические БПВП (такие как метотрексат) обычно являются первым средством, используемым для контроля ревматоидного артрита, но все они имеют медленное начало действия. Эти препараты производятся с использованием традиционных технологий производства. БПВП
- часто изначально комбинируют с препаратами из группы НПВП (например, ибупрофен) или глюкокортикоидными противовоспалительными препаратами (например, преднизон) или при более тяжелых симптомах РА, чтобы контролировать острую боль и воспаление. Как только DMARD вступит в силу, эти дополнительные агенты могут быть уменьшены до более низких доз.
- Пациенты, принимающие БПВП, могут не проявлять ответа в течение 6–12 недель или даже дольше. Однако это зависит от пациента и препарата. Улучшение при приеме метотрексата можно увидеть в течение 4–6 недель, но до 3 месяцев при приеме гидроксихлорохина.
- Доза DMARD титруется настолько, насколько позволяют побочные эффекты. Дополнительный DMARD добавляется, когда достигается максимальная доза, или первоначальный DMARD прекращается и переключается на другой.
- Большинство DMARD требует лабораторного мониторинга (например, подсчета клеток крови, теста функции печени, определения уровня мочевины и электролитов) для обеспечения безопасности лекарств и контроля эффективности.Многие DMARD могут вызывать токсическое действие на костный мозг или печень.
- Могут потребоваться регулярные анализы крови или мочи, чтобы определить, насколько хорошо действуют ваши лекарства, и выявить побочные эффекты. Побочные эффекты разнообразны, но могут включать повреждение печени, угнетение костного мозга и тяжелые инфекции легких.
Таблица 1: Небиологические БПВП при ревматоидном артрите
Метотрексат — это DMARD первого ряда, который часто используется в сочетании с противовоспалительными НПВП, такими как ибупрофен (мотрин, адвил) или напроксен (алев).
- Метотрексат обычно принимают один раз в неделю внутрь (таблетка или жидкость) или в виде инъекции. Его эффекты заключаются в уменьшении воспаления суставов и сохранении функции суставов.
- Максимальная рекомендуемая недельная доза составляет 20 мг для ограничения токсичности, хотя нормальная доза для RA намного ниже и составляет 7,5 мг в неделю.
- Он препятствует синтезу ДНК и блокирует быстрое деление клеток. Он блокирует дигидрофолатредуктазу (DHFR), фермент, необходимый для синтеза фолиевой кислоты и возможного синтеза белка.
Метотрексат можно сочетать с другим DMARD или биологическим препаратом, если эффекты не оптимальны. Ответ может занять от 3 до 6 недель, и улучшение будет продолжаться еще 12 недель. Он очень доступен по цене примерно от 15 до 25 долларов в месяц в форме обычных таблеток.
Побочные эффекты могут включать:
- Расстройство желудка
- язвы во рту или губах
- низкий уровень лейкоцитов
- затуманенное зрение
- головная боль
- головокружение
- чувство усталости
- диарея
- Поражение печени (особенно при употреблении алкоголя)
Метотрексат может снижать выработку определенных клеток крови (что приводит к анемии), и это может увеличивать риск кровотечения или синяков, лихорадки, озноба, инфекций и увеличения лимфатических узлов.Может быть назначен регулярный мониторинг анализов крови, а фолиевая кислота может использоваться для снижения риска определенных побочных эффектов, таких как низкие показатели крови, язвы во рту и нарушение функции печени.
Метотрексат не следует применять при беременности или кормлении грудью. Любая женщина с ревматоидным артритом, планирующая беременность, должна сначала проконсультироваться со своим врачом.
Другие пероральные (небиологические) DMARD включают сульфасалазин, гидроксихлорохин и лефлуномид .
Сульфасалазин можно сочетать с другими БПВП.
- Может уменьшить симптомы и замедлить повреждение суставов. Его принимают от 2 до 4 раз в день в виде таблеток для приема внутрь. При необходимости его можно комбинировать с другими DMARD.
- Побочные эффекты включают: изменение показателей крови, тошноту, рвоту, кожную сыпь, головные боли и оранжево-желтое изменение цвета мочи или кожи.
- Избегайте этого препарата, если у вас аллергия на сульфамидные препараты.
Гидроксихлорохин, противомалярийный препарат, эффективен при лечении ревматоидного артрита.
- Обычно используется в сочетании с метотрексатом и сульфасалазином для получения дополнительных преимуществ. Его также можно сочетать с кортикостероидами или НПВП.
- Принимается в таблетках для приема внутрь 1-2 раза в день.
- Проверка зрения обычно требуется перед началом приема гидроксихлорохина и может потребоваться ежегодно во время его приема, так как это может привести к повреждению сетчатки при приеме высоких доз или в течение длительного периода времени.
Лефлуномид показывает эффективность, аналогичную метотрексату, и может применяться отдельно у пациентов, которые не могут принимать метотрексат.
- Принимать внутрь один раз в день.
- Его также можно использовать с метотрексатом или биологическим препаратом.
- Общие побочные эффекты включают: сыпь, выпадение волос, потерю веса, расстройство желудка, диарею и повреждение печени. Необходим анализ крови.
- Беременность: НЕ принимайте лефлуномид во время беременности из-за опасности повреждения плода. перед началом лечения вам необходимо будет сдать отрицательный тест на беременность. Если вы желаете забеременеть после прекращения приема лефлуномида, вам потребуется пройти ускоренную процедуру выведения лекарства, чтобы снизить его концентрацию, так как для выведения лекарства из организма может потребоваться до 2 лет.Не использовать во время кормления грудью.
Азатиоприн и циклоспорин обычно предназначены для пациентов, не отвечающих на другие методы лечения. Пеницилламин или золото сегодня используются гораздо реже, потому что большинство экспертов считают их не такими эффективными или безопасными, как другие варианты DMARD.
Биологические препараты
Биопрепараты, также известные как модификаторы биологической реакции, являются модифицирующим заболеванием вариантом ревматоидного артрита и новее на рынке по сравнению с небиологическими пероральными DMARD.Они сделаны с использованием процессов рекомбинантной ДНК.
Существует несколько типов биопрепаратов, которые нацелены на различные специфические молекулы, чтобы уменьшить воспаление и помочь защитить сустав. Все эти лекарства доступны только в виде инъекций, вводимых подкожно (под кожей) или в вену (внутривенно).
- Большинство поставщиков начинают с небиологического DMARD, такого как метотрексат, чтобы оценить ответ и переносимость. Блокаторы
- TNF могут быть добавлены к пероральным небиологическим БПВП (таким как метотрексат) пациентам с ранним, но тяжелым ревматоидным артритом или пациентам, у которых небиологические БПВП неэффективны.
- Biologics также можно использовать с НПВП или глюкокортикоидами, такими как преднизон. Использование биопрепаратов обычно позволяет снизить дозу этих препаратов.
- В тяжелых случаях биологический ингибитор TNF может использоваться первоначально как единственная терапия; однако биологические DMARD обычно наиболее эффективны в сочетании с небиологическими DMARD, такими как метотрексат.
Ингибиторы киназы или другие биопрепараты могут использоваться, когда блокаторы TNF неэффективны или не переносятся.
Биопрепараты действуют быстрее, чем пероральные небиологические БПВП, обычно в течение 2–6 недель.
Таблица 2: Биопрепараты для лечения ревматоидного артрита *
* Примечание: Orencia, Olumiant, Rituxan, Kineret, Kevzara, Actemra и Xeljanz — это биопрепараты, не относящиеся к TNF, и нацелены на другие молекулы иммунной системы; они могут быть рассмотрены для лечения, если терапия блокаторами ФНО неадекватна. Ксельянц не считается настоящим биологическим препаратом, поскольку он производится с использованием традиционных методов производства лекарств, но имеет побочные эффекты, аналогичные биологическим препаратам.
Ингибиторы фактора некроза опухоли (ФНО)
Ингибиторы фактора некроза опухоли (TNF) — это класс биопрепаратов, используемых для лечения аутоиммунных заболеваний, таких как ревматоидный артрит. Хумира (адалимумаб), один из самых продаваемых препаратов в истории, принадлежит к этому классу.
- Фактор некроза опухоли альфа продуцируется определенными белыми кровяными тельцами и действует на многие клетки суставов, других органов и систем организма, вызывая воспаление и повреждение суставов.
- Блокируя TNF-альфа, воспалительный процесс в суставной ткани останавливается или замедляется.
- Метотрексат также можно использовать с ингибиторами ФНО для повышения эффективности терапии ревматоидного артрита.
Меры предосторожности
Ингибиторы ФНО и другие биопрепараты подавляют иммунную систему и могут увеличить риск заражения; Немедленно сообщайте врачу о любых признаках инфекции, например о повышенной температуре. Не принимайте эти препараты, если у вас серьезная инфекция.
- Также сообщайте о любой ночной потливости или потере веса во время лечения.
- Блокаторы TNF не рекомендуются пациентам с лимфомой (тип рака крови) в анамнезе.
- Вам могут потребоваться прививки до или во время лечения биологическими препаратами. Сообщите своему врачу, если у вас в анамнезе была застойная сердечная недостаточность (ЗСН), рак или гепатит.
- Вы также будете проверены на туберкулез (ТБ) перед началом приема определенных биологических агентов, таких как блокаторы TNF. При приеме этих препаратов повышается риск развития туберкулеза.
Биопрепараты без TNF
- abatacept (Orencia) снижает пролиферацию Т-клеток и ингибирует выработку цитокинов фактора некроза опухоли (TNF) альфа, интерферона-γ и интерлейкина-2.
- ритуксимаб (Ритуксан) истощает В-клетки, которые выполняют несколько функций в иммунном ответе. Ритуксимаб уменьшает признаки и симптомы ревматоидного артрита, и ему удается замедлить разрушение суставов.
- anakinra (Kineret) — это ингибитор интерлейкина-1, синтетический белок, который блокирует воспалительный агент интерлейкин-1. Инъекция анакинры используется для замедления прогрессирования активного ревматоидного артрита от умеренной до тяжелой степени у пациентов, которые не ответили на один или несколько DMARD.
- тоцилизумаб (Actemra) был первым одобренным биологическим препаратом, блокирующим ИЛ-6, воспалительный цитокин. Для лечения РА тоцилизумаб можно использовать отдельно или в комбинации с метотрексатом или другими противоревматическими лекарственными средствами (DMARD), модифицирующими заболевание. Его можно вводить в виде внутривенной инфузии или подкожной инъекции.
- тофацитиниб (Xeljanz, Xeljanz XR) — это первый в своем классе агент, который блокирует фермент, участвующий в воспалении суставов, называемый киназой Януса (JAK).Тофацитиниб доступен как пероральный препарат по сравнению с биологическими препаратами, которые вводятся инъекционно.
- барицитиниб (Olumiant): в июне 2018 года FDA одобрило Olumiant (барицитиниб), пероральное лекарство для приема один раз в день для взрослых с ревматоидным артритом средней и тяжелой степени и неадекватной реакцией на ингибиторы TNF. Как и Xeljanz (тофацитиниб), Olumiant является ингибитором янус-киназы (JAK). Производители сообщили, что Olumiant будет на 60% дешевле, чем ведущий ингибитор TNF.
- сарилумаб (Кевзара): В мае 2017 года FDA одобрило Кевзару, ингибитор ИЛ-6 для лечения пациентов с ревматоидным артритом от средней до тяжелой степени, у которых наблюдается неадекватный ответ или которые не могут переносить один или несколько БПВП. Кевзара может использоваться в качестве монотерапии или в комбинации с метотрексатом (MTX) или другими традиционными DMARD.
Биосимиляры
Несколько биосимиляров теперь одобрены и для лечения ревматоидного артрита.
Биоподобный продукт — это биологический продукт, который очень похож на референсный биологический препарат (например, Humira) и для которого нет клинически значимых различий с точки зрения безопасности, чистоты и активности.В биоподобных продуктах допустимы лишь незначительные различия в клинически неактивных компонентах.
Таблица 3: Биосимиляры, одобренные для лечения ревматоидного артрита
Биосимиляры могут быть дешевле эталонного (оригинального бренда) биологического препарата, но все же очень дороги. Они должны быть специально прописаны вашим врачом. На данный момент фармацевты не могут заменить препарат сравнения в аптеке на биоподобный препарат, если это не предписано вашим врачом. Согласно FDA, никакие продукты не являются взаимозаменяемыми.
Как и биопрепараты, биосимиляры обычно слишком дороги для отдельного пациента без соответствующей страховки. Эти препараты требуют сложной разработки, что значительно увеличивает их стоимость. Большинству пациентов необходимо будет приобрести эти лекарства в специализированной аптеке или записаться в программу помощи пациентам с производителем.
Глюкокортикоиды
Глюкокортикоиды (также называемые стероидами или кортикостероидами) десятилетиями использовались для уменьшения воспаления при ревматоидном артрите.Общие примеры включают триамцинолон и преднизон. Их можно использовать в сочетании с другими лекарствами от ревматоидного артрита в качестве моста, пока эти лекарства подействуют, а также для контроля боли в периоды обострений.
Возможные побочные эффекты ограничивают использование пероральных кортикостероидов короткими курсами и низкими дозами, когда это возможно. Цель состоит в том, чтобы в конечном итоге уменьшить дозу кортикостероидов для пациента.
Побочные эффекты могут включать:
- синяк
- психоз
- Катаракта
- прибавка в весе
- Повышенный риск инфекций
- восприимчивость к диабету
- высокое кровяное давление
- Истончение костей (потеря костной массы и остеопороз).
Кальций и витамин D, а также использование определенных лекарств, которые могут уменьшить потерю костной массы, могут быть вариантами, которые помогут уменьшить потерю костной массы, если вам необходимо принимать глюкокортикоиды в течение длительного времени.
Глюкокортикоиды вводятся перорально или инъекционно. Внутрисуставные инъекции стероидов (непосредственно в суставную щель) могут эффективно снимать боль, уменьшать воспаление, увеличивать подвижность и уменьшать деформацию одного или нескольких суставов. Если необходимы повторные инъекции, дозу БПВП следует увеличить.
Таблица 4: Кортикостероиды, обычно используемые при ревматоидном артрите
Обезболивающие
ацетаминофен
Ацетаминофен (торговая марка: Тайленол и другие) полезен при незначительной боли. Это имеет место как на ранних стадиях заболевания при начале лечения БПВП, так и регулярно на более поздних стадиях заболевания.
Большинство людей могут принимать ацетаминофен без серьезных побочных эффектов, если они не превышают рекомендованную дозу (максимум 3-4 грамма за 24 часа).Следует снизить потребление алкоголя, чтобы избежать токсического воздействия на печень, которое также является стороной многих БПВП. Это может помочь уменьшить легкую боль, но не помогает при воспалении или отеке.
Нестероидные противовоспалительные препараты ( НПВП)
Нестероидные противовоспалительные средства (НПВП) также используются для лечения ревматоидного артрита. НПВП также включают ингибиторы циклооксигеназы-2 (ингибиторы ЦОГ-2). НПВП в основном действуют, ингибируя циклооксигеназу, чтобы снизить выработку простагландинов и тромбоксанов, которые приводят к воспалению.
НПВП, такие как ибупрофен или напроксен, можно купить без рецепта, или их можно прописать. К НПВП, отпускаемым по рецепту, относятся такие лекарства, как диклофенак, индометацин, флурбипрофен, мелоксикам, оксапрозин, сулиндак и другие.
НПВП могут облегчить боль от легкой до умеренной при ревматоидном артрите; однако они не изменяют течение болезни и не предотвращают разрушение суставов. НПВП обычно принимают в течение нескольких недель для оценки начальной эффективности.
Могут быть значительные различия в индивидуальной реакции пациента и толерантности к различным НПВП.Если первый использованный НПВП не снимает боль должным образом, может быть рекомендовано увеличить дозу или перейти на другой НПВП.
Безопасность НПВП
Хотя НПВП эффективны для многих людей в уменьшении боли и воспаления, они не лишены общих, а иногда и серьезных побочных эффектов. Их использование следует сопоставить с риском возникновения побочных эффектов.
- Наиболее частым побочным эффектом НПВП является раздражение желудка, такое как изжога, запор, диарея, тошнота и рвота.Могут возникнуть язвы или кровотечение, которые могут быть серьезными. НПВП можно принимать во время еды, чтобы предотвратить или минимизировать расстройство желудка, но это не снижает риск кровотечения.
- Прием комбинации НПВП или НПВП и аспирина вместе увеличивает риск язвы желудка или желудочно-кишечного кровотечения. Это может быть особенно серьезным риском для пожилых людей. Не принимайте два НПВП одновременно и не принимайте НПВП с аспирином.
- Применение НПВП также может привести к проблемам с сердцем.В 2005 году FDA попросило производителей НПВП включить предупреждающую этикетку на своей продукции, которая предупреждает пользователей о повышенном риске сердечно-сосудистых событий и желудочно-кишечных кровотечений.
- НПВП могут приводить к снижению функции почек у некоторых пациентов. Это может привести к задержке соли и воды, повышению артериального давления и изменению уровня калия в крови. Возможно повреждение печени.
- Хотя многие НПВП принимают каждые четыре-шесть часов, некоторые из них выпускаются в форме пролонгированного или пролонгированного действия, и их можно принимать один или два раза в день.
Используйте только самую низкую дозу НПВП, которая эффективно снимает боль и как можно более короткое время, чтобы снизить риск побочных эффектов.
Комбинированные НПВП
Комбинация НПВП с желудочно-защитным (гастропротекторным) агентом, таким как ингибитор протонной помпы (ИПП) или мизопростол (Cytotec), может помочь предотвратить или лечить побочные эффекты желудка, такие как раздражение, изъязвление или кровотечение, которые могут быть вызваны: НПВС. ИПП включают: эзомепразол, омепразол, лансопразол, пантопразол и рабепразол.Мизопростол — синтетический аналог простагландина E1.
Некоторые продукты также коммерчески доступны в комбинации:
Ингибиторы ЦОГ-2
Целекоксиб (Целебрекс) — единственный ингибитор циклооксигеназы-2 (ЦОГ-2), доступный в настоящее время в США после отмены рофекоксиба (Vioxx) в 2004 году и валдекоксиба (Bextra) в 2005 году из-за повышенного риска сердечного приступа. и инсульт.
- Целекоксиб так же эффективен для снятия боли и воспаления, как и другие распространенные НПВП, такие как ибупрофен, напроксен и диклофенак, и может быть более безопасным для желудка.
- Было обнаружено, что более низкие дозы целекоксиба не увеличивают риск сердечного приступа или инсульта по сравнению с напроксеном или ибупрофеном.
- Ингибиторы ЦОГ-2, как и другие НПВП, не задерживают прогрессирование ревматоидного артрита; они обеспечивают только симптоматическое облегчение.
Целекоксиб теперь доступен в виде дженериков и по цене, как и многие другие НПВП, отпускаемые по рецепту.
Употребление опиоидов
Использование опиоидов, таких как гидрокодон (викодин) или оксикодон (оксиконтин), даже в сочетании с ацетаминофеном, в большинстве случаев не рекомендуется из-за хронического характера ревматоидного артрита и риска побочных эффектов, зависимости и привыкания.Хроническое длительное применение должно контролироваться специалистом по боли.
Прочие опции
Использование местных средств, таких как капсаицин (Zostrix, Zostrix HP, Capzasin-P) или диклофенак для местного применения (Voltaren Gel, Pennsaid), может предложить временное облегчение.
Физиотерапия
Диапазон двигательных упражнений и индивидуальные программы упражнений, предписанные физиотерапевтом, могут отсрочить потерю функции суставов. Также могут быть полезны методы защиты суставов, тепловые и холодные процедуры, шины или ортопедические приспособления для поддержки и выравнивания суставов.
Иногда терапевты используют специальные аппараты для мягкого, глубокого нагрева (ультразвук) или электростимуляции (чрескожная электрическая стимуляция нервов или TENS), чтобы уменьшить боль и улучшить подвижность суставов.
Эрготерапевты также могут изготовить шины для ваших рук и запястий и научить вас, как лучше всего защитить и использовать суставы, когда они поражены артритом. Они также показывают людям, как лучше справляться с повседневными задачами на работе и дома, несмотря на ограничения, вызванные ревматоидным артритом.
Повышение уровня активности поможет улучшить повседневные функции и качество жизни. Рекомендуются периоды отдыха между занятиями, а также не менее 8 часов сна в сутки.
Хирургия
Иногда требуется хирургическое вмешательство для исправления сильно пораженных суставов при терминальной стадии ревматоидного артрита. Операция может облегчить боль в суставах, исправить деформации и незначительно улучшить функцию суставов. Обсудите с врачом преимущества и риски любой хирургической процедуры.
Примеры операций, применяемых при ревматоидном артрите:
- Синовэктомия : Операция по удалению синовиальной оболочки сустава. Этот тип хирургии может выполняться на коленях, локтях, запястьях, пальцах и бедрах.
- Ремонт сухожилий : При ревматоидном артрите сухожилия вокруг сустава расшатываются или разрываются и требуют ремонта.
- Замена сустава : Хирург удаляет поврежденные части сустава и вставляет протез (искусственную часть тела) из металла и пластика.Их может потребоваться замена каждые 10 лет или около того.
- Сращивание сустава : Если замена сустава невозможна, слияние сустава хирургическим путем может стабилизировать сустав и облегчить боль, когда замена сустава невозможна.
Дополнительная литература : Совместное усилие: Руководство по ортопедическим вариантам лечения боли
Экстракорпоральная иммуноадсорбция (ECI)
Экстракорпоральная иммуноадсорбция (ECI), также называемая протеиновой иммуноадсорбционной терапией или колонкой Prosorba (от Cypress Bioscience), представляет собой устройство, которое удаляет воспалительные антитела, такие как комплексы IgG и IgM (ревматоидные факторы), и циркулирующие иммунные комплексы.Он используется для лечения ревматоидного артрита от умеренной до тяжелой степени у взрослых с длительным заболеванием, которые не ответили на БПВП или не переносят их. Процедура занимает от 2 до 3 часов и должна выполняться один раз в неделю в течение 12 недель.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) одобрило ECI для лечения ревматоидного артрита (РА), но оно не используется в качестве терапии первой линии. Исследования показали, что обострение ревматоидного артрита замедляется или прекращается примерно у одной трети людей, получающих это лечение.Однако в течение нескольких дней после лечения наблюдается обострение боли в суставах.
Побочные эффекты ECI включают:
- анемия
- усталость
- лихорадка
- низкое давление
- тошнота
- заражений
Осложнения
Ревматоидный артрит — это не только поражение суставов. Он может затронуть почти все органы и привести к другим осложнениям.
- Нестабильность шейного отдела позвоночника может быть опасным для жизни осложнением.
- Могут возникнуть глазные осложнения, поэтому пациенты должны проходить регулярные осмотры.
- Если вы курите, важно бросить курить, чтобы предотвратить ухудшение симптомов.
- Ревматоидный васкулит (воспаление кровеносных сосудов) — серьезное, потенциально опасное для жизни осложнение ревматоидного артрита. Это может привести к кожным язвам и инфекциям, кровоточащим язвам желудка и нервным расстройствам. Это может вызвать инсульт, сердечный приступ или сердечную недостаточность.
- Ревматоидный артрит может вызвать набухание внешней оболочки сердца (перикардит) и вызвать сердечные осложнения.Также может развиться воспаление сердечной мышцы, называемое миокардитом. Перикардит и миокардит могут привести к застойной сердечной недостаточности.
- Возможен остеопороз или синдром запястного канала.
Изменение образа жизни и самопомощь
Меры по уходу за собой могут дополнять эффекты лекарственной терапии.
- Программа упражнений : Ежедневные упражнения и поддержание гибкости — ключевой компонент лечения. Ежедневные упражнения также могут помочь со сном.Ходьба — это удобное и легкое упражнение. Попробуйте упражнения без нагрузки, например езда на велосипеде или плавание, если ходьба вызывает боль. Проконсультируйтесь с врачом перед началом любой программы упражнений.
- Тепло и холод : Тепло помогает облегчить боль и расслабить болезненные мышцы и суставы. Холод вызывает онемение и снимает мышечные спазмы.
- Снизьте уровень стресса : Используйте методы, позволяющие снизить уровень стресса и беспокойства в своей жизни. Внимательность, йога, тай-чи, ходьба, управляемые образы и модели дыхания могут снизить повседневный стресс и улучшить мировоззрение.
- Устройства самопомощи : Возможны варианты использования устройств самопомощи, например, легко открываемых бутылочек с рецептами, компрессионного белья и ванн. Доступны специальные инструменты, которые помогут на кухне, с одеванием и другими повседневными делами. Посетите веб-сайт Фонда артрита для получения дополнительной информации.
Узнать больше : Для облегчения боли, почему бы не попробовать безмедикаментозные альтернативы
См. Также
Источники
- Purple Book: Списки лицензионных биологических продуктов с оценками исключительности эталонного продукта и биоподобия или взаимозаменяемости.FDA. По состоянию на 4 января 2019 г. https://www.fda.gov/drugs/developmentapprovalprocess/howdrugsaredevelopedandapproved/approvalapplications/therapybiologicapplications/biosimilars/ucm411418.htm
- Шур П., Фурст Д., Ромен П. На сегодняшний день. Обучение пациентов: антиревматические препараты, модифицирующие болезнь (DMARD). Помимо основ.
- Метотрексат [вкладыш в упаковке]. Пересмотрено 08/2018. West-Ward Pharmaceuticals Corp. По состоянию на 4 января 2019 г., https://www.drugs.com/pro/methotrexate-injection.HTML
- Ингибиторы TNF. Американский колледж ревматологии. По состоянию на 4 января 2018 г. https://www.rheumatology.org/I-Am-A/Patient-Caregiver/Treatments/TNF-Inhibitors .
- Экстракорпоральная иммуноадсорбция (колонка Prosorba). Этна. Январь 2018 г. По состоянию на 3 января 2019 г. https://www.aetna.com/cpb/medical/data/300_399/0355.html
- Felson DT, LaValley MP, Baldassare AR, et al. Колонка Prosorba для лечения рефрактерного ревматоидного артрита. Rheum артрита. 1999; 42 (10): 2153-2159.
- Руководство по добавкам: капсаицин. Фонд артрита. По состоянию на 3 января 2019 г. https://www.arthritis.org/living-with-arthritis/treatments/natural/supplements-herbs/guide/capsaicin.php
- FDA утверждает Ixifi. Drugs.com. 13 декабря 2017 г. По состоянию на 21 января 2018 г. по адресу https://www.drugs.com/newdrugs/fda-approves-ixifi-infliximab-qbtx-biosimilar-remicade-4659.html .
- FDA одобряет Renflexis. Drugs.com. По состоянию на 2 января 2019 г. https://www.drugs.com/newdrugs/fda-approves-renflexis-infliximab-abda-biosimilar-remicade-4519.HTML
- Venables PJW, O’Dell JR, Romain P. Обучение пациентов: лечение ревматоидного артрита (помимо основ). До настоящего времени. По состоянию на 2 января 2019 г. https://www.uptodate.com/contents/rheumatoid-arthritis-treatment-beyond-the-basics
- Кевзара. Этикетка продукта. Regeneron. По состоянию на 3 января 2019 г. https://www.regeneron.com/kevzara-injection
- FDA одобряет Cyltezo. Drugs.com. 21 января 2018 г. По состоянию на 2 января 2019 г. https://www.drugs.com/newdrugs/fda-approves-cyltezo-adalimumab-adbm-biosimilar-humira-4583.HTML
- FDA одобряет Amjevita (адалимумаб-атто), биоподобный препарат Humira. Drugs.com. По состоянию на 2 января 2019 г. https://www.drugs.com/newdrugs/fda-approves-amjevita-adalimumab-atto-biosimilar-humira-4434.html
- Singh JA, et al. Руководство Американского колледжа ревматологии по лечению ревматоидного артрита, 2015 г. Arthritis Care & Research 2016; 68: 1-25. https://www.rheumatology.org/Portals/0/Files/ACR%202015%20RA%20Guideline.pdf
- Pfizer. Xeljanz XR Информация о назначении.По состоянию на 2 января 2019 г. https://labeling.pfizer.com/ShowLabeling.aspx?id=959
- Рэвиндер М., Венейблс П., О’Делл Дж. И др. Обучение пациентов: симптомы и диагностика ревматоидного артрита (помимо основ). До настоящего времени. По состоянию на 6 января 2018 г. https://www.uptodate.com/contents/rheumatoid-arthritis-symptoms-and-diagnosis-beyond-the-basics
Дополнительная информация
Всегда консультируйтесь со своим лечащим врачом, чтобы информация, отображаемая на этой странице, соответствовала вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
,Ревматоидный артрит (РА): симптомы, причины и осложнения
Ревматоидный артрит — это длительное, прогрессирующее и инвалидизирующее аутоиммунное заболевание. Это вызывает воспаление, отек и боль в суставах и других органах и вокруг них.
Ревматоидный артрит (РА) обычно сначала поражает руки и ноги, но может возникнуть в любом суставе. Обычно это одни и те же суставы с обеих сторон тела.
Общие симптомы включают скованность суставов, особенно при вставании по утрам или после некоторого сидения.Некоторые люди часто испытывают усталость и общее недомогание.
По оценке Сети поддержки ревматоидного артрита, РА поражает до 1 процента населения мира и более 1,3 миллиона человек в Америке.
Поделиться на Pinterest. Ревматоидный артрит вызывает боль, покраснение и припухлость в суставах, а также ощущение плохого самочувствия.РА — аутоиммунное заболевание. Это также системное заболевание, а значит, поражает все тело.
Это происходит, когда иммунная система человека принимает здоровые ткани организма за инородных захватчиков.
Когда иммунная система реагирует, в целевой ткани или органе возникает воспаление.
В случае РА это могут быть суставы, легкие, глаза и сердце.
Симптомы РА включают:
- боль, отек и скованность более чем в одном суставе
- симметричное поражение сустава
- деформация сустава
- неустойчивость при ходьбе
- общее недомогание
- лихорадка
- потеря функция и подвижность
- потеря веса
- слабость
По данным Центров по контролю и профилактике заболеваний (CDC), симптомы обычно поражают одни и те же суставы с обеих сторон тела
Симптомы имеют тенденцию приходить и уходить.Во время ремиссии они могут исчезнуть, а могут быть легкими. Однако во время вспышки они могут быть серьезными.
Никто не знает, что вызывает сбои в работе иммунной системы.
У некоторых людей есть генетические факторы, повышающие его вероятность. Одна из теорий заключается в том, что бактерии или вирус вызывают РА у людей с этой генетической особенностью.
При РА антитела иммунной системы атакуют синовиальную оболочку, гладкую поверхность сустава. Когда это происходит, возникает боль и воспаление.
Воспаление вызывает утолщение синовиальной оболочки. В конце концов, если его не лечить, он может проникнуть и разрушить хрящ — соединительную ткань, которая смягчает концы костей.
Сухожилия и связки, удерживающие сустав, также могут ослабнуть и растянуться. Сустав со временем теряет форму и конфигурацию. Ущерб может быть серьезным.
CDC отмечает, что люди с более высоким риском развития РА могут включать тех, кто:
- в возрасте 60 лет и старше
- женщины
- имеют определенные генетические особенности
- никогда не рожали
- имеют ожирение
- курили табак или родители которых курили, когда они были детьми
Люди с РА имеют более высокий риск некоторых других состояний, в том числе:
Люди с ожирением с РА также имеют более высокий риск диабета и высокого кровяного давления.
Повреждение суставов, возникающее при РА, может затруднить выполнение повседневной деятельности. РА также может быть непредсказуемым. Часто человек не знает, когда случится вспышка.
Эта неопределенность может привести к:
Существует также более высокий риск развития следующих состояний:
Синдром запястного канала : это тип повреждения нерва, который возникает в результате сжатия и раздражения нерва в запястье. Симптомы включают боль, онемение и покалывание в пальцах, большом пальце и части руки.
Воспаление : Может поражать легкие, сердце, кровеносные сосуды, глаза и другие части тела.
Разрыв сухожилия : Воспаление сухожилий может привести к разрыву, особенно тыльной стороны пальцев.
Цервикальная миелопатия : вывих суставов шеи или шейного отдела позвоночника может оказывать давление на спинной мозг. Это может привести к снижению подвижности и боли при движении. По мере прогрессирования РА повышается риск шейной миелопатии.
Васкулит : Воспаление кровеносных сосудов может привести к их ослаблению, утолщению, сужению и образованию рубцов. Это может повлиять на приток крови к тканям и нарушить функцию органов.
Восприимчивость к инфекциям : существует более высокий риск развития простуды, гриппа, пневмонии и других заболеваний, особенно если человек принимает иммунодепрессанты для лечения РА. Людям с РА следует обеспечить своевременность прививок, например прививок от гриппа.
На ранних стадиях врачу может быть сложно диагностировать РА, поскольку он может напоминать другие состояния.Однако ранняя диагностика и лечение необходимы для замедления прогрессирования заболевания.
CDC рекомендует начать диагностику и эффективную стратегию лечения в течение 6 месяцев с момента появления симптомов.
Врач изучит клинические признаки воспаления у человека и спросит, как долго он там был и насколько серьезны симптомы. Они также проведут медицинский осмотр, чтобы проверить наличие опухоли, функциональных ограничений или деформации.
Они могут порекомендовать некоторые тесты.
Анализы крови
Скорость оседания эритроцитов (СОЭ или скорость седиментации) : Этот тест позволяет оценить уровень воспаления в организме. Он измеряет, насколько быстро красные кровяные тельца в пробирке отделяются от сыворотки крови за установленный период. Если красные кровяные тельца быстро оседают в виде осадка, уровень воспаления высок. Этот тест не специфичен для РА и является полезным тестом для других воспалительных состояний или инфекций.
C-реактивный белок (CRP) : печень производит CRP.Более высокий уровень СРБ предполагает, что в организме есть воспаление. Этот тест не специфичен для РА, и СРБ может возникать при других воспалительных состояниях или инфекции.
Анемия : Многие люди с РА также страдают анемией. Анемия возникает, когда в крови слишком мало эритроцитов. Красные кровяные тельца переносят кислород в ткани и органы тела.
Ревматоидный фактор : Если в крови присутствует антитело, известное как ревматоидный фактор, это может указывать на наличие РА.Однако не все с РА имеют положительный результат теста на этот фактор.
Визуальное сканирование и рентген
Рентген или МРТ сустава могут помочь врачу определить, какой тип артрита присутствует, и отслеживать прогрессирование РА с течением времени.
Диагностические критерии
В 2010 году Американский колледж ревматологии рекомендовал следующие критерии для диагностики РА:
- опухоль присутствует хотя бы в одном суставе и не имеет другой причины
- результаты хотя бы одного анализа крови указывают на наличие РА
- симптомы присутствовали в течение как минимум 6 недель
Состояния с похожими симптомами
Врачу необходимо отличить РА от других состояний с аналогичными симптомами, например:
Если человеку поставили диагноз РА, врач может направить их к специалисту, известному как ревматолог, который посоветует варианты лечения.
В настоящее время нет лекарства от РА, но лечение может помочь:
- уменьшить воспаление в суставах
- облегчить боль
- минимизировать любую потерю функции, вызванную болью, повреждением сустава или деформацией
- замедлить или предотвратить повреждение суставов
Доступны лекарства, физиотерапия, трудотерапия, консультации и хирургия.
Лекарства
Некоторые лекарства могут помочь облегчить симптомы и замедлить прогрессирование заболевания.
Нестероидные противовоспалительные препараты (НПВП) : Их можно без рецепта в аптеках. Примеры включают Адвил, Мотрин и Алив. Длительное употребление и высокие дозы могут привести к побочным эффектам, таким как синяки, язвы желудка, высокое кровяное давление, а также проблемы с почками и печенью.
Кортикостероиды : Эти лекарства уменьшают боль и воспаление и могут играть роль в замедлении повреждения суставов, но они не могут вылечить РА. Если НПВП не подействуют, врач может ввести стероид в сустав.Облегчение обычно бывает быстрым, но эффект варьируется. Это может длиться несколько недель или месяцев, в зависимости от тяжести симптомов.
Кортикостероиды могут помочь при острых симптомах или краткосрочных обострениях. Длительный прием кортикостероидов может иметь серьезные побочные эффекты. К ним относятся катаракта, остеопороз, глаукома, сахарный диабет и ожирение.
Модифицирующие болезнь противоревматические препараты (DMARD)
DMARD могут замедлить прогрессирование РА и предотвратить необратимое повреждение суставов и других тканей, вмешиваясь в сверхактивную иммунную систему.Человек обычно принимает БПВП на всю жизнь.
Это наиболее эффективно, если человек использует его на ранних стадиях, но может потребоваться от 4 до 6 месяцев, чтобы полностью ощутить преимущества.
Некоторым людям, возможно, придется попробовать разные типы DMARD, прежде чем найти наиболее подходящий.
Примеры включают лефлуномид (Арава), метотрексат (Ревматрекс, Трексалл), сульфасалазин (Азульфидин), миноциклин (Динацин, Миноцин) и гидроксихлорохин (Плаквенил).
Побочные эффекты могут включать повреждение печени и проблемы с иммунной системой, такие как угнетение костного мозга, а также повышенный риск тяжелых инфекций легких.
Другие типы иммунодепрессантов включают циклоспорин (Неорал, Сандиммун, Генграф), азатиоприн (Имуран, Азасан) и циклофосфамид (Цитоксан).
Ингибиторы фактора некроза опухолей альфа (ингибиторы TNF-альфа)
В организме человека вырабатывается фактор некроза опухолей альфа (TNF-альфа), воспалительное вещество.
Ингибиторы ФНО-альфа предотвращают воспаление. Они могут уменьшить боль, утреннюю скованность, а также опухшие или болезненные суставы. Обычно люди замечают улучшение через 2 недели после начала лечения.
Примеры включают (Энбрел), инфликсимаб (Ремикейд) и адалимумаб (Хумира).
Возможные побочные эффекты включают:
- повышенный риск инфицирования
- нарушения крови
- застойная сердечная недостаточность
- демиелинизирующие заболевания, включающие эрозию миелиновой оболочки, которая обычно защищает нервные волокна
- лимфома
Трудотерапия
Эрготерапевт может помочь человеку научиться новым и эффективным способам выполнения повседневных задач.Это может минимизировать нагрузку на болезненные суставы.
Например, человек с болезненными пальцами может научиться пользоваться специально разработанным инструментом для захвата и захвата.
Хирургия
Если лекарства и физиотерапия не помогают, врач может порекомендовать операцию для:
- ремонта поврежденных суставов
- исправления деформаций
- уменьшения боли
Возможны следующие процедуры:
- Артропластика : При полной замене сустава хирург удаляет поврежденные части и вставляет металлический и пластиковый протез или искусственный сустав.
- Восстановление сухожилий : Если сухожилия ослабли или разорвались вокруг сустава, операция может помочь восстановить их.
- Синовэктомия : Эта процедура включает удаление синовиальной оболочки, если она воспалена и вызывает боль.
- Артродез : Хирург соединит кость или сустав, чтобы уменьшить боль и выровнять или стабилизировать сустав.
Ряд стратегий может помочь человеку справиться с РА.
Отдых
При обострении болезни человек должен как можно больше отдыхать.Чрезмерная нагрузка на опухшие и болезненные суставы может усугубить симптомы.
Упражнения
Во время ремиссии, когда симптомы легкие, человек должен регулярно заниматься спортом, чтобы улучшить общее состояние здоровья и подвижность, а также укрепить мышцы вокруг сустава.
Лучшие упражнения — те, которые не напрягают суставы, например, плавание.
Диета
Разнообразная диета с большим количеством свежих фруктов и овощей может помочь человеку чувствовать себя лучше и поддерживать здоровый вес.
Применение тепла или холода
Напряженные и болезненные мышцы могут получить пользу от воздействия тепла.
Попробуйте:
- принять 15-минутную горячую ванну или душ
- наложить горячий компресс или электрическую грелку, установить на минимальное значение
Холодное лечение может притупить боль и уменьшить мышечные спазмы, но люди с плохими кровообращение или онемение не следует использовать средства от простуды.
Примеры включают:
- пакеты с холодом или лед в салфетке, но никогда не кладите лед непосредственно на кожу
- замачивание пораженного сустава в холодной воде
Некоторые могут предпочесть оба варианта:
- Поместите суставы в теплой водой на несколько минут, затем окуните их в холодную воду на 1 минуту.
- Повторять примерно полчаса.
- Закончите теплой водой.
Расслабление
Поиск способов снятия психического напряжения может помочь контролировать боль. Примеры включают медитацию, управляемые образы, глубокое дыхание и расслабление мышц.
Некоторые люди с РА используют следующее, но существует мало научных доказательств того, что они работают:
Может быть невозможно предотвратить РА, но CDC предлагает следующее:
РА — болезненное и хроническое состояние, которое могут вызвать повреждение суставов и затруднить выполнение повседневных задач.
Каждому, кто испытывает боль и отек в двух или более суставах, следует обратиться к врачу, поскольку раннее лечение может снизить риск долгосрочных проблем.
.