Перелом плюсневой кости стопы у ребенка
Причины
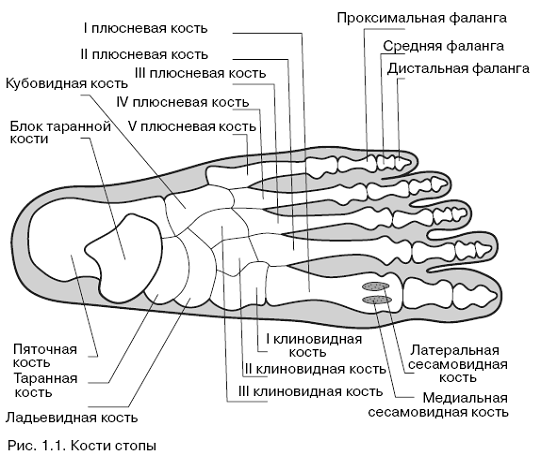
Стопавключает пять плюсневых (метатарзальных) костей, каждая из которых состоит из головки, тела и основания.
На проксимальной стороне они образуют суставы: первая плюсна с медиальной клиновидной костью, вторая и третья – с промежуточной и латеральной клиновидными, а четвертая и пятая с кубовидной.
На дистальной стороне они соединяются с основанием проксимальных фаланг. Предплюсне-плюсневой сустав также называют линией Лисфранка. Относительно плоские суставные поверхности и сильные короткие связки допускают небольшие перемещения и наклонные движения. Основа плюсневых костей окружена тремя связками, и самая сильная из них – дорсальная связка Лисфранка.
Примерно 5-6% всехпереломов ступнисвязаны именно с поражением плюсневых костей. Они случаются в десять раз чаще, чем смещение сустава Лисфранка. Частота переломов одинакова у обоих полов, не зависит от возраста.
Чаще всего страдает пятая плюсна – почти в 56% случаев, потом третья, четвертая и вторая – 14, 13 и 12% соответственно, а первая – всего в 5% случаев. Множественные переломы происходят в 15-20% травм.
Переломы плюсны распространены в детском возрасте, и на них приходится до 60% всех костных повреждений. До пятилетнего возраста чаще страдает первая (метатарзальная) кость, а после 5 лет – пятая и третья. У марафонцев и детей, который занимаются легкой атлетикой, встречается перелом 4 плюсневой кости из-за нагрузок.
Травмы плюсны чаще носят стрессовый характер, могут быть острыми и хроническими. Перелом третьей плюсневой кости касается средней и дистальной части тела. Повреждениям подвержены бегуны, у которых на травму метатарзальных костей приходится до 20% случаев.
Прямые травмы распространены на производстве и связаны с падением тяжелого предмета на ногу. Косвенные – вызваны скручиванием задней части стопы при фиксированной ее передней части.
Распространенность травматических повреждений выглядит следующим образом: супинационная травма в 48% случаев, падение с высоты – 26%, ранения – 12%. Изучением симптомов и лечением перелома плюсневой кости стопы занимается травматолог.
Сразу же после падения проявляются первые симптомы перелома плюсневой кости – отёк и болевые ощущения. Значительность проявления отёка и сила болевого синдрома также зависят от количества переломанных костей. Помните, что при таком переломе вся боль сосредоточена в тыльной стороне ступни. Одними из самых значительных симптомов являются нарушение формы ступни и неспособность наступить на ногу.
Также стоит обратить внимание на увеличение боли при лёгком постукивании по пальцам ноги. Если при надавливании на основании мизинца болевые ощущения еще больше усиливается – это явный симптом такого перелома.


В первые минуты после падения вам необходимо внимательно осмотреть ступню: синяк также может образоваться на подошве – это важный симптом, на который стоит обратить внимание. Помните, что определить перелом до визита к врачу очень сложно, поэтому проверяйте все указанные симптомы дотошно.
Самыми распространенными причинами перелома являются сами травмы. Например:
- падение;
- подворачивание ноги;
- резкое падение с высоты;
- упавший объёмный предмет на ногу.
Учтите, что между костями плюсны очень много связок, поэтому перелом пятой плюсневой кости является самым опасным. Тогда можно повредить и остальные кости стопы.
Перелом 5 плюсневой кости – явление, которое наблюдается одинаково часто как у женщин, так и у мужчин. При этом, основная причина травмирования – падение с высоты или сильная регулярная нагрузка на кость в сочетании с остеопорозом.
Существуют также дополнительные причины, которые провоцируют перелом стопы крайне редко:
- Тесная обувь.
- Болезни костной системы.
- ДТП.
В классификации, опирающейся на анатомические принципы, перелом второй плюсневой кости 90% попадает в класс Б – переломы диафиза (костного тела), и только 10 % в класс А – изломы шейки.
В зависимости от механизма получения повреждения, переломы второй кости плюсны подразделяются на 2 типа.
Типы переломов
Поскольку анатомическое строение стопы является крайне сложным, она состоит из множества мелких костей, то повреждение хоть одной из них может привести к частичной иммобилизации. На фото ниже можно увидеть сложное строение стопы: контрастным цветом выделены плюсневые кости, которые позиционируются как специальные механизмы, приводящие всю ступню в движение.
Таким образом, различают следующие виды переломов:
- травматический;
- перелом Джонса;
- усталостный- стресс перелом;
- отрывной перелом.
Травматический перелом


Переломы в области плюсневых костей различаются по характеру, месту локализации.
В зависимости от травмированной области говорят о:
- клиновидном;
- Т-подобном;
- косом.
Перелом также бывает:
- вдавленным;
- смещенным;
- раздробленным;
- несмещенным.
Как уже в статье говорилось, костей плюсны пять и каждая из них лечится по-особенному. В некоторых случаях просто наложат гипс, а в других – нужна будет операция. Все это будет решать непосредственно ваш травматолог.
Также такие переломы делятся еще и на усталостные и травматические. Первые происходят непосредственно из-за травматического действия. Они могут быть как со смещением (косточки плюсны находятся в разных плоскостях), так и без него. Травматический перелом может быть открытый и закрытый. Именно поэтому в разных случаях травматического перелома назначается разное лечение.
Все переломы имеют отличительные признаки, на основании которых строится их классификация.


Кроме этих признаков, повреждения различают по тому, какая кость сломана – от первой до пятой.
Существует несколько видов таких травм, имеющих отличительные особенности:
- Перелом Джонса, или левой плюсневой кости стопы. При этом происходит повреждение основания кости. Сращение отломков происходит очень медленно. В некоторых случаях кость так полностью и не срастается.
- Усталостные травмы. Чаще всего это перелом третьей плюсневой кости стопы. Характерен для профессиональных спортсменов, балерин, танцовщиц.
Наиболее часто развивается перелом второй плюсневой кости стопы, так как этот отдел подвержен наибольшим нагрузкам.
Перелом пятой плюсневой кости стопы может случиться у основания, посередине, опасности подвержена шейка и головка косточки.
Существует две основных классификации переломов кости плюсны по природе повреждения:
- усталостный;
- полученный при травме;
Стресс-переломы
Люди со стабильными нагрузками на кость стопы — частые обладатели усталостных переломов. Так называются трещины, образовывающиеся в кости при регулярном напряжении, незначительных ушибах. Легкая атлетика, спортивная ходьба, гимнастика, танцы — часть перечня причин их появления.
Частые страдальцы – балерины, танцующие на кончиках пальцев, что вызывает давление на их ось. Профессиональные футболисты пинают мяч носком, постоянную нагрузку на него испытывают и конькобежцы.
Симптомы и признаки
Симптоматическая картина у разных типов повреждений II кости:
- При сломах шейки – на тыльной поверхности среднего отдела поперечного свода:
Симптомы
При появлении крепитации и боли нельзя игнорировать жалобы, поскольку стрессовые переломы заживают дольше и склонны к рецидивам.
Основные признаки переломов плюсневых костей:
- болезненная припухлость;
- пальпируемое нарушение целостности;
- боль при осевой нагрузке.
Пациенты с метатарзальными переломами не могут полностью перенести вес тела на пораженную стопу, которая отекает и становится болезненной. Сильные деформации наблюдаются только при сложных травмах, когда происходит смещение костей.
От характера перелома зависит и симптоматика. Так усталостная травма особо выраженных признаков не имеет. Пациент в данном случае обычно жалуется на:
- тупую и ноющую боль в районе плюсны;
- незначительные отеки.
Стопа – механизм со сложнейшим устройством, состоящий из множества костей, и пять из них – это трубчатые плюсневые кости, находящиеся между пальцевыми фалангами и предплюсной. Данные кости служат своеобразным рычагом, приводящим в движение стопу при передвижении, прыжках, помогают сохранять баланс и устойчивость.
Даже легкий перелом или трещинка в одной из этих косточек значительно отражаются на возможности перемещаться.
Перелом плюсневой кости стопы проявляется следующими симптомами:
- хруст в мгновение получения травмы;
- резкие болевые ощущения, которые вначале могут приглушаться обувью, плотно удерживающей ногу, но затем всегда становящиеся более выраженными;
- боли усиливаются при движении и прикосновении ко стопе;
- трудности при перемещении, хромота;
- нарастающий отек ступни;
- посинение тканей в месте повреждения.
Признаки перелома плюсневой кости стопы не во всех случаях очевидны для пациентов, и такую травму нередко принимают за сильный ушиб или растяжение связок. Особенно это касается ситуаций, когда перелом является не травматическим, сопряженным с резким механическим воздействием, а стрессовым.
Стресс-переломы начинаются с образования небольшой трещинки в кости в результате регулярных нагрузок на стопы, зачастую у спортсменов. В клинической картине такого перелома отмечаются ноющие боли после нагрузок, утихающие в покое, со временем усиливающиеся и сопровождающиеся отеком.
Перелом плюсневой кости стопы без смещения
В тех случаях, когда при переломе не наблюдается сдвигов костных фрагментов, поврежденная кость сохраняет анатомически правильное положение. Такие повреждения менее опасны, легче лечатся и срастаются.
Отдельно стоит выделить перелом пятой плюсневой кости стопы без смещения, называемый переломом Джонса. Т.
к. в этом участке стопы микроциркуляция ограничена, он хуже снабжается питательными веществами, при данном типе повреждения существует риск некроза костных тканей.
Поэтому промедление с обращением к врачу может иметь самые неблагоприятные последствия.
Перелом плюсневой кости стопы со смещением
Распознать перелом плюсневой кости, сопровождаемый отрывом и смещением костных фрагментов, можно по визуальному изменению строения стопы, однако не всегда это заметно. Точную картину травмы можно получить лишь посредством рентген-диагностики.
Перелом плюсневой кости стопы со смещением опасен развитием кровотечения и увеличением риска нагноительных процессов в тканях. Если не вовремя обратиться к врачу, сращение может произойти неправильно, и потребуется проведение сложной операции.
Человек чувствует острую боль при травмировании, сопровождаемую характерным треском.
Диагностика
Прежде всего врач проводит сбор анамнеза и визуальный осмотр пациента. Ярко выраженная симптоматика позволяет практически сразу поставить правильный диагноз.
Однако все же подкрепляется рентгенографическими снимками в двух проекциях. Стертая симптоматика способствует более глубокому исследования.
В этих целях, кроме рентгена, проводят магнитно -резонансную томографию (МРТ) и компьютерную томографию (КТ). Наибольшую трудность представляет диагностика стрессового повреждения плюсневых костей.
В этом случае рентген повторяется через 14 дней, когда начинает формироваться костная мозоль, которая хорошо заметна на снимках.
Перелом костей плюсны диагностируют с помощью тщательного осмотра и рентгеновского снимка.
Если снимок показал повреждение, а следов травмы от ушиба или удара нет, следует опросить больного на предмет интенсивности нагрузок и патологий костной системы, которые могут привести к хроническим процессам.
Основной диагностический метод – рентгенография стопы. Проводится она в двух или трех проекциях. При необходимости рентгенологическое исследование проводят в динамике.
Если рентгеновского снимка оказывается недостаточно для постановки диагноза, используют компьютерную томографию. Цена этой процедуры значительно выше и проводится она по строгим показаниям.
Закрытый перелом второй плюсневой кости, в отличие от сломов других костей плюсны, в большинстве случаев хорошо различим на рентгеновском снимке в прямой проекции. Однако для точного диагноза и выбора предпочтительной схемы лечения одновременно делают еще 2 снимка – в боковой и косой проекциях.
Свежие стресс-переломы на рентгене плохо видны, линия излома становится заметной только спустя 3-4 недели. Поэтому при подозрении на такой тип травмы рекомендуют делать МРТ.
Лечение
Переломы без смещения или незначительной репозицией обломков лечат гипсовой повязкой до колена – накладыванием сапожка на срок 3-5 недель. После снятия фиксации назначают массажи, гимнастику.
При повреждении одной кости – реабилитацию начинают с третьей недели, а двух – с четвертой. Первую неделю рекомендовано применять тугое бинтование и ортопедическую обувь.

Переломы со смещением редко вправляются вручную. Чаще приходится выполнять скелетное вытяжение – с помощью шины Черкес-Заде, при этом пациент ходит на костылях.
В тяжелых случаях проводят хирургическое вмешательство для сопоставления обломков металлическими стержнями. Операция позволяет раньше начать функциональное восстановление с помощью движения пальцами.
Длительность заживления и период реабилитации
Продолжительность лечения переломов зависит от тяжести. Первые недели после снятия гипсовой повязки кости продолжают кальцинировать, потому осевые нагрузки на ногу не применяются.
Терапевты проводят массаж голеностопного сустава и подошвы, разрабатывают пассивно плюсневые суставы и дистальные фаланги. Помимо мобилизации используют электротерапию, гидротерапию.
На протяжении 6 недель после операции нельзя выполнять упражнения, но активные движения нужно начинать сразу на первой неделе после вмешательства:


Первая неделя восстановления: физиотерапевт обучает пациента ходить с минимальной компенсацией ограниченного движения в ступне. Применяются упражнения на сгибание и разгибание пальцев ног, подъемы прямой ноги лежа, мостики для укрепления ягодичных мышц, «велосипед» здоровой ногой, тренировка для верхней части тела.
- Вторая-шестая недели – проводится контрольная рентгенограмма для отслеживания заживления, пациента обучают пользоваться тростью по необходимости. Применяются охлаждающие мази для снятия воспаления. Вводятся упражнения для мышечного корсета, тренировка баланса. Добавляют растяжку задней поверхности бедра, голеностопного сустава для восстановления диапазона движений.
- После шестой недели продолжается укрепление мышц ног, туловища, используются функциональные движения. Рекомендовано избегать прыжков, активности, связанной с резкой сменой направления движения. Выполняются упражнения для мобильности голеностопа. Увеличиваются силовые нагрузки, постепенно пациент возвращается к прежней двигательной активности.
Возвращение к определенному виду спорта происходит после прохождения функциональных тестов, которые имитируют нагрузки.
Стрессовые переломы второй или третьей плюсневой кости редко требуют хирургического вмешательства и заживают без деформаций.
Но стрессовый перелом 5 плюсневой кости со смещением имеет тенденцию к осложнениям. Вариант лечения зависит от прежней активности пациента:
- люди, ведущие малоподвижный образ жизни, не должны нагружать ногу на протяжении 6-8 недель;
- активные пациенты подвергаются операции с ранней фиксация интрамедуллярными винтами для ускоренного восстановления.
Из вышесказанного можно сделать вывод сколько заживает перелом пятой плюсневой кости стопы. В зависимости от сложности это займет от 2 до 6 недель. Длительность реабилитации также напрямую зависит от тяжести перелома, смещения обломков.
Спортсмены, которым проводят операцию с пересадкой костей, приступают к восстановлению на 14-й день после вмешательства и почти за месяц возвращаются к тренировкам, еженедельно наращивая интенсивность на 10%.
Во время фазы восстановления (после снятия гипса) можно увеличивать нагрузку – выполнять упражнения для мышц ног, используя обувь на негнущейся подошве. Рекреационная терапия включает аква-аэробику, плавание и езду на велотренажере для поддержания физической формы.
Для ускоренного заживления применяется ударно-волновая терапия, электромагнитная терапия и ультрасонография.
Среди пациентов с переломами плюсневых костей распространен гиповитаминоз D, особенно, если они курят, имеют избыточный вес. Потому больным дополнительно назначают добавки витамина и кальция.
Лечение проводится в двух направлениях:
- консервативная терапия;
- хирургическое лечение.
Консервативная терапия
Закрытые и открытые повреждения со смещения и без него лечат консервативно следующими способами:
- Повреждение без смещения пятой, четвертой, третьей второй и первой плюсневых костей не нуждается в наложении гипсовой повязки. Если подобная травма произошла у ребенка, то гипсовую повязку накладывают. Ведь за малышом сложно уследить, а тем более объяснить ему, что на ногу наступать нельзя.
- Разрешается ходить и наступать на пятку при травматическом повреждении, используя костыли.
- Ношение ортопедических стелек необходимо при усталостных повреждениях, поскольку реабилитация проходит с обязательными нагрузками, а стельки распределяют равномерно нагрузку на всю стопу и снимают напряжение.
- Переломы со смещением нуждаются в наложении гипсовой повязке.
Хирургическое лечение
В зависимости от сложности травмы подбирают соответствующий метод лечения. Хирургическое лечение проводят двумя способами:
- фиксация через кожу;
- открытая операция.
Преимущества
- низкая травматичность;
- быстрое проведение операции;
- простота и низкая стоимость процедуры;
- отсутствие значительного послеоперационного рубца.
Недостатки
- спицы остаются замеченными на поверхности кожи;
- существует риск инфицирования раны;
- длительное ношение повязки в течение одного месяца крайне некомфортно.
Открытая операция предполагает разрез кожи для доступа к поврежденному участку. Хирург аккуратно отводит в сторону мягкие ткани, сухожилия, сосуды и нервы. Собирает отломки костей, устраняя их смещение. Для фиксации костей использует металлические пластины, штифты и винты. После процедуру пациенту позволяется ходить, но в течение одного месяца наступать только на пятку.
Перелом без смещения не требует ничего кроме фиксации гипсовой повязкой. В противном случае необходимо будет провести операцию. В процессе хирургического вмешательства кости вправляют и фиксируют в правильном положении. Для этого применяют специальные стальные спицы.
В остальных случаях на поврежденную стопу накладывают гипс. Уже на следующий день пациент отправляется на ЛФК, с тем, чтобы не допустить атрофии мышц.
Именно от значимости и количества повреждений зависят методы лечения. Самым простым и безболезненным является лечение обычного перелома (без смещений) или трещины.
В таком случае взрослому могут не наложить гипс, а просто выписать больничный и посоветовать ограничить нагрузку на ногу. Деткам же это объяснить невозможно, да и самые внимательные родители вряд ли смогут проследить, поэтому детям накладывают гипсовую повязку.
То есть лечение в таком случае более-менее лёгкое и безболезненное.
Также вам нужно знать некоторые нюансы ограничения нагрузок на ногу. Если у вас непосредственно травматический перелом, опирайтесь на костыли либо на пятку. А вот при усталостном повреждении частичной точкой опоры должно служить переломанное место. Также специалисты советуют купить и вставить в обувь ортопедические стельки. В принципе, это не помешает и после лечения перелома.
При небольшом смещении плюсневых костей положение фиксируют гипсовыми лонгетами. Если же произошло большое смещение, травматолог должен произвести операцию. Показанием к операционному вмешательству является смещение, которое на половину больше ширины костей. Существуют следующие два типа операций в таких случаях (их описание ниже).
Самым распространенным методом в нашей стране является фиксирование положения спицами через саму кожу. Сначала хирург-травматолог совмещает обломки кости, а после этого фиксирует их спицами в направлении, зависящем от степени травмы.
Неоспоримыми плюсами такой операции являются минимальная боль во время операционного вмешательства и небольшая стоимость. Минусом является то, что концы спиц обязательно должны выступать, рана из-за этого увеличивается.
Чтобы не вызвать заражение ранки, необходимо забинтовывать сверху ногу каждый день. Конечно же, это неудобно, зато рубец после лечения не остается.


Вторым типом операции является репозиция при помощи винтов и пластинки. Это очень сложная и дорогостоящая операция. Хирургу нужно сделать разрез в области перелома. Осторожно отодвинуть сухожилия, нервные окончания, кровеносные сосуды и т.д. Далее он непосредственно устанавливает винты и пластинки. После больной должен ходить с опорой на пятку около месяца.
Стоит отметить, что все эти методы фиксации чаще всего устанавливаются на срок от одного до двух месяцев. Естественно, человеку, чтобы восстановить функции стопы, необходимо пройти большой курс реабилитации. А сколько же необходимо носить гипс? Дело в том, что перелом заживает от 1 месяца до 1,5. Столько же вы и будете носить гипсовую повязку.
То, как быстро пройдет лечение перелома плюсневых костей стопы, срастется поврежденная кость, и будут ли осложнения, зависит правильность и своевременность оказания первой помощи пострадавшему. Тактика дальнейшего лечения напрямую зависит от тяжести повреждения и от его локализации.
Определить локализацию повреждения можно с помощью тщательного осмотра и двухпроэкционного рентгеновского снимка, который покажет место травмы:
- основание плюсневой кости стопы;
- диафиз;
- шейка или головка.
А также линию разлома и наличие/отсутствие смещения.
Общая схема лечения:
- Иммобилизация стопы с использованием гипсовой повязки.
- Закрытая репозиция. Осуществляется без разреза тканей. С ее помощью сопоставляются фрагменты кости, если смещение было незначительным.
- Остеосинтез. Проводиться с помощью оперативного восстановления обломков поврежденной кости согласно анатомическому размещению. При этом обломки фиксируются специальными деталями, такими как пластины, спицы или винты. После этого накладывается гипс. Как правило, такая процедура показана при множественных травмах и большом смещении костей стопы.
Далее пациенту рекомендуют не нагружать ногу, использовать для помощи костыли, принимать препараты кальция и витамин Д.
Гипс-сапожок накладывают при переломах плюсневой кости стопы для лечения в большинстве случаев.
Именно благодаря такой фиксации обломки, которые вернули в правильное положение, плотно зафиксированы и неподвижны.
В гипсе при переломе 5 плюсневой кости стопы необходимо ходить 1,5 месяца.
Ортез при переломе костей стопы используют для фиксации обломков при легких травмах. Сам фиксатор изготовлен из полимеров, которые помогают уменьшить нагрузку на ногу и стабилизировать стопу. При множественных повреждениях ортез не используют, а накладывают гипс.
Народные методы терапии
Лечебные мероприятия проходят в несколько этапов. Каждый из них имеет определенную цель и осуществляется разными методиками.
Первая помощь
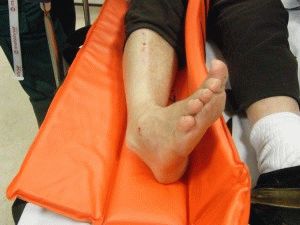
Если признаки травмы похожи на перелом, помощь должна быть оказана сразу. К поврежденной стопе прикладывают холод для уменьшения отека и гематомы. По возможности стопу фиксируют подручными материалами. При выраженных болевых ощущениях допускается дать человеку обезболивающий препарат в таблетках.
Транспортировка осуществляется машиной Скорой помощи или на личном транспорте. Отправлять пострадавшего в травмпункт самостоятельно запрещается.
Лечение непосредственно нарушения целостности кости
Лечение различается в зависимости от тяжести и объема повреждения.
Различают консервативное и оперативное лечение:
- Консервативное лечение заключается в наложении повязки из гипса от кончиков пальцев до голеностопного сустава. Длительность обездвиживания составляет 2-4 недели. Назначается такой метод при простых переломах без смещения.
- Хирургическое лечение показано при наличии смещенных отломков или оскольчатых повреждениях. Во время операции производится сопоставление отломков и соединение их металлическими винтами – остеосинтез.
К консервативному лечению также относятся медикаментозная терапия, массаж, гимнастика, физиопроцедуры.
Лечение перелома II плюсневой кости проходит в три этапа:
- обездвиживание – 3 недели у детей и 4-8 недель у взрослых;
- постиммобилизационный период – 2-2,5 месяца;
- реабилитация – 1,5-2 месяца.
Полная реабилитация стопы у детей происходит гораздо быстрее. При надлежащем лечении ребёнок будет здоров через 2 месяца.
Иммобилизация


Выбор способа обездвиживания зависит от вида перелома, его локализации и степени смещения костных обломков:
- Слом шейки без смещения:
- в первые сутки – лежать, пострадавшую ногу уложить в приподнятое положение, прикладывать сухой холод;
- далее 4-6 недель носить короткий ортезный сапожок;
- приступать на сломанную ногу можно через 1,5 недели.
- При сломе шейки со смещением выполняется ручная манипуляция по репозиции. Ортез носится 5-6 недель. Приступать на ногу можно через 2 -2,5 недели.
- Диафизарный перелом без смещения и стресс-переломы можно лечить без фиксирующего сапожка. Достаточно будет применения плюсневой подкладки Томаса и плотного бинтования стопы в дневное время суток. Передвигаться надо будет на костылях. Когда можно будет начинать и с какой силой наступать на повреждённую ногу решит врач. Приниматься такое решение будет на основании контрольного рентгенографического обследования.
- Изломы диафиза со смещением:
- ручное сопоставление костных обломков и ношение ортеза в течение 4 недель;
- если ортопед не может вправить кость вручную применяется 4-х недельная репозиция противовытяжением с помощью грузов и наложением «короткой» гипсовой повязки от основания пальцев до задней части стопы, а затем ношение короткого отрезного сапожка еще в течение 3-4 недель.
При многооскольчатых видах повреждения или при сильном смещении обломков возможно потребуется оперативное вмешательство – остеосинтез.
На заметку. Профессиональным спортсменам, для того чтобы излом сросся быстрее, травматологи рекомендуют делать операцию с применением компрессирующего интрамедуллярного винта, а если есть необходимость, то сделать пересадку костной ткани.
Лечебная физкультура во время обездвиживания
После постановки диагноза устанавливается тактика.
При закрытых переломах проводится иммобилизация стопы: накладывается гипс. Повязка максимально обеспечивает состояние покоя ноги. Через месяц ее снимают. Для облегчения передвижения используются костыли.
Часто этот метод применим к детям, которые не осознают, что двигать ножкой и наступать на нее нельзя.
При незначительном сдвижении кости врач вправляет ее, к конечности прибинтовывается лангета (шина). Она представляет собой съемную гипсовую пластину, прикрепляется к ноге для фиксации.
Если отсутствует сращение, перелом открытый, присутствуют многочисленные отломки, применятся оперативное вмешательство.
Реабилитация и физиотерапия
Процесс реабилитации после перелома плюсневой кости проводиться пол наблюдением ортопеда. Врач рекомендует проводить:
- Физиологические процедуры, с помощью которых удастся вернуть естественную подвижность ноги.
- ЛФК с наблюдением за собственными ощущениями. Обычно, лечебную физкультуру выполняют под наблюдением тренера, который следит за правильностью и эффективностью выполняемых процедур. Главными упражнениями являются сгибание и разгибание пальцев на ногах, подъем и опускание на носках.
- Выполнять разрабатывание стопы, после перелома основания 5 плюсневой кости, при ходьбе с постепенным увеличением нагрузки.
- Лечебный массаж.
- Ношение ортопедических стелек длительностью в полгода-год.
- Прогревание травмированной ноги теплыми ваннами с добавлением лекарственных трав.
- Использование обезболивающих мазей.
- Заниматься плаванием.
- Соблюдать диету и сбалансировать свое питание.
- Использовать всевозможные массажеры.
Обычно, курс восстановления после перелома плюсневых костей стопы длительный. Его врачи рекомендуют начинать проводить после снятия гипса.
Бесплатная консультация!Остались вопросы? Задавайте их нашему штатному доктору прямо тут на сайте. Вы обязательно получите ответ!Задать вопрос
sustaw.top
Перелом плюсневой кости стопы: лечение, иммобилизация, упражнения
Среди травм нижних конечностей перелом плюсневой кости стопы считается наиболее сложным. Известно 2 вида повреждений — травматическое и стрессовое. По характеру травмирования переломы бывают открытые и закрытые. В целом состояние сопровождается болью, отеком, появлением гематомы, затрудненностью передвижения. При первых признаках травмы рекомендуется обратиться к врачу. Специалист сможет поставить правильный диагноз и назначит эффективное лечение.
Почему возникает травма?
Скелет ступни человека состоит из 26 костей. Внутрисуставной перелом пятой плюсневой кости стопы и других подвижных соединений ноги имеет код по МКБ 10 S92. Травмирование происходит из-за следующих неблагоприятных факторов:
- сильный удар по стопе тяжелым предметом,
- подворот ноги вбок или носком вперед вследствие ношения неудобной обуви на высоких каблуках,
- прыжок с приземлением на прямую стопу,
- защемление ступни в створках технических средств,
- занятия видами спорта, где основная нагрузка приходится на ноги,
- заболевания, вызывающие хрупкость костей,
- недостаток витамина D и кальция.
Виды и симптомы: как распознать повреждение?
Закрытый перелом плюсневых костей по признакам напоминает ушиб, поэтому консультация врача обязательна.
Медики подразделяют перелом костей плюсны на 2 вида:
- Травматический, который происходит вследствие травмирования.
- Стрессовый, когда кости ломаются из-за регулярной чрезмерной нагрузки на ступни. При этом симптоматика выражена неярко и проявляется только периодическими болями и небольшим отеком.
Повреждения бывают закрытые и открытые. В зависимости от характера, симптомы отличаются, а как — показано в таблице:
| Вид перелома | Признаки |
| Без смещения с появлением трещины | Болезненность |
| Несильный отек и гематома | |
| Работоспособность конечности частично сохранена | |
| Закрытый со смещением | Сильная боль |
| Подкожное кровоизлияние | |
| Отечность | |
| Неестественное положение пальцев | |
| Передвижение затруднено из-за боли | |
| Целостность кожных покровов не нарушена | |
| Открытый смещенный | Интенсивная острая боль |
| Обширный отек и гематома | |
| Передвижение и опора на ногу невозможна | |
| Местное и общее повышение температуры | |
| Образование раны костными отломками | |
| Деформация стопы | |
| Тошнота, головокружение, обморочное состояние, как реакция организма на боль |
Как оказывается первая помощь?
При переломе второй, третьей или 4 плюсневой кости пострадавшему требуется безотлагательная помощь, поскольку отек распространяется быстро и сдавливает окружающие ткани, осложняя состояние. Первая помощь оказывается следующим образом:
- Пострадавшего следует уложить и обеспечить стопе полный покой.
- Подложить под голеностоп валик, чтобы придать конечности приподнятое положение.
- Приложить холодный компресс, предварительно завернув лед в чистую ветошь и не допуская прямого контакта с кожей.
- Продезинфицировать рану при открытом переломе.
- Дать пострадавшему обезболивающее.
- Доставить пострадавшего в медучреждение. Транспортная иммобилизация осуществляется с помощью шины Крамера или подручных средств — линейки, дощечки, зафиксированных так, чтобы стопа и голень были обездвижены.
Диагностика при переломе плюсневой кости стопы
Диагностику проводит ортопед или травматолог. Врач осматривает конечность, выясняет обстоятельства получения перелома, определяет вид травмирования и направляет на рентгенографию. Метод показывает присутствие или отсутствие дробления костей на фрагменты, характер и стадию повреждения окружающих тканей, сопутствующие травмы — вывих суставных головок или растяжение связок. Для дополнительного обследования рекомендуется пройти КТ, УЗИ или МРТ. Последствие несвоевременной диагностики — дисфункция конечности, недостаточное питание тканей кровью и хронические боли.
Лечение: самые эффективные методы
Иммобилизация и препараты
Простые переломы лечатся с помощью наложения фиксатора — гипса или отреза, и полного покоя в течение 4—6 недель, поскольку повреждение заживает долго. Чтобы ускорить процесс восстановления, рекомендуется наносить следующие обезболивающие и противовоспалительные линименты:
- «Диклофенак»,
- «Долобене»,
- «Вольтарен»,
- «Фастум»,
- «Дип Рилиф».
Если перелом произошел у детей, можно применить детские препараты:
- бальзам «Спасатель»,
- «Троксевазин»,
- «Синяк Off».
Хирургическое вмешательство
Если третья или другая плюсневая кость стопы не срастается, рекомендуется операция, при которой применяется остеосинтез. Раздробленная кость плюсны укрепляется с помощью медицинских болтов, штифтов, спиц, аппарата Илизарова. А также хирургическое вмешательство показано, если вправленная головка плюсневых суставов вторично смещается. После операции, пока ногу фиксирует ортез, рекомендуется регулярный рентгенологический контроль.
Реабилитация
Физиотерапия
В области стопы после перелома ухудшается кровообращение, поэтому необходимо аппаратное лечение.
Цель физиотерапевтических процедур — ускорение процесса восстановления конечности. Для этого рекомендуются следующие методы:
- воздействие ультразвуком,
- магнитотерапия,
- электрофорез,
- фонофорез,
- инфракрасное облучение,
- парафиновые или озокеритовые тепловые обертывания,
- индуктотермия,
- массаж — водный и традиционный.
Комплекс процедур оказывает следующее воздействие на травмированную стопу:
- улучшает подвижность конечности,
- ускоряет процесс регенерации,
- нормализует кровообращение,
- способствует оттоку лимфы,
- препятствует воспалительным процессам,
- стимулирует выработку синовиальной жидкости,
- восстанавливает хрящевую ткань.
Лечебные упражнения
Гимнастика способствует укреплению мышц и препятствует застойным явлениям в тканях суставов. Разработать стопу можно, выполняя следующие упражнения ЛФК при переломе 3 и 4 плюсневой кости:
- сжимание/разжимание пальцев ступни,
- вращательные движения правой или левой стопой,
- поворот стопой в стороны и вверх-вниз,
- перекатывание с пятки на носочек и обратно,
- становление на цыпочки,
- катание мячика или палки, подложенной под стопу,
- занятие на тренажере с шариками.
Применение народных средств
Восстановление перелома костей плюсны можно проводить с помощью компрессов или примочек. Целители рекомендуют такое средство:
- Взять несколько свежих листьев и побегов золотого уса, измельчить.
- Добавить масло оливок.
- Потомить снадобье на водяной бане, но не доводить до кипения.
- Снять с плиты и дать настояться 60 мин.
- Натирать больное место 2 р. в сутки.
Ускорить регенерацию можно народными средствами на основе травы окопника. Рецепт приготовления:
- Взять 10 г корня растения и залить 0,5 л водки.
- Дать настояться 14 дней в темном месте, периодически взбалтывая.
- По истечении срока пить по 25 капель 3 р. в день.
А также рекомендуются компрессы из свежих листьев капусты, папоротника, полыни или цветков белой сирени. Перелом основания кости хорошо лечить примочками из отваров трав девясила, коры ивы или дуба, сабельника, живокоста. Помогают разрабатывать плюсневые суставы ванночки с морской солью или сухие тепловые компрессы с подогретым песком.
Ортопедические рекомендации
Перелом 5 плюсневой кости стопы можно восстановить с помощью специальной обуви. Рекомендуется отказаться от туфелек на высоких каблуках или босоножек на плоской подошве, поскольку они не обеспечивают правильную нагрузку на стопу. Потребуется носить обувь с супинаторами и закрытыми носками, на широком каблуке высотой не больше 4-х сантиметров. Ортопедические стельки после перелома следует подбирать индивидуально, исходя из сложности травмирования и состояния в период реабилитации. Правильный выбор стелек обеспечит устранение отечности, предупредит развитие плоскостопия, ускорит восстановление.
Загрузка…xn--h1aeegmc7b.xn--p1ai
лечение традиционными и народными методами, диагностическое обследование, выполнение врачебных рекомендаций и восстановление
Стопа имеет очень сложное строение, и, несмотря на ее сравнительно небольшую величину, патологии любого рода в этой зоне влекут нарушение функционирования всей нижней конечности. Плюсневые кости — не исключение.
Анатомия стопы
В состав нее входит 26 костей, и она подразделена на 3 части: предплюсна, плюсна и фаланги пальцев.
К костям предплюсны относятся 3 клиновидные, пяточная, ладьевидная, кубовидная, таранная (является частью голеностопа) кости. Все они посредники перехода голеностопа в ступню.
Костей плюсны 5 — первая плюсневая кость стопы, затем вторая, третья и так по счету пальцев. Их основное предназначение – поддержание и создание свода стопы, без чего движение человека было бы невозможным. Это мелкие трубчатые косточки, они очень хрупкие. Между ними имеется пространство.
Фаланг пальцев 14. Они являются подвижными суставчиками, имеют хрящи. Большой палец имеет 2 фаланги, другие пальцы – 3. Своды стопы функционально очень важны, потому что при движениях ног они выполняют роль амортизатора.
Причины болей
Если болят плюсневые кости стопы, причины и лечение всегда взаимосвязаны настолько, что можно говорить об этиопатогенетической терапии. Боли связаны со многими заболеваниями. Они различаются по своему характеру, длительности, распространенности. Могут быть одно- или двусторонними, кратковременными и постоянными, в виде жжения, парестезий и пр.
Наиболее распространены следующие патологии:
- Воспаление подошвенной фасции. Причиной становится постоянное давление на подошвенный апоневроз, поддерживающий свод стопы. Фасция занимает пространство между пяткой и плюсной. Патология характерна при большом весе, плоскостопии, занятиях спортом. Боли в своде и пятке возникают сразу после сна.
- Артриты. Болит и сам сустав, и стопа. Проявляется это зудом и жжением.
- Лигаментоз – поражение связок стопы, может быть 2-сторонним. Развивается при больших нагрузках на стопу, нарушенном кровообращении и микротравмах связок.
- Пяточные шпоры – появление костного нароста в месте крепления фасции к пяточной кости. При этом почти всегда имеется хронический фасцит. Боль появляется при ходьбе.
- Сбой в кровоснабжении. При этом стопа болит и при ходьбе, и в покое.
- Защемление нервного ответвления между костями стопы или в месте выхода из позвонка. Чаще возникает после родов.
- Доброкачественные невриномы. Боли возникают между 3-м и 4-м пальцем. Они могут быть в виде покалывания, жжения, боли, чаще с 1 стороны. При ношении узкой обуви боль усиливается.
- Переломы, вывихи.
- Метаболические нарушения с остеопорозом. Боль усиливается при нажатии на кости.
- Функциональная недостаточность стоп – это проблема толстяков, беременных, гиподинамии и больших нагрузок на ноги. После длительного стояния в ступнях появляются разлитые боли.
- Плоскостопие – имеется распластывание свода, меняется форма ступни. Голени и стопы быстро утомляются и сильно болят.
- Патологические нарушения – бородавки, вросший ноготь, искривление большого пальца. Являются результатом неудобной обуви.
- Возрастные изменения стоп – жировая ткань на стопах с возрастом уменьшается, происходит деформация плюсны, нарушения кровообращения и остеопорозы. Роль играет интенсивная нагрузка на стопы.
Симптомы и лечение наиболее частых патологий
Часть плюсневых костей образует подвижные суставы с пальцевыми фалангами. Как и в других суставах, здесь имеется суставной хрящ и суставная сумка. При ушибе или падении головки могут сместиться, и возникает мучительная боль в месте повреждения. Подвижность сустава резко нарушена, наступить на ступню и пошевелить пальцами ног невозможно.
Сустав становится отечным, увеличивается в размере, кожа над ним краснеет. Головка сама может деформироваться с появлением на ней наростов.
Лечение ушиба плюсневой кости стопы определяется картиной рентгена. Чаще возникает необходимость хирургического вмешательства. И хотя проводится оно с местной анестезией, это радикальный вид терапии.
Лечение плюсневых костей стопы выражается тогда в возвращении головки кости в анатомически правильное положение и фиксировании ее металлической спицей.
Костные наросты удаляют. Обувь после такого вмешательства подойдет только ортопедическая для поддержания костей стопы.
Плоскостопие развивается по разным причинам:
- аномалии строения стопы с рождения;
- ношение узкой обуви или высокий каблук;
- ожирение;
- повышение нагрузки при тренировках;
- травмы ног со слабостью мышц.
Лечение чаще всего консервативное. Пациент выполняет специальные упражнения для тренировки свода, постоянно использует ортопедические стельки. Полезно хождение босиком по песку или гальке и плавание.
Убрать плоскостопие полностью возможно только у детей, пока кости растут. Взрослым остается только следить, чтобы патология не прогрессировала. Плоскостопие может стать причиной вальгусного большого пальца, который боль усиливает.
Патологии суставов
Артрит — воспаление сустава, артроз — дегенеративные изменения хряща. Лечение артроза плюсневых костей стопы включает в себя и прием хондропротекторов. Они подпитывают остатки хряща. Воспаленный сустав также отекает, увеличивается, становится горячим на ощупь, болит при ходьбе.
Для артроза характерен хруст при движениях. В процесс воспаления вовлекаются окружающие ткани, связки, мышцы. Это называется периартритом и периартрозом. Если артрит полностью излечим, то при артрозе этого нет, процесс можно только затормозить. Тогда применимо только симптоматическое лечение плюсневых костей стопы.
Для терапии травм применяют специальные фиксирующие повязки. Также для лечения важна первопричина. Если речь идет об инфекции, назначается антибактериальная терапия. В других случаях можно обойтись местным лечением в виде мазей и гелей и пр. Для снятия боли назначают анальгетики. Лечение воспаления плюсневой кости стопы по схеме назначается только врачом.
Нервные нарушения
Нарушение проводимости нервных импульсов с появлением боли могут возникать в следующих случаях:
- защемление нерва между костями плюсны;
- защемление нерва на уровне позвонков;
- воспаление нервной ткани при переохлаждениях, ношении узкой обуви;
- невринома между фалангами пальцев.
В качестве лечения будут назначаться сеансы массажа, физиотерапии, одежда по сезону и удобная обувь. При воспалении можно применить мази и гели, согревающие и противовоспалительные.
Лечение плюсневых костей стопы может заключаться в мануальной терапии, если защемление находится в позвоночнике и сопровождается смещением позвонков. Целью становится возврат позвонков на место.
Метаболические нарушения в костях
Они связаны с дефицитом витаминов, Са, цинка, фосфора и пр. Чаще всего возникает остеопороз. При этом кости становятся хрупкими и подвержены переломам. Патология обычно симметрична и сначала поражает мелкие кости.
Боли появляются при нагрузках и в конце дня. Визуально стопа не изменяется, но все нарушения видны на рентгене.
Для лечения необходим прием препаратов Са и витаминов с минералами, правильное питание. Не менее важна и высота каблука, которая не должна превышать 4-5 см.
Лечение плюсневых костей стопы направлено на предотвращение разрушения костей в дальнейшем. Таким больным нельзя заниматься спортом и иметь серьезные нагрузки. Также следует нормализовать вес.
Болезни сосудов
Чаще всего боли связаны с варикозом. При нем нарушается отток крови от ступней. Целью лечения становится восстановление тонуса вен, укрепление стенок сосудов, распределение нагрузок на ноги.
Лекарства могут применяться местно и перорально. Используют препараты для улучшения микроциркуляции, флеботоники, витамины, антиагреганты и пр. Вообще надо сказать, что различны причины болей плюсневых костей стопы ног, а лечение может быть консервативным и радикальным.
Диагностика
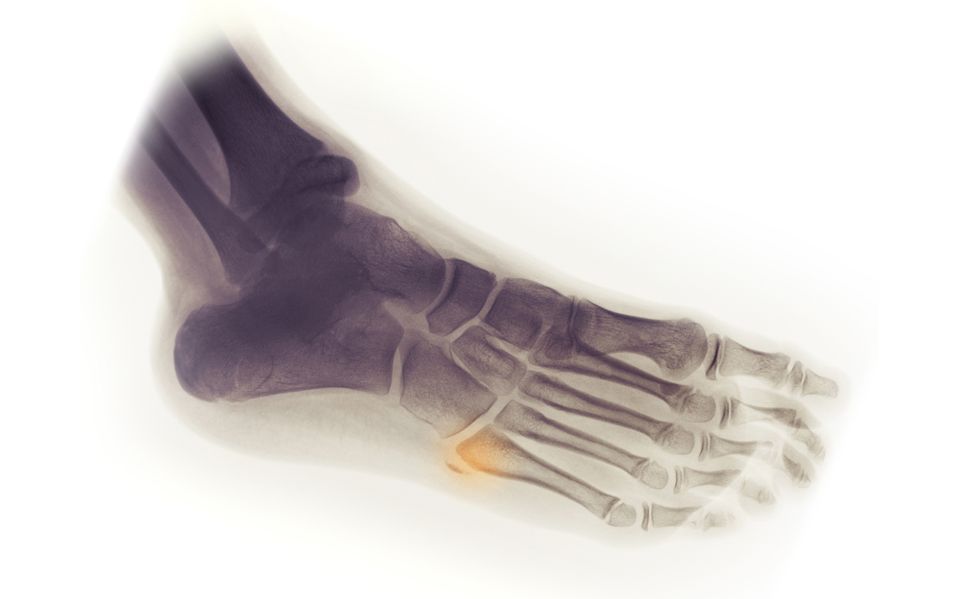
Визуальный осмотр не может дать достаточно информации для постановки диагноза. Назначается рентгенография в 2 проекциях. Это основной метод диагностики.
Также применяется УЗИ, при необходимости МРТ или КТ. Сложность диагностики в том, что пациенты чаще всего приходят с запущенными формами патологий, потому что, например, при переломах мелких костей многие к врачам не идут и продолжают ходить с переломами.
Общие принципы лечения
Лечение болей плюсневых костей стопы всегда и во всех отношениях индивидуально. Начинается все с консервативного лечения, к операциям стараются прибегать редко.
Необходимое лечение боли плюсневых костей стопы врач назначает только после определения причины. Терапия начинается с ограничения нагрузок на стопу. Воспаление потребует применения противовоспалительных средств, переломы – наложения гипса, вывихи – эластичной повязки.
Метаболические нарушения лечатся гормонами, витаминно-минеральными комплексами, ангиопротекторами, хондропротекторами и пр. Плоскостопие подразумевает ношение специальных стелек и обуви. Вне обострения заболеваний обязательными становятся ЛФК, массаж, физиотерапия.
Нарушения кровообращения, невриномы, вросший ноготь требуют радикального хирургического лечения.
Переломы подробно
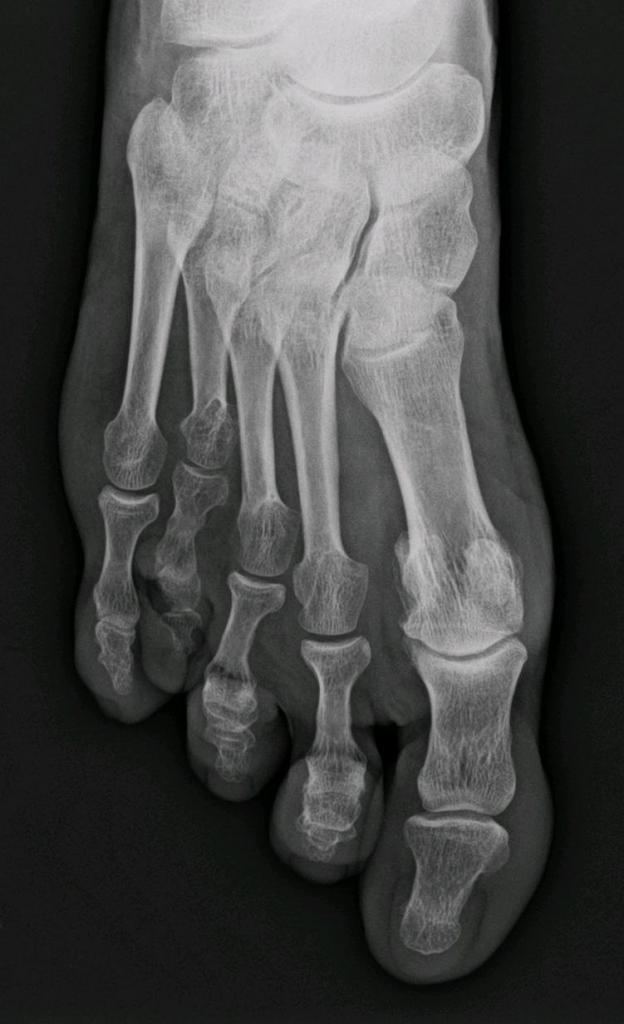
Плюсневые кости трубчатые и мелкие, поэтому именно они подвержены переломам. И это не зависит от возраста, пола и профессии. Переломы плюсны встречаются в 5 % случаев всех переломов, и в 20 % переломов ног. Симптомы при этом настолько разные, что многие не догадываются о переломе. Обращение к врачу при этом необходимо.
Статистика переломов плюсны
Наиболее часто ломаются 4-й и 5-й кости плюсны. Они ломаются чаще. Перелом наружной 5-й кости часто бывает осложнен смещением. Период реабилитации при таком переломе наиболее длительный.
Менее частым является перелом 1-й кости. Реже всех страдают 2-я и 3-я кость. Они находятся в середине и защищены лучше.
2-я, 3-я и 4-я плюсневые кости страдают при прямом направлении удара (падение на стопу тяжелого предмета или ДТП). При непрямом ударе повреждаются 1-я и 5-я кости. Усталостный перелом возникает в 4-й кости.
Причины переломов
Основными причинами переломов являются:
- удар по стопе;
- подворачивание стопы;
- падение тяжести на ногу;
- неудачное приземление после падения или прыжка;
- мелкие однообразные повторяющиеся травмы (например, танцы, спорт).
А также заболевания костной системы.
Классификация переломов
По линии надломов переломы могут быть: поперечными, Т-образными, косыми, винтообразными и клиновидными. Переломы бывают со смещением обломков и без.
Виды перелома
По характеру повреждения перелом бывает травматический и усталостный (стрессовый перелом). Травматический возникает при прямом ударе, падении с высоты, наезде на стопу, подвывихе.
Усталостный перелом возникает при повторных ушибах и постоянных нагрузках. Его еще называют перелом Дойчелендера или маршевый.
Диагностируется чаще всего у призывников, т. к. у них резко увеличивается нагрузка на стопу. Также в группу риска с таким переломом входят балерины, танцоры, атлеты, гимнасты, футболисты. Стрессовые переломы обычно не имеют ярких проявлений и часто игнорируются, поэтому приводят к осложнениям. Они выражаются в смещении кости и травмировании соседних костей.
Другие виды переломов по анатомическому принципу
При переломе Джонса кости травмируются у основания 5-й плюсневой кости. Перелом этот всегда множественный осколочный, и после него кости не срастаются. Лечение перелома пятой плюсневой кости стопы будет успешным только в случае точного диагноза, который довольно сложен.
При отрывном переломе стопы костный отломок кости отсоединяется при сильном натяжении сухожилий. Диагностировать патологию также сложно, потому что все симптомы напоминают растяжение связок. Сочетается часто с переломом голеностопа.
При авульсивном переломе линия слома поперечная, без смещения. При этом у основания 5-й плюсневой кости параллельно возникает растяжение сухожилий голеностопа.
При субкапитальном переломе травмируется шейка плюсневых костей.
Также переломы бывают открытые и закрытые.
Симптомы и признаки
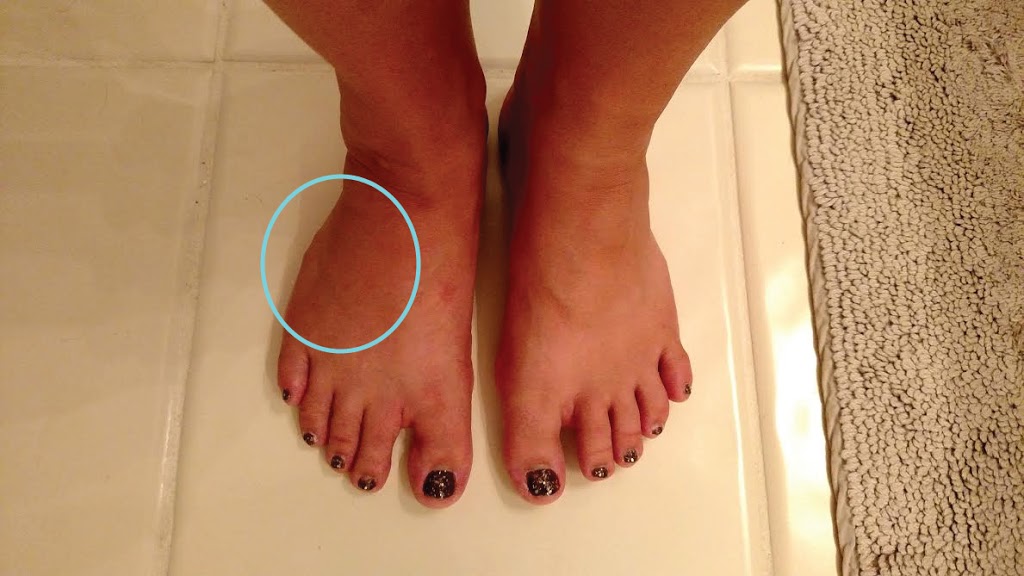
В момент получения травмы можно услышать характерный хруст и ощутить сильную боль. Поврежденный палец может стать укороченным, неестественно отклониться в сторону, а на месте перелома быстро возникают отек и гематома. Движение становится невозможным.
Первая помощь
Сразу обязательна иммобилизация стопы с помощью шин или других подручных средств. Фиксация производится по всей стопе до верхней трети голеностопа. Поврежденная нога должна быть слегка приподнята. Это значительно снижает риск острой боли и упрощает транспортировку пострадавшего.
К месту повреждения можно приложить на 20 минут лед, который уменьшит боль и не даст быстро развиться отеку.
Повторить прикладывание льда можно через 10 минут. При наличии ран необходимо наложить асептическую повязку.
При смещении костных обломков или открытом переломе самим вправлять перелом нельзя. Это делает только врач после проведения рентгена.
Для купирования боли можно выпить «Пенталгин», «Анальгин». Транспортировка только в горизонтальном положении на носилках.
Принципы лечения
Общая схема лечения:
- иммобилизация стопы с наложением гипса;
- закрытая репозиция (без разреза тканей сопоставляются фрагменты кости).
Остеосинтез проводится при множественных оскольчатых переломах и больших смещениях. Это операция, в ходе которой обломки восстанавливают по их анатомическому размещению. Костные обломки фиксируются специальными пластинами, спицами или винтами. И только после синтеза накладывают гипс.
Гипс
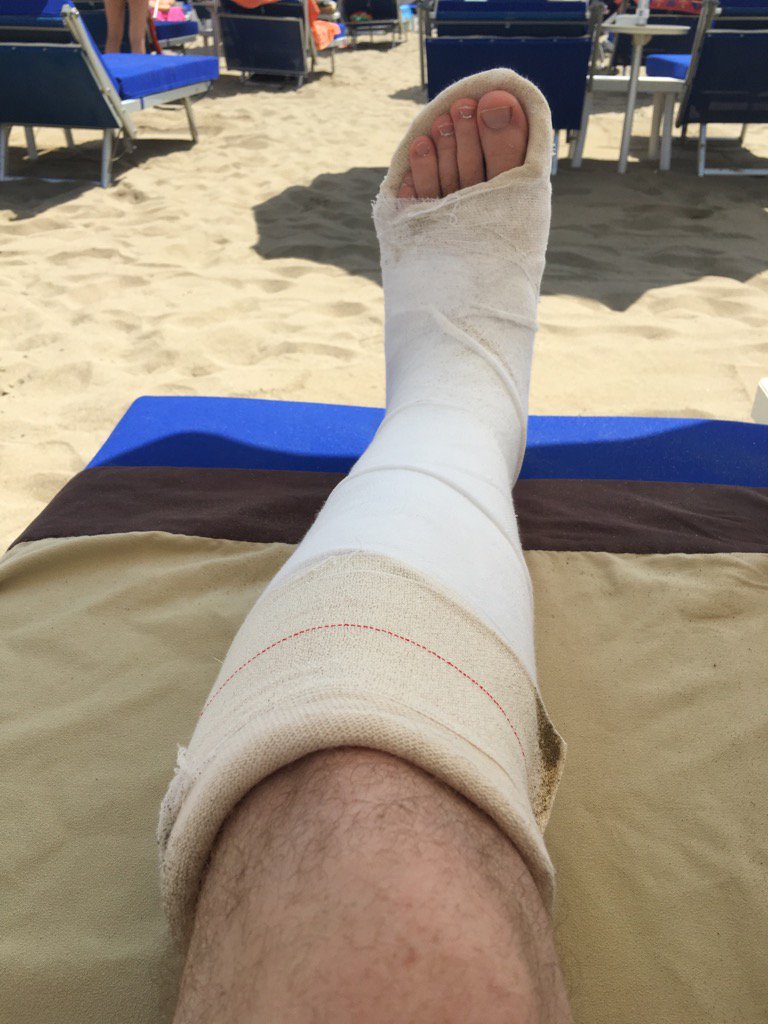
Лечение перелома 5-й плюсневой кости стопы требует наложения гипсового сапожка. Его используют в большинстве переломов стопы. При переломе 5-й плюсневой кости в гипсе ходят 1,5 месяца.
Ортез
Ортез применяется при легких единичных травмах. Он стабилизирует стопу и уменьшает нагрузку на нее.
Сколько заживает перелом?
В среднем на это уходит 6-8 недель. Скорость сращивания зависит от возраста, уровня кальция в крови, наличия сопутствующих заболеваний и точности выполнения предписаний врача.
Операция
Оперативное лечение перелома пятой плюсневой кости стопы требуется только при сильном смещении 3-й и 4-й плюсневых костей. Чаще это бывает при переломе головки кости.
Реабилитация и восстановление
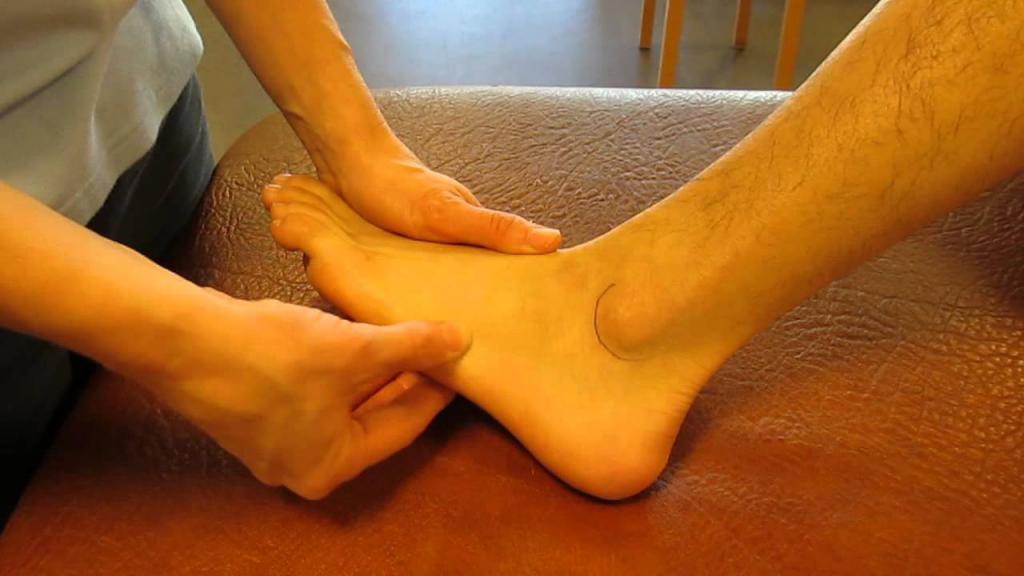
Для разгрузки стопы требуется использование костылей вплоть до полного срастания перелома. Реабилитация ставит своей целью восстановление работы мышц и сухожилий стопы, нормализацию подвижности суставов. Проводится под наблюдением ортопеда.
В примерный комплекс реабилитации входит:
- Физиотерапия – стимулирует рост и заживление костной ткани.
- Лечебная гимнастика и ЛФК показаны уже через месяц после травмы. Процедуры укрепляют мышцы, увеличивают подвижность суставов. Главные упражнения – сгибание и разгибание пальцев, подъем и опускание на носочки.
- Массаж начинают после снятия иммобилизации. Он улучшает кровоснабжение и уменьшает отек, повышает мышечный тонус.
- Ношение супинаторов формирует правильный свод стопы и равномерно распределяют нагрузки. Их надо носить 6-12 месяцев.
Осложнения
При неправильном лечении перелома плюсневой кости стопы или игнорировании реабилитации перелом чреват осложнениями. Среди них:
- артриты и артрозы;
- деформация костей стопы;
- хронические боли в стопе;
- формирование костных шипов;
- некроз и остеомиелит.
При лечении перелома плюсневых костей стопы огромное значение придается правильной реабилитации и восстановлению.
fb.ru
Перелом плюсневой кости стопы: от причин до реабилитации
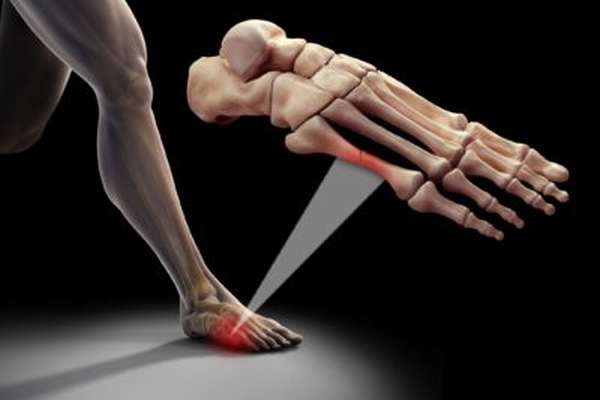
На перелом плюсневой кости стопы приходится до 45% увечий этой области и 2-3% от общего числа травм скелета. Различают изолированные переломы одной кости и множественные повреждения плюсны, в которые часто вовлекаются фаланги, суставы, костные структуры предплюсны.
Причины
Локализация повреждения диктуется механизмом травмы:
- При прямом ударе по тылу свода или падении на него тяжелого предмета, придавливании стопы колесом движущегося транспорта повреждается центр плюсны – диафизы 2 и 3 кости.
- Вследствие непрямого механизма (падения с высоты, подворачивания ноги) травмируется наружная часть подошвы – возникает перелом пятой, четвертой плюсневой кости стопы в области основания.
Чем больше сила травмирующего фактора превышает тягу мышц и связок, тем выше вероятность сдвигов отломков.
Отдельно врачами-травматологами рассматриваются усталостные, или стрессовые повреждения. Их причиной является не одномоментный удар, а длительное действие чрезмерных нагрузок на истонченную и разреженную костную ткань. В группу риска входят пожилые люди с остеопорозом и сахарным диабетом, спортсмены. Механическая «усталость» – распространенное явление, вызывающее диафизарный перелом пятой плюсневой кости. Интересная статья по теме признаки перелома стопы.
Типы
Перелом 5 плюсневой кости – распространенная и вместе с тем тяжелая травма. Частая её причина – подворачивание стопы или приземление на ноги с большой высоты.
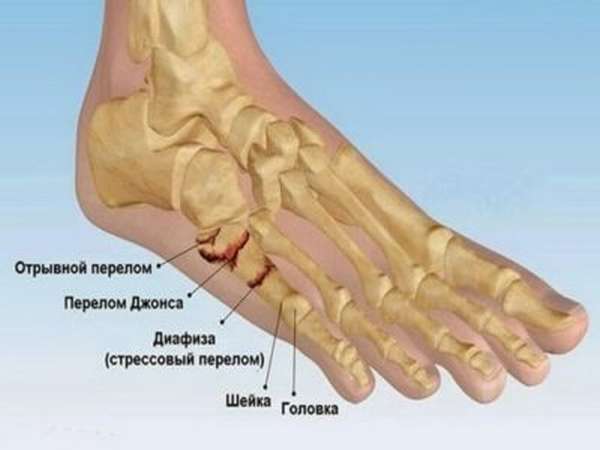
Во время ходьбы основная нагрузка приходится на внешнюю часть подошвы, так как внутренняя её поверхность является вогнутой. При падении вес тела увеличивается за счет ускорения и создает чрезмерную нагрузку на внешнюю часть свода из-за подворачивания ноги кнаружи на момент приземления.
Обычно перелом 5 плюсневой кости протекает без смещения, реже – со смещением.
Повреждение редко бывает изолированным: его сопровождает перелом 4 плюсневой кости. При этом сила удара приходится не на диафиз, а на основание косточки, которым она обращена к предплюсне. Противоположность этой травмы – маршевый перелом плюсневой кости, локализующийся в менее прочной диафизарной части.
Травматический перелом
В эту группу относят одномоментные травмы в результате воздействия механического фактора, превосходящего силу упругости диафиза. Направление линии излома зависит от точки приложения силы:
- Поперечная линия возникает при ударе перпендикулярно диафизу.
- Т-образная и клиновидная является следствием падения на плюсну тяжелого предмета.
- Продольная (редкий тип направления линии излома) образуется при ударе параллельно телу кости и проходит через всю её длину, например, вследствие автотравмы.
- Косая – при угловом приложении силы.
Стресс-перелом
Формируется в течение многих лет и никогда не возникает на здоровой кости. Для стрессового перелома плюсневой кости нужны предпосылки в виде снижения кальцификации костной ткани, которое всегда наиболее выражено в диафизе. Причины остеопороза (костного разрежения):
- возрастное нарушение кальциевого обмена,
- аменорея у женщин,
- эндокринные расстройства,
- заболевания почек,
- нарушение питания нижних конечностей, например, при атеросклерозе,
- повышенный расход кальция у спортсменов.
В измененном диафизе при чрезмерных нагрузках на ступню образуются трещины – сначала микроскопических размеров. При их постепенном слиянии формируются крупные линии излома, видные на рентгене.
Впервые усталостный перелом плюсневой кости был описан у солдат, испытывающих непосильную нагрузку в виде длительного марша, поэтому в дань истории травма называется маршевой. На научном языке она именуется стресс-переломом (от англ. stress – напряжение).
Перелом Джонса
Локализация травмы – широкая часть основания 5 кости плюсны, соответствующая зоне перехода тела в эпифиз. Этот участок именуется метафизом, он располагается вблизи бывшей зоны роста, которая у взрослых людей окостеневает.
Широкая часть кровоснабжается питающей артерией, которая при переломе Джонса пересекается. Вследствие такой анатомической особенности линия излома попадает в аваскулярную (бессосудистую) зону и лишается питания. Этим объясняется медленная консолидация перелома и высокий риск несращения.
Механизм перелома Джонса – прямой удар или падение с высоты при подворачивании ступни кнаружи. Во втором случае повреждается не только костное образование, но и связочный аппарат. При значительном разгибании стопы на момент травмы отломок смещается.
Отрывной
Отрывной перелом – травма 5 кости плюсны, при которой её бугорок теряет связь с диафизом. Тягой сухожилий малоберцовых мышц, подошвенной фасции и связки отломок смещается кнаружи и вверх. Прогноз благоприятный: несращения на этом участке редки.
Оказание первой помощи
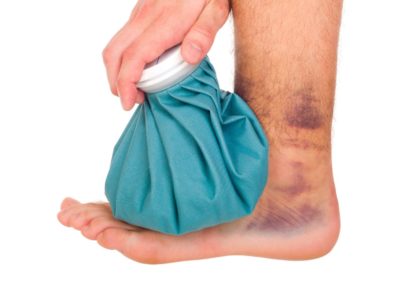
- При подозрении на перелом плюсневых костей необходимо немедленно прекратить нагрузку на поврежденную конечность. Любое движение поврежденной конечностью приведет к расхождению костных краев. Следует помнить, что смещенная травма лечится и срастается дольше, чем перелом без смещения.
- Наложить повязку с помощью эластичного или марлевого бинта от голеностопного сустава до кончиков пальцев. Это предотвратит смещение отломков, нарастание гематомы и травматического отека, сдавление мягких тканей и нервных волокон. Повязка должна быть достаточно тугой, чтобы обездвижить место перелома, и одновременно свободной, чтобы не нарушить циркуляцию крови. При онемении и похолодании кончиков пальцев бинт накладывают повторно – менее туго.
- К тыльной поверхности плюсны поверх повязки для обезболивания и предотвращения отека приложить лед или другой охлажденный предмет. Между местом перелома плюсневой кости и льдом должна быть прослойка ткани: прямой контакт холодного предмета с кожей приведет к обморожению. Во избежание холодовой травмы максимальное время действия холодного компресса ограничивают 20 минутами, через 1-1,5 часа процедуру повторяют.
- Придать конечности возвышенное положение для стимуляции лимфатического и венозного оттока, предотвращения застоя крови.
Лечение

Выбор метода лечения травмы диктуется наличием или отсутствием смещения отломков. Средний срок заживления сломанной кости без смещения – 5 недель, со смещением – 8 недель. Перелом основания 5 плюсневой кости имеет более длительный срок консолидации, особенно в пожилом возрасте.
При любом виде травмы на 2 сутки пострадавшему разрешается дозированная нагрузка на ногу – перемещение при помощи костылей.
Консервативная терапия
Пациент с переломом плюсны, вне зависимости от степени тяжести, в первые дни травмы лечится в стационаре. Это объясняется вероятностью нарастания отека, который при отсутствии грамотного наблюдения травматологом приводит к осложнениям.
Травмы без смещения подвергаются консервативному лечению, которое заключается в наложении циркулярной гипсовой лонгеты «сапожок» от верхней трети голени до фаланг пальцев на срок 3-6 недель. Длительность ношения «сапожка» прямо пропорциональна количеству сломанных костных элементов. После 6 недели постоянная лонгета заменяется съемной.
Для репозиции смещенных отломков применяется скелетное вытяжение раздвижной шиной за фаланги пальцев стопы. Вытяжение – метод выбора при сочетанных травмах плюсны и фаланг пальцев. Через 3 недели после начала скелетного вытяжения накладывается гипсовая лонгета, как при переломе без смещения.
Хирургическое лечение
При травмах диафиза, переломах 4 и 5 плюсневой кости повреждение бывает оскольчатым. Для удержания осколков и смещенных отломков в правильном положении проводится операция. Её цель – установка накостной пластины или внутрикостных металлических спиц Киршнера.
Методом внутрикостного остеосинтеза лечат:
- косые и поперечные травмы плюсны со смещением,
- повреждения кости в нескольких местах.
После репозиции широкой части кости накладывается накостная пластина.
Реабилитационный период
Функция конечности после перелома плюсневой кости восстанавливается через 9-10 недель после наложения гипсовой лонгеты и через 10-12 недель после оперативного лечения. Частичная нагрузка на ногу разрешена через 3 недели после получения травмы.
На период восстановления после перелома показаны:
- тугое бинтование стопы эластичной повязкой,
- приподнимание конечности над туловищем при положении лежа,
- лечебная физкультура для разработки конечности,
- массаж, улучшающий циркуляцию в мягких тканях,
- ношение стельки-ступинатора или ортопедической обуви на протяжении 1 года.
Для восстановления после перелома основания 5 плюсневой кости показана физиотерапия в условиях дневного стационара.
Последствия
Осложнения возникают при несвоевременном обращении за медицинской помощью. Несвоевременно обнаруженные переломы плюсневых костей приводят к:
- посттравматическому остеоартрозу суставов плюсны при прохождении линии излома вблизи основания или головки,
- неправильному сращению отломков, которое приводит к деформации свода, изменению биомеханики конечности, плоскостопию,
- нарушению функции мышц, потере чувствительности при повреждении сухожилий или нервов вследствие сильного смещения отломков,
- хроническому болевому синдрому, быстрому уставанию конечности во время ходьбы.
irksportmol.ru
что это может быть и как лечить
Стопа – конечный отдел нижней конечности. В отдел входят плюсна, предплюсна, пальцы. Также пятка, подошва, свод стопы, подъем, тыльная часть. Под сводом стопы подразумевается часть подошвы, не соприкасающаяся с поверхностью при ходьбе.
Люди, не зависимо от возраста, ощущают боли в стопах и нижних конечностях. Причины боли связаны с патологиями.
Рези в стопе бывают острыми и хроническими. Первый вид характеризуется кратковременными проявлениями. Хроническая боль беспокоит на протяжении длительного промежутка времени. При заболеваниях ступни возникают онемение, отеки, жжение, зуд, изменения кожного покрытия стопы. Симптомы проявляются на различных участках ступни. Боли – следствие заболевания стопы, всего организма. Лечение и диагностирование происходят, исходя из особенностей болевых ощущений и основной патологии.
Если появилось жжение, зуд, боли в стопах, нужно обратиться к врачу, для постановки диагноза. Врач назначит необходимое лечение.


Рекомендации врача
Структура плюсневой кости
Каждый медицинский работник знает структуру костей человеческого тела. Обычный человек должен поверхностно знать устройство тела. От знаний зависит состояние здоровья, возможность убрать причины развития заболеваний. Самостоятельно ставить диагноз нельзя. При боли в плюсневой кости, пациент со знаниями разберется, где болит, расскажет доктору. Врачу легче поставить диагноз и назначить необходимые лекарственные препараты.
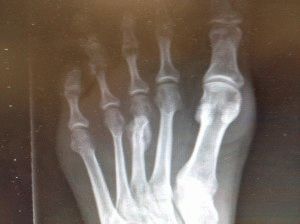
Плюсневая кость образуется из составляющих:
- тело;
- головка;
- основание клиновидной формы.
Самая длинная часть плюсны – тело, основание кости массивное, короткое. Чаще повреждается основание плюсны вследствие необычной формы. Лечение проходит долго.
Первая плюсна имеет две площадки, с прилегающими сесамовидными костями. У тела плюсневой кости три плоские стороны. Между ними свободное пространство. Составная поверхность костей необходима для соединения предплюсной.
Пятая кость предплюсны имеет отличие – бугристость. Присоединяются сухожилия малой берцовой мышцы. Латеральная и клиновидная кости предназначены для соединения с основанием плюсневой кости второго и третьего класса.

Плесневая кость
Поперечные и продольные своды образуются при соединении плюсны с предплюсневыми костями. Своды, при ходьбе и физической нагрузке, выполняют функции амортизации, защищают от разрушения и травм. Регулируют фон правильного кровообращения. Эти части кости меньше подвержены травмам, при уменьшении просвета, обращайтесь к врачу. Если вовремя не начать лечение, последствия будут не утешительными. Болезнь приводит к нарушению двигательного аппарата.
Причины
У больных возникают проблемы со стопами вследствие следующих болезней и проблем со здоровьем:
- Заболевание ног, возникающее при длительных нагрузках на апоневроз подошвы, поддерживающий свод стопы. Деформация и нагрузка – причины воспаления плантарной фасции, размещённой в промежутке от пятки до плюсны, образующей свод стопы. Заболевание развивается у пациентов, занимающихся спортом, страдающих лишним весом, плоскостопием. Для фасцита подошвы характерны боли после ночного сна. Болит свод и пятка.


Боль в стопе утром
- Артритные изменения. Стопа болит вместе с пострадавшим от артрита суставом. Появляется жжение, зуд.
- Лигаментоз. Заболевание приводит к поражению связок. Болят одновременно две стопы, либо одна. Заболевание развивается при интенсивных нагрузках, нарушении кровообращения в связках, микротравмах связок.
- Шпора на пятке. В местах прикрепления подошвенной фасции к пятке образуется костный нарост. Заболевание диагностируется у людей, с фасцитом подошвы перешёдшим в хроническую форму. Болит пятка во время ходьбы.
- Сбой в кровоснабжении. Боли возникают в состоянии покоя и при нагрузках.
- Зажатие нервного ответвления, расположенного между костями ступней, либо в месте выхода из позвоночника. После родов происходит зажатие нервов, проходящих через поясничный отдел позвоночника.
- Доброкачественные опухоли нервных образований. Заболевание образуется в одной стопе, болит между третьим и четвертым пальцами. Симптомы – покалывание, болевые ощущения, жжение, в одной стопе. Боль усиливается, если носить обувь неудобную, с узким носом.

Вывих стопы
- Переломы, вывихи.
- Нарушения метаболического характера приводят к снижению плотности ткани костей. Пациенты ощущают боль в костях ступни, увеличивающуюся, если нажать на кости пальцем.
- Функциональная недостаточность стоп. Развивается у людей с избыточным весом, при неподвижном образе жизни, увеличенной нагрузке на ноги. Беременные женщины подвержены развитию заболевания. Пациенты ощущают боли в стопе разлитого характера, возникающие после долгого нахождения на ногах.
- Изменение формы ступни, связанное с опущением свода стопы. Когда человек идёт или стоит, опора приходится на подошву, приводит к быстрейшему утомлению. Болят стопы и голени.
- Патологические процессы. Бородавки подошвы, ноготь врастает в мягкие ткани, мозоли, вальгусная деформация большого пальца. Образуются у людей, носящих некачественную, неудобную обувь.
- Изменения, происходящие с возрастом. Деформация плюсны, истончение жировой ткани на стопах, остеопороз, изменение кровообращения ног. Боли возникают при длительных нагрузках.
Лечение
Понять и определить природу появления болевых ощущений в стопах самостоятельно нелегко. Устранять боль без консультации с врачом нельзя. Обратитесь к профессионалам, которые объяснят причины болей. Для постановки диагноза врачи отправляют больных на рентгенографию, на полное обследование. Если болит плюсневая кость стопы, какой врач поможет?
Если боль появилась после травмы стопы, посетите травматолога. Можно обратиться к терапевту, который подскажет, что делать, кого посетить – ортопеда, невролога, хирурга, ревматолога.
Врач, после определения причины боли, назначает необходимое лечение. В первую очередь нужно больной стопе обеспечить щадящий режим движения. При воспалении на тканях и суставах, врач назначит противовоспалительное лечение, снижающее болевые ощущения. При переломах костей врачи наложат гипс, при вывихах – эластичную повязку. Гормональные препараты, кальций, витамины врачи назначают при заболеваниях костной ткани.
Если у больного плоскостопие, врачи советуют покупать ортопедическую обувь, пользоваться специальными стельками. Пациентов отправляют на ЛФК, массаж, физиотерапию. Лечение с хирургическим вмешательством проводится при нарушениях кровообращения в нижних конечностях, хроническом или прогрессирующем невриноме, вросшем ногте.
Народные средства
Существуют народные средства, используемые как дополнительное лечение для уменьшения болей в стопах. Перед лечением посоветуйтесь с врачом.
Снять боль в стопах помогут:
- ванночки с добавлением английской либо морской соли. На литр тёплой воды – 100 г соли;
- масло пихтовое, растирание стопы;
- компрессы со льдом;
- мази, в составе которых – конский каштан, свиной жир, камфорное масло;
- компрессы из сырого картофеля и хрена. Ингредиенты предварительно натираются на тёрке;
- спиртовые настойки для натирания стопы. Настойка кедровых орешков, сирени, сабельника болотного;
- ванночки с добавлением отвара полыни;
- примочки из оливкового масла, уксуса, поваренной соли.
otnogi.ru
Плюсневая кость — перелом, смещение, строение
Плюсна – часть стопы между предплюсневой костью и фалангами пальцев. Плюсна образована пятью трубчатыми костями.

Строение плюсневой кости
Каждая кость плюсны имеет основание клиновидной формы, тело и головку. Вторая кость плюсны самая длинная, а первая – самая массивная и короткая. Первая плюсневая кость разделяется на две площадки. К обеим площадкам плюсневой кости примыкают сесамовидные кости. Строение костей плюсны сходно со строением пястных костей, однако головки плюсневых костей сдавлены с боков и сужены.
Тело каждой кости плюсны имеет три грани, а между гранями существуют свободные пространства – межкостные промежутки. Своей суставной поверхностью кости плюсны соединяются с костями предплюсны.
У пятой плюсневой кости суставная фасетка расположена только на одной ее стороне (медиальной). Пятая кость плюсны немного бугристая. К бугристой части пятой кости прикрепляется сухожилие короткой малоберцовой мышцы.
Основание первой кости плюсны образует сустав с медиальной клиновидной костью. Основания второй и третьей костей плюсны соединены с латеральной костью и с клиновидными костями. Пятая кость соединена с кубовидной костью.
Плюсневые кости образуют с костями предплюсны продольные и поперечные своды, обращенные своей выпуклостью кверху. Плюсневый свод размещается в районе головок костей плюсны, а предплюсневый – в области предплюсневых костей.
Своды стопы выполняют амортизационную функцию при ходьбе и во время статических нагрузок, а также препятствуют повреждению тканей и создают условия для нормального кровотока.
Смещение головки плюсневых костей
Проксимальные фаланги пальцев и головки плюсневых костей образуют плюснефаланговые суставы. Суставная капсула кости состоит из наружного слоя, представленного плотной фиброзной тканью, и внутреннего слоя, образованного синовиальной мембраной.
Смещение головки плюсневых костей приводит к воспалению и дальнейшему повреждению сустава, развитию капсулита и синовита. Увеличенная головка костей плюсны покрывается мозолистой кожей. Боль в области сустава – основной признак смещения головки костей плюсны.
Лечение подбирают с учетом степени деформации головки плюсневых костей. При начальных проявлениях деформации возможно применение ортопедических приспособлений (стелек, межпальцевых прокладок, супинаторов).
Реконструктивный метод оперативного вмешательства позволяют устранить плоскостопие и вальгирование первого пальца. Под местной анестезией проводится фиксация металлическими спицами первой кости плюсны в правильном положении (корригирующая остеотомия), резекция (удаление) деформированной головки кости плюсны («шишки»). После хирургического вмешательства пациенту к ступне прикрепляются супинаторы.
Перелом плюсневой кости
Переломы плюсневой кости бывают травматическими и стрессовыми (усталостными). Травматический перелом (без смещения либо со смещением) может возникать вследствие подвертывания стопы либо прямого удара. При переломе плюсневой кости без смещения отломки костей сохраняют правильное положение. При переломе со смещением происходит нарушение анатомического положения отломков.
Травматический перелом кости плюсны проявляется в характерном хрусте во время травмы, боли в области перелома, укорочении пальца или отклонении его в сторону. В области перелома может появиться кровоподтек или отек.
Перелом Джонса – одна из разновидностей переломов костей плюсны. Данный перелом образуется в основании пятой кости плюсны и характеризуется несращением либо замедленным сращением. Одной из разновидностей переломов плюсневых костей является перелом Джонса. Часто при переломе Джонса ставят ошибочный диагноз растяжения связок.
Усталостный перелом костей плюсны – незаметные трещины, возникающие из-за деформации стопы, остеопороза, патологической структуры кости, длительных повторных нагрузок.
При усталостном переломе плюсневой кости возникает боль после либо во время нагрузки, боль в области перелома при прикосновении, отек.
При отсутствии лечения или же при неправильном лечении перелома костей плюсны могут развиваться осложнения — артроз, деформации, несращение перелома, хронические боли в стопе.
Лечение перелома зависит от его локализации, характера, а также от наличия смещения. Применяют следующие методы лечения перелома костей плюсны:
- Гипсовая иммобилизация — применяется при переломе костей плюсны без смещения;
- Хирургическое вмешательство.
При переломе со смещением сопоставляют отломки кости, а затем фиксируют их имплантатами.
www.neboleem.net
Где находится пятая плюсневая кость ноги. Лечение перелома плюсневой кости стопы
Плюсна – часть стопы между предплюсневой костью и фалангами пальцев. Плюсна образована пятью трубчатыми костями.
Строение плюсневой кости
Каждая кость плюсны имеет основание клиновидной формы, тело и головку. Вторая кость плюсны самая длинная, а первая – самая массивная и короткая. Первая плюсневая кость разделяется на две площадки. К обеим площадкам плюсневой кости примыкают сесамовидные кости. Строение костей плюсны сходно со строением пястных костей, однако головки плюсневых костей сдавлены с боков и сужены.
Тело каждой кости плюсны имеет три грани, а между гранями существуют свободные пространства – межкостные промежутки. Своей суставной поверхностью кости плюсны соединяются с костями предплюсны.
У пятой плюсневой кости суставная фасетка расположена только на одной ее стороне (медиальной). Пятая кость плюсны немного бугристая. К бугристой части пятой кости прикрепляется сухожилие короткой малоберцовой мышцы.
Основание первой кости плюсны образует сустав с медиальной клиновидной костью. Основания второй и третьей костей плюсны соединены с латеральной костью и с клиновидными костями. Пятая кость соединена с кубовидной костью.
Плюсневые кости образуют с костями предплюсны продольные и поперечные своды, обращенные своей выпуклостью кверху. Плюсневый свод размещается в районе головок костей плюсны, а предплюсневый – в области предплюсневых костей.
Своды стопы выполняют амортизационную функцию при ходьбе и во время статических нагрузок, а также препятствуют повреждению тканей и создают условия для нормального кровотока.
Смещение головки плюсневых костей
Проксимальные фаланги пальцев и головки плюсневых костей образуют плюснефаланговые суставы. Суставная капсула кости состоит из наружного слоя, представленного плотной фиброзной тканью, и внутреннего слоя, образованного синовиальной мембраной.
Смещение головки плюсневых костей приводит к воспалению и дальнейшему повреждению сустава, развитию капсулита и синовита. Увеличенная головка костей плюсны покрывается мозолистой кожей. Боль в области сустава – основной признак смещения головки костей плюсны.
Лечение подбирают с учетом степени деформации головки плюсневых костей. При начальных проявлениях деформации возможно применение ортопедических приспособлений (стелек, межпальцевых прокладок, супинаторов).
Реконструктивный метод оперативного вмешательства позволяют устранить плоскостопие и вальгирование первого пальца. Под местной анестезией проводится фиксация металлическими спицами первой кости плюсны в правильном положении (корригирующая остеотомия), резекция (удаление) деформированной головки кости плюсны («шишки»). После хирургического вмешательства пациенту к ступне прикрепляются супинаторы.
Перелом плюсневой кости
Переломы плюсневой кости бывают травматическими и стрессовыми (усталостными). Травматический перелом (без смещения либо со смещением) может возникать вследствие подвертывания стопы либо прямого удара. При переломе плюсневой кости без смещения отломки костей сохраняют правильное положение. При переломе со смещением происходит нарушение анатомического положения отломков.
Травмат
new-medico.ru

Отправить ответ