Дифференциальный диагноз ревматоидного артрита
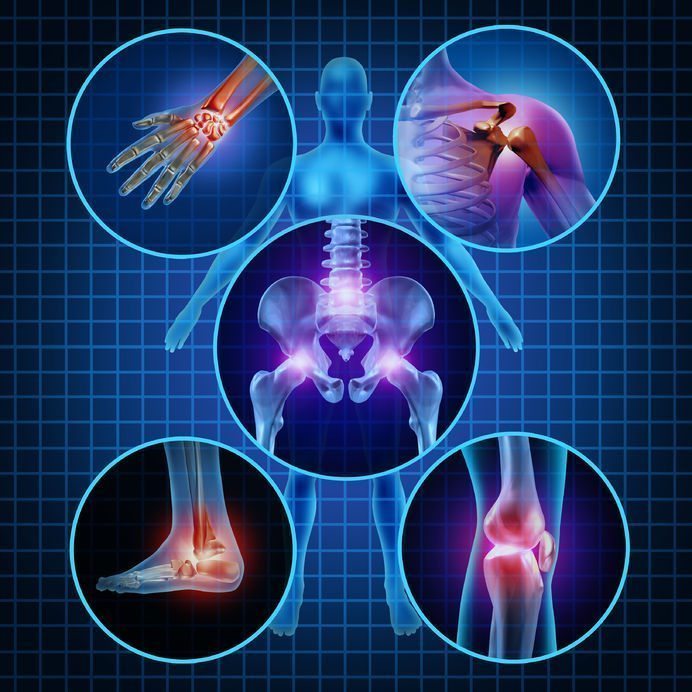
Ревматоидный артрит (РА) – часто встречающаяся патология (8-10 случаев из 1000). Однако существует ряд других системных соединительнотканных болезней, которые имеют сходные симптомы с РА. Процесс выявления заболевания из группы подобных называется дифференциальной диагностикой.
Дифференцированный артрит составляет 98,5-99,7% от общего числа суставных воспалений, в остальных случаях ставится диагноз «недифференцированный артрит» и лечение проводят эмпирически (грубо говоря, методом подбора).
Содержание статьи
Болезни со сходной симптоматикой
Группа аутоиммунных заболеваний соединительной ткани, с которыми проводится дифференциальный диагноз при ревматоидном артрите, включает:
- деформирующий остеоартроз с реактивным синовиитом;
- ревматизм;
- подагра;
- системная красная волчанка;
- псориатический артрит;
- инфекционные (вирусные) артриты;
- системная склеродермия;
- анкилозирующий спондилоартрит;
- реактивные артриты.
Эти патологические процессы, как и тот, с которыми необходимо их дифференцировать, в одну из своих фаз характеризуются острым воспалением суставных и околосуставных тканей, поэтому между ними проводится дифференциальная диагностика артритов.
Диагностика
Дифференциальная диагностика ревматоидного артрита: болезни, виды исследований, критерии
Ревматоидный артрит – это системное аутоимунное заболевание, характеризующееся болями в суставах, их деформацией и нарушением функции. Подобные проявления есть у многих других суставных заболеваний. Чтобы различать все патологии и назначать правильное лечение, проводится дифференциальная диагностика ревматоидного артрита от артрозов.
Суть патологии
Ревматоидный артрит (РА) – это системная патология, при которой в первую очередь страдают суставы. Заболевание имеет аутоимунное происхождение. Могут поражаться как крупные, так и мелкие сочленения. Первыми проявлениями становятся боль и утренняя скованность. Постепенно костное сочленение изменяет форму, теряет свою функцию.
Важно!
Отсутствие лечения быстро приводит к потере трудоспособности, человек становится инвалидом.
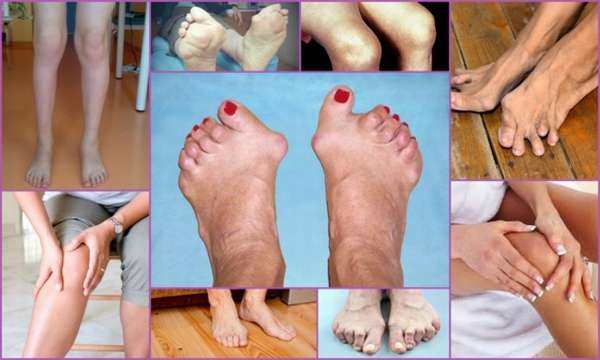
У ревматоидного артрита есть несколько диагностических критериев, на основании которых определяется диагноз и назначается лечение:
- Первоначальное поражение мелких сочленений,
- Обязательное воспаление фаланг пальцев,
- Длительность заболевания более 3 месяцев,
- Наличие утренней скованности продолжительностью не менее получаса,
- Образование вокруг фаланг ревматоидных узелков,
- Наличие в крови специфического ревматоидного фактора,
- Характерные изменения на рентгеновском снимке.
Для постановки диагноза необходимо наличие не менее четырех из перечисленных критериев. Суставной синдром при ревматоидном артрите может протекать по типу моно- или полиартрита. Подобная симптоматика имеется при некоторых других воспалительных заболеваниях. С целью разграничения патологий проводится дифференциальная диагностика, которая включает определение симптомов, проведение лабораторных и инструментальных исследований.
Схожие заболевания
Хронические воспалительные заболевания суставов имеют схожую симптоматику. Диф диагностика в первую очередь основывается на различиях в клинической картине.
Болезнь Бехтерева
Другое название этой болезни – анкилозирующий спондилоартрит. Она характеризуется поражением суставов позвоночника и крестцового сочленения. Первоначально страдает именно крестцово-копчиковое сочленение, поэтому болезнь следует отличать от поражения тазобедренного сустава при РА.
Болезнь Бехтерева характеризуется болями в пояснице и тазобедренных суставах. Постепенно развивается суставная контрактура, в результате которой тело человека приобретает сгорбленный вид. Заболевают в основном молодые мужчины. От ревматоидного артрита патология отличается отсутствием поражения мелких суставов, нет утренней скованности.
Псориатический артрит
Псориатический артрит —, это одно из клинических проявлений псориаза. Первоначально поражаются крупные суставы по типу моно- или олигоартрита. Затем в воспалительный процесс вовлекаются межфаланговые сочленения.
Отличия от РА:
- Первоначальное воспаление крупных, а не мелких сочленений,
- Наличие кожных проявлений псориаза,
- Поражение слизистых оболочек.
Внимание!
Трудность в дифференциальной диагностике заключается в том, что воспаление суставов может возникать при отсутствии специфических кожных признаков псориаза.
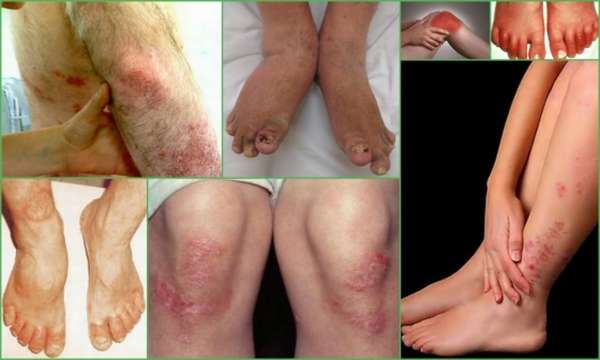
Болезнь Рейтера
Это воспаление суставов, развивающееся на фоне хламидийной инфекции. Само воспаление имеет не инфекционный, а реактивный характер – возникает от действия антител к хламидиям. Обычно поражаются крупные суставы конечностей – тазобедренный, коленный, голеностопный.
Суставные боли возникают через 2-3 недели после проявлений хламидиоза. Суставной синдром держится в течение нескольких недель, затем проходит самостоятельно. Отличиями от РА являются:
- Связь с хламидийной инфекцией,
- Кратковременное воспаление,
- Отсутствие утренней скованности,
- Признаки воспаления уретры и конъюнктивы.
При болезни Рейтера часто возникают синовиты – воспаления сухожилий.
Остеоартроз
Это хроническое невоспалительное заболевание суставов, для которого характерно поражение хрящевой ткани. Заболевают обычно женщины среднего возраста, с избыточной массой тела. Может поражаться один крупный сустав, либо несколько мелких.
Отличия остеоартроза от РА – преобладание нарушения двигательной функции над болевыми ощущениями, наличие хруста при движениях.
Ревматизм
Это острый инфекционный процесс, вызванный бета-гемолитическим стрептококком. Чаще развивается у детей и подростков. Воспалению подвергаются все крупные сочленения, патологический процесс носит мигрирующий характер. Отличием ревматизма от РА является острое течение, признаки поражения сердца, нервной системы.
Подагра
Заболевание связано с нарушением обмена мочевой кислоты. Почки не могут выводить мочевину полностью, в результате этого ее соли откладываются в тканях. При подагре страдают обычно мелкие фаланги, особенно большого пальца стопы.
Болезнь характеризуется хроническим течением с периодами ремиссий и обострений. Отличиями от РА являются поражение одного сочленения, наличие специфических подагрических узелков (тофусов) на ушной раковине.
Травматический артрит
В данном случае обычно развивается односторонний артрит голеностопного сустава. Прослеживается связь с перенесенной травмой. Для посттравматического синдрома характерно кратковременное течение, поражение не только костных структур, но и мышечно-связочного аппарата. Дифференциальная диагностика с РА не вызывает затруднений.
Остеопороз
Это патологический процесс, связанный со снижением прочности костной ткани. При остеопорозе поражаются не столько костные сочленения, сколько сами кости. Боли для этой патологии нехарактерны. Диагностика остеопороза основывается на повышении частоты переломов даже при незначительной нагрузке.
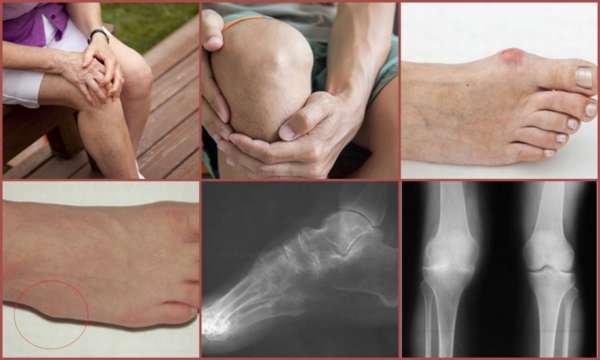
Методы диагностики
Кроме клинической картины, дифференциальный диагноз ревматоидного артрита проводится с помощью лабораторных и инструментальных методов обследования. Для ревматоидного артрита лабораторная диагностика выявляет следующие критерии:
- Наличие специфического ревматоидного фактора,
- Признаки воспаления,
- Значительный рост СОЭ.
Диагностика при других суставных патологиях:
- Болезнь Рейтера – выявление антител к хламидиям,
- Подагра – повышение уровня мочевой кислоты,
- Ревматизм – обнаружение антител к стрептококку,
- Остеопороз – снижение уровня кальция.
Интересно!
В 20% случаев при РА не выявляется специфического фактора. Такой вариант называется серонегативным, его следует учитывать при проведении дифференциальной диагностики.
Большое значение в диагностике имеет рентгенологическое обследование:
- При ревматоидном артрите обнаруживаются специфические деформации по типу «паучьих пальцев» или «лебединой шеи»,
- Остеоартроз суставов характеризуется истончением костной ткани, уменьшением толщины хрящевой прослойки,
- При травме обнаруживаются признаки перенесенного перелома или вывиха.
Другие патологии имеют неспецифические изменения при рентгенодиагностике.
Ревматоидный артрит —, болезнь, требующая проведения тщательной дифференциальной диагностики с другими суставными патологиями. От правильности постановки диагноза зависит эффективность лечения и прогноз для пациента.
Скв и ревматоидный артрит дифференциальная диагностика
Чтобы правильно определить заболевание и назначить корректное лечение, необходима дифференциальная диагностика ревматоидного артрита (РА), так как он имеет ряд общих признаков с другими патологиями. Лечение каждого заболевания имеет свои особенности, поэтому очень важно выявить тонкие, иногда сложно обнаруживаемые различия между похожими, на первый взгляд, заболеваниями.
РА относится к аутоиммунным расстройствам, при которых иммунная система ошибочно атакует клетки собственного организма, принимая их за чужеродных агентов. Причины такого поведения не выяснены, но медики предполагают, что на возникновение заболевания влияют следующие факторы:
Основными симптомами заболевания считаются следующие проявления:
Сначала врач расспросит о симптомах и проведет физический осмотр суставов пациента, который состоит из выявления отечности, покраснения, тестирования рефлексов и мышечной силы. Для дальнейшей диагностики потребуется несколько лабораторных тестов. Больному необходимо предоставить следующие анализы:
Вначале болезни симптомы имеют сходство с другими формами воспалительного полиартрита, а более отличительные признаки РА наблюдаются у пациентов с многолетней, плохо контролируемой болезнью. Раннее распознавание и лечение важно для достижения контроля над заболеванием и предотвращения инвалидности. В этом помогает дифференциальная диагностика артритов. Некоторые диагностические критерии, указывающие на определенную болезнь, показаны в таблице:
Дифференциальный диагноз
При проведении дифференциальной диагностики СКВ с ревматизмом необходимо отметить, что у данной больной заболевание началось в возрасте 23 лет с лихорадки, поражение суставов не выступало на первый план, тогда как ревматизм возникает, как правило, у подростков и юношей в дебюте заболевания — при наличии артрита и лихорадки. Ревматический артрит отличается от волчаночного большей остротой проявлений, преимущественным поражением крупных суставов, скоротечностью. У данной больной отмечается периодические боли и чувство скованности в суставах кистей, реже — в коленных, локтевых, плечевых суставах. Диагноз ревматизма становится достоверным с момента появления признаков поражения сердца (ревмокардит), последующее динамическое наблюдение позволяет выявить формирующийся порок сердца. У данной больной в 1998 году выявлен пролапс митрального клапана (при его обнаружении врачи пришли к выводу, что данный порок является врожденным), других пороков нет. В отличие от СКВ в острой стадии ревматизма отмечается лейкоцитоз, LE-клетки, АНФ не обнаруживаются.
Дифференциальный диагноз между СКВ и ревматоидным артритом труден в начальной стадии болезни из-за сходства клинической симптоматики: симметричного поражения мелких суставов кисти, вовлечения новых суставов, наличия «утренней скованности». Больная отмечает мигрирующий характер артралгий, тогда как для ревматоидного артрита характерен прогрессирующий характер. Для ревматоидного артрита характерно преобладание в пораженных суставах пролиферативного компонента, раннего развития гипотрофии мышц, приводящих в движение пораженные суставы, стойкости суставных поражений. Больная также отмечает (редко) развитие скованности в суставах кистей, локтевых, плечевых, коленных суставах, которые проходят на следующий день после приема преднизолона, что не характерно для ревматоидного артрита. Деформации суставов, анкилозов нет, а при ревматоидном артрите обычно деформация значительная, характерны анкилозы.
При инфекционном эндокардите (первичном) быстро выявляется поражение сердца (развитие недостаточности аортального или митрального клапана), отчетливый эффект антибиотической терапии; LE-клетки, антитела к ДНК, АНФ, как правило, не обнаруживаются. Своевременно проведенный посев крови выявляет рост патогенной микрофлоры. У данной же больной недостаточности или стеноза митрального клапана нет, вначале заболевания проводилась активная антибактериальная терапия, эффекта не было.
Наиболее сложна дифференциация с другими нозологическими формами из группы диффузных заболеваний соединительной ткани. Такие заболевания, как системная склеродермия и дерматомиозит, могут иметь много общих черт с СКВ; при данных заболеваниях, как и при СКВ, могут обнаруживаться АНФ и LE-клеток (хотя и в меньшем титре). Основой дифференциации является более частое и более выраженное поражение внутренних органов (в особенности почек) при СКВ, что и наблюдается у данной больной, совершенно иной характер поражения кожи при системной склеродермии (гиперпигментация, сухость, отек, индурация, атрофия, более характерная локализация — на лице и кистях, тогда как у данной больной вначале заболевания отмечалась дискоидная сыпь, в настоящий момент — фиксированная эритема на коже спинки носа и скуловых выступов), четкий миопатический синдром при дерматомиозите (слабость в проксимальных мышцах рук и ног), отсутствующий у данной больной.
Для дифференциальной диагностики СКВ с тромбоцитопенической пурпурой прежде всего необходимо уточнить характер поражения кожи: при тромбоцитопенической пурпуре возникают петехиальные высыпания и синяки различной величины, в отличие от характерных эритемотозных приподнимающихся бляшек (дискоидная сыпь), в виде «бабочки» на спинке носа и скуловых выступах, фиксированной эритемы; характерны кровотечения, которых не у больной наблюдалось. При тромбоцитопенической пурпуре (идиопатической или симптоматической) отсутствуют многие синдромы, наблюдаемые при СКВ, нет лихорадки, отсутствуют типичные лабораторные признаки (LE-клетки, АНФ, антитела к ДНК).
Системную красную волчанку также необходимо дифференцировать с некоторыми инфекционными осложнениями (болезнь Лайма, туберкулез, вторичный сифилис, инфекционный мононуклеоз, гепатит В, ВИЧ-инфекция). Для исключения сифилиса, гепатита В, ВИЧ-инфекции, необходимо проводить специальные лабораторные исследования: у больной реакция Вассермана, реакция на ВИЧ, гепатит В отрицательная. Печень не увеличена, нет болевого синдрома в правом подреберье и других признаков. Для исключения туберкулеза: нет характерных изменений на рентгенограмме органов грудной клетки (последняя флюорография 2008 год), нет характерных симптомов: ночная потливость, потеря массы тела, симптомов со стороны респираторного тракта. Для инфекционного мононуклеоза характерно повышение уровня моноцитов в общем анализе крови, чего у больной нет, вначале заболевания у больной отмечались гепатоспленомегалия и лимфаденопатия, однако эти симптомы прошли при применении глюкокортикоидов и цитостатиков, при инфекционном мононуклеозе эффективна антибактериальная терапия. Болезнь Лайма (клещевой боррелиоз) — инфекционное трансмиссивное природноочаговое заболевание, вызываемое спирохетами и передающееся клещами, имеющее наклонность к хроническому и рецидивирующему течению и преимущественному поражению кожи (ползучая эритема), нервной системы (чаще всего менингит, энцефалит, реже — миелит), опорно-двигательного аппарата (артралгии) и сердца (миокардит с АВ блокадой различной степени; перикардит, панкардит), также характерно увеличение печени, гепатит легкой формы, генерализованная лимфаденопатия, гематурия, протеинурия. В отличие от СКВ эритема возникает на месте укуса клеща и распространяется по периферии, начинается вначале заболевания (после инкубационного периода — 2 — 30 дней), у больной поражение кожи возникло примерно через месяц после начала заболевания. Болезнь Лайма лечится антибактериальными препаратами, эффекта от которых у больной получено не было.
Системная красная волчанка (СКВ)
Системная красная волчанка — аутоиммунное системное заболевание соединительной ткани и сосудов, характеризующееся образованием множества антител к собственным клеткам и их компонентам и развитием иммунокомплексного воспаления с повреждением многих органов и систем.
Причина заболевания неизвестна. Предполагается этиологическая роль следующих факторов:
По патогенезу относится к аутоиммунным болезням. В условиях дефицита Т-супрессорноЙ функции лимфоцитов отмечается продукция большого количества аутоантител: антинуклеарных, к ДНК, микросомам, лизосомам, митохондриям, форменным элементам крови и др. Наибольшее патогенетическое значение имеют антитела к нативной ДНК (нДНК), которые соединяются с нДНК, образуют иммунные комплексы и активируют комплемент. Они откладываются на базальных мембранах различных внутренних органов и кожи, вызывают их воспаление и повреждение. Одновременно повышается лизосомальная проницаемость, выделяются медиаторы воспаления, активируется кининовая система.
Провоцирующие факторы: непереносимость лекарств, вакцин, сывороток, фотосенсибилизация, ультразвуковое облучение, беременность, роды, аборты.
Заболевают преимущественно женщины, чаще всего в возрасте 14-40 лет.
Слабость, похудание, повышение температуры тела.
Поражение кожи и слизистых оболочек
Наиболее частый синдром системной красной волчанки. Только у 10-15% больных отсутствуют кожные изменения. Dubois (1976) указывает, что существуют 28 вариантов кожных изменений при этом заболевании. Наиболее характерными являются следующие:
Поражение костно-суставной системы
Поражение костно-суставной системы проявляется следующими признаками:
Могут возникать большие трудности при дифференциальной диагностике суставного синдрома при системной красной волчанке и поражений суставов при ревматоидном артрите.
Отличие хронического полиартрита при системной красной волчанке от ревматоидного артрита (М. М. Иванова, 1994)
| Признаки | Системная красная волчанка | Ревматоидный артрит |
| Характер поражения суставов | Мигрирующий | Прогрессирующий |
| Утренняя скованность | Характерна | Выражена |
| Преходящие сгибательные контрактуры | Характерны | Нехарактерны |
| Деформация суставов | Минимальная, поздняя | Значительная |
| Механизм развития деформаций | Преимущественное поражение связочного аппарата и мышц | Деструкция суставных сухожильно-поверхностей |
| Нарушение функции | Незначительное | Значительное |
| Эрозии костей | Нехарактерны | Типичны |
| Анкилозы | Несвойственны | Характерны |
| Морфологическая картина | Подострый синовит с ядерной патологией | Хронический гиперпластический синовит с образованием паннуса |
| Ревматоидный фактор | Обнаруживается непостоянно, в низких титрах у 5-25% больных | Стойкий, в высоких титрах у 80% больных |
| Положительный LE-клеточный тест | У 86% больных | У 5-15% больных |
Поражение мышц проявляется миалгиями, выраженной мышечной слабостью, иногда развивается полимиозит, подобный дерматомиозиту.
Поражение легких проявляется следующими признаками:
Дифференциальная диагностика ревматоидного артрита
Обычно выделяют первичные и вторичные хронические полиартриты. Если истинный ревматический острый полиартрит не излечивается, а принимает хроническое течение, суставы деформируются и развивается порок сердца, то говорят о вторичном хроническом полиартрите.
Следовательно, для диагноза такого заболевания обязательно наличие в анамнезе ревматического полиартрита. При этом заболевании общие органические изменения (кроме развившейся болезни сердца): малокровие, повышение скорости оседания эритроцитов (СОЭ), лихорадка не отмечаются, почти в пределах нормы остается титр антистрептолизина.
Больного волнуют деформации суставов и связанная с этим болезненность, общее состояние его хорошее, если не считать двигательных расстройств. Со времени развития эффективной терапии ревматической лихорадки с вторичным хроническим полиартритом встречаться почти не приходится.
Гораздо чаще приходится иметь дело с такой формой хронического полиартрита, для которой наряду с тяжелой деформацией суставов (особенно малых) характерны лихорадка или повышение температуры и скорости оседания эритроцитов (СОЭ), постепенно развивающееся, иногда очень сильное малокровие, лейкоцитоз, в других случаях — скорее лейкопения, все более ухудшающееся общее состояние, а также обострения болезни, прерывающие ее хроническое течение.
В анамнезе такой болезни не фигурируют ни лихорадка, ни острый полиартрит, нет среди симптомов и осложнений эндокардита. Заболевания сердечной мышцы встречаются, а порок сердца — лишь в тех редких случаях, когда ревматоидный артрит осложняется ревматической лихорадкой.
Эту форму заболевания называют и первичным хроническим полиартритом, но значительно шире распространено название ревматоидный артрит.
Для ревматоидного артрита прежде всего характерны симметричные и болезненные деформации малых суставов. Болезнь обычно встречается у женщин, у мужчин отмечается редко. Начинается медленно, лихорадки нет. В противовес ревматическому полиартриту при ревматоидном артрите прежде всего становятся болезненными, набухают, а затем и сильно деформируются суставы пальцев рук и ног.
Вид верхних конечностей с деформированными суставами весьма характерен. Пальцы искривляются в направлении локтевой поверхности (в застарелых случаях). В начале болезни отмечается отсутствие гибкости пальцев по утрам, боль в суставах при надавливании, их деформация, которая всегда симметрична. Позднее поражаются и крупные суставы, постепенно они тоже деформируются, но покраснение и набухание едва заметны.
Выражена атрофия мышц, которая наиболее характерна на межкостных мышцах, но развивается постепенно на всех мышцах рук и ног, причем в такой мере, что едва набухший сам по себе сустав кажется распухшим.
Характерна рентгеновская картина при ревматоидном артрите: остеопороз, разрушение хрящей, выщербленность кортикального слоя костей, образование разрыхлений наподобие кист, обызвествление у мест прикрепления сухожилий. Следует заметить, что серьезность клинических проявлений не соответствует серьезности рентгенологических симптомов. Поэтому рентгеновского обследования недостаточно для постановки диагноза. Иногда прощупываются ревматические соединительнотканные узлы, чаще всего в области локтя, внутренней поверхности предплечья, на коленях и по ходу большеберцовой кости. Эти узлы безболезненны.
Ревматоидный артрит от ревматического полиартрита можно отличить на основании следующих важнейших симптомов: ревматоидный артрит обычно наблюдается в зрелом и в пожилом возрасте, во всяком случае, никогда не раньше, чем в 15 лет. Ему не предшествуют различные инфекции верхних дыхательных путей, это «первичное» заболевание. Характерна и его рентгеновская картина (остеопороз).
Салициловые препараты при этой болезни неэффективны. Сердце обычно остается интактным. Заболевание суставов в большинстве случаев симметричное, после вспышек болезни возникают суставные деформации, малые суставы на пальцах веретенообразно набухают, развивается мышечная атрофия.
В противоположность этому ревматический полиартрит сопровождается воспалением крупных суставов, отмечается положительное действие салициловых препаратов. Воспаления суставов несимметричные, малые суставы почти не поражаются. Болезнь может начаться и ранее 15-летнего возраста, она появляется всегда спустя несколько недель после первичной болезни, остеопороза нет, мышечной атрофии не отмечается; развивается порок сердца.
Основные критерии диагностики ревматоидного артрита (хронического полиартрита) обычно таковы:
- ригидность суставов верхних и нижних конечностей по утрам,
- боль в суставах при надавливании и при движениях (симптом Генслена: болезненность при сжатии согнутых пальцев),
- набухание мягких тканей без покраснения,
- периодичность болей в суставах,
- симметричность набухания межфалангеальных суставов,
- возникновение подкожных узлов,
- характерная рентгеновская картина,
- положительные лабораторные анализы (ревматоидный фактор, латекс-тест),
- патологически измененная синовиальная жидкость,
- гистологические изменения синовиальной оболочки,
- характерный гистологический анализ подкожных гранулем.
Если из этих 11 показателей определяется хотя бы 7, то диагноз хронического полиартрита следует считать несомненным, наличие заболевания вероятно и при обнаружении 5 критериев.
Клиническая картина, внешний вид больного, продолжительное время страдающего ревматоидным артритом, весьма характерны.
Что касается лабораторных анализов, то титр антистрептолизина при ревматоидном артрите нормальный, но зато положительны реакции, определяющие ревматоидный фактор. На практике обычно применяются латекс-тест и проба Валера-Роуза. Их результат в 60-90% ревматоидных артритов положителен. К сожалению, однако, эти пробы становятся положительными в большинстве случаев лишь во второй половине болезни. Оседание эритроцитов при обоих заболеваниях ускорено, повышение же количества гамма-глобулина скорее характерно для ревматоидного артрита, а лейкоцитоз — для ревматической лихорадки.
Ревматоидный фактор ни при каком ином заболевании не выявляется, а потому его выявление имеет решающее значение при диагностике хронического прогрессивного полиартрита, длительная положительность этой пробы является плохим прогностическим признаком.
Ревматоидным фактором является макроглобулиновая величина с 19 S. Для его выявления пригодна и бентоиновая проба. Однако у молодых больных эти пробы положительны лишь в небольшом проценте случаев (10 — 12%).
В 3 — 30% случаев может быть выявлена и положительность клеток красной волчанки. В таких случаях, конечно, следует исключить наличие рассеянной красной волчанки. У 20 — 70% больных можно выявить и антинуклеарные антитела. Положительность всех этих реакций свидетельствует об обоснованности подозрений на прогрессивный хронический полиартрит, отрицательность же этих проб не исключает наличия данного заболевания.
Титр антистрептолизина нормальный, он увеличивается лишь в том случае, если больной прогрессивным хроническим полиартритом поражается стрептококковой инфекцией (например, ревматической лихорадкой).
Известны и атипичные формы самого ревматоидного артрита. Обычно их называют атипичными хроническими полиартритами. Таков, например, прогрессивный хронический полиартрит молодого возраста или та форма, при которой не наблюдается длительного, медленного развития болезни и заболевают не мелкие суставы, а чаще всего речь идет о внезапном лихорадочном заболевании одного-единственного крупного сустава, после чего наступает скрытый период, а за ним заболевают и другие суставы.
Латекс-тест отрицателен, титр антистрептолизина нормальный, санация очагов иногда улучшает состояние, чего при ревматоидном артрите никогда не отмечается. Атипичен и тот ревматоидный артрит, который имеет острое начало, с высокой температурой и заболеванием нескольких крупных суставов. В таких случаях речь идет, конечно, о внезапной вспышке скрытого прогрессивного хронического полиартрита.
Титр антистрептолизина не возрастает, но латекс-тест положителен, повышается количество глобулина. После острого лихорадочного периода болезни развивается обычная картина прогрессивного хронического полиартрита. Иногда доминируют висцеральные симптомы, а жалобы на боли в суставах отходят на задний план.
Оценка статьи:
 Загрузка…
Сохранить себе в:
Скв и ревматоидный артрит дифференциальная диагностика
Ссылка на основную публикацию
Загрузка…
Сохранить себе в:
Скв и ревматоидный артрит дифференциальная диагностика
Ссылка на основную публикацию

 wpDiscuz
Adblock
wpDiscuz
Adblockdetector
Дифференциальная диагностика ревматоидного артрита: болезни, виды исследований, критерии
Различия ревматического и ревматоидного артритов
Поражение мелких суставов и образование подкожных узелков при ревматизме приводит к сложностям дифференциальной диагностики ревматоидного артрита и ревматического. Несмотря на схожесть названий, это две разные патологии.
Воспаление суставов при ревматизме – ревматический артрит – сопровождается поражением сердечной мышцы и нервной ткани. Вследствие этого развиваются такие специфические состояния, как миокардит и хорея.
Суставной синдром при ревматизме также имеет отличительные черты:
- воспаление крупных сочленений;
- асимметричность воспаления;
- “летучесть” вовлечения суставов, то есть поражение одного быстро сменяется поражением другого.
Воспаление суставов при ревматизме не имеет такого прогрессирующего характера, как при ревматоидном артрите. Оно не приводит к вывихам и анкилозу, а после выздоровления нет никаких остаточных явлений.
Ревматизм
чаще вызывает поражение митрального
клапана. Активному ревматич процессу
хар-но ↑ титра АТ к гемолитическому
стрептококку, лихорадка не купируется
АБ-ми, но поддается лечению НПВС.
Инф
эндокардиту
свойственны бактериемия, тромбоэмболические
поражения органов(инфаркты
селезенки,брыжейки,почек), ↑ ломкость
капилляров(с-м щипка). Титр АТ к гем
стрептококку нормальный или снижен.
Лихорадка куп-ся АБ-ми. Преобладание
пораж аортального клапана. С-м
Лукина-Либмана(петехии на конъюнкт.
ниж века), пятна Джейнуэля(красно-фиол
пятн на туловище).
Причины и симптомы болезни
Отдельное внимание следует уделить дифференциальной диагностике ревматоидного артрита и остеоартроза. Остеоартроз – распространенная патология у людей пожилого возраста. При ней суставы повреждаются не аутоиммунным воспалением, как при ревматоидном артрите. Возникает нарушение метаболизма в хрящевой ткани и разрушение коллагеновых волокон, что в результате приводит к образованию трещин на суставных поверхностях костей.
При остеоартрозе поражаются сочленения, которые больше всего подвержены нагрузке. Это в первую очередь коленные и тазобедренные суставы. При этом при движениях пациент может слышать характерный хруст. В отличие от ревматоидного артрита, боль при остеоартрозе возникает под конец дня после длительных физических нагрузок. Иногда появляются острые боли при блокаде сустава.
Специфический рентгенологический симптом при остеоартрозе – разрастание костной ткани в стороны (остеофиты). Также присутствует уменьшение расстояния между суставными поверхностями костей.
Для метаболических изменений хряща не характерно развитие воспаления, а поэтому не возникают характерные изменения в общем и биохимическом анализах крови (повышения уровня лейкоцитов, СОЭ, С-реактивного белка, гамма-глобулинов).
РА относится к аутоиммунным расстройствам, при которых иммунная система ошибочно атакует клетки собственного организма, принимая их за чужеродных агентов. Причины такого поведения не выяснены, но медики предполагают, что на возникновение заболевания влияют следующие факторы:
- наследственность;
- инфекционное заболевание;
- скрытая вялотекущая инфекция;
- ОРЗ;
- перенесенный реактивный или инфекционный артрит;
- сильное переохлаждение;
- тяжелый стресс;
- травма.
- припухание суставов, боль, скованность особенно после пробуждения;
- симметричное воспаление суставов;
- стойкое воспаление, продолжительная отечность и длительные боли;
- рецидивирующее и прогрессирующее течение, выражающееся в поражении новых суставов;
- мышечная атрофия;
- проявление под кожей плотных ревматоидных узелков;
- деформация конечностей;
- периодическое повышение температуры;
- со временем прибавляются осложнения в функциональности некоторых внутренних органов (селезенки, легких, почек)
Чтобы вовремя начать лечение ревматоидного артрита, необходимо знать первые симптомы болезни.
- Скованность движений в суставах ног по утрам.
- Повышенная температура тела.
- Мышечная слабость.
- Увеличение лимфатических узлов.
- Снижение аппетита и потеря веса.
- Длительная скованность в движениях ног по утрам длится около двух часов или дольше.
- Отёки в околосуставных областях.
- Поражение артритом более трёх суставов.
- Поражение суставов симметричное, на обеих ногах.
- Около суставов появляются небольшие подкожные узелки.
Чтобы определить ревматоидный ли артрит поразил суставы пациента, помимо визуальной и рентгенологической диагностики суставов, необходимо сдать кровь на общий анализ. Он покажет наличие или отсутствие ревматоидного фактора.
Суставные заболевания или болезни, связанные с осложнениями на суставах, имеют похожие симптомы с ревматизмом. «На глаз» определить их невозможно, необходимо обследование.
Существуют заболевания, схожеть с которыми мешает быстро поставить диагноз ревматоидный артрит. У медиков существует специальная таблица, сопоставляющая симптомы и результаты диагностики с диагнозом. Близкие по характеристикам заболевания:
- Остеоартроз. Симптомы остеоартроза менее выражены, чем у ревматизма. Появляется болезнь чаще у пожилых людей, в отличие от ревматоидного артрита, поражающий даже детей. Воспаление слабовыраженное, болевой синдром слабый, подвижность суставов сохраняется долгое время с начала болезни.
- Реактивный артрит. Поражает молодых людей и детей, причиной является травма или перенесённое инфекционное заболевание. В этом болезни схожи, но реактивный артрит редко бывает симметричным, обычно односторонний.
- Псориатический артрит. Заболевание схоже с ревматизмом, но характерной чертой является изменение кожных покровов в околосуставной области.
- Подагрический артрит. Не появляется у детей, обычно у мужчин после сорока лет. Поражение суставов не симметрично, сильный болевой синдром в суставах.
- Системная красная волчанка. Поражаются мелкие суставы, появляется деформация. Помимо суставных признаков появляются высыпания на лице, облысение, патологии почек.
Вовремя пройденная диагностика поможет выздороветь быстрее, без рецидивов и осложнений.
Хронические воспалительные заболевания суставов имеют схожую симптоматику. Диф диагностика в первую очередь основывается на различиях в клинической картине.
Болезнь Бехтерева
Другое название этой болезни – анкилозирующий спондилоартрит. Она характеризуется поражением суставов позвоночника и крестцового сочленения. Первоначально страдает именно крестцово-копчиковое сочленение, поэтому болезнь следует отличать от поражения тазобедренного сустава при РА.
Болезнь Бехтерева характеризуется болями в пояснице и тазобедренных суставах. Постепенно развивается суставная контрактура, в результате которой тело человека приобретает сгорбленный вид. Заболевают в основном молодые мужчины. От ревматоидного артрита патология отличается отсутствием поражения мелких суставов, нет утренней скованности.
Псориатический артрит — это одно из клинических проявлений псориаза. Первоначально поражаются крупные суставы по типу моно- или олигоартрита. Затем в воспалительный процесс вовлекаются межфаланговые сочленения.
Отличия от РА:
- Первоначальное воспаление крупных, а не мелких сочленений;
- Наличие кожных проявлений псориаза;
- Поражение слизистых оболочек.

Псориатический артрит – проявления у больных патологией
Болезнь Рейтера
Это воспаление суставов, развивающееся на фоне хламидийной инфекции. Само воспаление имеет не инфекционный, а реактивный характер – возникает от действия антител к хламидиям. Обычно поражаются крупные суставы конечностей – тазобедренный, коленный, голеностопный.
Суставные боли возникают через 2-3 недели после проявлений хламидиоза. Суставной синдром держится в течение нескольких недель, затем проходит самостоятельно. Отличиями от РА являются:
- Связь с хламидийной инфекцией;
- Кратковременное воспаление;
- Отсутствие утренней скованности;
- Признаки воспаления уретры и конъюнктивы.
При болезни Рейтера часто возникают синовиты – воспаления сухожилий.
Остеоартроз
Это хроническое невоспалительное заболевание суставов, для которого характерно поражение хрящевой ткани. Заболевают обычно женщины среднего возраста, с избыточной массой тела. Может поражаться один крупный сустав, либо несколько мелких.
Отличия остеоартроза от РА – преобладание нарушения двигательной функции над болевыми ощущениями, наличие хруста при движениях.
Ревматизм
Это острый инфекционный процесс, вызванный бета-гемолитическим стрептококком. Чаще развивается у детей и подростков. Воспалению подвергаются все крупные сочленения, патологический процесс носит мигрирующий характер. Отличием ревматизма от РА является острое течение, признаки поражения сердца, нервной системы.
Подагра
Заболевание связано с нарушением обмена мочевой кислоты. Почки не могут выводить мочевину полностью, в результате этого ее соли откладываются в тканях. При подагре страдают обычно мелкие фаланги, особенно большого пальца стопы.
Болезнь характеризуется хроническим течением с периодами ремиссий и обострений. Отличиями от РА являются поражение одного сочленения, наличие специфических подагрических узелков (тофусов) на ушной раковине.
В данном случае обычно развивается односторонний артрит голеностопного сустава. Прослеживается связь с перенесенной травмой. Для посттравматического синдрома характерно кратковременное течение, поражение не только костных структур, но и мышечно-связочного аппарата. Дифференциальная диагностика с РА не вызывает затруднений.
Остеопороз
Это патологический процесс, связанный со снижением прочности костной ткани. При остеопорозе поражаются не столько костные сочленения, сколько сами кости. Боли для этой патологии нехарактерны. Диагностика остеопороза основывается на повышении частоты переломов даже при незначительной нагрузке.

Признаки остеопороза
7.Дифдиаг ревматойдного артрита и системной красной волчанки
РА
основа диагностики – клин проявления,
лаб данные, рентг суставов. Утренняя
скованность суставов(не ‹ часа), боль
и припухлость в 3 и › суставах,
симметричность пораж суставов,
ревматойдные узелки, рентг изм-я
суставов(остеопороз, суж-е суст щели,
кост. анкилозы, эрозии, остеолиз), « »
ревматойдный ф-р.
СКВ
Суставной с-м не явл ведущим,кожные
высыпания по типу бабочки, аллопеция,
артрит без деформации, не выраж-е рентген
изм-я, LE-клетки,
с-м Рейно, мышечно-висцеральный с-м.
Паренхиматозная(печеночная)
в связи с нарушением захвата гепатоцитами
свободного билирубина в крови возрастает
конц-я свободного и связ-го билирубина.
Потемнение мочи(уробилинурия), ↓ выд-е
стеркобилина с калом (светлеет), но без
полного обесцвечивания, ярко-оранжевый
оттенок(шафранный).
Механическая(подпеченочная)
наруш
оттока желчи и ↑ давления в желч
капиллярах, ↑ их проницаемости. ↑ конц
в крови связ-го билирубина, выд-е его с
мочой ↑. Из-за перкращения поступл
пигмента в кишечник происх полное
обесцвечивание кала (ахолия), зеленоватый
оттенок кожи
Гемолитическая(надпеченочная)
в
крови ↑ свободного билирубина, потемнение
мочи, кала (гиперхолия). Лимонно-желтая
окраска кожи
Гипоальбуминемическая
при
поступлении в кровь больших кол-в ядов
или лек. в-в, связ-х альбумин.
Дифференциальный анализ
Дифференциально
–диагностич. поиск подразделяют еа 2
этапа.первый включает проведение
иссл-й,обязательных для всех больных
с АГ(анамнез,физикальное иссл-е,измерение
АД на руках и ногах,ЭКГ,рентгеногр.грудной
кл.,осмотр гл.дна,иссл-е мочи,опред
уровня холестерина,сахара,калия,креатинина
в корови,УЗИ почек,методы,оценивающие
строение и функцию почек-радионуклидная
ренография,экскреторная урография).
Второй этап-более сложные исследования
для уточнения диагнозо, при гломерулонефрите
это нефробиопсия.
Гипертоническая
форма хрон.гломерулонефрита. Течение
длительное,до развития ХПН проходит
20-30 лет.В клинич.картине преобладают
симптомы повышения Ад (год.боли,нарушения
зрения-пелена,мелькание «мушек»,боли
в прекардиальной области,гипертрофия
левого жел.,изменения гл.дна). АГ сначала
носит интермиттирующия характер,хорошо
переносится больным.
Мочевой синдром
выражен минимально-небольшая
протеинурия,иногда микрогематурия,цилиндрурия.
В
отличае от ГБ эти
изменения в моче при хрон.гломерулонефрите
наблюдают с самого начала заболевания.АГ
постепенно становится стабильной и
резистентной к лекарственной терапии,
в терм.периоде приобретает характер
злокачественной.
Отеки при хронич.
гломерулонефрите-на лице, груди,
мошонке,т.е. в местах,где присутствует
рыхлая жировая клетчатка, в следствие
изменения электролитного состава.
Сердечные отеки- на нижней части
туловища. При ГБ арт.гипертензия
значительно опережает появление
почечной симптоматики, чаще,чем при
гломерулонефритах регистрируются ГК.
Приступ
удушья при бронхиальной астме следует
дифференцировать с сердечной
астмой
(левожелудочковойнедостаточностью).
В
анамнезе у больных с приступом сердечной
астмы имеется заболевание
сердечно-сосудистой системы (порок
сердца, гипертоническая болезнь,
ишемическая болезнь сердца и т.д.).
Вынужденное положение сердечного
больного – ортопное, с опущенными вниз
ногами (депонирование крови в нижних
конечностях), тогда как при бронхиальной
астме характерно положение с упором
руками о край кровати для подключения
дополнительной дыхательной
мускулатуры.
Одышка при сердечной астме
имеет преимущественно инспираторный
характер, а при бронхиальной –
экспираторный. Цианоз во время приступа
сердечной астмы периферический, холодный
(акроцианоз), приступ бронхиальной
сопровождается теплым центральным
цианозом. При аускультации у больных
с сердечной астмой выслушиваются
влажные незвучные хрипы, а при бронхиальной
– сухие свистящие.
Язвенная
болезнь-хроническое рецидивирующее
заболевание, основным признаком которого
является образование дефекта (язвы) в
стенке желудка
Рак
желудка — одно из наиболее распространённых
злокачественных заболеваний. Может
развиваться в любом отделе желудка и
распространяться на другие органы
В
дифференциальной диагностике язвенной
болезни желудка и рака желудка
руководствуются анамнезом, характерным
для язвенной болезни (периодичность,
цикличность течения, сезонные обострения),
боли ярче выражены при доброкачественной
язве. При раке обращает на себя внимание
снижение или отсутствие аппетита,
отвращение к какому-либо продукту (чаще
это мясо), похудание, апатия, слабость,
быстрая утомляемость.
Лабораторно:
При раке исследование крови не дает
особых четких показателей, однако
снижение содержания гемоглобина и
повышение СОЭ нельзя не учитывать.
Эндоскопически:
гастроскопия при раке с применением
гибкого гастроскопа (гастрофиброскопа).
Это исследование позволяет увидеть
раковую опухоль, выявить зону инфильтрации
стенки, а также взять биопсию для
морфологического исследования. При ЯБ
эндоскопическое исследование подтверждает
наличие язвенного дефекта, уточняет
его локализацию, глубину, форму, размеры,
позволяет оценить состояние дна и краев
язвы, выявить сопутствующие изменения
слизистой оболочки, нарушения
гастродуоденальной моторики. Также
биопсия.
Примечание:
существует так называемая первично-язвенная
форма рака, которую клинически не всегда
легко отличить от язвенной болезни с
локализацией язвы в желудке. Поэтому
при впервые выявленной язве желудка,
плохо поддающейся лечению, даже при
сохранении желудочной секреции,
независимо от возраста и пола больного
нужно исключить злокачественный
характер язвы. Решающим в диагностике
будет эндоскопическое наблюдение в
динамике с прицельной биопсией краев
и дна язвы
| Название | Симптомы | Какие суставы поражаются | Внесуставные проявления | Возраст |
|---|---|---|---|---|
| Анкилозирующий спондилоартрит | Боли в пояснице и других отделах позвоночника, иррадиирующие в пах, ягодицы или тазобедренный сустав | Позвоночные | Воспаление сосудистой оболочки глазного яблока (уевит) | 20—40 лет |
| Утренняя скованность | Кифоз грудного отдела позвоночника | |||
| Боли в области грудной клетки | ||||
| Симптомы двухстороннего сакроилеита | Поражение почек, сердца | |||
| Инфекционные артриты | Боли, потеря подвижности в поврежденных суставах | Чаще всего коленный и локтевой | Признаки инфекции | Любой |
| Псориатический артрит | Симметричное поражение | Дистальные межфаланговые суставы пальцев. | Изменения ногтей | Люди старшего возраста |
| Воспаление в зонах прикрепления связок, сухожилий, фасций, к костям (энетезит) | Одновременное поражение плюстне-фалангового, проксимального и дистального межфаланговых суставов | У 90% больных присутствует псориаз | ||
| Остеолиз и разрушение костей | ||||
| Деформирующий остеоартроз с реактивным синовиитом | Дегенерация суставного хряща с последующей деформацией суставных поверхностей и образованием краевых остеофитов | Любые, чаще тазобедренный, коленный, первый плюснефаланговый | Отечность кожных покровов | Люди молодого и среднего возраста |
| Реактивный синовит бывает вторичными проявлением или осложнением остеоартроза | Повышение температуры | |||
| Реактивные артриты | Интенсивные суставные боли, отеки | Крупные суставы нижних конечностей | Конъюнктивит | Чаще в молодом возрасте |
| Околосуставный остеопороз | Воспаление мочеполовой системы или ЖКТ | |||
| Системная красная волчанка (скв) | Симметричное поражение суставов, кожи и серозных оболочек | Мелкие суставы кистей рук и голеностопы | Оральные язвы | Люди любого возраста, чаще молодые женщины детородного периода |
| Суставной синдром, сопровождающийся упорной миалгией, миозитом | Фоточувствительная кожная сыпь | |||
| Плевритные боли в груди | ||||
| Парестезия | ||||
| Сухость глаз и ротовой полости | ||||
| Умеренная потеря волос | ||||
| Возможно поражение нервной системы | ||||
| Подагра | Острые приступы | 1-й плюсне- фаланговый, другие реже | Тофусы | Средний возраст, чаще мужчины |
| Нефропатия | ||||
| Повышенное содержание мочевой кислоты | Гиперемия | |||
| Появление своеобразных наростов | ||||
| Ревматизм (является причиной возникновения ревматического артрита) | Ноющая ревматическая боль в суставах | Любые | Боли в области сердца | Чаще в молодом возрасте |
| Повышенная чувствительность изменениям погоды | Одышка и учащенный пульс | |||
| Частые головные боли | ||||
| Системная склеродемия | Артралгия переменной локализации, обычно симметричная | Чаще всего пальцев рук, кистей, локтей и колен | Специфические склеротические изменения кожи | 30—50 лет, чаще у женщин. |
| Контрактура | ||||
| Утренняя скованность | Нарастающие поражения внутренних органов. | |||
| Атрофия мышц | Сухость слизистых оболочек | |||
| Синдром Рейно |
Рентген помогает установить запущенность патологического процесса. Поэтому он имеет важное значение в диагностике ревматоидного артрита.
Выделяют следующие стадии патологии:
- Размягчение и разрушение краевых участков кости (эпифизов).
- Уменьшение расстояния между суставными поверхностями, сужение суставной щели. У больного появляются единичные изъязвления на кости (узуры).
- Щель сужается еще больше, характерно большое количество узур, наблюдаются подвывихи суставов, меняется форма кисти, она отклоняется в сторону локтевой кости предплечья.
- К изменениям 3-й стадии присоединяется полная неподвижность в суставах (анкилоз).
Рентгенологическое обследование особенно важно при диагностике серонегативного ревматоидного артрита, так как при отсутствии ревматоидного фактора именно рентген является основным критерием тяжести течения болезни.
Поражение суставов характерно для многих заболеваний. Оно может быть аутоиммунным, как при ревматоидном артрите, или инфекционным, как при реактивном. Также оно может возникать при метаболических изменениях в суставе (при остеоартрозе) или быть связано с образованием кристаллов мочевой кислоты (при подагре).
Таким образом, дифференциальную диагностику ревматоидного артрита пальцев рук следует проводить с такими болезнями:
- гнойные, или реактивные, артриты;
- туберкулезный артрит;
- ревматический артрит;
- системная красная волчанка;
- псориатический артрит;
- остеоартроз;
- подагра;
- болезнь Бехтерева.
Первые выводы делают по опросу пациента, спрашивая о беспокоящих симптомах. Основными факторами в постановке диагноза по результатам опроса являются:
- Постепенное развитие болезни.
- Нарастание болевого синдрома.
- Скованность движений по утрам, после пробуждения.
Осмотр ноги пациента
Причины и симптомы болезни
ОГН
1
Острое начало в сочетании с мочевым
с-м(протеинурия не менее 2гс, микро- или
макрогематурия) 2 Преходящая АГ 3 Отеки
4 Отс-е сист-х заболеваний и почечной
патологии, гипертонии и протеинури в
прошлом
ХГН
Обаружение моч. с-ма в сочетании с
отеками на лице, ↑АД(преим-но
диастолического).
Дифдиаг
не представляет трудностей при четком
остром начале и послед-м полном обратном
развии с-в(ОГН). Но часто якобы острое
начало явл-ся обострением латентно
протекавшего ХГН не диагностированного
ранее. Решающее значение имеет пункционная
биопсия почек.
Диагноз и дифференциальный диагноз ревматоидного артрита. Характеристика различных заболевании
Характеристика различных заболевании, объединяемых этим понятием, представлена в табл. 3.4. Из таблицы ясно, что РФ-позитивный «хронический ювенильный» артрит полностью соответствует классическому РФ-позитивному РА взрослых и должен иметь такое же название. Речь идет об одной и той же болезни, несмотря на некоторые клинические особенности (у детей течение доброкачественнее, чаще развиваются ремиссии).
Важно отметить, что и у взрослых, и у детей среди больных отмечается характерное преобладание HLA—DR4. Аналогичным образом РФ-негативный полиартрит детей соответствует РФ-негативному РА взрослых. Интересно, что при этом заболевании независимо от возраста обнаружен однотипный дефект В-клеток, продуцирующих IgM—РФ [Fong S. et al., 1982].
Олигоартрит II типа представляет собой детский (или подростковый) вариант серонегативных спондилоартритов и прежде всего болезни Бехтерева. Действительно детским хроническим артритом, эквивалент которого практически не встречается у взрослых, является только олигоартрит I типа, который явно не следует называть PA — он представляет собой в большей степени офтальмологическую, чем артрологическую, проблему.
Таблица 3.4 Характеристика различных вариантов ювенильного хронического артрита
|
Вариант хронического артрита |
Соотношение полов |
Возраст к моменту начала болезни |
Характер артрита |
Внесуставные проявления |
Прогноз |
|
Начало |
Равное или |
Любой |
Обычно по |
Высокая ли |
Деформиру |
|
с систем |
преоблада |
Детский |
лиартрит |
хорадка, |
ющий арт |
|
ных про |
ние маль |
|
|
кожная сыпь, |
рит у 25% |
|
явлении |
чиков |
|
|
гепатоспле |
|
|
(синдром |
|
|
|
номегалия, |
|
|
Стилла) |
|
|
|
серозиты, |
|
|
|
|
|
|
лейкоцитоз, |
|
|
|
|
|
|
анемия |
|
|
РФ-позитив |
Преоблада |
Поздний |
Симметрич |
Ревматоид |
Деформиру |
|
ный поли |
ние дево |
Детский |
ный поли |
ные узелки, |
ющий арт |
|
Артрит |
чек |
|
артрит |
похудание |
рит у 50% |
|
РФ-негатив |
То же |
Любой |
То же |
Возможны |
Деформиру |
|
ный поли |
|
Детский |
|
слабо выра |
ющий арт |
|
Артрит |
|
|
|
женные си |
рит у 10— |
|
|
|
|
|
стемные про |
15% |
|
|
|
|
|
явления |
|
|
Олигоартрит, |
Преоблада |
Ранний |
Поражено |
Хронический |
Стойкий |
|
тип I |
ние девочек |
Детский |
лишь не |
иридоциклит |
артрит не |
|
|
|
|
сколько су |
с риском |
характерен. |
|
|
|
|
ставов; тазо |
слепоты |
Остаточные |
|
|
|
|
бедренные и |
у 30—50% |
изменения |
|
|
|
|
крестцово |
|
глаз у 10— |
|
|
|
|
подвздошные |
|
20% (в том |
|
|
|
|
не вовлека |
|
числе слепо |
|
|
|
|
ются в про |
|
та) |
|
|
|
|
цесс |
|
|
|
Олигоартрит, |
Преоблада |
Поздний |
Отдельные |
Острый ири |
Частое раз |
|
типа II |
ние маль |
Детский |
крупные су |
доциклит |
витие спон |
|
|
чиков |
|
ставы, пре |
У 510%. |
дилоартрита |
|
|
|
|
имуществен |
Возможны |
|
|
|
|
|
но ног. Ча |
признаки |
|
|
|
|
|
стое пораже |
синдрома |
|
|
|
|
|
ние тазобед |
Рейтера, |
|
|
|
|
|
ренных и |
псориаза,за |
|
|
|
|
|
крестцово |
болеваний |
|
|
|
|
|
подвздошных |
кишечника |
|
|
|
|
|
суставов |
|
|
Синдром Стилла более всего соответствует серонегативному РА с системными проявлениями. Однако своеобразие клинической картины позволяет считать его достаточно четко очерченным синдромом. Обращает внимание, что если классический РА впервые был описан интернистами и стал известен педиатрам значительно позже, то синдром Стилла, напротив, пришел во «взрослую» ревматологию из педиатрии.
В настоящее время не вызывает сомнений, что он может встречаться у взрослых людей в возрасте по крайней мере до 40 лет. Первые подобные описания появились в 70-х годах. Синдром Стилла часто бывает источником диагностических ошибок, чему особенно способствует тот факт, что системные проявления болезни нередко предшествуют артриту за несколько месяцев.
Кроме того, умеренно выраженный артрит и тем более артралгии на фоне других, более выраженных симптомов часто не обнаруживаются или недооцениваются. Поэтому в связи с наличием высокой лихорадки, резкого похудания, увеличения печени, селезенки и лимфатических узлов, анемии и лейкоцитоза у многих больных ошибочно диагностируется лимфосаркома или лимфогранулематоз, а при обнаружении серозитов и сыпи — СКВ.
Для правильного диагноза, помимо адекватной оценки суставного синдрома, большое значение имеет характер кожных высыпаний — нестойкие в течение дня, быстро возникающие и исчезающие розовые или красные пятна и полосы различной величины, иногда очень обильные. Основная локализация—туловище (чаще передняя поверхность), плечи и бедра.
Особого рассмотрения заслуживает истинно серонегативный РА, который полностью соответствует представлениям о классическом РА по критериям АРА, но при котором не обнаруживается РФ. Отграничила этот вариант Л. Г. Гроппа (1985—1987), которая правильно отметила, что если вначале РФ воспринимался лишь как характерный, но не обязательный лабораторный признак РА, то в последующем он объективно оказался одним из важных факторов дифференциальной диагностики ревматических заболеваний.
Благодаря ему из группы РА были выделены такие самостоятельные болезни, как анкилозирующий спондилоартрит, псориатический артрит, синдром Рейтера, энтерогенные артриты. На первых этапах такого разграничения исследователи обращали внимание преимущественно на отсутствие РФ при данных вариантах «ревматоидного артрита».
В дальнейшем, однако, оказалось, что им свойственны глубокие клинические, рентгенологические, иммунологические и генетические особенности, свидетельствующие об истинно нозологических различиях. Ретроспективно оценивая процесс разделения этих заболеваний, можно заключить, что различия по РФ во всех перечисленных случаях сочетались с существенными различиями в основных патологических процессах. В связи с этим возникает естественный вопрос о значении серонегативности у больных собственно РА.
При этом следует заметить, что речь идет о большой группе больных: по данным большинства авторов, среди лиц с РА около 20% не имеют РФ.
Представления о серонегативном РА до последнего времени остаются весьма противоречивыми: от отрицания каких-либо различий по сравнению с серопозитивным РА до признания его отдельной нозологической единицей. Ряд авторов считали серонегативный РА лишь доброкачественным вариантом серопозитивного РА.
Различия во взглядах на серонегативный РА прежде всего были связаны с отсутствием достаточно строгого отбора обследуемых больных, в связи с чем в эту группу включались лица с иными заболеваниями суставов. Кроме того, данная проблема ранее рассматривалась недостаточно комплексно. Практически все работы касались только частных вопросов — клинических, рентгенологических и т. д., что в связи с неоднородностью клинического материала приводило к противоречивым результатам. Отсутствовали сравнительные исследования, посвященные таким важным аспектам, как морфологические особенности серонегативного и серопозитивного РА.
В результате целенаправленных исследований Л. Г. Гроппа, использовавшей строгие диагностические критерии и многостороннее комплексное обследование больных, стало очевидным, что серонегативный РА имеет существенные отличия от серопозитивного РА, касающиеся как клинико—рентгенологических проявлений, так и общих особенностей иммуно-воспалительного процесса.
Основные отличительные клинические признаки серонегативного РА — острое начало суставного синдрома с моноартрита крупного сустава (преимущественно коленного или лучезапястного), сменяющегося развитием симметричного полиартрита в течение первого года, редкость утренней скованности, быстро прогрессирующее вовлечение в процесс суставов запястья с частым рецидивированием и ранним нарушением функции на фоне относительно редкого и мало выраженного поражения межфаланговых, пястно-фаланговых и плюснефаланговых суставов, преобладание фиброзных изменений над экссудативными с частым возникновением контрактур.
Характерной чертой может считаться также частое поражение тазобедренных суставов, заканчивающееся в большинстве случаев развитием асептического некроза головки бедренной кости. Значительные отличия суставного синдрома у больных серонегативным РА выявляют при рентгенологическом исследовании: преобладание анкилозирования над эрозивным процессом, менее выраженный остеопороз, диссоциация (на 2—3 стадии) между тяжестью поражения суставов запястья и скромными изменениями пястно-фаланговых и межфаланговых суставов кистей, незначительные изменения суставов стоп.
Внесуставные проявления серонегативного РА характеризуются значительной частотой генерализованной лимфаденопатии, выраженной амиотрофии и поражения почек (в том числе вторичного амилоидоза). В то же время полинейропатия обнаруживается очень редко, а подкожные узелки вообще не встречаются.
Одной из наиболее ярких отличительных черт серонегативного РА оказалась плохая переносимость больными препаратов золота и D-пеницилламина.
Иммунологически серонегативный РА характеризуется повышенным содержанием в крови IgA, с уровнем которого коррелируют активность заболевания, типичные рентгенологические признаки поражения суставов запястья и содержание циркулирующих иммунных комплексов.
К особенностям патологического процесса при серонегативном РА относится слабая выраженность местных иммуноморфологических проявлений (отсутствие макрофагальной инфильтрации, скудная плазмоцитарная реакция) на фоне преобладающих изменений сосудов (фибриноидные изменения стенок, продуктивные эндоваскулиты, тромбоваскулиты) и преимущественного активирования фибробластических элементов.
Перечень наиболее существенных отличий серонегативного РА от серопозитивного завершают иммуногенетические данные, свидетельствующие о преобладании у серонегативных больных локуса DR1. В то же время DR4, встречающийся более чем у половины страдающих серопозитивным РА, при серонегативном РА обнаруживают не чаще, чем в общей популяции (приблизительно в /4 случаев).
Приведенные данные свидетельствуют о глубоких различиях между серонегативными и серопозитивными РА. Эти различия касаются клиники, течения, реакции на терапию, рентгенологической картины, морфологии, генетической предрасположенности, т. е. тех кардинальных аспектов, на которых базируется разграничение разных заболеваний. Нельзя исключить поэтому, что серопозитивный и истинно серонегативный РА в действительности являются разными болезнями.
В то же время весьма интересно, что существует небольшая группа больных с так называемым скрытым РФ, при котором классический IgM—РФ, вырабатываемый в небольших количествах, блокирован в иммунных комплексах и поэтому не обнаруживается обычными методами (для его обнаружения при этом необходима предварительная специальная диссоциация иммунных комплексов). Такие больные по основным признакам заболевания обнаруживают тесную близость с больными типичным серопозитивным РА и должны рассматриваться в общих нозологических рамках.Сигидин Я.А.
Опубликовал Константин Моканов
Дифференциальная диагностика ревматоидного артрита: болезни, виды исследований, критерии
Ревматоидный артрит – это системное аутоимунное заболевание, характеризующееся болями в суставах, их деформацией и нарушением функции. Подобные проявления есть у многих других суставных заболеваний. Чтобы различать все патологии и назначать правильное лечение, проводится дифференциальная диагностика ревматоидного артрита от артрозов.
Суть патологии
Ревматоидный артрит (РА) – это системная патология, при которой в первую очередь страдают суставы. Заболевание имеет аутоимунное происхождение. Могут поражаться как крупные, так и мелкие сочленения. Первыми проявлениями становятся боль и утренняя скованность. Постепенно костное сочленение изменяет форму, теряет свою функцию.
Важно!
Отсутствие лечения быстро приводит к потере трудоспособности, человек становится инвалидом.


Ревматоидный артрит – внешние проявления заболевания у больных
У ревматоидного артрита есть несколько диагностических критериев, на основании которых определяется диагноз и назначается лечение:
- Первоначальное поражение мелких сочленений;
- Обязательное воспаление фаланг пальцев;
- Длительность заболевания более 3 месяцев;
- Наличие утренней скованности продолжительностью не менее получаса;
- Образование вокруг фаланг ревматоидных узелков;
- Наличие в крови специфического ревматоидного фактора;
- Характерные изменения на рентгеновском снимке.
Для постановки диагноза необходимо наличие не менее четырех из перечисленных критериев. Суставной синдром при ревматоидном артрите может протекать по типу моно- или полиартрита. Подобная симптоматика имеется при некоторых других воспалительных заболеваниях. С целью разграничения патологий проводится дифференциальная диагностика, которая включает определение симптомов, проведение лабораторных и инструментальных исследований.
Схожие заболевания
Хронические воспалительные заболевания суставов имеют схожую симптоматику. Диф диагностика в первую очередь основывается на различиях в клинической картине.
Болезнь Бехтерева
Другое название этой болезни – анкилозирующий спондилоартрит. Она характеризуется поражением суставов позвоночника и крестцового сочленения. Первоначально страдает именно крестцово-копчиковое сочленение, поэтому болезнь следует отличать от поражения тазобедренного сустава при РА.
Болезнь Бехтерева характеризуется болями в пояснице и тазобедренных суставах. Постепенно развивается суставная контрактура, в результате которой тело человека приобретает сгорбленный вид. Заболевают в основном молодые мужчины. От ревматоидного артрита патология отличается отсутствием поражения мелких суставов, нет утренней скованности.
Псориатический артрит
Псориатический артрит — это одно из клинических проявлений псориаза. Первоначально поражаются крупные суставы по типу моно- или олигоартрита. Затем в воспалительный процесс вовлекаются межфаланговые сочленения.
Отличия от РА:
- Первоначальное воспаление крупных, а не мелких сочленений;
- Наличие кожных проявлений псориаза;
- Поражение слизистых оболочек.
Внимание!
Трудность в дифференциальной диагностике заключается в том, что воспаление суставов может возникать при отсутствии специфических кожных признаков псориаза.


Псориатический артрит – проявления у больных патологией
Болезнь Рейтера
Это воспаление суставов, развивающееся на фоне хламидийной инфекции. Само воспаление имеет не инфекционный, а реактивный характер – возникает от действия антител к хламидиям. Обычно поражаются крупные суставы конечностей – тазобедренный, коленный, голеностопный.
Суставные боли возникают через 2-3 недели после проявлений хламидиоза. Суставной синдром держится в течение нескольких недель, затем проходит самостоятельно. Отличиями от РА являются:
- Связь с хламидийной инфекцией;
- Кратковременное воспаление;
- Отсутствие утренней скованности;
- Признаки воспаления уретры и конъюнктивы.
При болезни Рейтера часто возникают синовиты – воспаления сухожилий.
Остеоартроз
Это хроническое невоспалительное заболевание суставов, для которого характерно поражение хрящевой ткани. Заболевают обычно женщины среднего возраста, с избыточной массой тела. Может поражаться один крупный сустав, либо несколько мелких.
Отличия остеоартроза от РА – преобладание нарушения двигательной функции над болевыми ощущениями, наличие хруста при движениях.
Ревматизм
Это острый инфекционный процесс, вызванный бета-гемолитическим стрептококком. Чаще развивается у детей и подростков. Воспалению подвергаются все крупные сочленения, патологический процесс носит мигрирующий характер. Отличием ревматизма от РА является острое течение, признаки поражения сердца, нервной системы.
Подагра
Заболевание связано с нарушением обмена мочевой кислоты. Почки не могут выводить мочевину полностью, в результате этого ее соли откладываются в тканях. При подагре страдают обычно мелкие фаланги, особенно большого пальца стопы.
Болезнь характеризуется хроническим течением с периодами ремиссий и обострений. Отличиями от РА являются поражение одного сочленения, наличие специфических подагрических узелков (тофусов) на ушной раковине.
Травматический артрит
В данном случае обычно развивается односторонний артрит голеностопного сустава. Прослеживается связь с перенесенной травмой. Для посттравматического синдрома характерно кратковременное течение, поражение не только костных структур, но и мышечно-связочного аппарата. Дифференциальная диагностика с РА не вызывает затруднений.
Остеопороз
Это патологический процесс, связанный со снижением прочности костной ткани. При остеопорозе поражаются не столько костные сочленения, сколько сами кости. Боли для этой патологии нехарактерны. Диагностика остеопороза основывается на повышении частоты переломов даже при незначительной нагрузке.


Признаки остеопороза
Методы диагностики
Кроме клинической картины, дифференциальный диагноз ревматоидного артрита проводится с помощью лабораторных и инструментальных методов обследования. Для ревматоидного артрита лабораторная диагностика выявляет следующие критерии:
- Наличие специфического ревматоидного фактора;
- Признаки воспаления;
- Значительный рост СОЭ.
Диагностика при других суставных патологиях:
- Болезнь Рейтера – выявление антител к хламидиям;
- Подагра – повышение уровня мочевой кислоты;
- Ревматизм – обнаружение антител к стрептококку;
- Остеопороз – снижение уровня кальция.
Интересно!
В 20% случаев при РА не выявляется специфического фактора. Такой вариант называется серонегативным, его следует учитывать при проведении дифференциальной диагностики.
Большое значение в диагностике имеет рентгенологическое обследование:
- При ревматоидном артрите обнаруживаются специфические деформации по типу «паучьих пальцев» или «лебединой шеи»;
- Остеоартроз суставов характеризуется истончением костной ткани, уменьшением толщины хрящевой прослойки;
- При травме обнаруживаются признаки перенесенного перелома или вывиха.
Другие патологии имеют неспецифические изменения при рентгенодиагностике.
Ревматоидный артрит — болезнь, требующая проведения тщательной дифференциальной диагностики с другими суставными патологиями. От правильности постановки диагноза зависит эффективность лечения и прогноз для пациента.
Ревматоидный артрит > Клинические рекомендации РФ (Россия) 2013-2017 > MedElement
Клиническая классификация РА
Классификация ревматоидного артрита (принята на заседании Пленума Ассоциации ревматологов России 30 сентября 2007 г.)
1. Основной диагноз:
1. Ревматоидный артрит серопозитивный (М05.8)
2. Ревматоидный артрит серонегативный (М06.0)
3. Особые клинические формы ревматоидного артрита:
— Синдром Фелти (М05.0)
— Болезнь Стилла, развившаяся у взрослых (M06.1)
4. Ревматоидный артрит вероятный (М05.9, М06.4, М06.9)
2. Клиническая стадия:
1. Очень ранняя стадия: длительность болезни < 6 месяцев
2. Ранняя стадия: длительность болезни 6 мес. — 1 год
3. Развернутая стадия: длительность болезни > 1 года при наличии типичной симптоматики РА
4. Поздняя стадия: длительность болезни 2 года и более + выраженная деструкции мелких (III-IV рентгенологическая стадия) и крупных суставов, наличие осложнений
3. Активность болезни:
1. 0 = ремиссия (DAS28 < 2,6)
2. 1 = низкая (2,6< DAS28 <3,2)
3. 2 = средняя (DAS28 3,2 — 5,1)
4. 3 = высокая (DAS28 > 5,1)
4. Внесуставные (системные) проявления:
1. ревматоидные узелки
2. кожный васкулит (язвенно-некротический васкулит, инфаркты ногтевого ложа, дигитальный артериит, ливедо-ангиит)
3. васкулит других органов
4. нейропатия (мононеврит, полинейропатия)
5. плеврит (сухой, выпотной), перикардит (сухой, выпотной)
6. синдром Шегрена
7. поражение глаз (склерит, эписклерит, васкулит сетчатки)
5. Инструментальная характеристика:
1. Наличие эрозий (с использованием рентгенографии, возможно МРТ, УЗИ):
— Неэрозивный
— Эрозивный
2. Рентгенологическая стадия (по Штейнброкеру, модификация):
I — околосуставной остеопороз
II – остеопороз + сужение суставной щели, могут быть единичные эрозии
III – признаки предыдущей стадии + множественные эрозии + подвывихи в суставах
IV – признаки предыдущей стадии + костный анкилоз
6. Дополнительная иммунологическая характеристика – антицитруллиновые антитела:
1. АЦЦП – позитивный
2. АЦЦП – негативный
7. Функциональный класс:
I – полностью сохранены: самообслуживание, непрофессиональная и профессиональная деятельность
II – сохранены: самообслуживание, профессиональная деятельность, ограничена: непрофессиональная деятельность
III – сохранено: самообслуживание, ограничены: непрофессиональная и профессиональная деятельность
IV – ограничены: самообслуживание, непрофессиональная и профессиональная деятельность
8. Осложнения:
1. вторичный системный амилоидоз
2. вторичный артроз
3. остеопороз (системный)
4. остеонекроз
5. туннельные синдромы (синдром карпального канала, синдромы сдавления локтевого, большеберцового нервов)
6. подвывих в атланто-аксиальном суставе, в том числе с миелопатией, нестабильность шейного отдела позвоночника
7. атеросклероз
Комментарии к Классификации РА:
1. К рубрике «Основной диагноз»:
Серопозитивность и серонегативность определяется по тесту на ревматоидный фактор, который должен быть проведен с использованием достоверного количественного или полуколичественного теста (латекс-тест, иммуноферментный метод, иммунонефелометрический метод).
2. К рубрике 3 «Активность болезни»:
а) В качестве базового метода оценки активности рекомендуется применять индекс DAS28.
Формула для вычисления DAS28:

где ЧБС – число болезненных суставов, ЧПС – число припухших суставов из следующих 28: плечевые, локтевые, лучезапястные, пястнофаланговые, проксимальные межфаланговые, коленные,
СОЭ – скорость оседания эритроцитов по методу Вестергрена,
ООСЗ – общая оценка больным состояния здоровья в мм по 100 миллиметровой визуальной аналоговой шкале
б) Допустимо использование других методов подсчета активности, для которых доказана хорошая сопоставимость с DAS28
2. К рубрике 5 «Инструментальная характеристика»:
Развернутая характеристика рентгенологических стадий:
1 стадия. Небольшой околосуставной остеопороз. Единичные кистовидные просветления костной ткани. Незначительное сужение суставных щелей в отдельных суставах.
2 стадия. Умеренный (выраженный) околосуставной остеопороз. Множественные кистовидные просветления костной ткани. Сужение суставных щелей. Единичные эрозии суставных поверхностей (1-4). Небольшие деформации костей.
3 стадия. Умеренный (выраженный) околосуставной остеопороз. Множественные кистовидные просветления костной ткани. Сужение суставных щелей. Множественые эрозии суставных поверхностей (5 и более). Множественные выраженные деформации костей. Подвывихи и вывихи суставов.
4 стадия. Умеренный (выраженный) околосуставной (распространённый) остеопороз. Множественные кистовидные просветления костной ткани. Сужение суставных щелей. Множественые эрозии костей и суставных поверхностей. Множественные выраженные деформации костей. Подвывихи и вывихи суставов. Единичные (множественные) костные анкилозы. Субхондральный остеосклероз. Остеофиты на краях суставных поверхностей.
3. К рубрике 7 — Описание характеристик для определения функционального класса:
· Самообслуживание: одевание, принятие пищи, уход за собой и т.д.
· Непрофессиональная деятельность: элементы отдыха, досуга, занятия спортом и др. с учетом пола и возраста
· Профессиональная деятельность: работа, учеба, ведение домашнего хозяйства (для домработников) с учетом пола и возраста.
Примеры формулировки клинических диагнозов:
· Ревматоидный артрит серопозитивный (М05.8), развернутая стадия, активность II, эрозивный (рентгенологическая стадия II), с системными проявлениями (ревматоидные узелки), АЦЦП (-), ФК II.
· Ревматоидный артрит серонегативный (М06.0), ранняя стадия, активность III, неэрозивный (рентгенологическая стадия I), АЦЦП (+), ФК I.
· Ревматоидный артрит серопозитивный (М05.8), поздняя стадия, эрозивный (рентгенологическая стадия III), активность II, с системными проявлениями (ревматоидные узелки, дигитальный артериит), АЦЦП (? – не исследовано), ФК III, осложнения – синдром карпального канала справа, вторичный амилоидоз с поражением почек.
· Вероятный ревматоидный артрит (М06.9), серонегативный, ранняя стадия, активность II, неэрозивный (рентгенологическая стадия I), АЦЦП (+), ФК I.
Диагностика и лечение ревматоидного артрита
J. ADAM RINDFLEISCH, M.D., and DANIEL MULLER, M.D., PH.D.
Университет Висконсина – Мэдисон, Мэдисон, Висконсин
Am Fam Physician. , 15 сентября 2005 г .; 72 (6): 1037-1047.
 Информация для пациентов: см. Соответствующий раздаточный материал по ревматоидному артриту, написанный авторами этой статьи.
Информация для пациентов: см. Соответствующий раздаточный материал по ревматоидному артриту, написанный авторами этой статьи.
Ревматоидный артрит — хроническое воспалительное заболевание, характеризующееся неконтролируемым разрастанием синовиальной ткани и широким спектром мультисистемных сопутствующих заболеваний.По оценкам, распространенность во всем мире составляет 0,8 процента, при этом у женщин в два раза больше шансов заболеть этим заболеванием, чем у мужчин. Без лечения от 20 до 30 процентов людей с ревматоидным артритом становятся навсегда нетрудоспособными в течение двух-трех лет после постановки диагноза. Генетические факторы и факторы окружающей среды играют роль в патогенезе. Хотя лабораторные исследования и визуализирующие исследования могут помочь подтвердить диагноз и отследить прогресс заболевания, ревматоидный артрит в первую очередь является клиническим диагнозом, и ни один лабораторный тест не является диагностическим.Осложнения ревматоидного артрита могут начать развиваться в течение нескольких месяцев после обращения; Поэтому рекомендуется раннее обращение к ревматологу или консультация с ним для начала лечения противоревматическими препаратами, изменяющими течение болезни. Недавно стали доступны несколько многообещающих новых лекарств, модифицирующих заболевание, в том числе лефлуномид, ингибиторы фактора некроза опухолей и анакинра. Также полезны нестероидные противовоспалительные препараты, кортикостероиды и нефармакологические препараты. Пациенты, которые плохо реагируют на одно лекарственное средство, модифицирующее заболевание, могут быть кандидатами на комбинированную терапию.Ревматоидный артрит — это пожизненное заболевание, хотя у пациентов может наступить ремиссия. Врачи должны знать о распространенных сопутствующих заболеваниях. Прогрессирование ревматоидного артрита отслеживают в соответствии с критериями Американского колледжа ревматологии, основанными на изменениях конкретных симптомов и лабораторных данных. Предикторы неблагоприятных исходов на ранних стадиях ревматоидного артрита включают низкий функциональный балл на ранней стадии заболевания, более низкий социально-экономический статус, раннее поражение многих суставов, высокую скорость оседания эритроцитов или уровень креативного белка в начале заболевания, положительный ревматоидный фактор и ранние радиологические изменения.
Ревматоидный артрит характеризуется стойким воспалением синовиальной ткани сустава. Со временем может произойти эрозия костей, разрушение хрящей и полная потеря целостности суставов. В конечном итоге могут быть затронуты несколько систем органов.
Просмотр / печать таблицы
СОРТИРОВКА: КЛЮЧЕВЫЕ РЕКОМЕНДАЦИИ ДЛЯ ПРАКТИКИ
| Клиническая рекомендация | Оценка доказательности | Ссылки |
|---|---|---|
| Пациенты с ревматоидным артритом должны как можно раньше лечиться с помощью DMARD контролировать симптомы и замедлять прогрессирование болезни. | A | 2,14, |
Ревматоидный артрит — Диагностика — NHS
Ревматоидный артрит сложно диагностировать, потому что многие состояния вызывают скованность суставов и воспаление, а окончательного теста на это состояние не существует.
Если у вас есть эти симптомы, обратитесь к терапевту, чтобы он попытался определить причину.
На приеме у врача
Врач общей практики проведет медицинский осмотр, проверит ваши суставы на предмет опухоли и оценит, насколько легко они двигаются.Также терапевт спросит вас о ваших симптомах.
Важно рассказывать терапевту обо всех своих симптомах, а не только о тех, которые вы считаете важными, поскольку это поможет ему поставить правильный диагноз.
Если терапевт считает, что у вас ревматоидный артрит, он направит вас к специалисту (ревматологу).
Анализы крови
Врач общей практики может организовать анализы крови, чтобы подтвердить диагноз.
Ни один анализ крови не может окончательно подтвердить или исключить диагноз ревматоидного артрита, но несколько тестов могут показать признаки этого состояния.
Некоторые из основных используемых анализов крови включают:
- Скорость оседания эритроцитов (СОЭ) — которая может помочь оценить уровни воспаления в организме
- С-реактивный белок (СРБ) — еще один тест, который может помочь измерить уровни воспаления Полный анализ крови
- — этот тест может использоваться для исключения других возможных причин ваших симптомов, а также для определения вашего общего состояния здоровья.
Полный анализ крови также можно использовать для проверки наличия анемии.Анемия означает, что кровь не может переносить достаточное количество кислорода из-за недостатка клеток крови.
Анемия часто встречается у людей с ревматоидным артритом, хотя наличие анемии не доказывает, что у вас ревматоидный артрит.
Ревматоидный фактор и антитела к ЦЦП
Один анализ крови определяет уровни ревматоидных факторов в крови. Ревматоидные факторы — это белки, которые иммунная система производит, когда атакует здоровые ткани.
Около половины всех людей с ревматоидным артритом имеют высокий уровень ревматоидных факторов в крови, когда болезнь начинается, но примерно у 1 из 20 человек без ревматоидного артрита также дают положительный результат.
Также доступен родственный анализ крови, известный как тест на антициклический цитруллинированный пептид (анти-ЦЦП). Анти-ЦЦП — это антитела, также вырабатываемые иммунной системой.
У людей с положительным результатом теста на анти-CCP очень высока вероятность развития ревматоидного артрита, но не у всех с ревматоидным артритом есть эти антитела.
Те, у кого положительный результат как на ревматоидный фактор, так и на анти-CCP, могут иметь более высокий риск развития тяжелого ревматоидного артрита, требующего более высоких уровней лечения.
Сканы суставов
Сканирование может быть выполнено для выявления воспаления и повреждения суставов.
Они могут помочь определить разницу между типами артрита и могут использоваться для наблюдения за тем, как ваше состояние прогрессирует с течением времени.
Сканирование, которое может быть выполнено для диагностики и мониторинга ревматоидного артрита, включает:
- Рентгеновские снимки
- МРТ (где сильные магнитные поля и радиоволны используются для получения подробных изображений ваших суставов)
Оценка ваших физических способностей
Если вам поставили диагноз ревматоидный артрит, ваш специалист проведет оценку, чтобы определить, насколько хорошо вы справляетесь с повседневными задачами.
Вас могут попросить заполнить анкету о том, насколько хорошо вы умеете одеваться, ходить и есть, и насколько хороша ваша сила хвата.
Эту оценку можно повторить после лечения, чтобы увидеть, улучшились ли вы.
Дополнительная информация
Последняя проверка страницы: 28 августа 2019 г.
Срок следующего рассмотрения: 28 августа 2022 г.
Ревматоидный артрит — знания для студентов-медиков и врачей
Ревматоидный артрит (РА) — воспалительное аутоиммунное заболевание, характеризующееся болью в суставах, отеком и деструкцией синовиальной оболочки. РА преимущественно поражает женщин среднего возраста. Состояние также может вызывать различные внесуставные проявления, такие как ревматоидные узелки и фиброз легких. Диагноз в основном основывается на клинических характеристиках (например, утренняя скованность, симметричный отек суставов) и лабораторных исследованиях (например,g., анти-КПК). Рентгенологические данные (например, отек мягких тканей или сужение суставной щели) возникают на поздних стадиях заболевания и поэтому обычно не используются для диагностики. Раннее вмешательство с помощью модифицирующих течение заболевания противоревматических препаратов (DMARD) играет решающую роль в успешном лечении. РА неизлечим, но раннее эффективное лечение может помочь компенсировать серьезные осложнения (например, необратимое повреждение пораженных суставов).
,
Болезни и состояния Ревматоидный артрит
- Простые задачи
- Фонд
- Инициатива по волчанке
- Пожертвовать
- Волонтер
- Возможности разговора
- Награды
- Наставничество
- МОНЕТА
- Авторизоваться
-
Я А
-
Ревматолог
- образование
-
Практика и качество
- Административная поддержка
- Клиническая поддержка
-
Реестр RISE
- RISE для практики
- RISE FAQs
-
RISE для исследований
- Запрос данных RISE
-
Исследовательская работа
- Клинические испытания
-
Клиницисты-исследователи
- Тест с шестиминутной ходьбой (SMWT)
- Весы для измерения воздействия артрита (AIMS)
- Доказательная практика (EBP)
- Опросник воздействия фибромиалгии (FIQ)
- Многомерная оценка усталости (MAF)
- Введение в инструментарий результатов (OII)
- Время Up & Go (TUG)
-
Молодые следователи
- Ресурсы для докторантов / докторантов
- Доказательная практика для академических исследователей
- Ответственное управление данными в исследованиях
- Планирование карьеры
- Лечение
- Ресурсы для пациентов и лиц, осуществляющих уход
-
Сертификация Совета ревматологии
- Изучение сертификации
- Часто задаваемые вопросы по сертификации
- График сертификации ревматологов
-
Медицинский работник
- Практика и качество
- Исследовательская работа
- Руководства по лекарствам
- Ресурсы для пациентов и лиц, осуществляющих уход
- Медицинское профессиональное образование
-
Fellow в обучении
- Ресурсы для стажеров
- Экзамен для взрослых
- Награды и гранты
- Дорожная карта карьеры
- Профессиональные сообщества
-
Виртуальная ревматологическая программа
- Совместное обучение
- Практикум для взрослых
- Педиатрический практикум
-
Студент / резидент
- Заболевания и состояния
- Лечение
-
Исследуйте ревматологию
-
Выберите ревматологию
- Отзывы ревматолога
- Карьера
- Программа ординатуры по детской ревматологии
-
Выберите ревматологию
- образование
-
Пациент / опекун
-
Команда здравоохранения
- Кто такой ревматолог?
- Провайдер продвинутой практики
- Сертифицированный помощник врача
- Клиническая медсестра-специалист
- Педагог по вопросам здоровья
- Лицензированная медсестра
- Лицензированный психолог
- Эрготерапевт
- фармацевт
- Физиотерапевт
- Лечащий врач
- Зарегистрированный диетолог
- Дипломированная медсестра
- Роль пациента
- Социальный работник
- Ресурсы для пациентов и лиц, осуществляющих уход
- Обучающие видео для пациентов
-
Лечение
- Абатацепт (Оренсия)
- Аллопуринол (Цилоприм, Алоприм)
- Анакинра (Кинерет)
- Апремиласт (Отезла)
- Азатиоприн (Имуран)
- Белимумаб (Бенлиста)
- Бисфосфонатная терапия
- Канакинумаб (Иларис)
- Клинические исследования
- Колхицин (Colcrys, Mitigare)
- Циклофосфамид (Цитоксан)
- Циклоспорин (Неорал, Сандиммун, Генграф)
- Деносумаб (Пролиа)
- Фебуксостат (Улорик)
- Гиалуроновая кислота
- Гидроксихлорохин (Плаквенил)
- Внутривенный иммуноглобулин (ВВИГ)
- Внутривенный (IV) метилпреднизолон (Solu-medrol)
- Иксекизумаб (тальс)
- Совместная инъекция / аспирация
- Операция по замене суставов
- Лефлуномид (Арава)
- Лесинурад (Зурампийский)
- Метотрексат (Ревматрекс, Трексалл)
- Миноциклин (Minocin)
- Микофенолят мофетил и микофенолят натрия
- НПВС
- Пеглотиказа (Krystexxa)
- Преднизон (Deltasone)
- Рилонацепт (Аркалист)
- Ритуксимаб (Ритуксан и Мабтера)
- Сарилумаб (Кевзара)
- Секукинумаб (Козентикс)
- Сульфасалазин (азульфидин)
- Терипаратид (Фортео)
- Ингибиторы TNF
- Тоцилизумаб (Актемра)
- Цитрат тофацитиниба (Xeljanz)
- Устекинумаб (Стелара)
- Tratamientos
-
Заболевания и состояния
- Синдром усиленной скелетно-мышечной боли (AMPS)
- Антинуклеарные антитела (ANA)
- Антифосфолипидный синдром
- Отложение пирофосфата кальция (CPPD)
- Синдром запястного канала
- Хронический рецидивирующий мультифокальный остеомиелит (ХРМО)
- Криопирин-ассоциированный аутовоспалительный синдром (CAPS) (педиатрия)
- Семейная средиземноморская лихорадка
- фибромиалгии
- Гигантоклеточный артериит
- Остеопероз, вызванный глюкокортикоидами
- подагра
- Гранулематоз с полиангитом (Вегнера)
- ВГС и ревматические заболевания
- Генох Шенляйн Пурпура (HSP)
- ВИЧ и ревматические заболевания
- Синдром гипериммуноглобулина D (ювенильный)
- Гипермобильность (несовершеннолетние)
- Заболевания, связанные с IgG4 (IgG4-RD)
- Воспалительные миопатии
- Ювенильный артрит
- Ювенильный дерматомиозит
- Болезнь Кавасаки (KD)
- Локализованная склеродермия (ювенильная)
- волчанка
- Болезнь Лайма
- Метаболические миопатии
- остеоартрит
- остеонекроз
- Остеонекроз челюсти (ONJ)
- Остеопороз
- Болезнь Педжета костей
- Периодическая лихорадка, афтозный стоматит, фарингит, синдром аденита (ювенильный)
- Ревматическая полимиалгия
- Псориатический артрит
- Феномен Рейно
- Реактивный артрит
- Ревматоидный артрит
- склеродермия
- Синдром Шегрена
- Стеноз позвоночного канала
-
Команда здравоохранения
-
Ревматолог

Отправить ответ